Микроскопия что это такое в гинекологии
Содержание
Исследование шейки матки под микроскопом
Исследование влагалищной части шейки матки под микроскопом носит название «кольпоскопия». Методика позволяет проводить детальный осмотр патологических изменений покровного эпителия, невидимых невооружённым глазом.
Главное назначение подобного исследования шейки матки – диагностирование цервикального интраэпителиального доброкачественного новообразования, а также признаков начавшегося перерождения (формирования раковой опухоли). Осмотр шейки матки под микроскопом обязательно назначается пациенткам, у которых присутствуют видимые изменения на шейке в зеркалах, при цитологии мазка были выявлены атипичные клетки.
Кроме диагностики, кольпоскопия используется для получения биоптата, позволяя проводить прицельный забор тканей. Именно гистология играет решающую роль в выборе последующего типа лечения. Процесс получения тканей для биопсии практически безболезненный и может вызывать только чувство легкого дискомфорта.
В распоряжении медиков несколько методик исследования влагалищного сегмента матки под микроскопом, позволяющих диагностировать все вероятные аномалии. Именно поэтому подобный гинекологический осмотр признается наиболее эффективным методом, позволяющим выявить раковые процессы в начальной стадии развития.
Показания
Осмотр влагалищного сегмента матки при помощи микроскопа рекомендован всем женщинам после достижения 30-летнего возраста. !!!Кольпоскопия – одна из основных скрининговых методик, позволяющих выявить имеющуюся патологию.
Для исследования шейки матки с помощью микроскопа имеется множество показаний. Но оно назначается обязательно в следующих случаях:
- при подозрении на наличие плоских кондилом шейки матки;
- при выявлении предраковых изменений внутренних и наружных половых органов;
- при диагностировании онкообразования влагалища, шейки матки либо вульвы.
Осмотр шейки матки будет показан после выполненного лечения, а также в целях обследования женщин, входящих в группу онкориска.
Исследование влагалищного сегмента матки под микроскопом достаточно часто назначается беременным женщинам. Цель процедуры – выявление имеющейся патологии и назначение адекватной состоянию терапии.
Дело в том что беременность для многих пар – спонтанное решение, а потому предшествующего зачатию планового медицинского осмотра женщина не проходит. При наличии заболевания шейки матки на фоне снижения иммунной защиты, что является для периода гестации физиологической нормой, происходит прогрессирование изменений.
Это может быть опасно как для матери, так и вынашиваемого ребенка. По этой причине исследование шейки матки с помощью микроскопа для беременной женщины является обязательной процедурой.Забор диагностических проб в этот период не проводится, а потому исследование методом кольпоскопии совершено безопасно и вынашиванию ничем не угрожает.
Противопоказания
Несмотря на свою безопасность, осмотр шейки матки при помощи микроскопа имеет свои противопоказания. К таковым относят:
- первые два месяца после родоразрешения;
- месяц после абортирования плода;
- в случае недавно выполненной процедуры криодеструкции кондилом шейки матки либо хирургического вмешательства.
Если женщине назначен расширенный тип исследования, то запретом на процедуру становится аллергический ответ организма на уксусную кислоту либо йод.
Нанесение йода противопоказано женщинам с выраженным аутоиммунным тиреоидитом и раком щитовидной железы на стадии лечения.
Относительными противопоказаниями становятся:
- маточные кровотечения, в том числе и период менструирования;
- острая форма воспаления шейки матки;
- атрофия ее влагалищного сегмента.
Методика
Обследование влагалищной части шейки матки проводится в гинекологическом кабинете при помощи особого прибора – кольпоскопа. Это своеобразный медицинский микроскоп, позволяющий увеличивать получаемое изображение в 15 – 40 раз.
Аппарат размещается примерно в 25 см от шейки матки, что позволяет провести тщательный осмотр всех поверхностей.
Во время исследования женщина размещается на гинекологическом кресле. Кольпоскопия всегда выполняется до проведения двуручного осмотра, но предварительно с поверхности шейки матки удаляются все выделения.
В ходе исследования, при возникновении такой необходимости, гинеколог получает возможность забора тканей для последующего анализа. Его результаты используются гинекологом для установки более точного диагноза и назначения адекватной терапии.
Исследование влагалищной части шейки матки под микроскопом само по себе безболезненное, но забор тканей для анализа может вызывать кратковременный дискомфорт.
Разновидности
Кольпоскопия бывает нескольких видов.
- Простое исследование шейки матки. Это осмотр ее влагалищного сегмента либо цервикального канала. Каких-либо дополнительных манипуляций гинеколог не проводит. Оно помогает получить информацию о форме и размере шейки, присутствии микроскопических изменений покровного эпителия, а также другие необходимые показатели.
- Осмотр шейки может выполняться с использованием цветных фильтров.
- Расширенная кольпоскопия. Методика представляет собой осмотр влагалищного сегмента шейки с его последующей обработкой специальными веществами для определения характера изменений, выявленных при простой кольпоскопии. Чаще всего используется уксусная кислота и смесь глицерина с Люголем, позволяющие выявлять неоплазированные участки слизистой. Изменённый эпителий не подается окрашиванию, и потому хорошо виден.
- Хромокольпоскопия. Исследование также предусматривает окрашивание шейки матки хромокрасителями.
Отдельно стоит методика кольпомикроскопии. При осмотре получаемое изображение увеличивается в несколько сот раз, что позволяет оценить строение клеток.
Подготовка
Обследование шейки матки под медицинским микроскопом выполнятся вне периода менструирования. Лучшего всего проводить процедуру либо перед самым началом месячных, либо сразу после их завершения.
За трое суток до посещения гинеколога необходимо отказаться:
- от сексуальных отношений;
- применения различных смазок и химических спермицидов;
- орошения влагалища любыми медикаментозными и народными средствами.
Незадолго до начала манипуляций рекомендуется принять таблетку парацетамола.
Проведение
Осмотр шейки под микроскопом длится не больше 20 минут. Проводится он в гинекологическом кресле. Выглядит процедура следующим образом.
- Во влагалище располагается зеркало-расширитель, позволяющее открыть шейку матки для визуального контакта. В течение всей процедуры расширитель остается во влагалище. Во время осмотра слизистые поверхности будут периодически увлажняться раствором натрия хлорида концентрации 0,9%, чтобы исключить их пересыхание;
- Затем видимая часть матки обрабатывается водным раствором уксусной кислоты, что сопровождается легким дискомфортом и пощипыванием. После этого наносится раствор Люголя.
Если есть необходимость, то будет выполнен забор тканей.
Гинекологу нужен небольшой кусочек, не больше 2 – 3 мм. Благодаря микроскопу он может получить ткани точно из необходимой области.
А также может быть проведен кюретаж цервикального канала. Все полученные материалы будут собраны в отдельную пробирку. Чистка сопровождается неприятными спазмами в области шейки.
После процедуры
Во время кольпоскопии иногда повреждаются мелкие сосуды, поэтому у женщины могут быть незначительные мажущие выделения темного цвета. Это потребует использования гигиенических прокладок. Применение тампонов крайне не рекомендовано, особенно если процедура включала кюретаж.
В течение следующей недели женщине будет запрещено:
- вступать в интимную связь;
- проводить промывания влагалища;
Возможные осложнения
Хотя исследование влагалищной части матки при помощи микроскопа – безопасная методика, в редких случаях после осмотра у женщины могут возникать следующие осложнения:
- сильное кровотечение;
- подъем температуры тела;
- нехарактерные для пациентки выделения;
- болезненность в животе, длящаяся больше одних суток.
Если симптоматика сохраняется больше двух дней, то женщине необходимо получить срочную консультацию медика. Нежелательные проявления могут быть следствием инфекционно-воспалительного процесса или патологии свёртывающей системы крови.
Источник: https://ginekola.ru/ginekologiya/shejka-matki/osmotr-shejki-matki-pod-mikroskopom.html
Гинекологический мазок — Расшифровка и таблица нормы, мнение врачей
Обязательной процедурой при посещении гинеколога является взятие биологического материала для оценки состояния микрофлоры и клеток эпителия влагалища, внутренней слизистой оболочки тела матки, эндометрия, цервикального канала.
Гинекологический мазок, исследование и расшифровка которого проводится в лабораторных условиях, обладает высокой информативностью.
Анализ позволяет определить гормональный уровень репродуктивной системы, количество и состав влагалищных выделений, бактериальное содержание микрофлоры у женщин, предупредить воспалительные процессы, выявить патологии развития, наличие новообразований и инфекции, которые передаются половым путем.
Какие мазки можно сдавать
Заболеваниями женской половой системы занимается специализированное направление в медицине — гинекология.
Причин для обращения пациенток достаточно много: прохождение медкомиссии для приема на работу, беременность, болевые или неприятные схваткообразные ощущения в области нижней части живота, зуд или жжение, молочница, обильные менструации или выделения неизвестного происхождения.
Общий мазок или микроскопия проводится во время профилактического осмотра или в период планирования беременности. Результатом является изучение цервикального и мочеиспускательного канала, влагалища, у девственниц — прямой кишки.
Анализ Папаниколау на цитологию дает возможность вовремя обнаружить вирус папилломы, предраковые состояния эпителия, шейки матки. Рекомендуется проходить ПАП-тест всем представительницам женского пола, имеющим наследственные онкологические заболевания, лицам старше 21 года.
Бактериологический метод исследования, бакпосев у женщин, рекомендуется при подозрении на течение воспалительного процесса, нарушение микрофлоры, которое было вызвано условно-патогенными и патогенными микроорганизмами.
ПЦР проводится в виде анализа на инфекции, передающиеся, в основном, половым контактным путем. Дает полную информацию о бактериальном составе внутренней микрофлоры.
Эффективность и достоверность метода составляет 98%.
Подготовка к сдаче мазка
Прежде, чем назначать обследование, гинеколог или сотрудник лаборатории обязан предупредить пациентку о том, как правильно сдать мазок на флору, что можно и нельзя делать перед процедурой.
Подготовка к микроскопическому исследованию предусматривает отказ от сильнодействующих антибиотиков за 2 недели до предполагаемого анализа, посещения ванной комнаты накануне. Следует постараться не ходить в туалет за 2 часа до анализа.
Диагностику лучше делать не перед, а во время месячных и в первые два дня после.
Чтобы повысить чувствительность теста, бакпосев на микрофлору проводится при отсутствии лечения антибактериальными препаратами и спринцевания. Обязательно соблюдать специальный режим питания за 2-3 дня до бактериологического анализа: ограничить продукты, провоцирующие брожение или расстройство кишечника.
Воздержаться от полового сношения с партнером и не подмываться за 24 часа до забора данных.За 3-5 дней перед назначенной ПЦР диагностикой запрещен прием любых антибактериальных и противозачаточных средств. За 36 часов необходимо исключить половые контакты. Желательно за сутки до ПЦР и накануне взятия анализа не ходить в душ. Материал берется во время менструации и на протяжении 1-2 дней после ее окончания.
Как берут мазок у женщин
Техника проведения забора материала проводится обычно в утренние часы в отделении гинекологии или непосредственно в самой лаборатории.
Взятие влагалищных выделений и участков на исследование назначается только для женщин, которые живут половой жизнью.
У девочек его берут более аккуратно с бокового свода влагалища, чтобы исключить повреждение девственной плевы, и из кишечника, выделения секрета.
Все манипуляции происходят на гинекологическом кресле. В это время специалист вводит специальное зеркало в зависимости от возраста и физиологических особенностей пациентки. Если органы еще не сформированы, используется размер XS, девушкам потребуется зеркало S. После родовой деятельность применяются инструменты для осмотра с диаметром 25-30 мм, размером M, L.
Сбор материала проводится шпателем или лопаточкой, щеточкой, наносится на предметное стекло или помещается в пробирку для дальнейшей передачи полученных результатов в лабораторию.
Мазок на микрофлору: расшифровка
Самостоятельно сделать вывод о том, насколько хороший или плохой мазок получился, невозможно без соответствующих знаний. С помощью специальных обозначений расшифровать микроскопическое исследование мазка очень просто. В зависимости от локализации взятого биологического материала различают: влагалище — «V», шейка матки — «C» и уретра — «U».
Грамположительные палочки, «Гр.+» и отсутствие кокковой флоры. Результат — «++++». Наблюдается достаточно редко, чаще всего является последствием интенсивной антибактериальной терапии. Норма: «++», «+++» палочки, количество кокков не превышает «++».
Грамотрицательные бактерии гонококки — «Gn», влагалищные трихомонады — «Trich», дрожжи рода «Candida». Соответствуют заболеваниям, как гонорея, трихомониаз и кандидоз.
Наличие ключевых клеток и кишечной палочки, если они указаны в составе микрофлоры, говорит о том, что у пациентки присутствует бактериальный вагиноз.
Мазок на флору: норма у женщин
Всем без исключения пациенткам, начиная с 14 лет и до наступления менопаузы, соответствует одна и та же норма, полученная в результате лабораторного микроскопического исследования.
Лейкоциты. Обеспечивая защиту организма от проникающих вирусов, бактерий и инфекций, могут быть в поле зрения, но не должны превышать показателя во влагалище — 10, в шейке матки — 30, уретре — 5.
Эпителий. Умеренное количество эпителиальной ткани — норма. Большое количество указывает на возможное воспаление, а слишком низкое — на недостаточную выработку гормона эстрогена.
Слизь. Допускается незначительное количество или ее отсутствие. Максимальная суточная норма выделений секрета желез канала шейки матки — 5 мл.
Грамположительные палочки, «Гр.+». Обязательно должны присутствовать лактобациллы и палочки Додерлейна в большом количестве. Они отвечают за иммунный ответ организма на чужеродные тела. В шейке матки и уретре их быть не должно.
«Гр.-», грамотрицательные, анаэробные палочки не определяются.
Гонококки с условным обозначением «gn», трихомонады, хламидии, ключевые и атипичные клетки, грибы, дрожжи, Candida отсутствуют. Если они обнаруживаются в результатах, пациентке назначается дополнительное обследование на гонорею, трихомониаз, хламидиоз, бактериальный вагиноз, молочницу.
Мазок на степень чистоты
Чтобы избежать осложнений в период вынашивания плода, беременным рекомендуется определять степень чистоты гинекологического мазка. В норме у здоровой женщины микрофлору влагалища на 95-98% составляют Bacillus vaginalis или лактобактерии палочки Додерлейна. Они вырабатывают молочную кислоту, которая способствует сохранению уровня кислотности.
Патогенные и условно-патогенные микроорганизмы не способны выживать в таких условиях. Но под действием различных факторов, как половая активность, менопауза, менструальный цикл и снижение иммунитета, показатели микрофлоры могут меняться.
- 1 степень чистоты влагалища в норме составляет рН 3,8-4,5. Среда — кислая. Лейкоциты и эпителиальные клетки — не более 10.
- 2 степень. Слабокислая среда: рН=4,5-5. Наблюдается незначительное увеличение грамположительных кокков, грибов Кандида.
- 3 степень. Активизируются патогенные микроорганизмы, появляется слизь, показатели эпителия превышают норму. Нейтральный уровень кислотности, рН=5-7. Лейкоцитов свыше 10. Слизь, ключевые клетки присутствуют, грамотрицательные и грамположительные микроорганизмы размножаются в благоприятных условиях микрофлоры.
- На последней, 4 степени, чистота низкая. Показатели рН достигают 7,5. Палочки Додерлейна или вообще отсутствуют, или находятся в единичном количестве. Влагалище заполнено болезнетворными микроорганизмами.
Бактериологическое исследование
Разнообразие состава, помимо лактобактерии палочки Додерлейна, который являются неотъемлемой частью микрофлоры влагалища обследуемой женщины, начинают изучать не сразу. Посев на специально созданную благоприятную среду собранного биологического материала для его последующего роста, развития и размножения занимает время.
Оценить бактериологический посев на флору можно через микроскоп при условии увеличения численности представителей микроорганизмов.
- 0 класс. Наблюдается при лечении антибиотиками. Возбудитель отсутствует.
- I класс. Количество бактерий не увеличивается или умеренный рост.
- II класс. Смешанный характер микрофлоры. Определяется до 10 колоний бактерий Gardnerella vaginalis или Mobiluncus, возбудителей гарднереллёза.
- III класс. Колоний насчитывается около 100. Преимущественно в микрофлоре обитают Gardnerella и Mobiluncus. Проявляются симптомы бактериального вагиноза.
- IV класс. Лактобактерии отсутствуют, иммунитет ослаблен. Диагноз приобретенного инфекционного заболевания — аэробного вагинит.
Цитологическое исследование
Вероятность обнаружить участки измененного эпителия, вируса папилломы и онкологических новообразований достаточно велика после 30 лет, начала половой жизни.
https://www.youtube.com/watch?v=NIRCkWaysjE
Поэтому гинекологи рекомендуют сдавать мазок на цитологию или ПАП-тест. Исходным материалом для цитологического исследования является: цервикальный канал, влагалищная часть шейки матки.
Правильная расшифровка ПАП-теста зависит от наличия или отсутствия раковых, нетипичных клеток.
- NILМ. Клиническая картина без особенностей, ЦБО. Лейкоциты и бактерии выделяются в небольшом количестве. Возможен первичный кандидоз или бактериальный вагиноз. Эпителиальный слой в норме.
- ASC-US. Обнаружены атипичные участки в эпителиальной ткани неизвестного происхождения. Повторный анализ проводится через 6 месяцев на поиск хламидиоза, дисплазии, вируса папилломы человека.
- LSIL. Для подтверждения предракового состояния, вызванного атипичными клетками, назначают биопсию, кольпоскопию. Слабо выраженные признаки изменения эпителия.
- ASC-H. Ярко выраженное поражение плоского эпителия. У 1% пациенток диагностируют начальную стадию рака шейки матки, остальные 98-99% имеют дисплазию 2-3 степени.
- HSIL. Сопутствующие симптомы, предшествующие раку плоского эпителия, шейки матки, выявлены у более чем у 7% обследуемых женщин. У 2% — рак.
- AGC. Атипичное состояние железистого эпителия. Диагноз: рак шейки матки или эндометрия, запущенная форма дисплазии.
- AIS. Плоскоклеточная карцинома, рак шейки матки.
Пцр анализ
Высокой чувствительностью и достоверностью полученных данных отличается молекулярно-биологический метод ПЦР диагностики. Благодаря созданию более ранних образцов выделенного и скопированного участка ДНК происходит сравнение с полученным биологическим материалом.
Анализ на инфекции с помощью ПЦР дает возможность за короткий срок найти возбудителя заболевания женских половых органов с помощью получения положительного или отрицательного результата.
Полимеразная цепная реакция облегчает определение хламидиоза, уреаплазмоза, молочницы, трихомониаза, ВПЧ, ВИЧ, поиск причин течения тяжелой беременности и гормональных нарушений.
Недостатками ПЦР являются случаи ложных данных при неправильно проведенных тестах, возможной мутации ДНК возбудителя.(1 5,00 из 5)
Загрузка…
Источник: https://GemoParazit.ru/raznoe/ginekologicheskij-mazok
Кольпоскопия шейка матки — что это такое и зачем ее назначают
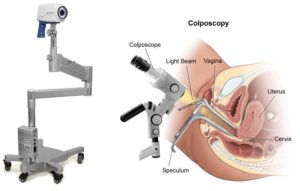
Кольпоскопия — это метод диагностики, необходимый для выявления доброкачественных, предраковых и злокачественных патологий цервикального канала. Исследование проводится при помощи прибора — кольпоскопа, также во время процедуры возможен забор биоматериала (соскоба) с шейки матки для его последующего цитологического анализа.
Процедура кольпоскопии
Зачем назначают колькопскопию
Кольпоскопия в гинекологии является часто назначаемым исследованием. Ее суть заключается в осмотре цервикса при помощи кольпоскопа — специального бинокулярного микроскопа, оснащенного подсветкой. Кольпоскопическое исследование предполагает изучение структуры слизистой выстилки вульвы, влагалища и цервикса под увеличением.
Женщинам делают кольпоскопию шейки для того, чтобы выявить онкопатологии, а также предраковые заболевания или доброкачественные состояния.
Также при кольпоскопии берут мазки из цервикса, делают биопсию для последующего цитологического изучения. Кроме того, процедура позволяет получить фотографии очагов патологического процесса под необходимым увеличением.
При помощи кольпоскопа можно добиться увеличения изображения в 6-40 раз. При малом увеличении специалист определяет наличие очагов патологии, оценивает их цвет, поверхность, локализацию, форму.
Затем при большом увеличении врач изучает подозрительные участки слизистой. При необходимости лучшей визуализации сосудов микроциркуляторного русла специалист использует зеленый фильтр.
Такой подход необходим для выявления инвазивного рака цервикса.
Врач настраивает кольпоскоп
Кольпоскоп состоит из оптической и осветительной систем. Прибор приспособлен для проведения процедуры бесконтактным методом. Конструкция кольпоскопа включает оптическую головку, штатив и основание.
Это необходимо для удобства установки и применения аппарата. В оптическую головку включен призматический бинокль, оснащенный окулярами, которые позволяют рассматривать исследуемые ткани.Также головка содержит осветитель, который создает освещение, необходимое для работы.
Кольпоскопическое обследование шейки матки может быть простым и расширенным.
- В ходе простой процедуры изучается непосредственно слизистая выстилка шейки без применения каких-либо дополнительных реагентов.
- Расширенная кольпоскопия шейки предполагает осмотр цервикса после обработки 3% раствором уксусной кислоты. Эта манипуляция необходима для более четкого выявления патологических изменений в структуре тканей. Это объясняется тем, что уксусная кислота вызывает кратковременный отек слизистой, сокращение сосудов.
Мазок на степень чистоты у женщин: расшифровка
Также при расширенной микроскопии может проводится обработка раствором Люголя для определения гликогена в клетках. Такая манипуляция носит название пробы Шиллера.
При предраковых состояниях клетки эпителия слизистой содержат мало гликогена, поэтому не окрашиваются при помощи раствора Люголя. При исследовании они выглядят как белесые пятна на фоне здоровых тканей, равномерно окрашенных в коричневый цвет.
Обработка раствором Люголя облегчает выбор участка для последующей биопсии шейки матки.
Показания к кольпоскопическому исследованию шейки матки
Дискомфорт может стать поводом для назначения процедуры
Направление на кольпоскопию необходимо, если есть такие клинические показания:
- Обнаружение патологически измененных клеток в мазке из цервикального канала.
- Подозрение на онкологические заболевания и ряд других патологий (к примеру, на остроконечные кондиломы).
- Положительный результат анализа на присутствие вируса папилломы человека в организме.
- Внеменструальные кровотечения.
- Хронические воспалительные процессы цервикса.
- Патологические выделения.
- Зуд и дискомфортные ощущения.
- Продолжительный болевой синдром ноющего характера в нижней части живота.
Перечисленные состояния — ответ на вопрос, когда нужно делать кольпоскопию.
Цели проведения кольпоскопии
Для чего нужна кольпоскопия и зачем ее делают? Целями проведения данной процедуры являются:
- определение предраковых патологий и онкозаболеваний у пациенток с положительным мазком по Папаниколау;
- детальный осмотр цервикального канала и влагалища;
- контроль эффективности лечения неопластических процессов.
Врач должен объяснить пациентке, зачем делают кольпоскопию и как к ней правильно подготовиться.
Правила подготовки к проведению процедуры
При подготовке к проведению кольпоскопического исследования нет необходимости в коррекции режима питания. Есть некоторые ограничения, а именно:
- За двое суток до кольпоскопии нельзя проводить спринцевания.
- За двое суток до исследования нельзя использовать средства интимной гигиены.
- Во время полового акта использовать презерватив.
- За несколько дней не использовать вагинальные таблетки, свечи и другие местные медикаменты.
Следование несложным рекомендациям позволяет получить наиболее адекватные результаты.
Как проводится кольпоскопия
Кольпоскопия проводится вне менструации. Чаще процедуру назначают на 7-10 день цикла. Это объясняется тем, что в данный период слизь в цервикальном канале прозрачная и не провоцирует никаких затруднений при проведении обследования.
Смотря с клинической точки зрения, что такое кольпоскопия шейки матки и как ее проводят? Процедура выполняется как в амбулаторных, так и в стационарных условиях.
При назначении этой манипуляции врач должен пояснить пациентке, зачем нужна кольпоскопия в данной клинической ситуации, какие сведения позволяет получить ее проведение. После этого женщине рассказывают о правилах подготовки к процедуре.
Также пациентку следует уведомить о том, что в ходе реализации исследования может потребоваться биопсия биоматериала для последующего цитологического изучения.
Почему осматривают шейку матки в первую очередь?
Женщину может беспокоить, это больно или нет — проводить кольпоскопию. Обычно процедура приносит легкие дискомфортные ощущения и не провоцирует болезненности.
Однако, при цервиците, при молочнице и некоторых других патологических состояниях болезненные ощущения все же возможны. Боль сопровождает получение биоптата.
Также после кольпоскопии может на короткое время сохраняться дискомфорт, но это должно быстро пройти.
Также часто звучит вопрос, делают ли кольпоскопию девственницам. Ответ может быть утвердительным только в случае подозрения серьезных гинекологических патологий. Если нет рисков для пациентки, то процедуру девочкам не проводят.
Проведение исследования
Что это за процедура, если рассматривать непосредственно последовательность действий при ее проведении? Следует обратить внимание на такие моменты:
- при реализации процедуры женщина располагается на гинекологическом кресле;
- сначала производится введение зеркал, затем — кольпоскопа;
- затем проводят осмотр цервикального канала и влагалища с помощью малого увеличения, при необходимости осушая выделения ватным тампоном;
- при осмотре специалист оценивает наличие, размер, количество, характер, цвет патологических очагов;
- используя зеленый фильтр, врач оценивает состояние сосудистой сети;
- при наличии образований специалист указывает их характер: полипы, кондиломы, кисты и прочее;
- при необходимости расширенного обследования шейка обрабатывается раствором уксусной кислоты, спустя десять секунд удаляется слизь;
- затем производится определение очагов патологии на поверхности слизистой;
- после проводится проба Шиллера (обработка раствором Люголя, содержащим 2% йодида калия, 1% йода) и выявление йоднегативных участков, которые более детально рассматриваются с использованием большого увеличения;
- если возникает необходимость, производится взятие биоптата, который в последующем направляют в лабораторию для гистологического изучения.
Что показывает кольпоскопия
Кольпоскопическая картина в норме и при патологиях
Зачем назначают кольпоскопическое исследование и какие результаты оно позволяет получить? Данная методика — корректный способ выявления очагов эктопии, которая может быть как физиологическим, так и патологическим состоянием. При больших размерах эктопических очагов возможны выделения кровянистого характера после половых контактов, а также избыток слизистых влагалищных выделений. При отсутствии такой симптоматики, но при наличии очагов эктопии, она не требует какой-либо коррекции.
Ультразвук шейки матки: способы проведение и процедуры при беременности
Кольпоскопия важна для определения предраковых патологических состояний — дисплазии. Благодаря точным диагностическим критериям врач может оценить степень диспластических изменений и назначить адекватные меры коррекции.
Кольпоскопическое исследование позволяет определить атрофические очаги, воспалительный процесс, разрастание ткани с образованием папиллом, кондилом. Кольпоскопия шейки матки при эрозии назначается в обязательном порядке и необходима для определения границ патологического очага и его структурных особенностей.
Есть ли необходимость в процедуре при беременности?
- Проводится ли кольпоскопия при беременности? На ранних сроках ее проводят в случае сомнительных или плохих результатов мазка на онкоцитологию с шейки матки.
- Что дает проведение манипуляции в этом случае? Оно необходимо для своевременной диагностики онкопатологий и определения тактики ведения пациентки во время вынашивания до процесса родоразрешения.
- Стоит отметить, что обычно используется простая, а не расширенная, кольпоскопия.
На поздних сроках кольпоскопическое обследование не назначается из-за опасности провокации инфицирования и кровотечений.
Что нужно делать после процедуры
После проведения манипуляции нет каких-либо ограничений, пациентка ведет привычный для нее образ жизни. Один-два дня следует применять ежедневные прокладки — возможны выделения.
- Если в ходе процедуры проводилась биопсия, на протяжении 10 суток запрещается принимать ванны, посещать сауну и баню, использовать тампоны и спринцевания, вести половую жизнь, принимать препараты с содержанием аспирина.
- На следующий день необходимо удалить тампон, который вводился с целью остановки кровотечения.
- В редких случаях после процедуры наблюдаются такие осложнения, как цервицит и вагинит, кровотечения, аллергические реакции на йод и другие реагенты.
Если после манипуляции на протяжении суток не прекратились обильные выделения кровянистого характера, или появилось гнойное отделяемое, повысилась температура тела, низ живота болит и наблюдаются слабость и головокружения — следует незамедлительно обратиться за медицинской помощью.
Кольпоскопия является современным методом диагностики эрозии шейки матки.
Ознакомиться с тем, что показывает кольпоскопия, можно так же на видео:
Источник: https://shejka-matki.ru/diagnostika/kolposkopiya-shejki-matki.html
Микроскопия мазка
Микроскопия мазка – базовое исследование, которое назначается пациентам с жалобами на симптомы со стороны мочеполового тракта.
Мазок берется из уретры, влагалища и цервикального канала.
Микроскопия урогенитального мазка
Врач берет мазок и помещает на предметное стекло. Затем материал изучается под микроскопом.
При этом мазок может быть:
- нативным (неокрашенным)
- окрашиваться по Граму
- обрабатываться гидроксидом калия
Применяется также окрашивание метиленовым синим, по Леффлеру, Романовскому-Гимзе, Папаниколау. Всё зависит от цели исследования.
Мазки на флору обычно исследуют нативными или окрашенными по Граму. В последнем случае удается разделить всю выявленную флору на две группы. Часть бактерий будет окрашена в розовый цвет, часть – в фиолетовый. Соответственно, они будут грамположительными или отрицательными.
Расшифровка микроскопии мазка
В процессе проведения исследования врач описывает морфологические структуры, которые видит. Обычно это клетки.
Это поверхностно расположенные клетки слизистых человека. Они разные в разных частях тела человека. Вагинальный эпителий многослойный плоский. Клетки наиболее крупные во всем урогенитальном тракте. У них полициклическая форма. Ядра овальные, располагаются по центру. Объем цитоплазмы на 15-25% больше, чем ядра.
В цервикальном канале эпителий цилиндрический. Клетки меньшего размера. Они больше в высоту, чем в ширину. Объем цитоплазмы в три-пять раз больше, чем ядра.
Часто сами клетки остаются невидимыми. Визуализируются только окрашенные ядерные структуры.В уретре располагается кубический эпителий. Он занимает промежуточное положение между цервикальным и влагалищным. Клетки округлой формы. Чем ближе вглубь уретры, тем более вытянутыми они становятся.
Основной признак воспаления, определяющийся в анализе при микроскопии мазка. Клетки попадают в воспаленный орган из крови. Клетки круглые, хотя в цервикальном мазке могут быть овальными. Внутри визуализируются ядра, разделенные на сегменты.
В мазке можно обнаружить влагалищную трихомонаду. Хотя её называют влагалищной, она может выявляться при микроскопии мазка у мужчин из уретры. Правда, случается это редко.
У представителей мужского пола трихомониаз обычно протекает без симптомов. Выделений мало, простейших – тоже. В поле зрения микроскопа они попадают редко.
У женщин обычно присутствует сильное воспаление и много выделений. Поэтому чаще всего простейшие выявляются в вагинальном мазке.
Трихомонады – это подвижные клетки. При увеличении в 400 раз можно увидеть жгутики.
Увеличение в тысячу раз позволяет рассмотреть:
- ядро, расположенное в боковой части клетки
- жгутики
- цитоплазму с вакуолями
- аксостиль
При микроскопии мазка нередко удается рассмотреть дрожжевые грибки. Они встречаются при кандидозе.
Клетки выглядят овальной формы. На них могут быть почки – дополнительные овалы, отходящие в сторону. Выявляются нити псевдомицелия.
Могут обнаруживаться в любых мазках, за исключением женских уретральных. Это мужские гаметы. У них есть головка и хвост. Сперматозоиды выявляются как в нативных, так и в окрашенных мазках.
Выглядит как тяжи, образующие фон препарата.Это самые маленькие объекты. Они имеют различную форму. Чаще всего встречаются шаровидные или палочкообразные бактерии.
В мазке из влагалища при микроскопии можно рассмотреть лактобацилл. Они составляют большую часть флоры у здоровых женщин. Иногда биоценоз влагалища нарушается. Тогда лактобактерий становится мало.
По Граму лактобациллы окрашиваются положительно – в фиолетовый цвет. На вид это палочки с тупыми концами. Обычно они небольшой длины, толстые. При бактериальном вагинозе может выявляться другая флора.
Врач может выявить гарднереллы, мобилункусы, стафилококки. Зачастую идентифицировать их не удается из-за большого количества и маленьких размеров. Тогда в результатах мазка просто указывается кокковая флора.
Наибольшее клиническое значение имеют грамнегативные диплококки Нейссера. Это возбудитель гонореи.
Его особенности:
- располагается парами
- форма боба
- вогнутые стороны обращены внутрь
- бактерия грамотрицательная (розовая при окрашивании по Граму)
- располагается не только вне клеток, но и внутри них
Выглядят как круглые объекты. Могут иметь разный размер. Структура однородная.
Попадают из ваты, тампонов. Неопытный доктор может перепутать их с псевдомицелием грибков.
Но ворсинки имеют значительно большие размеры. У них не бывает почек.
О чем говорят лейкоциты при микроскопии гинекологического мазка
Лейкоциты – признак воспаления. Существуют общепринятые нормы их количества. Однако они весьма условны. Потому что у разных женщин количество лейкоцитов во влагалище отличается. Различия обусловлены индивидуальными особенностями.
К тому же, у одной и той же женщины в норме число лейкоцитов может меняться, исходя из:
- дня цикла (во время овуляции их больше)
- половой активности
- методов контрацепции
- гигиены и т.д.
При расшифровке результатов мазка врач старается оценивать соотношение лейкоцитов и клеток влагалищного эпителия. В норме их количество одинаково.
Поэтому, даже если лейкоцитов больше количественной нормы (больше 10 в поле зрения), вполне вероятно, что воспаления нет, если:
- нет жалоб и объективных симптомов
- лейкоцитов меньше, чем эпителиоцитов
Оценка проводится только на тех участках препарата, где лейкоциты располагаются равномерно между эпителиоцитами. Если же лейкоцитов больше в 2-3 раза, это признак воспаления.
Другие признаки воспаления в микроскопии мазка
Существуют другие косвенные признаки воспалительного процесса во влагалище. В норме там эпителий плоский, с крупным ядром.
Количество цитоплазмы больше всего на 20% по сравнению с объемом ядра. Но при воспалении очень часто в препарат попадают клетки эпителия, у которых объем цитоплазмы больше ядра в 4-5 раз. Это недозревшие клетки базального слоя.
Они появляются в результате усиленного слущивания эпителия. В мазке также могут обнаруживаться ключевые клетки.Они свидетельствуют о бактериальном вагинозе. Ключевые клетки – это эпителиоциты, которые облеплены бактериями. Из-за этого они имеют неправильные, нечеткие очертания.
Какие показатели микроскопии мазка должны быть в норме
Мазок у полностью здоровой женщины из влагалища должен быть таким:
- эпителий плоский
- лейкоцитов не больше, чем эпителия
- лактобациллы доминируют в биоценозе
- нет трихомонад, диплококков, стоспор и псевдомицелия
В мазках у мужчин и женщин из других участков урогенитального тракта:
- не должно быть патогенной флоры
- в уретре лейкоцитов – не больше 5 в поле зрения
- в цервикальном мазке лейкоцитов – не больше 30
Допускается наличие единичных кокков в уретре. В цервикальном мазке бактерий быть не должно.
Микроскопия секрета простаты
Не только мазки, но и секрет простаты исследуют микроскопическим методом.
Его основные показатели:
- Количество – от 0,5 до 2 мл.
При патологическом процессе может быть меньше.
Прозрачный, беловатый. В случае воспаления может становиться белым, желтым, зеленым.
В 1 мл простаты их должно содержаться больше 10 миллионов. При нарушении функции предстательной железы их мало или нет вообще.
Наблюдаются по 1-2 в поле зрения. При воспалении простаты могут отсутствовать.
Их не должно быть больше 10 при увеличении в 400 раз. При воспалительном процессе их гораздо больше.
Допускаются единичные клетки. Если в позе зрения их попадает больше 10, это говорит в пользу активного воспаления.
Могут выявляться гонококки, трихомонады, грибки. Нормальная флора может присутствовать – допускается наличие единичных бактерий.
Больно ли брать мазок у мужчин
В процессе взятия мазка врач погружает в уретру мужчины ватный тампон. Он несколько раз вращает им.
Процедура неприятная, но не болезненная. Она не настолько плохо переносится, как ПЦР.
Впрочем, в нашей клинике при наличии болевых ощущений применяется обезболивание специальным гелем. Поэтому любые анализы берутся без какого-либо дискомфорта для мужчины.
Что делать, если отклонения в микроскопии мазка
Тактика врача может быть разной. Всё зависит от того, какие именно отклонения обнаружены.
Предложим несколько вариантов.
Устанавливается диагноз гонорея. Проводятся дополнительные исследования, чтобы выяснить, насколько далеко она распространилась. Пациента обследуют на сопутствующие инфекции. Затем проводят лечение.
Устанавливается диагноз трихомониаз. Проводятся дополнительные обследования для выяснения сопутствующих ЗППП. Выполняется топическая диагностика. Назначается лечение антитрихомонадными препаратами.
Устанавливается диагноз урогенитальный кандидоз. Назначаются противогрибковые кремы. Если это рецидив или наблюдаются тяжелые симптомы, применяются препараты внутрь.- Выявлены признаки воспаления.
К ним относится большое количество лейкоцитов, увеличение соотношения лейкоцитов и эпителиоцитов, появление незрелых эпителиальных клеток. Это означает, что у пациента уретрит, кольпит или цервицит.
Зависит от того участка урогенитальной системы, откуда брался мазок. Если при этом патогенная флора не выявлена, то не известно, чем болен человек. Его необходимо обследовать на половые инфекции.
Для этого назначается ПЦР. Это самый быстрый способ провериться на венерические заболевания.
Уже на следующий день придут результаты, и можно будет приступать к лечению. Иногда венерические заболевания не выявляются. В таком случае диагностируется неспецифическое воспаление. Оно может быть вызвано условно-патогенной флорой. Назначаются антибиотики широкого спектра действия. Если нужно уточнить возбудителя, проводится бак посев на флору.
- Выявлены признаки дисбиоза влагалища.
Не всегда бактерии вызывают воспалительные процессы. Некоторые из них провоцируют дисбактериоз. В этом случае обнаруживается много кокковой флоры, мало лактобактерий, выявляются ключевые клетки.
Требуется уточняющая диагностика для определения преобладающих микроорганизмов. Проводится посев на флору. По результатам назначается лечение.
На первом этапе терапии проводится подавление условно-патогенной (обычно анаэробной) флоры.На втором этапе проводится заселение влагалища «полезными» бактериями. Для этого назначаются пробиотики.
Когда можно делать мазок после антибиотиков
Увидев подозрительные симптомы (пятна, выделения и т.д.), мужчина часто бежит в аптеку и принимает антибиотики. Так делать нельзя. Потому что антибактериальные препараты искажают результаты анализов.
Желательно обращаться к врачу до начала лечения. Оптимально не принимать их 14 дней до взятия мазка на микроскопию. Иначе результаты могут показать норму там, где имеет место патологический процесс. К примеру, доктор может не обнаружить гонококков, и для их выявления придется проводить дополнительные диагностические тесты.
Когда можно сделать микроскопию мазка после секса
Некоторые люди опасаются, что во время случайного незащищенного секса могли заразиться. Эти опасения вполне оправданы.
Но проверяться на половые инфекции при помощи микроскопии нецелесообразно. Это ориентировочное исследование. Оно может выявить венерическое заболевание, только если имеются выраженные симптомы. Да и то, не все инфекции, и не у каждого пациента. Поэтому для сдачи мазка на микроскопию не стоит приходить раньше, чем возникнут симптомы.
А вот если вы хотите провериться на венерические заболевания до появления клинических признаков, сделать это можно другими методами. На ранней стадии диагностика проводится с помощью ПЦР.
Обращаться к врачу можно через 2 недели после секса. Если симптомы появятся раньше – приходите раньше.
Микроскопия мазка после лечения
Анализы используются не только для первичной диагностики патологии урогенитального тракта. Они также необходимы, чтобы подтвердить излеченность.
Микроскопия для этой цели применяется. Но этот метод – не самый чувствительный. По микроскопическому исследованию мазка можно понять, прекратился ли воспалительный процесс.
Но невозможно определить достоверно, ушла ли инфекция полностью. Потому что если симптомы исчезли, микроскопия мазка становится малочувствительной.
Гонококки, трихомонады или кандиды могут быть обнаружены лишь в случае выраженной клинической картины, при большом количестве бактерий, грибков или простейших. Таким образом, отрицательный результат микроскопического исследования мазка на венерические заболевания не может достоверно подтвердить излеченность. Потому что он часто бывает ложноотрицательным.
Лучше для этой цели использовать посев или ПЦР. Для обследования на инфекции урогенитального тракта вы можете обратиться в нашу клинику.
Для проведения микроскопии мазка обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник: https://onvenerolog.ru/zppp/mikroskopiya-mazka.html