Дифференциальный диагноз хронический гломерулонефрит
Содержание
Что такое дифференциальный диагноз гломерулонефрита?
Для того чтобы определить гломерулонефрит, исключив пиелонефрит и другие нефриты, в частности лекарственные, амилоидоз почек, миеломную и подагрическую почку, и другие причины возникновения гематурии и протеинурии проводится дифференциальная диагностика гломерулонефрита. Далее, поставив правильный диагноз, нужно определить о каком типе заболевания идет речь. Все это поможет назначить правильную терапию и достичь выздоровления в кратчайшие сроки.
Общая диагностика
На фото показано проявление боли в спине при заболевании почек
Все виды гломерулонефрита имеют свои особенности в постановки диагноза:
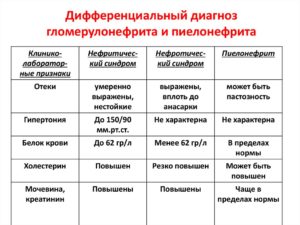
- Латентный тип дифференцируют от хронического пиелонефрита, подагрической почки и амилоидоза почек. Пиелонефрит характеризуется высокой лейкоцитурей, бактериурией, снижением относительной плотности мочи, периодической лихорадкой с ознобом, асимметрией поражения почек и ранней анемией. Острый подагрический артрит и присутствие подкожных тофусов может говорить о том, что есть подагрическая нефропатия, но бывает при подагре эти признаки отсутствуют, и правильный диагноз позволяет установить исследование уровня мочевой кислоты. Амилодиоз необходимо исключить, если появляется изолированный мочевой синдром у пациентов с хроническими инфекциями, периодической болезнью и ревматоидным артритом.
- При гематурическом гломерулонефрите диф. диагноз заключается в отличии этой болезни от почечнокаменной, туберкулеза, инфаркта почки, опухоли, нарушения венозного оттока. Под маской гематурического типа с болью в поясничной области может быть люмбалгически-гематурический синдром, который чаще всего наблюдается у женщин, которые принимают гормональные контрацептивы. Нужно также исключить наследственный нефрит, когда гематурия бывает ведущим клиническим симптомом и хронический интерстициальный нефрит. Для того чтобы дифференциальный диагноз был поставлен правильно, важный этап – это исключение связи гломерулонефрита с системными заболеваниями. Гематурический тип с повышением в сыворотки крови концентрации IgA и отложением в почках может наблюдаться при геморрагическом васкулите. Эти же показания могут быть и при алкогольном отравлении печени. Гематурия также может быть признаком бактериального первичного эндокардита.
- Нефротический тип дифференцируют от амилоидоза. Вероятность амилоидоза возможна у пациента с нагноительными заболеваниями легких, ревматоидным артритом, инфекционными заболеваниями, болезнью Бехтеева, опухолями. Один из самых надежных методов разграничения амилоидоза и нефрита – морфологическое исследование, иногда биопсию почек заменяют на биопсию слизистой прямой кишки или ткани десны.
- Гипертонический тип, прежде всего, нужно отличать от реноваскулярной гипертонии и гипертонической болезни, при которых также наблюдается минимальный мочевой синдром и понижение концентрационной функции почек. В этой ситуации о гипертонической болезни можно говорить у пожилых людей, у тех, у которых повышение АД опережает мочевой синдром, есть выраженные изменения в глазном дне и развиваются такие осложнения, как инфаркт миокарда, инсульт. При реноваскулярной гипертонии диф. диагностика исключает при помощи рентгенорадиологических методов исследования, то есть с помощью внутривенной урографии и радионуклидной ренографии, которые позволяют выявить ассиметричное поражение почек.
- Смешанный тип в первую очередь дифференцируют от нефрита при системной красной волчанке.
Большое значение при постановке диагноза имеют исследования мочи по методу Каковского-Аддиса, рентгеноурологические и бактериологические методы, а также биопсия почек.
Иммунологическое исследование
Так как в развитии гломерулонефрита участвует вся иммунная система организма, то проводится иммунологическая диагностика крови. Она выявляет повышение в крови содержания разных специфических белков, которые называются иммуноглобулины и различаются по морфологической форме заболевания. Также смотрят на наличие антител и иммунных комплексов.
Антитела – это специфические белки, которые выделяются организмом в ответ на вторжение чужеродного микроорганизма, который называют антигеном. Антитела этих антиген находят, соединяются с ними и образуют иммунные комплексы.
При иммунологическом исследовании определяют количество основных иммунокомпетентных форм лимфоцитов, общего комплемента, иммуноглобулинов и циркулирующих иммунных комплексов для оценивания состояния всех звеньев иммунного ответа.
В данном видео подробней рассказано о диагностике гломерулонефрита:
Исследование мочевого осадка
При исследовании по методу Каковского-Аддиса мочу собирают утром. У женщин это делают катетером. В норме в суточном количестве мочи должно обнаруживаться до 2 млн лейкоцитов, 1 млн эритроцитов и до 100 тыс. цилиндров, белка быть не должно.
Хронический гломерулонефрит может давать большое количество лейкоцитов в осадке мочи. При пиелонефрите дает еще и диссоциацию между количеством эритроцитов и лейкоцитов, последних больше. А при гломерулонефрите с точностью наоборот.
При исследовании осадка по Штернгеймеру и Мелбину лабораторная диагностика проводится с помощью специальной окраски.
Если нет инфекции мочевого тракта, то протоплазму лейкоцитов мочи окрашивают раствором генцианфиолета и сафронина в темно-голубой цвет, а ядра в красный.У пациентов с пиелонефритом обнаруживают лейкоциты с бледно-голубой окраской, которые варьируются по форме и величине. Эти клетки считаются патогномоничными.
По этой методике определяют присутствие инфекции в мочевых путях. И это метод довольно распространен в современной медицинской практике.
Биопсия – это прижизненное исследование почечной ткани при помощи черезкожной пункции или оперативным методом. Ее проводят, чтобы правильно поставить диагноз. Так определяется пиелонефрит и гломерулонефрит, амилоидоз, диабетическая нефропатия, хронический интерстициальный нефрит и многие другие почечные заболевания.
В 30 процентах случаях биопсия почки, существенно влияет на терапевтическую тактику, не меняя клинической картины, она выявляет стероидорезистентные формы гломерулонефрита. Не такая значимая биопсия для разграничения гломерулонефрита с нефритом при системных болезнях соединительной ткани и бактериальном эндокардите.
Биопсия противопоказана людям, имеющим одну функционирующую почку, тем, кто не переносит анестетики, у кого есть нарушения свертываемости крови, аневризма почечной артерии и тромбоз почечных вен, увеличение венозного давления в большом круге кровообращения, кавернозный туберкулез почки, коматозное состояние, опухоль, психоз, пионефроз, гнойный перинефрит и деменция.
Эффективной биопсии увеличивается при сочетании ее и эхографии. В 90 % случаев при закрытой биопсии возможно получение биоптата, который содержит до 10 клубочков, необходимых для исследования.
Повторная пункция может быть проведена не ранее, чем через неделю, при отсутствии каких-либо осложнений, например небольших кровотечений Чаще всего биопсию почек назначают для определения артериальной гипертонии, когда другими методами не удается установить ее происхождение.
Источник: https://dvepochki.ru/nephriti/differentsialnaya-diagnostika-glomerulonefrita-i-ee-vidyi
Дифференциальная диагностика хронического гломерулонефрита
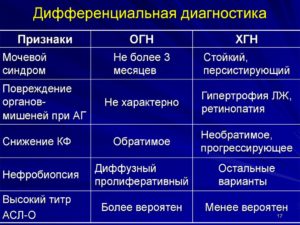
Дифференциальнаядиагностика при гломерулонефритахбудет предметом разбора на практическихзанятиях.
Здесь же мыограничимся перечислением тех заболеваний,с которыми требуется дифференцироватьразличные клинические формы ХГН:
Латентную форму хгн:
а) с хроническимпиелонефритом:
б) с протеинурическойстадией амилоидоза почек:
в) с диабетическимгломерулосклерозом:
г) с туберкулезомпочек:
д) с токсико-инфекционнойнефропатией:
е) с подагрическойнефропатией:
ж) с миеломнойнефропатией.
Гпертоническую форму хгн:
а) с гипертоничкскойболезнью:
б) с реноваскулярнойартериальной гипертонией:
в) с синдромом Кона.
Гематурическую форму хгн:
а) с опухолью почек:
б) с мочекаменнойболезнью:
в) с туберкулезомпочек:
г) с инфарктом почки(котооорый может быть следствием травмыживота, следствием тромбоэмболии примитральном стенозе, мерцательнойаритмии, инфекционном эндокардите,инфаркте миокарда, атеросклерозе брюшнойаорты):
д) с поликистозомпочек:
е) с инфекционнымэндокардитом:
ж) от геморрагическоговаскулита:
з) от гранулематозаВегенера:
и) от узелковогопериартериита:
к) от синдромаГудпасчура.
Следует также иметьв виду возможность гипокоагуляционногои гемопоэтического механизмов гематурии.1-й (гипокаогуляционный) – это притромбоцитопении, гемофилии, болезняхпечени, передозировке антикоагулянтови др. 2-й – (гемопоэтический) – это, например,при остром лейкозе, эритремии и др.
Нефротическая форма:
а) от амилоидозапочек:
б) от системнойкрасной волчанке:
в) от диабетическогогломерулосклероза:
г) от паранеопластическогопоражения почек:
д) от саркоидозапочек:
е) застойной почки.
Смешанная форма хгн:
а) от системныхгломерулонефритов (главным образом, отволчаночного нефрита).
При быстропрогрессирующемгломерулонефрите – от нефрита при СКВ,грранулематозе Вегенера, синдромеГудпасчура.
Лечение гломерулонефрита
Поскольку в леченииОГН и ХГН есть много общих положений,речь пойждет о лечении гломерулонефритоввообще, при необходимости будутприводиться сведения, касающиеся острогоили хронического гломерулонефрита.
Режим больных приОГН обострении ХГН должен бытьполупостельным, не очень строгим, сразрешением выхода в столовую и туалет.Длительность его чаще 3-4 недедли.
Объяснения необходимости такого режимасводятся к тому, что в горизонтальномположении увеличивается почечныйспазмоток и, кроме того, равномерноесогревание тела рефлекторно способствуетповышению почечного кровотока (такоесогревание достигается, когда больнойлежит, укрывшись одеялом).
Вопросы диеты
В свое время Фольгардразработал режим голода и жажды приОГН. Это было очень прогрессивнымнововведением. В настоящее время клиникаОГН изменилась, и сейчас уже отпаланеобходимость применять этот режим, покрайней мере, если нет выраженных отековили артериальной гипертонии.
К тому жев литературе встречаются критическиезамечания в адрес принципов режимаголода и жажды (возрастает работа почекпо концентрированию мочи, происходитраспад эндогенного белка).
Не останавливаясьна деталях, можно сказать, что с самогоначала больным ОГН, как и больным ХГН,может быть назначен стол 7а, а через 5-7дней диету постепенно расширяют ипереходят в столу.
Количество повареннойсоли. При ОГН поваренную соль ограничиваютдо 0, 5-2г в сутки (пищу не досаливают 6приведенные цифры соответствуютсодержанию поваренной соли в продуктах).При отеках и сердечной недостаточностипри ОГН и ХГН количество повареннойсоли ограничивают до1, 5-2г в сутки помере уменьшения степени их выраженностиколичество соли постепенно увеличивают.
При латентной форме ХГН особых ограниченийповаренной соли не проводиться, больномулишь рекомендуется не увлекатьсяупотреблением соленых продуктов. Приартериальной гипертонии количествосоли ограничивают до 5 грамм в сутки.
О содержаниижидкости. Вообще если содержаниеповаренной соли ограничивается, вопросо количестве употребляемой жидкостине возникает(ее употребление снижаетсяавтоматически).
Существуют на этот счетобщее правило: в первые несколько днейпри ОГН при выраженных отеках иартериальной гипертонии количествопотребляемой жидкости должно быть400-500мл.
Существует такое общее правило5 если вес больного не увеличивается,количество потребляемой жидкости должнопо количеству составлять сумму диурезапредшествующего дня и 400-500 мл навнепочечные потери.
О содержании белкав диете. В литературе по этому вопросуимеются большие разногласия, причемаргументы, который приводят сторонникипротивоположных взглядов, выглядятодинаково убедительными.
Сторонники уменьшениясодержания белка в диете утверждают,что избыточное содержание белка в диетепредставляет нагрузку на почки, чтонаблюдается ухудшение теченияэкспериментального нефрита при избыткебелка в диете.
Сторонники противоположнойточки зрения утверждают, что пока неясно,является ли избыток белка в питаниинагрузкой для почек, что при ограничениибелка наблюдается отрицательныйазотистый баланс, что при достаточнобольшом количестве белка в питанииулучшаются процессы регенерации.Поэтомуприходится больше доверять эмпирическимданным. Согласно же последним (данныеМ. Я.
Ратнер и сотрудников) в первые 3недели острого гломерулонефрита иобострения хронического гломерулонефритацелесообразно ограничить белок в пищедо 30-40 г в сутки с последующим егоувеличением до уровня физиологическихнорм (1 г\кг). К этому количеству добавляетсято его количество, которое соответствуетсуточной потере белка с мочой.
жировв диете рекомендуется ограничивать повполне понятным причинам при нефротическойформе ХГН и при гипертонической формеХГН у пожилых лиц.
В литературе можновстретить рекомендации, согласно которымпри гломерулонефритах следует избегатьпригорелых продуктов, тяжелых соусов,употреблять меньше чистого сахара,конфет, ограничить употребление животногожира, любых консервов. Для улучшениявкусовых свойств пищи рекомендуютупотреблять уксус, горчицу, перец, укроп,чеснок, лук, хрен.
При нефротическойи гипертонической формах ХГН рекомендуют1-2 раза в неделю разгрузочные дни.Используются следующие их виды:
а) овощной: 1, 5 кгразличных овощей в виде салатов безсоли, заправленных сметаной илирастительным маслом:
б) арбузный: 1, 5 кгмякоти спелого арбуза – по 300 г на 5приемов:
в) фруктовый илиягодный: 1, 5 кг фруктов или ягод одноговида (яблоки, виноград, клубника) – 250 г6 раз в день, в каждую порцию можнодобавить 15 г сахара:
г) компотный день:1, 5 кг сырых фруктов или ягод ( или 250 гсмешаных фруктов), 100 г сахара, 4 стаканаводы: выпить за 6 приемов.
Как известно,лечение различных заболеваний обычноразделяется на этиологическое,патогенетическое и симптоматическое.Принято считать, что несмотря наопределенную условность такогоразделения, наиболее эффективнымявляется этиологическое лечение.
Достаточно эффективным, но все же менееэффективным является патогенетическоеи наименее эффективное – симптоматическоелечение. Распределять подобным образомэффективность различных видов леченияпри гломерулонефритах было бы неправильным.Например, нет основания считать, чтоэтиологическое лечение при гломерулонефритахэффективнее, чем патогенетическое.Симптоматическое лечение при некоторыхвариантах ХГН не уступает по эффективностипатогенетическому.
Если же иметь в видуспособность того или иного вида леченияпредотвращать развитие хроническойпочечной недостаточности, то в этомплане вообще невозможно выделитьпреимущества какого-либо определенноговида лечения, это может служитььсвидетельством несовершенства нашихзнаний о патогенезе гломерулонефрита,закономерностях его прогрессирования.
Источник: https://studfile.net/preview/5242570/page:78/