Хронический гнойный уретрит
Содержание
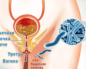
Хронический уретрит у мужчин

Проблема рождаемости и репродуктивного здоровья остро стоит во многих государствах. Уретрит является одним из самых распространенных и репродуктивно значимых заболеваний для мужского пола, приводящих к бесплодию. Хронический уретрит занимает особое место, так как представляет большую проблему для урологов и самих пациентов.
Что такое хронический уретрит у мужчин? Уретрит – это воспалительный процесс в слизистой оболочке стенки мочеиспускательного канала (уретры). Если острое воспаление в уретре длится более трех месяцев, принято говорить о хроническом процессе, то есть ставят диагноз «хронический уретрит».
Источник: TutKnow.ru
Причины хронитизации
Факторов, способствующих развитию воспаления в уретре, большое количество, поэтому принято различать несколько видов заболевания:
1.Инфекционный уретрит – воспаление уретры, причиной которого стали микрооргонизмы. По виду возбудителя уретриты делят на специфические и неспецифические, имеющие некоторые отличия.
Специфическое воспаление вызывают микробы, которые для организма человека являются патогенными и всегда вызывают болезнь. Это гонококковая, хламидиозная, трихоманадная, микоплазменная, уреаплазменная инфекция. В данном случае хронический уретрит является вторичным заболеванием, так как возникает на фоне уже существующей половой инфекции.
Неспецифическое воспаление вызывает условно-патогенная микрофлора, которая существует в организме в норме, а к болезни приводит только в каких-то особых ситуациях (чаще при угнетении иммунной системы). К условно-патогенам относят кишечную палочку, протея, грибы рода Кандида, стрептококки, стафилококки и множество других.- Хронический инфекционный уретрит – это, как правило, исход острого. Болезнь протекает скрыто с периодами выздоровления и рецидива. Переход в хроническую форму может возникать по следующим причинам:
- неадекватная терапия острой формы уретрита;
- несостоятельность иммунитета и факторы этому способствующие (стрессы, плохое питание, вредные привычки, переохлаждение, сопутствующие болезни органов мочеполовой системы).
- Травматический или механический уретрит – развивается в результате механических травм:
- катетеризация мочевого пузыря;
- эндоскопическое обследование пузыря и уретры;
- взятие биопсии;
- бужирование (расширение) мочеиспускательного канала;
- ранение уретры инородным предметом.
При диагностических процедурах должны соблюдаться строгие правила асептики и антисептики, но при их нарушении происходит попадание инфекции в стенку мочеиспускательного канала.
- Аллергический уретрит – следствие воздействия на стенку уретры аллергенов.
Застойный уретрит является результатом застоя мочи в уретре при ее сужении, возникающим по разным причинам (перенесенная травма, опухоль уретры, аденома и рак простаты, аномалии развития и иные).
- Уретрит вследствие мочекаменной болезни. Во время приступа почечной колики камень выходит из лоханки почки, продвигается по мочеточнику в мочевой пузырь, а затем в уретру. Мужская уретра тонкая и длинная, а камень часто бывает больших размеров, он царапает ее и возникает воспаление. Частые приступы колики приводят к повторяющемуся воспалению и хронитизации процесса.
- Вторичный уретрит – как следствие других воспалительных заболеваний органов мочеполовой системы (воспаления предстательной железы, яичек, полового члена, почек, мочевого пузыря).
Уретрит у мужчин, в отличие от женщин, протекает очень ярко, что связано с анатомическими особенностями мочеиспускательного канала. У женщин уретра широкая и короткая, а у мужчин она длинная и тоненькая. Бывают случаи и практически бессимптомного течения болезни, но очень редко.
Признаки уретрита:
- Чувство жжения, дискомфорта, рези и зуда в паху (в области мочеиспускательного канала) во время опорожнения мочевого пузыря;
- Характерна сильная боль при половом акте;
- Увеличение частоты мочеиспусканий;
- Из уретры появляются разные выделения: если уретрит гонорейный, то выделений большое количество, и они имеют серо-желтый оттенок, чаще бывают утром после сна; когда уретрит трихомонадный — выделения светлые, белые; при гнойном уретрите выделяется желтый гной.
- Губки мочеиспускательного канала при осмотре находятся в слипшемся состоянии, отечны.
Общего нарушения здоровья организма (слабость, повышение температуры, головная боль) при уретрите не бывает.
В течении хронического уретрита можно проследить трехступенчатость:
- Болезнь периодически (редко) обостряется, клиническая симптоматика выражена по-разному, выздоровление быстрое. Поддается терапии не сильными антибактериальными средствами.
- Болезнь уже обостряется гораздо чаще, симптоматика всегда яркая, выздоровление долгое, пациенты прибегают к сильным анальгетикам. Только мощные антибиотики помогают на время, до следующего обострения.
- Рецидивы очень частые, возникают при воздействии любого провоцирующего фактора, с яркой клиникой. Нет эффекта от антибиотиков.
Осложнения хронического уретрита:
- миграция инфекции в предстательную железу гематогенно или лимфогенно и развитие воспалительного процесса в ней (простатит);
- развитие воспаления семенных пузырьков — везикулит;
- развитие воспаления яичек – орхит;
- формирование сужения мочеиспускательного канала (стриктуры);
- бесплодие – как результат вышеназванных осложнений;рак уретры.
Методы диагностики
Диагностика заболевания не представляет сложностей.
Начинается обследование с тщательного сбора анамнеза жизни и анамнеза заболевания. У пациента узнают, чем болел, как лечился, вступал ли в незащищенную половую связь. А также внимательно слушают жалобы пациента, уточняя их и анализируя.
Затем приступают к осмотру. Внимательно исследуют устье мочеиспускательного канала, обращают внимание на отечность губок и их слипание, выделения из уретры.
Пальпация и перкуссия (постукивание) области мочеиспускательного канала бывает болезненной.
Лабораторные исследования – играют огромную роль в диагностике.
Анализы крови. Берут общий анализ крови, где находят признаки воспаления (повышены лейкоциты, увеличено количество палочкоядерных нейтрофилов, ускорена скорость оседания эритроцитов). Проводят также исследование крови на инфекции, передающиеся половым путем (гонорея, трихомониаз, хламидиоз, уреоплазмоз).
Анализы мочи – очень информативны. Общий анализ мочи покажет наличие воспаления (увеличены лейкоциты в моче, появятся бактерии). Проводят трехстаканную пробу, суть которой заключается в том, что пациент мочится в три емкости, первая емкость из уретры, вторая и третья из мочевого пузыря. В первом стакане при бактериологическом исследовании обнаружат максимальное количество бактерий.
Исследуют выделения из уретры (мазок), определяют возбудителя и сразу чувствительность его к антибиотикам.
Инструментальные методы диагностики при уретрите используются редко. Они необходимы с целью поиска причины болезни или развившихся осложнений. Проводят УЗИ простаты, яичек, семенных пузырьков, мочевого пузыря, почек. Эндоскопические методы не показаны.
Лечение
Лечение хронического уретрита представляется сложной задачей для врачей-урологов и должно быть комплексным, своевременным. Гонорейный уретрит лечат венерологи. Если соблюдать все принципы терапии, можно добиться исчезновения рецидива заболевания.
Проводятся следующие мероприятия:
- Соблюдение диеты. Питание таких пациентов должно быть рациональным, включать большое содержание белка, витаминов, минеральных веществ, полезных аминокислот. В рацион обязательно включить мясо (говядина, индейка, крольчатина, телятина), рыбу (нежирные сорта), кисломолочные продукты, свежие овощи и фрукты. Исключить рекомендуется острые, жирные, маринованные, пряные продукты, алкоголь и кофе.
- Нормализация режима дня, исключить вредные привычки.
Медикаментозное
Ведущее звено в лечении – антибактериальные препараты. Антибиотики назначают с учетом чувствительности, курсами до полного исчезновения симптомов и потом еще 3-5 дней. Принимать только по рецепту врача.
Гонорейный уретрит: цефалоспорины (Цефазолин, Цефаклор, Орпин, Цефалексин, Фелексин, Цефамандол,Нацеф, Цефапирин, Цефепим, Максипим, Цефатоксим )и фторхинолоны (Фторхинолон, Налидиксовая кислота, Ципрофлоксацин). Продолжительность лечения составляет 7-10 дней.
Трихоманадный уретрит: Метранидазол, Тинидазол, Орнидазол. Продолжительность лечения составляет 5-6 дней.
Хламидиозный уретрит: антибиотики (Эритромицин, Тетрациклин, Гентамицин) комбинируют с гормонами (Дексаметазон, Преднизолон). Продолжительность лечения составляет две недели.
Кандидомикотический уретрит: противогрибковые лекарственные средства (Нистатин, Леварин, Флуконозол, Тербинафин).Бактериальный уретрит – антибиотики назначают по тесту на чувствительность.
Канефрон – комбинированный растительный препарат, обладающий антибактериальным, мочегонным, спазмолитическим и противовоспалительным эффектами.
Противоаллергические препараты: Димедрол, Супрастин, Тавегил, Пипольфен.
Иммуномодуляторы: Тималин, Тимаген, Левамизол, Иммунал, Триммунал.
Промывание мочеиспускательного канала антисептиками: Фурациллин 1:4000, 0,001% раствор метиленового синего.
Народное лечение
Народные методы, безусловно, хороши при хроническом уретрите, но они должны использоваться как вспомогательные средства терапии.
В данном случае применяются лечебные растения, которые обладают противобактериальным, противовоспалительным, мочегонным, обезболивающим действиями.
- Клюквенный и брусничный морс рекомендуется пить без ограничений.
- Отвар цветов ромашки и толокнянки: 1/2 чайной ложки сухих цветков на стакан кипяченой воды, настоять. Принимать по 200 мл утром, днем и вечером после еды.
- Отвар листьев брусники: 2 ст. ложки листьев залить 1 стаканом кипяченой воды. Принимать по третьей части стакана 2 или 3 раза в день после еды.
Профилактика
Чтобы избежать хронического уретрита, рекомендуется соблюдать следующие профилактические меры:
- Исключить незащищенные сексуальные связи.
- Соблюдать личную гигиену половых органов.
- Своевременно обращаться к доктору при появлении симптомов инфекции органов мочеполовой системы и четко соблюдать все рекомендации, дабы избежать перехода острой формы в хроническую.
- Укреплять иммунитет: правильно питаться, заниматься спортом, проводить закаливание.
Не зря у медиков есть любимый лозунг: «Болезнь проще предупредить, ежели потом упорно лечить!».
Источник: https://uran.help/diseases/urethritis/hronicheskij-uretrit-u-muzhchin.html
Симптомы и лечение хронического уретрита у женщин и мужчин

Нарушение мочеиспускания, боль внизу живота, снижение либидо, появление слизи, гноя и крови в урине – это симптомы хронического уретрита у мужчин и женщин.
Обычно он выявляется у молодых людей, которые часто меняют половых партнеров. Признаки патологии схожи с проявлением цистита или пиелонефрита, поэтому проводится дифференциальная диагностика.
Чтобы выявить причину вялотекущего процесса, врач назначит ряд лабораторных и инструментальных анализов.
Хроническая форма воспаления уретры
Уретрит – это мужское и женское заболевание мочеполовой системы, которое поражает уретру. Воспалительные процессы в мочеиспускательном канале чаще всего развиваются из-за инфекции. Поэтому больной заразен и может передать патогенные микроорганизмы во время незащищенного секса. В группе риска – молодые люди, которые ведут неразборчивую половую жизнь.
По классификации МКБ уретрит и уретральный синдром рассматривается под кодом N34. В данную группу входят следующее заболевания:
- уретральный абсцесс (N34.0);
- неспецифический уретрит (N34.1);
- меатит, язва уретры, постменопаузный уретрит (N34.2);
- уретральный синдром (N34.3).
В хроническую форму переходит патология, симптомы которой проигнорированы или не долечены. Уретрит значительно ухудшает жизнь больного, потому что нарушается функция мочеиспускания. На слизистой канала образуются язвочки, спайки и рубцы, которые сужают просвет, затрудняя отхождение мочи. Болезненные признаки проявляются 1-2 раза в месяц.
Провоцирующие факторы
Хронический уретрит бактериального или инфекционного типа может развиться из-за поражения слизистой кишечной палочкой, хламидией, стафилококком, бледной трепонемой, микоплазмой, кандидой, вирусом герпеса, уреплазмой, трихомонадой. Реже диагностируется патология, которая не спровоцирована бактериями.
Основные причины воспаления мочеиспускательного канала:
- венерические заболевания, незащищенный половой акт с зараженным человеком;
- травмирование слизистой чужеродным предметом (катетером, цистоскопом, бритвой) или во время агрессивного полового акта;
- запущенный пиелонефрит, цистит, инфекционный простатит, мочекаменная болезнь, воспаление прямой кишки;
- отсутствие двигательной активности, застой кровообращения в малом тазу, пожилой возраст;
- онкология мочеполовой системы, метастазирование;
- аллергическая реакция на контрацептивы, гели, моющие средства, нижнее белье;
- переохлаждение, смена климата.
Поражение уретры происходит из-за снижения иммунитета, когда организм наиболее чувствителен к бактериям.
Внимание! Воспаление у женщин может развиться вследствие неправильного подмывания по направлению сверху вниз. В таком случае существует риск попадания в канал кишечной палочки.
Симптоматика
Симптоматика воспаления отличается в зависимости от пола больного. Уретрит у мужчины протекает болезненнее. У женщин первые признаки патологии могут быть не замечены. Болезнь по-разному себя проявляет из-за анатомических различий в длине и ширине уретры. Хроническая форма развивается при отсутствии лечения спустя несколько месяцев после заражения.
У мужчин
Мужской половой орган и уретра объединены, из-за этого воспалительный процесс проявляется ярко, затрагивает эректильную функцию. При выходе спермы, во время полового акта чувствуется жжение, боль, зуд. Поэтому мужчина избегает близости.
Симптомы хронического уретрита у мужчин:
- покраснение, отечность головки;
- учащенное мочеиспускание;
- затрудненный выход мочи малыми порциями, слабая струя;
- зуд, боль, жжение внутри члена;
- в урине и сперме примеси гноя, крови, творожистые выделения;
- неприятный запах.
Воспаление может проходить в сочетании с венерическим заболеванием. Игнорировать перечисленные симптомы сложно, хотя они стихают через 3-4 дня.
Отсутствие лечения приводит к повторному появлению нарушений, а затем распространению воспаления.
При запущенной форме во время физической активности или слабом сдавливании полового члена из канала выходит гной, что пачкает нижнее белье. Из-за выделений к утру наблюдается приклеивание крайней плоти к головке.
У женщин
У женщины уретрит может развиться на фоне цистита. Первое время признаков болезни нет или они проявляются небольшим дискомфортом внизу живота. По отзывам больных женщин, заболевание чаще всего начинается после стресса или переохлаждения.
Когда развивается хронический уретрит, у женщин появляются патологические симптомы:
- боль внизу живота и поясницы;
- учащенное мочеиспускание;
- боль, жжение, зуд во время всего акта мочеиспускания;
- дискомфорт в уретре во время месячных;
- локальная отечность половых губ;
- гнойные, творожистые и кровянистые выделения;
- гнилостный или кислый запах.
При отсутствии лечения женщина постоянно ощущает позывы, боль внизу живота становится резкой. Если причиной уретрита является грибок, на губах и отверстии канала наблюдается белый налет.
Виды осложнений
Длительный хронический процесс ведет к развитию воспаления и ухудшению общего состояния мочеполовой системы на фоне пониженного иммунитета. Женский инфекционный уретрит провоцирует вагинит, бартолинит, молочницу, уреплазмоз. Для мужчины отсутствие лечения грозит следующими осложнениями:
- фимоз;
- воспаление простаты;
- балатит;
- воспаление яичек;
- куперит;
- эпидидимит;
- импотенция.
При постоянных болях, гнойных выделениях и неприятном запахе у человека снижается либидо. Если при развитии осложнений отсутствует лечение, больной не зависимо от пола рискует остаться бесплодным.
Часто при появлении неприятных симптомов пациенты начинают самолечение и обращаются к народной медицине, что приводит к негативным последствиям. Теплые ванночки и спринцевания могут спровоцировать развитие инфекции. Бесконтрольный прием антибиотиков и НПВС снижает иммунитет, нарушает функционирование органов ЖКТ. Спазмолитики или анальгетики временно купируют болезненный синдром.
Процесс постановки диагноза
Для назначения правильного лечения врачу важно установить точный диагноз. Симптомы уретрита схожи с признаками цистита, пиелонефрита, ЗППП. Дифференциальная диагностика и последующая терапия проводится в КВД (кожно-венерологическом диспансере). После осмотра и выслушивания жалоб пациента гинеколог или уролог дает направление на проведение анализов:
- общий анализ мочи, крови;
- анализ крови на гепатит, сифилис, ВИЧ;
- бактериологический посев уретры;
- забор выделений из мочеиспускательного канала;
- соскоб из влагалища;
- трехстаканная проба мочи на выявление характера воспаления.
Для более детального выявления характера воспаления и стадии протекания уретрита назначают инструментальные методы диагностики:
- уретроскопия;
- цистоскопия;
- уретрограмма;
- УЗИ органов малого таза.
Чтобы во время пальпации специалист смог правильно определить область воспаления, необходимо помочиться за 3 часа до визита в больницу. Для оценки состояния простаты мужчину обследуют ректально.
Лечение хронического уретрита
Для излечивания заболевания у мужчин и женщин нет необходимости ложиться в больницу. Все процедуры и прием медикаментов проходят амбулаторно.
При инфекционном возбудителе обязательно употребление препаратов антибактериальной группы (в таблетках или в форме инъекции) и противовоспалительных средств. Чтобы укрепить организм, назначается физиотерапия.
Хронический уретрит сложнее устранить, поэтому может потребоваться несколько курсов терапии.
Специфика процесса у мужчин
Мужской хронический уретрит лечится намного сложнее из-за более длинного и узкого мочеиспускательного канала. В нем развивается армия патогенных микроорганизмов с молниеносной скоростью, они поражают всю слизистую.
Лечение хронического уретрита у мужчин подразумевает прием следующих препаратов:
- Антибиотики широкого спектра применения («Цефтриаксон», «Офлоксацин», «Доксициклин», «Ацикловир»). После выявления группы бактерий, спровоцировавших заболевания, возможна замена на препараты, поражающие конкретный возбудитель.
- Противовоспалительные препараты («Ибупрофен», «Индометацин»). Необходимы для устранения воспалительного процесса и предотвращения его развития.
- Антисептические растворы («Мирамистин», «Хлоргексидин»). Рекомендуется делать спринцевание и ванночки в воде, в которую добавлено средство.
- Спазмолитики («Но-шпа», «Папаверин»). Таблетки назначаются при выраженном болевом синдроме.
- Антигистаминные препараты («Лоратадин», «Супрастин», «Диазолин»). Необходимы при аллергии на средства гигиены, белье. Способствуют снижению гиперемии и сыпи на тканях половых органов.
- Пре- и пробиотики, ферменты («Бифиформ», «Креон», «Йогурт»). При приеме антибиотиков может развиться дисфункция органов ЖКТ, поэтому рекомендуется принимать препараты с полезными бактериями.
- Гомеопатия («Дерево жизни», «Туя западная», «Sepia», «Копайва»). Растительное лекарство назначается при выявлении в моче и сперме гноя, крови, слизи.
Если выявлено поражение простаты, мужчине назначаются противовоспалительные свечи на основе парафина. В зависимости от причины воспаления в физкабинете проводится электрофорез, прогревание, массаж предстательной железы.
Терапевтический курс у женщин
Лечение хронического уретрита у женщин проводится по той же схеме, что и у мужчин. Обязателен прием антибиотиков и противовоспалительных средств. Для повышения иммунитета назначаются витаминные комплексы. Если причиной патологии стало ЗППП целесообразно ставить вагинальные свечи. При кандидозном типе заболевания необходимо пройти курс противогрибковых средств.
В зависимости от вида возбудителя назначаются следующие антибиотики:
- Хламидийный: «Леофлоксацин», «Амоксиклав», «Флемоксин».
- Миоплазменный: «Тетрациклин», «Доксициклин».
- Трихомонадный: «Цидипол», «Эфлоран», «Флагил».
- Гонорейный: «Цефтриаксон», «Рифампицин».
Во время терапии обязательно придерживаться диеты: исключить жирное, копченое, жареное, алкоголь. Надо попросить врача порекомендовать витаминный комплекс. Если есть желание воспользоваться народной медициной, следует оповестить об этом гинеколога. Лечить уретрит в домашних условиях можно с помощью ванночек из лекарственных трав, парафиновых свечей.
Профилактика перехода болезни в хроническую стадию
Для предотвращения развития уретрита необходимо исключить все провоцирующие факторы. Нужно вести активный образ жизни, отказаться от вредных привычек и рационально питаться.
Важно придерживаться рекомендаций гинекологов и урологов, которые являются профилактическими мерами против всех заболеваний мочеполовой системы.
- Соблюдать правила гигиены, после посещения туалета подмываться.
- Во время гигиенических процедур применять гипоаллергенные средства. Пользоваться контрацептивами без ароматизаторов и вкусов.
- Быть избирательным при выборе полового партнера. Оральный секс также может спровоцировать развитие уретрита, если на слизистой оболочке рта есть патогенные микробы.
- Посещать гинеколога или уролога каждые полгода даже при отсутствии патологических симптомов. Не запускать инфекционные и воспалительные процессы в мочеполовой системе.
- Избегать переохлаждения, не подмываться холодной водой, не сидеть на бетонном покрытии.
Чтобы заболевание не перешло в хроническую форму, обязательно надо обратиться за помощью к врачу. На первых стадиях уретрита его легко вылечить курсом антибиотиков и противовоспалительных препаратов.
Если появились проблемы с мочеиспусканием, не стоит откладывать визит к врачу. Спустя несколько месяцев патогенные бактерии полностью поражают слизистую канала, распространяются на соседние органы. Хронический уретрит требует более длительного лечения для устранения первопричины заболевания. Терапия основана на приеме антибиотиков и поддержании общего иммунитета.
Источник: https://UroMir.ru/andrologija/vospalenie-mocheispuskatelnogo-kanala/hronicheskij-uretrit.html
Стадии, причины и способы лечения хронического уретрита

В медицине уретритом принято считать воспалительные болезни, поражающие мочеиспускательный канал.
Если острая форма подобного воспаления в силу интенсивности симптомов незамеченной для человека не остается, то хроническую иногда ошибочно принимают за признаки другой патологии, упуская драгоценное время на лечение.
Патогенные факторы
Причины уретрита в хронической форме, как и в острой, одинаковые — это попавшие в организм:
- вирусы;
- грибки;
- бактерии (стафилококки, кишечная палочка, стрептококки).
- антигены (при аллергической природе воспаления).
Вирусы, штаммы грибков и бактерии поражают клетки мочеиспускательного канала, вызывая характерные симптомы уретрита.
При этом болезнетворные микроорганизмы заражают уретру как по отдельности (конкретный вид бактерий, вирусов или грибков), или иной комбинации (суперинфекция).
Способы заражения уретры
Патогенная флора попадает в уретру из источников:
- от страдающего венерическими болезнями — при половом способе заражения;
- из окружающей среды — при бытовом способе инфицирования, так возникает уретрит из-за внедрения в слизистую гноеродных бактерий, попавших туда с грязных рук или предметов обихода (полотенец, белья, мочалки);
- инструментальное вмешательство (катетеризации, инстилляции) — больничный уретрит;
- из инфицированного органа (кариозные зубы, миндалины, почки) при распространении по организму бактерий или вирусов с током крови или лимфы, например, при тонзиллите, гнойном пиелонефрите.
Первоначально микробы вызывают острое течение воспаления, если не начато своевременное лечение, либо было ошибочно избрано, приводит к переходу патологии в хроническую форму.
Особенности воспаления уретры у женщин
Уретра мужская и женская по анатомической форме неодинаковы. Ввиду полового диморфизма, мочеиспускательный канал:
- у мужчин — закрытого типа, достигает в длину 23 сантиметра, а в диаметре — до 7 мм;
- у женщин открыт и короче — до 5 сантиметров в длину, и шире — до полутора сантиметров в диаметре.
Из-за особенностей строения женской уретры доступ восходящей инфекции в мочеиспускательный канал женщины гораздо проще, чем в мужскую уретру, поэтому случаев уретрита, в том числе и перешедшего в стадию хронического течения, у женщин во много раз больше.
Спровоцировать инфицирование могут:
- снижение иммунитета (переохлаждения, нервные перегрузки, нехватка витаминов и систематические голодания);
- злоупотребление острой и соленой пищей;
- гормональная дисфункция (при климаксе, эндокринных болезнях);
- гормональные перестройки (при беременности, лактации, возрастные и связанные с менструальным циклом);
- травмирование во время секса;
- интоксикация организма;
- гинекологические патологии, меняющие естественную микрофлору влагалища, в том числе инфекционные;
- мочекаменная патология (камни в почках, в мочевом пузыре);
- медицинские манипуляции (катетеризация).
При этом симптомы воспаления органа у слабой половины человечества, ввиду малой длины, менее болезненны, и часто на начальной стадии воспаление проходит для женщины бессимптомно, проявляясь на этапе манифестации.
Для женщин лечащий врач — терапевт, уролог, при обострении гинекологических симптомов — гинеколог. При возникновении подозрения на ЗППП лечение проводит венеролог.
Классификация
Основой классификации уретрита является подразделение воспалительного процесса по источнику возникновения:
- инфекционный — возникающий в силу жизнедеятельности патогенных болезнетворных возбудителей;
- неинфекционный — связанный с иными факторами (аллергическими реакциями, токсическим и лучевым воздействием).
Дальнейшая классификация заболевания инфекционного типа строится на видах болезнетворных возбудителей, вызывающих воспаление уретры.
Так, тип уретрита, вызываемого бактериальной микрофлорой, может быть венерическим — гонорейным. Преимущественно возникает из-за незащищенных половых контактов с партнером, страдающим гонореей.
Второй тип как хронического, так и острого воспаления уретры является негонорейный. Этот неспецифический тип объединяет уретриты, вызываемые иной, не гонококковой, патогенной микрофлорой.
Поскольку патогенная микрофлора попадает в мочеиспускательный канал разными путями, в зависимости от способов инфицирования гонорейный и неспецифический типы болезни подразделяются на:
- связанные с непосредственным заражением от носителя патогенной микрофлоры;
- бытовые.
Бытовой путь возникновения уретрита, перешедшего в хроническую форму — это, прежде пренебрежение правилами личной гигиены, из-за чего присутствующие в окружающей среде микроорганизмы заносятся в мочеиспускательный канал.
Иным образом распространение инфекции в пределах одного организма осуществляется через биологические жидкости из зараженного органа.
Стадии патологии
По клиническому течению выделяют уретрит:
- свежий, развивающийся в течение двух месяцев;
- хронический, длящийся от двух месяцев.
У хронической стадии воспаления канала различают три этапа:
- Первый, во время которого симптоматика болезни не столь выражена, а признаки эффективно купируются антибиотиками или противовирусными медикаментами.
- Второй, при котором периоды обострения воспалительного процесса учащаются, при этом лекарственная терапия постепенно утрачивает эффективность.
- Терминальная — третья стадия, характеризующаяся стремительным прогрессированием болезни и затруднениями в лечении.
Признаки
Воспаление уретры протекает одновременно с циститом, проявляясь в обоих органах.
Однако само воспаление мочевого пузыря отличается от уретрита таким характерным признаком, как болевые ощущения (рези), локализующиеся внизу мочевого пузыря и возникающие при мочеиспускании.
При хронической форме уретрита, симптомы аналогичные острой стадии, присутствуют, но не такие выраженные.
Так, у больного ощущаются:
- болезненность (рези, жжение) при акте мочеиспускания;
- учащение позывов сходить в туалет (часто оказываются ложными);
- рези в состоянии покоя;
- затрудненность мочеиспускания ввиду сужения мочеиспускательного канала.
При этом хронический уретрит у женщин и мужчин также характеризуется гнойными выделениями из уретры, а также раздражением и покраснением слизистой и прилегающих наружных половых органов.
У пациента снижается качество жизни, что затрагивает важные сферы.
Последствия хронического течения патологии
Хроническая форма воспаления, в отличие от острой, не такая болезненная для пациента, поскольку симптоматика латентная, не так выражена. Например, боли при мочеиспускании не столь интенсивные.
Но хроническая опасная ввиду серьезных неблагоприятных последствий для организма.
К числу тяжелых последствий перешедшего в хроническую форму воспаления относят:
- деформацию и стриктуру уретры (сужение просвета, вплоть до полной непроходимости для мочи);
- инфицирование мочеполовой системы;
- цистит (воспаление мочевого пузыря);
- пиелонефрит и почечную недостаточность;
- воспалительные процессы в половых органах (женских и мужских).
Лечение медикаментами
Поскольку воспаление связано с патогенными микроорганизмами, направление консервативного лечения в виде лекарственной терапии состоит в использовании антибиотиков, противовирусных препаратов и антисептиков (для наружного применения в виде ванночек и спринцеваний).
Каждый конкретный вид препарата назначает исключительно лечащий врач, и на основе проведенных лабораторных исследований биологического материала пациента.
Народные методы терапии
На практике зарекомендовали и народные методы лечения уретрита, основанные на древних методах траволечения как конкретными, одиночными видами растений, так и сборами, оказывающими комплексное воздействие на организм.
Например, помогают снять симптомы такие снадобья природного происхождения, как:
- свежевыжатый сок из ягод клюквы или черной смородины, или отвар (запрещено долгое кипячение);
- экстракт из свежих листьев черной смородины, принимаемый два-три раза в сутки в виде теплого чая;
- настойка листьев зеленой петрушки, получаемая томлением в молоке при невысокой температуре;
- подслащенный медом чай из цветов липы мелколистной, принимаемый на ночь в объеме не менее стакана объемом 200 мл.
Полезно включать в ежедневный рацион больше зеленой петрушки и корня, а также разнообразить меню такими овощами и ягодами, как:
- отварная свёкла;
- свежая брусника;
- зелень и черешки сельдерея;
- свежая морковь (сок, салаты).
Травы и растения рекомендовано использовать с методами официальной медицины, и такое комбинирование двух видов терапии позволяет быстрее добиться результатов, чем при использовании исключительно лекарственных средств.
Подобрать соотношение фармакологических препаратов и рецептов народной медицины способен опытный врач, который обязан контролировать стадии системного лечения.
Не допускается самостоятельно выбирать травы для исцеления, поскольку возможны побочные эффекты, а также у больного может быть индивидуальная непереносимость некоторых из них.
Диетические рекомендации при хроническом течении болезни
Чтобы лечение оказалось эффективным, больному рекомендована щадящая диета, при которой из рациона исключается острая и соленая пища, а также жареные блюда.
Дополнительно на протяжении лечения запрещено употребление алкогольных напитков. Следует также беречься от переохлаждения.
Для выведения из организма продуктов интоксикации и снижения солевой концентрации мочи больным увеличивают суточное потребление жидкости, доводя до 2,5–3 литров, при условии отсутствия противопоказаний.
К какому врачу обращаться
В первую очередь при самостоятельном подозрении на воспаление мочеиспускательного канала обращаются к терапевту, который назначит необходимые для диагностики анализы.
После лабораторного исследования биологического материала и уточнения диагноза терапевт направляет пациента к узкому врачу:
- венерологу, если выявлен гонорейный тип болезни;
- урологу — при негонорейном типе уретрита.
Профилактические меры
Лечение хронического уретрита — процесс длительный и сложный, в связи с чем предпочтительнее применять доступные меры профилактики, способные обезопасить человека от развития болезни.
От возникновения острого воспаления уретры и перехода в хроническую стадию способны спасти:
- соблюдение гигиенических правил и норм;
- защищенные половые контакты с непроверенными партнерами;
- своевременная терапия очагов инфекции в организме;
- повышение защитных сил организма (правильное питание, рациональный режим труда и отдыха)
Кроме того, мерой профилактики воспалений станет минимизация (если невозможно полное исключение) провоцирующих факторов:
- переохлаждение организма и органов таза;
- гормональные сбои;
- нервные перегрузки и частые стрессы;
- венерические болезни;
- соблюдение гигиены половых органов, грязные руки и белье;
- неконтролируемый или чрезмерно длительный курс приема антибиотиков;
- нерегулярный стул, редкое опорожнение кишечника;
- нерациональный режим труда и отдыха.
Чтобы не пропустить начальную стадию болезни, которая нередко протекает бессимптомно, следует регулярно (не реже одного раза в шесть месяцев) посещать уролога и сдавать необходимые анализы, а при малейших признаках начинающегося уретрита как можно быстрее обращаться за помощью в медицинское учреждение.
Источник: https://CistitStop.ru/uretrit/simptomyi-hronicheskogo-uretrita.html
Острый гнойный отит

Гнойный средний отит занимает около 30% от всех видов ЛОР-заболеваний. Это распространенная болезнь, особенно среди детей. По статистике 80% малышей от рождения до 3 лет хотя бы раз страдают этим недугом.
Что такое гнойный отит?
Гнойный отит относится к воспалительным заболеваниям уха. Возникать недуг может в любом из отделов этого органа: наружном, среднем или внутреннем.
Наиболее часто встречается отит среднего уха, которое состоит из:
• барабанной перепонки;
• барабанной полости;
• слуховых косточек;
• слуховой (или евстахиевой) трубы, которая соединяет среднее ухо с носовой полостью и служит в качестве дренажной системы. Именно по ней, в большинстве случаев, сюда попадает инфекция.
Далее среднее ухо переходит во внутреннее, где находится улитка, передающая звуковые колебания в головной мозг по слуховому нерву.
Дети болеют данным недугом чаще, так как строение уха в детском возрасте отличается от его строения у взрослых. Слуховая труба у них короче и шире, а в полости среднего уха у новорожденных находится жидкость, в которой попавшие бактерии развиваются быстрее.
Инфекция, попавшая в ухо, вызывает воспалительный процесс, в результате которого слизистая оболочка и барабанная перепонка отекают, на ее стенках образуются эрозии и язвы, кровеносные сосуды расширяются, снижается проницаемость их стенок, постепенно выделяется и накапливается экссудат.
По мере развития болезни, воспалительный процесс охватывает все части среднего уха, и отит переходит в острую форму. Также он может распространяться на соседние ткани, во внутреннее ухо и в полость черепа, что ведет к менингиту.
Есть односторонний и двусторонний гнойный отит, когда воспаляются оба уха.
Если заболевание не лечить, оно может перейти в хроническую форму. У больных хроническим гнойным отитом периоды ремиссии чередуются с обострениями болезни. Его лечение более длительное и трудное.Он подразделяется на мезотимпанит (когда поражается только слизистая оболочка) и эпитимпанит (воспаление охватывает кости). Первый вид относительно спокойный, его возможно вылечить консервативными методами.
С эпитимпанитом намного сложнее, так как существует большой риск его распространения на мозговую ткань.
Причины отита
От чего возникает острый гнойный отит?
1. Попадание инфекции из носоглотки и верхних дыхательных путей (стрептококки, кокки, пневмококки, стафилококки) по слуховому каналу в барабанную перепонку. Происходит это во время сильного кашля, чихания или сморкания. При резком давлении на барьер слуховой трубы, в результате которого он прорывается и инфекция вместе со слизью попадает в среднее ухо.
2. Другие пути попадания инфекции – гематогенный, то есть с током крови, и через поврежденную барабанную перепонку (например, из-за различных травм).
3. Острый гнойный отит может быть осложнением вирусных заболеваний (например, гриппа или скарлатины).
4. Попадание воды в уши и последующее переохлаждение.
5. Аллергические реакции.
6. Сниженный иммунитет. Слабая защита организма – это еще один фактор, из-за которого может развиться гнойный отит.
Среди недугов, которые предрасполагают возникновению гнойного отита, находятся: синуситы, риниты, аденоиды. Хронические процессы в носоглотке нарушаю дренажную систему слуховых каналов, поэтому микробы легко могут попасть в ухо.
Отит гнойный: симптомы
Симптомы гнойного отита у взрослых:
• Резкая боль в ухе. Болевые ощущения – это следствие раздражение нервных окончаний, которое происходит из-за отека тканей и выделения гноя. Появляясь в глубине уха, боль отдает виски, затылок или зубы. При накапливании экссудата, барабанная перепонка выпячивается и со временем прорывается, происходит перфорация. После выхода гноя боли стихают;
• Лихорадка, которая является последствием воспаления и попадания токсинов и микробов в кровь. Температура тела может повысится до 38-39ᵒС;
• Выделения из уха. В начале они серозно-кровянистые, затем – гнойные.
• Снижение слуха (как следствие накопления экссудата), шум в ушах, ощущение заложенности. Эти симптомы могут беспокоить в течение некоторого времени после выздоровления, потом они проходят сами по себе. Если в воспалительный процесс было вовлечено внутреннее ухо, то наблюдается значительное нарушение слуха.
Иногда болезнь протекает легко и быстро, если защитные силы организма способны вести борьбу с инфекцией или в этом им помогает вовремя начатое лечение. Когда же реактивность организма снижена, воспаление может приобрести масштабный характер. Сильная боль в ухе, высокая температура и большое количество выделений – такие симптомы наблюдаются при возникновении гнойного отита на фоне ОРВИ.
Стадии гнойного отита
В течении среднего гнойного отита выделяют 3 стадии:
1. Доперфоративная (продолжительность от нескольких часов до нескольких дней). После попадания инфекции в среднее ухо начинается воспалительный процесс, который вызывает боль в ухе и повышение температуры тела. В барабанной полости накапливается экссудат и начинает давить на перепонку. Боль острая, нестерпимая. На этой стадии наблюдаются проблемы со слухом.
2. Перфоративная стадия (5-7 дней). Барабанная перепонка прорывается и начинается стадия гноетечения. Сразу появляются обильные, слизистые выделения с примесью крови. Затем их становится меньше, они густые. Воспаление постепенно проходит, состояние человека улучшается, снижается боль и лихорадка.
3. Репаративная стадия. Это завершительная стадия, во время которой воспаление и гноетечение прекращается, перфорация затягивается. Если разрыв был небольшой, то рубцевание происходит быстро.
Если полное выздоровление не наступает и барабанная перепонка не заживает, то развивается хронический гнойный отит. Он характеризуется периодическим возникновением болей и гнойных выделений из уха, а также постепенным снижением слуха и наличием стойкого дефекта барабанной перепонки.
Последствия гнойного отита
Как правило, болезнь длится 2-3 недели, хотя в разных случаях она протекает по-разному. Например, первая стадия принимает затяжной характер, признаки ее слабовыраженные.
Если на протяжении длительного времени не происходит перфорация и гной из уха не выходит, то развивается адгезивный процесс (скапливается вязкий гной).
В результате образуются спайки и рубцы, мешающие работе слуховых косточек и нарушающие проходимость слуховой трубы. Это может привести к тугоухости и даже глухоте.
Также возможно острое течение болезни, с быстрым распространением воспалительного процесса вглубь черепа (экстрадуральный абсцесс). Такие осложнения при гнойном отите могут привести даже к смерти больного, поэтому важно безотлагательное хирургическое лечение.Насторожить должен продолжительный период перфоративной стадии, когда выделения и температура не проходят спустя 2-3 недели. Это может свидетельствовать о воспалении и скоплении гноя в сосцевидном отростке. Такое заболевание носит название мастоидит. Он опасен тем, что способен вызывать потерю слуха, менингит, паралич лицевого нерва, абсцесс головного мозга.
На развитие мастоидита также может указывать возобновление болезни после улучшения состояния больного. Боль и лихорадка возвращаются снова. Причина этому – застой экссудата.
Одно из неприятных последствий гнойного отита среднего уха у взрослых – холестеатома, характеризуется скоплением омертвевших эпителиальных клеток в среднем и даже внутреннем ухе. Такое образование удаляют хирургическим путем, но нарушения слуха все равно остаются.
Осложнения могут развиться по причине ослабленной иммунной защиты организма, высокой степени болезнетворности микробов, попавших в ухо, а также из-за несвоевременной или неправильно проведенной терапии.
Гнойный отит: лечение у взрослых
По результатам осмотра и анализа, ЛОР назначает лечение, которое направлено на снятие симптомов, снятие воспаления и восстановление нормального слуха.
Для этого используют комплекс мероприятий:
• продувание слуховой трубы для восстановления дренирования и вентиляции. Производят его с помощью специального ушного катетера, в который вводят раствор из Дексаметазона, Амоксициллина и пары капель 0.1% раствора адреналина. Эта процедура очень эффективная, она позволяет значительно ускорить процесс выздоровления и восстановления слуха;
• физиотерапевтические процедуры (прогревание, УФО, СВЧ). Их проходят курсом 1-2 недели. Физпроцедуры благотворно влияют на биологические процессы в больном месте, активизируют защитные реакции в организме и ускоряют процесс выздоровления;
• спрей или капли в нос. Такие средства сужают сосуды, останавливают выделение слизи, прочищают евстахиеву трубу и улучшают дыхание. Можно использовать Нафтизин или Санорин, которые закапываются по 3 раза в день в течение 3-5 дней. Перед закапыванием нос прочистить. Капать обе ноздри;
• регулярное самостоятельное прочищение слухового прохода, чтобы гной в ухе не скапливался (делать это нужно аккуратно);
• жаропонижающие. Такой препарат, как Парацетамол, необходим в случае стойкой высокой температуры, которая мучает пациентов на первой стадии;
• анальгетики для снятия боли. Есть ушные капли при гнойном отите, с обезболивающим эффектом, которые действуют целенаправленно. Например, Отизол, который содержит бензокаин, антипирин и фенилефрин гидрохлорид, оказывает антисептическое, противовоотечное, противовоспалительное и анальгезирующее действие.
Есть также другие капли, основанные на лидокаине (Отипакс). Их прописывают в доперфоративной стадии, после появления перфорации их применять нельзя. Также можно ставить в уши обезболивающие тампоны. Для этого подходит раствор 1:1 из борной кислоты и глицерина.
Смоченный в растворе тампон вводится до барабанной перепонки и прикрывается ваткой. Держать его нужно 4 часа;
• противогрибковые средства, если возбудителем является грибок;
• промывание ушей в больнице физраствором или водой. Для снятия отека применяют противоотечные препараты, например, Дексаметазон;
• антибиотики от инфекции и воспаления.
При лечении хронического отита принцип остается тот же.
Первоочередная задача – очистить ухо от гноя и снять воспаление. В этом помогает усиленный курс продуваний и промываний.
Для последних используют раствор Адреналина или Эфедрина (для снятия отека), а также раствор Формалина, Серебра нитрат, спирт, жидкость Гордеева (оказывают антисептическое, вяжущее действие, помогают прижечь грануляции, которые образуются при хроническом гнойном отите).
Постоянное применение антисептических средств поможет уничтожить вредные микроорганизмы. Кроме вышеуказанных препаратов широкой популярностью пользуется борная кислота, а вот перекись водорода лучше не использовать. Кроме антисептических необходимо воздействие антибактерицидных препаратов, то есть антибиотиков.
Рассмотрим подробнее, какие антибиотики назначают при гнойном отите.
При легкой степени заболевания, на доперфоративной стадии подходят препараты в виде таблеток пенициллиновой группы, в основном, с амоксициллином (активный против кокков).Он содержится в Амоксициллине, Флемоксине. Принимают внутрь курсом в 7-10 дней, 3 раза в день каждые 6 часов. Улучшения должны быть заметными уже спустя 1-2 дня приема таблеток.
Если назначенный антибиотик не помогает спустя 3 дня, то его заменяют на другой, помощнее, например, Аугментин или Амоксил, в которых присутствует амоксициллин с клавулановой кислотой. Они действуют на большое число различных микроорганизмов.
Когда пенициллиновые не оказывают должного результата (при тяжелой форме болезни) или у человека аллергия на пенициллин, могут прописать антибиотики группы цефалоспорины, например, Цефтриаксон, Цефуроксим или Цефазолин, который обладает широким спектром действия. Обычно их вводят внутримышечно.
Есть также ушные капли при гнойном отите с антибиотиком, которые оказывают антимикробное действие. Они не имеют столько побочных эффектов, так как действуют местно. Также их не трудно использовать самостоятельно, в отличии от внутривенных или внутримышечных уколов.
Популярны такие капли, как:
• Ципрофарм (действующее вещество – ципрофлоксацин);
• Нормакс. (действующее вещество – норфлоксацин);
• Отофа (содержат рифампицин натрий).
Существуют комбинированные ушные капли. Они более мощные и часто используются в лечении хронического гнойного отита.
К ним относится:
• Кандибиотик, который содержит клотримазол (противогрибковое), лидокаин (обезболивающее) хлорамфеникол (антибактериальное), беклометазона дипропеонат (противовоспалительное и противоаллергическое).
• Фугентин (содержит комбинацию антибиотиков: фузидова кислота и гентамицин).
• Анауран. Также содержит лидокаин, а в качестве антибиотика – полимиксин сульфат и неомицина сульфат.
• Софрадекс. В нем присутствуют два вида антибиотиков – это фрамицетина сульфат и грамицидин, а также глюкокортикоид – дексаметазон.
Ушные капли не эффективны на доперфоративной стадии острого отита.
Так, как у антибиотиков есть ряд побочных эффектов, то при легком течении болезни их не рекомендуют. Такое лечение целесообразно на стадии выделения гноя, при сильном болевом синдроме и лихорадке.
Хроническую форму гнойного отита тяжело вылечить консервативными способами, поэтому приходится прибегать к хирургическим. Иногда только таким способом можно удалить скопившиеся грануляции и спайки, и восстановить слух.
Чем промыть ухо при гнойном отите в домашних условиях? Можно использовать небольшое количество перекиси водорода или теплой воды. Необходимо набрать 1 мл жидкости в шприц или грушу и залить в среднее ухо. Затем закрыть ухо ваткой и оставить на 3 минуты. Такую процедуру повторяют несколько раз.С более подробной информацией, Вы можете ознакомиться на нашем сайте lor-24.ru.
А также подписывайтесь на Наш канал.
Источник: https://zen.yandex.ru/media/id/5c9ca8112a0ab400b40071e8/5cab21f2cdb8db00af532ec7