Правая почка выше чем левая
Содержание
Симптомы и лечение боли в почке с левой стороны. Всевозможные виды боли почки с левой стороны
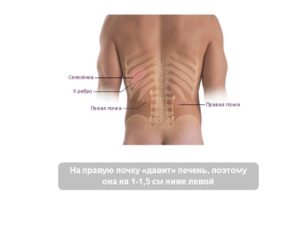
Расположенность почек двухсторонняя — за задней стенкой брюшины между 12 грудным и 2 поясничным позвонками. Левый орган находится выше правого и больше по объему. Это объясняется тем, что правая почка подвергается естественному давлению печени, расположенной сверху.
Оба органа имеют форму боба, вогнутой стороной прилегают к позвоночнику, соединяясь с ним нервными окончаниями и кровеносными сосудами посредством почечной ножки. Снаружи они обволакиваются эластичной капсулой, содержащей жировую клетчатку. Внутри расположены чашечки разных размеров и лоханка, находящаяся вблизи мочеточника.
Выполняемые функции направлены на фильтрационную и выделительную деятельность, однако существуют и другой важный функционал:
- стабилизация кровяного давления;
- регулирование содержания в крови ионов;
- синтез веществ, необходимых для работы других органов и систем (выработка ренина, эритропоэтина, простагландинов);
- обменная.
Иными словами, почки осуществляют фильтрацию крови, при которой полезные вещества возвращаются в кровяные тельца, а вредные примеси, продукты распада и излишняя жидкость формируются в урину и выводятся через мочеточник.
Тромбоз
Резкий приступ болезненных ощущений в почке слева и смежных областях требует немедленного осмотра врача, а значит, госпитализации. Если болит левая почка, причиной бывает тромбоз почечной артерии.
Оторвавшийся тромб попадает в артерию и перекрывает ее, провоцирует возникновение острого болевого синдрома, высокого давления. У больного возникает жар, появляются симптомы отравления.
Характер боли может усиливаться до потери сознания больным.
Нефроптоз
Опущение почки сопровождается тянущими ощущениями слева в пояснице и почке. Этому способствует тяжелая физическая нагрузка, поднятие грузов. Когда пациент ложится, боль становится меньше или исчезает совсем.
Что делать, если болит левая почка в этом случае? На начальном этапе заболевания лечение проводится следующими методами:
- Лечебная физкультура. Она помогает укрепить мышцы и поддерживать орган в нормальном положении. В этом также помогает бандаж.
- Диета, которая помогает наращивать жировую ткань вокруг органа. Она хорошо удерживает положение почек.
- Витамины. Витаминотерапия – один из консервативных способов лечения опущения почки.
При малой эффективности этих методов или в запущенном случае проводится оперативное вмешательство. С помощью хирургической операции почку закрепляют на своем месте. После этого болевые ощущения исчезают, поскольку орган закрепляют там, где он должен быть.
Новообразования в организме
Новообразования и опухоли не вызывают постоянных и продолжительных болевых ощущений. В начале болезни можно ощущать дискомфорт в поясничной области, в обеих почках.
Опухоли могут возникать из-за продолжительной раковой болезни. Пациент может и не знать, что у него возникла опухоль, поскольку в начале болезни не возникает никаких ощущений.
Разрастание опухоли провоцирует возникновение ощущений, которые становятся болезненными при пальпации.
Боли в левой почке, которые не связанные с почечными патологиями
В некоторых случаях оказывается, что сосредоточенные слева боли, не имеют никакого отношения к нефрологическим патологиям. В этом случае боль связана с другими органами, поэтому важно обратить особое внимание на то, имеются ли другие тревожные признаки.
Нередко левая почка может болеть по причине таких отклонений:
- Воспаление органов, находящихся в малом тазу. Болевые ощущения в таком случае могут сосредотачиваться ещё и в яичниках.
- Язва двенадцатиперстной кишки или желудка.
- Воспаление поджелудочной железы. При этом к болезненным ощущениям в пояснице добавляется непереваренная пища в кале.
- Желчнокаменные патологии, которые имеют особенность, выражающуюся колющими ощущениями в желчном пузыре и желтизной кожных покровов.
- Аневризма аорты – расширение кровеносного сосуда, что способно вызывать боль в почке. Важно отметить, что эта патология несёт большую опасность для жизни.
Причинами болей левой почки может также быть остеохондроз или радикулит. В последнем случае происходит воспаление нервных корешков, появляются интенсивные боли, отдающие в поясницу.
Именно поэтому радикулит часто принимается за почечные отклонения и только в процессе диагностики ставиться правильный диагноз.
Что касаемо остеохондроза, то это состояние может выражаться ноющими болями в ногах и обеих почках. При этом чувствительность конечностей нарушается.
Боли иррадирующего характера
Известно, что заболевание одного органа может вызывать болезненные симптомы совершенно в другом месте, даже в самых отдаленных участках тела — это явление получило название иррадирующей боли.
Если возникла боль в почке слева, симптомы помогут определить — на самом ли деле это заболевание связано с почками или же причина кроется в патологии другого органа.
Часто боли возникают из-за следующих причин:
- радикулит — проявляется в виде воспалительного процесса на нервных окончаниях в районе поясницы. Характеризуется выраженной слабостью, неврологическими нарушениями, острыми болями поясничного отдела при усиленных нагрузках, а также болезненными ощущениями, отдающими в область ягодиц или ног;
- желчнокаменная болезнь — наличие камней и их движение провоцируют появление желчных коликов или желтухи;
- остеохондроз — заболевание позвоночника с прогрессирующим развитием. Проявляется в виде онемения, снижения чувствительности частей тела, сильной утомляемости, частых головокружений и головных болей;
- при панкреатите также возникают боли, похожие на почечные симптомы. Его признаками является лихорадка, неспособность организма качественно переваривать пищу и постоянное чувство недомогания.
Иногда можно различить боль, исходящую от почки, от других внутренних органов, для этого важно знать ее расположение в организме. Если болезненный симптом ощущается в районе между тазовыми и реберными костями, вполне вероятно, что это исходит от почки. Кроме этого, возникает озноб, тошнота, боль при ощупывании, частое опорожнение.
Возникновение опухоли
Опухоль, которая стала слишком большой, провоцирует возникновение болевого синдрома в месте, где расположена почка, и рядом. Опухоль или киста оказывает давление на сам орган, на прилегающие органы и артерии, мочеточник. Локализация боли не ограничивается этим местом, она распространяется дальше. Маленькая киста никак не влияет на функционирование организма.
Хирургическое вмешательство требуется, когда киста нестабильна и постоянно увеличивается, причиняя беспокойство пациенту. Чтобы предотвратить ее рост, проводится операция по удалению. Она удаляется одним из следующих методов:
- Пункция. Эта процедура заключается в том, чтобы ввести в область опухоли специализированный медицинский дренаж, который высасывает кисту.
- Лапороскопия. Этот метод безопасен для больного, используется в качестве избавления от кисты чаще других. Процедура заключается в иссечении самой опухоли. Чтобы сделать иссечение, в брюшной стенке пациента делают небольшую дырочку.
Когда возникает злокачественная опухоль, врач назначает пациенту и проводит полостную операцию. Она заключается в удалении как злокачественного образования, так и поврежденного им органа, метастазов. После успешного удаления всех злокачественных образований пациент проходит интенсивный курс терапии.
Полостная операция проводится при появлении гноя или вскрытии кисты. Кроме того, если диагностировано перерастание кисты в злокачественную опухоль, также проводится операция.
Почему болит левая почка?
Боль в области левой почки не всегда связана с патологическими процессами, происходящими в этом органе. Причинами могут быть другие заболевания или воспалительные процессы, происходящие в организме.
Боль в почке слева не может возникать беспричинно.
Нервные окончания, связывающие ее с жизненно важными системами, подают импульсное сообщение о неполадках в каком-либо месте, что находит отражение в специфике выработки органом определенных веществ.
Особенности диеты при поликистозе почек
Если болит левая почка, она увеличивается в размерах, оказывает давление на смежные ткани, деформируя их и защемляя нервные окончания.
Тупая боль в области почки слева может быть вызвана кистозным образованием на селезенке. Болезненные приступы отдают в спину, поэтому сложно отличить патологию этого органа от нарушений работы мочевыделительной системы. Инфекция, поразившая селезенку, может вызвать отмирание тканей, ощущения при этом схожи с симптомами боли левой почки сзади брюшины.
Нарушения кишечной флоры, такие как полипы, геморрой, опухоли, чрезмерное наполнение прямой кишки каловыми массами, оказывают сильное воздействие на окружающие ткани и органы. Почки находятся в непосредственной близости, соответственно боль может возникать в районе левого подреберья.
Если у человека запор, кал накапливается в кишечнике и образует уплотнения, которые способны передавливать мочеточник. В результате этого почечная лоханка разбухает, и моча не поступает в мочевой пузырь, из-за этого болит левая почка.
У женщины на ранних сроках беременности могут возникать боли в почке слева. Однако это не может прямо указывать на то, что проблема в мочевыделительной системе. Подобное состояние может наблюдаться при внематочной беременности, когда эмбрион начал развиваться в левой фаллопиевой трубе.Источник: https://probol.info/pochki/simptomy-i-lechenie-boli-v-pochke-s-levoj-storony-vsevozmozhnye-vidy-boli-pochki-s-levoj-storony.html
Почка это: какая почка расположена выше и строение нефрона
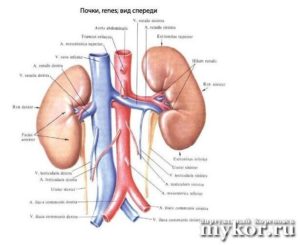
Парный орган в нашем теле, внешне напоминающий боб, – это почки. Они входят в состав мочевыделительной системы, к которой также относятся мочеточники, пузырь (мочевой) и мочеиспускательный канал.
Почки располагаются в области поясницы, причём левая почка зафиксирована выше правой из-за соседства с печенью. Также правый орган более подвижный.
Из-за анатомических особенностей расположения правой почки она чаще подвергается всевозможным заболеваниям.
Строение и размеры органа
Почка – это важный фильтрационный орган нашего организма, который отвечает за формирование и выведение мочи
Почка – это важный фильтрационный орган нашего организма, который отвечает за формирование и выведение мочи, очищение крови от токсинов и продуктов обмена, регулировку количества жидкости в организме, а также нормализацию кровяного давления.
Каждая почка располагается в районе поясницы по задней (спинной) поверхности брюшной полости. Правый и левый орган локализуются с обеих сторон от позвоночного столба. Чтобы более точно описать место расположения почек, можно воспользоваться медицинским определением – почка расположена между вторым (поясничным) и двенадцатым (грудным) позвонком.
Нормальные физиологически размеры здоровой почки (имеется в виду взрослый человек) следующие:
- ширина – до 60 мм;
- длина – до 120 мм;
- толщина – 30-40 мм;
- примерный вес – около 15-190 г.
Левая почка находится выше правого органа на 15 мм. Более того левый орган отличается большими габаритами. Внешняя поверхность почки в норме должна быть ровной гладкой, блестящей, красноватого оттенка.
Внутренняя часть, которая находится со стороны позвоночного столба, имеет вогнутую бобовидную конфигурацию. Именно в этой части локализуются почечные ворота. Через них в орган входят кровеносные сосуды, нервы, лимфосистема и мочеточник.
Из кровеносных сосудов и нервов образуется почечная ножка.
Сами почечные ворота трансформируются в обширное углубление, называемое почечной пазухой. Это углубление глубоко вдаётся в ткани органа. Внутри почечной пазухи находятся большие и малые чашечки, лоханка, жировая ткань, нервы, лимфатическая система и кровеносные сосуды.
Что касается мочеточника, то он соединяется с мочевым пузырём для обеспечения транспортировки мочи. Поскольку форма у органа бобовидная, он имеет верхний и нижний полюс. Что касается верхнего, то он соприкасается с внешней эндокринной железой, называемой надпочечником. Почки имеют покрытие из тонкой соединительной ткани.
Внешне она напоминает тончайшую прозрачную плёнку.
После соединительного покрытия идёт жировая оболочка. Она нужна для амортизации и защиты органа от повреждения. Если по каким-либо причинам произойдёт нарушение структуры жировой прослойки, то возникнет смещение органа. Чаще происходит опущение (нефроптоз). Если почка будет располагаться ниже анатомически предусмотренного места, то это может привести к различным серьёзным проблемам:
- передавливанию мочеточника и нарушению оттока мочи с последующими последствиями;
- перегибу кровеносных сосудов и нарушению кровоснабжения органа, что может привести к сбоям в работе.
Важно: людям, страдающим опущением почек, не рекомендуется сидеть на диетах и сильно худеть. Однако лишний вес может навредить почкам не менее его недостачи.
Паренхима
Почечная паренхима состоит из двух различающихся слоёв
Почечная паренхима состоит из двух различающихся слоёв:
- Наружный слой – это вещество, называемое корковым, которое имеет активное кровоснабжение, чем и обусловлен его ярко красный цвет. Это вещество покрывает всю внешнюю часть органа. Толщина слоя равна 10 мм.
- Внутренний слой – это мозговое вещество с меньшей интенсивностью кровоснабжения. По структуре этот слой полностью лишён гомогенности. Слой делиться на несколько (от 7 до 19) конических образований, которые называются почечные пирамиды. Эти структуры расположены веерообразно. Причём основание пирамид направлено в сторону почечной коры, а верхушка – к области почечных ворот. Все структурные пирамиды отделены друг от друга почечными столбами, которые являются частями коркового вещества, вторгающегося в мозговой слой.
Почечной долей принято называть пирамидальную структуру и участок коркового вещества выше неё. При этом в самом мозговом слое выделяют две прослойки – внутреннюю и наружную. Каждая из них имеет своё название и назначение:
- Наружная прослойка – это кортикомедуллярное соединение. От этой прослойки в почечную кору отходят мозговые лучи, которые являются функциональными структурными элементами коры, а именно проксимальными канальцами, собирательными кортикальными трубками и восходящими сегментами.
- Внутренняя прослойка заканчивается областью сосочка почки, который не связан со структурными элементами нефрона. Сосочки пронзают несколько отверстий (около 10-25). Каждое отверстие – это терминальный сегмент собирательной трубки, называемый проток Беллини. Устья всех протоков собраны вокруг верхней части сосочка.
Все сосочки выходят в малые чашки органа, которые считаются первыми структурными элементами системы мочевыведения и соединяют паренхиму с органами мочевыделения, а именно мочеточником, мочевым пузырём и самим мочеиспускательным каналом.
Строение почечного нефрона
В каждом органе содержится до миллиона нефронов, каждый из которых в длину достигает 5 мм
Если изучать строение органа под микроскопом, то оно довольно сложное.
Стоит отметить, что наши почки – это трубчатые железы, которые состоят из важных структурных составляющих элементов, называемых нефронами.
В каждом органе содержится до миллиона нефронов, каждый из которых в длину достигает 5 мм.
Строение нефрона следующее:
- Его началом является капсула Боумена. По сути, это небольшой расширенный участок, по форме напоминающий бокал или чашку. Внутреннюю поверхность этой капсулы выстилает эпителиальный слой. Внутри капсулы расположен клубок капилляров с отводящей и приносящей артерией. Высокое давление в клубке обеспечивается за счёт разницы в размере приводящей и отводящей артерии (последняя более узкая). Каждая капсула с клубком капилляров – это мальпигиевы тельца, которые видны без микроскопа в виде красных точек и локализуются в корковом слое.
- От каждого мальпигиевого тельца идёт проксимальный каналец.
- Дальше он трансформируется в петлю Генле, которая располагается в мозговом слое.
- Петля переходит в дистальный каналец.
Почечное вещество – это два слоя: корковый с толщиной около 4 мм и мозговой. Структура почечного вещества очень интересная – пирамиды или конические структуры мозгового слоя перемежаются с вкраплениями корковой прослойки, называемыми почечными столбами.
В самой полости органа находятся большие и малые чашки, а также почечная лоханка. В каждой почек около 8-9 чашек разного размера, каждая из которых захватывает вершину почечной пирамиды. В состав больших чашек входит несколько малых. Две большие почечные чаши в месте своего соединения образуют лоханку.
Стоит знать: за минуту каждая почка справляется с фильтрацией 1,2 литров крови. Если подсчитать эту цифру за 70 лет, то она составит 40 млн. л.
Функции органа
Помимо выделительной функции у почек много других задач
Помимо выделительной функции у почек много других задач. Ниже мы перечислим виды почечной деятельности:
- Они выполняют функции главного фильтра организма и очищают кровь от токсинов и продуктов метаболизма. Из организма удаляются азотистые соединения, креатинин и прочие продукты обменных процессов.
- Следующая не менее важная задача – поддержание солевого и кислотно-щелочного равновесия в организме. Если кислотность организма человека отличается от нормы в ту или иную сторону, на этом фоне могут развиться различные заболевания.
- Регулировка количества жидкости в организме и образование мочи. Важно, чтобы жидкость в организме распределилась таким образом, чтобы не было ни нехватки, ни её переизбытка. Если во время патологических процессов снижается выделительная функция органа, то из-за скопления жидкости в организме развиваются отёки, повышается АД, из-за накопления токсинов в крови возникает общая интоксикация организма.
- В почечных тканях вырабатываются важные для организма вещества, например, эритропоэтин, который нужен для формирования костного мозга. Также в почках вырабатывается ренин. Это вещество, участвующее в выработке ангиотензина 2, обладающего сосудосуживающим действием и регулирующего давление крови.
- Именно в почках провитамин Д превращается в активную форму, без которой невозможно усвоение кальция.
Взаимоотношения с соседними органами
Почки в некоторой степени связаны с соседними органами в брюшине. Задняя поверхность органа в комплексе с тканями оболочки прилежит по отношению к поясничному участку диафрагмы, поперечной брюшной мышце, поясничной большой и квадратной мышце. Все перечисленные мышцы образуют нечто, наподобие углубления, называемого почечное ложе.
Верхняя почечная часть соприкасается с эндокринным органом – надпочечником. Что касается передней почечной части, то большинство её поверхности покрыто листком брюшины (париетальной). Этот участок соприкасается с некоторыми другими органами в брюшной полости.
К верхней 2/3 правой почки прилегает печень, а к нижней 1/3 примыкает петля кишки (ободочной). Также к медиальному участку почки, находящейся справа, примыкает отрезок двенадцатиперстной кишки.
Фиксацию почки в анатомическом положении обеспечивает почечное ложе, оболочки органа, а также почечная ножка.Не менее важно в этом смысле и внутрибрюшное давление, которое поддерживается за счёт брюшного пресса и сокращения мышц.
Источник: https://LecheniePochki.ru/anatomiya/pochka-eto.html
Одна почка больше (меньше) другой: возвращаем размер в норму
Почки – парный орган выделительной системы человека, в котором происходит образование, первичный сбор и экскреция мочи. В норме размер правой и левой части системы одинаков и составляет в среднем 10-12×4,5-7×4-5 см.
Но встречаются и ситуации, при которых одна почка больше другой: такое состояние может развиться как у взрослого, так и у ребенка. С чем это связано, всегда ли является патологией и как лечится: попробуем разобраться.
Причины разницы в размерах почек
В природе нет ничего абсолютно симметричного, поэтому размеры даже парных внутренних органов могут немного отличаться.
Незначительная разница в размерах и расположении органов мочевыделения не нарушает выполняемые ими функции и считается вариантом нормы.
Если же одна почка больше другой в 1,5-2 и более раз, это – верный признак патологии. Ниже рассмотрим основные причины увеличения и уменьшения размеров почек у взрослых и детей.
Почему почка увеличивается
К состояниям, при которых наблюдается односторонний рост органа мочевыделения в несколько раз, относятся:
- пиелоэктазия и гидронефроз;
- острый пиелонефрит;
- острый гломерулонефрит;
- мочекаменная болезнь;
- онкологические процессы;
- викарная гиперплазия – компенсаторное увеличение размеров органа, при нефункционирующей (отсутствующей) второй почке.
Если размеры одной почки намного превышают размеры другой, то специалист может заподозрить развитие пиелоэктазии или гидронефроза. Пиелоэктазия – это расширение лоханки, вызванное нарушением физиологического оттока урины по мочеточникам. Может иметь как врожденный, так и приобретенный характер.
Среди причин пиелоэктазии у детей выделяют:
- врожденные пороки развития устья и клапанов мочеточника;
- дистопию мочеточника;
- уретроцеле;
- стриктуры и врождённую обструкцию нижних мочевых путей.
У взрослых чаще диагностируется приобретённая пиелоэктазия, вызванная:
- урологическими заболеваниями;
- хроническим воспалением почечной ткани;
- МКБ;
- опухолями мочевыводящих путей или простаты.
При отсутствии лечения болезнь прогрессирует и достигает своей конечной стадии – гидронефроза. Это состояние характеризуется истончением функционально активного слоя нефронов с нарушением функции органа. Простыми словами, почка на стороне поражения становится похожа на тонкий растянутый мешочек, заполненный жидкостью.
Острые стадии одностороннего воспалительного процесса в почечной ткани характеризуются небольшим увеличением пораженного органа, которое связано с отеком тканей и задержкой мочи. Если пиелит, пиелонефрит или гломерулонефрит приобретает хронический характер, в этом случае может наблюдаться обратная картина – вторичное сморщивание (нефросклероз).
Увеличение органа при МКБ или онкологическом поражении объясняется появлением в нем патологических включений: уролитов (камней) или раковой опухоли.
Почему почка уменьшается
Нередки в медицине и противоположные клинические изменения. Если одна почка меньше другой, возможно это связано с:
- гипоплазией (врожденным недоразвитием);
- хроническим пиелонефритом;
- хроническим гломерулонефритом;
- амилоидозом;
- нефросклерозом.
Уменьшение почки вследствие гипоплазии диагностируется в детском возрасте. В отличие от агенезии орган сформирован и даже может частично выполнять свои функции, но его размеры не соответствуют стандартным. При односторонней гипоплазии большую часть работы по фильтрации крови и образованию мочи берет на себя здоровый орган, и состояние больного долгое время остаётся удовлетворительным.
При хронических инфекционных и аутоиммунных процессах (пиелонефрите, гломерулонефрите) происходит постепенное замещение функциональных клеток соединительной тканью. Рано или поздно это приводит к нефросклерозу – почка подвергается вторичному сморщиванию и значительно уменьшается в размерах.
Стандартный план диагностики «почечных» больных
Обследование пациентов с подозрением на заболевание мочевыделительной системы включает несколько этапов:
Сбор жалоб и анамнезаСпециалист определяет круг проблем пациента, а также особенности течения заболевания.Клиническое обследованиеВключает осмотр кожных покровов, измерение АД, пальпацию, перкуссию почек, определение симптома Пастернацкого (поколачивания).Лабораторная диагностикаИспользуется для оценки общего состояния пациента, а также специфических маркеров поражения нефронов.
Включает ОАМ, пробы по Зимницкому и Нечипоренко, ОАК, биохимический анализ крови (с обязательным определением креатинина и мочевины).Инструментальные тестыС помощью методов визуальной диагностики можно точно определить размеры пораженного органа и сравнить его с нормальными.
Кроме того, УЗИ, экскреторная урография или микционная цистография позволяют установить причину уменьшения или увеличения почки.
Принципы лечения: можно ли вернуть размер здоровой почки в норму
План терапии заболеваний, сопровождающихся увеличением или уменьшением размеров почек, составляется для каждого больного индивидуально. Прежде всего, учитываются причины и механизм развития синдрома, возраст пациента, наличие у него соматической патологии.
Лечение заключается в:
- Коррекции диеты и образа жизни.
- Медикаментозной терапии, включающей назначение антибиотиков, уросептиков, спазмолитиков, препаратов из группы НПВС и прочих симптоматических средств.
- Хирургическом устранении нарушений физиологического оттока мочи.
При раннем обращении к врачу и назначении своевременного лечения прогноз для пациента, как правило, благоприятный.
Обычно размер увеличенной или маленькой почки приходит в норму, а нарушенные функции мочевыделительной системы у больного восстанавливаются.
При хронических состояниях, сопровождающихся значительным изменением размеров органа, возможно достичь лишь частичной компенсации работы почек.
Источник: https://PochkiZdrav.ru/drugie-zabolevaniya/odna-pochka-bolshe-drugoy.html
Гипоплазия почек
Мочевыделительная система может иметь врожденные дефекты. Один из них — уменьшенный размер почки. При этом уменьшается количество главных клеток органа, называемых нефронами. Почка выполняет свои функции, но не в полною силу.
При этом большая часть нагрузки ложится на здоровый орган. Пациенты никак не чувствуют, если почка одна больше другой. Поэтому никаких лечебных мероприятий обычно не проводится. задача — не допустить осложнений. Мочевыводящая система должна исправно работать.
Чаще всего такие пороки диагностируют у новорожденных мальчиков. У девочек уменьшения почки практически не бывает.
Причины гипоплазии
Почки формируются в тот период, когда ребенок развивается в утробе матери. Неправильное развитие — сбой в делении клеток. Выделяют две группы причин патологии: внешние и внутренние.
В первом случае речь идет об уменьшении околоплодных вод и принятие неправильного положения в утробе.Сюда же можно отнести давление, оказываемое одеждой, если она слишком облегающая. Вредные привычки и разного рода излучения также играют огромную роль, как и лекарственные препараты, запрещенные при беременности, перенесенные заболевания инфекционного плана.
Асимметрия почек вызывается еще и внутренними причинами, о которых мы упоминали выше. Вот они:
- болезни матери, когда она вынашивает ребенка;
- остановка в развитии;
- пиелонефрит во внутриутробном периоде;
- тромбоз вен почек у плода.
По мнению нефрологов, зачастую причиной уменьшения почки выступают таки внутренние проблемы.
Классификаци
Простая гипоплазия. В данном случае снижается количество нефронов и чашечек.
При более сложном случае сочетается гипоплазия и олигонефрония. Здесь наблюдается двустороннее уменьшение, при котором нефронов становится меньше, как и клубочков. При этом масса соединительной ткани растет, а канальца расширяются.
Сочетание гипоплазии и дисплазии говорит о том, что есть пороки развития почечных тканей. При них изменены именно мезенхимальные ткани и встречаются зоны с хрящами.
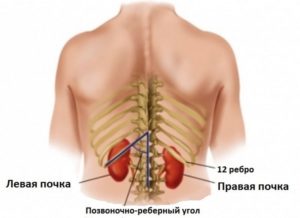
Особенно выделяют гипоплазию правой почки. Уменьшение приводит к серьезным изменениям и левой почки — она увеличивается в размерах, чтобы компенсировать недостачу почечных клеток. Отметим, что правая почка находится чуть ниже, потому что ей “мешает” печень.
Последний вид аномалии характерен для женщин. К нему приводят анатомические особенности. Благодаря активной работе левой почки пациентки не ощущают никакого дискомфорта.
Если по УЗИ имеется гипоплазия левой почки, что это такое и какие будут ощущения, мы ейчас расскажем. При данной патологии клиническая картина более яркая.
Зачастую пациенты ощущают боль в поясничном отделе, ноющую. Дискомфорт не постоянный, а возникает время от времени. Если присоединяется инфекция, то симптоматика будет другой, как и в случае травмы.
Такого рода нарушения чаще встречаются у мужчин.
Клиническая картина
Многие пациенты даже не знают о своем недуге, доживая без проблем до старости. Так бывает, если вторая почка работает нормально. Если одна почка меньше другой у взрослых, но при этом здоровый орган не может справиться с нагрузкой, тогда возникают осложнения.
Одно из них — пиелонефрит. Если говорить о детях, то у них могут проявить себя следующие симптомы:
- отставание в развитии;
- отеки;
- бледность кожи;
- скачки температуры;
- диареи;
- изменения костной ткани;
- раздувание живота;
- тошнота и рвота;
- повышение давления.
Особенно опасным считается почечная недостаточность.
Диагностика
Если симптомов нет, то лишь случайно может обнаружиться гипоплазия почки. Это обычно происходит при плановых обследованиях. Изменения будут видны при проведении ультразвукового исследования. Если врач посчитает нужным, то будет назначена МРТ, КТ, рентгенография, биопсия.
Чтобы уточнить диагноз, назначают:
- общий анализ мочи;
- урографию;
- нефросцинтиграфию;
- ретроградную уретеропиелографию;
- ангиография.
Из анализов доктор может рекомендовать почечные пробы.
Диагностические методы позволяют выявить уменьшение почки в размерах у взрослого и маленького пациента. Детям чаще всего проводят только УЗИ и назначают анализ мочи. С его помощью определяют состояние лоханки, размеры мочеточника.
Беременность
Женщины, имеющие диагноз гипоплазия, могут выносить и родить здорового малыша. Обязательно следует пройти обследование, чтобы исключить другие патологии мочевыводящей системы. Во время беременности также следует внимательно следить за своим состоянием.
Если почка одна больше другой, то уменьшенный орган может воспаляться. И тогда диагностируют пиелонефрит, который обязательно следует лечить. Когда состояние почки приходит и артериальное давление приходят в норму, беременности ничего не угрожает.
Нельзя планировать ребенка, если есть угроза почечной недостаточности. Иначе потом есть риск прерывания беременности.
Проявления у детей
Когда на УЗИ был поставлен диагноз гипоплазия, необходимо выяснить, почему одна почка больше другой.
Первые годы жизни дети растут очень быстро. Организм испытывает колоссальную нагрузку. Поэтому следует тщательно следить за состоянием малыша. Как уже говорилось, в таких случаях довольно часто ребенок отстает в развитии.
Нет каких-то препаратов, которые могли бы вернуть почке правильный размер. Чтобы здоровье оставалось в норме, следует вести здоровый образ жизни. Рациональное питание и умеренные физические нагрузки помогут не заметить такой диагноз, гипоплазия почек у взрослых.
Профилактические меры
Все понимают, что почки являются одним из самых важных органов мочевыделительной системы. Если они выходят из строя, то нарушаются и другие функции организма.
При диагностированной гипоплазии следует:
- не употреблять алкоголь;
- регулярно проходить обследование;
- вовремя лечить заболевания воспалительного характера;
- регулярно заниматься упражнениями;
- посещать сухие сауны;
- не допускать переохлаждения;
- пить много жидкости;
- сократить количество соли в рационе.
Очень важно правильно питаться. Нельзя пить минеральную воду, лучше чистую питьевую. Соленые, кислые и острые блюда — противопоказаны. Мясо и рыба — в умеренных количествах. В питании должны преобладать овощи и фрукты.
Несложные правила жизни помогут вам совсем забыть, что у вас одна почка больше другой. У взрослых людей, ведущих здоровый образ жизни, многие врожденные аномалии так и остаются лишь заключением обследований.
Источник: https://uran.help/diseases/gipoplaziya-pochek.html


