Саркома мочевого пузыря у ребенка
Содержание
Рабдомиосаркома: симптомы у детей, прогноз, лечение и стадии
Рабдомиосаркома – это узел, который формирует поперечно-полосатый мышечный тип ткани. Болезнь носит злокачественный характер. Часто поражает скелетный тип мышц. Также встречается в области мягких тканей – в зоне забрюшинного пространства, средостения, носоглотки, в участках желчевыводящих и мочевыводящих путей и в других органах.
Опухоль провоцирует деформацию органа, в котором развивается. При увеличении в размерах начинает давить на соседние ткани, вызывая соответствующие признаки. Распространение метастазов провоцирует усиление симптоматики поражённых органов.
Для уточнения диагноза требуется пройти расширенное обследование с применением лабораторных и инструментальных методов. На основании полученных результатов принимается решение о терапии. Обычно используется хирургическое иссечение и радиотерапия с химиотерапией.
Рабдомиосаркома у детей диагностируется чаще.
Характеристика заболевания
Рабдомиосаркома представляет новообразование, располагающееся в области мягких тканей. Формирует узел поперечнополосатый вид мышцы.
Недифференцированная мезенхимальная клетка участвует в образовании злокачественного узла. Заболевание может развиваться в скелетных мышцах, в зоне гладкомышечных тканей органов с клетчаткой.
Поражённая мышца со временем деформируется и вызывает соответствующие признаки нарушений в функционировании.
Развитие новообразования на участках лица или шеи вызвано внутриутробным пороком формирования дериватов жаберных дуг. Саркома часто возникает у детей – медицинская статистика фиксирует от 19 до 50% таких случаев.Возраст болезни колеблется от 10 до 20 лет. У мальчиков опухоль диагностируется чаще. Девочки страдают недугом редко. Болезнь считается детской, но есть случаи обнаружения у взрослых.
В лечении участвует несколько специалистов – зависит от того, где локализован злокачественный узел.
Код по МКБ-10 у патологии С49 «Злокачественное новообразование других типов соединительной и мягких тканей».
Рабдомиосаркома носоглотки у человека
Причины развития болезни
Причины образования опухоли пока точно не установлены. Исследование новообразования проводится до сегодняшнего дня. Учёные выявили связь между болезнью и наследственной предрасположенностью.
Доказано, что в семьях с присутствием у кого-то заболевания повышается риск возникновения у остальных членов семьи. Вызвать формирование узла может врождённый порок в развитии клеток и тканей.
У четверти пациентов причиной патологии становятся серьёзные нарушения в функционировании центральной нервной системы, органов половой системы, мочевыводящих путей, в органах пищеварительного тракта и сердечно-сосудистой системы.
Спровоцировать патологию может ряд врождённых хронических заболеваний:
- Хронический диффузный полипоз и врождённая ретинобластома часто вызывают формирование рака.
- Эпидермальный и меланоцитныйневусы.
- Патология клеточного набора, которая вызывает альбинизм или болезнь множественного лентиго провоцируют раковые заболевания.
- Синдром Ли-Фраумени и Реклингхаузена (нейрофиброматоз I типа и нейрофиброматоз с феохромоцитомой) способен вызывать формирование новообразования.
- Рабдомиосаркома развивается на фоне синдрома Рубинштейна-Тейби, характеризующегося развитием признаками, деформирующими тело.
Врачи выделяют ещё ряд причин, которые провоцируют развитие злокачественного новообразования:
- Воздействие радиоактивного излучения на организм ребёнка или женщины во время беременности, которое вызвало мутацию клеток.
- Воздействие токсичных веществ на организм.
- Частые травмы скелетных костей с кожным покровом – заживление открытых ран может происходить с затруднением, плохо поддаётся лечению.
Перелом кости на рентгене
Классификация заболевания
Рабдомиосаркома классифицируется по нескольким параметрам – строению, размерам, развитию и наличию метастазных ростков.
Согласно гистологическому строению выделяют следующие виды:
- Альвеолярная форма характеризуется формированием овальных или круглых недифференцированных патогенов, содержащих почковидное или дольчатое ядро. Данные клетки напоминают поперечно-полосатые мышцы плода в первом триместре. Формируются скопления с фиброзными перегородками, внешне напоминают альвеолярную ткань. Локализуется в разных участках туловища или конечностей. Возрастная категория представляет 5-20 лет.
- Эмбриональная форма встречается чаще. Внешне клетки выглядят по-разному – вытянутые, круглые, звёздчатые и т.д. Незрелый тип клеток формируют поперечно-полосатые мышцы десятинедельного плода. Поражают орбиты глаза, мочевого пузыря, шеи и головы. Страдают в основном дети от 3 до 12 лет. Веретеноклеточный тип рабдомиосаркомы схож с данной формой по протеканию болезненного процесса.
- Плеоморфная рабдомиосаркома встречается в единичных случаях. Форму раковый тип может приобретать паукообразную или ракеткообразную и полосовидную. По внешнему строению значительно отличается от поперечно-полосатых тканей. Формируется на туловище, верхних и нижних конечностях – страдают голени, локти и стопы.
- Ботриоидная напоминает скопление клеток, располагающихся внутри эпителия слизистой оболочки. По болезненному протеканию схожа с эмбриональной рабдомиосаркомой. Располагается в носоглотке – в зоне гайморовой пазухи, органах малого таза – мочевого пузыря, влагалище и других органах. Страдают дети в возрасте 8 лет.
Эмбриональная рабдомиосаркома
Заболевание также классифицируют по группам:
- Первая группа (1А) характеризуется локализацией в полости поражённого органа, не пересекая границы.
- Подгруппа 1Б фиксирует присутствие раковых патогенов на соседних органах с тканями – требуется срочное и радикальное иссечение поражённого участка.
- Вторая группа протекает в две стадии: 2А определяется поражением ближайших тканей, но лимфатические узлы свободны от злокачественного поражения.
- Подгруппа 2Б характеризуется присутствием метастазов в соседние лимфатические узлы, проводится полное иссечение хирургическим вмешательством.
- 2В опухоль продолжает продвижение по линии лимфоузлов, также проводится удаление злокачественных тканей.
- Третья группа отличается увеличением размеров опухоли и выходом за пределы поражённого органа, удаление проводится частично.
- На четвёртой стадии присутствуют метастазы в отдаленных тканях с агрессивным ростом вторичных очагов.
Признаки болезни
Признаки присутствия патологии характеризуются расположением, поражённостью органа, степенью распространения метастазных ростков. Расположение опухоли на поверхности кожных покровов, костях в области лица с шеей визуализируется как плотное образование. Болевых ощущений на первых стадиях развития не наблюдается.
Новообразование на отельных участках руг и ног может сопровождаться нарушениями в движениях и других функциональных способностях. Болезнь в тканях забрюшинного пространства при увеличении злокачественного узла сдавливает жизненно важные органы – желудка, кишечника, желчного пузыря.
Больной чувствуют боль в области живота, наблюдаются нарушения в работе желудочно-кишечного тракта.
Рак в зоне средостения – фиксируется серьёзное нарушение в работе дыхательной системы, спровоцированное распространением метастазов в лёгкое. У больного наблюдаются проблемы с глотанием из-за сдавливания гортани, воспаления и кровотечения в носовой полости, гнойные выделения из носа, воспалительные процессы в ушных раковинах – отиты, паралич лицевого нерва.
Симптомы рабдомиосаркомы орбиты глаза вызывают зрительное косоглазие, снижение зрительных функций, опущение века – птоз. Поражение малого таза характеризуется запорами и проблемами с мочеиспусканием.
Патология простаты с мочевыводящими путями определяется отсутствием мочи и кровянистыми примесями в моче. Опухоль в тканях половых органов сопровождается маточным и влагалищным кровотечением. Гематогенные потери приводят к хронической анемии.
Метастазы в лимфатические узлы и другие органы сопровождаются соответствующими симптомами. Опухоль часто распространяет метастазные ростки в ткани костей, лёгкие. Достаточно редко выявляются вторичные очаги в почечных и печёночных патогенах, мозговых клетках, тканях поджелудочной железы и сердца.
Диагностика заболевания
Для уточнения диагноза требуется пройти подробное обследование организма. Диагностика включает ряд лабораторных и инструментальных мероприятий:
- Исследование опухоли с использованием МРТ позволяет получить визуальную 3D проекцию структуры злокачественной ткани.
- Риноскопия, фарингоскопия назначается для исследования органов дыхательной системы.
- Отоскопия требуется для изучения поражения орбиты глаза.
- Ультразвуковое исследование органов брюшины и малого таза назначается для выявления метастазов в данной области.
- Рентгенография груди требуется с патологией в зоне средостения.
- Нефросцинтиграфия с ультразвуковым исследованием почек с мочевым пузырем проводится для исследования злокачественного узла в мочевыводящих путях.
- Кровь и моча требуется для общего анализа – проводится для подтверждения отклонений в организме.
Лечение рабдомиосаркомы
После получения результатов диагностики врач подбирает курс терапии. Обычно используется облучение гамма-лучами, курсы химиотерапии с оперативным иссечением злокачественного узла. Лечение поражённых конечностей проводится с сохранением костей и тканей. Проникновение метастазов в кости требует ампутации больной конечности.
Патология в мочевом пузыре может пройти с частичным иссечением больного участка или требуется экстирпация с последующим подводом путей оттока мочевыделений. На матке проводится гистерэктомия, узел во влагалище удаляется вместе с органом.
Новообразование в полости носоглотки сложно удалить. Поэтому назначаются курсы химиотерапии. Очаги в области лёгких удаляют хирургическим методом. Метастазирование в костные ткани усложняет оперативное вмешательство. Обычно операция не проводится – это опасно летальным исходом. Новообразование на четвёртой стадии лечится химиотерапией и после этого проводится пересадка костного мозга.
Прогноз
Выживаемость пациентов после курса терапии зависит от возраста и физического состояния больного. Положительный результат наблюдается при эмбриональной форме заболевания – выживают больше половины пациентов. Также высокий процент выживаемости присутствует при опухоли на женских половых органах, на кожных покровах головы и шеи.
Неблагоприятным прогнозом отличаются злокачественные узлы глубокого проникновения в тканевые полости головы, ног и рук, кожных покровов туловища и шеи, мочевыводящих путей, органов грудной клетки и брюшной полости.
У маленького ребёнка шанс на полное выздоровление после лечения выше во много раз.
При первой группе заболевания пациенты живут минимум пять лет в 80% случаев, на второй стадии – процент пятилетней жизни у 65%, на третьей группе – 40%. На последней стадии пациенты часто не доживают до пяти лет с момента установления болезни.
После успешно проведённого курса терапии пациенту требуется постоянное наблюдение у врача – это позволит предотвратить рецидив и возможные осложнения.Источник: https://onko.guru/zlo/rabdomiosarkoma.html
Саркомы мягких тканей у детей. Клинические рекомендации
- саркомы мягких тканей
- детская онкология
- химиотерапия
- рабдомиосаркомы
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
в/в стр – внутривенно струйно
в/в кап – внутривенно капельно
ВОЗ – Всемирная организация здравоохранения
КГ – клиническая группа
КТ – компьютерная томография
КФС – колониестимулирующий фактор
ЛДГ – лактатдегидрогеназа
ЛТ – лучевая терапия
л/у – лимфоузлы
МРТ – магнитно-резонансная томография
мг/м2 – миллиграмм на метр квадратный
мкг/м2 – микрограмм на метр квадратный
г/кг – грамм/килограмм
ккал/кг – килокалорий/килограмм
ммоль/кг – миллимоль/килограмм
НРСМТ – нерабдомиосаркоматозные саркомы мягких тканей
л/м2 – литр/метр квадратный
ОВ – общая выживаемость
ПХТ – полихимиотерапия
ПЭ – полный эффект
ПЭТ – позитронно-эмиссионная томография
ПЗ – прогрессия заболевания
ПНЕТ – Периферическая нейроэктодермальная опухоль
РМС – рабдомиосаркома
РИД – радиоизотопная диагностика
СЗ – стабилизация заболевания
СОД – суммарная очаговая
УЗИ – ультразвуковое исследование
ХТ – химиотерапия
ЧЭ – частичный эффект
ЭКГ – электрокардиография
ЭОСЮ – Экстраоссальная саркома Юинга
A – Dactinomycin (дактиномицин)
C – Cyclophosphamide (циклофосфамид)
D – Doxorubicin (доксорубицин)
E – Etoposide (этопозид)
I – Ifosfamide (ифосфамид)
IFO-DOXO – ифосфамид + доксорубицин
IR IN – Irinotecan (иринотекан)
TNM (аббревиатура от tumor, nodus и metastasis) — международная классификация стадий злокачественных новообразований
V – Vincristine (винкристин)
Термины и определения
Безрецидивная выживаемость (БРВ) – от момента наступления ремиссии до момента возникновения рецидива
Бессобытийная выживаемость (БСВ) – от начала лечения до момента прогрессирования заболевания
Генерализованная форма заболевания – выявлены метастатические очаги в органах или тканях
Локализованная форма заболевания – метастатические очаги не выявлены
Общая выживаемость (ОВ) – от начала лечения до окончания или смерти больного
Полихимиотерапия – схема введения нескольких химиопрепаратов, в которой учитывается доза, кратность, дни и способ введения цитостатика
Полная ремиссия (ПР) — отсутствие признаков опухолевого роста в течение 4 недель после достижения полного эффекта
Полный эффект (ПЭ) — отсутствие признаков опухолевого поражения по результатам лабораторных и инструментальных методов обследования
Прогрессирование заболевания – появление метастатических очагов и/или рост первичной опухоли более, чем на 25%
Частичная ремиссия (ЧР) – констатируется при уменьшении всех измеряемых поражений более чем на 50%, при отсутствии новых
1.1 Определение
Саркомы мягких тканей (СМТ) – гетерогенная группа злокачественных опухолей, первично расположенных в мягких тканях и имеющих мезенхимальное происхождения.
Наиболее часто у детей встречаются: рабдомиосаркома (РМС, 61%); экстраоссальная саркома Юинга и периферическая нейроэктодеральная опухоль (8%); синовиальная саркома (7%); нейрофибросаркома, ангиосаркома (4%); фибрoсаркома (3%) и лейомиосаркома (2%), а так же экстраоссальные хондросаркома и остеосаркома, эпителиоидная саркома, злокачесвенная фиброзная гистиоцитома, злокачественная гемангиоперицитома, злокачественная мезенхимома, злокачественная шваннома, липосаркома и саркома без дополнительной характеристики.
По степени химиочувствительности саркомы мягких тканей делятся на три категории:
Опухоли с доказанной химиочувствительностью:
– Рабдомиосаркома (эмбриональный и альвеолярный вариант)
– Недифференцированная саркома
– Эмбриональная саркома
– Периферическая нейроэктодермальная опухоль (ПНЕТ)
– Экстраоссальная саркома Юинга (EOСЮ).
Опухоли с возможной химиочувствительностью:
– Фибросаркома
– Синовиальная саркома
– Злокачественная фиброзная гистиоцитома
– Недифференцированная липосаркома.
Опухоли с недоказанной химиочувствительностью:
– Все остальные гистологические варианты сарком мягких тканей. Получают локальное лечение.
1.2 Этиология и патогенез
РМС развивается из поперечно-полосатой мускулатуры или эмбриональных зачатков мышечной ткани, синовиальная саркома – из ткани, образующей сухожильные влагалища, капсулу сустава, реже – синовиальную мембрану.
Международная классификация опухолей мягких тканей ВОЗ выделяет 4 типа рабдомиосарком: эмбриональный (включая ботриоидный), альвеолярный, плеоморфный и смешанный. В последние годы выделяют также юингоподобный тип и недифференцированную мезенхимальную саркому.
Синовиальная, светлоклеточная, альвеолярная, эпителиоидная, хордоидная саркомы составляют группу опухолей, гистогенез которых не установлен. В 1977 г. эти опухоли были объединены в общую группу сухожильно-влагалищных сарком.
У синовиальной саркомы выделяют следующие типы: монофазный фиброзный тип, бифазный тип с эпителиальными и веретеноклеточными компонентами, низкодифференцированный тип. Бифазная синовиальная саркома микроскопически состоит из железистых структур, разделенных эпителиальными элементами в строме опухоли.
Монофазная синовиальная саркома характеризуется наличием мономорфной популяцией веретенообразных клеток, образующих пучки. Наличие оссификатов в опухоли считается прогностически благоприятным признаком.
При низкодифференцированном варианте встречаются мелкокруглоклеточные юингоподобные элементы, а также крупные полигональные клетки – рабдоидный вариант.
Альвеолярная РМС характеризуется наличием мелких, круглых клеток, образующих структуры, напоминающие легочные альвеолы, характеризуется наличием транслокации между FKHR геном хромосомы 13 и PAX3 геном хромосомы 2 (70%) или PAX7 геном хромосомы 1 (20%, более благоприятный вариант). Эмбриональная РМС характеризуется наличием веретенообразных клеток и стромальных структур, характеризуется утратой специфического генетического материала короткого плеча хромосомы 11.
При иммуногистохимическом исследовании РМС определяются специфические мышечные протеины: альфа-актин, миозин, десмин, миоглобин.
При синовиальной саркоме иммуногистохимически определяется экспрессия к виментину, цитокератину, S100 протеину, CD-99, EMA.
Большинство случаев заболевания саркомами мягких тканей носит спорадический характер, но отмечены случаи, связанные с семейными синдромами: нейрофиброматоз, синдром Ли-Фромени, синдром Беквитц-Вайдеманна.
1.3 Эпидемиология
В структуре злокачественных новообразований СМТ занимают 4-ое место и ире зокачественных новообразований СМТ занимают 4-ое место иbbb составляют 6-8% всех злокачественных образований детского возраста. У новорожденных и детей моложе 1 года этот вид опухолей наблюдается в 10-12% случаев. В 50% случаев РМС локализуются в области головы и шеи, в 25-37% случаев – в области туловища и конечностей.
Саркомы, отличные от РМС (нерадбоидные), чаще локализуются в области туловища и конечностей. Синовиальная саркома наиболее часто встречается в области нижних и верхних конечностей, в околосуставных областях коленного и локтевого суставов, в области передней брюшной стенки, брюшной полости, реже – в области гортани, плевре, легких, перикарде, сердце и средостении.
Существуют два возрастных пика заболеваемости: 2-5 лет и 15-19 лет. Для старшей возрастной группы прогноз менее благоприятный, поскольку заболевание протекает более агрессивно. Среди мальчиков и девочек саркомы мягких тканей встречаются с частотой 1,4:1.
У детей чаще встречается высокая степень злокачественности, высокая потенция к метастазированию, но выше чувствительность к полихимиотерапии (ПХТ). Еще 20 лет назад основным методом лечения сарком мягких тканей считался хирургический метод, но общая выживаемость (ОВ) составляла не более 10%.В настоящее время принята комплексная терапия, включающая различные режимы неадъювантной ПХТ для пациентов с первично неоперабельной опухолью, либо первичное хирургическое вмешательство в случае операбельности опухоли, лучевую терапию (ЛТ) после гистологического исследования удаленной опухоли и оценки радикальности операции.
5-летняя ОВ больных с прогностически благоприятными формами мягкотканых сарком достигается, по данным различных авторов, в 81-96% случаев, с редкими отдаленными побочными эффектами. Выживаемость больных, относящихся к группе высокого риска, остается крайне низкой.
1.4 Кодирование по МКБ 10
C49.0 – ЗНО соединительной и мягких тканей головы, лица и шеи
C49.1 – ЗНО соединительной и мягких тканей верхней конечности
C49.2 – ЗНО соединительной и мягких тканей нижней конечности
C49.3 – ЗНО соединительной и мягких тканей грудной клетки
C49.4 – ЗНО соединительной и мягких тканей живота
C49.5 – ЗНО соединительной и мягких тканей таза
C49.6 – ЗНО соединительной и мягких тканей туловища неуточненной локализации
C49.8 – Поражение соединительной и мягких тканей, выходящих за пределы вышеуказанных локализаций
C49.9 – ЗНО соединительной и мягких тканей неуточненной локализации
1.5 Классификация
При стадировании сарком мягких тканей в настоящее время используют международную классификацию опухолей по системе TNM (Tumor, Nodus и Metastasis), классификацию, предложенную Интернациональной группой по исследованию РМС (IRS), а также клинические классификации.
Важным прогностическим фактором, влияющим на течение заболевания и выживаемость, является степень злокачественности опухоли, определяющаяся при морфологическом исследовании по количеству митозов в опухоли: I-низкая, II-средняя, III- высокая.
IRS выделяется две прогностические группы в зависимости от локализации процесса:
1. Группа благоприятного прогноза: локализация в области орбиты, паратестикулярной зоны, поверхностные зоны головы и шеи, влагалище, вульва, матка
2. Группа неблагоприятного прогноза: локализация в области туловища, конечностей, мочевого пузыря, предстательной железы, забрюшинной зоне, брюшной и грудной полостей, глубоких зон головы и шеи.
TNM клиническая/патологическая классификация (табл. 1):
T1 – опухоль ограничена органом и тканью, в котором возникла (ограничена анатомической областью происхождения):
T1а ? 5 см в наибольшем измерении
T1b > 5 см
T2 – распространение на окружающие ткани или органы:
T2а ? 5 см;
T2b > 5 см
N0 региональные узлы не поражены
N1 региональные узлы клинически вовлечены в процесс
NX нет данных о поражении лимфатических узлов
M0 отдаленные метастазы не выявлены
M1 имеются отдаленные метастазы
pTNM патологическая классификация
pT, pN и pM – категории соответствуют T, N и M категориям
Таблица 1 – Классификация TNM (2010)
| Стадия | Локализация | TNM | Cтепень злокачественности (G) |
| IA | ОрбитаГолова или шея (кроме параменингиальной)Мочеполовая (кроме мочевого пузыря и простаты)Билиарный тракт | T1aN0M0 | Низкая |
| T1bN0M0 | Низкая | ||
| IB | T2aN0M0 | Низкая | |
| T2bN0M0 | Низкая | ||
| IIA | Мочевой пузырьПростатаКонечностиПараменингеальная | T1aN0M0 | Высокая |
| T1bN0M0 | Высокая | ||
| IIB | T2aN0M0 | Высокая | |
| III | Мочевой пузырьПростатаКонечностиПараменингеальная | T2bN0M0 | Высокая |
| Любая TN1M0 | Любая | ||
| IV | Любая | Любая T Любая N M1 | Любая |
Клинические группы:
Локализованная опухоль полностью удалена, нет метастазов в регионарные лимфатические узлы (л/у), что подтверждено гистологическим исследованием. Ограничена органом или мышцей, из которой она развивается.
Имеются микроскопические признаки распространения опухоли за пределы органа или мышцы, из которой она исходит.
В случае, если позднее выявляется поражение л/у, пациент переводится в клиническую группу II b или II c.
II a – опухоль больших размеров, удаленная с микроскопическими выявленными остатками опухоли, без метастазов в региональные л/у.II b – опухоль больших размеров, удаленная радикально, имеются метастазы в региональные л/у и/или имеется прорастание опухоли в соседние органы.
II c – опухоль больших размеров, удаленная с микроскопическими признаками нерадикальной операции и наличием метастазов в региональных л/у.
Нерадикальная операция с остаточной опухолью больших размеров или после частичного удаления опухоли (> 50%), с метастазами или без метастазов в региональные л/у.
С отдаленными метастазами (легкие, печень, кости, костный мозг, головной мозг, мягкие ткани и л/у) при первичной диагностике. Присутствие опухолевых клеток в ликворе, плевральной или асцитической жидкости, а также наличие опухолевого обсеменения плевры или брюшины.
2.1 Жалобы и анамнез
- Детальное выяснение акушерского анамнеза матери, особенности беременности и развития пациента от рождения до момента обследования.
Уровень убедительности – А (уровень достоверности – 1а)
- Подробный семейный онкологический анамнез – наличие доброкачественных, или злокачественных опухолей у членов семьи, а также наличие в семье или у пациента врождённых пороков развития.
Уровень убедительности – С (уровень достоверности – 3)
- Опрос матери и пациента позволяет выявить наличие длительного общего опухолевого симптомокомплекса.
Уровень убедительности – D (уровень достоверности – 4)
Источник: https://medi.ru/klinicheskie-rekomendatsii/sarkomy-myagkikh-tkanej-u-detej_14257/
Особенности саркомы мочевого пузыря у взрослых и детей, симптомы, лечение
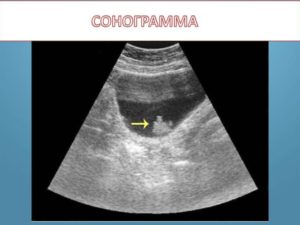
Саркома мочевого пузыря дает яркие симптомы в виде гематурии и частого мочеиспускания уже на 1-2 стадии болезни.
Развивается опухоль из соединительной ткани органа и принадлежит к злокачественным образованиям.
Заболевание чаще диагностируют у пациентов в возрасте до 35 лет. Патология тяжело поддается лечению, обладает склонностью к прогрессированию. После полного иссечения опухоли высок риск рецидива.
Особенности саркомы мочевого пузыря
Отвечая на вопрос, что такое саркома мочевого пузыря, можно отметить, что данная патология относится к злокачественным опухолям и образуется из мутировавших клеток соединительной ткани самого органа.
Болезнь находится на втором месте по смертности после карциномы.
У здорового человека клетки мочевого пузыря делятся, одни постепенно отмирают и заменяются новыми. Если происходит сбой под влиянием провоцирующих факторов, то они превращаются в злокачественные и начинают активно расти и размножаться.
Со временем процесс поражает соседние ткани. Прорастая за пределы пузыря, саркома начинает метастазировать. Сначала поражаются региональные лимфоузлы, потом процесс затрагивает отдаленные органы. В последнем случае излечение невозможно.
Если при саркоме появляются метастазы, болезнь считается неизлечимой. В этом случае даже после резекции опухоли отмечаются частые случаи рецидивирования.
Саркома мочевого пузыря у женщин на начальных стадиях не имеет яркой симптоматики. В процессе роста опухоль поражает другие органы малого таза: матку, яичники. При распространении рака на данные органы их удаляют.При беременности саркома на ранней стадии проявляет себя как цистит. Женщина может ощущать боль и рези в момент мочеиспускания. Учащенные и ложные позывы в туалет обычно остаются без внимания и списываются на беременность.
Если опухоль метастазирует, то это чревато поражением плода. В первом триместре при любой стадии рака рекомендуется аборт.
Когда диагностирование патологии происходит во втором или третьем триместре, то проводится внутрипузырная терапия и хирургическое удаление опухоли.
У кормящих матерей терапия не отличается от обычного протокола лечения саркомы. Чтобы исключить вред от химиотерапии для ребенка, малыша переводят на искусственное вскармливание.
У детей саркома мочевого пузыря часто заканчивается летально, вылечить ребенка удается лишь в 50% случаев.
Агрессивность течения заболевания связана со стремительным изменением органов, их быстрым ростом, непропорциональностью развития, слабостью иммунитета. Отсутствие выраженных признаков усложняет диагностику.
Часто обнаружение опухоли происходит на поздних стадиях, поэтому обычно в качестве метода хирургического вмешательства выбирается полная резекция органа.
Саркома мочевого пузыря у мужчин диагностируется чаще, нежели у женщин. По клинической картине опухоль напоминает аденому простаты, мочекаменную болезнь, инфекционные патологии мочевыделительной системы.Первые проявления гематурии и боли часто остаются без внимания.
Достигнув значительных размеров и перейдя в третью стадию, опухоль поражает региональные лимфоузлы, из-за нарушения кровотока развиваются отеки ног и мошонки.
В таком положении частичная резекция неэффективна, назначается радикальная цистэктомия. Вместе с мочевыделительным органом удаляют семенные канатики и простату.
В пожилом возрасте саркома появляется редко. Лечение не отличается от терапии у других пациентов.
Классификация
Учитывая глубину прорастания, опухоли мочевого пузыря делят на инвазивные и поверхностные образования.
В соответствии с классификацией рака в международной системе TNM саркому мочевого пузыря можно описать данными из таблицы.
Данная классификация описывает основные характеристики новообразования, где опухоль представлена в графе Т. В зависимости от ее размеров и прорастания в соседние ткани различают:
- Т1а – образование меньше 5 см;
- Т1b – опухоль 5 см и больше;
- Т2а – саркома начинает прорастать в соседние структуры;
- Т2b – образование поразило органы малого таза;
- Т3 – рост опухоли стремительный, она распространилась за пределы малого таза.
Цифры указывают на стадию процесса, буквы показывают размер опухоли.
В графе N указано региональное метастазирование. Так, N0 — отсутствие метастазов, а N1 означает, что поражены близлежащие лимфоузлы. Графа M учитывает отдаленные метастазы.
Показатель G может быть низким, средним и высоким. Он отвечает за степень злокачественности. Низкодифференцированный тип наиболее опасный и агрессивный.
Причины саркомы мочевого пузыря и факторы риска
Точные причины появления саркомы науке неизвестны, но существует группа факторов, способных выступить триггером мутации клеток. Сюда относят:
- генетическую предрасположенность, когда склонность к развитию рака передается от предков;
- проникновение инфекции в мочеполовую систему;
- злоупотребление алкоголем;
- курение;
- работу, предполагающую постоянный контакт с химикатами;
- неблагоприятную экологическую обстановку;
- запущенные заболевания мочевыделительной системы;
- частое сдерживание мочеиспускания;
- гиподинамию;
- воздействие канцерогенов;
- патологии строения мочевого пузыря.
Саркома мочевого пузыря у маленького ребенка может быть связана с врожденными аномалиями органа. У подростков развитие болезни связывают с проживанием в неблагоприятной экологической обстановке и стремительным ростом тканей.
У детей саркома тяжелее поддается излечению и чаще рецидивирует.
У взрослых мутация клеток обычно связана с наличием вредных привычек и с работой на опасном производстве. Также в группу риска относят пациентов с хроническими патологиями мочевыделительной системы.
Процесс озлокачествления связывают и с воздействием канцерогенов.
Они могут содержаться в пище в виде ароматизаторов, красителей, стабилизаторов и усилителей вкуса, образовываться в организме при употреблении жирного и жареного.
Не менее опасны канцерогены, находящиеся в окружающей среде – табачный дым, выхлопные газы, пары химических веществ.
В силу того, что мужчины больше курят, считается, что они болеют чаще. В то же время женщины часто путают гематурию с выделениями при месячных и оставляют заболевание длительное время без внимания.
Стадии развития опухоли
В зависимости от степени развития патологии различают 4 стадии саркомы:
- Новообразование располагается на слизистом слое. Его размеры не превышают 2 см. Так как другие ткани не поражены, прогноз лечения благоприятный.
- Опухоль поражает мышечный слой, но не выходит за пределы органа.
- Агрессивный рост тканей приводит к выходу образования в область малого таза. Поражаются близлежащие органы, в региональных лимфоузлах появляются метастазы.
- На этом этапе диагностируют обширное поражение организма. Шансы на выздоровление минимальны.
Симптомы
При нулевой стадии раковые клетки можно обнаружить лишь по результатам анализа крови на онкомаркеры. Никаких симптомов болезни при этом не ощущается.
На первой стадии симптомы саркомы мочевого пузыря проявляются в виде примеси крови в урине и учащения мочеиспускания. Последний симптом часто путают с циститом, поэтому болезнь обычно остается незамеченной до второй стадии.
По мере роста образования появляются более явные признаки патологии:
- острые болевые ощущения над лобком. Обезболивающими средствами болевой синдром не купируется;
- позывы к мочеиспусканию учащаются, а объем выделяемой за раз урины уменьшается;
- процесс мочевыделения сопровождается резями.
Позже может добавляться:
- недержание мочи;
- зуд, раздражение, сухость в зоне половых органов;
- нарушения пищеварения.
На последней стадии ярко проявляется интоксикация организма. Пациент теряет аппетит, жалуется на слабость, утомляемость, выглядит истощенным.
Вначале гематурия возникает периодически. С увеличением размеров опухоли кровь в урине появляется при каждом акте мочеиспускания. Дизурия диагностируется уже на второй стадии патологии.
Нарушение мочеиспускания может проявляться задержкой мочи, учащением позывов, болью при посещении туалета. Недержание объясняется защемлением нервных окончаний и сдавливанием органа.
Уменьшение количества мочи связывают с перекрытием саркомой просвета мочеиспускательного канала. Реже причина может заключаться в перекрытии просвета уретры тромбом, образующимся при сильном кровотечении.У детей симптоматика болезни проявляется менее отчетливо и возникает позже, что ухудшает прогноз.
Лечение саркомы мочевого пузыря у детей и взрослых
Основным методом лечения является операция. В зависимости от характера новообразования, степени поражения, возраста пациента, индивидуальных особенностей организма хирургическое вмешательство может проводиться по следующим методикам:
- трансуретральная резекция. Вместе с ТУР применяют низкотемпературную газовую плазму и лазер;
- полостная операция с применением лазера и плазмы;
- цистэктомия;
- паллиативное вмешательство с эмболизацией сосудов в подвздошной зоне и применением криодеструкции.
При расположении саркомы на дне или шейке мочевого пузыря после операции требуется пересадка мочеточников в прямую кишку. Если опухоль неоперабельная, то для вывода мочи формируют надлобковый свищ.
Для закрепления эффекта хирургическое лечение совмещают с лучевой и химиотерапией. Облучение помогает устранить остаточные единичные раковые клетки и предотвратить рецидив.
Если операция нецелесообразна, то радиотерапия становится не вспомогательным, а основным способом лечения. Самостоятельно справиться с саркомой она не может, но помогает улучшить состояние пациента и продлить ему жизнь.
Медикаментозная терапия также выступает лишь вспомогательным методом лечения. В сочетании с облучением и хирургическим вмешательством дает хороший результат. При самостоятельном использовании малоэффективна.
При саркоме применять народные средства нецелесообразно.
Длительность и сложность восстановительного периода зависит от возраста пациента, стадии онкопроцесса, методики терапии. Обычно этот период составляет 10-30 дней.
Ускорить и облегчить реабилитацию может специальная диета, применение антибактериальной и иммуномодулирующей терапии.
Заниматься спортом можно не раньше, чем через 2 месяца после процедуры. Иногда ввиду индивидуальных особенностей этот период увеличивается. Также запрещено поднимать любые предметы тяжелее 3 кг.
Физические нагрузки могут спровоцировать расхождение или длительное заживление швов.
Понятие саркомы мочевого пузыря и первые симптомы
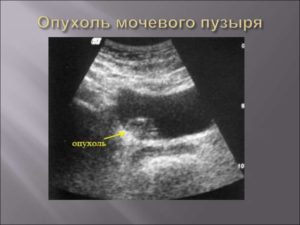
Саркомой мочевого пузыря называют опухоль, развивающуюся из соединительной ткани. Патология имеет злокачественный характер, поэтому угрожает жизни человека. Диагностируется заболевание чаще у детей и пациентов молодого возраста.
Причины
Большую роль в процессе мутации клеток играет воздействие канцерогенов. С ними человек контактирует при вдыхании сигаретного дыма, влиянии радиации, химикатов, ядов, употреблении жареной пищи, продуктов с ароматизаторами, усилителями вкуса.
Помимо канцерогенов причиной рабдомиосаркомы мочевого пузыря и прочих видов сарком способны стать следующие факторы:
- Наследственная предрасположенность.
- Наличие предраковых состояний мочеполовых органов.
- Врожденные аномалии мочевыделительной системы.
- Хронические воспалительные процессы в мочевом пузыре.
Доктора отмечают, что новообразование прогрессирует при быстром росте организма. Поэтому патологию нередко выявляют у детей.
Клиническая картина
Симптомы саркомы мочевого пузыря на ранних стадиях могут не проявлять себя. Первые признаки патологии возникают, когда опухоль достигает определенного размера. К основным проявлениям заболевания относятся:
- Кровянистые примесь в моче.
- Трудности с мочеиспусканием у женщин.
- Болезненность при опорожнении мочевого пузыря.
- Боль внизу живота и в зоне лобка.
- Чувство жжения в мочеиспускательном канале.
- Нарушение работы пищеварительных органов.
- Зуд кожи в области половых органов.
Выраженность клиники зависит от того, насколько большой размер имеет новообразование.
Обследование пациента
Первым мероприятием при диагностике саркомы мочевого пузыря является внешний осмотр больного. Врач осуществляет пальпацию брюшной полости. Если опухоль большого размера, то уже в процессе осмотра доктор выявляет ее наличие.
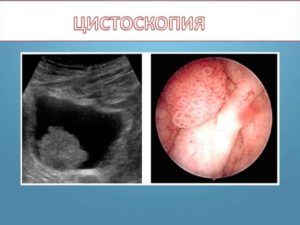
В обязательном порядке проводится анализ крови, мочи и ультразвуковое исследование. Если в процессе обследования выявлено новообразование, назначают биопсию с гистологией для определения злокачественности патологии. Также может потребоваться проведение компьютерной и магнитно-резонансной томографии.
Терапия заболевания
Оптимальный способ устранения саркомы мочевого пузыря – это хирургическое вмешательство по удалению злокачественной опухоли. Никакие медикаменты и прочие консервативные методы не способны избавить от образования. Они могут лишь приостановить рост опухоли, устранить неприятные симптомы.
Оперативное вмешательство производится чаще всего через уретру. С помощью специального приспособления доктор вытягивает опухолевые клетки из мочевого пузыря.
После операции назначается химиотерапия. Она помогает уничтожить остаточные злокачественные клетки. Химические препараты вводятся внутривенно или непосредственно в область поражения. Также такая терапия применяется на поздней стадии саркомы, когда проводить операцию нецелесообразно ввиду ее неэффективности.
Для реабилитации больного после оперативного вмешательства назначают медикаменты, витамины. Также разрешается использовать методы народной медицины, но только при одобрении лечащего врача. Чаще всего используют травяные отвары и настои, основанные на таких растениях как чистотел, крапива, ромашка, зверобой.
Профилактика
Нет специальных мер, способных обезопасить человека от развития саркомы мочевого пузыря. Но каждый человек имеет возможность снизить риск возникновения этой патологии. Для этого необходимо следующее:
- Своевременно лечить воспалительные процессы и доброкачественные опухоли в органах мочеполовой системы.
- Отказаться от курения и употребления алкоголя.
- Не принимать в пищу продукты, содержащие большое количество канцерогенов.
- Соблюдать меры безопасности при работе с вредными веществами.
- Не проживать в местности с повышенным уровнем радиации.
- Укреплять иммунную систему.
При обнаружении сбоев в работе мочевого пузыря стоит как можно быстрее пройти обследование. При выявлении заболеваний этого органа требуется немедленно начинать лечение во избежание неблагоприятных осложнений.
Источник: https://opake.ru/zlokachestvennaya-opuhol/sarkoma-mochevogo-puzyrya/
Саркома: что это такое? Симптомы и признаки саркомы, чем отличается саркома от рака, лечение саркомы
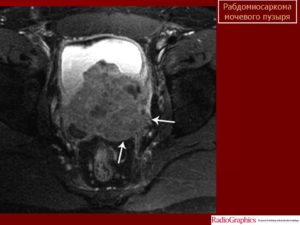
Саркомы — это общее название злокачественных опухолей, которые образуются из разных типов соединительной ткани. Зачастую они характеризуются прогрессивным, очень быстрым ростом и частыми рецидивами, особенно у детей. Такое поведение сарком объясняется ускоренным развитием в молодом возрасте клеток соединительной и мышечной тканей.
Саркомы подразделяют на две большие группы: мягких тканей и костей.
В отличие от рака, который представляет собой злокачественное новообразование из эпителия, саркомы произрастают из соединительной ткани и не привязаны к какому-либо конкретному органу, а могут возникать в любом месте организма. В быту все злокачественные новообразования принято называть раком, однако это некорректно.
Саркомы костей могут развиваться как непосредственно из костной ткани (параостальная саркома, хондросаркома), так и из тканей некостного происхождения (саркома Юинга — из мезенхимальных стволовых клеток, ангиосаркома — из клеток кровеносных сосудов и др.). Они могут поражать внутренние органы, кожу, лимфоидную ткань, центральную и периферическую нервную систему. Классификация, основанная на типе ткани, из которой сформировалась опухоль, включает следующие ее разновидности:
- остеосаркомы произрастают из костной ткани;
- мезенхимомы — из эмбриональной;
- липосаркомы — из жировой;
- миосаркомы — из мышечной ткани;
- ангиосаркомы — из кровеносных и лимфатических сосудов и т.д.
Всего известно около 100 различных вариантов сарком, каждая из которых имеет свои особенности развития, лечения и, соответственно, свой прогноз.
По степени зрелости ткани, их разделяют на низко-, средне- и высокодифференцированные. От данной особенности зависит степень злокачественности опухоли, а также тактика ее лечения: чем менее дифференцированы опухолевые клетки, тем агрессивнее новообразование и серьезнее прогноз.
Записьна консультациюкруглосуточно
Причины сарком и факторы риска
На сегодняшний день существуют научные работы, доказывающие роль ионизирующего излучения, ультрафиолета, химических веществ, а также некоторых вирусов в развитии сарком. Все эти факторы вызывают генетические мутации, которые в результате ведут к бесконтрольному росту и размножению клеток.
В возникновении саркомы Юинга большую роль играет скорость роста костей и гормональный фон. Также к факторам риска можно отнести курение, работу в сфере химической промышленности, наследственную отягощенность, сбои в работе иммунной системы.
Кроме того, среди причин, способствующих образованию сарком, можно отнести следующие: наличие доброкачественных новообразований (они могут озлокачествляться), механические травмы, наследственная предрасположенность и др.
Развитие саркомы
Произошедшие генетические нарушения ведут к бесконтрольному делению клеток соединительной ткани. Опухоль начинает расти, проникая в соседние органы и разрушая их. Как правило, чем менее дифференцированы клетки, тем более злокачественное течение имеет заболевание.
По мере развития новообразования, опухолевые клетки разносятся по организму с током крови или лимфы, они оседают далеко от расположения первичной опухоли и образуют вторичные очаги — метастазы. В связи с этим, даже после радикального лечения саркомы, зачастую возникают рецидивы.
По мере развития опухоли, происходит ее врастание в окружающие ткани и органы с нарушением их функционирования, развитием болевого синдрома (при врастании в нервные стволы), нарушением глотания (при поражении пищевода), нарушением дыхания (при поражении трахеи).
Чаще на разрезе ткань саркомы бело-розового цвета и напоминает рыбу, по консистенции мягкая или эластичная. Она не имеет четких границ и плавно переходит в здоровую ткань.Поскольку саркомы включают в себя большое множество вариантов, все же стоит отметить, что некоторые виды характеризуются крайне медленным прогрессированием (паростальная саркома костей), для других характерно молниеносное течение (рабдомиосаркома), а, например, для липосаркомы характерно одновременное или последовательное появление сразу нескольких очагов в разных местах.
Распространенность саркомы
Саркомы встречаются довольно редко — они составляют около 1% от всех злокачественных опухолей человека. В России среди мужчин показатель заболеваемости составляет 2,13 и 1,83 случая на 100 тысяч населения среди мужчин и женщин соответственно.
Данный тип новообразований обнаруживают и у детей, и у взрослых людей. Выделяют формы, которые встречаются в основном у детей (саркома Юинга) или преимущественно у взрослых (лейомиосаркома, хондросаркома, стромальные опухоли ЖКТ).
Каждый второй случай костной саркомы и каждый пятый случай мягкотканной саркомы выявляется у пациентов в возрасте до 35 лет. Треть случаев выявляют у пациентов в возрасте до 30 лет, но большая их часть обнаруживается в промежутке от 33 до 60 лет.
Диагностика
Постановка диагноза основана на типичных ее проявлениях, данных рентгенологического, лабораторного и гистологического исследования. В молодом возрасте боли в костях должны вызывать повышенную онкологическую настороженность. Методы, использующиеся для выявления сарком, следующие:
- рентгенография костей в 2 проекциях;
- рентгенография грудной клетки (для выявления метастазов в легких);
- компьютерная томография;
- магнитно-резонансная томография;
- УЗИ брюшной полости;
- допплерография и ангиография;
- радионуклидная диагностика;
- биопсия опухоли с последующим гистологическим, цитологическим и цитохимическим исследованием материала.
Полное обследование позволяет точно определить расположение и размеры саркомы, ее метастазов, их строение, особенности кровоснабжения и роста, степень зрелости клеток. Важно еще до начала лечения как можно точнее установить диагноз, поскольку от него зависит тактика лечения.
Лечение саркомы
Лечение саркомы может быть, как хирургическое, так и комплексное. В случае с высокодифференцированными образованиями (хондосаркома, фибросаркома и др.), может быть достаточно оперативного вмешательства, которое позволяет обеспечить радикальное удаление. Резекция происходит в пределах здоровых тканей, что подтверждается гистологическим исследованием краев отсечения.
В некоторых случаях к хирургическому компоненту добавляется химиотерапия, лучевая терапия. Такой подход оправдан при наличии соответствующих показаний.
Если нет вовлечения в опухолевый процесс сосудисто-нервного пучка, патологических переломов, обширного поражения тканей, инфицирования в зоне опухоли, выполняются органосохранные операции. В случаях, когда опухоль прорастает кости, крупные сосуды и нервы, необходима ампутация конечности с последующим протезированием. В межмышечных пространствах требуется удаление части здоровых мышц.
Прогноз при лечении сарком зависит от многих показателей. В первую очередь — это распространенность опухолевого процесса и гистологический тип новообразования. На начальных стадиях пятилетняя выживаемость значительно лучше, чем при наличии метастатического поражения.
Записьна консультациюкруглосуточно
Источник: https://www.euroonco.ru/oncology/sarkoma