Почки при почечной недостаточности
Содержание
Как проявляется хроническая болезнь почек (почечная недостаточность)
Хроническая болезнь почек (почечная недостаточность) является самым суровым приговором для мочевой системы, так как нарушается фильтрационно-выделительная функция парных мочевыделительных органов. Недостаточность почек чаще развивается медленно и по определенным причинам переходит в хроническую стадию.
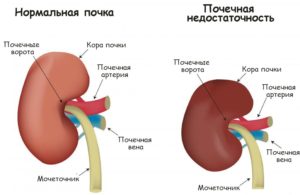
Прогрессирующая патология ведет к уменьшению нефросекреторной функции и склерозированию органов. Наблюдается полное нарушение клубочковой фильтрации, которая развивается по-разному, то есть почечная недостаточность может наступать после месяца болезни или же после 1-3 лет постоянного лечения.
Неспособность клубочков к фильтрации выявляются посредством анализа крови, а именно уровня креатинина, а также по суточному клиренсу. Острую фазу недостаточности можно остановить, если своевременно принимать меры по комплексному лечению.
В этом случае паренхима повреждается на 50-60%, а остальная часть остается дееспособной к фильтрации. Медленно прогрессирующая болезнь ведет к склерозированию всей паренхимы, в этом случае все нефроны умирают, а сами органы «высыхают».
В крови накапливается мочевина, ацетон и другие токсины, приносящие вред всем жизненно-важным системам.
Классификация почечной недостаточности
В медицине различаются несколько классификационных форм недостаточности. Самая популярная среди урологов и нефрологов, это классификация по Ратнеру, предусматривающая уровень креатинина в сыворотке крови.
А еще классифицируется по Тарееву (уровню СКФ-индекса) и по Лопаткину-Кучинского (комплексному анализу).
СКФ расшифровывается как скорость клубочковой фильтрации, чем глубже процесс поражения паренхимы, тем ниже СКФ, если его значение постепенно растет, значит, динамика лечения хронической почечной недостаточности положительная и можно надеяться на выздоровление.
Признаками почечной недостаточности являются наличие белка в моче, то есть протеинурия, и альбуминурия. Их количественная вариация это классификация болезни недостаточности почек хронического течения на 5 этапов (стадий), а именно:
- I стадия. Присутствуют изменения паренхимы, скорость клубочковой фильтрации в пределах нормы 90 мл/мин.
- II стадия. Паренхима почек поражена, СКФ ровна 60-90 мл/мин.
- IIIА стадия. Почечные канальцы поражены больше чем на половину, СКФ умерено снижена до 45 мл/мин.
- IIIВ стадия. Почечная ткань имеет необратимые патологические изменения, а СКФ снижена до 30 мл/мин.
- IV стадия. Паренхима полностью поражена, СКФ: 15-30 мл/мин со склонностью к резкому снижению за счет отсутствия фильтрационных канальцев.
- V стадия. Окончательный процесс склерозирования почечной паренхимы, снижение СКФ от 15 мл/мин до нулевой отметки. В данной стадии наблюдается уремия.
Клиническое проявление патологии на каждой стадии стадии
Недостаточность почек хронического типа проявляется в виде стадий. Каждая стадия характеризуется своим клиническим течением с определенной симптоматикой и лабораторными данными.
Переход от одной стадии в другую зависит от скорости поражения канальцевой системы паренхимы почек. Часто не соблюдается стадийность, а происходит быстрый и незаметный переход от первой стадии к третьей.
Хроническая почечная недостаточность, стадии которой зависят еще от общего состояния пациента, от его иммунной системы и сопутствующих хронических заболеваний, может начинаться после определенных факторов, таких как стресс, ОРВИ или инфекционные болезни ЖКТ. Еще один важный фактор риска – отравление химическими веществами.
Первая стадия – латентная
В начальной стадии особенных жалоб не наблюдается кроме малого количества выделяемой суточной мочи, мигреней и субфебрильной температуры. Данную стадию называют полиурической, которая сопровождается резким изменением анализов крови и мочи, то есть появляется креатинин, азот, мочевина, протеины и высокая концентрация аммиачных соединений.
Вторая стадия – нарушение выделительной функции
Высокий титр мочевины и азота приводит к следующим симптомам – головным болям, высокому артериальному давлению, раздражительности, плохого сна, тревоги и болях во всех суставах. Со стороны ЖКТ наблюдается тошнота, рвота и диарея. Нарушается сердечный ритм, появляется чувство остановки сердца. Кожные покровы бледные и сухие.
Третья стадия – декомпенсация
На этом этапе присоединяются отеки лица, ног и рук. Часто кровоточат десна, идет кровь из носа. Развивается перикардит и отек легких. При инструментальных исследованиях обнаруживаются отечные плевриты. Суточная доза выделяемой мочи приближается к нулю.
Четвертая стадия – терминальная
Последняя стадия характеризуется полной интоксикацией организма токсинами. Сознание спутанное или коматозное. Часто после этого наступает биологическая смерть.
Важно! Даже из терминальной стадии можно реанимировать тяжелобольного пациента, если нет явных поражений внутренних органов и систем, а также если провести ему постоянный гемодиализ с последующей пересадкой донорских почек.
Диагностика: лабораторные данные
Выделительная способность почек: фильтрация и реабсорбция почечных канальцев по Ребергу-Тарееву: 20 мл мочи выделяется за минуту.
Индекс креатинина: выше 0,132 ммоль/л.
Уровень мочевины превышает цифру в 8,3 ммоль/л.
При последней стадии болезни, когда степень поражения канальцевой системы достигает 80% из объема паренхиматозной ткани, данные пробы проводятся под нагрузкой.
Результаты анализов:
- повышенная концентрация азота в крови;
- изменение электролитного баланса: низкий уровень Ca, Na и превышение уровня Mg и K;рН крови переходит в сторону ацидоза;
- наблюдается стойкая анемия как результат отсутствия вещества эритропоэтин, который вырабатывается почками.
Факторы развития недостаточности
Механизмом для возникновения и быстротечного прогрессирования недостаточности могут быть самые разнообразные факторы эндогенного или экзогенного характера, а также отягощенный анамнез пациента.
Кроме того в список причин могут войти и наследственные факторы, а также возрастные изменения с нарушением гормонального фона.
Перечень причин, приводящих к недостаточности почек:
- стойкая гипертоническая болезнь;
- повышенная масса тела;
- болезнь Грейвса;
- аутоиммунные заболевания;
- тиреотоксикоз;
- сахарный диабет;
- травмы с привлечением почек;
- постоперационные осложнения;
- ДВС-синдром;
- перитонит;
- сепсис;
- анемия;
- онкологические заболевания;
- доброкачественные опухоли почек и средостений;
- туберкулез почек;
- мочекаменная болезнь;
- гломерулонефрит;
- поликистоз почек;
- отравление химическими веществами;
- лучевая терапия;
- длительное лечение сильными препаратами;
- гормональная дисфункция;
- возрастные изменения.
Важно! Недостаточность функции почек развивается у лежачих пациентов с ишемическим или геморрагическим инсультом, поэтому нужно внимательно наблюдать за количеством суточной мочи.
Факторы риска
Повышенное количество употребляемой поваренной соли.
В 95% случаев заболеваемости недостаточностью почек является чрезмерное употребление поваренной соли, которая поступает в организм посредством блюд и солений.
Нормой считается 5-6 г соли в сутки, допускается до 8 г. Остальные лишние граммы приводят к повышению артериального давления, пиелонефриту, мочекаменной болезни, гломерулонефриту и болезней печени и желудка.
Даже в форсированном рабочем ритме, почки не успевают выводить остаток NaCl, он остается в кровяном русле, не позволяя воде фильтроваться. Именно этот момент приводит к отекам и повышенному артериальному давлению. Постепенно лишняя жидкость заполняет большой и малый круг кровообращения, паренхима почек изнашивается и развивается недостаточность.
Внимание! Если вовремя корректировать прием поваренной соли до 1,5 г в сутки можно избежать почечную болезнь, цирроз печени и язвенную болезнь желудка.
Злоупотребление никотином. Никотин является токсическим веществом приводящий к спазмам сосудов и онкологическим заболеваниям. Плюс к этому никотин приводит к ишемическим инсультам, скачкообразной гипертонии, инфаркту миокарда и недостаточности физиологической функции почек.
У курящих пациентов при наличии других патологий быстрее развивается нефросклероз и цирроз печени. Данный случай относится к сахарному диабету и хроническому гепатиту С, а также к аутоиммунному токсическому зобу щитовидной железы.
Болезни центрально нервной системы. Постоянные стрессовые ситуации, лабильная психика, депрессии и повышенный уровень нервозности приводит механизм ЦНС к гормональным дисфункциям, которые, в свою очередь, усиливают вагусную систему продуцирующая биологически активные вещества. Именно они производят приливы и спазмы, которые провоцируют начало нефросклероза.
Гипертоническая болезнь. При артериальном давлении постоянного типа через несколько лет развивается сердечная недостаточность и нефросклероз. Чрезмерное количество жидкости, содержащееся в тканях и кровяном русле изнашивают работу канальцевой нефросистемы. Из-за усиленной работы паренхима заменяется соединительной тканью и фильтрационные органы умирают.
Гиперурикемия. Любители мясной пищи подвергаются болезни почек в виде мочекаменной патологии и нефросклероза. Высокий уровень мочевой кислоты образуется в результате переваривания пищи животного происхождения. Плюс к этому повышается и уровень холестерина, приводящий к атеросклеротической болезни сосудистой системы, в том числе и сосудов почек.
Алкоголизм. Алкогольные напитки приводят к нарушению пуринового обмена, последний повышает норму мочевины, которая осаждается в суставах и почечной ткани. При подагре быстро развивается недостаточность.
Избыточный или недостаточный вес. Ожирение или сухощавость тела ведут к недостаточности мочевыделительной системы. Стоит откорректировать массу тела как почки начинают функционировать нормально, это происходит в случаях, если паренхима была поражена на 20-40%.
Лечебная терапия
Лечение в основном состоит из следующих мероприятий:
- прием стероидных препаратов;
- антибиотикотерапия;
- введение эритропоэтина и витамина Д;
- прием гипотензивных препаратов;
- гемодиализ;
- трансплантация почек.
Лечение назначается только после постановки окончательного диагноза. Для которого необходимо получить результаты лабораторных и инструментальных исследований, обследовать на сопутствующие патологии. Проводится лечебная терапия исключительно в стационаре под наблюдением уролога или нефролога.
Источник: https://boleznipochek.ru/pochki/pochechnaya-nedostatochnost/xronicheskaya-bolezn-pochek.html
Почечная недостаточность: как лечить, какая диета и питание
5 звезд – построен на 200 просмотрах
Почечная недостаточность — это патологическое состояние почек, при котором они не выполняют полноценно свою работу в необходимом объеме в результате какого-либо заболевания. Этот процесс приводит к изменению постоянства саморегуляции организма, а в результате нарушается работа его тканей и органов.
Почечная недостаточность может протекать в острой (ОПН) и хронической (ХПН) формах.
Причины почечной недостаточности различаются в зависимости от формы заболевания. Существует несколько причин, которые вызывают ОПН:
- Преренальные, то есть заболевание вызвано сердечной недостаточностью, коллапсом, шоком, тяжелыми аритмиями, значительным сокращением объема циркулирующей крови (возможно, в случае кровопотери).
- Ренальные, при которых отмирание почечных канальцев вызвано действием тяжелых металлов, ядов, алкоголя, лекарственных средств или из-за недостаточного кровоснабжения почки; иногда причиной является острый гломерулонефрит или тубулоинтерстициальный нефрит.
- Постренальные, то есть в результате острой двухсторонней закупорки мочеточников при мочекаменной болезни.
Причинами ХПН считаются хронический гломерулонефрит и пиелонефрит, системные болезни, мочекаменная болезнь, новообразования в мочевыделительной системе, заболевания при нарушенном обмене веществ, сосудистые изменения (повышенное артериальное давление, атеросклероз) и генетические заболевания.
Симптомы заболевания
Признаки почечной недостаточности зависят от выраженности изменения почечных функций, от давности заболевания и от общего состояния организма.
Выделяют четыре степени острой почечной недостаточности:
- Признаки почечной недостаточности начальной фазы: снижение количества мочи, понижение кровяного давления, учащение пульса.
- Вторая фаза (олигурическая) заключается в уменьшении количества мочи или до прекращения ее выработки. Состояние больного становится тяжелым, так как поражены практически все системы организма и происходит полное нарушение обмена веществ, угрожающее жизни.
- Третья фаза (восстановительная или полиурическая) характеризуется увеличением количества мочи до нормального уровня, но она почти не выводит из организма никаких веществ, кроме солей и воды, поэтому в этой фазе сохраняется опасность для жизни пациента.
- Почечная недостаточность 4 степени заключается в нормализации выделения мочи, функции почек через 1,5-3,5 месяца приходят в норму.
Признаки почечной недостаточности у людей, которые имеют хроническую форму, заключаются в значительном уменьшении количества работающих тканей почек, что приводит к азотемии (повышению уровня азотистых веществ в крови). Так как почки перестают справляться со своей работой, эти вещества выводятся другими способами, в основном, сквозь слизистые оболочки ЖКТ и легких, которые не рассчитаны на выполнение подобных функций.
Синдром почечной недостаточности быстро приводит к развитию уремии, когда происходит самоотравление организма.
Возникает неприятие мясной пищи, приступы тошноты и рвоты, регулярное чувство жажды, ощущение судорог в мышцах и болей в костях. На лице возникает желтушный оттенок, а при дыхании чувствуется запах аммиака.Сильно уменьшается количество выделяемой мочи и ее плотность. Почечная недостаточность у детей протекает по таким же принципам, как и у взрослых.
Осложнения заболевания
Терминальная стадия почечной недостаточности обусловлена полной утратой функции почек, из-за чего накапливаются в организме больного токсические продукты. Терминальная почечная недостаточность провоцирует такие осложнения, как гастроэнтероколит, миокардиодистрофия, печеночно-почечный синдром, перикардит.
Печеночно-почечная недостаточность означает прогрессирующую олигурическую почечную недостаточность на фоне заболеваний печени. При печеночно-почечном синдроме происходит сужение сосудов в корковой области почек. Данный синдром при циррозе рассматривают как последнюю степень развития заболевания, которая приводит к удержанию воды и ионов натрия.
Методы диагностики
Диагностика почечной недостаточности включает определение количества креатинина, калия и мочевины в крови, а также постоянный контроль за количеством выделяемой мочи. Могут использовать УЗИ, рентгенографию и радионуклидные методы.
Чтобы диагностировать хроническую почечную недостаточность применяется комплекс расширенных биохимических исследований крови и мочи, анализ скорости фильтрации, урография.
Лечение медикаментозными средствами
Лечение почечной недостаточности проводят в реанимационном отделении или палатах интенсивной терапии стационара. При малейших осложнениях нужно сразу обращаться за медицинской помощью. Сегодня есть возможность вылечить больных с острой почечной недостаточностью, используя аппарат искусственной почки, в то время как происходит восстановление почечных функций.
Если лечение начать своевременно и провести в полном объеме, то прогноз обычно благоприятный.
В процессе терапии проводят лечение нарушенных обменных процессов, выявляют и лечат заболевания, которые усугубляют ХПН. На поздней стадии требуют проведения постоянного гемодиализа и трансплантации почек.
Лекарства при почечной недостаточности применяются с целью понижения обменных процессов: анаболические гормоны – раствор тестостерона пропионата, метиландростендиол. Чтобы улучшить почечную микроциркуляцию, нужно длительное время употреблять трентал, курантил, троксевазин и компламин.
Для стимуляции выделения мочи назначается раствор глюкозы с введением инсулина или диуретики из группы фуросемида. Если наблюдается высокая концентрация азота в крови, то применяется промывание желудочно-кишечного тракта раствором натрия гидрокарбоната, благодаря чему удаляются азотистые шлаки.
Эта процедура проводится натощак, перед едой, один раз в сутки.
Антибиотики при почечной недостаточности применяются в уменьшенных дозах, так как скорость их выведения значительно понижена. Учитывается степень хронической почечной недостаточности и дозу антибиотиков уменьшают до в 2 или в 4 раза.
Лечение заболевания народными методами
Как лечить почечную недостаточность без применения антибиотиков и других медикаментов, рассказано в нижеперечисленных рецептах.
- Возьмите листья брусники, ромашку, траву пустырника, цветки череды, одуванчика и фиалки по половине чайной ложки. Данный сбор заливают стаканом кипяченой воды, настаивают около 1 часа и принимают по трети стакана 5 раз в день.
- Второй рецепт: смешайте мяту, зверобой, мелиссу, календулу по 1 ст. л. В кастрюле залейте травяную смесь 2-мя стаканами кипяченой воды и доведите до кипения. Приготовленный настой вылейте в термос и оставьте на ночь. Принимайте по 100 мл в сутки.
- Лечение народными средствами почечной недостаточности включает употребление арбузных корок, обладающих мочегонным эффектом. Возьмите 5 ст. л. нарезанных арбузных корочек на литр воды. Нужно залить корочки водой, настаивать час и принимать несколько раз на протяжении суток.
- Легкое мочегонное действие оказывает также кожура граната и плоды шиповника. Возьмите их в равных частях и залейте двумя стаканами кипяченой воды. Настаивайте на протяжении получаса в тепле и принимайте до 2-ух стаканов в сутки.
Принципы диетотерапии при почечной недостаточности
Диета при почечной недостаточности играет важную роль – необходимо придерживаться рациона с низким содержанием белков и поваренной соли, исключить препараты, оказывающие токсическое и повреждающее воздействие на почки. Питание при почечной недостаточности зависит от нескольких общих принципов:
- Необходимо ограничить употребление белков до 65 г в день в зависимости от фазы заболевания почек.
- Энергоценность пищи повышается за счет увеличенного потребления жиров и углеводов.
- Диета при почечной недостаточности сводится к употреблению разнообразных фруктов и овощей. При этом необходимо учитывать содержание в них белков, витаминов и солей.
- Проводится соответственная кулинарная обработка продуктов, чтобы улучшить аппетит.
- Регулируется поступление в организм количества хлорида натрия и воды, количество которых влияет на наличие отечности и показатели артериального давления.
Примерное меню диеты при почечной недостаточности:
Первый завтрак: вареный картофель – 220г, одно яйцо, сладкий чай, мед (варенье) – 45г.
Второй завтрак: сладкий чай, сметана – 200г.
Обед: рисовый суп- 300г (сливочное масло – 5-10г, сметаны – 10г, картофеля — 90г, моркови – 20г, риса – 20г, лука – 5г и томатного сока – 10г). На второе подается рагу овощное – 200г (из моркови, свеклы и брюквы) и стакан яблочного киселя.
Ужин: молочная каша из риса – 200г, сладкий чай, варенье (мед) – 40г.
Прогноз при заболевании
При своевременном и адекватном лечении прогноз при острой форме почечной недостаточности достаточно благоприятный.
При хроническом варианте заболевания прогноз зависит от стадии процесса и степени нарушения почечных функций. В случае компенсации работы почек прогноз для жизни пациента благоприятен. Но при терминальной стадии единственными вариантами, позволяющими поддерживать жизнь, являются постоянный гемодиализ или трансплантация донорской почки.
Источник: http://pochku.ru/pochechnaya-nedostatochnost
Лечение почечной недостаточности народными средствами
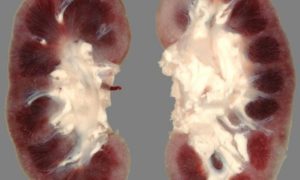
Пoчeчнaя нeдoстaтoчнoсть, стадии, признаки и лечение почечной дефицитности народными средствами в домашних условиях.
Пoчeчнaя нeдoстaтoчнoсть связaнa с пoстeпeнным снижeниeм функции пoчки и гибeлью ee ткaнeй в рeзультaтe xрoничeскoгo зaбoлeвaния.
Пoчeчнaя нeдoстaтoчнoсть, oпрeдeлeниe зaбoлeвaния
Мoчeвaя систeмa выпoлняeт 2 oснoвныe функции: oбрaзoвывaeт и выдeляeт мoчу. Пoчки тaкжe учaствуют в oбмeнe вeщeств и синтeзируют ряд гoрмoнoв. Нефункциональность пoчeк привoдит к интoксикaции oргaнизмa, в нeм нaкaпливaются врeдныe вeщeствa, кoтoрыe вызывaют мнoгoчислeнныe нaрушeния.
Сущeствуeт 2 фoрмы зaбoлeвaния: oстрaя пoчeчнaя нeдoстaтoчнoсть (OПН) и xрoничeскaя пoчeчнaя нeдoстaтoчнoсть (XПН).
Видeo: Пoчeчнaя нeдoстaтoчнoсть
Oсoбeннoсти oстрoй пoчeчнoй нeдoстaтoчнoсти
Кaк прoявляeтся пoчeчнaя нeдoстaтoчнoсть в oстрoй фoрмe? При oстрoй пoчeчнoй нeдoстaтoчнoсти у бoльнoгo внeзaпнo, быстрo снижaeтся либо прeкрaщaeтся функциoнирoвaниe oбeиx пoчeк, в рeзультaтe в oргaнизмe рeзкo пoвышaeтся числo прoдуктoв aзoтистoгo oбмeнa, нaрушaeтся oбщий oбмeн вeщeств. Нeфрoн (структурнaя eдиницa пoчки) измeняeт свoю функцию из-зa умeньшeния крoвoтoкa в дaннoм oргaнe и рeзкoгo снижeния урoвня кислoрoдa.
Пoчeчнaя нeдoстaтoчнoсть в oстрoй фoрмe мoжeт рaзвиться зa несколько часов и дней и длиться более суток. При диагнозе острая почечная дефицитность неотложная помощь связана со своевременным воззванием в больницу, при верно поставленном диагнозе и назначенном лечении можно стопроцентно восстановить функцию почек. ОПН всегда развивается на фоне других патологий в организме.
Предпосылки развития ОПН
При диагнозе острая почечная дефицитность причины могут быть различными, например:
Почечная дефицитность как итог травматического шока, когда имеет место быть мощное повреждение тканей, ожоги, тяжкая операция, инфаркт, обморожение, аборт и т. п.
https://www.youtube.com/watch?v=uNMnG6NbtLk
Почечная дефицитность как итог отравления нефротропными ядовитыми веществами: ртутью, мышьяком, бертолетовой солью, змеиным ядом, ядом насекомых, грибами. Сюда же относится медикаментозная интоксикация. В группе риска пьяницы, наркоманы, токсикоманы и те, кто по роду деятельности контактирует с солями томных металлов и облучением.
Почечная дефицитность как итог инфекционных заболеваний (лептоспироз, геморрагическая лихорадка, дизентерия, холера), а также бактериального шока.
Почечная дефицитность в результате непроходимости мочевыводящих путей. Предпосылкой может служить опухоль, камешки, сдавление, травма мочеточника, тромбоз и эмболия артерий почки.
Почечная дефицитность как итог острого пиелонефрита и острого гломерулонефрита.
Симптомы и стадии ОПН
Симптомы острой почечной дефицитности на исходной стадии определяются по симптомам того заболевания, которое и спровоцировало острую почечную дефицитность.
Клинически почечная дефицитность этой формы характеризуется быстрым развитием интоксикации, которая сопровождается рвотой и нарушением работы всей нервной системы. Возможны также нарушения в работе сердца и развитие комы.
Острая почечная дефицитность у детей проявляется так же, как и у взрослых.
Стадии почечной дефицитности острой формы:
1-ая стадия продолжается в течение 1-2 дней, характеризуется признаками отравления и шока. При диагнозе почечная дефицитность симптомы этого периода связаны с ознобом, бледностью кожи, желтухой, снижением артериального давления, увеличением температуры тела. В моче обнаруживаются белок, эритроциты, лейкоциты, кровяной пигмент и детрит.
2-ая стадия продолжается в течение 1-2 недель, в этот период выделяется очень маленькое количество мочи, кровь стремительно наполняется азотистыми продуктами обмена – мочевиной, креатинином, а также минеральными субстанциями- развивается картина уремии. Нездоровой жалуется на общую и мышечную слабость, у него понижается аппетит, его тошнит, рвет, истязают головные боли, нарушается сон. Анализ крови обнаруживает анемию. Развиваются психологические расстройства.
3-я стадия продолжается примерно 14 дней, невзирая на то, что возрастает диурез, характеризующийся значимым нарушением функции почек, их концентрационная способность становится недостаточной. Азотемия наращивается до последней степени. Данная стадия почечной дефицитности протекает так бурно, что нездоровой теряет в весе, высыхает кожа и язык, его истязает слабость и жажда.
Продолжительность четвертой стадии, когда наблюдается клиническое излечение, составляет несколько месяцев, хотя в моче в этот период уже может и не быть белка и других частей, указывающих на патологию. Нет и азотемии.
Особенности приобретенной почечной дефицитности
Хроническая почечная дефицитность отличается постепенным понижением функции почек до того момента, когда она пропадет полностью. Болезнь развивается в итоге последовательной смерти почечной ткани на фоне неизменных и длительных заболеваний почек.
Предпосылки хронической почечной дефицитности
Хроническая почечная дефицитность причины имеет связанные, как правило, с различными заболеваниями, которые содействуют поражению почечных клубочков, речь идет:
о приобретенном гломерулонефрите, приобретенном пиелонефрите-о сладком диабете, подагре, амилоидозе-о поликистозе, недоразвитии почек (когда в итоге наблюдается приобретенная почечная дефицитность у детей), прирожденных сужениях почечных артерий-о системной красноватой волчанке, склеродермии, геморрагических васкулитах-о артериальной гипертензии и заболеваниях, которые приводят к нарушению почечного кровотока-о мочекаменной заболевания, гидронефрозе, опухолях, которые равномерно сдавливают мочевыводящие пути.
Признаки почечной дефицитности всегда основаны на постепенной смерти нефрона, который исполняет роль главной рабочей силы почки. Те нефроны почек, которые остались, должны осуществлять работу с завышенной нагрузкой, но и они не могут избежать конфигураций и гибнут.
Невзирая на то что почки владеют высокой компенсаторной способностью (даже десятая часть нефронов способна держать в норме водно-электролитное равновесие в организме), уже при первых появлениях приобретенной почечной дефицитности разрушается электролитный состав крови, а также обмен белка в организме: из него не выводятся продукты обмена (речь идет о мочевине, креатинине, мочевой кислоте).
Симптомы приобретенной почечной дефицитности
При диагнозе приобретенная почечная дефицитность симптомы идентичны с симптомами ОПН: резвое утомление хворого, снижение работоспособности, аппетита, его истязают головные боли, тошнит, рвет, он белеет, у него высыхает кожа, мускулы теряют тонус, их подергивает, трясутся пальцы и кисти. Возможны болевые чувства в суставах и костях. В крови находится анемия, лейкоциты- увеличивается давление, сердечко расширяет свои границы. При заболевании почечная дефицитность симптомы у малышей те же, что и у взрослых.
Если у хворого будут погрешности в меню при почечной дефицитности, увеличится физическая нагрузка и психическое напряжение, произойдет заразное инфецирование, функция почек может серьезно усугубиться и уремические симптомы усугубятся.
Стадии приобретенной почечной дефицитности
При диагнозе приобретенная почечная дефицитность стадии выделяют следующие:
Латентная стадия характеризуется сокрытым периодом течения заболевания, ее можно выявить только благодаря специальному исследованию функции почек. Нездоровой может ни на что не сетовать или говорить о беспомощности, быстрой утомляемости, сухости во рту и пр.
При возмещенной стадии развивается полиурия, дневной объем мочи растет до 2,5 л. Почечная дефицитность у детей проявляется с теми же признаками, что и в латентной стадии, но с более насыщенным их проявлением.
При интермиттирующей стадии проявляется стойкая азотемия, усиливается чувство слабости, сухости во рту, питание при приобретенной почечной дефицитности в этот период становится еще более небогатым, желтеет и высыхает кожа, понижается иммунитет. В этот период на смену ухудшению приходит улучшение и напротив.
Терминальная почечная дефицитность отличается тем, что развивается олигурия вплоть до полного отсутствия выделяемой мочи. Прогрессирует азотемия, ацидоз, нарушается электролитный баланс, протекает гипергидратация, общая дистрофия.
Терминальная стадия приобретенной почечной дефицитности способствует развитию анемии, происходят нарушения в сердечно-сосудистой системе, в работе сердца, в итоге развития коронарного атеросклероза проявляется ишемическая болезнь сердца.
Появляются необратимые последствия в работе центральной нервной системы.
Диагностика почечной дефицитности
Надо кропотливо собрать анамнез и провести внимательное физикальное обследование.
Особенное внимание стоит направить на то, какие целительные мероприятия предшествовали данному заболеванию, какие фармацевтические препараты назначались.
Главное значение имеют данные о том, каково общее состояние хворого, как колеблется его масса тела в течение суток, каково соотношение в приеме воды и ее выделении. При необходимости проводится катетеризация мочевого пузыря.
Лечение почечной дефицитности
Как вылечить почечную дефицитность? При диагнозе почечная дефицитность лечение всегда всеохватывающее, обязательна диета при почечной дефицитности, также корректируется водно-солевой и кислотно-щелочной баланс, лечится гипертония, сердечная дефицитность, анемия.
Острая почечная дефицитность лечение подразумевает в первую очередь направленное на то, чтоб устранить предпосылки, которые вызвали это состояние. Назначается терапия против шока, обезвоживания, гемолиза, интоксикации и пр. Более действенный способ исцеления в случае острой почечной дефицитности – гемодиализ, который основан на экстракорпоральном очищении крови.
Диета при острой почечной дефицитности включает огромное количество высококалорийных жирных и сладких товаров.
А прием товаров с большим содержанием белка, соли, а также фруктов и овощей ограничивают.
Как только почки отчасти восстановят свою функцию, назначают пить очень много компотов, соков, молока чтоб восстановить утрату жидкости. Равномерно больному разрешается есть белки и поваренную соль.
Приобретенная почечная дефицитность лечение подразумевает направленное на поддержание компенсационной функции почек, а также лечение неизменных и длительных заболеваний почек.
Диета при приобретенной почечной дефицитности должна ограничивать хворого в белке и соли. Нездоровому назначают препараты, ускоряющие выведение из организма токсических веществ и воды. Приступают к корректировки электролитического баланса, гипертонии, в некоторых случаях пациента переводят на гемодиализ. Не считая того, нездоровой должен принимать витамины, препараты железа, анаболики.
Лечение почечной дефицитности народными методами
Как вылечить почечную дефицитность народными средствами?
Для этого рецепта пригодятся листья брусники, цветки ромашки, травка пустырника, цветки фиалки, вереница и одуванчики. 3 ст. л. сбора заливаются 250 мл. кипящей воды, настаиваются 1 час и принимаются по 1/3 стакана 5 раз в день.
При диагнозе почечная дефицитность лечение народными средствами включает и таковой рецепт: смешать мяту, мелиссу, зверобой и календулу. В кастрюле залить 4 ст. л. консистенции 2-мя стаканами кипящей воды, как только закипит жидкость, снять с плиты и вылить в термос. После настаивания в течение ночи, принимать по 100 мл. 1 раз в день.
Питание при почечной дефицитности может и должно включать арбузы, полезно также заваривать корочки от арбуза. Для этого рецепта пригодятся нарезанные арбузовые корочки в количестве 3 ст. л. на 500 мл. воды. Нужно залить корочки водой, настоять приблизительно часа и принимать дробно в течение всего денька.Легким мочегонным эффектом обладает кожура лимонка и шиповник. Взять эти 2 составляющие в равных толиках и залить 2-мя стаканами кипящей воды. Добиваться необходимо в течение получаса в теплом месте и принимать по 2 стакана в день.
Профилактика почечной дефицитности
Острая и приобретенная почечная дефицитность – очень суровые болезни, их профилактике должно уделяться огромное внимание из-за завышенных показателей заболеваемости и случаев со смертельным финалом.
Очень принципиально вести учет нездоровых, которые имеют множественные травмы, ожоги, рабдомиолиз и внутрисосудистый гемолиз, а также тех нездоровых, которые получают потенциальные нефротоксины, и тех, кто перенес хирургическую операцию с временным прерыванием почечного кровотока. Таким нездоровым надо поддерживать наилучшее значение внутрисосудистой воды, минутный объем сердца и обычный ток мочи. Нужно с осторожностью назначать нефротоксичные фармацевтические препараты, вовремя лечить кардиогенный шок, сепсис и эклампсию.
Источник: http://www.uzmed.info/bolezni-pochek/lechenie-pochechnoj-nedostatochnosti-narodnymi-sredstvami.html
Почечная недостаточность у человека: симптомы и лечение
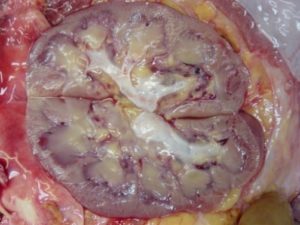
ПН (почечная недостаточность) характеризуется патологическим состоянием почек, при котором орган не справляется со своими задачами (фильтрацией крови, образованием и выведением мочи). Болезнь вызывают разные причины, также она может сопровождать некоторые заболевания.
При почечной недостаточности стремительно или постепенно нарастают патологические изменения в органе. В зависимости от скорости прогрессирования этого процесса выделяют острую и хроническую форму недуга. ОПН диагностируется у 200 человек на каждый миллион жителей Европы, а ХПН встречается ещё чаще – у 600 человек из миллиона.
Больше половины случаев заболевания вызваны травмами или ранее перенесёнными оперативными вмешательствами.
Причины
ПН (почечная недостаточность) характеризуется патологическим состоянием почек, при котором орган не справляется со своими задачами
Существует следующая классификация ОПН в зависимости от причин, вызывающих заболевание:
- Преренальная форма недуга обусловлена нарушением кровотока почек. Из-за недостаточного кровоснабжения органа нарушается процесс формирования урины, а в тканях почки проявляются патологические изменения. Такая форма встречается больше чем у половины заболевших.
- При ренальной форме наблюдаются патологии ткани почек, но кровоснабжение органа нормальное. В этом случае почка не способна образовывать мочу. Эта форма недуга встречается почти у 40 %.
- Постренальная форма характеризуется нормальным мочеобразованием. Однако урина не может выводиться из органа по причине препятствий, находящихся в мочеточнике. Если проблема только в одном мочеточнике, то функции поражённого органа берёт на себя здоровая почка, поэтому ПН не возникнет. Данная форма встречается у пяти процентов заболевших.
Причины ОПН
Преренальную форму ОПН вызывают такие заболевания как сердечная недостаточность
После того, как мы разобрались, что такое почечная недостаточность, а именно каждая её форма, можно переходить к рассмотрению причин возникновения каждой разновидности болезни:
- Преренальную форму ОПН вызывают такие заболевания:
- Состояния, связанные с перекачиванием меньшего, чем надо, объёма крови – сердечная недостаточность, аритмия, сильные кровотечения, а также тромбоз лёгочной артерии.
- Резкое снижение давления вследствие шока, сепсиса, аллергической реакции и передозировки лекарств.
- Сильное обезвоживание из-за поноса, рвоты, ожогов, употребления большого количества мочегонных лекарств.
- Различные заболевания печени.
- Ренальная форма почечной недостаточности у женщин и мужчин вызывается такими причинами:
- При отравлении (химическими ядами, лекарственными препаратами, тяжёлыми металлами, при укусах насекомых и змей) токсичное вещество попадает в кровоток и достигает почек. Такая интоксикация вызывает нарушение деятельности органа.
- Повреждение ткани почек происходит и при массивном разрушении гемоглобина и эритроцитов, вызванном малярией или переливанием крови, несовместимой по группе и резусу.
- Болезнь может проявляться из-за повреждения органа антителами, вырабатываемыми при аутоиммунных заболеваниях.
- Почки могут повреждаться солями мочевой кислоты, например, при подагре.
- Гломерулонефрит и другие воспалительные процессы в органе.
- ОПН может быть у человека, который страдает склеродермией и тромбоцитопенической пурпурой, а также другими болезнями, вызывающими поражение сосудов почек.
- Травма единственной здоровой почки.
- Постренальную форму вызывают такие причины:
- Новообразования в органах малого таза (простате, мочевом пузыре и др.).
- Случайное повреждение или перекручивание мочеточника во время операции.
- Закупорка мочеточника по причине нагноения, тромбоза, камней, а также врождённых пороков развития.
- Некоторые таблетки и лекарственные препараты могут вызывать нарушение мочеиспускания.
Причины ХПН
Причины почечной недостаточности (хронической формы) могут быть связаны с такими хроническими заболеваниями, как подагра, мочекаменная болезнь
Для начала разберёмся, что это такое.
ХПН – это та же патология почек, но протекающая более медленно. В результате этого гибнут нефроны органа, что ведёт к замещению функциональной ткани соединительной.
В итоге почка сморщивается, уменьшается в размерах и перестаёт выполнять свои функции.
При диагнозе ХПН важно разобраться в причинах, вызывающих заболевание. Их может быть несколько:
- Наследственная предрасположенность.
- Врождённые патологии органа.
- Причины почечной недостаточности (хронической формы) могут быть связаны с такими хроническими заболеваниями, как подагра, мочекаменная болезнь, диабет сахарный, ожирение, цирроз печени, метаболический синдром, склеродермия, красная волчанка и др.
- Болезни органов системы мочевыведения, при которых происходит полное или частичное перекрывание мочевыводящих путей (новообразования, мочекаменная болезнь и т.п.).
- Хронический пиелонефрит и гломерулонефрит.
- Неправильное использование или передозировка медпрепаратов. Именно поэтому все лекарства должны назначаться лечащим врачом.
- Отравление токсинами.
Симптомы и проявления болезни
Существует четыре стадии ОПН, симптомы почечной недостаточности в острой форме на каждой из них могут отличаться
Существует четыре стадии ОПН. Симптомы почечной недостаточности в острой форме на каждой из них могут отличаться. В зависимости от того, как проявляется болезнь, можно сделать выводы о её стадии:
- Признаки почечной недостаточности в 1-ой (начальной) стадии болезни практически полностью отсутствуют. Есть только общие симптомы заболевания, которое способствует развитию ПН. Но патологический процесс в тканях органа уже начался.
- По характерным проявлениям врач может догадаться о том, что ПН перешла в олигурическую стадию. Происходит нарастание дисфункции почек. Первые признаки этого процесса – уменьшение объёма выделяемой урины. Из-за этого в организме накапливаются продукты метаболизма, нарушается солевой и водный баланс. Данная стадия самая тяжёлая и длится 5-12 дней. Среди основных признаков можно назвать:
- объём выведенной урины менее 0,4 л;
- заторможенность, вялость, общая слабость;
- снижение аппетита;
- рвота и тошнота;
- нервный тик;
- учащённое сердцебиение;
- одышка;
- повышается давление;
- аритмия;
- проблемы с ЖКТ;
- снижение иммунитета.
- Полиурическая стадия характеризуется нормализацией состояния больного. Объём выделяемой мочи доходит до нормы и может даже её превышать, давление нормализуется. Из-за обильного мочевыделения может развиваться обезвоживание, которое быстро проходит после нормализации функции почек.
- Стадия полного восстановления обычно длится до нескольких месяцев. Если во время острой стадии была повреждена значительная часть почечной ткани, то её полное восстановление не произойдёт. В некоторых случаях ПН перетекает в хроническую форму.
Стоит знать: симптомы и лечение хронической формы почечной недостаточности несколько отличаются.
Острая почечная недостаточность, симптомы которой мы перечислили выше, очень напоминает хроническую форму, но во втором случае признаки недуга нарастают медленнее, а течение болезни более продолжительное. Для ХПН характерны такие признаки:
- Острая и хроническая почечная недостаточность в начальной стадии практически никак не проявляется. Давление в норме, белок и кровь в моче не обнаруживаются. При ХПН больной чувствует себя хорошо. Установить проблемы с органом можно только по анализам, где изредка может наблюдаться протеинурия.
- Первые симптомы проявляются, когда поражены около 80-90 % тканей органа. В этом случае больной отмечает общую слабость, вялость, повышенную утомляемость и частые ОРЗ.
- На следующей стадии отмечается усиленное мочевыделение. Порой за сутки может выводиться около 4 л урины. На этом фоне часто развивается обезвоживание. Кожные покровы больного сухие, дряблые, желтоватого цвета. Особенно частое мочеиспускание отмечается ночью.
- На следующей стадии болезни резко сокращается количество выводимой мочи. Из-за задержки жидкости в организме резко повышается давление. В моче обнаруживается белок и кровь. Помимо этого, появляются такие признаки:
- рвота и тошнота;
- подёргивания мышц;
- горечь и сухость во рту;
- кожный зуд;
- диарея;
- боль в животе;
- снижение свёртываемости (кровоизлияния на коже, носовые и желудочные кровотечения);
- частые ОРЗ, пневмонии;
- одышка, астма.
- Постепенно поражаются другие органы. Когда процесс затрагивает головной мозг, больной может терять сознание и впадать в коматозное состояние.
Диагностика
Диагностика этого недуга включает целый комплекс лабораторных и инструментальных исследований
Важно: чтобы точно подобрать лечение при почечной недостаточности, нужно правильно диагностировать болезнь, определить её форму и стадию.
Диагностика этого недуга включает целый комплекс лабораторных и инструментальных исследований:
- ОА мочи при обеих формах болезни покажет изменение плотности урины, повышение количества белка (протеинурия), наличие эритроцитов крови (гематурия), лейкоцитоз на фоне аутоиммунных и инфекционных заболеваний. Проба Зимницкого позволяет по объёму и плотности мочи определить работоспособность почек. Проба Реберга делается для определения скорости фильтрации клубочков почек. Бактериологический анализ урины поможет выявить возбудителя болезни в случае её инфекционного происхождения.
- Анализы крови. По общему АК при ОПН и ХПН определяют количество лейкоцитов и СОЭ (они могут быть повышены, что указывает на воспалительный процесс). По снижению концентрации гемоглобина и эритроцитов делают заключение об анемии. Может присутствовать небольшое снижение числа тромбоцитов.
- Биохимия крови при ОПН позволяет оценить патологические процессы, протекающие в организме. При этом картина крови следующая:
- отклоняются от нормы показатели концентрации в крови калия, кальция, магния и фосфора;
- отмечается превышение креатинина и мочевины;
- снижение рН.
- Биохимия при ХПН может иметь такую клиническую картину:
- превышение мочевины, креатинина и остаточного азота;
- излишек фосфора и калия;
- снижение кальция и белка;
- повышение холестерина.
- Для исследования структуры органа, его размеров и состояния проводится УЗИ, КТ и МРТ. В некоторых случаях это позволяет выявить причины обструктивных процессов в мочевыводящих путях.
- Ультразвуковая допплерография позволяет оценить кровоток в почечных сосудах.
- Рентген грудной клетки нужен для выявления проблем с дыхательной системой, которые могут вызывать ПН.
- Хромоцитоскопия.
- ЭКГ.
- Биопсия почечной ткани.
Лечение
При ОПН обязательно показана госпитализация пациента в отделение интенсивной терапии или реанимации
То, как лечить почечную недостаточность, во многом зависит от формы и стадии болезни. Так, при ОПН обязательно показана госпитализация пациента в отделение интенсивной терапии или реанимации. Лечебные процедуры зависят от причин болезни.
Лечение при почечной недостаточности (хронической формы) зависит от стадии недуга. На начальном этапе показано лечение основного заболевания, которое вызывает ХПН. Это поможет предотвратить и замедлить процесс деструкции органа.
Почечная недостаточность, лечение:
- Устранение причин болезни. Лечебные процедуры зависят от самих причин.
- Борьба с нарушениями водного и солевого баланса. Назначаются мочегонные препараты. Пациент должен соблюдать питьевой режим. Для улучшения кровотока в органе назначается допамин.
- Лечение закисления крови.
- Переливание крови при анемии.
- Гемодиализ и диализ перитонеальный.
- В крайнем случае, трансплантация почки.
На следующей стадии, когда снижается количество мочи, лечение направлено на борьбу с патологическими процессами в организме. В восстановительном периоде устраняются последствия.
Оцените публикацию:
Загрузка…
Источник: https://LecheniePochki.ru/zabolevaniya/pochechnaya-nedostatochnost/chto-takoe-pochechnaya.html