Что такое бугристая почка
Содержание
Бугристые контуры почек – Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Пионефроз может быть диагностирован по одному виду и запаху резко измененной гнойной мочи; гнойный характер осадка должен быть подтвержден микроскопически. Иногда, но далеко не всегда, удается прощупать увеличенную почку в виде плотного, бугристого, болезненного при ощупывании образования. Даже при поколачивании болезненность з поясничной области может отсутствовать.
При цистоскопии можно видеть, как из соответствующего устья мочеточника, подобно краске из тюбика, выдавливается колбаска густого гноя и ложится на дно пузыря. Индигокармин с этой стороны не выделяется, а со здоровой может запаздывать вследствие токсического нефрита.
На ретроградной пиелограмме обычно получается типичная картина множества полостей, сообщающихся между собой и имеющих неровные контуры, в других случаях имеется общая полость почки, превратившейся в гнойный мешок.
Густой, крошковидный гной в мешке может препятствовать распространению контрастного раствора и обусловить дефекты наполнения на пиелограмме.
Современные возможности традиционного рентгена почек
Рентген почек – метод диагностики, с помощью которого становится возможным правильно оценить строение и структуру почки, а также выявить всевозможные патологические образования.
Рентгенография с использованием контраста позволяет быстро и с минимальными последствиями для здоровья человека определить функциональную специфику почек.
На основании полученных данных ставят точный диагноз и назначают соответствующее лечение.
Рентгенография почек имеет определенный недостаток – незначительную лучевую нагрузку, которую должен пережить организм.Нужна специальная подготовка, которая ослабит негативное влияние лучей и сделает человека более устойчивым к их действию.
УЗИ считается менее агрессивным методом диагностики, но часто его одного оказывается недостаточно. Обзорный рентген и УЗИ дополняют друг друга, если требуется уточнить характер заболевания.
Урография почек: особенности и эффективность исследования
Рентген почек в большинстве случаев может стать решающим в определении направления лечения, но рентгенография делается далеко не всем и имеет перечень показаний: регулярные инфекционные заболевания органов мочевыделительной системы, почечная колика, присутствие в образцах мочи кровяных компонентов, мочекаменное заболевание, послеоперационные осложнения в области почек, необходимость выяснения точного месторасположение камней и приготовления к их удалению.
Подготовка к рентгену зависит не только от показаний, но и од вида урографии, который будет использоваться в конкретном случае.
- Экскреторная урография осуществляется с контрастным веществом, которое позволяет детально рассмотреть устройство почек. Получаемый снимок выходит более четким и по качеству значительно превосходит обычный рентген. С контрастом, который вводится внутривенно, эффективность процедуры возрастает. Единственное, надо обязательно учесть, нет ли у пациента аллергии на контрастное вещество. Чтобы это выявить, вводят пробу контраста внутрикожно.
- Экскреторный рентген – это та же экскреторная урография, но требующая намного больше красящего вещества. Изображение получается максимально детальным и четким.
- Обзорная рентгенография – стандартный рентген, который производится в комплексе с другими манипуляциями: сбором анализа мочи и крови. Такая процедура может показать только общие контуры почек и выявить особо крупные камни.
Подготовка к рентгену
В первую очередь с пациентом проводится консультация. Врач подробно объясняет детали процедуры, будь это экскреторная или обзорная рентгенография.
Больной должен понимать, кто, где и когда будет проводить исследование, а также знать особенностиподготовки к рентгену. К примеру, до начала обследования не стоит кушать и пить много жидкости.
Несколько дней надо избегать тяжелых продуктов, которые способствуют метеоризму. В крайнем случае, пациенту назначается очистительная клизма.
Чтобы картина обследования была более ясной, обзорная рентгенография сопровождается анализом крови. Важно знать, какие лекарства принимал пациент последнее время, а также – есть ли у него аллергия на контраст или йод.
Даже обычная обзорная рентгенография проводится в определенных условиях:
- на теле не должно быть металлических предметов или украшений;
- Желательно одеть медицинский халат и предварительно посетить уборную;
- перед процедурой стоит принять назначенные врачом анальгетики либо седативные препараты;
- если обследование того требует, лучше сделать несколько снимков под разными углами. Снимок в положении стоя ключевой.
Исследование назначают при сильных болях в области поясницы, обнаружении примеси слизи и крови, резком и неприятном запахе мочи, наличии оттеков на веках и голенях, неприятных ощущениях во время мочеиспускания и пр.
Процедура рентгена
Рентген производится в соответствии с тем видом исследования, который был назначен лечащим врачом. Пациент должен следить за своим самочувствием. Такие симптомы, как жжение, тошнота или покраснение кожи не должно оставаться без внимания. Если человека начинают мучить резкие приступы сухого кашля, слезотечение, затрудненное дыхание, исследование нужно немедленно прекратить.
При проведении процедуры с использованием контраста предварительно ставится мочевой катетер. Важно опустошить мочевой пузырь и расслабится, поскольку лишнее волнение может негативно повлиять на исследование и вызвать определенные трудности во время его проведения.
Рентген – высокоинновационный метод диагностики большинства почечных заболеваний. Особенность данной диагностики состоит в существовании нескольких возможных вариантов исследования с разными уровнями сложности.
Несмотря на эффективность метода, имеет место определенная лучевая нагрузка, о которой пациент должен быть проинформирован заранее.
Диета и продукты при поликистозе почек
Врожденные почечные заболевания требуют постоянного наблюдения, диагностирования и клинических заключений.
Поликистоз почек — врожденная патология, характеризуется образованием большого количества кист в почках. По форме поликистоз бывает двусторонний и носит наследственный характер.
В этой статье мы расскажем о заболевании, его симптоматике, а также разберем питание при поликистозе почек.
Патогенез поликистоза почек
Поликистоз почек — врожденная патология, характеризуется образованием большого количества кист в почках
Основной причиной образования и протекания поликистоза почек является онтофилогенез с неправильным и неполным образованием и слиянием извитых и прямых каналов. Деформированные каналы органа затрудняют нормальный выход мочи своим появлением кистозных образований.
Помимо неверно сформированных нефронов или аномальных нифронов, существуют и корректно сформированные нефроны. Поликистоз почек прекрасно существует и с другими патологиями почечной системы, почек и других органов.
По внешнему виду, пораженные органы поликистозом, напоминают гроздь винограда, морфологически имеющиеся кисты представляют собой абсолютно разный размер (диаметр 6-8 см) вследствие чего весь орган полностью ими заполняется.Почечная лоханка и чашечка деформирована, их форма удлиненная, а сам орган увеличен в размерах, иногда орган может достигать до 2 кг в весе. Образование больших кист в области почечных ворот вызывает процесс гемодинамического расстройства, т.е. нарушение правильного движения крови.
Симптоматика заболевания
К местным симптомам относят сильные боли в области поясницы
Чаще всего поликистоз почек протекает абсолютно бессимптомно, а выявляют заболевание уже при вскрытии. Однако, специалисты разделяют симптомы поликистоза на местные и общие. К местным симптомам относят:
- сильные боли в области поясницы;
- появление расстройства при мочеиспускании;
- периодические и резкие боли отдающие на половые органы.
К общим симптомам поликистозной патологии относят:
- быстрая утомляемость, недомогание, слабость;
- жажда, сухость в ротовой полости;
- резкие скачки артериального давления;
- повышение температуры тела.
В процессе пальпации брюшной полости чувствуются увеличенные и бугристые почки, в моче выявляют белки, эритроциты, лейкоциты, функциональность и работоспособность почек значительно снижается.
Дальнейшее морфологическое состояние патологии сводится к образованию хронической почечной недостаточности, жажде, анемии и азотемии.
Артериальная гипертензия увеличивается, вследствие ишемии почек, работоспособность органов снижается, образуется острый хронический пиелонефрит, и как результат, образуется нагноение органа и конкременты.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Диагностика поликистоза почек
В современной медицине для диагностирования и выявления поликистоза почек назначают ультразвуковое обследование
В современной медицине для диагностирования и выявления поликистоза почек назначают:
полное наследственное исследование на наличие почечных патологий;
- ультразвуковое обследование при беременности в любом триместре, однако, важным обследованием считается 30 неделя развития плода;
- проведение ультразвукового обследования детям в возрасте одного года;
- проведение рентгеноконтрастной секреторной урографии, компьютерной томографии, ПЭТ и МРТ.
В случае невозможности выявить патологию выполняют ретроградную пиелографию. При почечной недостаточности с хроническим нефритом проводится дифференциальная диагностика.
Лечение поликистозной патологии
Диета при поликистозе почек препятствует истощению тканей и образованию почечной недостаточности. Поэтому, врачи часто рекомендуют своим пациентам соблюдать диету и следить за своим рационом питания. Именно, ограничение употребления нежелательных продуктов питания способствуют торможению развития других патологий почечной системы.
Запрещенные продукты:
Основной запрещенный продукт при данном заболевании — поваренная соль
- поваренная соль;
- жирная и жареная еда;
- хрен, чеснок и лук;
- продукты консервирования;
- приправы и специи;
- соленья и маринованные продукты.
Следите за количеством потребляемых углеводов и жиров. Врачи рекомендуют употреблять углеводы в виде кукурузной, овсяной и перловой каш.
Допустимые продукты
Лечебная диета основывается на усиленном употреблении белковых продуктов
В период соблюдения диеты, пациент должен питаться таким образом, чтобы организм не испытывал нехватку в полезных микроэлементах и витаминах. Если не употреблять полезные продукты заболевание может начать прогрессировать, и как результат, морфология усугубиться. Лечебная диета основывается на усиленном употреблении белковых продуктов. Как правило, дневной рацион состоит из:
- 1 штука вареное яйцо;
- 80 грамм сахарного песка;
- 150 грамм молочных продуктов;
- 400 грамм ржаного хлеба;
- 20 грамм растительного масла;
- 60 грамм сливочного масла;
- 1 кг капуста, картофель и фрукты.
Более подробно о поликистозе почек и его лечении можно узнать из видеоролика:
Помимо диеты рекомендуется принимать травяные отвары, их целебное свойство благоприятно влияет на желудочно-кишечный тракт и устраняет приступы рвоты и тошноты. В качестве вспомогательных средств рекомендуется принимать следующие отвары:
- корень одуванчика, липу, семена льна, череду, кукурузные рыльца;
- крапива, мята, трехцветная фиалка, плоды рябины и шиповника, череда;
- шалфей, мята, пустырник, зверобой, календула и калиновая кора.
Все травы смешиваются в равных пропорциях по 1 столовой ложке на 1 стакан горячей воды, настаивается в течение 20-25 минут и принимается ежедневно по 1⁄2 стакана трижды в день. Полностью устранить заболевание невозможно, однако, благодаря диете можно облегчить и смягчить общую симптоматику поликистоза почек.
Источник: https://pochke-med.ru/pochki/bugristye-kontury-pochek/
Горбатая почка или опухоль: размеры почки и лечение
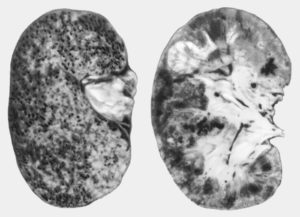
Иногда при прохождении ультразвукового или рентгенологического исследования у пациента обнаруживаются выпячивания почечной оболочки, что в заключении врача, проводившего диагностическую процедуру, обозначится как «горбатая почка».
При постановке такого диагноза для врача будет важна не поврежденная паренхима органа выделения, односторонний характер морфологических изменений, отсутствие признаков развития опухоли. Местные почечные выпячивания обнаруживаются на фоне нормальных размеров горбатой почки, если в органе не происходят другие патологические изменения.
О том, чем определяется возникновение такой морфологической аномалии и как она может влиять на здоровье и функционирование парного органа, прочитаете в статье.
Причины появления выпячивания почечной оболочки
В органах мочевыделительной системы часто возникают различные пороки развития различных анатомических структур и образований
В органах мочевыделительной системы часто возникают различные пороки развития различных анатомических структур и образований.
Одни из них имеют медицинское значение, влияя на осуществление тех или иных физиологических функций, другие – являются отклонениями от анатомической нормы, но при этом не способствуют возникновению болезненных состояний и сами патологией не являются.
Именно к таким аномалиям почечной морфологии относятся выпячивания на органах выделения.
Горбатая почка формируется еще до рождения, на стадии внутриутробной закладки и развития органов и систем. Что является причиной образования аномальных выпячиваний, доподлинно не известно. Предполагается, что факторами, провоцирующими формирование горбатой почки могут быть:
- незначительные генетические сбои;
- влияние на организмы матери и плода негативной экологической обстановки;
- ионизирующее излучение;
- прием во время вынашивания ребенка лекарственных препаратов;
- влияние перенесенных в период беременности некоторых вирусных заболеваний и недугов, сопровождающихся развитием интоксикаций.
Сбои развития происходят на уровне клеток, которые в период формирования органов начинают делиться быстрее, что и приводит к гиперплазии (разрастанию) тканей.
Однако это никак не влияет на качество клеток и их функциональную активность, поэтому горбатая почка рассматривается как морфологическая аномалия, но не патология, потому что работоспособность органа совершенно не страдает при наличии выпячиваний.
Сбои в функции почки могут быть в том случае, если рассматриваемая аномалия сочетается с другими пороками развития, влияющими на качество кровоснабжения почечной ткани, способность полноценно выводить мочу и т.п.
Существуют ли симптомы горбатой почки?
Болезненные симптомы могут появиться лишь в том случае, если в горбатой почке разовьются патологические процессы
Если при обнаружении выпуклостей почечных контуров не выявлено других изменений структуры или функциональной активности органов выделения, такая морфологическая аномалия, как горбатая почка не является заболеванием. В таком органе обычных размеров и формы чашечно-лоханочная система, нормальное кровоснабжение и функция паренхиматозной ткани. Обладатель видоизмененного органа может всю жизнь не подозревать о наличии такого порока развития, не ощущая каких-либо болезненных симптомов, пока случайно не обнаружится горбатая почка при прохождении профилактических осмотров или инструментальной диагностики других заболеваний. Орган выделения, имеющий выпуклости оболочки, с функциональной точки зрения ничем не отличается от абсолютно здоровой почки.
Болезненные симптомы могут появиться лишь в том случае, если в горбатой почке разовьются патологические процессы, что характерны для обычного органа. Проявления будут такими, что присущи заболеванию, возникшему в морфологически видоизмененной почке. Например, разовьется симптоматика, что характерна для пиелонефрита или мочекаменной болезни, гидронефроза или нефропатии.
Важно! Наличие выпячивания на теле почки не влияет на вероятность возникновения различных патологий в морфологически видоизмененном органе. Наличие горбатой почки не является фактором риска по почечным заболеваниям и другим патологиям мочеполовой системы.
Как определяется горбатая почка?
Дополнительную и более обстоятельную информацию о структуре и морфологических особенностях органов выделения предоставит проведенное магнитно-резонансное и компьютерное томографическое исследование
При обнаружении видоизмененной формы почки, прежде всего, проводится дифференциальная диагностика с заболеваниями, при которых может наблюдаться подобное изменение морфологии. Это опухолевидные разрастания почечных тканей, крупные кисты, формирующие выпячивания оболочки органа.
Для диагностических целей используются преимущественно не инвазивные инструментальные методики. Это доступное и информативное УЗ исследование, позволяющее в большинстве случаев идентифицировать качество структуры почечных тканей.
Для более детального изучения почечной структуры и выявления возможных отклонений применяется экскреторная урография, — рентгенологическая методика, предполагающая введение в организм контрастного вещества, которое преимущественно выводится почками.
Дополнительную и более обстоятельную информацию о структуре и морфологических особенностях органов выделения предоставит проведенное магнитно-резонансное и компьютерное томографическое исследование. Эти методики позволяют оценить форму и структурные особенности почек в трехмерном изображении.
Инвазивная методика исследования (биопсия ткани) используется в крайнем случае для полного исключения возможности развития злокачественных новообразований (опухолей), которые могут формировать выпячивания почечных контуров, похожих на выпуклости, что бывают при горбатой почке.
Лечение и прогноз
Назначение терапии имеет смысл, если на фоне морфологически измененного органа развивается патологическое состояние
Обнаруженная при проведении диагностического обследования горбатая почка не требует какого-либо лечения, если нет симптоматики, присущей для почечных заболеваний. Назначение терапии имеет смысл, если на фоне морфологически измененного органа развивается патологическое состояние. Это может быть бактериальное воспаление чашечно-лоханочной системы, при котором основным методом лечения будет назначение антибиотиков и уросептиков. Аутоимунное воспаление паренхимы при гломерулонефритах лечится иммуносупрессивными препаратами и гормонами из группы глюкокортикоидов. Мочекаменная болезнь требует назначения спазмолитических средств и нестероидных препаратов, снимающих воспаление.
Одним словом, лечебная тактика при горбатой почке полностью зависит от характера сопутствующей патологии. Иногда это могут быть оперативные методы лечения, если нарушается отведение мочи с развитием гидронефроза или необходимо удалить массивный камень, закупоривший мочеточник.
Прогноз при горбатой почке, не осложненной каким-либо почечным заболеванием, абсолютно благоприятный. Узнав о наличии у себя такой аномалии после прохождения УЗИ или другого инструментального исследования, не стоит огорчаться и делать неутешительные выводы.
Следует знать и помнить, что горбатая почка – это не более, чем видоизмененная форма органа выделения, которая никак не влияет на его функцию, поэтому такая анатомическая аномалия, формирующаяся еще до нашего рождения, не способна повлиять на здоровье и качество жизни.Источник: https://LecheniePochki.ru/patologii/razmer-gorbatoj-pochki.html
Лечение горбатой почки: осложнения, профилактика и прогноз
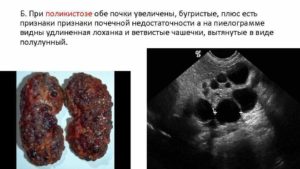
Часто, проходя ультразвуковое обследование, пациенту ставят диагноз «горбатая почка».
Стоит ли волноваться в этом случае?
Данная патология протекает бессимптомно, в большинстве случаев не требует лечения.
В статье пойдет речь об этой аномалии, ее влиянии на состояние почки и жизни человека в целом.
Но нужно отметить, что горбатая почка — это не опухоль, а просто определенные аномалии в ее строении.
Общая информация о заболевании и код по МКБ-10
Горбатая почка — это состояние почек, при котором начинаются деформационные процессы в тканях органа. В большинстве случаев она носит врожденный характер, реже встречаются приобретенные изменения.
Согласно Международному классификатору болезней 10 издания имеет код Q63.9. Врожденные аномалии почек неуточненного характера.
Очень часто, исходя из результатов УЗИ, врачи принимают данное состояние за новообразование на почке. Это связано с особенностями внешнего вида: горбатость как бы выпирает из внешних краев органа.
Патология имеет две основные формы:
- врожденную;
- приобретенную.
В первом случае у ребенка после рождения диагностируют деформационные процессы, иногда они могут развиваться на протяжении всей жизни, поэтому и носят приобретенный характер.
Горбатость возникает как с одной, так и с обеих сторон. На снимке УЗИ она может иметь разнообразную форму: округлую, серповидную и т.д. При этом также могут меняться размеры и положение почек.
Причины возникновения
Как правило, данное заболевание начинает развиваться еще во время внутриутробного развития человека. К сожалению, до сегодняшнего дня не установлены истинные причины такого процесса. Среди основных провоцирующих факторов ученые выделяют:
- сбои генетического характера;
- прием во время беременности запрещенных медикаментов;
- действие на организм женщины токсических веществ;
- ионизирующее излучение;
- интоксикации во время беременности, которые являются осложнениями невылеченных инфекционных и вирусных заболеваний.
Аномальные процессы начинаются при неправильном делении клеток, в результате чего их становится намного больше. Это приводит к состоянию гиперплазии тканей в органах. Что данное заболевание никаким образом не влияет на ее основные функции.
Толчком к развитию патологии служат сразу несколько факторов, особенно если они присутствуют на этапе формирования всех внутренних органов плода (период с 3 по 10 неделю беременности). Иногда она протекает как самостоятельная аномалия, а в некоторых случаях она способна вызвать серьезные осложнения.
Для приобретенной формы характерны такие причины:
- новообразования в селезенке, которые сильно давят на почки;
- процессы воспалительного характера;
- новообразования;
- туберкулез органов мочевыделительной системы.
Проявление клинической картины
В основном аномалия горбатой почки протекает без видимых симптомов, ее диагностирую при прохождении планового ультразвукового обследования. В случае присутствия сопутствующих заболеваний появляется ряд неприятных ощущений.
Стадии течения
Итак, если к данной патологии присоединяется мочекаменная болезнь, пиелонефрит, цистит или другие заболевания, то симптоматика будет протекать соответственно. Рассмотрим самые распространенные признаки:
- проблемы с мочеиспусканием;
- боли в области живота, которые могут отдавать в пах;
- симптомы воспалительного процесса (температура, интоксикация и т.д.);
- варикозное расширение вен на нижних конечностях;
- нарушения процессов обмена веществ;
- проблемы с опорожнением кишечника (запоры, диареи).
В группу риска входят пациенты с такими патологиями:
- нефроптозом;
- защемлением кровеносных сосудов в органе;
- травмами.
При появлении одного из неприятных симптомов рекомендуется не медлить с обращением к врачу.
Методы диагностики
Лечением и наблюдением занимается врач — уролог или нефролог. Для диагностики используются следующие методы:
- Ультразвуковое исследование. В данном случае специалист детально изучает состояние почечной паренхимы, чтобы исключить риск развития опухоли.
- МРТ, КТ-диагностика помогает более детально рассмотреть орган, ее форму, размеры, состояние лоханок и мочеточников.
- Контрастная рентгенография (применяется специальный контрастный раствор, который позволяет рассмотреть поврежденные участки тканей в органе).
- Урография, ретроградная пиелография, артериография используются для исследования состояния кровеносной системы почки, а также при нарушениях ее нормального функционирования.
- Сканирование с помощью радиоизотопов.
Обязательно больной сдает анализ крови и мочи на общие и биохимические показатели. Если при помощи инструментальных методов диагностики не удается установить истинную «горбатость», то врачи прибегают к крайнему способу — взятию биопсии. Это позволяет подтвердить отсутствие опухоли.
Способы терапии
В зависимости от степени и тяжести патологии горбатой почки, а также при присоединении сопутствующих заболеваний врач принимает решение о схеме лечения. Очень часто она не вызывает негативных симптомов и совершенно не мешает человеку заниматься спортом, ходить на работу и т.д.
При появлении неприятных признаков стоит сразу обращаться к специалисту. Применяют либо медикаментозную терапию, либо операцию.
Медикаментозное лечение
Данная терапия назначается, если у больного диагностируют параллельно и другие заболевания почек (мочекаменную болезнь, пиелонефрит, цистит и т.д.). В таком случае целесообразно применять:
- антибиотики, их подбирают после точного установления возбудителя инфекционного процесса, курс и длительность приема назначается индивидуально;
- противовоспалительные препараты;
- местные спазмолитики (для купирования болевых приступов);
- уросептики, которые помогают выводить скопившуюся в организме мочу;
- глюкокортикостероиды и иммуномодуляторы (применяются при гломерулонефрите или аутоиммунных воспалительных процессах в почечной паренхиме);
- витаминные комплексы для укрепления общего иммунитета.
Оперативное вмешательство
Применяется очень редко, только в случаях развития серьезных осложнений, которые угрожают полным нарушением работу почек. Например, в случае гидронефроза проводят установку специального катетера, с его помощью из организма выводится лишняя жидкость.
При наличии минеральных отложений больших размеров пациенту проводится лапароскопическая операция по их удалению.
Если больной не обратится вовремя к врачу, то у него развивается почечная недостаточность или стойкая артериальная гипертензия. В таком случае не избежать частичной или полной нефрэктомии.
Данная операция также назначается, если пережата нижняя полая вена (в этом случае у человека может отказать почка из-за нарушений кровообращения).
О целесообразности проведения хирургического вмешательства принимает решение врач, исходя из клинической картины пациента.
Народная медицина
Поскольку данное заболевание не является серьезной патологией, то не существует уникальных народных средств, которые направлены на ее лечение.
Эта терапия применяется в случае наличия сопутствующих заболеваний. Чаще всего пациенты применяют настои или отвары на основе таких лекарственных растений:
- шиповника;
- зверобоя;
- ромашки;
- медвежьих ушек и др.
Нельзя вылечить эту аномалию с помощью народной медицины, в данном случае возможно только снятие острой симптоматики. Нередко эти методы провоцируют развитие серьезных осложнений, поэтому не стоит увлекаться самолечением.
Возможные осложнения
Среди самых распространенных осложнений несвоевременного лечения горбатой почки выделяют:
Прогноз и профилактика
При правильной схеме лечения и неосложненных патологиях результат имеет положительный характер. В остальных случаях все зависит от степени тяжести заболевания и момента обращения пациента в больницу.
Для профилактики рекомендуется следить за своим здоровьем во время беременности, избегать переохлаждения, травм, заниматься спортом и вести здоровый образ жизни. Немаловажным условием является правильное питание человека. Обязательно нужно вовремя проходить обследование и сдавать анализы.
Горбатая почка — это неопасный диагноз, если у пациента отсутствуют сопутствующие патологии. Как правило, протекает без симптомов и диагностируется при прохождении планового УЗИ. В большинстве случаев носит врожденный характер.
Если данная аномалия не доставляет никакого дискомфорта для жизни человека, то лечение не требуется. Во всех других случаях терапия подбирается индивидуально в зависимости от симптоматики и течения заболевания (наличия других заболеваний почек).
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/pochki/anomalii/gorbataya.html
Новообразование на почке: что это такое, причины, симптомы и лечение
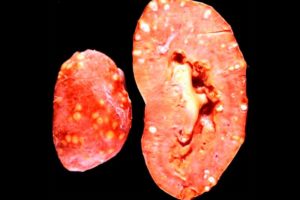
Новообразованием на почке (опухоль) принято называть патологическое нарушение, сопровождающееся разрастанием тканей и изменением их клеточного строения.
Чаще всего заболевание диагностируют у людей пожилого возраста, но молодые пациенты также не застрахованы от недуга. Опасность патологического состояния зависит от вида опухоли, которая бывает доброкачественной и злокачественной.
О том, какие существуют типы новообразований на почке и что это такое в каждом отдельном случае, рассмотрим более подробно.
Симптомы и причины появления новообразований
Опухолевые заболевания почек диагностируют чаще у пожилых людей, в связи с этим как основную причину развития патологии выделяют возрастные изменения.
Если рассматривать количество случаев заболевания в зависимости от половой принадлежности, то новообразования почек у мужчин обнаруживают чаще, чем у женщин. Назвать точную причину развития недуга сложно.
Выделяют ряд факторов, оказывающих негативное воздействие на организм и способствующих развитию опухолевых заболеваний почек. К ним относят:
- генетическая предрасположенность;
- воздействие радиационных лучей;
- отравление химическими веществами;
- злоупотребление вредными привычками (наркомания, курение, алкоголизм);
- снижение иммунитета.
Образования в почках могут появиться как с одной стороны, так и одновременно с обеих, что встречается реже. Признаки патологического нарушения в этом случае отмечаются в области поражения.
Доброкачественная опухоль почки небольших размеров, как правило, не вызывает у пациента сильного дискомфорта, и характерная симптоматика отсутствует.
Прогрессия заболевания и увеличение объемов новообразования приводит к нарушению функционирования пораженного органа и появлению признаков патологии.
Доброкачественные опухоли почек как у детей, так и у взрослых сопровождаются следующей симптоматикой: стойкое повышение температуры до 380С, слабость, нарушение аппетита, стремительная потеря массы тела, отечность ног, варикозное расширение вен.
Пациенты отмечают интенсивную ноющую боль в области поясницы со стороны пораженного органа. Если у больного диагностировано объемное образование левой почки, то соответственно болевые ощущения локализованы слева в нижней части спины, и наоборот.
Кроме того, у пациентов отмечается отклонение результатов анализов (рост СОЭ, снижение гемоглобина).
Прогрессирующая злокачественная опухоль почки у детей и взрослых сопровождается лихорадкой, ростом артериального давления, стремительной потерей массы тела, интенсивной болью в поясничной области. Пациенты испытывают сильную слабость.Также отмечается отечность нижних конечностей и варикоз вен. Злокачественное образование правой почки сопровождается болью локализованной справа, и наоборот.
В моче при онкологическом поражении органа характерно наличие крови, рост СОЭ и снижение концентрации гемоглобина.
Виды доброкачественных новообразований
Опухоль в почке доброкачественного характера отличается четко выраженными границами и бесконтрольным разрастанием пораженных тканей. Объемное образование не угрожает жизни больного, но пагубно воздействует на функционирование органа. Опухоли почек и классификация заболеваний, доброкачественного течения подразделены на следующие виды:
- Липома почки – скопление жировых клеток. Зачастую патологическое изменение тканей называют «жировиком». Липома на почке при отсутствии адекватного и своевременного лечения разрастается и может преобразоваться в злокачественное новообразование.
- Аденома – опухоль небольших размеров (от 2 мм до 3 см).
- Онкоцитома почки – новообразование, развивающееся из эпителиальной ткани. Опухоль имеет четкие границы. Онкоцитома почки развивается чаще у мужчин.
- Миксома – новообразование неправильной формы, имеющее желеобразную консистенцию.
- Ангиомиолипома (АМЛ) – опухоль, состоящая из жировой ткани, гладких мышц и кровеносных сосудов. Чаще всего новообразование развивается у женщин. Размеры варьируются от 1 мм до 20 см в диаметре.
- Лимфангиома – опухоль, клетки которой образованы из лимфатических сосудов. Этот тип образования зачастую диагностируют у детей. Формирование лимфангиомы у ребенка происходит во время внутриутробного развития. Как правило, недуг у детей проявляется в первый год жизни.
- Фиброма – опухоль, образованная из клеток фиброзной ткани. Поражение может затрагивать лоханочную и почечную оболочки.
- Ангиома – опухоль, образованная из кровеносных и лимфатических сосудов.
- Гемангиома почки – сосудистое образование, развивающееся из-за чрезмерного роста почечной ткани. Гемангиома почек чаще всего обнаруживают у детей младшего возраста. В большинстве случаев новообразование рассасывается самостоятельно к пятилетнему возрасту. У взрослых пациентов гемангиома почки встречается крайне редко.
Доброкачественные новообразования на начальных этапах развития не вызывают у пациентов дискомфорта и боли. Чаще всего на ранних стадиях опухоль обнаруживают случайно при плановом обследовании. При увеличении размеров образование вызывает нарушение функционирования органов мочевыводящей системы.
Виды злокачественных новообразований
Онкологические заболевания мочевыделительной системы опасны в первую очередь тем, что при прогрессии патологии происходит метастазирование в рядом расположенные системы и органы. В зависимости от стадии течения и типа опухоли почки симптомы и лечение отличаются.
Прогрессия онкологии (рака) в некоторых случаях длится длительный период, и метастазирование происходит спустя десятки лет. У других же пациентов отмечается стремительное разрастание пораженных тканей.
Выделяют следующие виды злокачественных новообразований мочевыделительной системы:
- почечно-клеточный рак;
- фиброангиосаркома;
- переходно-клеточный рак лоханки;
- нефробластома почки (опухоль Вильмса);
- слизисто-железистый рак;
- саркома почки;
- липоангиосаркома;
- гипернефрома почки (светлоклеточная аденокарцинома);
- миоангиосаркома;
- плоскоклеточный рак.
Зачастую онкологические заболевания на начальных этапах не отражаются на самочувствии человека. Характерные и ярко выраженные симптомы появляются при разрастании новообразования и негативном воздействии на весь организм.
Для некоторых онкологических заболеваний характерно одностороннее поражение органа, для других же двустороннее.
Так, саркома почки, которую диагностируют преимущественно у детей, в большинстве случаев имеет двусторонний характер.
Онкологические заболевания почек могут затрагивать различные сегменты органа. В зависимости от области локализации различают следующие виды опухоли: лоханки и мочеточника, паренхимы, фиброзной капсулы.
Чтобы определить место, в котором сосредоточено новообразование, применяют различные методы диагностики (МРТ, КТ, рентгенографию, УЗИ).
При своевременном диагностировании онкологического поражения вероятность вылечить заболевание, либо остановить прогрессию намного выше, чем при затянутых стадиях.
Методы лечения новообразований
Основным методом лечения опухолей является удаление хирургическим путем. Существуют новообразования, например, гемангиома почки, которая в большинстве случаев рассасывается самостоятельно.
Некоторые пациенты скептически относятся к лечению с помощью медикаментов и тем более к операциям, поэтому предпочитают лечить недуг народными средствами.
Терапия различными настоями и травами возможна, но только в качестве вспомогательного метода, основной и эффективный способ – хирургическое иссечение пораженной области.
Оперативное вмешательство при доброкачественном течении назначают при стремительном разрастании тканей, которое вызывает нарушение функционирования органа.
Допустимо пользоваться народными средствами для профилактики и предотвращения развития патологии. Лечение онкологического поражения заключается в удалении части пораженной области, а при тяжелых стадиях иссечению подлежит весь орган.
При ранней диагностике возможна терапия без операции, но в этом случае обязательно назначают химиотерапию.
При небольших объемах ракового образования допустимо применение криотерапии, при которой пораженные участки замораживают.
Процедура предотвращает дальнейшее разрастание тканей, но не может гарантировать полного излечивания, возможно возобновление прогрессии. При любом виде лечения дополнительно назначают прием препаратов, действие которых направлено на поддержание иммунитета и нормализацию гормонального фона. При терапии новообразований требуется соблюдать правильный образ жизни.Диета при опухоли почки заключается в исключении жирной, соленой и жареной пищи. Ежедневный рацион должен состоять из высоко витаминизированных продуктов.
Эффективными народными средствами, которые можно использовать в качестве дополнения к основному лечению являются: грибы (Шиитаке, Рейши, Мейтаке, лисички), прополис, различные лечебные травы (календула, бессмертник, эхинацея и другие).
Любой способ должен быть согласован с лечащим врачом. Неправильное лечение народными средствами может навредить организму и усугубить ситуацию.
Определить точную причину появления новообразований почки невозможно, негативное влияние оказывает ряд факторов. Не существует универсального средства, помогающего предотвратить развитие опухоли, но можно исключить неблагоприятное воздействие на организм.
В некоторых случаях, поражение тканей происходит еще во время эмбрионального развития, поэтому ответственность за здоровье будущего ребенка возложена на маму. В качестве профилактики пациентам рекомендуется правильно питаться, вести здоровый образ жизни, ограничить контакт с отравляющими веществами.
При генетической предрасположенности требуется регулярно проходить осмотр врача.
Источник: http://2pochku.ru/bolezni/opuxoli/novoobrazovanie-na-pochke.html
О горбатой почке: что это такое, причины, проявления, осложнения, лечение
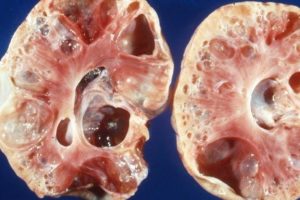
Иногда при обследовании органов мочевыделительной системы у пациента выявляется деформация почки. Ему ставится диагноз «горбатая почка», и он пытается узнать, что это такое.
Эта патология может иметь несколько вариантов развития. Аномалия почки может быть врожденной особенностью человека и не отражаться на его жизнедеятельности, или приобретенной.
В последнем случае возможно развитие сопутствующих патологических процессов, которые характеризуются яркой клинической картиной.
Выбор терапевтической методики зависит от особенностей основной патологии, вызвавшей дисфункцию органа. Важно знать, что такое горбатая почка, и какие осложнения возникают при таком диагнозе.
Информация о заболевании
Горбатая (подковообразная) почка – это аномалия, при которой меняется анатомическая форма органа. Чаще всего формируется выпуклое образование с одной стороны, но горбатость может выходить за контуры почки и с обеих сторон.
Обычно появление морфологической аномалии характерно для одного органа, реже – для обоих.
Деформация бывает разной. Почка может иметь шарообразную, овальную, серповидную форму. Очертания формируются прямые или в виде волн. При диагностическом обследовании выявляются обычные или увеличенные размеры органа.
Причины аномалии
Формирование основных систем происходит в ранний период внутриутробного развития плода. Когда возникают сбои в функционировании организма матери, органы плода могут развиваться неправильно.
Отклонения касаются различных аспектов: анатомического строения органа, его структуры, тканей. Одни аномалии могут влиять на развитие эмбриона и вызывать необратимые последствия различного характера.
Другие изменения в строении органов не являются опасными для здоровья будущего ребенка.
Выпячивание на почке – это не заболевание мочевыделительной системы. Это особенность организма, которая формируется до появления человека на свет.В медицинской науке нет точного объяснения, почему возникает эта врожденная аномалия в строении органа. К причинам формирования горбатой почки относятся следующие обстоятельства:
- генетические сбои;
- неблагоприятная экологическая обстановка в зоне проживания родителей;
- влияние радиационного излучения;
- злоупотребление некоторыми видами лекарственных препаратов до и во время беременности;
- инфекционные заболевания, сопровождающиеся интоксикацией, перенесенные женщиной в период вынашивания ребенка.
Сбои происходят на клеточном уровне, при этом увеличивается количество клеток. В результате почечная ткань разрастается и формируется выпячивание.
Большинство случаев образования почечного выпячивания связано с врожденной аномалией. Приобретенная патология встречается реже. К факторам риска, провоцирующим аномалию строения, относятся:
- неправильное положение органа (чаще – его опущение);
- неподвижность почки;
- срастание отделов органа;
- неправильный процесс кровообращения;
- травматическое повреждение с нарушением целостности паренхимы.
Если у человека имеются заболевания почек или опухоль селезенки, воспалительные процессы в органах малого таза, необходим постоянный медицинский контроль состояния горбатой почки.
Неотягощенные случаи диагностики аномального развития органа не требуют пристального внимания со стороны врачей.
Проявления
Горбатая почка не является клинической патологией, так как не нарушается целостность паренхимы и других структур органа. Орган функционирует в обычном режиме, без каких-либо симптомов.
Человек может не знать о существовании аномального строения почки на протяжении всей жизни, если оно не выявлено при ультразвуковом исследовании, и симптоматика отсутствует.
Сбои в функции почки произойдут, если возникнут воспалительные процессы, которые свойственны и здоровому органу. Симптомы нарушений будут зависеть от степени поражения почки и сопутствующих патологий. Если у больного развивается нефролитиаз, цистит, пиелонефрит, то его состояние ухудшится согласно клиническому течению данных болезней:
- начнутся проблемы с выведением мочи из организма: частые позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря;
- появятся болезненные ощущения в нижней части живота, отдающие в пах;
- будет нарастать симптоматика воспалительного процесса (высокая температура, головная боль, слабость, упадок сил, беспокойство, раздражительность);
- появятся признаки варикозного расширения вен на ногах;
- нарушится функция кишечника, которая выражается в появлении запоров или диареи.
При появлении первых признаков нарушения работы почек нужно немедленно обратиться к врачу. Само по себе наличие выпячивания не является причиной развития воспалительных заболеваний органа, так как не влияет на функционирование почечных структур.
Причиной патологий является не аномалия строения органа, а другие процессы, связанные с проникновением инфекции в организм.
Лечение
Определяющее значение при выборе методов лечения почечных проявлений имеет правильно поставленный диагноз. В случае выявления выпячивания на почке необходимо уточнить характер деформации.
Если нет изменений на клеточном уровне, ткани не повреждены, пациент не чувствует ухудшения состояния, он наблюдается у врача без применения медикаментозного лечения. Неосложненные случаи аномалии не требуют врачебного вмешательства.
Терапия с применением лекарственных средств назначается при возникновении осложнений и сопутствующих заболеваниях.
Больному назначается комплекс препаратов, в зависимости от основного заболевания:
- Антибиотики. Назначаются в случае развития бактериальной инфекции.
- Противовоспалительные. Их действие направлено на подавление воспалительного процесса в организме.
- Спазмолитические. Назначаются для снятия болевых ощущений разной интенсивности.
- Диуретики. Прием препаратов способствует выводу лишней жидкости из организма.
- Глюкокортикостероиды. Назначаются при заболеваниях почек аутоиммунного характера.
- Витамины. Назначаются для укрепления иммунитета.
Современная фармацевтика предлагает огромное количество препаратов для лечения почечных заболеваний. Сегодня на прилавках аптек можно найти медикаменты, производители которых обещают вылечить от болезней после нескольких приемов.
Не занимайтесь самолечением. Терапия почечных патологий должна проводиться под наблюдением врача. Он назначит индивидуальное лечение, обследовав пациента для выявления противопоказаний.
Лечение лекарственными препаратами – основной метод лечения. Хирургическое вмешательство применяется редко.
Оно назначается, если выявляются серьезные осложнения, опасные для жизни и здоровья пациента (гидронефроз, нефропатия, острая почечная недостаточность).
При этом почечная функция нарушается, моча не выводится из организма. Больному устанавливают катетер, который помогает вывести жидкость наружу.
Если выявляются конкременты, они удаляются в ходе проведения лапароскопической операции через небольшие отверстия.
При пережатии нижней полой вены также проводят операцию лапароскопическим методом с целью восстановления кровообращения.
Из-за отсутствия симптоматических проявлений люди с диагнозом «горбатая почка» редко обращаются к рецептам народной медицины.При наличии нарушений функции почки помогут отвары и настойки, в состав которых входят цветки ромашки, зверобой, шиповник.
Народные препараты не вылечат почечные болезни, но временно устранят острые проявления функционального нарушения. Самостоятельное назначение и применение отваров без консультации с врачом может привести к развитию осложнений.
Прогноз
Если поставлен диагноз «горбатая почка», это еще не повод для беспокойства. При сохранении структуры паренхимы и отсутствии воспалительных процессов прогноз для пациента абсолютно благоприятный.
Анатомическая особенность органа не влияет на здоровье и качество жизни человека.
Если есть сопутствующие заболевания, прогноз зависит от их степени тяжести и стадии патологического процесса на момент обращения к врачу. При ранней диагностике риск развития осложнений снижается.
Горбатая почка – это особенность состояния органа, не представляющая опасности для здоровья человека. В случае развития воспалительного процесса в почечных тканях и сосудах необходимо обратиться к врачу для назначения лечения.
Источник: https://propochki.info/bolezni-pochek/gorbataya-pochka


