Гидронефроз 2 степени левой почки у ребенка
Содержание
Гидронефроз у детей – причины, симптомы, степени и лечение
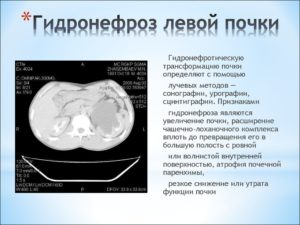
Гидронефроз у детей рассматривается как врождённая или приобретённая патология чашечно-лоханочной системы почек. В детской урологии чаще регистрируют врождённые формы заболевания.
Приобретённый гидронефроз у ребёнка диагностируют на поздних стадиях ввиду длительного бессимптомного периода.
Прогноз заболевания определяется количеством вовлечённых в процесс почек и степенью нарушения их функций.
Причины
Врождённый гидронефроз почки у ребёнка является результатом следующих причин:
- Хромосомные аномалии. Формирование гидронефроза чаще всего происходит при синдроме Дауна. В таких случаях развивается двухсторонний гидронефроз. Помимо поражения почек определяют специфические деформации лица, пороки сердца, полидактилию. Данную хромосомную аномалию верифицируют еще при первом скрининге во время беременности до 12 недель. О наличии синдрома судят по уровню альфа-фетопротеина, РАРР-белка и свободной субъединицы бета-ХГЧ.
- Хроническая внутриутробная гипоксия плода зачастую является причиной одностороннего гидронефроза. Недостаточное поступление кислорода через сосуды пуповины происходит при патологии свёртывающей системы крови матери (тромбофилия, антифосфолипидный синдром, мутации фолатного цикла), преждевременном старении плаценты, гестозе, анемии.
- Внутриутробное инфицирование. Наиболее часто аномалию строения чашечно-лоханочной системы плода провоцирует цитомегаловирус. В таких случаях гидронефроз не проходит к моменту родов и после рождения. Хламидиоз, микоплазмоз, уреаплазмоз, респираторные вирусы также могут привести к расширению чашечно-лоханочной системы, но такое нарушение, как правило, незначительное и не взывает серьёзных изменений функции почек.
- Аномалии развития мочеточников, мочевого пузыря, которые препятствуют оттоку мочи (уретероцеле, мегауретер, добавочные сосуды почки, высокое отхождение мочеточника, дивертикулы).
- Дисплазия лоханок и мочеточников.
Причины приобретённого гидронефроза у детей:
- Опухоли органов брюшной полости.
- Травмы органов брюшной полости.
- Последствия повреждения мочеточников, мочевого пузыря, уретры в виде стриктур и рубцов.
- Хронические инфекционно-воспалительные заболевания мочевыводящих путей, приводящие к затруднению оттока мочи из лоханок.
Односторонний гидронефроз развивается при поражении одного из мочеточников, либо при одностороннем давлении на область лоханки и мочеточника извне. Двухсторонний патологический процесс возникает при поражении нижних мочевых путей — мочевого пузыря, уретры или обеих мочеточников.
Симптомы и степени гидронефроза у детей
Затруднение оттока мочи приводит к повышению внутрилоханочного давления и постепенному растягиванию стенок чашек и лоханок. В начале заболевания стенки органа оказывают сопротивление возрастающему давлению, но позднее происходит образование полостей, сдавливающих паренхиму почки.
Почки являются выделительным органом, но помимо основной функции, они вырабатывают эритропоэтин, стимулирующий работу красного костного мозга по выработке эритроцитов, а также регулируют артериальное давление посредством обеспечения функционирования ренин-ангиотензин-альдостероновой системы. Поэтому при гидронефрозе отмечается наличие разнообразных симптомов, что зачастую затрудняет диагностику.
Двухсторонний гидронефроз протекает с более выраженной клиникой, поэтому диагноз выставляется чаще на 2 стадии болезни.
Выделяют 3 степени заболевания: начальную, раннюю, терминальную.
Опасен гидронефроз развитием вторичного пиелонефрита, мочекаменной болезни и хронической почечной недостаточности.
Начальная степень
Первая стадия характеризуется образованием полостей, наполненных мочой, сдавливающих паренхиму почек, но функции органа при этом ещё не нарушены. Фактически, начальная стадия заболевания является пиелоэктазией.
Симптомы гидронефроза первой степени у ребёнка:
- периодические жалобы на ноющие боли в области живота и спины, возникающие после физической нагрузки;
- редкие явления гематурии, связанные с изменением давления в лоханках. Когда возникает резкий отток мочи, возможно появление видимой крови в моче.
Почки слабо увеличены в размерах. Диагностика 1 степени гидронефроза у детей зачастую происходит при присоединении инфекции и формировании пиелонефрита. Симптомами инфекционно-воспалительного поражения чашечно-лоханочной системы является резкое усиление боли в области живота и спины, тошнота, рвота, повышение температуры до высоких цифр, болезненность при мочеиспускании.
Ранняя степень
Гидронефроз у детей на второй стадии характеризуется увеличением почки на 20-30%, снижением её функции на 30-40%. У детей с астеническим типом телосложения такая почка уже пальпируется в подреберье.
Симптомы второй степени гидронефроза у ребенка:
- постоянные боли в пояснице, не связанные с физической нагрузкой;
- периодические почечные колики;
- повышение температуры до невысоких цифр;
- слабость, головокружение, выпадение волос, ломкость ногтей, снижение успеваемости, связанные с анемией и отравлением организма продуктами обмена;
- тошнота;
- отёки лица;
- повышение артериального давления.
Почки при 2 степени пальпируются в подреберьях. Двухстороннее поражение чаще диагностируется на ранней стадии, а при поражении правой или левой почки здоровый орган берёт на себя функцию больного и гипертрофируется, поэтому заболевание чаще остаётся не выявленным.
Терминальная степень
Третья стадия болезни характеризуется снижением функции почек на 50-80%, увеличением размера на 50%. Орган представляет собой тонкостенный мешок, вещество атрофировано, но минимальная функция сохранена за счёт остаточного количества неизменённых нефронов.
Клинические проявления болезни в терминальной стадии наиболее выражены при поражении обеих почек. Односторонний гидронефроз выявляется при уремии или других острых признаках заболевания мочевыводящих путей.
Симптомы 3 степени гидронефроза у детей:
- подъём артериального давления до высоких цифр;
- уремия;
- увеличение размеров живота;
- тошнота, рвота;
- зуд кожи;
- боли в пояснице;
- повышение температуры тела;
- уменьшение выделения мочи и периодическая полиурия;
- отёки лица, ног;
- слабость, головокружение, потеря сознания.
Третья степень обуславливает нарастание хронической почечной недостаточности. Обратимость процесса при оказании своевременной помощи зависит от причины нарушения оттока мочи. Если оперативным путём удаётся устранить её, то функционирование нефронов частично восстанавливается. При двухстороннем процессе прогноз обратимости аномалии наименее благоприятный.
Диагностика и лечение
Методы диагностики гидронефроза у ребёнка:
- УЗИ;
- биохимический анализ крови;
- исследования мочи (пробы Реберга, по Зимницкому и Нечипоренко);
- рентгенография (обзорная, экскреторная урография);
- ангиография;
- нефросцинтиография;
- пиелография;
- КТ, МРТ.
При нарастании недостаточности почек отмечают повышение креатинина, мочевины, азотемию, снижение скорости клубочковой фильтрации, снижение гемоглобина, ацидоз. В моче определяется белок, соли, эритроциты, рост уровня лейкоцитов, снижение относительной плотности.
Врождённая аномалия диагностируется начиная с 17 недели беременности. К моменту родов врачи оценивают состояние почек плода и их размер, чтобы определить тактику лечения после рождения.
Повторную оценку состояния мочевыделительных органов проводят сразу после родоразрешения с помощью УЗИ и анализа крови. При размерах лоханок до 7 мм и сохранении функции почек выбирают наблюдательную тактику. Следующее УЗИ выполняют в полтора, три, шесть и девять месяцев.
При ухудшении состояния проводится тщательная диагностика и принимается решение о пластической операции.
Для определения степени поражения паренхимы почек проводится нефростомия. Через кожу и подкожную клетчатку вводят нефростому в лоханку, осуществляют её дренирование от мочи в течение нескольких дней. Затем оценивают функцию почки по анализам.
При улучшении состояния органа радикальные операции не проводят. Оперативным путём устраняют причины заболевания и наблюдают 6-8 месяцев за функциональностью почки. Если гидронефроз прогрессирует с новой силой, проводится пластическая операция с восстановлением нормального размера лоханки.
Нефрэктомия у детей проводится крайне редко.
У детей старшего возраста тактика оперативного лечения не отличается от таковой у новорожденных. Врачи устанавливают нефростому и наблюдают за состоянием почки.
Симптоматическое лечение включает:
- Антибиотики.
- Уроантисептики.
- Препараты для снижения артериального давления.
- Витамины и препараты железа.
- Гемодиализ.
Лечебное питание подразумевает ограничение соли и белка. Исключаются копчения, маринады, газированные напитки, соусы, крепкие бульоны.
Прогноз заболевания полностью определяется причиной обструкции мочевых путей, одно- или двухсторонним процессом, обратимостью утраты функции после нефростомии и оперативного устранения провоцирующего фактора. Односторонний гидронефроз у детей имеет благоприятный прогноз. Даже при 3 степени болезни почка частично восстанавливает свою функцию.
Источник: https://prourologia.ru/vrozhdennye-bolezni-mochepolovoj-sistemy/gidronefroz/u-detej.html
Что такое гидронефроз почек у детей: левой почки, симптомы, врожденный гидронефроз малыша
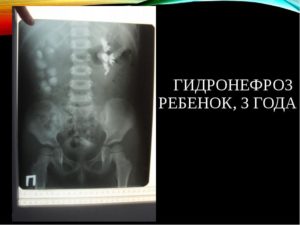
Гидронефроз представляет собой постепенное и прогрессирующее расширение чашечек и лоханок почек, обусловленное застоем мочи, создающим дополнительное давление на эти ткани описываемого органа.
Со временем такое состояние ведёт к атрофии почечной паренхимы.
В преимущественном количестве случаев поражению подвергается всего лишь один орган, в то время как двусторонний тип этого заболевания встречается примерно у 7 процентов пациентов с таким диагнозом.
Классификация и стадии недуга
Прежде всего, различают первичный (врождённый) и вторичный (приобретённый) гидронефроз почек у детей. Для организма малышей в преимущественном количестве случаев характерен именно первичный тип гидронефротической трансформации почки.
Причинами появления такого недуга признаны патологии развития почечной ткани либо сосудов этого органа.
Вторичный гидронефроз характерен для людей, страдающих от заболеваний воспалительного вида, локализованных в мочевыделительной системе, а у мужчин к нему нередко приводит аденома простаты или стеноз мочеточника.Протекание гидронефротического процесса в одной из почек бывает обусловлено нарушением оттока урины либо в самом органе, либо в мочеточнике. Поражение с двух сторон наступает во время развития болезнетворного процесса воспалительного характера, расположенного в мочевом пузыре или уретре.
Врожденный гидронефроз
Такая форма заболевания встречается чаще всего, чем и обусловлено проведение ультразвукового исследования уже на вторые-третьи сутки после рождения малыша.
Выполнение таких процедур позволяет своевременно заметить отклонения в процессе оттока урины, которые нередко появляются ещё в период нахождения плода в утробе матери.
При отсутствии положительной динамики ко второму месяцу жизни, когда все функции организма приходят в норму, врачи начинают срочные терапевтические процедуры.
Уже на четвёртом месяце беременности у будущего малыша полностью формируется мочевыделительная система, а мочевой пузырь опорожняется несколько раз за сутки.
Однако, именно в этот период чаще всего происходят патологии развития организма, что приводит к нарушению процесса отведения мочи, из-за чего позднее нередко наблюдается врождённый (вторичный) гидронефроз.
Чаще всего причиной служат следующие аномалии:
- патологическое развитие почки, из-за которого она принимает форму подковы;
- наличие мультикистоза (характерно для левой почки);
- появление дополнительного сосуда в описываемых органах;
- неправильное расположение мочеточника;
- наследственные факторы, обуславливающие склонность к развитию такого заболевания.
Всё это приводит к нарушению оттока мочи, из-за чего она застаивается в почке, оказывая давление на ткани этого органа. Не все родители понимают, что это заболевание приводит к серьёзным последствиям при отсутствии адекватного лечения.
Приобретенный гидронефроз
Как у грудничков, так и у более старших детей гидронефротическая трансформация бывает обусловлена следующими состояниями:
- травмы поясничного отдела;
- болезни воспалительного характера, вызывающие возникновение рубцов и сужений (например, гломерулонефрит);
- образование конкрементов из-за отклонений в процессе обмена веществ (например, при неправильном подборе продуктов ежедневного меню);
- неудачная операция, из-за которой был пережат мочеточник.
Всё это приводит к развитию у ребёнка гидронефроза, который без адекватного лечения и устранения его последствий крайне негативно сказывается на состоянии здоровья маленького пациента.
Стадии
Существуют три степени развития этого заболевания, каждой из которых сопутствует ухудшение состояния пациента.
На первом этапе развития подобного недуга имеет место пиелоэктазия (растягивание лоханки почки), вызванная чрезмерным давлением, оказываемым биологической жидкостью на эту ткань.
Функциональная деятельность проходит в обычном режиме, однако, размеры почки постепенно увеличиваются, что может быть обнаружено при пальпационном обследовании или УЗИ.
Ко второй стадии заболевания почечная лоханка и чашечки ещё сильнее расширяются. Урина, находящаяся в почечных канальцах, сдавливает почечную паренхиму, из-за чего случается истончение (атрофия) такой ткани этого органа. Подобное состояние уже ведёт к нарушению почечной деятельности, что приводит к нарушениям мочевыделения.
К последнему этапу заболевания (терминальная стадия) истончение тканей почки приобретает всё более серьёзный характер, из-за чего орган теряет способность выполнять свои функции. Постепенно это приводит к гибели почки, что оказывает сильнейшее негативное влияние на самочувствие и состояние здоровья ребёнка, у которого диагностировано подобное заболевание.
Симптомы
Первая стадия этого заболевания в преимущественном количестве случаев не имеет никаких симптомов, а потому её диагностирование на столь раннем сроке возможно лишь случайным образом при проведении ультразвукового исследования органов брюшной полости или пальпации этой области. Это может быть связано с развитием других заболеваний и возникновением у ребёнка жалоб на болевые ощущения.
Вторая стадия не всегда имеет выраженные клинические симптомы у детей, но вот к третьей стадии все они проявляются в полном объёме. Прежде всего появляется гематурия, характеризующаяся выделением крови вместе с уриной, что обусловлено нарушением фильтрационной способности почки.
В это же время ребёнок жалуется на характерные ноющие боли в области поясницы, причём они беспокоят малыша как днём, так и ночью.
В зависимости от того, с какой стороны протекает гидронефроз почки у новорождённого или ребёнка постарше (слева или справа), там же будут наблюдаться болевые ощущения.В случае, когда причиной заболевания послужил воспалительный процесс инфекционного характера, наблюдается повышение температуры тела ребёнка.
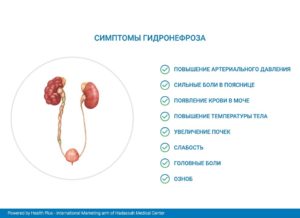
Кроме того, на поздних стадиях заболевания аномально большая почка без проблем прощупывается через переднюю стенку брюшной полости. Общий список симптомов, характерных для гидронефроза, выглядит следующим образом:
- ноющие, тупые боли в пояснице;
- кровяные выделения, присутствующие в продукте жизнедеятельности;
- снижение объёма урины во время мочеиспускания;
- увеличение артериального давления, вызывающее головные боли, проблемы со зрением, сонливость;
- интоксикация организма и сопутствующие ей признаки в случаях, когда имеет место инфекционное заболевание.
Диагностика гидронефроза в детском возрасте
При подозрении на наличие подобного заболевания проводится УЗИ органов брюшной полости, в первую очередь – почек. Для того, чтобы наиболее точно определить степень заболевания, могут быть назначены следующие диагностические процедуры:
- рентгенография с использованием контрастных растворов;
- ангиография;
- КТ или МРТ;
- допплеровское картирование;
- радиоизотопная ренография (нефросцинтиграфия);
- уретроскопия, цистоскопия;
- бакпосев мочи;
- анализы урины по Зимницкому, Нечипоренко.
Если наличие гидронефроза подозревается у новорождённого малыша, этому сопутствуют некоторые проблемы, так как грудной ребёнок не может рассказать о симптомах, тревожащих его. Но благодаря проведению необходимой диагностики, описанной выше, возможно установление степени заболевания и назначение адекватного лечения.
Лечение заболевания у детей
В некоторых случаях фиксируется постепенное исчезновение первых проявлений заболевания (что возможно в ситуациях, когда факторы, вызывающие нарушение оттока мочи, оказываются непостоянными). Даже если ребёнка больше ничего не беспокоит, следует продолжать наблюдение за состоянием его здоровья на протяжении следующих лет, чтобы исключить внезапное развитие гидронефроза.
УЗИ при гидронефрозе почек
На первом этапе заболевания терапевтический процесс разнится в зависимости от динамики развития подобного недуга. Если после проведения нескольких УЗИ лоханка почки становится больше, следует незамедлительно начинать лечение.
В случаях, когда гидронефроз уже перешёл в терминальную стадию, необходимостью становится проведение хирургической операции, направленной на удаление поражённого органа. Этого не стоит опасаться, так как здоровый орган способен в полной мере взять на себя обязанности устранённого.
К счастью, в наше время оперировать ребёнка могут практически в каждом отделении хирургии.
Важно отметить и то, что в процессе лечения следует не только устранить гидронефроз, но также ликвидировать причину нарушения оттока мочи, вызвавшего появление подобного состояния у пациента младшего возраста. В некоторых случаях назначают медикаментозные средства, снижающие давление и помогающие избавиться от отёчности мочеточников.
Диета
На первой стадии развития подобной патологии составляется специальная диета, главную роль в которой играют продукты с высокой питательной ценностью. Диетологи при этом стараются полностью ограничить количество солей, а также составляют режим питья, предусматривающий употребление больших объёмов жидкости.
На более поздних стадиях гидронефроза диета имеет специальное название – “стол №7 по Певзнеру”.
Соблюдение такой диеты является необходимостью на протяжении всего периода лечения, а её главными отличительными чертами также являются: минимизация количества соли и увеличение объёма употребляемой жидкости (минимум до 2 литров в сутки). Эта диета обуславливает эффективное снижение нагрузки на почки.
Исходы гидронефроза новорожденных
Наиболее опасным осложнением во время гидронефроза считается развитие почечной недостаточности. Такое заболевание способно вызвать летальный исход, обусловленный накоплением в организме ребёнка шлаков азотистого типа. Кроме того, может начаться образование конкрементов (мочекаменная болезнь), а при наличии инфекции в детском организме нередко диагностируется пиелонефрит.
В некоторых случаях наблюдается неожиданный разрыв почечной лоханки или чашечки, что приводит к забрюшинному флегмону или сепсису.
Источник: https://dostami.ru/anomalii/gidronefroz/gidronefroz-pochek-u-detej/
Гидронефроз левой почки у ребенка: симптомы и лечение
Гидронефроз почки у ребенка, как правило, относится к врожденным патологиям, а проявиться уже может у новорожденного ребенка.
Болезнь достаточно опасна и чревата серьезными осложнениями, что указывает на необходимость своевременного выявления и адекватного лечения. Методика лечения зависит от тяжести течения заболевания.
Она может основываться на консервативных и оперативных подходах, а иногда на использовании народных средств, но может назначаться только врачом.
Сущность патологии
Гидронефроз почки, возникающий у ребенка, или гидронефротическая трансформация представляет собой нефрологическую патологию, характеризующуюся увеличением размеров почечной лоханки и чашечки с прогрессирующим течением. В результате данной аномалии ухудшается мочевыделение, растет гидростатическое давление в органе и постепенно развиваются атрофические процессы в паренхиме.
Нормальный механизм мочеотделения идет в следующем порядке.
Моча, образовавшись в паренхимиальных клубочках, постепенно проходит через лоханку, мочеточник и поступает в мочевой пузырь, где накапливается до определенного объема, необходимого для мочеиспускания.
В любом пункте этого маршрута могут появиться стойкие препятствия, которые мешают вытеканию мочи, а её застой ведет к гидронефротической деформации органа.
Гидронефроз у детей в младенческом возрасте порождается врожденными аномалиями. Наиболее часто он фиксируется у мальчиков. Патология может поражать одну или обе половины почки.
При этом одностороннее поражение обнаруживается в 15-20 раз чаще, чем полное повреждение. В частности, часто устанавливается гидронефроз левой почки у ребенка.
При одностороннем развитии болезни, функции больной части органа берет на себя здоровая половина.
Этиологические особенности
Врожденный этиологический механизм детского гидронефроза связывается с нарушениями внутриутробного развития мочевыделительной системы плода, а тенденцию к патологии можно заметить ещё на стадии беременности женщины. Наиболее характерны такие аномалии:
- стеноз просвета в прилоханочной части мочеточника;
- наличие лишнего сосуда, ведущего к компрессии мочеточника;
- неправильное расположение всего органа;
- чрезмерно завышенное отхождение мочеточника;
- грыжа в мочеточниковом устье;
- стеноз входного участка мочевого пузыря.
К другой причине данного заболевания у малышей относится нарушение передачи нервных сигналов от почки к ЦНС, что связано с аномалиями системы нервной иннервации.
Врожденные патологии мочевого пузыря вызывают эффект рефлюкса, заключающийся в обратном направлении мочи из пузыря в мочеточник и почечную лоханку.
В редких случаях, детский гидронефроз связан с появлением мочекаменной болезни и частыми простудными заболеваниями с поражением почек, а также травмами.
Как подразделяется патология
Рассматриваемая почечная патология имеет несколько разновидностей:
- По этиологическому механизму различаются первичное и вторичное заболевание. В детском возрасте наиболее распространен первый тип, обусловленный врожденными аномалиями. Однако, вторичная форма болезни, крайне редко, но фиксируется у малышей, причем вероятность её проявления повышается с возрастом.
- По локализации поражения выделяется односторонний и двухсторонний гидронефроз.
Течение болезни и её тяжесть оценивается по стадии развития патологии:
- Первая стадия: обнаруживается небольшое увеличение лоханки, но без нарушения её целостности. Почечные функции в основном сохраняются, что затрудняет диагностирование.
- Вторая стадия: значительные увеличения лоханки, частичные разрушения паренхимы, увеличение размеров всей доли почки. Функциональные способности органа могут снизиться почти на половину.
- Третья стадия: сильное увеличение размеров почки, атрофирование паренхимы, что приводит к снижению функций более чем на 75%.
Выявления заболевания
Если не диагностирован гидронефроз почки, то симптомы могут длительное время никак не проявляться. Характерные признаки и осложнения указывают на переход болезни в острую фазу (2-3 стадии). Первые проявления обусловлены возникновением микролитов, являющихся очагом для формирования камней, и провоцированием воспалительных реакций.
Дальнейшее развитие болезни часто ведет к пиелонефриту, который выявляется по таким симптомам: рост температуры тела с ознобом; болевой синдром в процессе мочеиспускания; болевые ощущения в области поясницы; капризность, общая слабость и вялость ребенка; кровяные примеси в моче (гематурия). На третьей стадии гематурия приобретает стойкий характер, что выражается в выделении мочи красного цвета. В запущенной форме в области подреберья может обнаруживаться образование в виде опухоли.
Диагностирование патологии на начальной стадии, как правило, происходит случайно при проведении УЗИ по другим причинам. В целом, УЗИ является основным инструментальным методом для постановки первичного диагноза. Для уточнения характера патологии УЗИ может совмещаться с водной нагрузкой. Кроме того, применяются такие методики:
- контрастная рентгенография уретры и мочевого пузыря (микционная цистоуретрография);
- рентгенография почки с введением контрастного вещества (внутривенная урография);
- радиологические исследования (нефросцинтиграфия);
- компьютерная томография.
Принципы лечения
Следует отметить, что детский гидронефроз имеет достаточно оптимистичный прогноз на излечение, если болезнь не запущена до критического состояния.
На первой стадии и при неосложненном течении заболевания используются терапевтические методы. Для исключения воспалительных реакций назначаются антибиотики.
Нормализация кровяного биохимического баланса достигается применением дезинтоксикационных средств, плазмафереза и диализа.
Наиболее эффективно лечение гидронефроза оперативным методом. При осуществлении хирургического вмешательства удаляется очаг поражения – пиелопластика.Обычно иссекается поврежденный мочеточниковый участок и формируется новый канал для отведения мочи, т.е. обеспечивается анастоматоза лоханки с мочеточником.
При необходимости устранение влияния лишнего сосуда проводится пиелопластика антевазального типа.
К современным малоинвазивным технологиям оперативного лечения относится лапароскопическая операция. Такая пиелопластика осуществляется путем прокола в стенке брюшной полости в передней области.
В более сложных обстоятельствах производится ретроперитонеоскопическая операция с использованием эндоскопического оборудования.
Наконец, при запущенной стадии болезни, когда практически полностью потеряны почечные функции, удаляется вся пораженная половина органа – нефрэктомия.
При любом лечении гидронефроза у ребенка важно держать под контролем развитие ситуации. Для этого ведутся постоянное обследование с применением УЗИ и рентгенографических методов.
ГИДРОНЕФРОЗ ПЛОДА | МОЯ ИСТОРИЯ Жить Здорово! Гидронефроз Исцеление ребенка от гидронефроза. Лоханка почки расширена у новорожденного. В чём причина? Лечение гидронефроза у детей Контроль гидронефроза плода
Источник: http://medistoriya.ru/nefrologiya/gidronefroz-pochki-u-rebenka.html
Своевременная диагностика и лечение врожденного гидронефроза почек у новорожденных и детей
Такой серьезный недуг как гидронефроз характерен в первую очередь тем, что ввиду самых разных причин нарушен отток жидкости из лоханки почки и ее чашечек.
В результате этого порока полостная система данного органа расширяется, повышается давление в почке, что в итоге может привести к замедлению кровообращения и даже к атрофии самой паренхимы. Другими словами, функции почек нарушаются, иногда необратимо.
Эта болезнь может быть приобретенной или врожденной, и порой врачи могут диагностировать гидронефроз у плода. К сожалению, сегодня довольно часто встречаются пороки развития мочеполовой системы еще на эмбриональной стадии, в том числе и такие как врожденный гидронефроз.
Его очень важно вовремя, то есть еще в процессе беременности, диагностировать. Так как если эту патологию выявить уже внутриутробно, родившись, ребенок вполне может выздороветь и вести нормальную полноценную жизнь.
Согласно статистическим данным, гидронефроз почек у плода выявляется в 5% случаев этого заболевания.
Интересно, что гораздо чаще от этого недуга страдают мальчики. А у четверти детей, больных гидронефрозом, поражение двустороннее.
Причины врожденной патологии
У 4-х месячного эмбриона почки уже почти такие же, как у новорожденного – есть и выделительная система, и паренхима, и лоханка, и чашечки. Жидкость уже отходит, плод несколько раз в сутки опорожняет свой мочевой пузырь.
Врожденный гидронефроз у еще не рожденного младенца развивается из-за возникших на внутриутробной стадии пороков мочеполовой системы. Чаще всего тем или иным образом перекрыт просвет мочеточника, поэтому выделительная функция нарушена.
В основном патология возникает по следующим причинам:
- аномальное развитие почки в виде подковы;
- мультикистоз (обычно левой почки);
- наличие в почке добавочного сосуда;
- неверное отхождение (расположение) мочеточника.
Если же говорить о конкретных причинах гидронефроза, то он происходит в результате:
- сужения внутреннего просвета мочеточника;
- сдавливания его же снаружи сосудом, воспаленной тканью либо опухолью;
- нарушения проходимости мочи из-за рефлюкса, присутствия камня или наличия травмы;
- особого патологичного строения слизистой мочеточника.
Почему именно развиваются в ходе беременности те или иные пороки у плода, точно не выяснено. Однако специалисты называют факторы, которые могут привести к определенному риску, среди них:
- загрязнение окружающей среды и другие проблемы с экологией;
- ионизирующее излучение;
- отягощенная наследственность.
Так, гинекологи направляют к генетику семьи, планирующие новую беременность, в которых уже ранее рождался малыш с пороком, чтобы исключить разные врожденные патологии будущего ребенка.
Классификация
Гидронефроз у детей разделяют на врожденный (его называют первичным) и приобретенный (это так называемый вторичный гидронефроз). Естественно, у плода он может быть только первого типа.
Недуг может быть односторонним, такой встречается в большинстве случаев и поражает либо правую, либо левую почку; а также встречаются и случаи двустороннего гидронефроза, когда изменения затрагивают оба органа.
Такой диагностируется примерно в 5% или 9% всех случаев данного недуга.
Врожденный гидронефроз, впрочем, как и приобретенный, протекает в три стадии (степени):
- Первая (пиелоэктазия). Моча давит на полости почки, скапливаясь из-за нарушения оттока. В результате орган слегка растягивается, становится больше, но продолжает нормально функционировать.
- Вторая (гидрокаликоз). Эта стадия начинается спустя несколько месяцев. Моча копится в канальцах паренхимы, давит на нее, нарушая функционирование одной либо обеих почек. Орган увеличен, стенки его истончены.
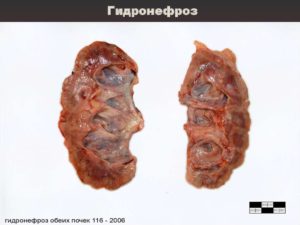
- Третья (терминальная). Здесь уже происходит необратимая атрофия самой паренхимы. Почка очень большая, как и лоханка с чашками, орган перестает функционировать. Ребенок с такой проблемой может и вовсе потерять почку.
Проявления гидронефроза у плода
Как правило, гидронефроз даже у новорожденных и тем более у плода можно выявить лишь в процессе специальной диагностики. По беременной женщине не определить, что ребенок может страдать от подобного недуга. Однако порой гидронефроз приводит к маловодию, а женщина испытывает боли, когда ребенок шевелится.
Но тот факт, что у болезни нет клинических признаков, еще не означает, что на нее можно не обращать внимания. Из-за гидронефроза могут возникнуть и другие нарушения в развитии эмбриона.
Например, плохо снабжается кровью плацента, наступает гипоксия плода, ребенок появляется на свет ослабленным, с многочисленными дисфункциями, в том числе дыхательными.Также есть риск присоединения инфекции еще внутриутробно. Вот почему женщин, ожидающих ребенка, постоянно наблюдает врач, проводя плановые обследования, в том числе и УЗИ.
Диагностика внутриутробно
Обычно беременная женщина проходит в процессе вынашивания ребенка три скрининга – в каждый триместр одно УЗИ. Правда, если есть подозрения на порок, доктор может назначить дополнительные обследования.
Уже с 16-й недели у эмбриона начинают работать почки, поэтому на втором УЗИ (которое проводят в период с 18-й до 20-й недели включительно) врач проверяет, нет ли у эмбриона врожденных патологий почек, а также мочевого пузыря и мочеточников. Если на скрининге видно только наличие жидкости, но при этом ни чашки, ни лоханка не увеличились, такое отклонение не считается гидронефрозом.
Также диагноз не ставится, если лоханки увеличились всего на 5-8 миллиметров. Но когда расширение больше, можно говорить о гидронефрозе. Чаще всего у плода он односторонний.
Возможны и такие случаи, когда у ребенка в утробе находят уже тяжелую и запущенную стадию гидронефроза. В таком случае при проведении сонографии видно, что ткани почки значительно истончены, что в последствии ведет к почечной недостаточности.
Лечение эмбриона
Тактика врача, обнаружившего у плода гидронефроз, строится на том, что беременную женщину осматривают очень часто, а в большинстве случаев даже госпитализируют. Однако лечение недуга у еще не рожденного младенца консервативными методами не проводится.
В самом крайнем случае может быть назначена операция. Обычно на нее идут, когда есть серьезный риск, что почка разорвется. Однако такое вмешательство чревато преждевременными родами.
Частая практика при такой патологии – в мочевой пузырь плода ставят катетер, чтобы осуществить отток мочи из его почек. Данная процедура помогает избежать появления различных осложнений.
Если беременная вовремя попала к опытному врачу, который проводит грамотное лечение, прогноз при гидронефрозе почек ее ребенка довольно благоприятный.
Гидронефроз у новорожденных
Особенности данного заболевания у младенцев состоят в том, что оно может развиваться по-разному. На сегодняшний день еще нет точного метода, позволяющего докторам сделать достоверный прогноз. Поэтому уролог, как правило, никогда не назначает операцию сразу, даже если гидронефроз поставили ребенку во внутриутробной стадии.
Малыша наблюдают, смотрят динамику. Порой мочеполовая система может развиваться, ткани и органы – дозревать, патологии – исчезать сами по себе. Бывает, что из-за нестабильного водного обмена в этом возрасте работа почек меняется, размеры лоханок приходят в норму через 3-4 недели после рождения.
С другой стороны, буквально за пару месяцев может наступить серьезное ухудшение, так что с хирургическим вмешательством можно и опоздать. Поэтому так важно постоянно наблюдать течение гидронефроза почек у новорожденных.
В большинстве случаев патология обусловлена врожденными отклонениями и анатомическими особенностями как внешними, так и внутренними. К внутренним причинам относят, например, врожденную недоразвитость просвета мочеточника, приводящую к его сужению.Внешней причиной может быть образование дополнительного сосуда, который сдавливает мочеточник, в купе с аномальным отхождением последнего от лоханки.
Диагностика у детей и младенцев
Гидронефроз у новорожденных, выявлен он ранее либо после появления ребенка на свет, в любом случае требует проведения ряда исследований. К сожалению, дети такого возраста еще не способны рассказать о том, какие симптомы они ощущают. Ребенок постарше может жаловаться на ноющие боли в боку, тошноту; младенец же просто порой становится крайне беспокойным.
Именно поэтому кроме стандартной пальпации, а также анализов мочи и крови, которые покажут наличие воспаления, кровь в моче или другие скрытые признаки осложнений, диагноз ставится также на основании:
- УЗИ. Специалист смотрит мочевой пузырь и почки – в наполненном виде и после мочеиспускания. Скрининг позволяет выявить патологии паренхимы, обструкцию лоханки и мочеточника. Если результаты вызывают сомнения, при исследовании применяют мочегонные, пациенту дают пить воду в большом количестве.
- Экскреторная урография. В вену новорожденному вводят контраст, а затем наблюдают, как это вещество выводится. Так делается вывод о способности почек и всей системы к фильтрации, о степени обструкции.
- Компьютерная томография и МРТ. Оба этих исследования в разной степени позволяют увидеть трехмерное изображение всех мочевыделительных структур и сделать выводы о том, есть ли гидронефроз у новорожденных, и если да, то в какой стадии и степени. Если их делают грудному ребенку, то лишь под наркозом.
- Нефросцинтиграфия. Это исследование проводят с помощью радиоизотопов. В ходе такой процедуры специалист оценивает, как работают почки, насколько нарушен отток жидкости.
- Микционная цистография. Это исследование делают, если есть основания подозревать присутствие пузырно-мочеточникового рефлюкса (заброса мочи), либо просто наблюдается плохой отток жидкости из мочевого пузыря. Ребенку тоже вводят контраст, но не в вену, а в уретру. Мочевой пузырь наполняется, а когда происходит мочеиспускание, врач делает рентген. По снимку видно, если в результате патологии контраст возвращается в мочеточники.
Лечение
Оно зависит от стадии заболевания. Если гидронефроз у ребенка пока еще первой степени, то проводят консервативную терапию. Она заключается, прежде всего, в стимуляции оттока жидкости.
Кроме того, необходимо симптоматическое лечение. Так, в случае наличия инфекции назначают антибиотики, противовоспалительные средства. Если необходимо – препараты, снижающие давление и снимающие отек мочеточников.
Как уже было сказано, часто недуг проходит сам по себе, но чтобы не пропустить его прогрессирование, детям регулярно проводят УЗИ. Малышам возраста до 3-х лет – один раз в 3 или 6 месяцев, пациентам постарше – раз в год.
Как положительная, так и отрицательная динамика может наблюдаться и при второй и третьей степени заболевания. Скрининг в таком случае проводят раз в 2-3 месяца. Если состояние органа ухудшается, а по мере наблюдения лоханка увеличивается и расширяется — показано оперативное вмешательство.
Показания к операции
Более тяжелые стадии гидронефроза – начиная со второй – сами по себе еще не служат показанием к хирургическому вмешательству. Операция необходима, если в ходе обследования у ребенка обнаружили и расширение лоханки, и сужение мочеточника, причем в прилоханочном его сегменте.
К счастью, к нефрэктомии – удалению почки – приходится прибегать лишь в самых тяжелейших случаях. Они возникают довольно редко, так как урологи наблюдают ребенка и не допускают, чтобы гидронефроз резко прогрессировал.
Самый распространенный вид операции – пиелопластика. Она проводится разными методами, наиболее эффективный из них – способ Хайнса-Андерсена. Он заключается в том, что в процессе вмешательства сузившийся участок мочеточника иссекают, а попутно формируют нормальное соединение его с лоханкой.
В зону нового соединения устанавливают болванку-катетер с дренажной трубкой, выведенной наружу, либо тонкий стент с внутренним выводом жидкости. В первом случае маленький пациент после операции находится в больнице в среднем три недели. Во втором случае – не более 9 дней.
Установить катетер или же стент – решает хирург, в зависимости от ситуации, степени поражения и других факторов.
Считается, что пиелопластика достаточно эффективна. Она приводит к существенным улучшениям в 92-95% всех случаев ее проведения. Обычно функция больной почки восстанавливается уже через полгода-год после пиелопластики.
Источник: https://MoiPochki.ru/anomalii-razvitiya/gidronefroz-u-detey.html


