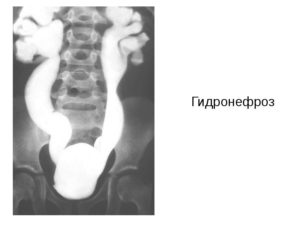
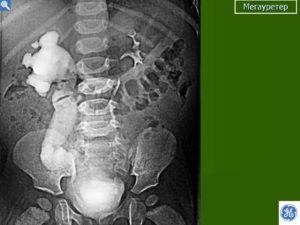
Гидронефроз и мегауретер
Содержание
Мегауретер у младенца
В педиатрической практике мегауретер у младенца встречается с частотой 1 на 10 000 случаев, чаще всего у младенцев мужского пола (на одну заболевшую девочку приходится 4-5 больных мальчиков). Что представляет собой данное заболевание?
Мегауретер — это врожденное патологическое расширение мочеточника, приводящее к проблемам с его опорожнением, а следовательно, и к хроническим воспалениям почек, вплоть до развития почечной недостаточности и потери почкой своей функции.
Ввиду специфики заболевания статья содержит много медицинских терминов. Однако, насколько возможно, постараемся говорить просто о сложном. Чтобы разобраться в патофизиологии происходящих процессов, для начала давайте вспомним строение и роль мочеточников в мочевыделительной системе.
Роль мочеточника в организме
Мочеточник, именуемый на языке медицины ureter, это парный трубчатый орган, соединяющий почечную лоханку с мочевым пузырем. По нему моча стекает в мочевой пузырь. У новорожденного длина мочеточника составляет от 5 до 7 см. К двухлетнему возрасту расстояние удваивается и, по мере взросления, к 30 годам длина колеблется от 25 до 33 см.
Мочеточник делится на 3 отдела: брюшной, тазовый и внутристеночный. Также в нем есть 3 анатомических сужения:
- на границе лоханки и мочеточника;
- при переходе его брюшного отдела в тазовый;
- на входе непосредственно в мочевой пузырь.
У мочеточника важная проводниковая функция. От его экскреторной способности во многом зависит слаженная работа мочевыделительной системы
Трехслойное строение стенок мочеточника делает возможным постепенное продвижение мочи. Мышечная оболочка представляет собой сплетения из мышц разной толщины, а наружная содержит нервные пучки и коллагеновые волокна. Благодаря такому строению, происходят перистальтические движения с частотой сокращения до 5 раз в минуту, продвигающие мочу.
Мегауретер: суть заболевания
В норме ширина мочеточника у новорожденного колеблется от 3 до 5 мм. Если же ширина превышает 10 мм, говорят о патологическом развитии заболевания мегауретер (дословно ¬«большой мочеточник»).
В педиатрической практике часто имеют дело с сочетанными патологиями: поликистоз, гидронефроз, агенезия почки, различные кистозные образования, удвоение мочеточника, пузырно-мочеточниковый рефлюкс, уретероцеле. Практически каждый седьмой случай заболевания связан с двусторонним поражением органа.
У пузырно-мочеточникового рефлюкса (ПМР) существует пять степеней. Их классификация зависит от того, насколько высоко происходит обратный заброс мочи и какова степень дилатации мочеточника
При данном заболевании, в случае ослабления сократительной способности, прогрессирует расширение мочеточника, а также почечных лоханок и чашечек. Поскольку нормальная эвакуация мочи затруднена, внутрипочечное давление возрастает. Со временем развивается состояние, при котором происходит сбой в работе почек.
Виды мегауретера
Заболевание может быть:
- Первичным — связано с врожденными аномалиями, когда из-за отсутствия слаженной работы мышечной и соединительной ткани мочеточника в нем нет достаточной силы для продвижения мочи. Патология развивается еще во внутриутробном периоде, может сопровождаться врожденным стенозом, дивертикулом (выпячиванием) мочеточника.
- Вторичным — обусловлено повышением давления в мочевом пузыре из-за различных его дисфункций или существующих неврологических расстройств. При вторичной мегауретере вначале нередко наблюдается хронический цистит, несостоятельность клапанов уретры.
В зависимости от этиологии развития, мегауретер делят на:
- Рефлюксирующий. Проявляется на фоне сбоев в работе клапанного аппарата на входе в мочевой пузырь.
- Обструктивный. Возникает при патологии одного из дистальных (суженных) отделов.
- Пузырно-зависимый. Диагностируется после установления имеющихся неврологических патологий, влияющих на работу мочевыделительной системы.
От того, насколько патология затронула работу почек, заболевание классифицируют по трем степеням тяжести:
- I ст. — функция выведения почек (экскреторная) снижена меньше чем на 30%;
- II ст. — несостоятельность почки на 30-60%;
- III ст. — выделительная способность снижена более чем на 60%.
Симптоматика
Распространенной ситуацией является полное отсутствие клинической картины, когда ребенок себя хорошо чувствует и вполне активен. Первыми ласточками, сигнализирующими о проблемах мочевыделительной системы, могут стать двухфазные мочеиспускания. То есть вскоре после того, как ребенок пописал, следует второй позыв к мочеиспусканию.
Вторая порция больше первой по объему. Она отличается специфическим запахом и наличием осадка. К сожалению, данный симптом в грудничковом возрасте не всегда удается отследить, поскольку практически все время малыши проводят в подгузниках.
Скрытыми симптомами мегауретера могут быть астенический синдром, какие-то патологии близлежащих органов или скелета, отставание в физическом развитии.
Клиника заболевания дает о себе знать на II-III стадии, когда становятся явными осложнения болезни, такие как пиелонефрит, хроническая почечная недостаточность (ХПН), уретерогидронефроз.Наиболее тяжело переносится обструктивный мегауретер, симптоматика которого основана в большей степени на клинических проявлениях пиелонефрита:
- температура стабильно держится на уровне 37-37,5 OC;
- в животе и пояснице ощущаются тупые боли;
- присутствие в моче крови (гематурия);
- стойкое наличие гноя в моче (пиурия);
- боли при мочеиспускании и недержание;
- наличие камней в мочеточнике.
Пиелонефрит — это серьезное заболевание, характеризующееся воспалительным процессом, затрагивающим канальцевую систему почки, почечную лоханку, чашечку и почечную паренхиму
Если поражение затрагивает сразу две стороны, симптоматика нарастает стремительными темпами, поскольку быстро развивается ХПН. Кроме проблем с недержанием мочи, ее можно распознать по признакам интоксикации: общая слабость, утомляемость, кожные покровы бледные, снижение аппетита, анемия, желание пить.
Рефлюксирующий вариант заболевания протекает не так тяжело, но его нелечение приводит к хроническим воспалительным процессам в почках, что чревато необратимыми морфологическими изменениями.
Причины возникновения
Причины, приводящие к заболеванию, могут быть как врожденными, так и приобретенными:
- Увеличенное давление внутри мочеточника. Отток мочи затрудняется, а сам орган расширяется.
- Врожденная слабость мышечной оболочки. В такой ситуации мышечные клетки неспособны выполнять свою функцию и замещаются на неэластичную ткань, что сразу сказывается на уродинамике. Нет хорошо работающей мышцы, значит, мышечный тонус и перистальтика ослаблены, возникают застои.
- Недоразвитость нервных волокон, окружающих мышечную стенку.
- Патологическое сужение канала на месте его впадения с мочевой пузырь. На этом фоне происходит заброс порций мочи обратно в мочеточник или почку, так называемый пузырно-мочеточниковый рефлюкс (ПМР).
Диагностика
Врожденную болезнь диагностируют почти всегда во время вынашивания плода, когда женщина проходит плановое УЗИ-обследование. Если проявления мегауретера были заподозрены после рождения, ребенка направляют в урологическое отделение для детального обследования с целью установить точный диагноз и степень тяжести заболевания.
Лабораторные исследования
- У грудничка обязательно определяется уровень креатинина и кальция. Это дает возможность оценить работу почек в целом.
- Анализ мочи общий и биохимический, по Нечипоренко, проба Земницкого.
Инструментальная диагностика
МР-урография. Двусторонний мегауретер и расширение чашечно-лоханочной системы обеих почек
Обычное УЗИ почек и мочевого пузыря позволяет увидеть анатомические особенности органов.
УЗИ с лазиксной нагрузкой (лазикс — мочегонное средство) делается для оценки компенсаторных возможностей выделительной системы.
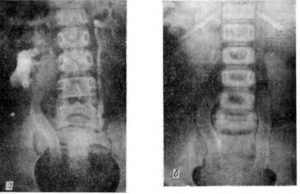
Внутривенная урография. Больному, лежащему на спине, вводят внутривенно рентгеноконтрастное вещество (обычно с содержанием йода).
После этого делается серия снимков (от 3 до 6) с интервалом приблизительно в 7 минут, на основании которых можно судить о степени расширения чашечки и почечной лоханки, самого мочеточника, какие есть проблемы с опорожнением.
Распространенной ошибкой является прерывание ряда последовательных снимков урограммы или введение малой дозы контрастного вещества, что приводит к постановке неверного диагноза.
Цистография. Также разновидность рентгеновского исследования на фоне введения контрастного вещества, но предметом изучения становится на сей раз мочевой пузырь. Ее не проводят при наличии воспалительного процесса в мочевыделительной системе.
Радиоизотопное исследование позволяет детально оценить картину повреждений, чтобы решить, есть ли смысл в пластике, или же необходимо удалять орган.
При проведении диагностических процедур врачу важно быть предельно внимательным, чтобы избежать типичных ошибок, приводящих к неоправданным вмешательствам.
Принципы лечения
Правильно и своевременно установленный диагноз помогает избежать неоправданного хирургического вмешательства, и в то же время оказать необходимую помощь в случае обострения ситуации.
Согласно наблюдениям врачей-урологов, расширение мочеточника со временем может остановиться, а функция выведения мочи полностью восстановиться.
В период новорожденности в организме еще происходят процессы дозревания многих органов и систем. Кроме того, не всегда в первые месяцы легко оценить работу почек. Поэтому до 2-х лет за ребенком обычно наблюдают с помощью УЗИ и лабораторных показателей мочи. В случаях развития пиелонефрита назначается антибиотикотерапия.
Если ситуация серьезная, с осложнениями, так что нельзя занять выжидательную позицию, или по прошествии времени отток мочи не восстанавливается, единственным выходом остается оперативное лечение.Советуем почитать:Пилоростеноз у новорожденного ребенка
Определение тактики ведения операции зависит от многих факторов:
- возраста пациента, его самочувствия;
- разновидности заболевания и его степени тяжести;
- насколько повреждена функция почек;
- есть ли пиелонефрит.
Если ситуация не ургентная (не требует неотложного вмешательства), операцию проводят, предварительно пролечив пиелонефрит или другой воспалительный процесс. Какие вмешательства возможны?
В одних случаях рекомендовано обуживание расширенного мочеточника, в других предлагают уретеропластику, замещая сильно пострадавший орган или его участок на имплантат.
Если сказать коротко, то обуживание заключается в ушивании мочеточника в диаметре, делая его таким, чтобы моча могла беспрепятственно эвакуироваться, в то же время обеспечивая нормальную длину антирефлюксного тоннеля.
В серьезных, угрожающих жизни ситуациях, делают нефроуретерэктомию, например, когда функции мочевыделительной системы полностью утрачены или имеется быстрорастущая опухоль.
Уретероцистоанастомоз — это вид хирургического вмешательства, при котором из-за дивертикул, травм, свищей при поражении дистального отдела мочеточник приходится соединять с мочевым пузырем, восстанавливая нормальный пассаж мочи. С помощью системы трубок мочевые пути дренируются во время операции и после нее.
Уретероцистоанастомоз с имплантацией мочеточника по Политано-Лидбеттеру
В случае когда есть противопоказания к операции или имеются тяжелые сопутствующие патологии, применяют малоинвазивную методику. К ней относится установка стента, бужирование, лапароскопия и т. п.
Бывают ситуации, когда оперативное лечение проводится поэтапно. Сначала мочеточник выводят на кожу, восстанавливая мочевой отток. Спустя некоторое время нормализуется его сократительная способность. Тогда приступают ко второму этапу — реимплантации. Завершающим штрихом является закрытие уретерокутанеостомы.
Прогнозы и осложнения
Наиболее частым осложнением является появление рефлюкса. Тогда требуется повторное проведение операции с обуживанием. Но проблемы возникают лишь в 2% случаев. В послеоперационный период назначается длительная антибиотикотерапия с целью предупреждения развития воспалительного процесса.
Прогноз исхода заболевания во многом зависит от функциональности почки. Если имеется дисплазия почечной ткани или ХПН наряду с постоянными мочевыми инфекциями, говорят о дальнейшей инвалидности пациента.
В 90% случаев операция проходит успешно. Правда, деткам, перенесшим подобное хирургическое вмешательство, следует особо беречься от переохлаждений.
Также они длительно стоят на учете и наблюдаются у уролога или нефролога.
Итак, мегауретер — заболевание, которое нельзя оставлять без внимания. Так как оперативное вмешательство всегда является стрессом и испытанием для организма, возможно, придется проконсультироваться у нескольких специалистов. Но если все они говорят, что операция нужна, откладывать не стоит.Источник: https://floragaz.ru/zdorovye/megaureter-mladenca
Мегауретер , причины, симптомы, диагностика и лечение
Мегауретер у детей — врожденная болезнь, которая характеризуется тем, что у них резко расширяется мочеточник и происходит одновременное ослабление его перистальтики, что приводит к нарушению оттока мочи. В детской врачебной практике считается одной из частых и серьезных проблем, которые приводят к почечным осложнениям. Это порок развития мочевой системы, который на сегодняшний день наименее изучен.
Классификация мегауретера
Бывает 4 стадии порока развития мегауретера:
- бессимптомная;
- компенсированная;
- субкомпенсированная;
- декомпенстированная.
Чаще всего мегауретер на первых этапах обнаруживают у детей старше 3 лет и подростков до 15, но главным образом от 6 до 10 лет. У девочек этот порок встречается в 1, 5 раз чаще, чем у мальчиков.
При чем мегауретер обычно располагается в правом, но не в левом боку. Но гораздо чаще бывает двусторонняя локализация.
Также мегауретер классифицируется по месту патологического расширения мочеточника, которое находится:
- в области таза;
- по всей длине;
- на определенных участках.
Отдельные врачи разделяют мегауретер на 4 стадии:
- (с сохранением почечной функции и с некоторым расширением мочеточника);
- (функция почки понижена не сильно, но мочеточник уже расширен примерно на 1, 5 см);
- (функция почки уменьшена сильно, имеется расширение стенок мочеточника до 2 см, к тому же он одновременно растянут и с перегибами и изгибами);
- (почечная функция совершенно отсутствует, рентген показывает запущенный уретерогидронефроз).
Продолжительное наличие мегауретера у детей провоцирует образование серьезных помех в функциональности почек, а сбой в нормальном оттоке мочи, в конце концов, приводит к образованию в них достаточно серьезного воспалительного процесса.
Причины возникновения болезни
Разделяют 2 главные формы, в которых может развиваться мегауретер:
- обструктивная;
- рефлюксирующая.
Что именно вызывает мегауретер, доподлинно не известно до сих пор. Но считается, что первая форма вызвана сбоем оттока мочи из мочеточнико-пузырного отдела в результате врожденной органической преграды в мочеточнике либо функциональных помех в его нервно-мышечном аппарате. Вследствие этих причин происходит расширение и удлинение мочеточника, с одновременным истончением его стенки.
Такой орган часто приобретает замысловатую конфигурацию из-за множественных изгибов и перегибов, а его патологическая ширина может равняться ширине кишок: тонких и толстых. Однако, несмотря на это, довольно долгое время мочеточник неплохо выполняет свою работу, а почка все еще бывает нерасширенной. Лишь затем постепенно формируется гидронефроз и еще присоединяется инфекция. (рис.
3)
Мегауретер второй формы развивается из-за возвратного заброса мочи в производящую ее почку из-за патологического нарушения работы клапанного механизма того же самого участка мочеточника.
В данном случае возвратный заброс мочи вызван инфравезикальной обструкцией пораженного мочевого пузыря или же с разными сбоями в работе нижних участков выводящих мочу путей.
К тому же постоянный застой мочи в больном мочеточнике и в соответствующей лоханке почки в полной мере не обеспечивает нормальной эвакуации из мочевых путей патогенной микрофлоры, которая активизирует развитие пиелонефрита (или же хронического воспаления почек).
При второй форме мегауретера отрицательное влияние на почечный кровоток имеет подъем давления в лоханке почки, что ведет к функциональным (которые связаны с нарушением его нормального опорожнения) или же органическим (которые связаны с находящейся в уретре помехой). Результатом постоянного воспаления и сбоев в кровообращении почек является такая патология как рубцевание тканей почек. Она сопровождается потерей ими функциональности и сморщиванием органа (нефросклероз). (рис. 4).
Симптомы болезни
Мегауретер у детей обычно проявляется сильными болями в области живота или же в зоне поясницы, в той ее части, где расположен больной мочеточник.
Однако гораздо чаще, если отклонение в формировании мочевого пузыря либо уретры отсутствует, заболевание находится в стадии компенсации и не выявляет себя никакими клиническими симптомами.
На первых стадиях заболевание проходит бессимптомно в течение довольно длительного времени, что сопряжено с некоторыми трудностями в правильной постановке диагноза.
Обнаружение мегауретера обычно обусловлено обнаружением в детской моче продолжительно существующих черт воспаления, то есть только на 2 или 3 стадии формирования, когда по мере прогрессирования патологии начинает развиваться пиелонефрит, который проявляется специфической симптоматикой, хорошо знакомой врачам-педиатрам.Острая фаза мегауретера проявляется у больных высокой температурой и признаками интоксикации организма. В их крови увеличивается число эритроцитов, обнаруживается белок. Обычно детей, у которых диагностирован пиелонефрит в острой форме, врачи отправляют на лечение в стационаре, после окончания которого пациентам обязательно делают урологическое обследование.
Проявления мегауретера
Дети, у которых обнаружен мегауретер, отстают от сверстников по темпам физического развития. Одновременно с этим у них наблюдаются:
- сниженный иммунитет;
- субфебрильная температура;
- дурнота;
- боль в эпигастрии;
- болезненные ощущения в пояснице;
- повышенное АД;
- частое и болезненное мочеиспускание.
Интенсивность этих симптомов зависит, прежде всего, от возраста детей: чем он меньше, тем в большей степени они проявляются. Дизурия и пиурия — самые распространенные симптомы мегауретера у детей. Дизурия — следствие нарушения нормального акта удаления урины с присутствием в мочевом пузыре остаточной мочи.
Это происходит из-за слишком быстрого его наполнения после очередного мочеиспускания благодаря быстрому пребыванию мочи из мочеточника, который болезненно расширен и удлинен. Если сразу же после затрудненного акта выведения мочи у детей провести им катетеризацию мочевого пузыря, то из него может вылиться до 1 л. мутной урины, обычно обладающей неприятным запахом.
Случайным образом обнаруженная пиурия является фактором продолжительной, но безуспешной терапии.
При одностороннем мегауретере у детей их общее состояние остается стабильным. В тех же случаях, когда у них обнаруживают двусторонний мегауретер, у них очень рано проявляются все типичные признаки ХПН (полиурия с острым недержанием мочи, усиленная жажда, бледная и сухая кожа, увеличенный уровень остаточного азота в крови, малокровие и т. д.).
Диагностика мегауретера
Диагностируют мегауретер с помощью:
- внутривенной урографии (основной метод);
- УЗИ;
- экскреторной рентгенографии;
- цистоскопии;
- КТ;
- динамической нефросцинтиграфии.
Нужно особенно отметить, что правильный диагноз — это первый необходимый шаг к сохранению здоровья детей. Если по данным диагностики у детей обнаруживают расширенные патологически почечную лоханку и чашечки, а также расширенный и извилистый мочеточник, освобождение которого сильно задержано относительно нормы, то им необходимо обязательное лечение.
Лечение заболевания
Мегауретер лечат исключительно с помощью оперативного вмешательства, которое соеринтировано на возобновление обычного оттока мочи, проходящей по больному мочеточнику в мочевой пузырь, на уменьшение его длины и ширины и ликвидацию пузырно-мочеточникового рефлюкса.
Имеется несколько успешных способов оперативной терапии, но выбор того из них, который подойдет для лечения мегауретера неизменно обусловливается характером и уровнем проявления заболевания, присутствием различных осложнений, а также общим состоянием маленького пациента.
Первичный мегауретер лечат оперативными методами, которые сконцентрированы на создании нового, достаточно широкого, соустья между мочеточником, пораженным мегауретером и мочевым пузырем для того, чтобы из мочеточника моча свободно могла вылиться, но не вернуться назад.
Это делают с помощью иссечения сравнительно узкой выходной части больного мочеточника. В результате между его слизистой и мышечной стенками образуется обширное пространство.
В него вставляют конец свободного отдела мочеточника и формируют новое, более широкое устье, которое не препятствует нормальному вытеканию урины. В дальнейшем, когда мочевой пузырь будет полностью наполнен жидкостью, верхняя часть мочеточника соединится с нижней.
Это и обеспечит заградительную функцию. При сильном расширении мочеточника проводят его зауживание по продольной оси с целью повысить результат вмешательства.
Источник: https://prourologia.ru/vrozhdennye-bolezni-mochepolovoj-sistemy/gidronefroz/megaureter.html
Мегауретер
Мегауретер (мегадолихоуретер, гидроуретер, уретерогидронефроз) —значительное расширение мочеточника и коллекторной системы почки, вызванноемеханической обструкцией пузырно-мочеточникового сегмента,
пузырно-мочеточниковым рефлюксом или недоразвитием стенок мочеточника.
Что такое мегауретер?
Мочеточники – парные трубчатые структуры в организме, которые соединяют и переносят мочу из почек в мочевой пузырь. В нормальной состоянии ширина мочеточника у ребенка от трех до пяти миллиметров (мм), мегауретер представляет собой трубку, ширина которой больше, чем 10 мм. в диаметре, поэтому и используется термин “мегауретер” (“большой мочеточник»).
Какие бывают виды мегауретера?
В зависимости от причины развития различают нерефлюксирующий, рефлюксирующий и пузырнозависимый мегауретер.
-Нерефлюксирующий мегауретер
Нерефлюксирующий мегауретер развивается на фоне патологии мочеточника в дистальном (нижнем) отделе (диспластические изменения в мышечном слое, стеноз во внутрипузырном сегменте мочеточника и др.). Нарушение опорожнения мочеточника приводит к его значительному расширению и извитости, дилатации коллекторной системы почки, быстрому возникновению пиелонефрита.
-Рефлюксируюший мегауретер
Рефлюксируюший мегауретер возникает вследствие ПМР (пузырно-мочеточникового рефлюкса) грубого недоразвития пузырно-мочеточникового сегмента и полной несостоятельности антирефлюксного механизма.
Рефлюксирующий мегауретер протекает не столь тяжело, однако рефлюкс, являясь динамической обструкцией, с течением времени вызывает развитие рефлюкс-нефропатии, замедление роста почки, склеротические изменения почечной паренхимы. Присоединяющийся пиелонефрит ускоряет процесс рубцевания почки.
При двустороннем поражении довольно быстро появляются симптомы ХПН.
-Пузырнозависимая форма мегауретера
Пузырнозависимая форма мегауретера связана с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией.
В фазе наполнения мочевого пузыря мочеточники, особенно в дистальной части, значительно расширяются, а после мочеиспускания их диаметр уменьшается.Однако при выраженных нейрогенных нарушениях детрузора и инфравезикальной обструкции, сопровождающихся большим количеством остаточной мочи после опорожнения пузыря, эктазия мочеточников сохраняется.
Какие симптомы мегауретера?
В прошлом, большинство магауретеров были диагностированы во время обследования ребенка с инфекцией мочевыводящих путей . Но сегодня, в связи с широким использованием пренатального УЗИ плода , все больше случаев магауретера выявляется в пренатальный периоде и выглядят до рождения как гидронефроз или дилатации мочевых путей у плода. Т.к.
мегауретер может вызвать тяжелые инфекции или обструкцию, которая приводит к повреждению почек, это вопрос здоровья является потенциально серьезным.Расширение мочевыводящих путей может означать блокирование или обструкцию, но это не всегда так. В некоторых ситуациях, расширение мочеточников не может повлиять на почки вообще.
Кроме того, многие пациенты с пренатальной
диагностикой мегауретера, могут не испытывать никаких симптомов, связанных с этим расширением мочеточника.
Как поставить диагноз мегауретер?
Если ваш ребенок часто переносит инфекции мочевыводящих путей , или другие симптомы, которые могут сигнализировать об этом состоянии, проконсультируйтесь с вашим врачом.
Дальнейшие исследования является оправданными. Совместно с урологом или нефрологом Вам необходимо провести ряд тестов, чтобы исключить пороки развития и нарушения функции мочевыводящих путей. Они включают в себя:
-цистография (обычная, микционная). делается, чтобы определить наличие ПМР. Небольшой катетер вставляется через мочеиспускательный канал в мочевой пузырь и контрастное вещество вводят в мочевой пузырь, выполняют два рентгеновских снимка. Подробнее https://www.pedurology.ru/tsistografiya-u-detej.html
– изотопное исследование (нефросцинтиграфия). Используется для оценки возможного препятствия, этот тест выполняетсяпутем введения радиоактивного вещества в вену, которое затем переносится в
почки. Хотя исследование дает данные о возможной блокировке, оно также дает врачам информацию о функции органа. Подробнее https://www.pedurology.ru/nefrostsintigrafiya-radioizotopnoe-issledovanie.html
– внутривенного урография. Выполняется путем введения контрастного в-ва в вену и серии рентгеновских снимков брюшной полости.
Подробнее https://www.pedurology.ru/vnutrivennaya-ekskretornaya-urografiya.html
– магнитно-резонансная компьютерная томография:
Использование у маленьких детей ограничено из-за необходимости седации или
общего наркоза.
Подробнее https://www.pedurology.ru/kompyuternaya-tomografiya.html
Мегауретер лечение.
Если исследования показывают препятствие или нарушение функции почек, вашему ребенку, возможно, потребуется операция, чтобы исправить проблему. Типичная операция при мегауретере называется реимплантации мочеточников .
Если у ребенка нет инфекции мочевыводящих путей или снижения функции почек, с операцией торопиться не надо.
Хирургия у младенцев технически сложна, так же существует большой процент детей “дозревающий” это состояние , и в последующем такие дети могут избежать хирургической коррекции.
везикоскопическая (лапароскопическая) операция при мегауретере.
Нерефлюксирующий мегауретер подлежит хирургической коррекции.
Операция заключается в выделении дистального отдела мочеточника, устранении коленообразных изгибов и резекции патологически изменённого участка мочеточника.
Затем в подслизистом слое формируют тоннель, через который мочеточник проводят и подшивают к слизистой оболочке. Таким образом создают новое везикоуретеральное соединение с антирефлюксным механизмом.
При рефлюксирующем мегауретере оперативному лечению должна предшествовать длительная подготовка, заключающаяся в разгрузке мочевых путей путём периодической катетеризации мочевого пузыря, назначения комплексной терапии для улучшения кровоснабжения и трофики почки и мочеточника. Методика оперативного пособия одинакова при любой форме мегауретера.При пузырнозависимой форме мегауретера особое внимание уделяют коррекции функциональных нарушений мочевого пузыря и устранению инфравезикальной обструкции.
Что можно ожидать после лечения мегауретера?
Размер мочеточник не может улучшить сразу после операции.
Возможные осложнения операции – кровотечение, обструкция мочеточника и сохраняющийся или новый ПМР . Препятствие может произойти вскоре после операции или после длительного периода времени. К счастью, это осложнение встречается только в 5 процентах случаев, и это может потребовать дополнительного хирургического вмешательства.
Большинству пациентов следуют в течение ряда лет, проводить контрольный ультразвук , чтобы гарантировать, что состояние почек и мочеточника продолжает улучшаться.Сканирование почек часто делается, чтобы гарантировать, что функция сохранена
или улучшилась, и что непроходимость устранена, так же возможно выполнение цистографии, чтобы убедиться, что рефлюкса нет.
Передается ли мегауретер по наследству?
В настоящее время точно не установлено, есть ли генетические связи.
Является ли операция всегда необходимой для лечения мегауретера?
Нет. Некоторые формы мегауретера могут улучшаться с течением времени без необходимости хирургического вмешательства. Тем не менее, важно, для предотвращения инфекции, наблюдение и контроль узи, ан. мочи.
Есть ли минимально-инвазивные способы лечения?
В настоящее время да. Может быть использована методика внутреннего стента или катетера, установленных через заблокированный участок мочеточника в качестве временной меры, чтобы улучшить дренирование почки. Часто, но только в раннем возрасте, этого бывает достаточно для хорошего результата. Так же используется лапароскопическая техника для выполнения подобных операций.
Могут ли быть проблемы в будующем, если мы ничего не делаем?
Возможно, да. Они включают в себя камни мочеточника , инфекции мочевыводящих путей , ухудшение функции почек, что требует, как минимум, системного контроля в динамике.
Если Вы хотели бы получить больше информации, пожалуйста,
свяжитесь с нами или обратитесь к врачу для получения
конкретных рекомендаций диагностики и лечения.
ЦИСТОГРАФИЯ ИЛИ УРОГРАФИЯ +
УЗИ ПОЧЕК ЭКСПЕРТНОГО КЛАССА ЗА 1 ДЕНЬ,
ПО НАПРАВЛЕНИЮ 057/У – БЕСПЛАТНО, СУББОТА И ВОСКРЕСЕНЬЕ.
КОРРЕКЦИЯ РЕФЛЮКСА ПО ВМП – БЕСПЛАТНО.
Источник: https://pedurology.ru/chto-i-kak-my-lechim/zabolevaniya/95-megaureter
Мегауретер на УЗИ (лекция на Диагностере) – Диагностер
Мегауретер — расширение, увеличение длины и извитость мочеточника. В норме диаметр мочеточника 3-5 мм, мочеточник более 7 мм в диаметре — мегауретер.
Врожденный обструктивный мегауретер развивается при врожденном сужении околопузырного сегмента, рефлюксирующий — при несостоятельностью антирефлюксного механизма, пузырнозависимый — при внутрипузырной обструкции.
Специфические симптомы мегауретера отсутствуют, заболевание манифестирует после развития пиелонефрита, уретерогидронефроза, ХПН.
Нажимайте на картинки, чтобы увеличить.
Врожденный обструктивный мегауретер на УЗИ
Врожденный обструктивный мегауретер связан с затруднением оттока мочи из-за стеноза или функциональной незрелости околопузырного сегмента мочеточника. При стенозирующем мегауретере показано хирургическое лечение, при функциональной незрелости мочеточник сокращается в возрасте 1-5 лет.
При стенозирующем мегауретере вблизи пузырно-мочеточникового соединения имеется адинамический узкий участок, в паренхиме и сосудах почки выражены диспластические изменения. Мочеточник расширен независимо от наполнения мочевого пузыря, замысловатой конфигурации из-за изгибов, стенка утолщена, слоистая.
Паренхима почки неравномерно истончена, эхогенность коркового слоя повышена, кровоток ослаблен, на внутрипочечных артериях выраженный разброс RI. Частота мочеточниковых выбросов снижена до 1 выброса в 2-3 минуты.
При пробе с лазиксом нарастание размеров мочеточника к 15-ой минуте исследования; на 45-60 минуте размер мочеточника не уменьшается, а в некоторых случаях увеличивается.
После операции верхний отдел мочеточника сокращается в течение 6 месяцев, нижний отдел длительное время остается расширенными. Способность мочеточника к перистальтике имеет положительное прогностическое значение.
Эхогенность и дифференцировка паренхимы не изменяется, а при присоединении ИМВП и пиелонефрита ухудшается. Кровоток прослеживается до капсулы, но рисунок сосудистого дерева имеет необычное строение, разброс RI сохраняется.
В ходе операции меняют расположение устья и ход мочеточника, оценить мочеточниковые выбросы сложно — снижена частота до 1-2 в минуту.
Рисунок.
На УЗИ первичный стенозирующий мегауретер: мочеточник значительно расширен, близко к пузырно-мочеточниковому соединению узкий участок, стенка утолщена, слоистая.
При функциональной незрелости сохраняется нормальная анатомия и гистология мочеточника. Диаметр мочеточника 7-20 мм, стенка не изменена, определяется перистальтика. Размер почки нормальный, паренхима не изменена, кровоток до капсулы, сосудистое дерево хорошо сформировано.
У новорожденных и в раннем возрасте лоханка умеренно расширена, в старшем возрасте, как правило нет. Частота и продолжительность выбросов не отличается от нормы.При пробе с лазиксом максимальное расширение мочеточника к 15-ой минуте не превышает 30% от первоначального диаметра; на 45-60 минуте возвращается первоначальный размер.
Пузырно-мочеточниковый рефлюкс на УЗИ
Первоначально УЗИ выполняют на пустой мочевой пузырь, затем пациент пьет воду, повторные исследования при позыве на мочеиспускание и после мочеиспускания.
Абсолютный признак пузырно-мочеточникового рефлюкса — это активные и пассивные забросы мочи в мочеточник, поймать которые практически не возможно.
Если просвет лоханки и/или мочеточника после мочеиспускания увеличивается, то можно говорить об активном ПМР, если уменьшается — о пассивном.
Рисунок.
Степень пузырно-мочеточникового рефлюкса оценивают по высоте заброса и степени расширения мочеточника и ЧЛК: 1 степень — рефлюкс ограничивается только мочеточником; 2 степень — рефлюкс в ЧЛК, но без расширения лоханки; 3 степень — легкое расширение мочеточника и ЧЛК; 4 степень — мочеточник умеренно расширен, извит, ЧЛК расширен; 5 степень — мочеточник значительно расширен и извит, ЧЛК значительно расширен.
ПМР 1-2 степени по сути является дисфункцией пузырно-мочеточникового перехода, частота и качество мочеточниковых выбросов не меняется, ЧЛК расширяется только на фоне ИМВП. Поводом для УЗИ являются неоднократные изменения в анализах мочи.
ПМР 4-5 степени диагностируется в раннем возрасте, так как всегда сопровождается затяжными ИМВП.
Мочеточник на всем протяжении расширен, извитой, стенка утолщена, частота мочеточниковых выбросов снижена, струи не пересекаются — направлены вдоль стенки мочевого пузыря.
Кровоток в почке не изменен, разница RI со здоровой стороной не превышает 0,05, что указывает на отсутствие диспластических изменений паренхимы.
Рисунок.
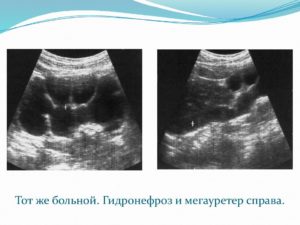
Мальчик 3-х лет с инфекцией мочевыводящих путей. На УЗИ умеренный гидронефроз и мегауретер справа (1, 2); при ЦДК определяется обратный заброс из мочевого пузыря в мочеточник (4, 6). Заключение: Мегауретер и гидронефроз умеренно выраженный. ПМР 3 степени.
Рисунок.
На УЗИ дистальный отдел мочеточников расширен (1), выраженный уретерогидронефроз слева (2) и справа (3). Заключение по результатам цистографии: ПМР 4-5 степени, выраженный уретерогидронефроз.
При длительном ПМР развивается рефлюкс-нефропатия — пораженная почка уменьшена, контуры неровные, паренхима истончена, повышенной эхогенности, со сниженной дифференцировкой, диффузное или очаговое обеднение кровотока, RI повышен. Большое значение в проявлении рефлюкс-нефропатии имеет частота и продолжительность атак пиелонефрита.
Пузырнозависимый мегауретер на УЗИ
Пузырнозависимый мегауретер связан с обструкцией или нейрогенной дисфункцией мочевого пузыря. При наполнении мочевого пузыря мочеточники значительно расширяются, а после мочеиспускания их диаметр уменьшается. Однако при большом количестве остаточной мочи эктазия мочеточников сохраняется.
Рисунок.
Мальчик в возрасте 5-ти месяцев с инфекцией мочевыводящих путей. На УЗИ двусторонний гидронефроз 3-4 степени (1, 4), двусторонний мегауретер (2, 5). В просвете мочевого пузыря, мочеточников и ЧЛК определяется гиперэхогенная взвесь. При цистографии расширена предстательная часть мочеиспускательного канала, что указывает на клапан задней уретры.
Рисунок. При трансабдоминальном УЗИ двусторонний уретерогидронефроз 3-4 степени (1, 2). При трансперинеальном УЗИ определяется задний клапан уретры (3).
Рисунок.
На УЗИ расширенный дистальный отдел мочеточника, в мочевом пузыре анэхогенное образование с тонким и ровным контуром — уретероцеле (подробнее смотри здесь).
Рисунок.
У младенца на УЗИ уретерогидронефроз удвоенной левой почки. Мочеточник нижнего сегмента, умеренно расширен, определяется перистальтика и мочеточниковые струи с монофазной кривой. Мочеточник верхнего сегмента значительно расширен, перистальтика и мочеточниковые струи не определяются. Заключение по результатам цистографии: Мочеточник нижнего сегмента впадает в мочевой пузырь в типичном месте, ПМР 2 степени.
Эктопия мочеточника верхнего сегмента в область шейки мочевого пузыря, ПМР 5 степени.
Берегите себя, Ваш Диагностер!
Источник: http://diagnoster.ru/uzi/lektsii/megaureter/
Какие существуют формы мегауретера?
Существует следующая классификация мегауретера:
- Обструктивный мегауретер: различные анатомические препятствия (обструкция) в нижней трети мочеточника, в месте перехода мочеточника в мочевой пузырь. Наличие данной обструкции мочеточника приводит к анормальному его расширению. При недиагностированной и нелеченной патологии обструкция с течением времени может повреждать почки. В случае известного диагноза необходимо выполнение хирургического вмешательства для коррекции обструкции
- Рефлюксирующий мегауретер: мочеточники расширяются в результате обратного заброса мочи из мочевого пузыря по мочеточнику в почку (пузырно-мочеточниковый рефлюкс). В норме, в результате анатомически целостного устья мочеточника не происходит заброса мочи в обратном направлении. Мегауретер в результате пузырно-мочеточникового рефлюкса является одним из самых тяжелых проявлений рефлюкса, чаще встречающийся у новорожденных мальчиков. У некоторых таких новорожденных, степень рефлюкса и расширение мочеточников могут улучшаться в течение первого года жизни. При сохранении у новорожденных пузырно-мочеточникового рефлюкса и мегауретера требуется хирургическая коррекция, включающая реимплантацию поврежденного мочеточника и сужение его диаметра. Мегауретер с пузырно-мочеточниковым рефлюксом могут быть связаны с состоянием, известное как мегауретер-мегацистис синдром, где мочевой пузырь вместо его опорожнения увеличивается в размере в результате циркуляции мочи между ним и мочеточником через пузырно-мочеточниковое соустье в результате рефлюкса
- Нерефлюксирующий необструктивный мегауретер: расширение мочеточников при данной патологии не связано с обструкцией мочеполовой системы и даже ни с забросом мочи в мочеточники при рефлюксе. При данном виде мегауретера часто происходит саморазрешения заболевания с течением времени. Но для постановки такого вида мегауретера необходимо исключить все причины расширения, например, такие как обструкция или рефлюкс
- Рефлюксирующий и обструктивный мегауретер: данная комбинация является очень опасным. В результате пузырно-мочеточникового рефлюкса на уровне обструкции мочеточник еще более расширяется, тем самым приводя в последствии к полной обструкции
- Вторичный мегауретер: расширение мочеточников происходит при ассоциации других патологий, таких как, задние клапаны уретры, синдром отвислого живота и нейрогенный мочевой пузырь.
Каковы симптомы мегауретера?
В прошлом, в большинстве случаев мегауретер были обнаружены в ходе обследования детей с инфекцией мочевыводящих путей. Такие пациенты обычно предъявляют жалобы на повышение температуры тела, боли в спине и рвота.
На сегодняшний день из-за широкого использования внутриутробного ультразвукового исследования плода заболевание мегауретер диагностируется еще в утробе матери. При УЗИ обнаруживают гидронефроз (расширение лоханки почки) и расширение мочеполового тракта у плода.
Поскольку мегауретер может являться причиной тяжелых инфекций или обструкции, приводидящие к повреждению почек, то вопрос здоровья является потенциально серьезным. Расширение мочевыделительных путей может предполагать блокировку или обструкцию, но это не всегда так.
В некоторых ситуациях, расширение мочеточников не сопровождается повреждением почек.
Кроме того, у большинства пациентов с мегауретером, обнаруженным во внутриутробном периоде, могут отсутствовать какие-либо клинические симптомы, однако необходимо оценивать функциональное состояние почек, так как симптомы могут появиться в более позднем возрасте.Диагностика мегауретера
Если у вашего ребенка развивается инфекция мочевыводящих путей или другие симптомы, которые могли бы сигнализировать о патологии мочевыделительной системы, необходимо обратиться к вашему врачу.
Дальнейшие исследования являются необходимыми для определения состояния мочевыделительной системы. Вашему урологу потребуются исследования для уточнения анатомического и функционального состояния мочевого тракта.
Они включают в себя:
- ультразвуковое исследование (УЗИ): также известно, как ультрасонография, неинвазивный метод диагностики, при котором звуковые волны сканируют орган и передают изображение на экран. Данный метод прост в выполнении и безболезненный, необходим для оценки состояния почек, мочеточников и мочевого пузыря. Исследование очень чувствительное и специфическое в обнаружении расширения мочеточников
- цистоуретрогафия: использование рентгеновских лучей для изучения анатомического и функционального состояния мочеполовых путей. Мочевой катетер (полая трубка) устанавливается в мочеиспускательный канал (уретра), мочевой пузырь заполняют водорастворимым контрастным веществом. Рентгеновские изображения выполняются при полном и опорожненном мочевом пузыре. На рентгеновских снимках отображается нарушение пассажа мочи (есть ли обратный ток мочи в мочеточник и почку) и наполнение мочевого пузыря. Данный вид исследования используется также для определения уровня обструкции в мочеиспускательном канале
- радиоизотопное исследование почек: аналогично цистоуретрографии, выявляет нарушение оттока мочи по пораженному мочеточнику, уровень обструкции. При этом используются меченые радиоизотопным веществом белки, Хотя данный метод обследования приводит данные о возможной обструкции, также позволяет врачам оценить функцию этого органа
- внутривенная пиелография: также упоминается как экскреторная урография, осуществляется путем введения водорастворимого контрастного вещества в вену и выполнения обзорных рентгеновских снимков после того, как контрастное вещество попадет в почки. Происходит визуализация почек, мочеточников, и чуть позже, мочевого пузыря. Выявляет расширение лоханок, мочеточников, уровень обструкции. В настоящее время первоначально проводят сканирование почек, а в сомнительных случаях проводится внутривенная урография (пиелография)
- магнитно-резонансная томография почек: в настоящее время является одним из основных исследований в выявлении патологии мочевыделительной системы, позволяет получить точные изображения мочевых путей, и является самым чувствительным методом для визуализации мегауретера. Данное исследование также предполагает введение контрастного вещества и визуализацию мочевыводящих путей с помощью магнитно-резонансных технологий. Его использование ограничено у новорожденных и детей младшего возраста из-за необходимости седативного препарата или, возможно, общего наркоза.
Лечение мегауретера
Если инструментально-лабораторные исследования показывают наличие обструкции или нарушение функционального состояния почек, вашему ребенку требуется хирургическая операция по устранению причины.
Типичной операцией при заболевании мегауретер является реимплантацией пораженного мочеточника и одновременно сужение его диаметра.
Если у вашего новорожденного ребенка диагностируется инфицирование мочевыводящих путей или уменьшение функции почек, оперативное вмешательство может быть отсрочено до 12-месячного возраста.
Хирургическое лечение у новорожденных детей является технически сложным, и в случае необходимости его проведение должно осуществляться высококвалифицированными врачами совместно с неонатальным хирургом (врач-хирург, специализирующийся лечением новорожденных). Многим младенцам проводится антибиотикопрофилактика на весь период наблюдения, чтобы свести вероятность инфекции к минимуму.
Во время оперативного вмешательства хирург делает разрез в нижней части живота и, в зависимости от анатомии ребенка, доступы к мочеточнику могут быть через мочевой пузырь (трансвезикальный) либо обходя мочевой пузырь (экстравезикальный).
Смысл операции заключается в отсечении мочеточника от мочевого пузыря выше сужения, и созданию нового соединения (анастомоза), свободно пропускающего мочу и предупреждающего заброс мочи обратно по мочеточнику в почку. Если существует обструкция, то место сужения будет иссечено.
Во время оперативного вмешательства в мочевой пузырь и мочеточники устанавливаются дренажные трубки для улучшения заживления раны.В настоящее время, большинство симптоматических мегауретеров требуют открытого доступа хирургического лечения, при обструктивном мегауретере – иссечение сужения, при рефлюксирующем мегауретере – лечение пузырно-мочеточникового рефлюкса, при большой степени расширения мочеточников – конусовидное иссечение пораженного мочеточника с его сужением. Малоинвазивные технологии (эндоскопическое лечение) при мегауретере, такие как введение вещества для устранения пузырно-мочеточникового рефлюкса или лапароскопическое лечение для реимплантации мочеточника, в настоящее время не применимы.
Часто задаваемые вопросы
Мегауретер – это наследственное заболевание?
В настоящее время учеными не доказана генетическая связь мегауретрера.
Всегда необходимо хирургическое лечение мегауретера?
Нет. Легкая степень мегауретера часто не требует оперативного вмешательства, особенно, новорожденным, потому что у значительного количества пациентов происходит дозревание и улучшение функции почек и мочеточников. Тем не менее, антибиотикопрофилактика должна проводиться за время наблюдения за такими больными.
Существует минимально-инвазивное хирургическое лечение?
Возможно стентирование и катетеризация мочеточника при обструтивном мегауретере, как временная процедура для улучшения дренажа почки. Но при этом лапароскопические методы в настоящее время не применяются в лечении мегауретера.
Существуют осложнения, если не применять лечение мегауретера?
Да. Они включают – образование камней мочеточника, инфицирование мочевыводящих путей, нарушение функционального состояния почек.
Статья носит информационный характер. При любых проблемах со здоровьем – не занимайтесь самодиагностикой и обратитесь к врачу!
В.А. Шадеркина – врач уролог, онколог, научный редактор Uroweb.ru. Председатель Ассоциации медицинских журналистов.
Источник: https://03uro.ru/uropedia/megaureter