Госпитализируют ли при пиелонефрите
Содержание
Пиелонефрит
Пиелонефрит – это неспецифическое инфекционное заболевание почек, вызываемое различными бактериями. Острая форма заболевания проявляется повышением температуры, симптомами интоксикации и болями в поясничной области.
Хронический пиелонефрит может протекать бессимптомно или сопровождаться слабостью, нарушением аппетита, учащением мочеиспускания и неинтенсивными болями в пояснице.
Диагноз выставляется на основании результатов лабораторных анализов (общий и биохимический анализы мочи, бакпосев), урографии и УЗИ почек. Лечение – антибактериальная терапия, иммуностимуляторы.
Пиелонефрит – широко распространенная патология. Пациенты, страдающие острым и хроническим пиелонефритом, составляют около 2/3 всех урологических больных. Болезнь может протекать в острой или хронической форме, поражать одну или обе почки.
Диагностику и лечение осуществляет специалист в сфере клинической урологии и нефрологии.
В случае отсутствия своевременной терапии пиелонефрит может привести к таким тяжелым осложнениям как почечная недостаточность, карбункулу или абсцессу почки, сепсису и бактериальному шоку.
Пиелонефрит
Заболевание может возникнуть в любом возрасте. Чаще пиелонефрит развивается:
- У детей в возрасте до 7 лет (вероятность появления пиелонефрита возрастает из-за особенностей анатомического развития.
- У молодых женщин в возрасте 18-30 лет (возникновение пиелонефрита связано с началом половой жизни, беременностью и родами).
- У пожилых мужчин (при обструкции мочевыводящих путей вследствие развития аденомы предстательной железы).
Любые органические или функциональные причины, препятствующие нормальному оттоку мочи, увеличивают вероятность развития патологии. Нередко пиелонефрит появляется у больных мочекаменной болезнью.
К неблагоприятным факторам, способствующим возникновению пиелонефрита, относится сахарный диабет, иммунные нарушения, хронические воспалительные болезни и частые переохлаждения.
В ряде случаев (обычно у женщин) пиелонефрит развивается после перенесенного острого цистита.
Бессимптомное течение нередко является причиной несвоевременной диагностики хронического пиелонефрита. Больные начинают получать лечение, когда функция почек уже нарушена. Поскольку патология очень часто возникает у пациентов, страдающих мочекаменной болезнью, таким больным необходимо специальная терапия даже при отсутствии симптоматики пиелонефрита.Для острого процесса характерно внезапное начало с резким повышением температуры до 39-40°С. Гипертермия сопровождается обильным потоотделением, потерей аппетита, выраженной слабостью, головной болью, иногда – тошнотой и рвотой.
Тупые боли в поясничной области различной интенсивности, чаще односторонние, появляются одновременно с повышением температуры.
Физикальное обследование выявляет болезненность при поколачивании в области поясницы (положительный симптом Пастернацкого).
Неосложненная форма острого пиелонефрита не вызывает нарушений мочеиспускания. Моча становится мутной или приобретает красноватый оттенок.
При лабораторном исследовании мочи выявляется бактериурия, незначительная протеинурия и микрогематурия. Для общего анализа крови характерен лейкоцитоз и повышение СОЭ.
Примерно в 30% случаев в биохимическом анализе крови отмечается повышение азотистых шлаков.
Хронический пиелонефрит
Хронический пиелонефрит нередко становится исходом недолеченной острой формы. Возможно развитие первичного хронического процесса. Иногда патология обнаруживается случайно при исследовании мочи.
Больные предъявляют жалобы на слабость, снижение аппетита, головные боли и учащенное мочеиспускание. Некоторых пациентов беспокоят тупые ноющие боли в поясничной области, усиливающиеся в холодную сырую погоду.
Симптомы, свидетельствующие об обострении, совпадают с клинической картиной острого процесса.
Двухсторонний острый пиелонефрит может стать причиной острой почечной недостаточности. К числу наиболее грозных осложнений следует отнести сепсис и бактериальный шок. В некоторых случаях острая форма заболевания осложняется паранефритом.
Возможно развитие апостеноматозного пиелонефрита (формирование множественных мелких гнойничков на поверхности почки и в ее корковом веществе), карбункула почки (нередко возникает вследствие слияния гнойничков, характеризуется наличием гнойно-воспалительного, некротического и ишемического процессов) абсцесса почки (расплавление почечной паренхимы) и некроза почечных сосочков.
Если лечение не проводится, наступает терминальная стадия гнойно-деструктивного острого процесса.
Развивается пионефроз, при котором почка полностью подвергается гнойному расплавлению и представляет собой очаг, состоящий из полостей, заполненных мочой, гноем и продуктами тканевого распада.При прогрессировании хронического двухстороннего пиелонефрита функция почек постепенно нарушается, что приводит к снижению удельного веса мочи, артериальной гипертензии и развитию хронической почечной недостаточности.
Постановка диагноза обычно не представляет затруднений для врача-уролога из-за наличия ярко выраженных клинических симптомов. В анамнезе часто отмечается наличие хронических заболеваний или недавно перенесенные острые гнойные процессы.
Клиническую картину формирует характерное сочетание выраженной гипертермии с болью в пояснице (чаще односторонней), болезненными мочеиспусканиями и изменениями мочи. Моча мутная или с красноватым оттенком, имеет выраженный зловонный запах.
В рамках диагностических мероприятий выполняются:
- Лабораторные исследования. Лабораторным подтверждением диагноза служит обнаружение в моче бактерий и небольших количеств белка. Для определения возбудителя проводят бакпосев мочи. О наличии острого воспаления свидетельствует лейкоцитоз и увеличение СОЭ в общем анализе крови. При помощи специальных тест-наборов проводится идентификация вызвавшей воспаление микрофлоры. Концентрационную способность почек оценивают при помощи пробы Зимницкого.
- Лучевая диагностика. В ходе обзорной урографии выявляется увеличение объема одной почки. Экскреторная урография свидетельствует о резком ограничении подвижности почки при проведении ортопробы. При апостематозном пиелонефрите отмечается снижение выделительной функции на стороне поражения (тень мочевыводящих путей появляется с запозданием или отсутствует). При карбункуле или абсцессе на экскреторной урограмме определяется выбухание контура почки, сдавление и деформация чашечек и лоханки. Диагностику структурных изменений почечной ткани при пиелонефрите проводят при помощи УЗИ почек. Для исключения мочекаменной болезни и анатомических аномалий выполняют КТ почек.
КТ ОБП и забрюшинного пространства. Эмфизематозный пиелонефрит, включения газа в чашечках.
Неосложненный острый процесс лечится консервативно в условиях стационара. Проводится антибактериальная терапия. Медикаменты подбираются с учетом чувствительности обнаруженных в моче бактерий. Для того, чтобы максимально быстро ликвидировать воспалительные явления, не допустив перехода пиелонефрита в гнойно-деструктивную форму, лечение начинают с самого эффективного препарата.
Проводится дезинтоксикационная терапия, коррекция иммунитета. При лихорадке назначается диета с пониженным содержанием белков, после нормализации температуры пациента переводят на полноценное питание с повышенным содержанием жидкости.
На первом этапе терапии вторичного острого пиелонефрита следует устранить препятствия, затрудняющие нормальный отток мочи: как правило, для этого производится установка мочеточникового катетера-стента.
Назначение антибактериальных препаратов при нарушенном пассаже мочи не дает желаемого эффекта и может привести к развитию серьезных осложнений.
Лечение хронического пиелонефрита
Осуществляется по тем же принципам, что и терапия острого процесса, но отличается большей длительностью и трудоемкостью. Терапевтическая программа предусматривает устранение причин, которые привели к затруднению оттока мочи или вызвали нарушения почечного кровообращения, антибактериальную терапию и нормализацию общего иммунитета.
При наличии препятствий необходимо восстановить нормальный пассаж мочи. Восстановление оттока мочи производится оперативно (нефропексия при нефроптозе, удаление камней из почек и мочевыводящих путей, удаление аденомы предстательной железы и т. д.).
Устранение препятствий, мешающих пассажу мочи, во многих случаях позволяет достичь стойкой длительной ремиссии. Антибактериальные препараты назначаются с учетом данных антибиотикограммы.
До определения чувствительности микроорганизмов проводится терапия антибактериальными препаратами широкого спектра действия.
Пациентам с хроническим пиелонефритом требуется длительная систематическая терапия сроком не менее года. Лечение начинают с непрерывного курса антибактериальной терапии продолжительностью 6-8 недель.Такая методика позволяет устранить гнойный процесс в почке без развития осложнений и образования рубцовой ткани. Если функция почек нарушена, требуется постоянный контроль фармакокинетики нефротоксичных антибактериальных препаратов.
Для коррекции иммунитета при необходимости применяют иммуностимуляторы и иммуномодуляторы. После достижения ремиссии назначают прерывистые курсы антибактериальной терапии.
В период ремиссии больным показано санаторно-курортное лечение (Джермук, Железноводск, Трускавец и др.). Следует помнить об обязательной преемственности терапии.
Начатое в стационаре антибактериальное лечение необходимо продолжать амбулаторно.
Назначаемая врачом санатория схема лечения должна включать в себя прием антибактериальных препаратов, рекомендуемых врачом, постоянно наблюдающим пациента. В качестве дополнительного метода лечения применяется фитотерапия.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_urology/pyelonephritis?PAGEN_2=3
Пиелонефрит при хронической почечной недостаточности: Симптомы, Показания к госпитализации, Лечение, Осложнения

Хроническая почечная недостаточность (ХПН) — это состояние, при котором происходит постепенное угнетение функций почек вследствие гибели нефронов почек. Такое сочетание, как пиелонефрит при ХПН по статистике составляет 80%, среди пациентов с хронической почечной недостаточностью.
Специалисты считают, что развитию недостаточности почек способствует длительное течение пиелонефрита. Вследствие затяжного воспалительного процесса, при отсутствии лечения или его неправильном назначении, происходит постепенная гибель нефронов, что приводит к хронической почечной недостаточности.
При пиелонефрите происходит поражение почек инфекционными возбудителями и при отсутствии лечебных мероприятий в дальнейшем, происходит поражение нефронов и их необратимые изменения, нарушается структура почки.
Все эти изменения приводят к тому, что поражённый орган не может нормально функционировать, что приводит к нарушению мочевыведения и постепенному отравлению всего организма продуктами распада.
ХПН при пиелонефрите является конечной стадией патологического процесса в почках.
Рис. — Изменения в почках при пиелонефрите
Симптомы
Очень часто пациенты с хроническим пиелонефритом не знают о том, что у них начинается почечная недостаточность. Развитие вторичных симптомов не проявляется яркой клинической симптоматикой, а схоже с теми симптомами, которые больные уже испытывают, и к ним добавляются некоторые изменения в состоянии:
- тошнота;
- головная боль;
- вялость;
- потеря аппетита;
- похудение.
Далее процесс гибели нефронов почек протекает с нарастанием симптомов, в которые включаются уже другие органы и системы организма.
Пищеварительная система
Пациенты отмечают неприятный запах изо рта, отсутствие аппетита, непереносимость мясных продуктов, потерю веса. Развиваются гастрит с повышенной кислотностью, язва желудка и 12-перстной кишки, могут быть желудочные кровотечения. Эти заболевания возникают по причине того, что происходит повышение кислотности из-за продуктов распада, накапливается мочевина и креатинин.
Сердце и сосуды
реагируют следующими симптомами:
- гипертоническая болезнь с кризами;
- отслойка сетчатки и ухудшение зрения;
- увеличение объёма левого желудочка;
- атеросклеротические изменения в сосудах и артериях;
- воспалительное поражение серозной оболочки сердца;
- кардиоваскулит.
Отмечаются частые переломы, остеопороз и остеомаляция. Кости становятся хрупкие и ломкие, потому как уменьшается содержание кальция. Из-за недостаточной выработки почками ферментов нарушается синтез витамина D, что влечёт за собой данные нарушения в костной системе.
Система кроветворения
проявляется такими нарушениями:
- геморрагический диатез и кровотечения;
- малокровие;
- слабость, бледность кожных покровов, плохой аппетит;
- сильное увеличение количества лейкоцитов со сдвигом формулы влево.
Показания к госпитализации
Симптомы, которые требуют госпитализации пациента в стационар:
- гипертонический криз на фоне ХПН, который плохо поддаётся коррекции;
- прогрессирование ХПН;
- нарушение уродинамики;
- необходимость дополнительных инструментальных исследований системы почек или других систем;
- необходимость консультации узких специалистов.
Лечение
- На начальном этапе лечения, проводится выявление возбудителя, который вызвал пиелонефрит. Соблюдение режима, который определяется в зависимости от тяжести состояния пациента, стадии заболевания, наличия сопутствующей симптоматики, степенью хронической почечной недостаточности. Пациентам рекомендовано избегать переохлаждения, любых физических нагрузок и соблюдение диетического питания.
- При вялом течении пиелонефрита при ХПН, стабильном артериальном давлении, при нормальной работе почек не требуется соблюдать сильных ограничений в режиме. При обострении, повышении температуры, уродинамических нарушениях требуется соблюдение постельного режима с разрешением посещения столовой и туалетной комнаты. Когда состояние пациента стабилизируется режим расширяют.
- Антибактериальная терапия назначается обязательно с учётом чувствительности возбудителя к антибиотику. На начальном этапе назначают антибиотики с широким спектром действия. Подбор дозировки антибактериального средства проводится с учётом степени ХПН и состояния почечной системы. Также специалист должен учитывать токсичное действие выбранного лекарственного средства на почки. При отсутствии положительной динамики на 3-4 день лечения препарат меняют.
- Нестероидные противовоспалительные средства (НПВС) применяют в лечении пиелонефрита с целью обезболивания и снижения температуры, противовоспалительного действия, повышают эффективность действия антибиотика. Наименее токсичным действием на почки обладает Вольтарен. Применяется в течение 1 месяца.
Также показано:
- Терапия, направленная на улучшение кровообращения в почке (Трентал, Курантил)
- Мочегонные средства (Лазикс, Фуросемид);
- Растительные сборы (Нефрофит, почечные чаи) обладают хорошим противовоспалительным действием, антисептическим и лёгким мочегонным эффектом. Используются, как вспомогательная терапия.
- Повышение сопротивляемости организма и иммунитета достигается за счёт назначения витаминных комплексов, адаптогенов (женьшень, лимонник китайский), иммуномодуляторов.
- Физиопроцедуры являются важной составляющей частью в комплексном подходе лечения пиелонефрита при ХПН. Применение электрофореза повышает эффективность проводимой антибиотикотерапии, усиливает кровообращение в почках, снимает спазм.
Помимо лечебных мероприятий, направленных на устранение воспалительного процесса в почках и поддержания её функций, по необходимости, проводят лечение органов и систем, вовлечённых в процесс.
Учитывая тот факт, что ХПН — это длительный процесс гибели нефронов, на конечном этапе развития заболевания, консервативное лечение может не приносить желаемого результата. В этом случае, прибегают к экстракорпоральному диализу — очищение организма от продуктов обмена и снижение интоксикации.
Осложнения
Пиелонефрит при ХПН, опасно ли это? Этот вопрос волнует множество пациентов у которых обнаружили данное заболевание.
Несвоевременное лечение пиелонефрита может вызвать ряд осложнений у пациентов с хронической почечной недостаточностью, а также следует учитывать, что проводимое лечение антибиотиками неблагоприятно влияет на состояние почек, тем самым усугубляя состояние пациентов.
Все эти моменты и вовлечение в процесс других органов и систем может вызвать серьёзные осложнения у пациентов с ХПН. Возможен летальный исход из-за нарушений жизненно важных органов и интоксикации организма из-за недостаточного функционирования почечной системы.
Заключение
Пациенты, которым диагностирована ХПН, должны максимально бережно относиться к своему организму, соблюдать все рекомендации специалиста, вовремя проходить обследования и профилактические мероприятия. При малейшем изменении состояния следует незамедлительно обратиться за помощью и своевременно начать лечебные мероприятия.
Автор
Пащенко Ольга Николаевна
Источник: https://uran.help/diseases/pyelonephritis/pri-hronicheskoj-pochechnoj-nedostatochnosti.html
Симптомы пиелонефрита
Характерно острое начало с лихорадкой, ознобами, одно- или двусторонней болью в пояснице. Симптомы болезни развиваются в течение нескольких часов или одних суток.
Нередко наблюдаются ложные позывы на мочеиспускание, болезненное и учащенное мочеиспускание, а также тошнота, рвота, сухость во рту. Иногда больные жалуются на разлитую боль в животе и понос.
На фоне общей слабости и недомогания возникает ускоренное сердцебиение, головная боль (преимущественно в лобной области), температура поднимается до 39-40С.
При обструктивном пиелонефрите воспалительному процессу, как правило, предшествует почечная колика – приступообразная боль в поясничной области. Она сопровождается головной болью, тошнотой, рвотой, ломотой в мышцах, костях и суставах.Развитие гнойных форм пиелонефрита усугубляет клиническую картину. Приступообразная боль в пояснице становится постоянной, сопровождается лихорадкой и ознобом.
Возникает напряжение мышц в поясничной области и мышц передней брюшной стенки на стороне поражения. Возникает обезвоживание, что меняет облик больного: черты его лица заостряются.
Столь тяжелое состояние может сопровождаться эйфорией – помутнением сознания.
Диагностика пиелонефрита
В последние годы, с появлением новых исследований, диагностика острого пиелонефрита заметно улучшилась.
Наиболее часто выполняется ультразвуковое исследование в сочетании эходопплерографией, что позволяет четко визуализировать кровоток в органах, в том числе в мелких сосудах. Нарушения кровообращения свидетельствуют о воспалительном процессе, и указывают местоположение ее очагов.
В случае тяжелого течения болезни или малой эффективности проводимой терапии применяется мультиспиральная компьютерная томография (МСКТ) с одновременным внутривенным введением контрастного вещества. Исследование позволяет установить причину и уровень возможной обструкции мочеточника, а также выявить зоны нарушенного кровообращения или очаги гнойной деструкции в пораженной почке.
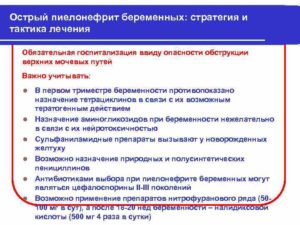
Для беременных рекомендуется магнитно-резонансная томография (МРТ), это исследование не обладает лучевым воздействием и полностью безопасно для матери и плода.
Лечение пиелонефрита
Острый пиелонефрит всегда требует госпитализации. В случае необструктивного пиелонефрита достаточно антибактериальной, инфузионной (внутривенного введения спецрастворов) и противовоспалительной терапии.
Антимикробная терапия продолжается в течение 10-14 сут.
При проникновение бактерий в ток крови (бактермии) внутривенное введение антимикробных средств продолжают в течение 7-10 сут, в отсутствие бактериемии – в течение 3-5 сут. Затем назначаются препараты для приема внутрь на 10-14 сут.
Лихорадка спадает через 39 часов после начала лечения, у 26% больных – спустя 48 часов и более. Если на фоне лечения лихорадка и бактериурия (инфекция в анализе мочи) сохраняются более 3 суток, снова выполняется УЗИ или проводится МСКТ для исключения абсцесса почки, обструкции или других органических изменений мочевых путей.
При обструктивном пиелонефрите терапия предваряется процедурой, позволяющей восстановить нормальный отток мочи из почки. Для этого с помощью эндоскопической манипуляции устанавливается катетер-стент (специальный внутренний дренаж), соединяющий соединяющий почку и мочевой пузырь. Затем выполняется лечение болезни, которая стала причиной пиелонефрита.
Метод внутреннего дренирования используется и в случае, если причиной атаки пиелонефрита стала беременность (увеличивающийся плод). Это абсолютно безболезненная процедура для женщины.Через мочеиспускательный канал и мочеточник, минуя мочевой пузырь, в почку проводится катетер-стент, обеспечивающий беспрепятственный ток мочи. Стент меняется раз в три месяца.
Опасность повторного воспаления полностью устраняется родоразрешением. Неделей позже стент из организма женщины удалятся.
Открытое оперативное вмешательство с последующим отведением мочи через трубочку в специальный пакет, применяется исключительно редко. Этот метод актуален при наиболее острых состояниях, когда воспаление привело к разрушению почечной ткани и возникла угроза септического состояния (заражения крови из-за проникновения инфекции в кровоток).
При правильном лечении первичный острый пиелонефрит у взрослых излечивается, не оставляя последствий. В клинике урологии Первого МГМУ накоплен большой опыт лечения острого пиелонефрита, что позволяет выполнять его лечение с высокой степенью эффективности.
Пиелонефрит
Источник: http://UrologyPro.ru/zabolevaniya/pochki-i-mochetochniki/pielonefrit


