Лихорадка при болезнях почек
Содержание
Проявления геморрагической лихорадки с почечным синдромом

29.08.2019
статьи: Геморрагическая лихорадка с почечным синдромом (ГЛПС, мышиная лихорадка) – заболевание, которое вызывает контакт с выделениями грызунов. Инфицирование происходит группой вирусов, принадлежащих к роду Hantavirus семейства Bunyaviridae.
Патогенез неизвестен, но по данным исследований установлено, что иммунные механизмы играют важную роль. Тяжелые формы ГЛПС регистрируют в странах Востока. Количество заболевших в Китае составляет примерно 100-250 тысяч в год. Мягкая форма чаще встречается в скандинавских странах Скандинавии.
Заболеть ГЛПС можно в течение года, но заболеваемость зависит от динамики популяции грызунов-носителей. Сезонные вспышки ГЛПС весной и осенью происходят из-за активного размножения мышей и связаны с увеличением контактов с грызунами на фоне садово-полевых работ.
Наиболее тяжелая форма геморрагической лихорадки с синдромом почечной недостаточности вызвана вирусом Хантаан (HTNV) в Азии. Пуумала – наиболее распространенный хантавирус, но заболевание протекает легче. Встречается в Европе, России, и Балканах. Вирус Dobrava инициирует более тяжелую форму ГЛПС.
Причины различий в клинической тяжести неизвестны. Смертность и заболеваемость варьируются от 5-15% в зависимости от патогенности штамма возбудителя.
Эпидемиология
Повышенная заболеваемость у мужчин обусловлена их более высокой активностью на открытом воздухе, что приводит к контакту с инфицированными грызунами.
Возраст
Геморрагическая лихорадка с синдромом почечной недостаточности обычно развивается у лиц старше 15 лет (20-60). У детей и подростков младше 15 лет болезнь является легкой и часто протекает в субклинической форме.
Причины
Вирусы рода Hantavirus (семейство Bunyaviridae) вызывают различные формы геморрагической лихорадки с синдромом почечной недостаточности. Тяжесть заболевания зависит от штамма вируса и географического распределения.
Хантавирусы, связанные с ГЛПС, включают вирус Хантаан (HTNV), Добрава / Белград (DOBV), Сеул (SEOV), Пуумала (PUUV) и Сааремаа (SAAV). • Корейская геморрагическая лихорадка – тяжелый тип болезни, наблюдаемый в Азии, вызван хантавирусом и передается зараженной полосатой полевой мышью A agrarius mouse.
• Балканская геморрагическая лихорадка, тяжелый тип, встречается в балканских странах, вызван вирусом Добрава, грызун — A flavicollis. • Легкая и умеренная форма геморрагической лихорадки с синдромом почечной недостаточности вызвана вирусом Сеула и передается зараженными грызунами рода Раттусратута и Rattusnovergicus.
• Умеренная форма геморрагической лихорадки с синдромом почечной недостаточности, наблюдаемая в Европе, вызвана вирусом Puumala и передается грызунами Clethrionomysglariolus. Вирус обычно попадает к человеку через вдыхание экскрементов зараженных животных (например, мочи, фекалий, слюны). Укус грызуна может также привести к инфицированию человека.
На сегодняшний день не существует подтверждения для передачи болезни между людьми. В группу риска входят лица, связанные с сельскохозяйственной деятельностью, военные (полевые учения), любители походов, дачники и пр.
Диагностика ГЛПС
Проживание в зонах обитания грызунов, вероятность контакта с продуктами их жизнедеятельности (например, уборка дачи после зимы), клиническая картина и лабораторные данные, включая положительный анализ крови на ГЛПС, позволяют поставить окончательный диагноз. Выполнение биопсии почек не является необходимой мерой.
Анализы при ГЛПС:
• ПЦР-тест;• ИФА в динамике;• ОАМ и ОАК;• проба Зимницкого;• суточная протеинурия;• мочевина, креатинин;• коагулогоамма;• показатели кислотно-основного состояния;
• электролиты крови и пр.
Инструментальная диагностика проводится по показаниям и включает:
• УЗИ почек;• ЭКГ;• ФГДС;• рентгенографию органов грудной клетки или КТ;
• МРТ и пр.
Симптомы и признаки ГЛПС
Клинические особенности при геморрагической лихорадке с синдромом почечной недостаточности состоят из триады: • повышение температурной реакции;• кровоизлияния; • почечная недостаточность.
К распространенным симптомам на начальном этапе заболевания относят: • низкое артериальное давление;• головную боль;• миалгию и костно-суставные боли;• озноб;• жажду;• абдоминальную и поясничную боль;
• диспепсию. Инкубационный период – 12-16 дней. У детей ГЛПС чаще протекает в субклинической форме и при тяжелом течении может осложниться гиповолемическим шоком. Период с момента инфицирования до клинических проявлений – 4-42 дня.
Стадии ГЛПС
Болезнь имеет 5 прогрессирующих стадий: • инкубационная;• фебрильная,• олигоурия;• полиурия;
• выздоравление. Только 1/3 пациентов проходит через все стадии.
Фебрильная стадия (лихорадка)
Фебрильная стадия типична для всех пациентов и продолжается 3-7 дней. Болезнь характеризуется резким повышением температуры до 40° C. Пациенты предъявляют жалобы на головную боль, озноб, боль в животе и пояснице, недомогание, снижение остроты зрения.
На фоне лихорадки появляется геморрагическая сыпь на грудной клетке, в подмышечных впадинах, шее. На слизистой мягкого неба визуализируются петехии. Субконъюнктивальное кровоизлияние отмечено у 30% пациентов. Брадикардия и пастозность лица встречаются достаточно часто. Тахикардия может указывать на предстоящий шок. С почечной недостаточностью и низким давлением сталкиваются 11% пациентов.
При тяжелом течении осложнением присоединяется острый живот на фоне пареза кишечника. Повышенный уровень амилазы и липазы в сыворотке крови, в сочетании с острой болью в животе, указывает на острый панкреатит. Диагноз можно подтвердить при компьютерной томографии поджелудочной железы, которая показывает отек самого органа и окружающих тканей.
У пациентов могут быть судороги или бесцельные движения.
Изменения в анализах:
• повышенный уровень гематокрита, вызванный гемоконцентрацией;• тромбоцитопения (определяет прогноз и тяжесть почечной недостаточности);• нормальное количество лейкоцитов или лейкоцитоз с атипичными лимфоцитами;
• нарушения в работе свертывающей системы крови (удлинение времени свертывания и пр.). В моче временная протеинурия (как правило, разрешается в течение 2 недель) и микрогематурия.
Стадия олигоурии
Олигурическая стадия происходит у 65% пациентов и длится около 3-6 дней. Для нее характерно острое поражение почек, характеризующееся резким снижением выработки мочи, гипертонией, склонностью к кровотечениям, вызванной уремией, отеками.
На этом этапе мочевина и сывороточный креатинин крови достигают наивысшего уровня. Гипонатриемия, гиперфосфатемия и гиперкалиемия также могут возникать во время олигурической фазы. Серьезное осложнение при неадекватной терапии – отек легких.
На данной стадии уровень тромбоцитов возвращается к норме.
Стадия полиурии
Выделение большого количества мочи обычно происходит в течение 2-3 недель. Суточный диурез составляет 3-6 литров, симптомы предыдущих стадий исчезают. На данном этапе может возникнуть обезвоживание, если инфузионная терапия недостаточна.
Стадия восстановления
Реконвалесценция продолжается до 3-6 месяцев. Клиническое выздоровление обычно начинается в середине второй недели с постепенным разрешением симптомов и азотемии.
Важно! Концентрационная способность почечных канальцев восстанавливается в течение многих месяцев, поэтому необходимо соблюдать все рекомендации врача и сдавать анализы.
Жалобы пациентов на стадии выздоровления: • слабость;• утомляемость;• мышечные боли;
• снижение аппетита. Во время выздоровления постепенно восстанавливается привычная масса тела.
Лечение
Терапия зависит от стадии заболевания, уровня дегидратации и состояния гемодинамики. Самый важный шаг в лечении геморрагической лихорадки с почечным синдромом – поддержание гемодинамики пациента и регидратация. Во время активной стадии болезни жизненно необходимо восполнение баланса жидкости и электролитов.
Показания к различным лекарствам основаны на клинике в разные стадии заболевания. При шоковом состоянии используют препараты, повышающие давление и внутривенно вводят альбумин. Чрезмерная инфузионная терапия может привести к экстравазации, состоянию, когда стенки капилляров начинают пропускать кровь.
Во время олигоурической стадии показаны диуретики (Фуросемид), в случае неэффективности – проведение заместительной почечной терапии, особенно, если есть перегрузка жидкостью, гиперкалиемия и ацидоз. Если повышено артериальное давление, используют гипотензивные препараты. Антибиотики показаны только при подозрении на вторичное инфицирование.
При кровотечении переливают кровь и ее компоненты и назначают антагонисты Н 2 –рецепторов. В случае диссеминированной внутрисосудистой коагуляции вводят свежую плазму или плазмозаменители.
Диета
Рекомендуется питание с низким содержанием натрия и с ограничением жидкости во время олигурической фазы. В период полиурии потребление жидкости свободное.
Из рациона исключают все острые, кислые, копченые, соленые продукты. Пищу готовят с щадящей термической обработкой. Питание – частое, дробное, малыми порциями.
Дальнейшая амбулаторная помощь
Восстановление обычно начинается с 10-11 дня. Период ранней реконвалесценции может продолжаться от нескольких суток до нескольких недель, поэтому необходим тщательный контроль электролитных нарушений и признаков обезвоживания. Фаза выздоровления длится 3-6 месяцев.
Гломерулярные повреждения, как правило, проходят, и концентрационная способность почечных канальцев постепенно улучшается. Последующее наблюдение проводят еженедельно, пока состояние не нормализуется. В последующем анализы контролируют 1 раз в месяц, так как у некоторых пациентов сохраняется протеинурия и повышенное артериальное давление.
У 10-12 % пациентов может развиться пиелонефрит (при присоединении бактериальной флоры), нефросклероз, поэтому наблюдение нефролога обязательно.
Профилактические мероприятия при ГЛПС
Поведение человека может увеличить заболеваемость, поэтому основные превентивные меры включают следующее: • Правильное хранение пищи и борьба с грызунами.• Соблюдение мер предосторожности во время проведения садово-полевых работ, в походах, сборах и пр.• Избегание кемпинга в полях, засаженных зерновыми культурами.
• Хранение соломы вдали от жилища. Разработка недорогой, безопасной, эффективной и многовалентной вакцины против этой группы вирусов могла бы стать лучшей формой профилактики в эндемичных регионах.
Однако высокое генетическое и антигенное разнообразие патогенных хантавирусов в сочетании со спорадическим характером вспышек заболеваний создают серьезные проблемы для разработки эффективных профилактических вакцин.
Осложнения геморрагической лихорадки с почечным синдромом
ГЛПС в редких случаях может привести к развитию следующих состояний: • забрюшинное кровотечение:• кровоизлияние в ткани внутренних органов;• желудочно-кишечное кровотечение;• отек легких;• гипопитуитаризм;
• дисфункция гипофиза на фоне атрофии передней доли.
ГЛПС является самоограничивающейся болезнью, и большинство пациентов восстанавливается без осложнений; однако у некоторых людей могут сохраняться симптомы неблагополучия со стороны нервной системы и почек.
Нарушение реабсорбции натрия наблюдается через 12 месяцев после болезни, вызывая его повышенную экскрецию с мочой. В ряде случаев диагностируют гиперкальциурию и гиперфосфатурию.
Приблизительно у 1 из 10 взрослых с терминальной стадией почечной недостаточности в крови присутствуют специфичные к хантавирусу антитела.Источник:
Геморрагическая лихорадка с почечным синдромом (ГЛПС)
Геморрагическая лихорадка с почечным синдромом (ГЛПС) – вирусное зоонозное (источник инфекции — животное) заболевание, распространенное на определенных территориях, характеризующееся острым началом, поражением сосудов, развитием геморрагического синдрома, нарушениями гемодинамики и тяжелым поражением почек с возможным появлением острой почечной недостаточности.
Источник: https://dp3.ru/sosudy/proyavleniya-gemorragicheskoj-lihoradki-s-pochechnym-sindromom.html
Лихорадка при воспалении почек

Повышение температуры отмечается у больных с заболеваниями почек. Особенно это характерно для острого пиелонефрита, который характеризуется тяжелым общим состоянием, симптомами интоксикации, высокой лихорадкой неправильного типа, ознобом, тупыми болями в области поясницы.
При распространении воспаления на мочевой пузырь и уретру возникают болезненные позывы на мочеиспускание и рези при мочеиспускании. Источником длительной лихорадки может быть урологическая гнойная инфекций (абсцессы и карбункулы почек, паранефрит, нефрит). Характерные изменения в моче в таких случаях могут отсутствовать или быть слабовыраженными.
Системная красная волчанка характеризуется неуклонным прогрессированием процесса, иногда довольно длительными ремиссиями. В остром периоде всегда имеется лихорадка неправильного типа, иногда принимающая гектический характер с ознобами и профузным потом. Характерны дистрофии, поражение кожи, суставов, различных органов и систем.
Следует отметить, что диффузные заболевания соединительной ткани и системные васкулиты сравнительно редко проявляются изолированной лихорадочной реакцией. Обычно они проявляются характерным поражением кожи, суставов, внутренних органов.
В основном лихорадки могут встречаться при различных васкулитах, нередко их локализованных формах (височный артериит, поражение крупных ветвей дуги аорты).
В начальном периоде таких заболеваний появляется лихорадка, которая сопровождается болями в мышцах, суставах, похуданием, затем появляются локализованные головные боли, обнаруживается утолщение и уплотнение височной артерии. Васкулит чаще встречается у лиц пожилого возраста.
Наиболее частыми разновидностями данного воспаления являются такие патологии, как: мочекаменная болезнь, гломерулонефрит, пиелонефрит. Воспаление почек каждого типа имеет свою специфику.
Основными симптомами болезни являются
Однако прежде чем воспаление приобретает острую форму оно проходит скрытый период, который может длиться от 1 до 3 недель, во время которого нет никаких ярко выраженных симптомов заболевания.
Далее начинают возникать незначительные болезненные ощущения в области поясницы, слабость и небольшой подъем температуры. В некоторых случаях к общей картине могут добавляться озноб и лихорадка. Хроническая форма заболевания имеет периоды обострения и затишья.
По своим проявлениям хроническое воспаление напоминает острое. Однако периоды обострения обычно протекают в более легкой форме.
Нефрит – достаточно серьезное и неприятное заболевание, развивающееся в течение короткого времени после попадания инфекционного агента в мочевыделительную сферу, с бактериальным поражением чашечно-лоханочной системы почек, почечных канальцев, клубочков и кровеносной системы.
Также появлению почечного воспаления может способствовать наличие сахарного диабета или различных хронических воспалительных состояний в организме.
- поясничная боль, иногда с одной стороны;
- расстройства мочевыделительной функции;
- синдром общей интоксикации организма;
- помутнение мочи.
Симптомы могут отличаться в зависимости от стадии и варианта течения заболевания.
Первые признаки воспаления почек
Одними из первичных признаков воспалений почек могут быть тянущие или давящие нарастающие боли в поясничной зоне. Зачастую эту боль путают с проявлением радикулита или люмбаго. Идентифицировать природу боли можно при помощи перкуссионного метода.Наряду с болью происходит нарастание симптомов повсеместной интоксикации организма: это скачки температуры, озноб, нарушения мочеиспускания. тошнота, слабость, головокружение. Могут появляться отеки лица, либо повсеместная отечность тела, пропадает аппетит. Иногда наблюдается резкое повышение артериального давления, головная боль, чрезмерное потоотделение.К сожалению, часто подобное развитие заболевания многие принимают за признаки обыкновенной простуды или симптомы респираторной инфекции, при этом не обращаясь к доктору и пытаясь вылечить болезнь самостоятельно. В бытовых условиях симптомы могут быть устранены, однако невылеченное воспаление остается. В дальнейшем клиническая симптоматика может проявиться с новой силой, течение заболевания может осложниться другими патологическими процессами, лечить такое состояние станет значительно труднее.
Температура при воспалении почек
Как известно, нормальная температура человеческого тела 36,6 С. Такая температура наиболее комфортна для протекания жизненно важных реакций и поддержки нормальных показателей биохимии крови. В большинстве случаев гипертермия – это попытка организма защититься от каких-либо нежелательных процессов, протекающих в нем. Ими могут быть внедрение чужеродных бактерий или вирусов, развитие воспалительных изменений, воздействие внешних факторов.При патологии инфекционного генеза в мочевыделительной системе и почках может отмечаться превышение нормальной температуры тела, начиная от субфебрильной до более высоких показателей в зависимости от стадии и тяжести процесса.При хронической форме нефрита температура чаще субфебрильная (в пределах 37-37,5 °С). Острое течение воспалительного поражения почек выдает себя лихорадочным состоянием со стремительным скачком температуры тела до 39 °С. Лихорадка может сопровождаться усилением потливости, ощущением озноба, головокружением, интенсивной головной болью.Источник: http://ilive.com.ua/health/vospalenie-pochek_80969i15945.htmlНикто не станет спорить с тем, что пока мы живем с родителями, почти у всех сохраняется хорошее здоровье. По какой-то загадочной причине мы реже болеем, словно все заболевания обходят стороной. Но стоит нам вступить на самостоятельный путь и со временем появляются “букеты” болезней. Это объясняется просто: мама — неусыпный страж нашего здоровья, следила за каждым шагом. Может нас и раздражали постоянные замечания и теплые штанишки, когда на улице “тепло”, как нам казалось, но именно это берегло каждого от такого грозного заболевания как воспаление почек.Человек, даже в наш развитый век, еще не понимает, что организм — это не сборка отдельных органов, которые работают самостоятельно. Это единая, целостная система, где стоит выпасть одной детали, и весь огромный механизм выйдет из строя. Очень многие не обращают внимания на то, что кишечник работает нестабильно, если расстройство или запоры редкие. Человек легкомысленно полагает, что он что-то не то съел или кишечник сам по себе капризничает. Однако это далеко от истины, поскольку роль кишечника слишком важна, поэтому его реакция — уже признак заболеваний.Принято считать, что симптомы воспаления почек появляются только у людей, кто имеет в анамнезе пиелонефриты любой формы, гломерулонефриты. Однако кишечные инфекции относятся к главным причинам, которые провоцируют воспаление почечных лоханок. Чаще всего встречается воспалительный процесс, вызванный кишечной палочкой, намного реже — стафилококками.Большой процент больных — женщины и этому есть простое объяснение: гинекологические заболевания часто дают осложнения на мочевую систему. Причины частых воспалений в халатном отношении к самой себе: короткие юбки в холодную погоду, тонкие колготочки, неподходящая обувь. Достаточно немного подмерзнуть ногам и цистит не замедлит с появлением. Частые уретриты, циститы также могут спровоцировать мощное воспаление в почках. Нельзя также забывать, что мочевая система не существует как отдельная, она тесно взаимодействует с половой.В некоторых случаях цистит или уретрит может спровоцировать инфекция. Нелеченые формы этих заболеваний могут давать осложнение на почки, вызывать более тяжелые последствия. Важно понимать, что почки крайне остро реагируют на холод, даже легкое переохлаждение может дать серьезные последствия.Беременность, восстановительный период после операций также может стать причиной воспалительных процессов. При беременности обострение хронических заболеваний встречается намного чаще. В других случаях первоисточник кроется в простатитах, наличии мочекаменного заболевания.У взрослых, как и у детей, воспаление почек может быть хроническим и острым. Поэтому необходимо знать симптомы, чтобы уметь своевременно оказать помощь.
Признаки воспаления в почках
Острая форма имеет более яркие симптомы, которые необходимо отличать от других вероятных заболеваний. При сильном воспалении у больного поднимается высокая температура, начинается озноб и лихорадка. Отметим, что температура может держаться длительно, эпизодически снижаясь и снова поднимаясь. Она может доходить до критической отметки: 40-41 градус. Такую температуру может давать не каждый орган, поэтому ели в наличии нет признаков гриппа или пневмонии, то логично предположить почечное обострение.Пациент жалуется на частые позывы к моче, чувствует боль при самом мочеиспускании. Нужно обратить внимание на количество отделяемой мочи и внешний ее вид. У больных, кого мучают почки, моча мутная, с примесью осадка. Человек может ходить часто “по-маленькому”, но количество может быть как обильным, так и ничтожным. Здесь важно понимать, что если наблюдается серьезное нарушение оттока мочи или ее очень мало, то необходимо вызывать “неотложную помощь” немедленно.Воспаление может провоцироваться наличием камней в почках или мочевом пузыре. Нередко в протоках мочевыделительной системы, в результате обострения воспаления, камни закупоривают выход моче. Это состояние крайне опасное для жизни больного.Пациенты испытывают сильную боль, отдающую в мышцы и поясницу, он чувствует сильное напряжение в передней части брюшины. Может появиться тошнота в сопровождении рвоты, которая не облегчает состояние. Головные боли, спутанность мыслей, бред.Хроническая форма проявляется не так очевидно и от этого считается более опасной. Больной может не связать воедино все признаки, считать их проявление других болезней. У больных с хроническим воспалением почек температуры может подниматься внезапно, может падать самостоятельно. При этом она может быть высокой, а может быть и низкой — 37 градусов. Хроническая форма вызывает изменение, в общем, состояние здоровья больного. Он чувствует непонятную усталость, быструю утомляемость, головокружения, признаки анорексии.В такой форме воспаление проявляется частыми позывами к моче, особенно ночами. Больной может вставать несколько раз, при этом объем мочи будет значительным. Появляется чувство неясного дискомфорта в спине, временами тупые боли в пояснице. Пациент может жаловаться на болезненность при мочеиспускании, повышение давления. Может быть, эпизодическая тошнота или рвота, которая не обусловлена ничем иным.
Лечение воспаления почек
Симптомы воспаления почек могут говорить о наличии такого заболевания как МКБ. Первые усилия специалистов направлены на купирование болевого синдрома у больного и установление первопричины. Если причина в камнях, то назначаются процедуры, которые могут помочь облегчить состояние и восстановить естественный пассаж мочи.В целом, лечение назначается исходя из особенностей заболевания и строения организма. Могут быть целесообразны мочегонные препараты, антибиотики. Однако применение антибиотиков у детей может вызывать возмущения организма и оказывать негативное воздействие на организм в целом. Поэтому требуется тщательное обследование специалистами и постоянное наблюдение. Применение антибиотиков может провоцировать кишечные расстройства и дисфункцию органа, поэтому пить препараты возможно только вкупе с пробиотиками.Общее для любого воспаления — это обеспечение правильного питания и обильное питье. При беременности следует согласовать свое питание не только с нефрологом, но и с наблюдающим гинекологом. Если есть отечность, то питье нужно ограничить, дозу жидкости определит специалист.Если у больного отеков нет или она малозначительна, то диета не будет сильно строгой. Желательно питаться растительной пищей, больше есть арбузов и дынь. При лечении воспаления почек важно устранить первопричину, которая стала толчком для развития процесса. Способы народной медицины могут помочь, однако до этого, нужно точно знать какое именно заболевание стало источником и насколько целесообразно сочетание народных способов с традиционным лечением.Последнии публикации на сайте:Источник: http://ovle.ru/pochki/vospalenie.php
Нефрит и температура
Источник: http://stranacom.ru/article_2110/
Что такое геморрагическая лихорадка с почечным синдромом?
Геморрагическая лихорадка с почечным синдромом относится к вирусным заболеваниям, вызванным буньявирусом, который поражает сосудистую систему изнутри.
За счет того, что патогенные микроорганизмы, белки и продукты распада вируса выводятся из организма почками и мочевыводящей системой, возникает острая почечная недостаточность. Геморрагической лихорадкой болеют люди средней полосы России, южные страны, Кавказ.
Это обусловлено тем, что переносчиками вируса являются грызуны, которые обитают в этих регионах, имея отличные условия для жизни и размножения.
- Причины
- Симптоматика
- Стадии развития
- Лечение
- Прогнозы и профилактика
Симптоматика
Геморрагическая лихорадка симптомы имеет ярко выраженные за счет того, что иммунная система мгновенно реагирует на вирус в организме. Симптомы геморрагической лихорадки возникают после непосредственного контакта с верхними дыхательными путями и кожными покровами с больными грызунами и продуктами их жизнедеятельности.
Среди самых первых симптомов, возникающих у человека, которые отличают геморрагическую лихорадку с почечным синдромом от ОРВИ и ОРЗ, являются:
- признаки интоксикации организма;
- повышение температуры тела, головная боль и ломота в пояснично-крестцовом отделе позвоночника;
- состояние заторможенности с усталостью глаз, туманом в глазах, потерей остроты зрения;
- отечность лица и шеи с болью в голе;
- язык покрывается густым белым налетом;
- артериальное давление падает.
Все симптомы появляются моментально, человек теряется в догадках, и поэтому часто признаки геморрагической лихорадки путают с обычным простудным заболеванием. Первые симптомы заболевания начинают со временем исчезать, но состояние человека не улучшается, а наоборот, появляются новые симптомы, которые свидетельствуют о развитии стадий геморрагической лихорадки, которых выделяют 5.
Стадии развития
Развитие ГЛПС стадийное, с момента инфицирования организма вирусом до появления явных симптомов заболевания проходит некоторый период времени. Это обусловлено индивидуальной реакцией иммунной системы организма на инородные микроорганизмы, попадающие в организм человека вместе с вирусом геморрагической лихорадки.
С момента попадания вируса в организм человека и до момента нарушений в работе органов и систем путем воздействия на них вируса, выделяют несколько стадий:
- стадия заражения;
- начальная стадия;
- олигоанурическая стадия;
- стадия реконвалесценции;
- поздняя реконвалесценция.
Стадия заражения длится до 1 месяца, в этот период появляются такие симптомы, как повышение температуры тела, которое влечет за собою вышеперечисленные симптомы лихорадки с почечным синдромом. В этот период вирус лихорадки только распространяется в организме человека, еще не поражая сосудистую систему.
На начальной стадии симптомы усугубляются, ухудшается общее состояние, появляется отечность лица и шеи, повышается температура тела, сильные головные боли, интоксикация организма с тошнотой и рвотой. В этот период вирус проникает в структуру РНК и начинает поражать ткани, образовывая белковые соединения тканей вируса.
Олигоанурическая стадия сопровождается уменьшением температуры тела, слабостью, остальные симптомы также при сутствуют. В этот период наблюдается угнетение мочевыводящей системы и развивается почечная недостаточность. Сокращается количество выделяемой мочи, что обусловлено опущением вируса в мочевыводящую систему и ее поражение.
На этой стадии у человека проявляется сыпь на теле, которую можно заметить на нижних конечностях, в области груди, шеи, подмышечных впадин. Сыпь выглядит как мелкие кровяные капли.Эта стадия очень опасна, возникает риск желудочно-кишечных кровотечений, кровотечений из носа. Краснеют склеры глаз.
Со временем улучшается отход мочи, аномально увеличиваются объемы выделяемой жидкости до 8-10 л за сутки, затем стабилизируются.
Страдают органы и системы:
- в головном мозге происходят малые кровоизлияния;
- в кишечнике и в пищеварительной системе образуются кровоточащие язвы;
- ослабевают стенки сосудов во всем организме.
Стадия реконвалесценции и поздней реконвалесценции характеризуется нарушениями в работе органов и систем организма после перенесения заболевания. Это, как правило, осложнения после болезни и проявление ее остаточных симптомов, которые сказываются на работе сердечно-сосудистой, нервной и мочевыводящей систем.
Человек страдает гипотонией, нервными расстройствами, беспокоят боли в пояснице, наблюдаются диуретические нарушения. Моча может плохо отходить или, наоборот, наблюдается увеличение суточной дозы мочи.
В этот период человек чувствует слабость, отсутствие аппетита, низкую физическую активность.
Длительность каждой стадии протекания геморрагической лихорадки с почечным синдромом индивидуальна в каждом клиническом случае.
Прогнозы и профилактика
Геморрагическая лихорадка с почечным синдромом успешно поддается лечению в начальной стадии развития.
Но, при адекватном и правильном подходе в лечении, даже на поздней стадии имеется положительная динамика выздоровления, несмотря на 1-8% случаев с летальным исходом.
Полное выздоровление после перенесенного заболевания не гарантировано, так как лечение предусматривает реабилитационный период:
- поддерживающая терапия сердечно-сосудистой системы;
- лечение артериальной гипертензии и стабилизация артериального давления медикаментозными препаратами;
- лечение хронического пиелонефрита, цистита.
После стационарного лечения пациенту дается больничный лист для полной реабилитации. Дети освобождаются от профилактических прививок сроком на 12 месяцев. Взрослым противопоказан интенсивный труд, полевые работы, занятия активными видами спорта.
Пациент определяется на диспансерный учет и проходит ежеквартальный осмотр у уролога, нефролога, инфекциониста.
Профилактические мероприятия против геморрагической лихорадки с почечным синдромом еще не определены медиками. От вируса не существует вакцины.
Из препаратов, способствующих снижению риска заболеваемости и повышению защитных сил организма, выделяют Йодантипирин, который принимается по определенной схеме, назначенной доктором.
Основная профилактика по распространению и рецидивированию заболевания – это уничтожение грызунов механическими и ядохимикатными средствами с целью недопущения грызунов в домах, хозяйственных постройках, на прилегающим к домам территориях.Болезнь настолько опасна, что может заканчиваться летальным исходом.
Поэтому, обнаружив симптомы болезни, стоит незамедлительно обращаться в лечебное учреждение за квалифицированной помощью. По мнению специалистов, переболевший человек имеет иммунитет и повторно геморрагической лихорадкой с почечным синдромом болеть не будет.
Источник: https://apochki.com/drugie-bolezni/gemorragicheskaya-lixoradka-s-pochechnym-sindromom.html
Геморрагическая лихорадка с почечным синдромом: симптомы

Одним из тяжелых вирусных современных заболеваний, передающихся зоонозно (передача через животных), является геморрагическая лихорадка с почечным синдромом (ГЛПС). Патология представляет собой крайне тяжелое состояние для пациента со сложным клиническим течением.
При этом поражаются сосуды в организме человека и в частности почки. Некомпетентное лечение такого заболевания способно привести к серьезной почечной недостаточности.
Именно поэтому геморрагическая лихорадка с почечным синдромом требует серьезного врачебного вмешательства и длительного лечения с последующим восстановительным периодом.
Важно: уровень заболеваемости ГЛПС в России составляет в среднем от 8 чел/100 тыс. населения. При этом самыми очаговыми регионами являются Самарская и Ульяновская области, Татарстан, Удмуртия и Башкирия.
Немного статистики
Одним из тяжелых вирусных современных заболеваний, передающихся зоонозно (передача через животных), является геморрагическая лихорадка с почечным синдромом
Геморрагическая лихорадка с почечным синдромом делится на два типа:
- Тип I — восточный. В частности вирус имеет широкое распространение на Дальнем Востоке. Переносчиком инфекции является мышь-полёвка. Этот тип вируса склонен видоизменяться и в 10-20% случаев приводит к летальному исходу.
- Тип II — западный. Здесь вирус распространен исключительно на Европейской части нашей страны. Переносчиком является рыжая полёвка. Этот тип инфекции более лёгкий и приводит к возможным летальным исходам лишь в 2% случаев.
Помимо этих данных о вирусе известно, что:
- В большинстве случаев (80%) болеют люди в возрасте от 18 до 55 лет.
- 90% всех пациентов составляют мужчины.
- Вирус несет исключительно спорадическую заболеваемость, однако изредка могут отмечаться и вспышки (10-25 человек).
- В редких случаях возможны более крупные массовые эпидемии с поражением 30-100 человек.
Статистический прогноз после перенесенного ГЛПС выглядит таким образом:
- Выздоровление — 80-92% случаев;
- Летальный исход — до 8%;
- Развитие артериальной гипертензии — 30%;
- Хронические почечные болезни (в частности пиелонефрит) — 18-20%;
- Интенсивный рост соединительной почечной ткани в местах произошедших почечных кровоизлияний (интерстициальный нефросклероз) — 15%.
Важно: перенесенный вирус даёт пожизненный иммунитет.
Причины развития и переноса вируса
Известно, что геморрагическая лихорадка с почечным синдромом переносится мышью-полёвкой
Известно, что геморрагическая лихорадка с почечным синдромом переносится мышью-полёвкой. При этом, как утверждает микробиология, вирус может попасть в организм человека разными путями:
- Воздушно-капельным. Через вдыхание микрочастиц испражнений потенциально опасных грызунов-переносчиков.
- Контактный. Прямой контакт кожи при наличии открытых ран на ней с загрязненными фекалиями грызунов элементами (сено, подстилки, корм и пр.).
- Фекально-оральный. В этом случае источник вируса попадает в рот потенциального пациента с зараженными продуктами, на которых возможно остались фекалии грызуна-переносчика.
Важно: чаще всего заражаются вирусом в осенне-зимний период. При этом стоит знать, что человек очень восприимчив к этому заболеванию. Причём заразиться можно как в лесу/поле/саду/огороде, так и в лагерях детского отдыха, санаториях или дома.
Патогенез заболевания
Если вирус растёт и размножается, то через несколько часов он попадает в кровь
Геморрагическая лихорадка с почечным синдромом имеет следующее течение:
- Сначала вирус попадает в организм одним из перечисленных выше способов.
- Там при сильном иммунитете клетки вируса или гибнут, или начинают размножение.
- Если вирус растёт и размножается, то через несколько часов он попадает в кровь. У пациента развивается токсический синдром в виде рвоты и тошноты, резких болей в животе.
- Позже вирус локализуется на стенках сосудов, что и приводит к геморрагическому синдрому.
- Выводится возбудитель геморрагической лихорадки с почечным синдромом через мочевыделительную систему, отсюда и страдают почки. Такой период длится до 9 дней.
- Затем начинается обратный процесс. То есть все места кровоизлияний постепенно рассасываются, отёк почек сходит, эвакуация мочи восстанавливается. Такая стадия длится до 30 дней.
Важно: полное восстановление организма человека может занимать 1-3 года.
Симптоматика болезни
При начальной стадии характерны резкое повышение температуры тела до отметки 39-40 градусов
Клиническая картина вируса ГЛПС очень сложная и выматывает как самого пациента, так и его близких. При этом геморрагической лихорадке с почечным синдромом симптомы присущи разные в зависимости от стадии патологии. Так, почечная лихорадка может иметь следующие признаки при таких стадиях:
- Продромальная стадия. Этот период предшествует началу развития вируса. У больного отмечаются слабость, горловое першение, апатия, утомляемость, отчетливая боль в конечностях.
- Начальная стадия. Здесь характерны резкое повышение температуры тела до отметки 39-40 градусов, озноб, слабость. Больного лихорадит до 6-8 дней, при этом повышение температуры приходится на утренние и дневные часы. Также у больного отмечается расстройство сна, заторможенность, резкая реакция на яркий свет, болезненность при движении глазного яблока. Позднее отмечается кровоизлияние глазных яблок, снижение зрения. Кожа больного в области лица и верхней части туловища становится отечной, покрасневшей, сухой и горячей. На языке белый налёт. Больной уже на этом этапе может ощущать боль в области почек/поясницы. В особо тяжелых случаях пациент может терять сознание, пребывать в состоянии токсического шока.
- Олигурическая стадия. На этом этапе налицо почечная недостаточность. Для такого состояние характерны снижение суточного объема мочи и постоянная выматывающая боль в поясничной области, а также в области желудка и живота. Возможна рвота. Температура падает. На груди, плечах и в подмышечных впадинах появляется геморрагическая сыпь в виде мелких точек, расположенных полосами. Также отмечаются весьма кардинальные скачки давления от высокого к кардинально низкому и наоборот. При этом сердечный тон будет приглушенным. Почти половина больных испытывают диарею с примесью крови и рвотный рефлекс даже от глотка жидкости. Помимо этого в расстройство приходит и нервная система. Отмечаются бред, галлюцинации, потеря сознания и др.
Важно: в особо тяжелых случаях у больного развивается желудочное или носовое кровотечение. При этом именно на олигурической стадии у больного может развиться острая почечная или надпочечниковая недостаточность.
- Полиурическая стадия. На этом этапе эвакуация мочи возобновляется. Больной может выделять её до 10 литров в течение суток. При этом удельный вес мочи чрезмерно низок. На фоне восстановленного оттока мочи выравниваются лабораторные показатели функций почек. Уже на 21-25 день суточный объем мочи больного стабилизируется и приходит в норму.
- Стадия реконвалесценции. То есть длительный восстановительный период (1-3 года), в течение которого могут проявляться такие остаточные симптомы как общая утомляемость и снижение аппетита, головокружения, зуд кожи и жажда, снижение либидо (импотенция), чувствительность рук и ног, болезненность в области поясницы, увеличение объема суточной мочи до 5 литров при интенсивном ночном мочеиспускании.
При проявлении первых тревожных симптомов и при подозрении на отравление фекалиями грызунов больному необходима срочная госпитализация
Важно: при проявлении первых тревожных симптомов и при подозрении на отравление фекалиями грызунов больному необходима срочная госпитализация.
Диагностика вируса
Для постановки точного диагноза учитывают в первую очередь возможность нахождения пациента в природных очагах вируса (сезонные работы/отдых в лагере и пр.).
В дополнение проводят микробиологический анализ крови на выявление антител класса IgM и G.
Закрепляют предполагаемый диагноз проведением УЗИ почек, при котором отмечают паренхимный отёк, изменения паренхимы, застой крови в венах мозгового и коркового почечного вещества.
Лечение патологии
При ГЛПС рекомендована диета, как правило, это стол №4, который подразумевает дробное питание негорячей и мягкой пищей
Лечат ГЛПС комплексно, применяя различные мероприятия. В основном же тактика лечения выглядит так:
- Создание режима. Подразумевает обязательную госпитализацию больного в лежачем положении и без тряски. При этом пациенту показан строго постельный режим от 1,5 до 4 недель в зависимости от тяжести течения болезни.
- Соблюдение диеты. Как правило, это стол №4, который подразумевает дробное питание негорячей и мягкой пищей. Соль и белок не исключают.
- Поддержание питьевого режима. Воду, морсы и компоты можно пить в достаточном объеме по рекомендации врача.
- Регулярная санация полости рта. Позволяет предотвратить осложнения от оставшихся клеток вируса.
- Обязательное ежедневное опорожнение кишечника. Способствует скорому очищению от вируса.
- Инфузионные процедуры. Внутривенные растворы способствуют очищению организма больного, а также быстрее снять симптоматику течения болезни.
- Гемодиализ. Показан при острой почечной недостаточности. Очищает кровь при помощи аппарата «искусственная почка».
- Профилактические мероприятия. Приём антибактериальных лекарственных средств.
Важно: больной не заразен для окружающих, а значит, может находиться на лечении как в инфекционном отделении, так и в терапевтическом. Выписку проводят не раньше чем через 3-4 недели при явном улучшении лабораторных и клинических показателей.
Лечение болезни после стационара
После выздоровления в течение года необходимо один раз в квартал посещать нефролога для проведения контрольных анализов и обследований
После того как состояние пациента улучшится, его выписывают. Но при этом больному не стоит расслабляться.
Еще в течение года необходимо один раз в квартал посещать нефролога для проведения контрольных анализов и обследований. В частности больному измеряют АД, изучают глазное дно, берут мочу на анализ по Нечипоренко и Зимницкому. На полгода пациенты, перенесшие ГЛПС, освобождаются от физнагрузок (спорт, тяжелый труд) и от прививок (дети).
В качестве профилактического средства пациенту назначают йодантипирин по установленной врачом схеме.
Возможные риски и осложнения ГЛПС
После перенесенной почечной лихорадки у пациента могут развиться следующие осложнения:
- Сердечнососудистая недостаточность. Характеризуется кардинальными скачками давления.
- Азотемическач уремия. Развивается из-за зашлакованности почек при развитии вируса. Часто следствием такого состояния является токсическая кома и летальный исход.
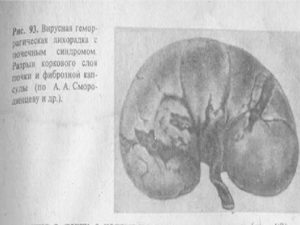
- Осложнения геморрагические. В основном случается разрыв капсулы почки, что проявляется острой болью в животе и последующим бессознательным состоянием.
- Бактериальные патологии. Здесь может развиться пиелонефрит или пневмония.
Важно: с целью профилактики заражения ГЛПС желательно регулярно проводить дезинфекцию сельскохозяйственных помещений и использовать рукавицы на специальных работах.
Тщательно мыть руки перед едой, а в условиях промышленных геологических работ использовать защитную маску. Продукты для обеда желательно хранить в закрытых контейнерах.
Фрукты и овощи перед употреблением обрабатывать кипяченой водой.
Оцените публикацию:
Загрузка…
Источник: https://LecheniePochki.ru/zabolevaniya/pochechnaya-lixoradka.html