Мочеточник не лоцируется что это
Содержание
Конкременты не лоцируются что это значит
Конкременты в почках могут возникнуть у человека любого возраста, но чаще проблема появляется у взрослых. Камни разных размеров способны привести к полному прекращению оттока мочи, что станет причиной гидронефротической трансформации. Своевременно лечение поможет предотвратить опасные осложнения и избавить человека от болезни.
Как образуются
Процесс образования почечных конкрементов состоит из нескольких этапов. Сначала формируется матрица или каркасная основа для будущего камня, состоящая из белковых соединений, клеток крови и почечного эпителия.
Затем постепенно на эту основу начинают откладываться химические соединения минералов и кислотных остатков, которые постоянно выводятся через почки. По сути, образование конкрементов в почке – это такое постепенное и медленное наслоение солевых соединений на матричную основу, которое обеспечивает рост камня до больших размеров.
По статистике, чаще встречается конкремент правой почки. Двухстороннее поражение возникает практически у каждого 5 человека страдающего почечнокаменной болезнью (20%).
Факторы риска
Образованию конкрементов способствуют внешние и внутренние факторы, которые обеспечивают формирование матрицы и облегчают процесс слоистого отложения солей.
- особенности питьевой воды и пищевого поведения, когда в кровь в больших количествах поступают минеральные соединения кальция, натрия и фосфора;
- особенности климата (недостаток солнца или постоянная жара, повышенная влажность или излишняя сухость);
- нехватка витаминов;
- токсическое воздействие на почки.
- болезни околощитовидных желез;
- врожденное или приобретенное нарушение минерального обмена;
- проблемы с желудочно-кишечным трактом;
- хроническое воспаление в мочевых путях;
- создание условий для застойных явлений при мочевыведении.
Конкременты в почках всегда возникают вследствие сочетания нескольких факторов, основными из которых будут воспаление, застой и любой вариант нарушенного минерально-солевого обмена. Поэтому курс лечения обычно комплексный. Необходимо создать условия для улучшения оттока, убрать воспаление и восстановить равновесие минерального обмена.
Разделение конкрементов по размеру
При выявлении конкрементов в почках очень важно оценить их количество и величину. Множественный мелкий песок (размер каждой песчинки до 1 мм) – это оптимальный вариант для лечения. Достаточно изменить питание, начать пить специальную минеральную воду и риск образования конкрементов исчезнет.
Сложнее для выбора лечения обнаружение одиночных или множественных микролитов, величина которых не достигает 10 мм. Учитывая, что отходящий от почки мочеточник имеет диаметр 6–8 мм, можно ожидать самопроизвольное отхождение этих камешков.
Однако риск приступа почечной колики из-за того, что несколько небольших конкрементов почек застрянут в каком-либо месте мочеточника, достаточно велик.
Поэтому надо крайне осторожно подходить к любым методам выведения камней из почек, если предполагаемая величина хотя бы нескольких из них превышает 8 мм.
При обнаружении камней размером более 10 мм, которые не могут переместиться в мочеточник и самопроизвольно выйти, требуется индивидуальный подход к лечению. Большие конкременты в почках с величиной более 100 мм удаляют хирургическим способом.
Методы лечения
Основными при конкрементах в почках являются следующие виды лечения:
- консервативная терапия, направленная на выведение песка и небольших камешков с размером до 6 мм;
- безоперационный метод дистанционного дробления камней средних конкрементов с последующим постепенным выведением осколков через мочеточники;
- хирургическое лечение при крупных камнях.
При двухстороннем заболевании выбор варианта лечения зависит от величины конкремента и риска осложнений.
При макролите слева и множественных микролитах справа хирургическое вмешательство выполняется поэтапно: сначала надо удалить конкремент левой почки, а через 2–3 месяца можно заняться камнями в правой почке. Единоразовая операция выполняется крайне редко из-за высокого риска почечной недостаточности.
Образование почечного камня является сложным и поэтапным химическим процессом, происходящим на фоне сопутствующих факторов и обязательном накоплении солевых остатков в моче. Вариант лечения нефролитиаза всегда подбирается индивидуально. Шансы обойтись без операции во многом зависят от размера камней.
Источник: https://gepasoft.ru/konkrementy-ne-locirujutsja-chto-jeto-znachit-1/
Мочеточники не визуализируются что это значит
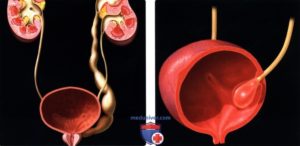
УЗИ мочеточников – вид информативной ультразвуковой диагностики, которую применяют при подозрениях на мочекаменную болезнь и другие заболевания мочевыделительной системы.
Это безболезненная процедура, позволяющая в короткие сроки поставить диагноз. Как и когда проводится УЗИ при камнях в мочеточнике?
Мочеточники: функции и особенности
Значение и роль мочеточников
Мочеточники имеют форму трубок и соединяют почку с мочевым пузырем. Их основная функция – проводить мочу из лоханки почки в мочевой пузырь, не позволяя ей двигаться в обратном направлении. Лоханка почки – это соединение небольших сосудов почки, в которых и скапливается моча.
Мочеточники частично состоят из мышечной ткани, которая позволяет им сокращаться, не выпуская мочу из мочевого пузыря обратно к почкам. Как известно, у здорового человека правая почка расположена чуть ниже левой, соответственно и правый мочеточник на пару сантиметров короче левого. Длина мочеточников в норме составляетсм.
Мочеточник не по всей длине имеет одинаковый диаметр. Он сужается в трех местах: в месте выхода из лоханки почки, в середине и в месте входа в мочевой пузырь. Это нормально и не является патологией.
Однако именно в местах сужения могут застревать камни, которые вызывают боли, нарушение мочеиспускания.Моча поступает в мочевой пузырь через мочеточники не сплошным потоком, а маленькими порциями каждые 20 секунд.
Сокращающиеся отделы мочеточников называют цистоидами (воспаление мочевого пузыря – цистит).
Определить их воспаление или патологию можно только при помощи:
Практически все болезни мочеточников сопровождаются сильными болями внизу живота, которые усиливаются при мочеиспускании, но таких заболеваний немного и встречаются они не слишком часто. Патологии могут быть врожденными, вызванными воспалением, травмами, онкологическими заболеваниями, доброкачественными опухолями.
Врожденные заболевания мочеточников начинают развиваться еще во внутреутробном периоде жизни.
Под воздействием негативных факторов плод начинает развиваться неправильно. Приобретенные болезни обычно связаны с непроходимостью мочеточников.
Если пациент поступает с жалобами в больницу и врач подозревает патологию мочеточника, первым тестом будет анализ мочи на эритроциты и лейкоциты, которые укажут на воспалительный процесс в мочеполовой системе.
Затем назначается либо цистоскопия, либо УЗИ, КТ, рентген, чтобы увидеть причину заболевания. Цистоскопия представляет собой разновидность эндоскопии, только трубочка вводится в уретру.Однако при сильных болях или кровотечении этот метод может быть довольно болезненным. Тогда его заменяют на УЗИ или рентген.
Показания к УЗИ мочеточников
Назначение к обследованию
Как уже говорилось выше, редкое заболевание мочеточников обходится без сильной боли. Именно это чаще всего является показанием к УЗИ мочеточников. Однако боли внизу живота могут означать что угодно, поэтому врач проводит пальпацию и собирает анамнез прежде, чем назначить ультразвуковое исследование.
Мочеточники не прощупываются при осмотре живота, но врач может заподозрить какое-либо заболевание, если боль усиливается вдоль расположения мочеточников.
Боль может быть сигналом мочекаменной болезни.
Сами по себе камни в мочеточнике являются лишь следствием более серьезного заболевания, нарушения обмена веществ. Боль при этом очень сильная, острая, в районе поясницы.
Такую боль называют почечной коликой. Боль может продвигаться вместе с камнем, сопровождаясь недолгими периодами облегчения. Может появляться кровь в моче.
Если камень находится в нижней части мочеточника, боль будет в надлобковой зоне.
При мочекаменной болезни УЗИ незаменимо. Это быстрая и безопасная процедура, которая позволяет увидеть изменения мочеточников и выявить количество камней, их размеры и локализацию. Очень важно вовремя увидеть неподвижный камень, который перекрывает мочеточник и не позволяет моче продвигаться в мочевой пузырь.
Больше информации об УЗИ мочеточников можно узнать из видео.
Если это состояние не лечить, почка может погибнуть. К тому же острые камни царапают слизистую мочеточника или же образуют «пролежень», который даже после удаления камня будет мешать нормальному мочеиспусканию.
- Показаниями к УЗИ мочеточников является также учащенное мочеиспускание, кровь в моче.
- Когда при мочеиспускании может ощущаться боль, жжение, моча выходит с трудом и маленькими порциями.
- Врач может назначить УЗИ и в том случае, если явно выраженных жалоб нет, но анализы мочи и крови выявили какие-либо патологии.
- УЗИ проводят также для профилактики, при проверке эффективности лечения заболеваний мочеточников, для обследования перед операцией и трансплантацией почки.
УЗИ помогает выявить и наблюдать различные врожденные и приобретенные аномалии почек. Часто они неоперабельны или не требуют оперативного вмешательства, однако нуждаются в постоянном контроле.
Аномалии могут касаться количества мочеточников, их формы, размера, положения.
Если аномалия мешает нормальному мочеиспусканию, нарушает отток мочи и приводит к различны осложнением, единственным путем лечения является операция.
Подготовка
Правильная подготовка к процедуре УЗИ
Существуют правила подготовки к УЗИ мочеточников, они зависят от разновидности процедуры, заболевания, симптомов:
- Для наилучшего обзора, оценки размеров и структуры мочевого пузыря и мочеточников, желательно, чтобы мочевой пузырь был полным. Поэтому за 2 часа до УЗИ пациента просят выпить около 2 литров воды и не мочиться вплоть до процедуры. Вместо воды можно пить некрепкий чай, сок или компот. Вода не должна быть газированной.
- При некоторых процедурах пациент должен не мочиться 6 часов до УЗИ. Это бывает трудно, особенно людям с частыми позывами к мочеиспусканию. Если сдержаться тяжело, нужно помочиться частично, а затем снова выпить стакан или два жидкости. Тогда к моменту проведения процедуры мочевой пузырь снова будет наполнен.
- Если процедура назначена на утро, можно не соблюдать особый питьевой режим, а просто не мочиться утром. Если это слишком трудно, можно встать в 2 или 3 часа ночи по будильнику и сходить в туалет.
- При обследовании мочеточников беременной женщины после 1 триместра наполнять мочевой пузырь не нужно.
- Пациентам с недержанием мочи жидкость вводят через катетер непосредственно перед процедурой.
- В некоторых случаях УЗИ мочеточников проводят ректально, например, чтобы одновременно посмотреть и простату. В этом случае рекомендуют полностью очистить кишечник при помощи клизмы.
- Полный мочевой пузырь облегчит диагностику, а вот полный кишечник – нет. Желательно, чтобы он был опорожнен. У людей, склонных к метеоризму, газы обильно скапливаются и мешают достоверной постановке диагноза. Поэтому за 2-3 дня до проведения УЗИ желательно отказаться от продуктов, повышающих газообразование, газированных напитков, а также алкоголя. При необходимости можно выпить препараты, уменьшающие газообразование.
- Помимо диеты, связанной с метеоризмом, никаких особенных принципов питания придерживаться не нужно. Процедура проводится независимо от наполненности желудка.
УЗИ мочеточников может проводиться вместе с другими процедурами. Например, УЗИ почек и мочеточников проводится при биопсии почки. Биопсия подразумевает взятие небольшого кусочка ткани для более детального обследования. Чаще всего биопсия берется закрытым путем через прокол.
Подготовка к УЗИ при биопсии требует особенного подхода. Чаще всего нужно сдать мочу и кровь на анализ, при повышенном давлении проводится небольшой курс лечения для его снижения, подготовительное УЗИ. Необходимо также свести к минимуму прием любых лекарственных препаратов.
Процедура и расшифровка
УЗИ мочеточников обычно проводится вместе с УЗИ почек. Эта процедура проводится через стенку брюшины либо через влагалище или задний проход. Чаще всего используется именно внешний способ исследования. Но если человек страдает ожирением или имеет сложный диагноз, используются другие методы.
Пациент ложится на спину, ему на живот наносят специальный гель и проводят диагностику. При трансвагинальном методе женщину просят согнуть ноги в коленях. При трансректальном УЗИ пациент ложится на бок и подтягивает колени к животу. Специальный датчик вводится непосредственно во влагалище или задний проход. Для облегчения процедуры используется специальная насадка и гель.
В некоторых случаях рекомендуют сразу несколько методов исследования или все три, например, если диагноз спорный и требуется более детальное рассмотрение. Процедура УЗИ безболезненная и безопасная, занимает всего 10 минут. Расшифровать результат может только уролог.
Во время процедуры УЗИ специалист оценивает форму и размер мочевого пузыря, его контуры, наличие опухолей в мочеточниках и мочевом пузыре, наличие камней, сгустков крови, аномалии мочеточников, их размер и расширение.
При мочекаменной болезни специалист сможет рассмотреть размер камней, их расположение, количество, форму.Мочеточники на УЗИ не всегда визуализируются хорошо, поэтому врач может назначить и другие методы обследования. Например, средняя часть мочеточников всегда просматривается плохо.
Существуют различные признаки патологии почек и мочеточников на УЗИ:
- Образование с повышенной или пониженной эхогенностью. Такие образования выглядят как темные пятна. Специалист описывает размеры и контуры образования. Это может быть опухоль или киста.
- Образование, имеющее и повышенную, и пониженную эхогенность. Если образование имеет неоднородную структуру, это значит, что оно имеет включения жидкости. Обычно в этом случае говорят о доброкачественной или злокачественной опухоли.
- Неровные края почки и мочеточников. Это может быть причиной врожденной патологии или воспаления.
- Увеличенные размеры почки. Увеличенная почка является признаком воспаления. Чаще всего она вызвана закупоркой мочеточника камнем.
- Размеры почки уменьшены. Это говорит о почечной недостаточности, тромбозе почечной вены или инфекционном заболевании.
По выявленным патологиям врач сможет поставить точный диагноз и назначить соответствующее лечение. Ультразвуковое исследование мочеточников остается самым простым способом в короткий срок получить максимум информации и помочь пациенту.
Источник: http://pom-ka.ru/mochetochniki-ne-vizualizirujutsja-chto-jeto/
Как и почему болят мочеточники у женщин: симптомы и заболевания
Заболевания мочеточников с характерными симптомами встречается у людей довольно редко, однако подобному недугу подвержены как мужчины, так и женщины.
При обнаружении любых неприятных болевых ощущений необходимо не откладывать визит к специалисту, так как халатное отношение к своему здоровью и отсутствие своевременной квалифицированной помощи могут привести к различным нежелательным последствиям.
Какие факторы способствуют появлению проблем?
Невозможно выделить единую причину, которая запускает патологический процесс внутри выводных протоков, подобный недуг всегда обусловлен рядом причин.
Однако начало заболевания зачастую может быть спровоцировано осложнениями иных недугов, например, воспалительного процесса в области почек или мочевого пузыря.
В подобных случаях, очаг инфекции попадает и в выводные протоки, формируя тем самым сопутствующие патологические состояния и болезненные ощущения справа и слева у больного. Более редкие же случаи заболевания мочеточников обусловлены врожденными анатомическими нарушениями.
В медицинской практике принято разделять заболевание на несколько видов, в зависимости от этиологии недуга, а именно: врожденные, воспалительные, полученные в результате травм, инфекционные и вызванные наличием опухолей различного генеза.
Факт наличия заболевания и постановку точного диагноза способен поставить только профессиональный специалист исключительно путем тщательного исследования пораженной области и лабораторных анализов, когда как выявить основную причину недомоганий самостоятельно невозможно.
Симптоматика заболеваний
Все сопутствующие патологическим процессам симптомы принято разделять на несколько основных групп, в зависимости от их основополагающей причины, а именно:
- Симптомы, связанные с затруднением оттока мочи из почечной лоханки.
- Симптомы, указывающие на поражение выводного протока (мочеточника).
- Общая симптоматика, свойственная интоксикации организма больного:
- сильные головные боли;
- потеря работоспособности в виду повышенной слабости и утомляемости;
- повышение температуры тела;
- повышенная потливость, сменяющаяся ознобом;
- потеря аппетита и нарушение сна;
- повышенное чувство жажды;
- болевые ощущения и спазмы в мышцах и суставах.
В подобных случаях пациенты жалуются на выраженный болевой синдром в области почек, который служит сигналом развития воспалительного процесса.Пациентом отмечается присутствие тошноты и рвоты, а также увеличения артериального давления ввиду повышения интоксикации организма. Помимо этого, больной начинает испытывать значительные затруднения с опорожнением мочевого пузыря.
Больной ощущает сильные опоясывающие боли в поясничной области, которые переходят в область живота и локализуются преимущественно в стороне поражения.В более редких случаях отмечается болевой синдром в нижней части живота, переходящий в область гениталий. Пациент испытывает жжение, частые позывы к мочеиспусканию и может заметить присутствие крови в моче (гематурия).
Разновидности патологий мочеточника
К числу как самостоятельной врожденной патологии, так и приобретенного заболевания относится гипоплазия, которая характеризуется уменьшением диаметра выводного протока, вследствие чего полной или частичной его непроходимости.
При данном виде заболевания мочеточника показано исключительно хирургическое вмешательство, основной задачей которого является пластика пораженной области.
Еще одно врожденное заболевание, как эктопия мочеточника, заключается в аномальном расположении его устья. Это является причиной развития впоследствии пиелонефрита или уретерогидронефроза.
Редкая врожденная аномалия — удвоение мочеточника в результате удвоения почки, а также ретрокавальный мочеточник (нетипичное расположение). Если патологии не сопровождается негативными симптомами, то пациент просто находится под наблюдением.К разновидностям патологических изменений в мочеточнике следует отнести дилатацию и уретеролитиаз, характеризующиеся нарушением мочевыделительной функций протоков, а в запущенных случаях могут привести к различным тяжелым последствиям в работе почек (пиелонефрит).
Основной причиной данных недугов является наличие конкрементов у больного. Мочекаменные образования закрывают просвет выводного протока, нарушая тем самым отток мочи и расширяя его стенки. Дилатация разделена на несколько форм:
- Из-за невозможности вывода мочи в полость мочевого пузыря, жидкость возвращается обратно в почечную лоханку;
- Происходит движение жидкости из мочеточника в мочевой пузырь и обратно;
- Возникает обструкция – из-за различных преград затрудняется отток мочи.
Нейромышечная дисплазия (ахалазия) одного или двух протоков – одно из наиболее серьезных заболеваний, характеризующееся расширением данного органа преимущественно в нижней части, что способствует обратным поступлением выводимой жидкости вверх по проточному каналу.
Считается, что данный вид патологии имеет неврогенные фактора развития.
Фиброзный и кистозный пиелоуретериты — заболевание характеризуется разрастанием фиброзной ткани на стенках органа, которые в последствие могут привести к закупорке цистоидов мочеточника, а одной из основных причин развития данного недуга является нарушение синтеза коллагена в тканях организма больного.
Для кистозной формы патологии характерно появление новообразований множества пузырьков (кист), содержащих внутри себя жидкость и располагающихся в слизистой области оболочки мочеточника. Группы из множества пузырьков способствуют отеку органа, вследствие чего, канал расширятся и теряет свои ровные очертания стенок.
Наличие опухолей мочеточников не всегда несут в себе исключительно доброкачественную природу своего происхождения (например, полипы). Новообразования, как самостоятельные формы заболевания, встречаются крайне редко, однако делятся на две основные группы: соединительнотканные и эпителиальные.
Данные виды опухолей характеризуются своим быстрым ростом и, как следствие, наличию метастаз. Наиболее выраженным симптомом наличия рака мочеточника является примесь крови в моче больного, а по мере разрастания новообразования, постепенно затрудняется отток выводимой из организма жидкости и наступает полная закупорка канала.
Подобные виды раковых опухолей встречаются крайне редко – около 1% от всех патологий мочеточника, однако прогнозы жизни больных с данным видом недуга не утешительны, в особенности, если болезнь перешагнула первую стадию.
Выживаемость пациентов с 2 и 3 стадиями рака мочеточника составляет не более пяти лет.
Достаточно редким заболеванием является и дивертикул, которое является врожденным. Данная патология характеризуется наличием полого гиперэхогенного образования, соединенного с просветом канала, при этом размеры дивертикула могут быть различными. Обнаружить наличие данного недуга возможно на основании урограммы.
Не менее редким заболеванием является и лейкоплакия, которое обусловлено заменой уроэпителия ороговевающей тканью и может быть образовано на любом участке органа. Распознать патологию поможет уретерография и общий анализ мочи с высоким содержанием в нем эпителия плоского.
Как правильно сдавать общий анализ мочи читайте в нашей статье.
Крайне редкая форма заболевания мочеточника – малакоплакия, выраженная образованием множества мягкие узелок или бляшек на слизистых оболочках органа, которые в последствии могут перерасти в большие язвы.Выпячивание нижнего конца выводного протока носит название уретероцеле. Данная форма патологии является врожденной и приводит к затруднению оттока мочи.
Нарушение части мочевика и патологические изменения в самих мочеточниках нередко происходят из-за наличия конкрементов, которые могут способствовать спайкам, сужению или расширению канала и быть проявлением таких форм заболеваний как шистозоматоз и стрикуны (закупорка просвета мочеточника).
Наиболее распространенным заболеванием мочеточника является уретрит, который обусловлен наличием травм и развитием воспалительного процесса, сопровождающегося наличием примесей крови и гноя в моче.
Наличие у больного таких сопутствующих заболеваний как туберкулеза мочевого пузыря и эндометриоза также могут быть причиной патологических процессов, происходящих с мочеточником.
Нередко происходит и защемление данного органа в период беременности. Такое состояние обусловлено давлением растущего плода ребенка на окружающие его органы.
Как проверить — алгоритм диагностики
Как правило, побуждающим фактором, вынуждающим больного обратиться к врачу, является выраженный дискомфорт в поясничной области и общее недомогание.
В подобных случаях основной задачей лечащего врача является аналитика жалоб на основании анамнеза больного и первичное исследование, которые позволят в дальнейшем решить специалисту какими дополнительными методами диагностики рациональнее всего воспользоваться.
Для постановки наиболее правильного диагноза и дальнейшего лечения спектра заболеваний мочеточника, в медицинской практике используются следующие методы диагностики:
- Общий осмотр врачом больного, включающий пальпацию и перкуссию беспокоящих пациента зон. Как правило, при наличии патологических процессов врачом будет отмечено повышенное напряжение мышц передней брюшной стенки, а также общая болезненность при касании.
- Для постановки диагноза обязателен и общий анализ крови и мочи, которые позволят установить наличие воспалительного процесса внутри организма пациента.
- Больным может быть показан и биохимический анализ мочи, анализ мочи по методу Нечипоренко, а также посев мочи в целях обнаружения в ней следов крови, наличие электролитов и общего белка и причину возбудителя воспалительного процесса.
- Для подтверждения патологического процесса проводятся цистоскопическое и уретероскопическое исследования, которые позволят оценить полную картину пораженной области, определить какой формы у больного мочеточник, его расположение, в каком состоянии находятся стенки органа.
- Рентгенологическое исследование мочевыделительной системы больного.
- Для наиболее полной визуализации пораженной области применяется компьютерная томография с введением контрастного вещества.
- Одним из методов диагностики заболеваний мочеточников является и УЗИ. Как правило, подобную процедуру проводят совестно с УЗИ почек.
Подобный метод позволяет выявить и оценить мельчайшие патологические процессы внутри мягких тканей, выявить различные опухоли и кисты, повреждения и разрыв мочеточника.
Данный метод безопасным путем позволяет выявить различные отклонения и патологии в работе данного органа, однако не всегда при таком осмотре мочеточники четко визуализируются. Что это значит?
Как правило, врач, проводящий УЗИ, может отметить более светлые и темные участки органа, которые обладают различной степенью плотности – так называемые эхогенные образования.
Темные образования в области почек и мочеточников свидетельствуют о наличии гипоэхогенных или анэхогенных образований, что напрямую указывает на наличие различных кист и гематом органа, а в редких случаях кистозный рак, образованный вследствие кровотечения в полость самой кисты.
Более объемные образования, например различные опухоли, имеют более плотную структуру – изогенные образования. Как правило, в подобных случаях специалисты проводят ряд дополнительных исследований, включающих забор анализов и рассмотрение опухоли по средствам томографии или рентгена.
Методы терапии
Методы лечения заболеваний мочеточника основаны в первую очередь на разновидности конкретной патологии.
Однако любая терапия берет свое начало с корректировки образа жизни и питания пациента, а также приема уролитиков, разрушающих конкременты, спазмолитиков, чтобы снять болевой синдром.
Так, в случае с уретритом, пациенту может быть назначено консервативное лечение, направленное на прием препаратов купирующих воспалительный процесс и отечность, а также средств, обладающих антибактериальными свойствами.
Если патологический процесс внутри мочеточника связан с наличием в его полости конкрементов, которые самостоятельно не могут покинуть канал и перекрывают просвет протока, а прием лекарственных препаратов оказался недейственным, то такому пациенту назначается хирургическое вмешательство.Вид операции напрямую зависит от размера камня, места его локализации и степени патологии, однако наиболее частым решением подобных заболеваний служит ударно-волновая литотрипсия, уретероэктазия мочеточника, обусловленная расширением его канала.
После оперативных вмешательств часто больному показано применение нефростомы (специального катетера, который способствует искусственному опорожнению мочевого пузыря), однако после восстановления организма зачастую потребность в нем снижается и его удаляют.
В тех же случаях, когда показано более длительное применение, то потом трудно восстановить естественный пассаж мочи по мочеточнику в следствие его гипотонии и атонии, приходится делать тренировки ЧЛС и мочеточника путем перекрытия дренажа.
Оперативное вмешательство крайне необходимо и в случаях перевязки мочеточников, направленное на восстановление их работы и оттоку мочи.
В тех случаях, когда проблемы органа обусловлены врожденными аномалиями (в том числе перегиб, загиб, извитость, другие виды искривления мочеточника) показаны различные корректирующие методы, которые можно достигнуть по средствам пластической операции.
Как лечат мочеточники при наличии в них камней, узнайте из видео:
Источник: https://opochke.com/mochevyvedenie/mochetochniki/zabolevanie-simptomy-u-zhenshhin.html
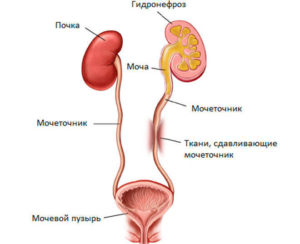
Диагностика мочеточников
Оценить работу полого трубчатого органа, соединяющего почки с мочевым пузырем, можно при помощи диагностического обследования. УЗИ мочеточников не всегда является единственным методом исследования, поэтому его проводят как дополнительную процедуру. Для подтверждения или опровержения проблемы, врач предписывает комплекс лечебных мероприятий.
При обследовании мочеточников может использоваться метод УЗИ.
Показания
Заболевания мочеточников протекают без ярко выраженной симптоматики. Они плохо прощупываются, поэтому при жалобах на неприятные ощущения у врача возникают предположения о развитии различных недугов. Поставить верный диагноз поможет осмотр. Сигналом для проведения обследования являются следующие признаки:
- учащенное мочеиспускание;
- кровь в урине;
- боль, жжение во время мочеиспускания;
- недержание;
- прерывистый выход мочи;
- болевые ощущения внизу живота;
- отклонения от нормы в анализах.
Первый осмотр и сбор анамнеза
После обращения в больницу с жалобами, врач осматривает пациента и задает наводящие вопросы для получения подробной информации.
Пальпируя область внизу живота, наблюдается напряжение, а затрагивание передней стенки мочеточника вызывает боль.
Нижняя часть органа прощупывается только через прямую кишку у мужчин и через влагалище у женщин. Дальнейшие шаги в обследовании назначаются по результатам анализов.
Развитие патологического процесса в тазовой области влечет за собой нарушение мочеиспускания.
Общий анализ крови и мочи
Клиническое исследование проходит каждый человек с урологическими проблемами. Схема сбора материала несложная. Понадобится утренняя моча, чистая тара и предварительное проведение гигиенических процедур половых органов.
Урина доставляется в лабораторию, где в течение часа проводится исследование. Сбор крови необходим для изучения уровня лейкоцитов, которые определяют наличие воспалительного процесса. Забор материала берется из пальца или вены.
Биохимическое изучение
Биохимическое изучение мочеточников направлено на выявление в урине пациента креатинина, мочевины, крови, натрия и кальция.
Исследование направлено на получение информации об одной из главных почечных функций — это вывод конечного продукта белкового обмена.
Комплексный метод диагностики помогает определить присутствие в урине крови, мочевины, натрия, кальция и креатинина. Порядок сбора материала для его изучения аналогичен, как и при клинической диагностике крови.
Тестирование pH мочи
Водородный показатель, указывающий на количество его атомов в моче, помогает оценить кислотно-щелочной баланс. Специальный коэффициент может меняться под воздействием инфекции.
Получить достоверную информацию возможно только после неоднократного тестирования, разовое исследование не даст точного результата. Проверку легко провести на дому, используя специальные тест-полоски.
Для большей точности его проделывают на протяжении нескольких дней.
Бактериологическое исследование урины
При подозрении на патологию органа, соединяющего почки с мочевым пузырем, нельзя обойтись без определения наличия микробов. Исследование покажет их вид и отзывчивость к противомикробным препаратам, поэтому проводят посев урины. Для тестирования подходит только свежесобранный материал. От момента собрания урины до попадания ее в лабораторию должно пройти не больше 30 минут.
Результаты УЗИ
УЗИ мочеточников проводят, когда подозревают развитие мочекаменной болезни.
Предполагая мочекаменную болезнь или развитие заболеваний, врач назначает УЗИ мочеточников. Метод быстро определяет происходящие изменения.
Нередко проведение исследования проходит совместно с УЗИ почек. Обследование происходит при помощи датчика, который врач вводит в области брюшной полости. У женщин, в отдельных случаях, исследования проводят через промежность.
Если орган не визуализируется, назначаются другие методы.
Компьютерная томография
Электромагнитные волны широкого диапазона, используемые в КТ, помогают делать поэтапные снимки. В рабочей части томографа расположен стол, на который укладывают человека.
Считывающее устройство совершает обороты, одновременно делая под различными углами снимки. Информацию при помощи компьютера формируют в изображение. КТ выявляет аномалии в строении органов, последствия травм и операций.
Компьютерная томография не применятся для исследования беременных и детей.
Диагностическая катетеризация
Проводится с целью выявления камней (опухоли) в мочеточнике. Для этого резиновый катетер при помощи цистоскопа подводят к начальному отделу мочеточника. Его длина около 60 см, а диаметр не больше 3 мм. Процедура может спровоцировать инфекционное поражение, поэтому после нее прописывают уросептические препараты. Нельзя проводить катетеризацию на фоне воспалительного процесса.
Цистоскопия
Цистоскопию мочеточников проводят под анестезией.
При помощи специального прибора можно выявить патологии, которые не покажет УЗИ, а также провести лечение.
Трубчатое устройство цистоскопа с лампой на конце вводят в уретру. Процедуру из-за болезненности проводят под анестезией, предварительно наполнив мочевой пузырь физраствором. Весь процесс занимает около 45 минут.
Еще 2—3 дня пациент чувствует неприятные ощущения при испускании мочи.
Урография
Для лучшей визуализации органа используют контрастирование. В специальном кабинете пациенту делают первичный снимок. Затем вводят внутривенно контрастное вещество, подогретое до температуры тела.
Дойдя до мочевыводящих органов, оно улучшает их видимость. На 1, 5 и 10 минуте процесса фиксируют изображение. После заполнения контрастом мочевого человек может облегчиться.
Процесс записывается, опираясь на полученные результаты, проводится изучение.
Уретроскопия
Камни из мочеточника удаляют с помощью уретроскопа.
Используя прибор, возможно обследовать орган и удалить камни из мочеточника. Жесткое или гибкое устройство уретроскопа с камерой вводится в мочеточник. Процедура болезненная, а значит нужна анестезия. Вывод изображения на дисплей позволяет врачу оперировать. Успешность проведения операции равна 97%.
Источник: http://ProUrinu.ru/izlechenie/mocheotdelenie/analiz-mochetochnika.html
Мочеточник не лоцируется что это – Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
6 Апрель, 2017 Vrach
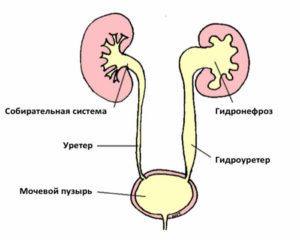
Гидронефроз (или пиелоэктазия) — это достаточно распространенная патологическая проблема, в процессе которой происходит увеличение лоханок почки или же почек. Пиелоэктазия при беременности — это серьезное болезненное состояние будущей мамы, которое при неадекватном лечении или отсутствии такового может привести к родовым осложнениям.
Особенности течения болезни у беременных
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Пиелоэктазия относится к частым недугам, которые могут беспокоить беременную женщину. Патологическое увеличение лоханок почек бывает односторонним или же двухсторонним.
Пиелоэктазия правой почки встречается значительно чаще, ввиду специфического строения данного внутреннего органа.В во время беременности риск развития заболевания возрастает, так как в организме «идет» сложная гормональная перестройка, которая способна негативно сказываться на работоспособности некоторых внутренних органов.
Еще одна причина развития пиелоэктазии у беременных — это увеличение матки, что нередко способствует появлению застоя мочи.
Как правило, увеличение лоханок почек у беременных становится временным патологическим нарушением.
Обусловливается данный фактор тем, что увеличивающаяся в размерах матка оказывает сильное давление на мочеточник, а после родоразрешения, соответствующее давление уменьшается и внутренние органы приходят в норму.
Если же у беременной выявлено хроническое течение гидронефроза, то проведение диагностических исследований, а затем и назначение соответствующего лечения обязательно.
Осложняет диагностику заболевания тот фактор, что во время вынашивания ребенка ряд медицинских исследований пациенткам запрещен, в частности, свести до самого минимума рекомендовано рентген обследования.
Важно помнить, что патологическое увеличение лоханок при беременности чревато развитием серьезнейших осложнений. Если заболевание своевременно не подвергнуть необходимому лечению, то в будущем это может привести к осложненным родам. В некоторых случаях хронический гидронефроз служит прямым показанием к прерыванию беременности.
Симптомы
Если увеличение лоханок наблюдается в ранней стадии, то у будущей мамы редко проявляются болезненные симптомы. Патология способна протекать в спокойной форме в течение нескольких недель, а выявить ее удается только при проведении диагностического обследования.
Если же к почечной патологии присоединилась инфекционная болезнь, то в организме происходят следующие изменения:
- частые головные боли;
- появление ноющей боли в области поясницы.
Развивающаяся пиелоэктазия обусловлена наличием:
- почечной недостаточности;
- атрофии и некроза почечных тканей;
- воспаления клубочков почек;
- сбоя функций мочепродуцирующей системы.
Диагностика заболевания
Пиелоэктазия почек при беременности подразделяется на 2 вида:
- Органическая — патологические нарушения выявляются в мочевыделительной системе.
- Функциональная — временное нарушение общего состояния организма.
Основным методом диагностики является УЗИ. Только данный способ позволяет узнать степень увеличения почки, а также размер расширения лоханок. Сопутствующими способами диагностики заболевания становятся сбор мочи на анализ, проверка мочевого пузыря, а также органов брюшной полости.
Диагностированная пиелоэктазия может стать причиной появления осложнений в процессе родоразрешения. Но медицинская статистика показывает, что достаточно редко заболевание развивается до такой степени, чтобы у будущей мамы проявились серьезные осложнения.
Тем не менее, патология вполне может привести к развитию таких осложнений, как:
- эктопия мочеточников;
- уретроцеле;
- увеличение размера мочеточника;
- склероз почки;
- почечная недостаточность;
- присоединение воспалительного процесса.
Лечение
Как правило, патологический процесс, происходящий в организме беременной женщины, исчезает самостоятельно после родоразрешения, особенно, если диагностирована пиелоэктазия левой почки. Когда заболевание вызвано гормональными изменениями организма, то есть самой беременностью, то проведение медикаментозной терапии не требуется.
Будущей маме назначается лечебная диета и выполнение комплекса специальных лечебных упражнений.
Если же пиелоэктазия вызвана сопутствующей патологией, к примеру мочекаменной болезнью или аномалией мочеточника, то проводится оперативное вмешательство.Согласно данным статистики, операция проводится в 40% случаев, особенно, если патологический процесс при беременности развивается очень быстро.
Профилактика
В процессе планирования ребенка будущая мама должна провести обследование мочеполовой системы, а также провести квалифицированное лечение имеющихся заболеваний. Основные профилактические методы против развития пиелоэктазии в период беременности сводятся к таким важным аспектам, как:
- Беременная женщина должна строго выполнять все рекомендации лечащего врача.
- Важно вести тщательный контроль выпиваемой в течение суток жидкости.
- При проявлении малейших симптомов нарушения функциональности мочевыделительной системы можно после согласования с доктором принимать отвары лекарственных трав (любисток, золототысячник, розмарин).
Источник: https://1pochki-med.ru/narodnye-sredstva/mochetochnik-ne-lotsiruetsya-chto-eto/