Национальные рекомендации по нефрологии 2015 хронический пиелонефрит
Содержание
Хронический, острый пиелонефрит: клинические рекомендации
Пиелонефрит- неспецифический инфекционно-воспалительный процесс, поражающий почечные канальцы и интерстициальную ткань почки.
Пиелонефрит- патология, характеризующаяся воспалительным поражением канальцевой системы и паренхимы почки.
Это серьезное и самое частое заболевание мочевыделительной системы, без должного лечения приводящее к тяжелым последствиям вплоть до почечной недостаточности.
Рассмотрим, что такое пиелонефрит, клинические рекомендации по его диагностике и лечению.
↯Больше статей в журнале «Заместитель главного врача» Активировать доступ
Пиелонефрит: клинические рекомендации
Клинические рекомендации по лечению пиелонефрита составило Российское общество урологов. Частота их пересмотра:
- По острому пиелонефриту – раз в 3 года.
- По хроническому пиелонефриту – раз в год.
К развитию пиелонефрита предрасполагают следующие факторы:
- некоторые хронические соматические патологии (СД, атеросклероз, воспалительные заболевания органов малого таза и др.);
- снижение иммунного статуса организма;
- расстройства работы кишечника;
- врожденные дефекты строения мочевыводящих путей;
- МКБ;
- беременность.
Дифференциально-диагностические критерии острого пиелонефрита в Системе Консилиум
Хроническая форма пиелонефрита коварна стертой клинической картиной или полным ее отсутствием, в результате чего больной поздно обращается за помощью.
Однако затягивание посещения врача и при остром, и при хроническом пиелонефрите грозит тяжелыми осложнениями.
Основные из них:
- паранефрит – воспаление клетчатки, расположенной в непосредственной близости от пораженного органа;
- абсцесс – расплавление паренхимы почки;
- пионефроз – гнойное расплавление органа;
- острая почечная недостаточность, вызванная гибелью клеток почечной ткани;
- бактериальный шок;
- сепсис.
- В статье вы найдете только несколько готовых образцов и шаблонов. В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Острый пиелонефрит
Согласно статистике, лишь у 18% больных ОП носит первичный характер, а у большинства (82%) пациентов он вторичен.
Неосложненный ОП может быть вызван:
- E.Сoli;
- сапрофическим стафилококком;
- энтеробактерией;
- протеем;
- клебсиеллой.
Осложненный пиелонефрит вызывается теми же микроорганизмами, а также синегнойной палочкой и грибами.
✔ Антибактериальная терапия при остром неосложненном пиелонефрите, скачайте в Системе Консилиум
Скачать документ
Диагнозы по МКБ
N10 острый тубулоинтерстициальный нефрит.
По статистике, острым пиелонефритом заболевает 100 человек из 100 тысяч.
Это заболевание имеет триаду клинических проявлений:
- боли в пояснице;
- повышение температуры тела;
- изменение анализа мочи.
Больной может предъявлять жалобы на:
- общую слабость;
- головные боли;
- расстройство желудка;
- усиление жажды;
- метеоризм;
- дизурию (учащенное болезненное мочеиспускание).
Однако, если эти жалобы отсутствуют, а у больного наблюдаются лишь изменения лабораторных показателей анализа мочи, это не может быть достаточным основанием для постановки диагноза, даже в том случае, если имеются признаки воспалительного процесса, так как данное явление может наблюдаться и при патологиях, не связанных с бактериальным воспалением.
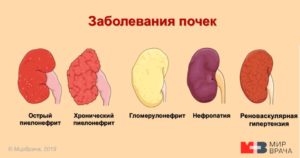
Хроническая форма заболевания
Хронический пиелонефрит- инфекционно-воспалительный процесс в стенках лоханки, чешек, строме и паренхиме почки.
Он может быть следствием перехода острого пиелонефрита в хроническую стадию, но в большинстве случаев развивается как спокойно текущий процесс.
Диагностика
Алгоритм постановки диагноза должен опираться на следующие данные:
- функциональное состояние почек;
- состояние уродинамики больного;
- форма заболевания;
- стадия болезни (серозная, гнойная);
- данные клинико-лабораторного обследования.
Все вышеуказанное анализируется в комплексе с жалобами больного и данными анамнеза. Врачу при сборе сведений необходимо учитывать, что первичный ОП может возникать у здоровых людей после переохлаждения или стрессовых ситуаций. В различных ситуациях это заболевание осложняет течение цистита.
Комплекс диагностических методик включает в себя пальпацию и простукивание области почек для выявления выраженности болевых ощущений.
При ОП отмечается:
- фебрильная лихорадка(38 °C и выше);
- болевой синдром при прощупывании и постукивании в области почки с пораженной стороны.
Выраженность симптомов может различаться от несильной боли в области поясницы и субфебрильной температуры до постоянного подъема температуры тела и резкой болезненности при прощупывании в области почки (при гнойной стадии заболевания).
Критерии качества специализированной медпомощи при мочекаменной болезни, скачайте в Системе Консилиум.
Особенности анализа мочи
Общий анализ мочи позволяет выявить лейкоцитоз, бактериурию, гематурию и протеинурию. Бактериологический анализ мочи определяет патоген для назначения адекватной антибиотикотерапии.
Особое значение данный анализ приобретает в том случае, если проводимое лечение не приносит ожидаемого эффекта.
ОАК направлен на обнаружение гематологических признаков ОП – нейтрофильный лейкоцитоз со сдвигом формулы влево и повышение СОЭ. Функциональное состояние почек и печени позволяет установить биохимический анализ крови.
[attention type=yellow]Интерпретация результатов лабораторных исследований должна производиться в комплексе с данными анамнеза и итогами дополнительных анализов.
[/attention]
Это позволяет специалисту произвести дифференцировку пиелонефрита с патологиями, имеющими схожую клиническую картину, поставить точный диагноз и как можно скорее начать адекватную терапию.
Лечение
Согласно клиническим рекомендациям по острому пиелонефриту 2019 года, терапия этого заболевания заключается в устранении инфекционно-воспалительного процесса и санации мочевыводящих путей.
При ОП и восстановленном процессе образования и выведения мочи необходимо поддерживать достаточный диурез. В сутки необходимо потреблять 2-5 литров воды.
Допустимы также мочегонные травяные сборы и витаминизированные напитки с антибактериальными свойствами (морсы из клюквы, брусники, шиповника).
Однако нужно помнить, что, если состояние больного осложнено СН или артериальной гипертензией, обильное питье или значительные по объему внутривенные вливания не рекомендуются, а при нарушениях углеводного обмена и сахарном диабете напитки не должны содержать сахар.
Лечение острого пиелонефрита – это в первую очередь антибиотикотерапия. Успех при этом во многом зависит от грамотного подбора антимикробного препарата.
Выбор препаратов зависит от:
- уровня чувствительности патогенных штаммов;
- переносимости и реакции на препарат;
- цены и доступности медикамента.
До получения анализа мочи показано эмпирическое назначение антибактериальных средств.
В период лечения острого пиелонефрита больному показан постельный режим, достаточный сон, обильное питье, щадящая диета (запрещены газированные напитки, копчености, консервы, соусы, соленые, острые и маринованные блюда, бобовые) и регулярное проветривание помещения.
Пациент должен избегать переохлаждения, физических нагрузок, переутомления и стрессов. Мочеиспускание должно происходить каждые 2-3 часа.
[attention type=red]При хроническом пиелонефрите также необходимо поддерживать достаточный диурез. Необходимо выписать 2-2,5 л жидкости в сутки – это могут быть и мочегонные травяные сборы, и напитки с антибактериальными свойствами (клюквенный, брусничный, шиповниковый морс).
[/attention]
Вне обострения заболевания больному показано санаторно-курортное лечение на бальнеологических курортах, ориентированных на лечение заболеваний выделительной системы организма.
Больным с хроническим пиелонефритом, осложненны мартериальной гипертензией, при отсутствии увеличения объема суточной урины и нарушении электролитного баланса следует ограничить потребление поваренной соли до 5-6 грамм в сутки и сократить объем выпиваемой жидкости до 1 л в день.
☆ Альтернативное лечение при остром неосложненном пиелонефрите тяжелого течения
Скачать документ
В соответствии с клиническими рекомендациями по хроническому пиелонефриту, лечение в этом случае возможно только после получения бактериологического анализа мочи с установлением возбудителя и определением его чувствительности к антибиотикам.
Антибиотикотерапия имеет важнейшее значение при лечении ХП. Поскольку данное заболевание способны вызывать многие виды микроорганизмов, в лечении может быть применен любой из антибактериальных препаратов.
Способ лечения артериального давления при ХП осуществляется по обычным схемам. Но необходимо отметить, что повышение АД в больших случаях ассоциировано с повышением уровня полипептидного гормона крови. В этом случае оправдано назначение ингибиторов АПФ, а при их непереносимости – антагонистов рецепторов ангиотензина.
Дозировка препаратов больным с артериальной гипертензией подбирается на основании данных пробы Роберга, так как у них зачастую происходит замещение почечной паренхимы соединительной тканью с последующим развитием нефросклероза.
При обострении пиелонефрита антибиотикотерапия необходима только после устранения нарушений мочеиспусканий и должна сопровождаться уничтожением факторов риска и по возможности удалением или сменой ранее установленных дренажей.
[attention type=green]При рецидиве острого неосложнённого пиелонефрита легкой и средней тяжести показано применение антибиотиков в течении 10-14 дней.
[/attention]
Пациентам, заболевшим повторно острым неосложненным пиелонефритом тяжелой степени показана терапия следующими антимикробными препаратами:
- парентеральные фторхинолоны;
- цефалоспорины третьего поколения;
- аминопенициллины в сочетании с ингибиторами β-лактамаз.
В ряде случаев при наличии хронического пиелонефрита с целью восстановления пассажа мочи требуется оперативное лечение.
При обострении ХП, перешедшем в гнойную фазу, показано тотальное удаление фиброзной капсулы почки и нефростомия.
Удаление почки при ХП показано в следующих случаях:
- ХП становится причиной одностороннего нефросклероза с утратой или значительным нарушением функции органа, в результате чего пораженная почка становится очагом хронической инфекции.
- Хронический пиелонефрит приводит к одностороннему нефросклерозу с утратой или значительным снижением функции органа, и пораженная почка обуславливает тяжелое неконтролируемое артериальное давление.
- Обострение ХП перешло в гнойный воспалительный процесс.
Реабилитация
Не рекомендуется проводить контрольное бактериологическое исследование мочипри отсутствии симптомов пиелонефрита после завершения курса лечения.Исключение из этого правила составляют только беременные женщины.
Если у больного сохраняются симптомы пиелонефрита в течении трех суток или заболевание начинается снова в течении двух недель, необходимо провести повторный анализ мочи и определение чувствительности микроорганизмов к антибиотикам, а также УЗ-исследование почек.
При отсутствии анатомо-функциональных изменений мочевыводящих путей в этом случае показана альтернативная терапия, обоснованная результатами микробиологического исследования.
Согласно клиническим рекомендациям по хроническому пиелонефриту 2019 года, больным с повторным заболеванием, спровоцированным тем же самым патогенным штаммом, необходим пересмотр диагноза.
Профилактика
Медицинскому работнику необходимо выявлять пациентов в группах риска по пиелонефриту и информировать их о вероятности развития заболевания.
Для того, чтобы не допустить развития воспалительных процессов в тканях почки, необходима хирургическая коррекция следующих патологий:
- аномалии развития почек, мочевого пузыря, мочевыводящих путей;
- осложнения, возникшие после травм и операций;
- почечнокаменная болезнь с нарушением процесса выведения урины из организма.
Нарушение процесса выведения мочи из организма вследствие неправильного строения мочевых путей – фактор риска развития острого пиелонефрита.
Не менее важным фактором риска развития воспалительных процессов в тканях почки является нарушение выведения мочи из организма из-за нарушения деятельности мочевыводящих путей.
Таким больным очень важно своевременно диагностировать болезнь и назначение адекватное лечение.
Также необходима коррекция такого состояния, как нейрогенный мочевой пузырь и другие функциональные расстройства уродинамики.
[attention type=yellow]В целях профилактики показано ограничение применения веществ, оказывающих токсическое воздействие на почечную ткань, а также проведение хирургических и диагностических вмешательств на мочевыделительной системе и использование иммуносупрессантов строго по показаниям.
[/attention]
Больным с сопутствующими патологиями показана адекватная компенсация тяжелых соматических заболеваний.
Профилактика вторичного пиелонефрита заключается в своевременном восстановлении нарушений выведения мочи из организма.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник: https://www.provrach.ru/article/8491-19-m07-26-pielonefrit-klinicheskie-rekomendacii
Источник: https://mirvracha.ru/article/klinicheskie_rekomendatsii_po_khronicheskomu_pielonefritu
Национальное руководство нефрология пиелонефрит – Болезни почек-пиелонефрит

Национальное руководство нефрология пиелонефрит – Болезни почек-пиелонефрит

Национальное руководство нефрология пиелонефрит – Болезни почек-пиелонефрит

Национальное руководство нефрология пиелонефрит – Болезни почек-пиелонефрит

Серия: Национальное руководство
Методология создания и программа обеспечения качества
Глава 1. Принципы организации нефрологической помощи (Н.А. Мухин, В.В. Фомин, Е.М. Шилов)
Глава 2. Образ жизни и прогрессирование хронических заболеваний почек (Н.А. Мухин, В.В. Фомин)
Глава 3. Морфологические критерии прогрессирования хронических болезней почек (В.А. Варшавский, Е.М. Пальцева, Е.М. Шилов)
Глава 4. Роль протеинурии в прогрессировании хронических болезней почек (И.Н. Бобкова, Л.В. Козловская)
Глава 5. Артериальная гипертензия как фактор прогрессирования хронических заболеваний почек (И.М. Кутырина, В.В. Фомин, М.Ю. Швецов)
Глава 6. Клинические методы диагностики (Л.В. Козловская, Н.А. Мухин, В.В. Фомин)
Глава 7. Фармакотерапия (Л.В. Козловская, И.М. Кутырина, Н.А. Мухин, В.В. Фомин, Е.М. Шилов)
Глава 8. Диеты (И.Г. Каюков, А.Г. Кучер, А.В. Смирнов)
Глава 9. Заместительная почечная терапия (А.М. Андрусев, А.Ю. Земченков, Н.А. Томилина)
Глава 10. Клинические рекомендации по синдромам (В.В. Борисов, Т.В. Вашурина,
Т.С. Вознесенская, О.И. Зробок, Н.Н. Картамышева, Л.В. Козловская, О.В. Комарова, И.М. Кутырина, Т.В. Маргиева, Т.В. Сергеева, О.Н. Сигитова, В.В. Фомин, А.Н. Цыгин, М.Ю. Швецов, Е.М. Шилов)
Глава 11. Болезнь минимальных изменений (Л.В. Козловская)
Глава 12. Хроническая болезнь почек (В.А. Добронравов, А.В. Смирнов, Н.А. Томилина)
Глава 13. Анемия при хронической болезни почек (В.М. Ермоленко, Л.В. Козловская, Ю.С. Милованов)
[attention type=red]Глава 14. Нутритивный статус у больных хронической болезнью почек (Л.В. Козловская, Ю.С. Милованов)
[/attention]
Глава 15. Фокально-сегментарный гломерулосклероз (Л.В. Козловская, Е.М. Шилов)
Глава 16. Мезангиопролиферативный гломерулонефрит (Е.М. Шилов)
Глава 17. Мезангиокапиллярный гломерулонефрит (Л.В. Козловская, Е.М. Шилов)
Глава 18. Быстропрогрессирующий гломерулонефрит (Л.В. Козловская, Н.Л. Козловская, Н.А. Мухин, В.В. Фомин, Е.М. Шилов)
Глава 19. Острый пиелонефрит (В.В. Борисов, Н.Б. Гордовская)
Глава 20. Хронический пиелонефрит (В.В. Борисов, Н.Б. Гордовская)
Глава 21. Амилоидоз (Л.В. Козловская, В.В. Рамеев)
Глава 22. Поражение почек при ANCA-ассоциированных васкулитах (Л.В. Козловская, В.В. Рамеев)
Глава 23. Поражение почек при узелковом полиартериите (Т.В. Бекетова, Е.Н. Семенкова)
Глава 24. Поражение почек при пурпуре Шёнлейна–Геноха (С.В. Гуляев, О.Г. Кривошеев)
Глава 25. Волчаночный нефрит (Л.В. Козловская, Е.М. Шилов)
Глава 26. Поражение почек при парапротеинемиях (Л.С. Бирюкова)
Глава 27. Поражение почек при тромботических микроангиопатиях (Л.В. Козловская, Н.Л. Козловская)
Глава 28. Нефропатия, ассоциированная с антифосфолипидным синдромом (Н.Л. Козловская)
Глава 29. Уратная нефропатия (И.М. Балкаров, М.В. Лебедева, В.В. Фомин)
Глава 30. Диабетическая нефропатия (М.В. Шестакова)
Глава 31. Алкогольная нефропатия (А.Ю. Николаев)
Глава 32. Тубулоинтерстициальный нефрит (С.О. Андросова, В.В. Фомин, Е.М. Шилов)
Глава 33. Оксалатная нефропатия (Н.В. Воронина)
Глава 34. Ишемическая болезнь почек (И.М. Кутырина, С.В. Моисеев, В.В. Фомин, М.Ю. Швецов)
[attention type=green]Глава 35. Поражение почек при эссенциальной артериальной гипертензии (М.М. Батюшин, И.М. Кутырина, С.В. Моисеев, М.Л. Нанчикеева,
[/attention]
В.П. Терентьев, В.В. Фомин, М.Ю. Швецов)
Глава 36. Мочекаменная болезнь (В.В. Борисов)
Глава 37. Туберкулёз почки (В.В. Борисов)
Глава 38. Почечная колика (В.В. Борисов)
Глава 39. Нефропатия беременных (Н.Б. Гордовская, Н.Л. Козловская)
Глава 40. Инфекция мочевыводящих путей у беременных (Н.Б. Гордовская, Н.Л. Козловская)
Глава 41. Гидронефроз (Ю.Г. Аляев, В.А. Григорян, М.Э. Еникеев, И.Г. Каситериди, Д.В. Чиненов, Е.В. Шпоть)
Глава 42. Поликистозная болезнь почек (И.М. Кутырина)
Глава 43. Рак почки (Ю.Г. Аляев, В.А. Григорян, М.Э. Еникеев, Е.В. Шпоть)
Глава 44. Поражение почек при HBV- и HCV-инфекции (Л.В. Козловская, Н.Б. Гордовская)
Глава 45. ВИЧ-ассоциированная нефропатия (Л.В. Козловская, В.В. Фомин)
Глава 46. Геморрагическая лихорадка с почечным синдромом (Б.З. Сиротин, Р.М. Фазлыева)
Глава 47. Острая почечная недостаточность (В.М. Ермоленко, А.Ю. Николаев)
Глава 48. Хроническая почечная недостаточность (В.М. Ермоленко, И.М. Кутырина, А.Ю. Николаев, Т.Е. Руденко, Н.А. Томилина)
Глава 49. Болезнь почечного трансплантата (Я.Г. Мойсюк, Е.С. Столяревич, Н.А. Томилина)
Глава 50. Аномалии развития почек (В.В. Борисов)
Глава 51. Рентгеноконтрастная нефропатия (И.Г. Каюков, А.В. Смирнов)
Глава 52. Нефроптоз (В.В. Борисов)
Памятки для пациентов по лекарственным средствам и по заболеваниям
Планы ведения больных
Стандарты медицинской помощи
Нормы лабораторно-инструментальных исследований
Новость отредактировал: Manager — 12-04-2018, 16:12
Использованные источники: medlitera.net
Клинические рекомендации по нефрологии 2013-2014
Хронический, острый пиелонефрит: клинические рекомендации


Пиелонефрит- неспецифический инфекционно-воспалительный процесс, поражающий почечные канальцы и интерстициальную ткань почки.
Пиелонефрит- патология, характеризующаяся воспалительным поражением канальцевой системы и паренхимы почки.
Это серьезное и самое частое заболевание мочевыделительной системы, без должного лечения приводящее к тяжелым последствиям вплоть до почечной недостаточности.
Рассмотрим, что такое пиелонефрит, клинические рекомендации по его диагностике и лечению.
↯Больше статей в журнале «Заместитель главного врача» Активировать доступ
Пиелонефрит: клинические рекомендации
Клинические рекомендации по лечению пиелонефрита составило Российское общество урологов. Частота их пересмотра:
- По острому пиелонефриту – раз в 3 года.
- По хроническому пиелонефриту – раз в год.
К развитию пиелонефрита предрасполагают следующие факторы:
- некоторые хронические соматические патологии (СД, атеросклероз, воспалительные заболевания органов малого таза и др.);
- снижение иммунного статуса организма;
- расстройства работы кишечника;
- врожденные дефекты строения мочевыводящих путей;
- МКБ;
- беременность.
Дифференциально-диагностические критерии острого пиелонефрита в Системе Консилиум
Хроническая форма пиелонефрита коварна стертой клинической картиной или полным ее отсутствием, в результате чего больной поздно обращается за помощью.
Однако затягивание посещения врача и при остром, и при хроническом пиелонефрите грозит тяжелыми осложнениями.
Основные из них:
- паранефрит – воспаление клетчатки, расположенной в непосредственной близости от пораженного органа;
- абсцесс – расплавление паренхимы почки;
- пионефроз – гнойное расплавление органа;
- острая почечная недостаточность, вызванная гибелью клеток почечной ткани;
- бактериальный шок;
- сепсис.
- В статье вы найдете только несколько готовых образцов и шаблонов. В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Острый пиелонефрит
Согласно статистике, лишь у 18% больных ОП носит первичный характер, а у большинства (82%) пациентов он вторичен.
Неосложненный ОП может быть вызван:
- E.Сoli;
- сапрофическим стафилококком;
- энтеробактерией;
- протеем;
- клебсиеллой.
Осложненный пиелонефрит вызывается теми же микроорганизмами, а также синегнойной палочкой и грибами.
✔ Антибактериальная терапия при остром неосложненном пиелонефрите, скачайте в Системе Консилиум
Скачать документ
Диагнозы по МКБ
N10 острый тубулоинтерстициальный нефрит.
По статистике, острым пиелонефритом заболевает 100 человек из 100 тысяч.
Это заболевание имеет триаду клинических проявлений:
- боли в пояснице;
- повышение температуры тела;
- изменение анализа мочи.
Больной может предъявлять жалобы на:
- общую слабость;
- головные боли;
- расстройство желудка;
- усиление жажды;
- метеоризм;
- дизурию (учащенное болезненное мочеиспускание).
Однако, если эти жалобы отсутствуют, а у больного наблюдаются лишь изменения лабораторных показателей анализа мочи, это не может быть достаточным основанием для постановки диагноза, даже в том случае, если имеются признаки воспалительного процесса, так как данное явление может наблюдаться и при патологиях, не связанных с бактериальным воспалением.
Хроническая форма заболевания
Хронический пиелонефрит- инфекционно-воспалительный процесс в стенках лоханки, чешек, строме и паренхиме почки.
Он может быть следствием перехода острого пиелонефрита в хроническую стадию, но в большинстве случаев развивается как спокойно текущий процесс.
Диагностика
Алгоритм постановки диагноза должен опираться на следующие данные:
- функциональное состояние почек;
- состояние уродинамики больного;
- форма заболевания;
- стадия болезни (серозная, гнойная);
- данные клинико-лабораторного обследования.
Все вышеуказанное анализируется в комплексе с жалобами больного и данными анамнеза. Врачу при сборе сведений необходимо учитывать, что первичный ОП может возникать у здоровых людей после переохлаждения или стрессовых ситуаций. В различных ситуациях это заболевание осложняет течение цистита.
Комплекс диагностических методик включает в себя пальпацию и простукивание области почек для выявления выраженности болевых ощущений.
При ОП отмечается:
- фебрильная лихорадка(38 °C и выше);
- болевой синдром при прощупывании и постукивании в области почки с пораженной стороны.
Выраженность симптомов может различаться от несильной боли в области поясницы и субфебрильной температуры до постоянного подъема температуры тела и резкой болезненности при прощупывании в области почки (при гнойной стадии заболевания).
Критерии качества специализированной медпомощи при мочекаменной болезни, скачайте в Системе Консилиум.
Особенности анализа мочи
Общий анализ мочи позволяет выявить лейкоцитоз, бактериурию, гематурию и протеинурию. Бактериологический анализ мочи определяет патоген для назначения адекватной антибиотикотерапии.
Особое значение данный анализ приобретает в том случае, если проводимое лечение не приносит ожидаемого эффекта.
ОАК направлен на обнаружение гематологических признаков ОП – нейтрофильный лейкоцитоз со сдвигом формулы влево и повышение СОЭ. Функциональное состояние почек и печени позволяет установить биохимический анализ крови.
[attention type=yellow]Интерпретация результатов лабораторных исследований должна производиться в комплексе с данными анамнеза и итогами дополнительных анализов.
[/attention]
Это позволяет специалисту произвести дифференцировку пиелонефрита с патологиями, имеющими схожую клиническую картину, поставить точный диагноз и как можно скорее начать адекватную терапию.
Лечение
Согласно клиническим рекомендациям по острому пиелонефриту 2019 года, терапия этого заболевания заключается в устранении инфекционно-воспалительного процесса и санации мочевыводящих путей.
При ОП и восстановленном процессе образования и выведения мочи необходимо поддерживать достаточный диурез. В сутки необходимо потреблять 2-5 литров воды.
Допустимы также мочегонные травяные сборы и витаминизированные напитки с антибактериальными свойствами (морсы из клюквы, брусники, шиповника).
Однако нужно помнить, что, если состояние больного осложнено СН или артериальной гипертензией, обильное питье или значительные по объему внутривенные вливания не рекомендуются, а при нарушениях углеводного обмена и сахарном диабете напитки не должны содержать сахар.
Лечение острого пиелонефрита – это в первую очередь антибиотикотерапия. Успех при этом во многом зависит от грамотного подбора антимикробного препарата.
Выбор препаратов зависит от:
- уровня чувствительности патогенных штаммов;
- переносимости и реакции на препарат;
- цены и доступности медикамента.
До получения анализа мочи показано эмпирическое назначение антибактериальных средств.
В период лечения острого пиелонефрита больному показан постельный режим, достаточный сон, обильное питье, щадящая диета (запрещены газированные напитки, копчености, консервы, соусы, соленые, острые и маринованные блюда, бобовые) и регулярное проветривание помещения.
Пациент должен избегать переохлаждения, физических нагрузок, переутомления и стрессов. Мочеиспускание должно происходить каждые 2-3 часа.
[attention type=red]При хроническом пиелонефрите также необходимо поддерживать достаточный диурез. Необходимо выписать 2-2,5 л жидкости в сутки – это могут быть и мочегонные травяные сборы, и напитки с антибактериальными свойствами (клюквенный, брусничный, шиповниковый морс).
[/attention]
Вне обострения заболевания больному показано санаторно-курортное лечение на бальнеологических курортах, ориентированных на лечение заболеваний выделительной системы организма.
Больным с хроническим пиелонефритом, осложненны мартериальной гипертензией, при отсутствии увеличения объема суточной урины и нарушении электролитного баланса следует ограничить потребление поваренной соли до 5-6 грамм в сутки и сократить объем выпиваемой жидкости до 1 л в день.
☆ Альтернативное лечение при остром неосложненном пиелонефрите тяжелого течения
Скачать документ
В соответствии с клиническими рекомендациями по хроническому пиелонефриту, лечение в этом случае возможно только после получения бактериологического анализа мочи с установлением возбудителя и определением его чувствительности к антибиотикам.
Антибиотикотерапия имеет важнейшее значение при лечении ХП. Поскольку данное заболевание способны вызывать многие виды микроорганизмов, в лечении может быть применен любой из антибактериальных препаратов.
Способ лечения артериального давления при ХП осуществляется по обычным схемам. Но необходимо отметить, что повышение АД в больших случаях ассоциировано с повышением уровня полипептидного гормона крови. В этом случае оправдано назначение ингибиторов АПФ, а при их непереносимости – антагонистов рецепторов ангиотензина.
Дозировка препаратов больным с артериальной гипертензией подбирается на основании данных пробы Роберга, так как у них зачастую происходит замещение почечной паренхимы соединительной тканью с последующим развитием нефросклероза.
При обострении пиелонефрита антибиотикотерапия необходима только после устранения нарушений мочеиспусканий и должна сопровождаться уничтожением факторов риска и по возможности удалением или сменой ранее установленных дренажей.
[attention type=green]При рецидиве острого неосложнённого пиелонефрита легкой и средней тяжести показано применение антибиотиков в течении 10-14 дней.
[/attention]
Пациентам, заболевшим повторно острым неосложненным пиелонефритом тяжелой степени показана терапия следующими антимикробными препаратами:
- парентеральные фторхинолоны;
- цефалоспорины третьего поколения;
- аминопенициллины в сочетании с ингибиторами β-лактамаз.
В ряде случаев при наличии хронического пиелонефрита с целью восстановления пассажа мочи требуется оперативное лечение.
При обострении ХП, перешедшем в гнойную фазу, показано тотальное удаление фиброзной капсулы почки и нефростомия.
Удаление почки при ХП показано в следующих случаях:
- ХП становится причиной одностороннего нефросклероза с утратой или значительным нарушением функции органа, в результате чего пораженная почка становится очагом хронической инфекции.
- Хронический пиелонефрит приводит к одностороннему нефросклерозу с утратой или значительным снижением функции органа, и пораженная почка обуславливает тяжелое неконтролируемое артериальное давление.
- Обострение ХП перешло в гнойный воспалительный процесс.
Реабилитация
Не рекомендуется проводить контрольное бактериологическое исследование мочипри отсутствии симптомов пиелонефрита после завершения курса лечения.Исключение из этого правила составляют только беременные женщины.
Если у больного сохраняются симптомы пиелонефрита в течении трех суток или заболевание начинается снова в течении двух недель, необходимо провести повторный анализ мочи и определение чувствительности микроорганизмов к антибиотикам, а также УЗ-исследование почек.
При отсутствии анатомо-функциональных изменений мочевыводящих путей в этом случае показана альтернативная терапия, обоснованная результатами микробиологического исследования.
Согласно клиническим рекомендациям по хроническому пиелонефриту 2019 года, больным с повторным заболеванием, спровоцированным тем же самым патогенным штаммом, необходим пересмотр диагноза.
Профилактика
Медицинскому работнику необходимо выявлять пациентов в группах риска по пиелонефриту и информировать их о вероятности развития заболевания.
Для того, чтобы не допустить развития воспалительных процессов в тканях почки, необходима хирургическая коррекция следующих патологий:
- аномалии развития почек, мочевого пузыря, мочевыводящих путей;
- осложнения, возникшие после травм и операций;
- почечнокаменная болезнь с нарушением процесса выведения урины из организма.
Нарушение процесса выведения мочи из организма вследствие неправильного строения мочевых путей – фактор риска развития острого пиелонефрита.
Не менее важным фактором риска развития воспалительных процессов в тканях почки является нарушение выведения мочи из организма из-за нарушения деятельности мочевыводящих путей.
Таким больным очень важно своевременно диагностировать болезнь и назначение адекватное лечение.
Также необходима коррекция такого состояния, как нейрогенный мочевой пузырь и другие функциональные расстройства уродинамики.
[attention type=yellow]В целях профилактики показано ограничение применения веществ, оказывающих токсическое воздействие на почечную ткань, а также проведение хирургических и диагностических вмешательств на мочевыделительной системе и использование иммуносупрессантов строго по показаниям.
[/attention]
Больным с сопутствующими патологиями показана адекватная компенсация тяжелых соматических заболеваний.
Профилактика вторичного пиелонефрита заключается в своевременном восстановлении нарушений выведения мочи из организма.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник: https://www.provrach.ru/article/8491-19-m07-26-pielonefrit-klinicheskie-rekomendacii
Источник: https://mirvracha.ru/article/klinicheskie_rekomendatsii_po_khronicheskomu_pielonefritu
Национальное руководство нефрология пиелонефрит – Болезни почек-пиелонефрит


Национальное руководство нефрология пиелонефрит – Болезни почек-пиелонефрит

Серия: Национальное руководство
Методология создания и программа обеспечения качества
Глава 1. Принципы организации нефрологической помощи (Н.А. Мухин, В.В. Фомин, Е.М. Шилов)
Глава 2. Образ жизни и прогрессирование хронических заболеваний почек (Н.А. Мухин, В.В. Фомин)
Глава 3. Морфологические критерии прогрессирования хронических болезней почек (В.А. Варшавский, Е.М. Пальцева, Е.М. Шилов)
Глава 4. Роль протеинурии в прогрессировании хронических болезней почек (И.Н. Бобкова, Л.В. Козловская)
Глава 5. Артериальная гипертензия как фактор прогрессирования хронических заболеваний почек (И.М. Кутырина, В.В. Фомин, М.Ю. Швецов)
Глава 6. Клинические методы диагностики (Л.В. Козловская, Н.А. Мухин, В.В. Фомин)
Глава 7. Фармакотерапия (Л.В. Козловская, И.М. Кутырина, Н.А. Мухин, В.В. Фомин, Е.М. Шилов)
Глава 8. Диеты (И.Г. Каюков, А.Г. Кучер, А.В. Смирнов)
Глава 9. Заместительная почечная терапия (А.М. Андрусев, А.Ю. Земченков, Н.А. Томилина)
Глава 10. Клинические рекомендации по синдромам (В.В. Борисов, Т.В. Вашурина,
Т.С. Вознесенская, О.И. Зробок, Н.Н. Картамышева, Л.В. Козловская, О.В. Комарова, И.М. Кутырина, Т.В. Маргиева, Т.В. Сергеева, О.Н. Сигитова, В.В. Фомин, А.Н. Цыгин, М.Ю. Швецов, Е.М. Шилов)
Глава 11. Болезнь минимальных изменений (Л.В. Козловская)
Глава 12. Хроническая болезнь почек (В.А. Добронравов, А.В. Смирнов, Н.А. Томилина)
Глава 13. Анемия при хронической болезни почек (В.М. Ермоленко, Л.В. Козловская, Ю.С. Милованов)
[attention type=red]Глава 14. Нутритивный статус у больных хронической болезнью почек (Л.В. Козловская, Ю.С. Милованов)
[/attention]
Глава 15. Фокально-сегментарный гломерулосклероз (Л.В. Козловская, Е.М. Шилов)
Глава 16. Мезангиопролиферативный гломерулонефрит (Е.М. Шилов)
Глава 17. Мезангиокапиллярный гломерулонефрит (Л.В. Козловская, Е.М. Шилов)
Глава 18. Быстропрогрессирующий гломерулонефрит (Л.В. Козловская, Н.Л. Козловская, Н.А. Мухин, В.В. Фомин, Е.М. Шилов)
Глава 19. Острый пиелонефрит (В.В. Борисов, Н.Б. Гордовская)
Глава 20. Хронический пиелонефрит (В.В. Борисов, Н.Б. Гордовская)
Глава 21. Амилоидоз (Л.В. Козловская, В.В. Рамеев)
Глава 22. Поражение почек при ANCA-ассоциированных васкулитах (Л.В. Козловская, В.В. Рамеев)
Глава 23. Поражение почек при узелковом полиартериите (Т.В. Бекетова, Е.Н. Семенкова)
Глава 24. Поражение почек при пурпуре Шёнлейна–Геноха (С.В. Гуляев, О.Г. Кривошеев)
Глава 25. Волчаночный нефрит (Л.В. Козловская, Е.М. Шилов)
Глава 26. Поражение почек при парапротеинемиях (Л.С. Бирюкова)
Глава 27. Поражение почек при тромботических микроангиопатиях (Л.В. Козловская, Н.Л. Козловская)
Глава 28. Нефропатия, ассоциированная с антифосфолипидным синдромом (Н.Л. Козловская)
Глава 29. Уратная нефропатия (И.М. Балкаров, М.В. Лебедева, В.В. Фомин)
Глава 30. Диабетическая нефропатия (М.В. Шестакова)
Глава 31. Алкогольная нефропатия (А.Ю. Николаев)
Глава 32. Тубулоинтерстициальный нефрит (С.О. Андросова, В.В. Фомин, Е.М. Шилов)
Глава 33. Оксалатная нефропатия (Н.В. Воронина)
Глава 34. Ишемическая болезнь почек (И.М. Кутырина, С.В. Моисеев, В.В. Фомин, М.Ю. Швецов)
[attention type=green]Глава 35. Поражение почек при эссенциальной артериальной гипертензии (М.М. Батюшин, И.М. Кутырина, С.В. Моисеев, М.Л. Нанчикеева,
[/attention]
В.П. Терентьев, В.В. Фомин, М.Ю. Швецов)
Глава 36. Мочекаменная болезнь (В.В. Борисов)
Глава 37. Туберкулёз почки (В.В. Борисов)
Глава 38. Почечная колика (В.В. Борисов)
Глава 39. Нефропатия беременных (Н.Б. Гордовская, Н.Л. Козловская)
Глава 40. Инфекция мочевыводящих путей у беременных (Н.Б. Гордовская, Н.Л. Козловская)
Глава 41. Гидронефроз (Ю.Г. Аляев, В.А. Григорян, М.Э. Еникеев, И.Г. Каситериди, Д.В. Чиненов, Е.В. Шпоть)
Глава 42. Поликистозная болезнь почек (И.М. Кутырина)
Глава 43. Рак почки (Ю.Г. Аляев, В.А. Григорян, М.Э. Еникеев, Е.В. Шпоть)
Глава 44. Поражение почек при HBV- и HCV-инфекции (Л.В. Козловская, Н.Б. Гордовская)
Глава 45. ВИЧ-ассоциированная нефропатия (Л.В. Козловская, В.В. Фомин)
Глава 46. Геморрагическая лихорадка с почечным синдромом (Б.З. Сиротин, Р.М. Фазлыева)
Глава 47. Острая почечная недостаточность (В.М. Ермоленко, А.Ю. Николаев)
Глава 48. Хроническая почечная недостаточность (В.М. Ермоленко, И.М. Кутырина, А.Ю. Николаев, Т.Е. Руденко, Н.А. Томилина)
Глава 49. Болезнь почечного трансплантата (Я.Г. Мойсюк, Е.С. Столяревич, Н.А. Томилина)
Глава 50. Аномалии развития почек (В.В. Борисов)
Глава 51. Рентгеноконтрастная нефропатия (И.Г. Каюков, А.В. Смирнов)
Глава 52. Нефроптоз (В.В. Борисов)
Памятки для пациентов по лекарственным средствам и по заболеваниям
Планы ведения больных
Стандарты медицинской помощи
Нормы лабораторно-инструментальных исследований
Новость отредактировал: Manager — 12-04-2018, 16:12
Использованные источники: medlitera.net
Клинические рекомендации по нефрологии 2013-2014
Клинические рекомендации по нефрологии 2013-2014
Клинические рекомендации по нефрологии 2013-2014
Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению
Обновленные российские национальные рекомендации по диагностике и лечению анемии при хронической болезни почек в редакции 2014 года
Национальные рекомендации по минеральным и костным нарушениям при хронической болезни почек
Сердечно-сосудистый риск и ХБП: Стратегии кардио-нефропротекции
Клинические рекомендации по диагностике, лечению и прогнозу мембранопролиферативного гломерулонефрита
Клинические рекомендации по диагностике и лечению мембранозной нефропатии
Клинические рекомендации по диагностике и лечению фокально-сегментарного гломерулосклерозаКлинические практические рекомендации KDIGO по лечению гломерулонефритов
Клинические рекомендации по диагностике и лечению мезангиопролиферативного гломерулонефрита
Клиническая диагностика и лечение поликистозной болезни почек
Использованные источники: medpoiskpro.ru
Мухин Н.А. Нефрология. Национальное руководство. Краткое издание. Москва . 2016 год
Мухин Н.А. Нефрология. Национальное руководство. Краткое издание. Москва . 2016 год
Издание представляет собой сокращенную версию книги «Нефрология. Национальное руководство», вышедшей под эгидой Научного общества нефрологов России и Ассоциации медицинских обществ по качеству.
Руководство полностью обновлено и переработано, содержит современную актуальную информацию о методах диагностики и лечения основных нефрологических заболеваний. В качестве авторов-составителей данного издания выступили ведущие специалисты-нефрологи Минздрава России, руководители профессиональных медицинских обществ, научно-исследовательских учреждений и медицинских вузов.
Актуальность издания продиктована ограниченным выбором на рынке медицинской литературы отечественных компактных руководств такого уровня для повседневного использования врачами.
Руководство предназначено нефрологам, врачам-терапевтам, врачам общей практики, интернам, ординаторам, аспирантам и студентам старших курсов медицинских вузов.
Написать отзыв
Написать отзыв
Ваш отзыв: Внимание: HTML не поддерживается! Используйте обычный текст.
Плохо Хорошо
Введите код, указанный на картинке:
Использованные источники: knigamed.com


