Норма размера почек у плода по неделям
Содержание
Размеры почек плода таблица, Размеры плода

Врожденные пороки и аномалии мочевыделительной системы считаются легкими для диагностики. Если взглянуть на протокол ультразвукового исследования II и III триместра, то можно увидеть графы для указания норм именно этой области обследования.
Оценка почек и мочевого пузыря должна проводиться в обязательном порядке! Визуализация во время УЗИ почек плода не вызывает каких-то сложностей, если обследование проводится уже во второй половине беременности.
Они располагаются с двух сторон от позвоночника, а выглядят как округлые образования средней или пониженной эхогенности.
Непосредственно кроме почек плода врач обратит внимание и на надпочечники. Они просматриваются примерно у 70% беременных женщин после 20-й недели беременности. В норме левый надпочечник больше правого. Соотношение длины почек и надпочечников — 0,48–0,65.
Также смотрят и мочеточники. Они не должны идентифицироваться в норме, поэтому не стоит пугаться, если будущая мама вдруг услышит фразу о том, что врач не видит мочеточники. Если они становятся возможными для визуализации, то это может быть связано с накоплением жидкости.
Агенезия почек
Это сложная патология, которая может быть односторонней или двусторонней. Односторонняя агенезия (отсутствие одной почки) часто имеет наследственные причины. Признаком патологии является увеличение контралатеральной почки, а при допплерометрии нет почечной артерии со стороны поражения.
Прогноз при односторонней почечной агенезии можно назвать благоприятным, но если за беременной установлен надлежащий контроль, роды проходят в специализированном роддоме, а новорожденному сразу оказывают необходимую помощь и обследование. Сразу следует учесть, что такие дети попадают в группу риска по многим проблемам.
Двусторонняя агенезия почек — полное отсутствие почек является редкой патологией.
Мультикистозная дисплазия почек
На УЗИ эту патологию можно заподозрить уже в начале II триместра. Обычные признаки патологии:
- нефромегалия;
- неровные контуры почки;
- наличие кист размерами от 1 до 10 см;
- гиперэхогенная паренхима почек между кистами;
- маловодие.
Прогноз зависит от формы поражения и наличия других пороков. При одностороннем поражении прогноз благоприятный, но возможна необходимость хирургического лечения. Ребенок попадает в группу риска по
развитию хронической почечной недостаточности.
Гиперэхогенные почки
Это повышение эхогенности почек плода. Такая ситуация может возникать при самых разных патологиях, поэтому окончательный диагноз необходимо уточнять. Только изредка гиперэхогенные почки сопровождают нормальную беременность. Очень важно определить количество околоплодных вод.
Именно на этом основывается прогноз. Также прогноз зависит от наличия других патологий, задержки развития плода, внутриутробного инфицирования. Неблагоприятным признаком является маловодие. Будущей маме рекомендуется динамическое эхографическое наблюдение.
В любом случае новорожденного обследуют, назначают наблюдение у нефролога.
Внимание! Это ВАЖНО!
Вся информация в статье, а также нормы и таблицы представлены только для общего ознакомления. Она не дает оснований ставить себе диагноз или назначать лечение самостоятельно. Всегда обращайтесь к врачу!
Врожденные пороки и аномалии мочевыделительной системы. УЗИ диагностика пороков мочевыделительной системы плода
Врожденные пороки и аномалии мочевыделительной системы (МВС) занимают одно из ведущих мест в структуре пренатальной патологии, их удельный вес составляет 25-27%. Общепризнанным считается, что пороки МВС относятся к легко выявляемой патологии. По данным норвежских специалистов С. Isaksen и соавт.
ультразвуковой диагноз при нарушениях развития МВС полностью совпадает с результатами патологоанатомических исследований в 87% случаев, а основной диагноз – в 91% наблюдений. Согласно результатам мультицентрового исследования, проведенного в европейских странах в конце 90-х гг.
точность пренатальной ультразвуковой диагностики пороков МВС составила 89%.
В нашей стране изучение органов мочевыделительной системы является обязательной составной частью протокола скринингового ультразвукового исследования во II и в III триместрах беременности и включает оценку почек и мочевого пузыря плода.
Визуализация почек плода во второй половине беременности не представляет особых трудностей благодаря их типичному расположению, форме и эхоструктуре.
Оптимальной плоскостью сканирования для идентификации почек является поперечное сечение верхней трети брюшной полости плода.
В этой же плоскости при необходимости осуществляют измерение толщины, ширины, окружности почек и переднезаднего размера почечных лоханок.
Почки плода при ультразвуковом исследовании представлены округлыми образованиями средней или пониженной эхогенности по обе стороны от позвоночника. Характерным признаком является визуализация центрального щелевидного анэхогенного пространства, соответствующего почечным лоханкам.В норме переднезадний размер почечных лоханок при поперечном сканировании во II триместре беременности обычно не превышает 5 мм, в III триместре – 6-7 мм. При продольном сканировании почки имеют бобовидную форму.
В этой плоскости осуществляют измерение их длины от верхнего до нижнего полюса, располагая датчик параллельно длинной оси аорты.
Нормативные показатели размеров почек плода представлены в таблице. При скрининговой оценке для исключения увеличения размеров почек плода чаще всего используют отношение площади области проекции поперечного сечения почек с позвоночником к площади поперечного сечения живота плода. В норме это отношение не превышает 1/3.
Изучение внутренней структуры почек – чашечек, пирамидок, аркуатных артерий – возможно после 20 нед беременности при использовании высокоразрешающей эхографии. Помимо прямой визуализации и изучения структур почек, большое значение имеет оценка их функции, о которой можно судить по количеству околоплодных вод и размерам мочевого пузыря плода.
Надпочечники плода расположены выше и медиальнее почек и при продольном сканировании имеюттреугольную форму. Визуализация надпочечников удается у 75-95% плодов после 20-22 нед беременности.
Затруднения в изучении надпочечников плода чаще всего бывают связаны с их эхогенностью, близкой кэхогенности окружающих тканей, и ультразвуковых «теней» от ребер, скрывающих границу между почками и надпочечниками.
При оценке надпочечников плода следует помнить об их анатомо-физиологических особенностях в пренатальном периоде.
Надпочечники плода имеют относительно большие размеры – они в 6 раз больше относительно массы тела и в 3 раза больше относительно почки взрослых. Кроме этого, левый надпочечник больше правого.Соотношение длины почек и надпочечников в норме составляет 0,48-0,65. В таблицах представлены нормативные значения размеров надпочечников плода.
Мочеточники плода в норме не идентифицируются. Их визуализация становится возможной только при накоплении жидкости, что чаще всего вызвано обструкцией или рефлюксом мочи из мочевого пузыря. Стойкое расширение мочеточника служит основанием для установления диагноза ме-гауретера.
Мочевой пузырь определяется как тонкостенное анэхогенное образование в нижних отделах туловища плода начиная с ранних сроков беременности. Обычно мочевой пузырь плода в зависимости от степени наполнения имеет грушевидную или округлую форму.
Его размер постепенно увеличивается на протяжении беременности и к доношенному сроку достигает в объеме до 30 мл, что связано с увеличением экскреции мочи. При оценке размера мочевого пузыря необходимо учитывать возможность его периодического опорожнения (примерно 1 раз в 30-45 минут).
Поэтому при первичном выявлении отсутствия эхотени мочевого пузыря необходимо провести повторное ультразвуковое исследование через 30-40 минут.
Поскольку функционирование МВС плода тесно связано с количеством околоплодных вод, целесообразно рассматривать изменение индекса амниотической жидкости в совокупности со структурными изменениями МВС.
Существуют различные варианты классификации пороков мочевыделительной системы. Одни основаны на клинических проявлениях, другие – на эмбриологических данных, третьи – на патологоанатомических исследованиях. На наш взгляд, в ультразвуковой прена-тальной диагностике возможно подразделение пороков МВС по принципу визуализации эхографи-ческих признаков.
О размерах и функциях почек у детей?
Почки являются главным фильтром организма человека. Выполняя выделительную функцию, производят процесс фильтрации, секреции.
Кроме того, процесс поддержания кислотно-щелочного равновесия плазмы крови напрямую зависит от почек.
Вывод токсинов, вредных веществ, поддержание водно-солевого баланса, участие в обмене углеводов и белков, образование активных веществ, все это благодаря работе почек.
Именно поэтому за состоянием почек необходимо следить с самого рождения, а зачастую, и когда ребенок еще находится в утробе матери.
У маленьких деток в норме форма почки округлая. Дольчатое строение почки связано с недостатком коркового вещества, что в грудничковом возрасте является нормой. И такое строение будет сохраняться до 2-3 лет.
При рождении нормальные размеры почки малыша в длину составляют 4,2 см, при весе 12 грамм. Затем, подрастая, объем увеличивается в 1,5 раза, а вес возрастает до 37 грамм. При этом размер почечной лоханки в норме не должен превышать 7-10 мм. У взрослого человека объем составляет от 4 до 8 мл.
В раннем возрасте длина почки увеличивается до 7,9 см, а вес до 56 грамм.
Ниже приведена таблица «Размеры почек у детей в норме (см) (Фимин В. А. 2003 г.)»
Изменение роста происходит уже на первом году жизни, затем в школьном возрасте, и в подростковом. Связано это с развитием коркового вещества. При этом увеличивается не только размер, но и масса.Как и у взрослых положение почек немного асимметрично, правая почка ниже левой. Со временем положение почек меняется. Например, у новорожденного «почечная ножка» длинная, а сосуды расположены косо, и это в пределах нормы.
В медицинских учреждениях существует несколько видов диагностики, основанных на определении размеров почки. Особенно если присутствуют предшествующие некоторые симптомы, которые говорят о нарушении работы почек, об изменении размера иасимметрии размеров почек у ребенка.
При этом врач изучает анамнез, уточняет симптомы, прощупывает почки. При определенных заболеваниях изменения можно определить на ощупь.
Какую диагностику следует сделать:
- Компьютерная томография. С помощью нее можно определить увеличение почек и участки повреждений.
- Сканирование после введения контрастного вещества. Определяет, увеличены ли почки, наличие кисты.
- УЗИ. Самое распространенное обследование для детей, чтобы определить размер почек у ребенка.
Существует ряд признаков, которые сигнализируют о неправильной работе почек, вызванных рядом причин:
- у ребенка разный размер почек. т.е. имеет место асимметрия размеров почек у ребенка (при диагностике);
- присутствует недержание мочи;
- энурез;
- патологическое расширение лоханок почек ( при диагностике);
- инфекции мочевыводящих путей.
Самыми распространенными детскими проблемами, связанными с почками, являются:
1. Заболевания, связанные с почечной инфекцией:
Пиелонефрит. Воспалительный процесс затрагивает ткани почки.
Цистит. Воспаление тканей мочевого пузыря.
Уретрит. Воспалительние процесс в оболочки мочеиспускательного канала.
Бессимптомное наличие патогенных бактерий в мочевыводящих путях.
Как правило, бактерии попадают в организм по восходящему пути, то есть от промежности к мочевому пузырю, а затем в почки.
По статистике девочки подвержены таким проблемам намного чаще, чем мальчики. Это происходит из-за анатомических особенностей строения половых органов у девочек. Поэтому процесс гигиенических процедур требует тщательности и внимательности по отношению к ребенку.
2. Почечная недостаточность
Нарушение работы почек, от частичного до полного невыполнения своих функций.
Недееспособность работы почек приводит к острой почечной недостаточности, это очень опасно и требует немедленного медицинского вмешательства.
При этом в крови начинает накапливаться большое количество мочевой кислоты.
Существует две формы недостаточности: хроническая и острая.
Острая форма – последствие длительного отравления почек ядовитыми веществами или передозировкой лекарственных препаратов.
Хроническая, по закономерности вытекает из хронических заболеваний (диабет, пиелонефрит, аномалии строения почек и мочевыводящих путей).
3. Нефроптоз
При данном заболевании почка подвижна. Она не зафиксирована и может изменять свое местоположение. Есть риск растяжки и нарушения кровообращения почки. Есть риск, что почка может повернуться вокруг своей оси. Иногда такое заболевание называется «блуждающая почка» или «опущение почки».
4. Повышенное содержание солей в моче
Случается при нарушении обмена веществ в организме. Из-за неправильного питания ребенка почки не успевают растворять и выводить соли.
Как правило, такое заболевание носит временный характер. При своевременном обращении в медицинское учреждение и корректировке питания состав мочи нормализуется, а значит, и нормализуется работа почек.
Поэтому при обнаружении малейших признаков и беспокойств необходимо обращаться за грамотной медицинской помощью. Посещения врача очень важны и дают уверенность и спокойствие.
Источники: http://www.budumamoi.ru/plod_pochki.html, http://medicalplanet.su/akusherstvo/201.html, http://girafejournal.com/6486-o-razmerah-i-funkcijah-pochek-u-detej.html
≫http://trimestryberemennosti.ru/razmery-ploda/razmery-pochek-ploda-tablica.html
Источник: http://live-excellent.ru/lechenie-pochek/pochki-i-mochevoj-puzyr/5739-razmery-pochek-ploda-tablitsa-razmery-ploda
Нормы размера почек у плода
Беременность — это одновременно самый счастливый и волнительный период в жизни женщины, который может омрачить такая аномалия, как гиперэхогенные почки плода. Многие в этом момент жизни переживают за состояние здоровья будущего ребеночка. Для этого современная медицина предлагает женщине пройти три обязательных скрининга, чтобы удостовериться, что малыш развивается в пределах нормы.
Таблица норм размеров почек у плода
Максимальный размер почки у плода определяют по продольной оси. Увеличение их размеров может служить признаком врожденных аномалий, таких как: мультикистоз, поликистоз, обструкция.
На мониторе УЗИ этот орган представлен как подобные эллипсу образования, имеющие гиперэхогенный контур, который обусловлен наличием околопочечного жира.
При этом нормальным вариантом может быть небольшое расширение почечной лоханки.
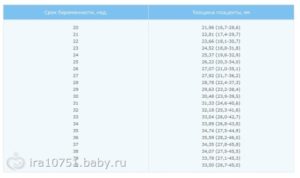
Таблица 1. Данные норм размеров почек по неделям беременности:
| Срок беременности (недели) | Длина (мм), М и 95 % отклонение |
| 18 | 22 (16-28) |
| 19 | 23 (15-31) |
| 20 | 26 (18-34) |
| 21 | 27 (21-32) |
| 22 | 27 (20-34) |
| 23 | 30 (22-37) |
| 24 | 31 (19-44) |
| 25 | 33 (25-42) |
| 26 | 34 (24-44) |
| 27 | 35 (27-44) |
| 28 | 34 (26-42) |
| 29 | 36 (23-48) |
| 30 | 38 (29-46) |
| 31 | 37 (28-46) |
| 32 | 41 (31-51) |
| 33 | 40 (31-47) |
| 34 | 42 (33-50) |
| 35 | 42 (32-52) |
| 36 | 42 (33-50) |
| 37 | 42 (33-51) |
| 38 | 44 (32-56) |
| 39 | 42 (35-48) |
| 40 | 43 (32-53) |
| 41 | 45 (39-51) |
Уже на 4-м месяце беременности можно исследовать состояние здоровья почек у плода.
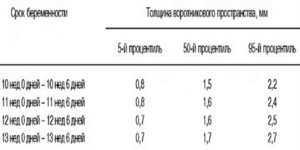
Размеры надпочечников у плода по неделям беременности
При проведении ультразвукового исследования, врач обследует и надпочечники плода. Примерно после 20-й недели беременности надпочечники можно визуализировать у порядка 70% беременных. Примерное соотношение размеров почек и надпочечников составляет 0,48−0,65, при этом следует учитывать, что в норме правый надпочечник меньше, чем левый.
Данные таблицы отражают размер почек по неделям беременности:
| Неделя беременности | ПРОЦЕНТИЛЬ | ||
| 5-й | 50-й | 95-й | |
| 20 | 6 | 9 | 12 |
| 21 | 6 | 10 | 13 |
| 22 | 7 | 10 | 13 |
| 23 | 8 | 11 | 14 |
| 24 | 8 | 11 | 14 |
| 25 | 9 | 12 | 15 |
| 26 | 9 | 12 | 16 |
| 27 | 10 | 13 | 16 |
| 28 | 10 | 14 | 17 |
| 29 | 11 | 14 | 17 |
| 30 | 12 | 15 | 18 |
| 31 | 12 | 15 | 18 |
| 32 | 13 | 16 | 19 |
| 33 | 13 | 16 | 20 |
| 34 | 14 | 17 | 20 |
| 35 | 15 | 18 | 21 |
| 36 | 15 | 18 | 21 |
| 37 | 16 | 19 | 22 |
| 38 | 16 | 19 | 23 |
| 39 | 17 | 20 | 23 |
| 40 | 17 | 21 | 24 |
Повышенная эхогенность почки у плода
Повышенная эхогенность почки у плода может быть временной и не является 100% показателем патологии.
Эхогенность — это свойство ткани, характеризующееся распространением звуковой волны в ней. Гиперэхогенность почек у плода может быть связана с аномалиями строения этого органа, с инфицированием плода. Однако, иногда повышенная эхогенность почек — вариант нормы.
Обычно на следующем УЗИ через 3−4 недели картина нормализуется. Для дальнейшего прогноза гиперэхогенности почек определяют точное количество околоплодных вод, т. к. именно на этом показателе основывается дальнейший прогноз.
Маловодие -это один из неблагоприятных признаков при повышенной эхогенности почки.
Делать дальнейший прогноз и озвучивать диагноз должен только врач, причем основываясь не на одном УЗИ.
Почему увеличены почки у плода?
Нередко беременным женщинам сообщают неприятное известие о том, что у плода увеличена одна или обе почки.
В момент проведения ультразвукового анализа может быть выявлено увеличение почек либо других элементов чашечно-лоханочной системы, а также увеличение мочеточника.
В зависимости от того какой вид аномалии обнаружен, врач может диагностировать пиелоэктазию, пиелокаликоэктазию, гидронефроз.
Пиелоэктазия
Самой распространенной считается аномалия в развитии пиелоэктазия — увеличение почечных лоханок больше чем 10 мм.
Данная патология может быть наследственной и приобретенной в результате отклонений, в развитии мочевыводящей системы.
Если по результатам УЗИ при беременности выявлена данная проблема, то до окончания беременности необходимо установить жесткий врачебный контроль за состоянием плода.
Пиелокаликоэктазия поражает всю ЧЛС у плода.
Пиелокаликоэктазия
Пиелокаликоэктазия отличается от пиелоэктазии расширением не только почечных лоханок, но и всей ЧЛС плода. Чаще такая аномалия возникает вследствие нарушения внутриутробного развития плода. Поэтому для своевременного и качественного лечения таких дисфункций, беременным нужно вовремя проходить ультразвуковое исследование.
Гидронефроз
При гидронефрозе происходит расширение почечных чашечек наряду с расширением более 10 мм почечных лоханок. Паренхима почек при этом недуге со временем истончается и атрофируется, граница между мозговым и корковым слоем исчезает, происходит постепенная гибель клеток — нефронов. Это заболевание без должного лечения приводит к почечной недостаточности.
Мультикистозная дисплазия
Мультикистозная дисплазия — редко встречающееся отклонение в развитии плода (чаще у мальчиков). Практикующие врачи считают, что эта проблема имеет генетический характер. Мультикистозная дисплазия выражается при нарушениях слияния электарного и секреторного отделов почечной системы.
При этом паренхима почки замещается многочисленными кистозными новообразованиями. Как правило, мультикистозная дисплазия поражает только одну почку.
Если вторая почка здорова, и при УЗИ во время беременности не была обнаружена данная патология, то об этой аномалии в развитии человек узнает уже в зрелом возрасте.
» 20 недель беременности
Процесс трансформации почек, ведущий к нарастающему расширению почечных лоханок, называется гидронефрозом. Это одна из наиболее часто встречающихся аномалий, которая определяется при ультразвуковом исследовании плода, начиная с 15 недели беременности.
Гидронефроз у плода может быть обусловлен обструктивным процессом на одном из уровней мочевыводящих путей, который чаще образуется на протяжении мочеточника, на устье мочевого пузыря, в месте соединения мочеточника с мочевым пузырем или лоханочно-мочеточниковом соединении.
Также причиной заболевания может быть недостаточное развитие мышечных волокон стенок мочевыводящих путей и передней брюшной стенки.
В норме диаметр почечных лоханок плода на сроке развития 16-20 недель имеет размер до 4 мм, а после 20 недель – до 5 мм.
Для того чтобы не пропустить развитие гидронефроза размеры лоханки от 4 до 7 мм до 20-й недели и от до 9мм после стоит рассматривать как подозрительные и проводить дополнительные ультразвуковые исследования в динамике для того чтобы исключить или подтвердить развитие заболевания.В случае обнаружения увеличения диаметра почечной лоханки необходимо произвести осмотр мочеиспускательного канала, мочеточников и мочевого пузыря для определения из возможного расширения, второй почки (почечные аномалии зачастую двухсторонние), оценить количество околоплодных вод и обследовать плод на наличие других аномалий. Диагностированный во втором триместре беременности гидронефроз у плода часто сочетается с наличием хромосомных аномалий, наиболее часто встречающаяся в таких случаях аномалия – трисомия по 21 паре (синдром Дауна).
После всех проведенных обследований устанавливается степень гидронефроза и от степени расширения почечных лоханки и чашечек почки плода зависит прогноз состояния органа в постнатальном периоде.
При диаметре лоханки до 10 мм и отсутствии расширения чашечек вероятность рождения здорового ребенка достигает 97%. Если диаметр лоханки от 10 до 15 мм при нормальном размере чашечек, малыш родится здоровым примерно в 50-60%.
При сильно выраженном расширении лоханки, к которому присоединяется расширение чашечек практически все новорожденные будут нуждаться в оперативной терапии.
Лечение гидронефроза у плода
В течение беременности можно только проходить УЗ обследования для наблюдения за развитием заболевания в динамике.
Почему у плода увеличены лоханки почек
После посещения кабинета УЗИ беременные стараются выяснить, почему у плода увеличены лоханки почек, если он находится в головном предлежании?
Пиелоэктазия -врожденное расширение полостной системы почки. Оно должно быть обнаружено до рождения ребенка, так как является мягким признаком хромосомных аномалий.
Размеры лоханки плода
Нормы размеров лоханки варьируются в зависимости от срока и составляют:
второй триместр -до 5 мм; третий -до 7мм.
Нет четкого различия по эхографическим признакам между пиелоэктазией и гидронефрозом.
Гидронефроз -увеличивающееся в размерах расширение лоханки из-за нарушений оттока мочи на границе с мочеточником. Диагностируют его, если лоханка более 10мм.
Виды пиелоэктазии
односторонняя; двухсторонняя (более физиологическая)
При проведении УЗИ беременной уже с 15 недели возможно рассмотреть строение почки ребенка. Поэтому раннее выявление приводит к раннему лечению.
Эту патологию часто обнаруживают на УЗИ в 32 недели. Вероятность проявления увеличенной лоханки чаще всего у мальчиков, хотя для девочек это является более сложной патологией и редко проходит после рождения.
Риск появление пиелоэктазии при следующей беременности возрастает, можно говорить о предрасположенности к заболеванию.
Сложность прогнозирования
Органы плода могут развиваться неравномерно в зависимости от срока, лоханка может уменьшиться в размерах и дозреть до нормального уровня. У некоторых лоханки растут до 32 недели, а потом приходят в норму.
После того, как ребенок-мальчик первый раз выделит мочу, большая вероятность, что почки станут нормального размера.
Последствия
Возможно осложнение пиелонефрита через месяц-два после рождения, поэтому необходим контроль мочи и УЗИ почек сразу после рождения.
Внимательное отношение к новорожденному -залог своевременного выявления осложнений.
Читайте еще:
У меня 20 неделя. Я была на УЗИ. Поставили диагноз пиелоэктазия почек двухсторонняя у плода. Рекомендуется исключить внутриутробную инфекцию. Врач прописал антибиотик ровамицин по 1 таблетке 2 раза в день 10 дней.
Я очень переживаю, как на УЗИ могли увидеть инфекции, по каким данным определили? Не вреден ли для ребёнка этот антибиотик? СОЭ у меня 32, но я читала, что при беременности такое бывает. И в моче обнаружили песок.
Но анализы на инфекции я не сдавала, врач сказал не надо, прописал лекарства.
Отвечает Березовская Е. П
Пиелоэктазия почек у плода ничего общего не имеет с внутриутробной инфекцией и назначенное лечение не только себя не оправдывает, но просто шокирует. СОЭ у почти всех беременных женщины высокое. Песок обнаружили в моче у вас, а не ребенка. И соли при беременности могут быть.
Для начала необходимо разобраться, насколько правильно поставлен диагноз.
Расширение почечных лоханок (пиелоэктазия), односторонее или двухстороеннее, можетассоциироваться со многими диагнозами, в том числе с врожденными пороками и
наследственными хромосомными и генетическими синдромами. Его находят в 2% случаев беременности.
Источник: https://gastro-help.ru/normy-razmera-pochek-u-ploda/
Норма размера почек у плода по неделям – Все про почки

Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
17 Март, 2017 Vrach
Патология, когда лоханка почки расширена у ребенка не является редкостью, в медицине подобное состояние названо пиелоэктазией. Такая патология может быть врожденной, когда увеличение лоханки наблюдается у плода, а впоследствии и у новорожденного ребенка, а также приобретенной, случаи, когда патологию спровоцировали определенные факторы.
Такое состояние может наблюдаться в одностороннем (поражение одной почки) либо в двухстороннем (поражение обоих внутренних органов) порядке. В некоторых случаях происходит расширение чашечек, тогда речь идет о трансформации почек. Помимо этого, одновременно с увеличением лоханки почти может увеличиваться в своих размерах и мочеточник.
Лоханки почек: норма у детей
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лоханка является структурной частью почки, она имеет вид воронки и предназначена для сбора мочи из каналов почек. В каждой их почек имеется лоханка, благодаря ее регулярному сокращению моча продвигается через мочеточник в мочевой пузырь. Если патология врожденная, то увеличенные лоханки почек у плода можно определить еще до непосредственного рождения малыша.
Методы современной медицины позволяют определить патологию при проведении УЗИ уже на 15-й неделе беременности. Норма размера лоханок у плода составляет:
- 2 триместр беременности — до 5 мм;
- 3 триместр беременности — до 7 мм.
Определение наличия внутриутробной патологии у плода позволяет начать своевременное лечение. У мальчиков патологию позволяется обнаружить внутриутробно, а вот у девочек увеличение лоханки определяется только после рождения. Как правило, патология, диагностированная после рождения, протекает с осложнениями.
У новорожденного малыша размер лоханки не должен быть более 7 мм. Максимальная норма не должна быть более 10-ти мм. Если при проведении УЗИ показатель превышен, то малышу дополнительно назначается рентген почек, а также мочевого пузыря.
Возможные осложнения
Увеличение лоханки почки у ребенка «грозит» появлением серьезных осложнений, связанных с нарушением оттока мочи:
- Гидронефроз — резкое увеличение лоханки без увеличения размера мочеточника;
- Пиелонефрит — воспалительный процесс, протекающий в почках;
- Пузырно-мочеточниковый рефлюкс — обратный процесс отхождения мочи в почки из мочевого пузыря;
- Мегауретер — резкое увеличение размера мочеточника, спровоцированное мочеточниковым рефлюксом, сужением нижней части мочеточника и повышением в мочевом пузыре давления;
- Клапаны на задней уретре (у мальчиков);
- Снижение тонуса почечной лоханки — гипотония лоханки почки у ребенка;
- Эктопия мочеточников — данное осложнение чаще развивается при удвоении почки, при этом происходит впадение мочеточника в область уретры (у мальчиков) или во влагалище (у девочек);
- Уретероцеле — мочеточник раздувается в форму пузыря в месте впадения в мочевой пузырь, при этом его входное отверстие сужается.
Причины увеличения лоханок
Увеличение почечной лоханки у детей может происходить по различным причинам:
- Нарушение процесса оттока мочи из лоханки, следствием чего является нарушение циркуляции крови в почке;
- Аномия развития верхних мочевых путей (неправильное расположение мочеточника);
- Осложнение после таких заболеваний мочевыделительной системы, как опухоль, камни, воспаление.
Если наблюдается расширение лоханки у плода, то причины данного патологического процесса могут скрываться в следующем:
- Неправильное развитие плода, когда работа всех мышц ослабляется, а почки не выполняют возложенную на них функцию;
- Неправильное или неравномерное развитие внутренних органов плода, в частности, когда мочеточник сдавливается другими органами или кровеносными сосудами;
- Закупорка мочевого канала по причине врожденных пороков почки;
- У мочевыводящих путей узкий просвет;
- Генетика;
- Употребление на 1 триместре беременности женщиной сильных медикаментозных препаратов.
Диагностика патологии
Во втором триместре беременности, когда патология становится уже хорошо заметной, если плод — мальчик (у девочек болезнь возможно обнаружить уже после рождения), проводятся регулярные медицинские обследования.
Это позволит сделать клиническую картину более ясной. При тяжелой форме патологии показано хирургическое вмешательство.
Но в медицинской практике случалось и так, что патологическая проблема разрешалась естественным образом еще до родов, но это не является гарантией, что болезнь не проявится у ребенка в будущем.
В большинстве случаев данное состояние по мере взросления организма «проходит» самостоятельно. Это объясняется тем, что внутренние органы дозревают и начинают нормально функционировать. В этом случае проведения оперативного или терапевтического лечения не требуется.Если же диагностируется такое состояние, то требуется проведение регулярного контроля за возможными изменениями функций организма.
Если патология в легкой форме, то взятие анализов и проведение УЗИ ребенку проводится раз в 3 месяца.
В том случае, если обнаруживается присоединение к патологии воспалительного процесса, то малышу назначается полное урологическое обследование (урография, цистография, радиоизотопное исследование).
Лечение
Патология не является особенной проблемой для ребенка. Но это лишь тогда, если патология находится в легкой стадии. Если же заболевание оснащено осложнениями, то оно представляет угрозу для здоровья малыша.
Лечение всегда назначается строго индивидуальное. При легкой и средней стадии патологии показан курс фитотерапии мочегонными травяными сборами. Чаще всего заболевание «проходит» самостоятельно по мере взросления ребенка, но при этом малыш должен постоянно наблюдаться у доктора.
Чтобы увеличение лоханки не «переросло» в воспалительный процесс, малышу назначаются противовоспалительные препараты, изготовленные из растительных компонентов.
В сложных случаях, когда наблюдается изменение структуры мочеточника или мочевого пузыря, требуется оперативное вмешательство. Хирургическое вмешательство может быть заменено и курсом принятия медикаментов, направленных на нормализацию процесса оттока мочи.
В том варианте, если медикаментозная терапия не показывает должных результатов, требуется проведение операции.
Важно помнить, что прогрессирующая патология ведет к нарушению функциональности почек, поэтому с принятием положительного решения о необходимости проведения операции медлить нельзя.
Профилактики процесса увеличения структур почек нет. Единственное, что важно и можно посоветовать родителям — это своевременно обследовать своего ребенка в медицинских учреждениях на возможное наличие патологии. Но ни один доктор не даст гарантии, что заболевание мочевыделительной системы не сможет проявить себя через определенный промежуток во времени.
Источник: https://1pochki-med.ru/pochki/norma-razmera-pochek-u-ploda-po-nedelyam/
Почки у плода повышенной эхогенности. Почки лоханки норма размеры
Формирование почечной системы у будущего малыша начинается уже на 22-й день от оплодотворения яйцеклетки, и продолжается вплоть до окончания второго триместра беременности.
Однако, в это время не каждая женщина может знать о своем интересном положении, и будет продолжать вести привычный образ жизни.
Именно в этот период на закладку органов могут повлиять такие факторы, как курение, злоупотребление алкоголем, вредные условия труда, прием различных лекарств. Поэтому первое УЗИ почек очень важно пройти до 12-й недели беременности.
Гипоэхогенное образование во время беременности и после родов
Беременных женщин особенно беспокоят различные патологии, обнаруженные во время . Это легко объяснить тем, что женщина беспокоится не только за себя, но и за ребенка.
Во время беременности может быть обнаружено гипоэхогенное образование в полости матки. Это может быть функциональная киста, которая не нанесет вреда, или же сгусток крови, который является угрозой для .
Источником сгустка могут быть небольшие сосуды, поврежденные во время имплантации плодного яйца. Если гематома будет расти, она может спровоцировать выкидыш, поэтому рекомендуется регулярный УЗИ контроль.
В процессе обследования и наблюдения станет видно, насколько давно образовался сгусток, прогрессирует ли он, насколько он опасен по размерам и местоположению для плода.
Только врач-гинеколог может оценить опасность ситуации, какой вид кисты обнаружился и какое лечение будет наиболее продуктивным.В случае опасности женщине предложат лечь на сохранение в больницу, где за ней будет постоянно наблюдать медперсонал и проводиться сохраняющая терапия. В некоторых случаях бывает необходимо прервать беременность.
Больше информации о ВПЧ и раке шейки матки можно узнать из видео.
Гипоэхогенные образования после родов (особенно, если женщина родила недавно) могут быть связаны с недостаточным сокращением матки. В этом случае матка имеет увеличенные размеры и плохо опорожняется.
Часто это сопряжено с воспалением. Врач может посоветовать кормить грудью, так как в процессе лактации вырабатывается окситоцин, вызывающий сокращения матки.
При сильном воспалении могут быть назначены антибиотики и спазмолитики, чтобы избежать спазма шейки матки.
После абортов и родов может возникнуть гематометра матки, то есть скопление крови в каком-либо участке матки.
Она может сопровождаться сильными болями внизу живота и резким прекращением кровотечения, стандартного после родов и аборта. Именно позволяет выявить эту патологию.
Лечение заключается в приеме сокращающих препаратов, которые удаляют из полости матки все лишнее. Если терапия не помогает, жидкость отсасывают зондом.Эту процедуру нельзя проводить при сильном воспалении, поэтому сначала рекомендуется пропить курс противовоспалительных препаратов.
Проведение УЗИ плода
Во время проведения ультразвукового исследования врач может выявить возможные патологии в развитии внутренних органов у развивающегося малыша, что определит дальнейшую тактику ведения беременности.
Ведь многих проблем можно избежать, если вовремя диагностировать отклонения в развитии, и принять соответствующие меры.
В особенности при обследовании особое внимание уделяется органам мочевыделительной системы.
Считается, что во время проведения УЗИ, врожденные пороки мочевыводящей системы легко диагностируются.
В связи с этим оценивается состояние мочевого пузыря и чашечно-лоханочной системы у плода при каждом ультразвуковом исследовании. На УЗИ почек плода, они очень хорошо видны уже в 20 недель беременности.
Они расположены по обе стороны от позвоночника, по виду это округлые образования с различной эхогенностью.
Размеры почечных лоханок
По принятым врачебным стандартам размер почечных лоханок — это соотношение самих лоханок ко всему размеру чашечно-лоханочной системы (ЧЛС). Для каждого триместра своя норма размера: так, для ІІ триместра предел до 5 мм, а для ІІІ триместра — 7 мм.
Предельный размер на 32 неделе беременности считается 4 мм. Патологией в развитии считается превышение размера почечной лоханки до 10 мм, до конца беременности. Обычно врачи не назначают лечение, и не считают патологией размер почечной лоханки 8 мм.
Скорее всего, к концу беременности все придет в норму.
Диффузные изменения паренхимы почек
Серьезным сигналом для подробного исследования почек являются изменения их паренхимы. Причины изменения органа в размерах могут быть разные:
- развитие мочекаменной болезни
- воспаление клубочков или канальцев
- болезни поражающие мочевыделительную систему
- формирование жировых бляшек вблизи пирамидок
- заболевания, приводящие к воспалению сосудов почки и жировой ткани
Киста паренхимы почки
Возникает и развивается данное заболевания при задержке жидкости в нефронах почки, развивается из паренхимы. Киста может возникнуть как на паренхиме правой, так и левой почки.
Киста характеризуется овальной или округлой формой, имеет размеры 8-10 см.
Иногда размеры кисты достигают немаленьких размеров (жидкость накапливается до 10 л), тем самым сдавливая структуру лежащие рядом.
Вовремя удаленная киста – залог не просто быстрого выздоровления, а спасение почки. Диагностируют заболевание при помощи УЗИ.
Симптомы определить нетрудно. Это могут быть приглушенные боли в подреберье и пояснице, повышается кровяное давление и наличие крови в моче.
К сожалению, симптомы проявляются не всегда, и болезнь протекает в латентной форме.В таких случаях заболевание выявляется на поздних стадиях, когда единственным методом лечения является оперативное вмешательство.
Истончение паренхимы почки
Причины появления данной патологи могут быть разными. Например, неправильный подбор метода лечения или инфекционное заболевание.
Нужно помнить, что паренхима почки может уменьшаться возрастом, но иногда наблюдается сморщивание при хронических заболеваниях.
Если вы ощущаете дискомфорт в области поясницы или боли при мочеиспускании – обратитесь за помощью к специалистам, не занимайтесь лечением самостоятельно.
Это сэкономит не только ваше время, но и улучшит здоровье.
Акустические изменения могут возникать в тканях плода и в матери. Врач может заметить некоторые патологии в кишечнике будущего ребенка. Зачастую они говорят об ишемии этого органа, муковисцидозе, задержке развития. При перфорации органа также заметно увеличение его эхогенности.
Врач определяет также ультразвуковую плотность плаценты. Увеличение ее говорит о начавшемся инфаркте органа, отслойке, а также наличие в нем кальцинатов. В норме кальцинаты могут быть только после 30-й недели беременности.
Диагностирование кишечника у ребенка
Гиперэхогенный кишечник плода выявить сразу достаточно трудно. Если при ультразвуковой методике удается что-то увидеть, то будущей маме назначают обследование для установления причины.
Сюда входят:
- биохимический скрининг. У женщины проводят забор крови несколько раз;
- повторное ультразвуковое диагностирование через три-четыре недели;
- выполнение анализа на ТОРЧ-инфекции;
- проведение амниоцентеза и кордоцентеза.
Синдром Дауна является довольно серьезным патологическим процессом. Под заболеванием подразумевают отставание не только в умственном развитии, но и разнообразные аномалии во внутренних органах.
Чтобы исключить этот синдром, беременной женщине проводят биохимический скрининг. Он включает двойное и тройное тестирование, которое позволяет выявить повышенное или пониженное значения определенных маркеров в кровяной жидкости.
Расшифровать результат сможет только врач-генетик.
Источник: https://alkomir.net/pochki-u-ploda-povyshennoj-ehogennosti-pochki-lohanki-norma-razmery/


