Пиелонефрит у ребенка 2 года признаки
Содержание
От чего возникает и чем опасен пиелонефрит у ребенка: признаки, профилактика, диагностика
Пиелонефрит — опасная болезнь у детей. Отсутствие помощи приводит к тяжёлым последствиям, вплоть до уремической комы и летального исхода. Лечение пиелонефрита у детей зависит от тяжести течения болезни.
Причины появления болезни
Группами возбудителей являются стафилококки, стрептококки, клостридии, кишечная флора. Отмечаются единичные случаи, когда патология вызывается специфическими возбудителями, но такое встречается крайне редко.
Причины пиелонефрита чаще связаны с распространением инфекции из других очагов в организме. Инфицирование происходит:
- Восходящий. При восходящем пути инфицирования бактерии распространяются из мочевого пузыря и нижних отделов мочевыводящих путей. Болезнь проявляется в результате попадания патогенных микроорганизмов в уретру. Для детского возраста такая проблема распространённая, особенно у девочек. Это связано с тем, что родители не умеют правильно проводить гигиенические мероприятия (подмывания). При этом процессе происходит занесение кишечной флоры из области ануса в уретру.
- Гематогенный. Отмечаются случаи, когда патология развивается при наличии отдалённых очагов бактериальных болезней. Формируется как осложнение при сепсисе, абсцессах, обширных гнойных ранах. Признаки отсутствуют, при поражении других анатомических структур мочевыделительной системы.
Острый пиелонефрит развивается быстро. Это обусловлено с тем, что уретра и мочеточники ещё короткие, а объём мочевого пузыря незначительный. Бактерии размножаясь, вызывают обширное поражение мочевыводящих путей и почек.
Кроме этого, важно наличие условий, которые способствуют активизации бактерий. Среди таких факторов стоит выделить:
- Переохлаждения. Влияние низких температур на детский организм приводит к ухудшению кровообращения. Это связано тем, что диаметр кровеносных сосудов крайне мал, а спазм, что происходит на холоде, быстро приводит к гипоксии тканей. При недостаточности кровоснабжения в тканях накапливаются метаболиты и углекислый газ, которые становятся питательной средой для бактерий.
- Ношение подгузников. Причина частых болезней урогенитального комплекса — использование подгузников. При несвоевременной замене флора из каловых масс заноситься в уретру и мочевой пузырь, откуда распространяется в почки. Влажная среда в подгузнике способствует размножению патогенных микроорганизмов.
- Возраст 2-6 лет. В этот период в организме ребёнка происходит два иммунных кризиса. Приходится на возраст 2 года, а второй — на 6 лет. В 2 года ребёнок начинает знакомиться с окружающим миром, что приводит к массивному инфицированию организма условно патогенными бактериями. В 6 лет ребёнок отправляется в детский коллектив — школу, где происходит взаимное инфицирование. Такие иммунные кризисы отличаются резким уменьшением количества лейкоцитов в крови, что проявляется в виде предрасположенности к инфекционным болезням. В этом возрасте вторичный пиелонефрит наблюдается гораздо чаще, нежели в старшем.
Также причины связаны с внутриутробным инфицированием. Это происходит в результате того, что на момент родов мать имеет хроническую или острую форму бактериального заболевания влагалища, матки или шейки матки.
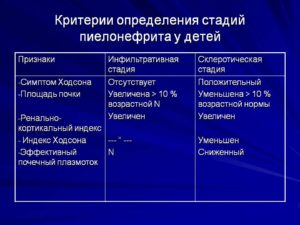
Классификация, стадии и характер течения
Классификация пиелонефрита не отличается от той, что используется у взрослых. Принято выделять первичный и вторичный.
Различают острую и хроническую стадию болезни, в зависимости от течения. По характеру воспаления принято различать три формы болезни: серозную, гнойную и некротическую. Серозная и гнойная встречаются гораздо чаще, нежели некротическая.
Каждый пиелонефрит начинается с серозного воспаления. С течением времени болезнь переходит в гнойный или некротический пиелонефрит.
Начало лечения предотвращает такие процессы, а болезнь будет протекать легче. Хронический пиелонефрит диагностируется крайне редко, так как для постановки этого диагноза требуется большое количество обострений.
Симптомы болезни
Симптомы пиелонефрита имеют тенденцию к стремительному прогрессированию. Это связано с недостаточностью иммунной системы, а также с тем, что размер поражённого органа гораздо меньше.
Если патология развивается по восходящему типу, то чаще диагностируется двустороннее поражение.
Двусторонний протекает тяжело, так как выделение мочи нарушается сразу в двух почках.Если процесс носит односторонний характер, то одна из почек компенсаторно начинает работать активнее, что препятствует развитию отёков и повышению артериального давления. Симптомы острого пиелонефрита:
- Повышение температуры тела. Достигает критического уровня — 40˚С. В такой ситуации риск угнетения сознания, что приводит к галлюцинациям. Это проявляется быстро, так как количество токсинов крови, необходимое для таких явлений, меньше, чем у взрослых. Появляется риск развития токсического шока, что потребует неотложной помощи.
- Нарушение мочеотделения. В детском возрасте выработка мочи нарушается часто. Это связано с тем, что почки еще незрелые и не способны полноценно функционировать. Воспаление сопровождается резким уменьшением количества выделяемой мочи, что приводит к почечной недостаточности. Появляется азотемия, повышается АД, а также быстро нарастает отёчность. Сильно это заметно в первые 2 года жизни. У детей старше 12 лет клиническая картина не отличается от взрослых.
Течение патологии имеет особенности, но от взрослых не отличается. Затруднение представляет диагностика болезни у малышей первого года жизни, так как младенец не может высказать жалобы.
При этом признаки болезни выявляются только родителями. Среди них выделяют:
- Изменение цвета мочи. Пиурия не вызывает дискомфорта. Взрослые регулярно обращают на цвет мочи. У ребёнка проверяют цвет перед тем, как выкинуть подгузник или вылить горшок. Моча приобретает зеленоватый оттенок, что сразу заметно взрослым.
- Ребёнок становится беспокойным. Болезненность в проекции почек вызывает у малыша неудобство, это проявляется повышенной раздражительностью или громким криком. С нарастанием температуры тела такое состояние смениться заторможенностью.
- Обильное потоотделение. На что стоит обратить внимание родителям, так это на усиленное потоотделение. Это возникает из-за повышения температуры и расценивается как субъективный признак болезни. В такой ситуации потребуется переодеть ребёнка несколько раз в течение часа.
- Редкие мочеиспускания. При болезни крайне быстро развивается недостаточность выработки мочи, и ее количество будет снижено. Это заметно у детей первых лет жизни.
Особенности диагностики
Проведение диагностических мероприятий у детей вызывает затруднения. Это обусловлено тем, что малышам тяжело сохранять неподвижность во время инструментальных обследований, а также соблюдать правила забора материала для лабораторных анализов.
Несмотря на это, показано проведение таких обследований:
- Анализ крови и мочи. Детям забирают мочу на анализ в чистую ёмкость, чтобы избежать попадания примесей. Если же требуется проведение бактериологического исследования, то мочу собирают в стерильную посуду. Бактериологический анализ незаменимый метод диагностики, так как помогает с точностью определить видовую принадлежность возбудителей. Если ребёнок ещё слишком мал, то мочу собирают с помощью катетера.
- Чтобы провести УЗИ почек и органов малого таза, обеспечивают неподвижность ребёнка. Этого добиваются с помощью нахождения ребёнка на руках у матери или отца.Чувствует себя спокойно, и не делает лишних движений.
Экскреторная урография у детей проводится редко, так как есть риск развития аллергических реакций, детям тяжело соблюдать неподвижность во время рентгеновской съёмки. Такое исследование проводится только у детей старше 12 лет.
Назначаются и дополнительные анализы, которые направлены на дифференциацию болезни с гломерулонефритом, так как это болезнь намного чаще встречается у детей, чем пиелонефрит.
Лечение пиелонефрита
Как лечить патологию, не стоит узнавать у знакомых, потому что каждый организм имеет свои особенности. Лечение болезни тоже вызывает затруднения.
Это обусловлено тем, что многие антибиотики не рекомендуется использовать в детском возрасте, так как обладают негативным воздействием на почки, печень, пищеварительный тракт, а также орган слуха.
Из антибиотиков категорически запрещено использовать «Гентамицин». Этот препарат ототоксичен, то есть способен угнетать функцию слухового анализатора.
Иногда становится причиной полной глухоты, которая не поддаётся медикаментозной или хирургической терапии. При лёгких формах болезни предпочтение отдают растительным средствам, таким как «Канефрон» или «Уролесан».
Если действия препарата недостаточно, тогда назначают антибиотики. Среди них — цефалоспорины, эта группа с наименее выраженными побочными действиями. Среди препаратов выделяют «Цефтриаксон», который назначается чаще всего. Лечение острого пиелонефрита не превышает 14 дней.
За этот период бактерии при адекватной терапии погибают.
Лечение хронического пиелонефрита проводится от 12 лет, когда уже наблюдаются рецидивы и обострения. Длительность лечения хронической формы больше, чем острой.
Так как у малышей микрофлора кишечника сформирована не окончательно, то предпочтение отдают парентеральным методам введения антибиотиков.
Таким образом, уменьшается негативное воздействие на пищеварительный тракт, что снижает риск развития дисбактериоза.Преимущественно назначают сульфаниламиды или производные нитрофурана, так как препараты этих фармакологических групп с меньшим количеством побочных действий, и с широким спектром противомикробного влияния.
Мочегонные средства до достижения 12 лет стоит использовать с осторожностью. Назначают только в тех случаях, когда существует риск развития септических осложнений.
Это связано с тем, что мочегонные препараты у детей за несколько приёмов провоцируют нарушение водно-электролитного баланса.
Если такие лекарства назначаются, то показано внутривенное капельное введение солевых растворов, что помогает удержать в пределах нормы уровень электролитов.
Противовоспалительные средства для детей назначают только в виде ректальных свечей. На неокрепшей слизистой оболочке желудка и двенадцатипёрстной кишки даже за короткий курс лечения формируется язва.
Среди антипиретиков предпочтение стоит отдать НПВС, а не производным аспирина. Это обусловлено тем, что производные ацетилсалициловой кислоты вызывают болезнь Рейно. В большинстве назначают «Парацетамол» или «Нурофен».
Лечением хронического пиелонефрита занимаются несколько врачей: уролог, педиатр и иммунолог.
Профилактика болезни
Профилактика включает такие пункты:
- избегать переохлаждений;
- соблюдать правила и нормы интимной гигиены;
- укреплять иммунную систему;
- придерживаться принципам здорового питания.
Болезнь лучше предупредить, чем начинать лечение. Для профилактики предпринимают все возможные меры.
Пиелонефрит — опасная болезнь, которое приводит не только к серьёзным осложнениям, но и к летальному исходу.
Требуется неотложное лечение, которая подразумевает госпитализацию ребёнка в отделение интенсивной терапии.
Источник: https://CistitStop.ru/pielonefrit/simptomyi-pielonefrita-u-detey.html
Пиелонефрит у детей до года – причины, формы, диагностика, лечение и профилактика
Пиелонефрит — это воспаление в почках, вызываемое инфекцией. Поражается чашечно-лоханочная система, канальцы почек и почечная ткань. Лоханка представляет собой воронкообразный резервуар, формирующийся в результате слияния больших почечных чашечек, и служит для накопления мочи, которая затем поступает в мочевой пузырь.
Канальцы – это небольшие трубочки, фильтрующие мочу, а почечная ткань – это ткань органа, заполняющая пространство между основными структурами. Воспаление начинается после попадания в почки инфекции и у детей это одно из наиболее часто встречаемых заболеваний, стоящее на втором месте после болезней дыхательных путей.
Причины возникновения
Пиелонефрит у детей до года: возможные причины и факторы
Пиелонефрит встречается у людей любого возраста от 6 месяцев до старости. Однако все же чаще всего оно встречается у маленьких детей. Это связанно с тем, что в их моче еще отсутствуют антимикробные вещества, да и анатомия детской мочеиспускательной системы несколько отличается от взрослой.
В раннем возрасте у девочек это заболевание встречается в 5 раз чаще, чем у мальчиков из-за того, что их мочеиспускательный канал построен по-другому и занести туда инфекцию очень легко, после чего она быстро движется вверх и достигает почек.
Воспаление в почках вызывают бактерии, наиболее частым возбудителем становится кишечная палочка. Кроме нее заболевания могут спровоцировать стафилококки, стрептококки и энтерококки.
Помимо бактерий воспаление вызывают вирусы, простейшие и грибы.
Микроорганизмы могут попасть в почки несколькими разными путями:
- Гематогенный – по крови из других органов, в которых находится очаг инфекции. Особенно распространенный путь для новорожденных детей, у которых пиелонефрит может возникнуть после пневмонии или отита, причем очагами инфекции могут быть даже органы, расположенные в совершенно другой части тела. У детей же более старшего возраста инфекция может достигнуть почечной системы только при более тяжелых заболеваниях.
- Уриногенный (или восходящий) – микроорганизмы, находящиеся в области ануса и половых органов, уретры и мочевого пузыря, как бы поднимаются вверх и попадают в почки. Это наиболее распространенный путь попадания инфекции у девочек, так как из-за особенностей строения мочеиспускательного канала, бактерии легко попадают внутрь него и поднимаются вверх. Именно поэтому девочки больше подвержены заболеванию, нежели мальчики.
- Лимфогенный путь основан на попадании инфекции в почки по системе лимфообращения. Как правило, лимфа идет из почек в кишечник , но при каких-либо неполадках, например, поражение слизистой кишечника, застой лимфы при запорах, диарее, кишечных инфекциях, почки могут быть инфицированы кишечной микрофлорой.
Условия и факторы
Воспаление в почках провоцирует определенный возбудитель, но также есть некоторые условия и факторы, благоприятствующие возникновению заболевания.
Итак, в основном пиелонефрит возникает при следующих условиях:
- сниженный иммунитет
- заболевания почек и мочевых путей, которые препятствуют нормальному оттоку мочи
Способствуют возникновению воспаления следующие факторы:
- сильное переохлаждение организма
- острое простудное заболевание
- частые ангины
- скарлатина
- сахарный диабет
- дисбактериоз кишечника
- зубы с кариесом, которые могут стать очагом инфекции
- невозможность полностью опорожнить мочевой пузырь при мочеиспускании
- пренебрежение правилами личной гигиены
- мочекаменная болезнь, при которой возникают преграды в мочевыводящих путях
- пузырно-мочеточниковый рефлюкс – моча из мочевого пузыря попадает обратно в почки
- увеличение нагрузки на иммунную систему из-за перехода с грудного на искусственное вскармливание, начала прикормов, а также прорезывания первых зубов
Все вышеперечисленные факторы способствуют возникновению пиелонефрита у детей при попадании в организм возбудителя.
Формы пиелонефрита
Первичная и вторичная формы пиелонефрита: причины и симптомы
У детей до года выделяются 2 основные формы заболевания:
- Первичная форма. Заболевание развивается в изначально здоровом органе с нормальным анатомическим строением и отсутствием каких-либо патологий. То есть, нет каких-либо анатомических факторов и аномалий, обычно провоцирующих данный недуг. Возникает пиелонефрит при такой форме из-за дисбактериоза кишечника, основанного на неблагоприятных условиях, например, частые ОРВИ или кишечные инфекции. Микробы попадают в мочеиспускательный канал, откуда уриногенным путем проникают в мочевой пузырь и почки.
- Вторичная форма. В этом случае ребенок по своей природе предрасположен к возникновению данного заболевания из-за врожденных аномалий строения мочевыводящей системы. Это могут быть нарушения в строении или анатомическом расположении самих почек, а также других органов этой системы. Все это препятствует нормальному оттоку мочи, либо вызывая ее застой, либо забрасывая обратно в почки уже вместе с бактериями, которые и вызывают воспаление. Возможна также такая аномалия как недоразвитость почек, из-за чего их размер слишком мал и функциональность, соответственно, снижена. Если поначалу это не так заметно, то с ростом ребенка нагрузка на почки увеличивается, и они уже не справляются со своей задачей.
Симптомы
Признаки пиелонефрита
У разных детей симптомы сильно различаются и зависят от остроты заболевания, сопутствующих патологий и возраста ребенка.
Однако есть некоторые общие симптомы, по которым можно заподозрить наличие пиелонефрита:
- Повышенная температура. У ребенка она поднимается до 38-39°С причем без видимых на то причин. Это основной признак, который часто бывает и единственным. У малыша нет ни кашля, ни насморка, а только выраженная лихорадка и повышенное потоотделение.
- Вялость, сонливость и отсутствие аппетита, тошнота и срыгивание.
- Бледный оттенок кожи. Кожа может быть серого цвета, а также появляется синева под глазами. Возможна легкая отечность лица и век.
- Нарушение сна. Ребенок становится вялым и сонливым днем, а ночью беспокоен и мучается от бессонницы.
- Боли в животе и поясничной области, усиливающиеся при движении. К сожалению, в возрасте до года ребенок еще не может сообщить о своих болевых ощущениях, но по тому, каким беспокойным стал малыш, родитель сразу поймет, что его что-то тревожит.
- Болезненное мочеиспускание. Это также можно определить по беспокойному поведению ребенка во время мочеиспускания – ребенок может кряхтеть, хныкать и даже кричать.
- Нарушение мочеиспускания. Особенно тревожный сигнал, если малыш мочится маленькими порциями. Также он может слишком часто ходить «по-маленькому» или, наоборот, слишком редко при том, что потребляет воду не меньше обычного. Нормальное количество мочеиспусканий в сутки для малыша до полугода – до 20 раз, от полугода до года – до 15 раз. Струя должна быть светлой, непрерывной и наполненной.
- Цвет мочи. Нормальный цвет детской мочи – светло желтый и прозрачный. При нарушениях же она становится мутной и приобретает более темный оттенок. Если цвет розовато-красный, то это говорит о наличии в моче клеток крови. Такое происходит при поражениях почек, в том числе и при пиелонефрит. Моча также может приобрести резкий неприятный запах.
Диагностика
Анализы на исследование пиелонефрита
Обследование начинается у педиатра, после чего назначается консультация с врачом-нефрологом. В первую очередь врач выясняет историю болезни малыша, были ли простудные заболевания, и есть ли какие-либо хронические недуги.
Далее врач расспросит родителя о состоянии малыша, его поведении, о наличии каких-либо жалоб и настораживающих симптомов. Если у ребенка беспричинно повышена температура при отсутствии каких-либо симптомов, сразу возникает подозрение на пиелонефрит. Врач обязательно осматривает малыша, чтобы выявить бледность кожи и наличие отеков.
Доктор производит пальпацию почек и наблюдает при этом за поведением малыша, чтобы выяснить, имеются ли какие-либо болевые ощущения в этой области при прощупывании.Далее специалист даст направление на анализы. Для того, чтобы поставить диагноз, возможно, будет необходимо пройти следующие лабораторные исследования:
- общий анализ крови
- биохимический анализ крови
- общий анализ мочи
Дополнительно к анализам специалист может назначить следующие исследования:
- УЗИ органов мочевой системы
- экскреторная урография — рентгеноконтрастное вещество вводится внутривенно и в зависимости от изменений в работе почек выявляется наличие аномалий развития, которые были уже при рождении
- радиоизотопная ренография – исследование почек, которое при пиелонефрите покажет асимметрию поражения органа
- компьютерная томография
- биопсия почек – исследование почечной ткани, но назначается только в крайнем случае, когда поставить точный диагноз по каким-либо причинам не удается.
Подготовка к анализу мочи
Правильный сбор мочи для исследования заболевания
Для того чтобы диагноз был поставлен наиболее точно, перед ним необходимо тщательно соблюдать некоторые правила:
- накануне не давайте малышу минеральную воду, так это может исказить результаты анализа
- для сбора анализа купите в аптеке специальную емкость, хорошенько ее помойте и облейте кипятком
- собирайте материал для анализа утром
- перед этим тщательно вымойте малыша
- не нужно подставлять баночку сразу, так как первая моча не слишком точная, поэтому собирайте после первых пары секунд мочеиспускания
Если результаты общего анализа не удовлетворительны и есть отклонения от нормы, то могут назначить исследование Нечипоренко. При подозрении почечной недостаточности или воспаления назначают анализ по Зимницкому.
Результаты анализов можно будет получить уже через 1-2 дня. Изучив их, уролог подробно пояснит состояние здоровья малыша, но на этом диагностика не завершается.
Лечение
Способы лечения: медикаментозные препараты и диета
Лечение и необходимые препараты может назначить только специалист. В первую очередь восстанавливается нормальный отток мочи, если он был нарушен, возможна установка катетера.
Далее лечение направлено на уничтожение возбудителя, для чего назначаются антибактериальные препараты. Антибиотики назначают на 3-4 недели, в таблетках и менять препарат следует каждые 7-10 дней, чтобы избежать возникновения у организмов устойчивости к антибиотикам.
После того, как возбудитель выявлен, назначается препарат, который наиболее эффективен в борьбе конкретно с этим возбудителем. В особо тяжелом случае могут назначить несколько антибиотиков сразу.
Другие препараты направлены на устранение симптомов, сопровождающих заболевание – это жаропонижающие, спазмолитики (если есть боли), препараты, улучшающие кровообращение в почках и витамины.
Возможна госпитализация ребенка, и этот вопрос решается в зависимости от состояния малыша и степени тяжести заболевания. В условиях стационара лечение длится около 2-4 недель, однако возможно и больше.
Точнее о каких-либо прогнозах и сроках лечения может сказать только лечащий врач.
При пиелонефрите ребенку назначается особая диета, направленная на снижение нагрузки на почки.
Детям до года необходимо потреблять повышенное количество воды (на 50% больше соответствующей возрасту суточной нормы). Можно употреблять только белково-растительную пищу и рекомендуется исключить любые раздражающие продукты.
для родителей — Особенности развития пиелонефрита у детей.
Читайте: Золотистый стафилококк в кишечнике: симптомы и лечение инфекции
Из-за неправильного лечения или полного отсутствия какого-либо лечения болезнь будет прогрессировать, перетекая в более сложные формы, провоцируя следующие последствия:
- возникновение гнойников в пораженном органе, накопление гноя в почке (абсцесс), гнойное воспаление и заражение крови
- хроническая почечная недостаточность, которая может привести к смерти.
Профилактика
Чтобы уберечь малыша от данного заболевания, нужно просто следовать таким правилам:
- Регулярно меняйте подгузники и обязательно надевайте их перед прогулкой и сном, так как чем дольше половые органы ребенка соприкасаются с выделением, тем выше риск попадания в них инфекции.
- Следите за частотой мочеиспускания, так как длительное нахождение жидкости в мочевом пузыре способствует скапливанию бактерий.
- Тщательно соблюдайте правила гигиены и регулярно подмывайте ребенка. Девочку можно подмывать только движениями спереди назад. Регулярно меняйте белье малыша. Если на наружных половых органах появились покраснения, сделайте ванночку из отвара ромашки или календулы.
- Пить малыш должен только очищенную, кипяченую воду. Приобретая минеральную воду, отдавайте предпочтение столовой. Если ребенок раз переболел пиелонефритом, то ему будет назначена особая диета.
Пиелонефрит – это одно частых детских заболеваний, и дети в возрасте до года подвержены ему не меньше, чем остальные возрастные группы. Важно тщательно следить за состоянием малыша и при первых же тревожных симптомах обращаться к врачу, чтобы своевременно начать лечение и избежать осложнений и печальных последствий.
Источник: http://DiagnozLab.com/analysis/infectious/pielonefrit-u-detej-do-goda.html
Пиелонефрит у детей: как распознать и лечить
Пиелонефрит у детей относится к серьезным, но излечимым во многих случаях заболеваниям. Лечение комплексное, длительное, многоэтапное, с обязательным применением антибактериальных препаратов.
Также схема лечения зависит от характера воспаления, функционального состояния органов мочевыделительной системы.
Кроме медикаментозной терапии, необходимо придерживаться строгого диетического режима и профилактики повторных рецидивов.
Классификация пиелонефрита
Пиелонефрит классифицируют по разным признакам.
По локализации:
- односторонний;
- двусторонний.
По причинам:
- первичный: отсутствуют аномалии почек и мочевыводящих путей;
- вторичный: обнаруживаются патологии почек и мочевыводящих путей.
По форме и течению заболевания:
- острый;
- хронический;
- гнойный.
По обструкции мочевых путей:
- обструктивный;
- необструктивный.
На сегодняшний день нет общепринятой классификации пиелонефрита. Прежде всего это касается понятий первичности и вторичности заболевания. В 90% случаев встречается вторичный пиелонефрит, который диагностируется при тщательном обследовании ребенка.
Признаки заболевания
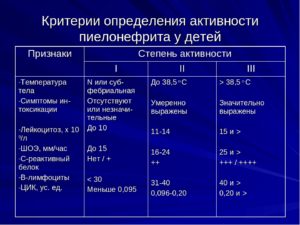
Острую и хроническую формы различают по клиническим проявлениям, срокам давности заболевания, наличию врожденных и приобретенных патологий.
Как проявляются симптомы острого пиелонефрита у детей?
- Абдоминальный синдром. Ребенок жалуется на боли в животе, а не в области поясницы. Боли могут быть разного характера: тянущая, тупая, приступообразная, высокой и слабой интенсивности.
- Интоксикационный синдром. У детей признаки интоксикации выражены гораздо ярче, чем у взрослых: высокая температура (иногда до 40 °C), тошнота, рвота, сильный озноб, слабость, отечность, обезвоживание, учащенное сердцебиение.
- Мочевой синдром. Наблюдаются нарушения мочеотделения: обычно болезненное и частое мочеиспускание; увеличение объема мочи (реже бывает уменьшение). Также могут быть отклонения по цвету и прозрачности мочи.
- Лабораторное исследование. В анализе мочи превышение нормы лейкоцитов, много бактерий, встречается эритроцитурия (эритроциты в моче). В анализе крови — снижение гемоглобина, повышенное СОЭ, увеличение палочкоядерных лейкоцитов (нейтрофилы), что указывает на воспалительный процесс бактериального характера.
Какие признаки хронического пиелонефрита у детей?
- Болевой синдром не выражен, иногда бывают тупые, ноющие боли.
- Температура не повышается или поднимается до субфебрильной (не выше 37,5 °C).
- Возможна повышенная потливость.
- Большой объем мочи, учащение мочеиспускания (дизурия), болезненность бывает не всегда.
- Интоксикация выражена слабо.
- В биохимическом анализе мочи выявлены соли (фосфаты, ураты, оксалаты).
- Постоянная усталость, раздражительность, невнимательность, неуспеваемость в школе.
Различают такие формы хронического пиелонефрита:
- латентная: скрытая форма, длительно протекает без симптомов, возможен только мочевой синдром;
- рецидивирующая: рецидивы острой формы пиелонефрита бывают не менее двух раз в течение 6 месяцев;
- ремиссия: длительное отсутствие рецидивов, переход в стадию полного выздоровления.
Диагноз «хронический вторичный пиелонефрит» у детей ставится при наличии врожденных патологий мочевыделительной системы, чаще всего при нарушении строения почек. Хроническая форма развивается на протяжении 6 месяцев.
Особенности пиелонефрита у грудных детей
Что может спровоцировать острый пиелонефрит у детей в таком раннем возрасте? Причиной может быть врожденная патология почек и мочевыводящих путей, когда нарушается отток мочи.
Но заболевание также могут спровоцировать ОРВИ, бактериальные, грибковые и вирусные инфекции. При воспалительном процессе в почках нарушаются обменные процессы, процесс фильтрации, водно-солевой баланс, артериальное давление.
Это опасно для здоровья и жизни грудного ребенка.
Какие симптомы пиелонефрита у грудничка?
- При острой форме резкое повышение температуры без признаков ОРВИ.
- Изменения в мочеиспускании: подгузник может длительное время оставаться сухим или, наоборот, наполняется слишком быстро.
- Моча приобретает резкий запах, меняет цвет, становится темной, мутной, иногда в ней можно увидеть прожилки крови.
- Плач во время мочеиспускания.
- Капризность, беспокойство, особенно по ночам.
- Нарушения пищеварения: понос, рвота.
Но также бывает стертый пиелонефрит у детей. Симптомы в этом случае выражены слабо, как правило, заболевание протекает без боли и высокой температуры. При скрытой форме инфекции только анализы могут подтвердить диагноз.
Как проводится лечение грудничков
При острой форме показано стационарное лечение. Терапия такая же, как и у детей старшего возраста. Обязательный курс антибиотиков, уроантисептиков, лечение травами. Для поддержки нормальной микрофлоры назначаются пробиотики. Также хорошо лечится пиелонефрит у грудничков гомеопатией.
При подозрении на пиелонефрит ребенок должен пройти ряд необходимых лабораторных, инструментальных обследований.
Они помогут выявить причину воспаления, обнаружить нарушения в метаболизме, патологии почек и других органов мочевыделительной системы, обструкцию мочевыводящих путей.
Комплексное обследование ребенка поможет избежать хронической формы заболевания и его опасных осложнений — заражение крови, гнойный процесс в почках, почечная недостаточность.
Что входит в диагностику
Для подтверждения диагноза детский врач-нефролог назначает такие обследования:
- общий и биохимический анализ крови;
- общий и биохимический анализ мочи;
- исследование диуреза;
- анализ мочи по Нечипоренко, Зимницкому и другим методам;
- анализ осадка, ферментов мочи;
- бакпосев мочи и антибиотикограмма;
- исследование мочи на грибы и вирусы;
- цитология мочи для обнаружения атипических клеток;
- УЗИ органов мочевыводящих путей;
- исследование функций мочевого пузыря (цистометрия и другие методы);
- рентгенологические исследования (урография, цистография);
- компьютерная томография.
Подробнее о расшифровке анализа крови и мочи у детей читайте в других наших статьях.
Принципы лечения и меры профилактики
Как лечить пиелонефрит у детей? Только после комплексного обследования. Ведь часто бывает, что этот диагноз врачи не сразу дифференцируют и называют его «острый живот» или «кишечная инфекция».
Также симптомы пиелонефрита могут быть похожи на признаки других патологий почек, хронического цистита. При острых формах заболевания и в младенческом возрасте врач рекомендует госпитализацию, чтобы избежать осложнений.
Какое лечение назначает врач?
- Постельный режим. Рекомендован при сильной интоксикации в течение 5-7 дней. Важно, чтобы ребенок высыпался и был в тепле. Не допустимы физические нагрузки, перевозбуждение.
- Диета. Важная часть терапии. Пища должна быть белковой и растительной, разрешаются нежирные молочные продукты. Рекомендован диетический стол № 5. Можно добавлять немного соли в блюда, но потребление жидкости увеличивается на 50%. Мочеиспускание при таком питьевом режиме должно быть частым. Можно предлагать компоты, чай, минеральную воду, соки. Если есть патологии почек, то жидкость и соль употребляются в ограниченном количестве. Полностью исключается жареное, острое, жирное.
- Жаропонижающие и нестероидные противовоспалительные средства. Из жаропонижающих врач назначает препараты на основе парацетамола. Нестероидные противовоспалительные средства применяются в качестве обезболивания.
- Антибиотики. Поскольку воспаление почек носит бактериальный характер, назначается антибактериальная терапия для устранения причины заболевания. Перед началом лечения врач обязательно назначает анализ мочи на бакпосев и на чувствительность к антибиотикам. После курса назначается повторный анализ на бактериурию — выявление бактерий в моче. Если нет улучшения, назначаются другие антибиотики. Каковы требования к антибиотикам при лечении пиелонефрита? Низкая токсичность, высокая концентрация в очаге воспаления, устойчивость к бактериям. Антибактериальная терапия при тяжелой форме пиелонефрита может длиться до четырех недель, с обязательной сменой препарата. На первом этапе при стационарном и домашнем лечении антибиотики вводятся внутримышечно или внутривенно. Затем их могут заменить пероральным приемом. При легкой форме пиелонефрита изначально назначаются пероральные антибиотики. Чаще всего применяются препараты цефалоспоринового ряда.
- Антигрибковые препараты. Если доказана грибковая природа воспаления почек, назначаются противогрибковые лекарства в виде таблеток. Во время их приема проводится контроль лечения при помощи рентгеноконтрастной урографии и других методов.
- Уроантисептики. Обычно назначаются параллельно или после курса антибиотиков для предупреждения хронического пиелонефрита у детей. Это противомикробные препараты, которые снимают воспалительный процесс в мочевыводящих путях. Детям с двух лет могут назначать: «Невиграм», «Урограм», «Гламурин», «Нитроксолин» и другие лекарства. Наиболее сильными уроантисептиками считаются «Заноцин», «Таривид» и их аналоги. Эти лекарства относятся к группе резервных и назначаются лишь в том случае, если никакие другие препараты не дают лечебного эффекта.
- Антигистаминные препараты. Назначаются для снятия воспаления и отечности в качестве вспомогательного средства, купирования аллергии при пиелонефрите, реакции на антибиотики и другие лекарства.
- Фитолечение. Рекомендуются мочегонные и противовоспалительные травы (хвощ, толокнянка, крапива, листья брусники, зверобой, шалфей), которые хорошо выводят жидкость из организма, снимают отеки, оказывают антисептическое действие. Можно применять готовые сборы для приготовления почечных чаев. Также рекомендованы аптечные смеси трав («Фитолизин», «Цистон»), капли на растительной основе «Канефрон».
Также по показаниям могут быть назначены мочегонные средства (диуретики), антиоксиданты, иммуностимуляторы. В редких случаях при патологии почек, обструкции мочевыводящих путей может назначаться хирургическое лечение. Кроме нефролога, иногда требуется консультация уролога, иммунолога, хирурга.
Как проводится профилактика
Если ребенок один раз перенес пиелонефрит, это не значит, что болезнь будет повторяться. При нормальном функционировании почек и отсутствии патологий пиелонефрит в большинстве случаев не возвращается. Как проводится профилактика хронического пиелонефрита у детей?
- Рекомендуется избегать переохлаждения, но это не значит, что ребенка нужно укутывать и перегревать.
- После перенесенного пиелонефрита опорожнение мочевого пузыря должно быть своевременным и частым.
- Также ребенок должен хорошо высыпаться, рационально питаться, принимать витамины, пить достаточно жидкости.
- Необходимо укреплять иммунитет: закаливание, частые прогулки на свежем воздухе, физические нагрузки, плавание в чистых водоемах, хождение босиком летом.
- Важна гигиена половых органов, поскольку бактерии могут проникать в мочевыводящие пути из половых органов, кишечника.
- После перенесенного острого пиелонефрита ребенок состоит на диспансерном учете в течение 5 лет и наблюдается у специалистов.
- Для профилактики назначается биохимический анализ мочи один раз в три месяца и чаще по показаниям.
- Также рекомендовано контрольное УЗИ органов мочевыводящих путей один раз в полгода.
- После перенесенных ОРВИ и других инфекций рекомендованы общий анализ мочи и крови.
- При стойкой ремиссии (больше 5 лет) ребенка снимают с диспансерного учета.
Лечение пиелонефрита у детей проводится в условиях стационара при тяжелых, острых формах. К заболеванию нужно отнестись со всей серьезностью.
При неправильном, несвоевременном лечении пиелонефрит может перейти в хроническую форму, привести к осложнениям.
Восстановительная терапия занимает несколько месяцев, также после перенесенного заболевания проводятся контрольные лабораторные и инструментальные обследования.
Источник: https://mykids365.ru/diseases/pielonefrit/
Признаки пиелонефрита у ребенка в 2 года
Пиелонефрит – заболевание почек, спровоцированное патогенными микроорганизмами. Это заболевание может протекать в острой и хронической форме, среди детей встречается чаще у девочек в возрасте до 15 лет. В нашей статье мы постараемся разобраться, как протекает пиелонефрит у новорожденных, какие имеет симптомы и рассмотрим принципы лечения недуга.
Общие сведения о пиелонефрите
Пиелонефрит у детей до года в 80% случаев является излечимым заболеванием
Пиелонефрит у детей до года в 80% случаев является излечимым заболеванием. Лечение проводится комплексное и длительное, обязательно применяется антибактериальная терапия.
Конкретная схема лечения определяется лечащим врачом, в зависимости от характера воспалительного процесса и функциональности мочевыделительной системы. Кроме этого необходимо придерживаться специальной диеты, чтобы предупредить рецидивы у ребенка.
Пиелонефрит классифицируется по:
- Локализация воспаления:
- Односторонний;
- Двусторонний;
- Причина воспаления:
- Первичный. Отсутствие аномальных отклонений в почках и мочевыводящих путях;
- Вторичный. Наличие патологии почек и мочевыводящих путей;
- Течение и форма заболевания:
- Острый;
- Гнойный;
- Хроничекий;
- Обструкция мочевых путей:
- Необструктичвный;
- Обструктивный;
В подавляющем большинстве случаев встречается вторичный пиелонефрит, обнаруживающийся при более тщательном обследовании у ребенка до года и новорождённых.
Хронический пиелонефрит проходит в:
- Латентной форме. Это, так называемая скрытая форма заболевания, когда процесс проходит медленно и симптомы практически отсутствуют, а выявление почечного воспаления происходит в результате лабораторного исследования мочи и крови больного;
- Форме ремиссии. Период длительного отсутствия симптомов заболевания и по результатам лабораторных анализов в том числе. Если на протяжении 5 лет рецидивов нет, то ребенок снимается с учета у нефролога;
- Рецидивирующей форме. Ситуация, при которой обострение пиелонефрита происходит 2 раза за полгода.
Чаще всего у новорожденных постановка диагноза «хронический вторичный пиелонефрит» делается ввиду врожденных патологий мочевыделительной системы
Чаще всего у новорожденных постановка диагноза «хронический вторичный пиелонефрит» делается ввиду врожденных патологий мочевыделительной системы или нарушения строения самих почек. Хроническая форма имеет место, если на протяжении 6 месяцев симптомы воспаления почек не проходят.
Факторы, провоцирующие пиелонефрит у грудничка:
- Острое вирусное заболевание;
- Сильное переохлаждение;
- Частые ангины;
- Скарлатина;
- Дисбактериоз кишечника;
- Сахарный диабет;
- Кариозные зубы, являющиеся очагом инфекции (характерно для более старших детей);
- Преграды в мочевыводящих путях, мешающие оттоку мочи. При непроходимости мочевыводящих путей, возникает так называемый мочеточниковый рефлюкс, когда моча попадает из мочевого пузыря обратно в почки;
- Невозможность полностью опорожнять мочевой пузырь (по различным причинам);
- Несоблюдение правил гигиены;
- Переход с грудного вскармливания на искусственное, спровоцировавший сбой в иммунной системе малыша, а также сюда можно отнести период прорезывания зубов.
Внимание! Все причины, перечисленные выше могут способствовать пиелонефриту у деток только в случае попадания в организм инфекции.
Признаки пиелонефрита у детей
Для острого воспаления почек характерна высокая температура
Симптомы пиелонефрита у детей зависят от того в какой форме проходит заболевание, острой или хронической.
Для острого воспаления почек характерно:
- Изменения в лабораторных анализах, являющиеся основным признаком болезни. В моче превышенные нормы лейкоцитов, присутствие патогенных бактерий, возможны включения крови (эритроцитурия). В анализе крови наблюдается снижение уровня гемоглобина, увеличено содержание нейтрофилов (палочкоядерных лейкоцитов), указывающее на бактериальное воспаление, повышенное СОЭ;
- Признаки интоксикации. Высокая температура тела (до 40 градусов), тошнота и постоянные срыгивания, рвота, озноб, слабость, учащенное сердцебиение. Может быть обезвоживание, отечность;
- Присутствие болевых ощущений. Беспокойство малыша при движении, при поколачивании в районе почек может начаться плач. Боль может быть сильной, приступообразной или постоянной;
- Нарушение мочеиспускания. Как правило, при пиелонефрите мочеиспускание становится более частым и болезненным. В более редких случаях может быть наоборот уменьшение объема выделяемой урины, как правило из-за преграды в мочевыводящих путях. Моча изменяет свой цвет и прозрачность, начинает неприятно пахнуть.
Важно! В норме, ребенок, не достигший 6-ти месячного возраста, должен мочиться до 20 раз в сутки. Здоровый малыш, возрастом с 6 до 12 месяцев мочится до 15 раз в сутки.
При хроническом пиелонефрите можно наблюдать схожие признаки с острым течением болезни, однако имеющие некоторые отличия:
- Болевой синдром либо слабо выражен (боли могут быть тупые, ноющие), либо вовсе может отсутствовать;
- Температура тела в пределах нормы, либо может повышаться не выше 37,5 градусов;
- Симптомы интоксикации слабо выражены;
- Наблюдается повышенная потливость;
- При мочеиспускании лишь иногда может наблюдаться болезненность, объем мочи выше нормы;
- В анализе мочи на биохимию обнаруживаются фосфаты, оксалаты, ураты;
- Ребенок постоянно чувствует усталость, раздражительность, он невнимателен, не успевает в школе.
Особенности течения заболевания в грудничковом возрасте
Наличие диагноза подтверждается в результате клинико-лабораторных анализах и инструментально
Как правило, у грудничков воспаление поек возникает вследствие врожденных патологий почек и мочевыводящих путей (из-за нарушения оттока мочи).
Также заболевание может спровоцировать острое респираторное вирусное заболевание, заражение грибковой, бактериальной и вирусной инфекцией.
При этом нарушаются процессы обмена в почках, водно-солевой баланс, фильтрация, присутствует повышенное артериальное давление.Обратите внимание! У грудных детей пиелонефрит может протекать и латентной форме. Наличие диагноза подтверждается в результате клинико-лабораторных анализах и инструментально (например, УЗИ).
Лечение пиелонефрита у грудных детей
При остром течении болезни показано нахождение в стационаре
При остром течении болезни показано нахождение в стационаре. Терапевтическое лечение проводится так же, как и для более старшего возраста детей.
Обязательно проводится адекватная антибактериальная терапия, основанная на посевах и определении чувствительности патогенной флоры к тем или иным антибиотикам. Дополнительно назначают уроантисептики, используют фитотерапевтические методики лечения.
Для восстановления нормальной работы кишечника и его микрофлоры, назначаются пребиотики и пробиотики. Может применяться гомеопатическое лечение почечного воспаления.
Диагностика заболевания
Для постановки точного диагноза и прежде чем назначить лечение, ребенку необходимо пройти ряд лабораторных и инструментальных исследований
Для постановки точного диагноза и прежде чем назначить лечение, ребенку необходимо пройти ряд лабораторных и инструментальных исследований.
Именно они помогают выявить нарушение в метаболизме, причину и локацию воспаления, анатомические патологические отклонения, патологию других органов и т.д.
Детальное и комплексное обследование помогает предотвратить возникновение хронической формы пиелонефрита и осложнений, таких как: гнойный процесс, заражение крови, отказ почек (почечная недостаточность).
Диагностика включает в себя:
- общий и биохимический анализ мочи;
- анализ мочи по Нечипоренко, Зимницкому и другим методам;
- исследование диуреза;
- анализ осадка, ферментов мочи;
- посев мочи на наличие бактерий и антибиотикограмма (помогает точно определиться с антибактериальной терапией);
- исследование мочи на грибы и вирусы (помогает в выборе дополнительных медикаментов);
- цитология мочи для обнаружения атипических клеток;
- общий и биохимический анализ крови;
- УЗИ органов мочевыводящих путей;
- рентгенологические исследования (урография, цистография);
- исследование функций мочевого пузыря (цистометрия и другие методы);
- компьютерная томография.
К пиелонефриту у детей нудно относится очень серьезно, ведь почки – жизненно важный орган.
При несвоевременно или неправильно оказанной медицинской помощи, воспаление почек может приобрести хронический характер, могут возникнуть осложнения, несовместимые с жизнью маленького пациента.
Как правило, восстановительная терапия длится несколько месяцев, с регулярными контрольными лабораторными анализами и инструментальным обследованием.
Source: LecheniePochki.ru
Источник: https://detki.shukshin-net.ru/priznaki-pielonefrita-u-rebenka-v-2-goda/