Признаки мсд почек
Содержание
Мсд почек что это
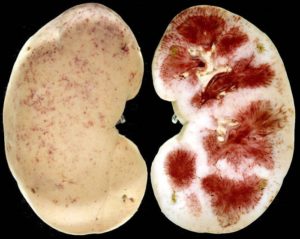
Мочесолевой диатез представляет собой особенность человеческого организма продуцировать мочевую кислоту.
Когда она производится в избыточных количествах, ее кристаллы образуют нерастворимые соединения и уратные камни в тканях и органах выделительной системы.
Такие патологические изменения проявляются при воздействии неблагоприятных факторов (неправильное питание, стрессы, сопутствующие болезни).
Лечение мочесолевого диатеза, прежде всего, основано на соблюдении диеты, которая ограничивает потребление соли и белков, а также значительно увеличивает дневную норму потребления жидкости. Запрещены к употреблению пуриносодержащие продукты (мясо, птица, рыба, бобовые, цитрусовые, какао и пр.).
В зависимости от состояния больного и течения патологического процесса врач назначает консервативные методы лечения – лекарственные препараты, действие которых направлено на снижение мочевой кислоты и подщелачивание мочи (Калия цитрат, Калинор, Солуран, Уроцит). Эффективное действие оказывают мочегонные препараты, помогающие избавиться от концентрированной мочи, а также нестероидные противовоспалительные препараты.
Назначаются также лекарства, способствующие ингибированию ксантиноксидазы и препятствующие чрезмерному образованию мочевой кислоты (например, Аллопуринол). Витаминно-минеральные комплексы приписываются для стимулирования метаболических процессов. Кроме этого, назначаются гомеопатические средства и препараты растительного происхождения (Lycopodium, Канефрон Н, Causticum).Если патологический процесс спровоцировал развитие подагры, для купирования приступов используют препарат Колхицин. Чтобы облегчить состояние больного, применяются следующие физиотерапевтические методы:
- ультрафиолетовое облучение;
- ультразвуковая терапия;
- магнитотерапия;
- лазерная и/или магнитно-лазерная терапия;
- синглетно-кислородный метод.
Достичь максимальных результатов можно при сочетании нескольких методов лечения. Если в почках все же образовались камни, и медикаментозное лечение неэффективно, наступает очередь хирургического вмешательства.
Лекарства
Мочесолевой диатез не является самостоятельным заболеванием, поэтому конкретных терапевтических методов, направленных на его полное устранение, нет. Схема лечения касается купирования симптомов, а медикаменты назначаются для снижения концентрации мочевой кислоты и при обнаружении конкрементов.
Лекарства, часто применяемые для борьбы с избыточным продуцированием мочевой кислоты:
- Аспаркам (выводит из организма оксалаты и соли уратов);
- Блемарен (расщепляет мочевую кислоту и выводит ее вместе с уриной);
- Аллопуринол (активирует ферменты, которые отвечают за гидролиз мочевой кислоты);
- Канефрон (усиливают отток мочи);
- Фитолизин, Уролесан (выводят соли);
- Энтеросорбенты (Энтеросгель);
- Витаминно-минеральные комплексные препараты (оптимизируют метаболические процессы).
Для растворения конкрементов специалист может назначить пациенту Цистон или Фитолизон. Однако увеличение суточного диуреза (промывание) строго противопоказано при выявлении крупных камней, поскольку мочегонные средства могут спровоцировать закупорку мочевыводящих путей.
Необходимость в проведении хирургической операции возникает лишь в том случае, когда мочесолевой диатез прогрессирует до мочекаменной болезни, в результате чего возникают конкременты больших размеров.
Следует учесть, что даже после выведения песка и удаления камней остается склонность к их образованию.
Таким образом, больному необходимо пожизненно придерживаться специальной диеты и не менее 1 раза в год обращаться к лечащему врачу для повторных обследований.
Народное лечение
Мочесолевой диатез требует комплексного подхода к устранению симптомов и облегчению состояния больного. задача терапии – это уменьшение концентрации мочевой кислоты.
Народное лечение сводится к употреблению продуктов, которые способны ощелачивать организм: растительной пищи, свежих соков, овощей и фруктов, структурированной воды. Диета – основа успешного устранения недуга, поэтому пациент должен это четко понимать и следить за здоровым питанием.
Народная медицина для лечения мочесолевого диатеза предлагает настои и отвары, приготовленные на одном растительном компоненте. Можно использовать, к примеру, спорыш в измельченном виде (5 ст. л.
на 1 л воды ‒ залить кипятком и хранить в термосе; употреблять на протяжении суток; лечение проводить не менее 1 недели).
Корневища и зелень петрушки залить кипятком (1 десертная ложка измельченного сырья на 1 стакан воды), настоять несколько часов и употребить в течение суток в три приема.При фосфатурии и оксалатурии поможет шиповник(корни, семена, плоды), который можно добавлять в травяные сборы, либо готовить отдельный настой. Для этого 2 ст. ложки корневища нужно измельчить и залить стаканом кипятка, затем прокипятить 15 мин. и настоять два часа. Пить такой лечебный настой рекомендуется весь день через соломинку, курс лечения – 2 недели.
Для приготовления травяных сборов подойдут такие растения, как крапива двудомная, тысячелистник (трава), чистотел, кукурузные рыльца, листья барбариса. Фитосмеси заливаются водой, настаиваются сутки, затем кипятятся и принимаются в виде чая.
Лечение травами
Мочесолевой диатез успешно лечится лекарственными травами, которые должен подбирать врач. Главное условие при фитотерапии – отсутствие камней в почках (мочегонные травы в таком случае категорически запрещены).
Лечение травами сводится к приему настоев и отваров из следующих растительных компонентов:
- спорыш;
- березовые почки;
- кукурузные рыльца;
- медвежьи ушки;
- зверобой;
- щавель;
- ревень;
- морозник и др.
Марена красильная, корни крушины, плоды жостера, трава зверобоя, корни мыльнянки, трава хвоща содержат в своем составе антрагликозиды и сапонины. Такие травы можно сочетать в виде фитосмесей и принимать как отвары и настои в течение 1-2 недель.
Ниже приведены рецепты с использованием лекарственных растений :
- Укроп (семена (1 ст. л.) заливают кипятком (стакан) и настаивают час, после чего принимают трижды в день по столовой ложке).
- Брусника (20 граммов листьев залить стаканом кипятка, затем настоять полчаса, принимать по 1 ст. л. трижды в день).
- Береза (листья кипятить 15 мин., отвар настоять полчаса, процедить, принимать по 50 граммов во время еды).
- Спорыш (1 ст. л. залить стаканом горячей прокипяченной воды, настоять на водяной бане 20 мин., затем охладить и процедить, принимать по трети стакана до еды).
Сбор мочегонных трав применяется для лечения и профилактики заболеваний почек и чаще всего включает в себя можжевельник, петрушку, крапиву двудомную, шиповник, березовые листья, спорыш.
Мочегонные травы входят в состав почечных чаев для лечения воспалительных болезней мочеполовой системы. Это череда, шиповник, укроп, полевой хвощ, лопух, любисток, петрушка, крапива.
При воспалительных процессах используются сборы из цветков ромашки, ягод можжевельника, корня одуванчика, хвоща, семян петрушки, листьев крапивы, календулы, корня аира.
Хорошо помогает следующая смесь: семена моркови дикой, хвощ полевой, трава череды в равных пропорциях залить 2 ст. кипятка и настоять в течение суток. Принимать трижды в день до еды по 2 столовой ложки. Курс лечения должен составлять 4-5 недель.
Аптечные мочегонные фитосборы нельзя принимать в случаях повышенного уровня кислотности желудка, гастрита, язвы желудка и двенадцатиперстной кишки, аденомы простаты.
Гомеопатия
Мочесолевой диатез устраняется с помощью гомеопатических препаратов, которые должен назначать врач. Самолечение может быть опасным, поскольку растительные вещества с мочегонным действием нельзя использовать при наличии уже образовавшихся камней.
Гомеопатия при мочесолевом диатезе включает использование следующих препаратов:
- Почечная смесь Даника (стимулирует иммунитет, оказывает мочегонное, общеукрепляющее и противовоспалительное действие, подавляет рост патогенной флоры и препятствует образованию мочевых камней). Состав препарата: ягоды можжевельника, трава спорыша, золотарника, хвоща полевого, плоды шиповника, листья березы и корень аира.
- Уртика уренс (препарат на основе крапивы и уменьшает количество мочевой кислоты, выводит песок, а также купирует приступы подагры).
- Сарсапарилла (Sarsaparilla) – устраняет симптомы, которые сопутствуют проблемам с мочевыделительной системой, в частности, болезненность при мочеиспускании.
- Бензоикум ацидум (Benzoicum acidum) – применяется при различных заболеваниях выделительной системы, включая почечную недостаточность.
- Ледум палюстре (багульник болотный) – хорошо зарекомендовал себя как эффективное средство, снижающее мочевую кислоту; применяется при суставных патологиях (подагре).
- Кольхикум (препарат на основе безвременника) ‒ помогает снять воспаление, выводит песок.
Отдельно можно отметить препарат Канефрон Н, который применяется для комплексного лечения болезней мочевыводящих путей, включая наличие камней в почках. В составе препарата содержатся любисток, золототысячник, розмарин. Его действие многогранно: уменьшает количество белка, снимает воспаление, обладает мочегонным свойством, устраняет спазмы мочевых путей, изменяет кислотность мочи.
Оперативное лечение
Мочесолевой диатез может осложняться образованием камней (уратов, фосфатов), которые в некоторых случаях можно расщепить посредством воздействия специальных медикаментов.
Оперативное лечение применяется в запущенных случаях, если невозможно дробление камней медикаментозным способом из-за их больших размеров и риска закупорки мочевыводящих протоков.
Операции могут проводиться открытым способом при нарушении мочевыведения и необходимости удаления почки либо ее части.
Альтернативным методом является эндоскопическая операция, с помощью которой достигается менее травматичное удаление камней.На сегодняшний день в хирургии применяются неинвазивные методы лечения, предполагающие отсутствие полного доступа к органу. Такие операции осуществляются посредством ультразвука или лазера. Выбор способа хирургического вмешательства зависит от отдельного случая и состояния здоровья пациента.
Дистанционная и эндоскопическая литотрипсия – современные методы бескровного хирургического вмешательства, которые основаны на применении ультразвуковых волн для дробления камней.
Преимущества данных методов хирургического лечения состоят в отсутствии продолжительного восстановительного периода, а также возможности проведения операций у пациентов с сопутствующими заболеваниями.
Диета при мочесолевом диатезе
Мочесолевой диатез необходимо «лечить» правильным питанием, – такова основная цель терапии. Прежде всего, следует ограничить потребление соли, позаботиться о введении в рацион различных витаминов, употреблять больше жидкости (2-2,5 л).
Диета при мочесолевом диатезе должна быть основана на обогащении рациона питания солями калия, которые снижают концентрацию мочевой кислоты и уратов, а также оказывают эффективное мочегонное действие. Продукты, богатые кальцием, ‒ это молоко, кефир и творог, а также свежие фрукты и ягоды, минеральные щелочные воды (наподобие «Боржоми»).
В обязательном порядке нужно исключить жирную пищу ‒ мясо и мясные бульоны, колбасные изделия, рыбные блюда, копчености. Следует отказаться от крепкого чая и кофе, какао и шоколада. Из полезных продуктов можно отметить сладкий картофель, морковь, тыкву, соки, морсы и компоты из сухофруктов.
Пациентам, имеющим проблемы в работе мочевыделительной системы, назначают диету № 6, которая включает употребление следующих продуктов:
- хлеб (пшеничный белый/серый, бессолевой);
- молоко (сухое, цельное, сгущенное);
- молочнокислые продукты: творог, кефир, простокваша, сметана и сливки;
- супы (овощные и с крупами, фруктовые, молочные);
- борщи и свекольники;
- макаронные изделия;
- нежирные сорта рыбы в отваренном и запеченном виде;
- нежирная свинина, говядина, телятина, баранина (отварная, запеченная);
- крупы (любые);
- соусы (молочные, овощные, сметанные);
- печенье.
Примерное меню диеты при мочесолевом диатезе:
- Завтрак № 1: творожник (или хлеб с маслом), овощной салат, чай с молоком.
- Завтрак № 2: каша гречневая или другая (можно с молоком), компот из сухофруктов.
- Обед: борщ со сметаной, отварной картофель, запеченная рыба, свежевыжатый фруктовый сок.
- Ужин № 1: рисовые биточки с соусом, овощной салат, ягодный кисель.
- Ужин № 2: сухое печенье, отвар шиповника (можно с медом).
Итак, при мочесолевом диатезе и проблемах с почками рекомендуется преимущественно молочно-растительная диета.
Источник: https://worldwantedperfume.com/msd-pochek-chto-jeto/
Что показывает УЗИ почек: расшифровка, норма
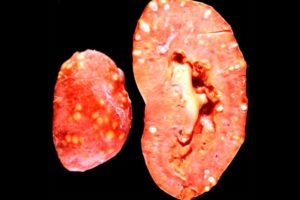
Почки подвергаются значительным нагрузкам, которые приводят к заболеваниям. Их диагностика возможна в большой мере благодаря УЗИ почек. С помощью ультразвука можно определить все виды заболеваний данных органов.
Такой метод обследования хорошо переносится пациентом, не требует вмешательства в организм, и при этом — является информативным.
Какие болезни выявляет УЗИ почек?
Что показывает УЗИ почек? Данное исследование дает информацию о состоянии органов, что помогает выявить специфические болезни. Пациент при проведении процедуры может лежать на боку, спине или животе.
С помощью ультразвука можно выявить такие заболевания:
- камни в почках;
- МКД;
- опухоли разного происхождения, как доброкачественные, так и злокачественные;
- наличие кист в почках;
- изменения в структуре;
- изменение размеров и нарушение местоположения органов;
- гнойные поражения тканей;
- воспалительные заболевания.
Распространенными являются камни в почках. Они появляются из-за нарушения солевого обмена. Сначала появляется МКД, когда в моче обнаруживаются микролиты, соединения солей, а затем и непосредственно камни в почках, которые создают уже ощутимый дискомфорт.
Гнойная деструкция почечной паренхимы на УЗ-снимке
Чтобы болезнь не начала проявляться, важно делать профилактические УЗИ на МКД. Мочекаменная болезнь обнаруживается на начальных стадиях, и сразу можно приняться за лечение. При МКД оно, как правило, медикаментозное, но если есть крупные камни, то без оперативного вмешательства не обойтись. Камни в почках свойственны как людям старшего возраста, так и ребенку.
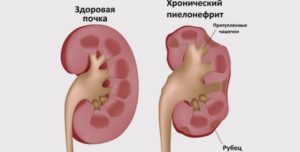
УЗИ важно делать и при пиелонефрите – воспалении. Обследование паренхимы и УЗДГ сосудов почек дадут возможность оценить степень воспаления и способы его лечения. Часто такие проблемы подстерегают беременных женщин.
В почках могут образовываться кисты и опухоли. Они хорошо видны на обследовании с помощью ультразвука. Информацию затем используют для предстоящей операции.
Симптомы, указывающие, что диагностика необходима
Врач назначает ультразвуковую процедуру, когда подозревает, что почки не здоровы. Симптомами, указывающими на это, могут быть:
- неблагоприятный анализ мочи, который может указывать сразу на несколько заболеваний;
- необычный цвет мочи;
- регулярные боли в пояснице;
- симптомы, относящиеся к почечной колике;
- энурез;
- постоянные оттеки рук, ног, лица;
- посттравматические нарушения в работе органов;
- плохая работа эндокринной системы и влияние этого на другие органы и системы;
- подозрение на новообразования;
- инфекционные заболевания;
- высокое артериальное давление, которое не опускается даже с помощью медикаментов;
- профилактические проверки;
- также требуется постоянный контроль, если почка пересажена.
Список норм и патологий при диагностике почек
Вместе с исследованием почек обычно проверяют работу мочеточников, а также мочевого пузыря. Это делается из-за того, что эти органы связаны между собой, и заболевания одних могут провоцировать проблемы с другими.
Виды УЗИ почек
Выделяют два вида ультразвукового исследования почек:
- Допплерография почек (УЗДГ сосудов почек)
- Ультразвуковое исследование почек.
УЗДГ сосудов почек необходимо для оценки состояние почек, ее артерий, кровотока. Его делают на основе эффекта Доплера, который выражается в разнице ультразвуковой волны, исходящей именно от крови, и волны, генерируемой датчиком.
Доплер дает возможность проследить кровоток, толщину артерий и другие нарушения, касающиеся сосудов. УЗИ почечных артерий важно, так как им свойственно сужаться и расширяться. Толщина артерий – это их проходимость, отклонение от нормы указывает на проблемы.
Ультразвуковая эхография используется, когда необходимо исследовать ткани почек и их месторасположение.
Как расшифровать результаты?
Результаты обследования фиксируются. Врач дает справку, в которой есть показатели, выявленные с помощью ультразвука. Результаты заносятся в протокол. Информация, которую содержит протокол, сравнивается с нормой, затем делается заключение. Расшифровка УЗИ делается врачом. Но, зная показатели нормы, вы можете сделать это и сами.
Расшифровка УЗИ почек в нормальном состоянии (здоровых):
- толщина: до 40-50 мм;
- ширина: до 50-60 мм;
- длина: до 100-120 мм;
- толщина паренхимы — до 23 мм.
Таблица нормальных размеров почек
Эти нормы характерны для человека взрослого, и могут частично отличаться — в зависимости от роста. В пожилом возрасте они меняются. Толщина паренхимы может истончаться, и норма уже будет на уровне 11 мм (к 60 годам).
Помимо размеров, здоровые почки должны соответствовать следующим параметрам:
- Иметь форму боба.
- Иметь четкий наружный контур.
- Левый орган должен располагаться чуть выше, чем правый.
- Эхоплотность почечных пирамидок должна быть меньше, чем эхогенность паренхимы.
- Эхогенность почек должна быть такой же, как и у печени, или чуть ниже.
- При полном мочевом пузыре не должно быть видно чашечно-лоханочной системы.
- По размерам обе почки должны быть одинаковы, либо не отличаться друг от друга больше, чем на 2 см.
- При дыхании подвижность органа не должна превышать 2-3 см.
- Передне-задние размеры не должны превышать 1.5 см.
- Индекс резистентности главной почечной артерии (измеряется при допплерометрии) должен быть примерно 0.7 (область ворот) и 0.34-0.74 (междолевые артерии).
Нормы размеров для детей другие. Они зависят от возраста.
Таблица нормальных размеров почек у детей в зависимости от возраста
У новорожденных нормы такие.
Правая почка:
- толщина: 16 – 27,3;
- ширина: 13,7 – 29,3;
- длина: 36,9-58,9.
Левая почка:
- толщина: 13,7 – 27,4;
- ширина: 14,2 – 26,8;
- длина: 36,3 – 60,7 мм
Для других возрастов действуют другие нормы. У врача есть специальная таблица с ними.
Источник: https://fragmed.ru/uzi/pochek-rasshifrovat.html
Мсд что же все-таки это такое
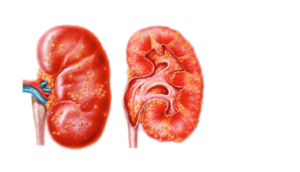
Ира Жен. 33 лет. Хмельницкий
Здрасти. Меня направили на УЗИ почек (в связи с беременностью 26 недель). Оказалось, что правая почка меньше левой на 18 мм, и в ней расширены лоханка и мочеточник.
Zawartość:
Из протокола УЗИ: «Правая почка. Размещение обыденное. Подвижность обычная. Форма не изменена. Контуры ровненькие, точные. Размеры 97х45 мм. Паренхима: толщина 18 мм. эхогенность рядовая, структура однородная.
Чашечно-лоханочная система расширена (лоханка – 20 мм); Гиперэхогенные включения отсутствуют; эхопозитивные вкалючения; мочеточник расширен до 13 мм.» Заключение: Ультразвуковые признаки МСД, пиелоуретероэктазия справа.
Скажите, пожалуйста, как расшифровывается «МСД», что может значить такое УЗИ, почему может быть такая разница в размерах почек (левая 115х47) и чем это угрожает, в особенности при беременности.
Общий анализ мочи сдавала часто, последний раз 2 недели вспять, все было нормально. Болей ранее не замечала. На данный момент начинаю прислушиваться – уже кажется, что справа болит. Очень жду ответа, т.к.на консультацию только после праздничков, изведусь за этот период времени. Спасибо!
(Гость)Анна 26.11.:36
Здрасти,доктор. Моему супругу (42 года) три года вспять поставили диагноз: аномалия мочевыводящей системы. Нейромышечная дисплазия мочеточников. Как доктор нам произнес, что мочеточники размером как сардельки. Изготовлены 2 операции по пластике мочеточников по Лопаткину и Бифошу справа и слева. ( Справа в феврале 2009г. слева в октябре 2009г.) Уретероцистонеоанастоз по Коэну.Эпицистостомия.
УЗИ на 20.11.11г правая почка: положение обыденное, размеры 114*58мм, толщина паренхимы от 4 до 8 мм, структура паренхимы кортико-медуллярная дифференцировка сохранена,полостная система расширена за счет чашек о 17 мм, лоханки до 34 мм, мочеточника от 18 мм в в/3 до 5мм в н/3.
Левая: положение обыденное, размеры 104*58 мм, толщина паренхимы 14 мм, структура паренхимы кортико-медулллярная дифференцировка сохранена, полостная система расширеа за счет отдельных чашек до 9 мм. Надпочечники не увеличены. Заключение:УЗ-признаки Уретеропиелокаликоэктазии справа, изолированнной каликоэктазии слева. 24.11.11г.
Динамическая нефросцинтиграфия. На серии сцинтиграмм, выполненных в дорсальной проекции сидя, визиуалируются обе почки, расположенные а обычном месте, бобовидной формы. Поглащение РФП паренхимой левой почки своевременное,рассредотачивание его равномерное.Выведение продукта ЧЛС левой почки несколько замедленно,равномерное.
Поглащение РФП паренхимой правой почки замедленное, рассредотачивание его несколько неравномерне.Выведение продукт ЧЛС правой почки в 1-ые 20 минут исследования отсутствует. Заключение:Сцинтиграфические данные сниженной фильтрационной и отсутствия эвакуаторной функции правой почки (кривая поближе к «обструктивному» типу).
удовлетворительной фильтрационной и сниженной эвакуационной функции левой почки.
25.11.11 сделали МСКТ почек с внутривенным усилением (ЭЭД 6,33мЗв).
На серии МСКТ почек, выполненных по стандартной программке с в/в усилением (100 мл ультравист) в мультипланарном режиме, почки локализированы в обыкновенном месте, обыкновенной формы, размеры правой почки 81/35/54 мм, размеры левой почки 82/38/59 мм.
Чашечки и лоханка правой лоханки правой почки расширены существенно (лоханка до 48 мм). ЧЛС левой почки расширены равномерно, конкрементов не содержат. Паренхима почек однородной структуры, справа истончена до 5-8 мм. При в/в усилении кортико-медуллярная дифференциация не определяется.ЧЛС и мочеточники контрастируются в отсроченную фазу (60 мин), левый надпочечник расширен на всем протяжении домм, правый надпочечник в верхних отделах расширен до 28 мм, в нижней трети конически сужается до 1 мм и дальше имеет нитевидную форму. Заключение:КТ-признаки двухсторонней пиелоуретероэктазии.Гидронефроз правой почки.
Неясно засчет чего такое сужение мочеточника. справа? Какой прогноз? Что сможете посоветовать. Заблаговременно признательна. С почтением Анна.
Но Вы – неавторизованный юзер.
Если Вы регились ранее, то „залогиньтесь” (форма логина в правой высшей части веб-сайта). Если вы тут в первый раз, то зарегайтесь.
Если Вы зарегистрируетесь, то можете в предстоящем выслеживать ответы на свои сообщения, продолжать диалог в увлекательных темах с другими юзерами и консультантами. Кроме этого, регистрация дозволит Для вас вести приватную переписку с консультантами и другими юзерами веб-сайта.
Напишите Ваше мировоззрение о вопросе, ответах и других воззрениях:
Глядеть что такое „МСД” в других словарях:
мсд — мотострелковая дивизия Словарь: Словарь сокращений и аббревиатур армии и спецслужб. Сост. А. А. Щелоков. М. ООО «Издательство АСТ», ЗАО «Издательский дом Гелеос», 2003. 318 с. МСД малая смертельная доза мед. Словари: Словарь сокращений и… … Словарь сокращений и аббревиатур
ТЭСК МСД — трубоэлектросварочный комплекс по производству труб малого и среднего поперечника техн. Источник: http://www.rosbalt.ru/2008/01/05/445315.html … Словарь сокращений и аббревиатур
доза смертельная малая 2 — (МСД, МЛД, DLM; син. Д. смертельная малая) Д. вызывающая смерть единичных облученных животных в течение фиксированного времени (30 60 дней) … Большой мед словарь
Анонимно, Дама, 62 года
Как удалить вирус msd
Файл msd.exe относится к программному обеспечению Musicsoft Downloader. разработанного Yamaha .
MsD – это аббревиатура от M usics oft D ownloader
Источник: http://pl.ourhealthykidneys.com/bolezni/msd-chto-jeto-takoe.html
Гидронефроз
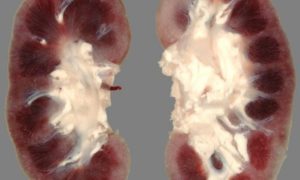
Гидронефроз (гидронефротическая трансформация) – заболевание почек, связанное с прогрессивным расширением чашечно-лоханочной системы (ЧЛС), обусловленным стенозом лоханочно-мочеточникового сегмента (ЛМС) и нарушением оттока мочи.
Болезнь приводит к нарушению циркуляции крови, атрофии почечной паренхимы, которая выполняет фильтрующую функцию, снижении функции почки.
Чаще встречается гидронефроз левой или правой почки, хотя приблизительно в 15% случаев заболевание может быть и двусторонним.
Заболевание достаточно распространенное; чаще встречается у женщин и у детей. Благодаря прогрессивным, высокоинформативным методам, возможна диагностика и успешное лечение гидронефроза почек на ранних стадиях.
Причины возникновения
Выделяют врожденный (развивающийся еще в пренатальном периоде) и приобретенный гидронефроз. Среди причин возникновения врожденного заболевания выделяют:
- добавочные артериальные сосуды, сдавливающие ЛМС и вызывающие функциональные, а затем склеротические изменения;
- аномалии развития мочевыводящих путей, а также почечных или семенных вен, которые приводят к нарушению почечного кровотока;
- врожденное сужение ЛМС, клапаны и стриктуры мочеточника и другие.
К причинам приобретенной гидронефротической трансформации относят:
- воспалительные и травматические изменения мочевой системы;
- опухоли мочевых путей;
- почечнокаменную болезнь;
- опухоли предстательной железы;
- опухоли шейки матки;
- повреждения спинного мозга, ведущие к нарушениям оттока мочи, и другие.
Симптомы
Специалисты отмечают довольно скудную симптоматику, зависящую от причины и стадии (начальной, ранней, терминальной А или В) развития заболевания. Часто оно протекает бессимптомно и выявляется при случайном обследовании.
К наиболее распространенным симптомам относят:
- дискомфорт, тупую ноющую или сильную приступообразную боль в поясничной области (сторона зависит от расположения пораженного органа), которая снижается, если больной спит на животе;
- болезненное, частое или, наоборот, редкое мочеиспускание;
- тяжесть в боку, где расположен пораженный орган;
- наличие крови в моче (макро- или микрогематурия);
- повышение артериального давления;
- потерю аппетита, тошноту;
- хроническую усталость;
- снижение работоспособности.
Реже наблюдается расстройство пищеварения (диспепсия), болевой синдром, который ошибочно диагностируют как радикулит или остеохондроз пояснично-крестцового отдела позвоночника.
Если заболевание прогрессирует, боли могут становиться более интенсивными, а также усиливаться при приеме большого количества жидкости или физических нагрузках. При остром нарушении оттока мочи больной может ощущать сильную приступообразную боль, тошноту, рвоту; при присоединении инфекции – лихорадку и озноб.
Диагностика
При подозрении на гидронефроз рекомендуется в кратчайшие сроки обратиться к квалифицированному урологу, провести детальную диагностику для определения причины и стадии развития заболевания.
Внешний осмотр и пальпация, если речь идет о ранних стадиях развития заболевания, обычно малоэффективны – деформация и припухлость поясничной области может быть выявлена у детей и больных с низким весом.
Обязательно используются лабораторные методы диагностики – общий анализ крови и мочи, анализ мочи по Нечипоренко, Зимницкому и другие специальные пробы.
К наиболее результативным методам исследования, позволяющим подтвердить диагноз, относят:
- ультразвуковые – специалист обращает внимание на увеличение размеров органа, расширение лоханки и чашечек, истончение паренхимы и другие признаки;
- рентгенологические – дают возможность установить стадию заболевания, степень сужения ЛМС, наличие/отсутствие камней;
- радиоизотопные – помогают уточнить функциональное состояние почек и верхних мочевых путей с помощью наблюдения за процессом выведением из организма радиофармпрепарата;
- магнитно-резонансную томографию – позволяет оценить состояние мочевых путей, степень расширения ЧЛС, толщина паренхимы и другие важные показатели.
Ультразвуковое исследование. Диалатация чашечно-лоханочной системы.
Для оценки протяженности и выраженности изменений в зоне ЛМС, а также состояния околомочеточниковой клетчатки можно использовать эндоуретеральное УЗИ (с помощью эндолюминального датчика №7 Сн, который заводят в мочеточник по направляющей струне во время цистоскопии).
Эндолюминальная эхосонограмма зоны лоханочно-мочеточникового сегмента. 1. Стенка мочеточника.
2. Склероз парауретеральной клетчатки
Эходопплерограмма. Снижение интенсивности кровотока в области истонченной паренхимы верхнего и среднего сегментов почки.
Экскреторная урограмма. Стеноз лоаночно-мочеточникового сегмента, гидронефроз справа.Последующая трехмерная реконструкция изображения позволяет оценить протяженность измененного участка мочеточника. Однако, данное исследование не отражает функционального состояния почек и верхних мочевых путей и особенностей уро- и гемодинамики.
Мультиспиральная компьютерная томография. 3D реконструкция. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Магнитно-резонансная томография – наиболее современный не лучевой диагностический метод, позволяющий судить о состоянии верхних мочевых путей. Более информативна магнитно-резонансная урография.
Магнитно-резонансная урография (гидрография) позволяет получить изображение структур с неподвижными или медленно движущимися жидкостями (мочевых путей, кист, внеорганных жидкостных скоплений) в виде ярко-белых участков на темном фоне, создаваемом нежидкостными образованиями.
Плотные образования, в частности конкременты, определяются в виде дефектов наполнения.
Магнитно-резонансная урография. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Лечение
Как лечить гидронефроз почки? Наиболее эффективный метод лечения гидронефротической трансформации – оперативный, призванный восстановить нормальный отток мочи и избежать дальнейшего ухудшения функции паренхимы (на ранних стадиях) или удалить пораженный орган (на поздних). К его разновидностям относят открытые, эндоскопические и лапароскопические операции.
Открытая уретеропиелопластика (операция Андерсена-Хайнса)
Проверенный метод лечения гидронефроза правой, левой или обеих почек, заключающийся в резекции измененного участка лоханки и мочеточника с последующим наложением пиелоуретерального анастомоза.
Анастомоз выполняют после проведения в пораженный орган мочеточникового стента, задача которого – обеспечить отток мочи в послеоперационном периоде.
Стент быстро и безболезненно удаляют эндоскопически через 4-8 недель через мочевой пузырь.
К его преимуществам относят высокую эффективность и долговечность результата, а к недостаткам – довольно долгий и болезненный послеоперационный период (в процессе вмешательства рассекается большое количество мышц), достаточно высокую травматичность (хирург выполняет разрез кожи около 15-20 см). Открытое оперативное вмешательство выполняется в сложных случаях, когда щадящий лапароскопический метод использовать нельзя.
Эндоскопические операции
К малоинвазивным методам относится антеградная чрескожная эндопиелотомия и баллонная дилатация суженного участка с предварительной установкой в верхние мочевые пути катетера-стента.
Такие операции гидронефроза почки позволяют сократить срок пребывания больного в стационаре до 2-4 дней, обеспечивают меньшую травматичность, более легкий послеоперационный период.
К их недостаткам относят меньшую эффективность, недолговечный результат, высокий риск кровотечения и наличие ряда противопоказаний (например, большие размеры лоханки и наличие нижнесегментарных добавочных сосудов).
Лапароскопические операции
Все большую популярность приобретает высокоэффективное щадящее лапароскопическое вмешательство, позволяющее иссечь поврежденные ткани и наложить пиелоуретеральный анастомоз. Как и в случае с открытым вмешательством, в полость лоханки устанавливают катетер-стент, выполняющий функцию отвода мочи в послеоперационном периоде.
Такая операция при гидронефрозе менее травматична, чем открытая (инструменты проводятся к почке через 3-4 небольших прокола диаметром 8-10 мм), оставляет меньше следов, уменьшает длительность госпитализации, помогает избежать большой кровопотери, инфекций, грыж. К ней зачастую прибегают, если операция на органе проводится впервые, в брюшной полости отсутствует воспалительный процесс, не ожидаются трудности с выделением почки из окружающих структур.
Добиться лучших результатов можно с помощью робот-ассистированных операций – например, с использованием роботизированного комплекса «Да Винчи». Эта система стала настоящим прорывом в области медицины и хирургии в частности.
Она управляется специалистом-врачом, который все манипуляции производит сидя, а не стоя перед столом.Он имеет возможность наблюдать все этапы операции на так называемом операционном поле – увеличенном трехмерном изображении полости организма пациента, благодаря чему может действовать более точно и аккуратно.
Это позволяет значительно снизить риски от проведения сложных вмешательств, проводимых при лечении гидронефроза, в том числе – пластики лоханочно-мочеточникового сегмента. Система «Да Винчи» позволяет выполнять наиболее малоинвазивные операции в организм, которые уменьшают кровопотерю, срок госпитализации и послеоперационной реабилитации, косметологические дефекты от рубцевания тканей.
Еще одно важное преимущество комплекса «Да Винчи» – устранение негативных аспектов человеческого фактора: тремора, резких движений, усталости, снижения внимания.
Медикаментозная терапия
Медикаментозную терапию рассматривают как дополнительный метод лечения. Обезболивающие, противовоспалительные и другие препараты назначаются для купирования болевого синдрома, профилактики появления и лечения инфекции, снижения давления, в пред- и послеоперационном периоде, а также в случае, если болезнь только начала развиваться и принято решение наблюдать за состоянием пациента.
Особенности послеоперационного периода
В послеоперационном периоде важно обеспечить правильное дренирование оперированного органа и операционной раны. Во избежание осложнений и для создания условий для функционального покоя рекомендуется установка катетера Фоли № 12-14 в мочевой пузырь на сутки.
Для уменьшения послеоперационного отека применяется медикаментозная терапия, включающая уросептики, противовоспалительные, улучшающие микроциркуляцию и обмен соединительной ткани средства.
Как правило, курс назначают не менее, чем на 10 дней после удаления дренажа.
При обнаружении признаков стойкого воспалительного процесса антибактериальные препараты назначают с начала послеоперационного периода.
Больным могут быть назначены дополнительные исследования, в зависимости от особенностей прошедшей операции – например, антеградная рентгенотелевизионная уроскопия, пиеломанометрия, экскреторная урография и другие.
Через полгода после оперативного вмешательства крайне важно повторить радиоизотопное исследование, позволяющее наблюдать за функционированием почки.
Результаты сравнивают с дооперационными, делая вывод об успешности лечения.
В случае своевременного диагностирования, правильного выбора метода и проведения операционного вмешательства, грамотной реабилитации и тщательного выполнения предписаний лечащего врача лечение гидронефроза в большинстве случаев оказывается успешным. Записаться на подробную консультацию к практикующему специалисту можно у нас на сайте.
Источник: https://1urolog.ru/diseases/gidronefroz.html
Что показывает УЗИ почек, норма и расшифровка
Норма УЗИ почек – это те показатели, глядя на которые, врач может исключить наличие структурной патологии этого парного органа.
Если цифры и термины, указанные в протоколе исследования, совпадают с нормальными, это говорит о том, что ткань почки не пострадала.
Но это не исключает тот факт, что функция почек уже нарушена, и боли в пояснице или расстройства мочеиспускания вызваны именно почечной патологией.
Ниже приведем цифры и понятия, которые говорят об отсутствии поражения структуры почки.
статьи
Норма УЗИ почек человека
УЗИ почек показывает расположение, форму, структуру, размеры обеих почек.
Так, нормальные размеры органа на УЗИ у взрослого представлены такими цифрами:
- толщина: 40-50 мм
- ширина: 50-60 мм
- длина: 100-120 мм
- толщина паренхимы — до 23 мм.
Эта цифра имеет связь с возрастом пациента, достигая даже минимума в 11 мм у людей старше 60 лет.
Норма также – это когда в расшифровке УЗИ почек указаны следующие параметры:
- орган имеет бобовидную форму
- левая почка немного выше правой
- наружный контур – ровный, четкий
- капсула гиперэхогенная, толщиной до 1,5 мм
- эхоплотность пирамидок почки ниже, чем у паренхимы
- почечный синус по эхоплотности равен околопочечной (паранефральной) клетчатке
- почки одинаковой эхогенности с печенью или их эхогенность немного снижена
- термин «столбы Бертена» или «частичная гипертрофия» коры почек – вариант нормы
- чашечно-лоханочная система не должна визуализироваться, при наполненном мочевом пузыре она — анэхогенная
- нормальные передне-задние размеры почки при УЗИ – не более 15 мм
- подвижность почки при дыхании – 2-3 см
- размеры почек – одинаковы или отличаются не более, чем на 2 см
- по допплерометрии индекс резистентности главной почечной артерии в области ворот – около 0,7, в междолевых артериях – 0,34-0,74.
УЗИ надпочечников в норме:
- могут не визуализироваться у полных людей
- правый надпочечник – треугольный, левый – полулунной формы
- эхоструктура — гомогенная
- четкой капсулы не видно
- опухоли менее 2 см могут не визуализироваться.
Также протокол УЗИ почек содержит такие пункты:
- Аномалия структуры. Тут врач подчеркивает, есть ли аплазия, гипоплазия, киста, губчатая почка.
- Есть или нет объемные образования, где они расположены, какой они эхогенности и эхоструктуры.
- Выявлены ли конкременты, сколько их, с какой стороны выявлены, их диаметр, локализация, размеры, имеется акустическая тень или нет.
Процесс ультразвуковой диагностики мочевыделительной системы
Пациент ложится на кушетку спиной, его живот до лобковой области и бока должны быть доступны для датчика. Далее на кожу наносится гель, на него ставят датчик, которым во время исследования двигают по коже живота и поясницы.
Также во время процедуры врач просит пациента повернуться поочередно на правый и левый бок, вдохнуть и задержать дыхание в каждом из таких положений. Это необходимо для того, чтобы хорошо рассмотреть почку, которая на вдохе выходит из-под ребер. Подробнее вы можете прочитать в статье о том, как делают УЗИ почек.
Как понять заключение УЗИ
Расшифровка УЗИ почек и мочевого пузыря проводится только врачом. Он должен не только ориентироваться на соответствие параметров почек данного человека норме, но и учитывать клиническую картину и анамнез.
Так, например, увеличение размеров почки может быть при ее воспалительном процессе (пиелонефрит, реже – гломерулонефрит). Но также почка будет увеличена, если она осталась (или была) в единственном числе (после удаления второго органа).
Норма УЗИ почек не должна содержать терминов «микрокалькулез», «эхогенные образования», «эхотени». Это означает, что в почке есть камни. Также не должно быть слов «объемные образования».
Это может означать, что это или киста, или опухоль, или абсцесс.
Результат исследования почек прилагается в виде фото к словесному заключению. Если врач увидел какую-то патологию, она будет указана на изображении стрелками, чтобы лечащий уролог или нефролог сам мог делать выводы.
В случаях обнаружения сосудистой патологии или опухолевой структуры оптимальный вариант – чтобы пациенту предоставили видео УЗИ почек. Такая визуализация даст врачу возможность лучше проанализировать увиденное, сопоставить с клинической картиной, наблюдаемой у данного больного. Чаще эта услуга предоставляется только на платном УЗИ.
Что может показать УЗ-диагностика мочевыделительной системы
Данный вид исследования информативен в отношении таких заболеваний и синдромов:
- Сужения мочеточников, мест впадения мочеточников в мочевой пузырь или места выхода из него.
- Опущение почки.
- Воспаление сосудов.
- Отторжение трансплантата.
- Кисты почек.
- Опухоли.
- Абсцессы.
- Скопление жидкости внутри органа или в околопочечной клетчатке.
- Дистрофические изменения в почке.
- Дивертикулы мочевого пузыря.
- Уретероцеле.
- Воспалительный процесс в органе.
- УЗИ почек с допплерографией покажет сосудистые болезни почек.
- Камни в почке.
- Наличие воздуха в почечно-лоханочной системе.
Опухоль почки на УЗИ
Диагностическая ценность ультразвука в обнаружении новообразований почки составляет более 97%. Большой процент из опухолей приходится именно на почечно-клеточный рак.
- В описании УЗИ почек раковая опухоль может описываться словами «эхо-положительное образование». Злокачественное образование чаще всего имеет неоднородную эхоструктуру, в нем чередуются участки со сниженной и повышенной эхоплотностью. Контур раковой опухоли неровный, если опухоль прорастает в ближайшие ткани и органы – нечеткий. Также злокачественная опухоль может содержать эхонегативные участки, которые образованы кровоизлиянием в опухоль или участками ее некроза.
- Также часто встречается липома и ее виды (ангиолипома, миолипома, фибролипома или сочетание). В этом случае расшифровка УЗИ почки включает термины «гиперэхогенные», «однородные» образования, которые сходны по структуре с клетчаткой вокруг почки (паранефральной).
- Когда расшифровка УЗИ почек включает слова «анэхогенное образование», которое имеет в описании еще такие термины как «однородное», «с однородным анэхогенным содержимым», «без внутреннего эхо» — речь, скорее всего, идет о кисте почек. При этом контуры образования ровные, нет внутренних структур, отраженные волны на границе усиливаются.
Получение таких результатов УЗИ почек еще не является диагнозом. Подтвердить свое подозрение на злокачественную опухоль можно только по результатам биопсии, которая проводится под контролем ультразвука. Уточнить же вид опухоли возможно по данным компьютерной и магнитно-резонансной томограмм.
фрагмент о почках человека, и о том, как они функционируют.
Камни в почках на УЗИ
Не любые конкременты (камни в почках) видны при ультразвуковом исследовании — некоторые могут быть обнаружены только при рентгеновском излучении.
Те, которые может визуализировать ультразвук, обозначаются как гиперэхогенные образования, которые смещаются не очень активно при движениях пациента (это отличие от воздуха в чашечно-лоханочной системе).
Если камень не виден на УЗИ, но при этом он перекрывает мочевыводящие пути частично или полностью, его можно заподозрить. Это делается, исходя из клинической картины и того факта, что до самого участка обструкции видно расширение отдела мочевыводящих путей, а после него – сужение.
Это – не название болезни. Это специальный морфологический термин, «рентгенологический диагноз». Обозначает он то, что у человека есть врожденная кистозная деформация различных структур почки, из-за чего орган приобрел вид губки.
Видно такую аномалию только при экскреторной урографии, то есть при рентгене с внутривенно вводимым контрастом. УЗИ же помогает только заподозрить это состояние.Почти всегда эта патология – двухсторонняя. Считается, что к ней приводят нарушения развития почечной ткани плода на поздних сроках беременности и в раннем периоде после рождения.
Источник: https://uzilab.ru/mochepolovoy-apparat/chto-pokazyivaet-uzi-pochek.html