Реципиенты почки контакты
Содержание
Нужен донор почки: что делать

Процедура трансплантации почки достаточно длительна. Помимо подготовки и всестороннего медицинского обследования реципиента немалое время уходит на поиски подходящего донора почки.
При хронической почечной недостаточности нарушается выведение из организма продуктов обмена. Азотистые соединения накапливаются в крови и приводят к интоксикации организма. При тяжелой степени почечной недостаточности показаны гемодиализ и трансплантация почки.
Перечень заболеваний, которые могут привести к почечной недостаточности и, как следствие, потребности в донорской почке, велик: гломерулонефрит, пиелонефрит, онкологические заболевания почек, сахарный диабет, подагра и ряд других.
Кто может стать донором почки
Почечный трансплантат может быть получен от родственника больного или от умерших людей, чьи органы, согласно медицинским показаниям и с прижизненного разрешения самого донора или его родственников, могут быть использованы для пересадки другому человеку.
Из-за нехватки органов от умерших доноров пациентам приходится годами ждать трансплантации, поэтому все большее распространение получает донорство живой почки.
Как правило, в качестве живых доноров почки выступают родственники больного. Также донором почки может стать любой совершеннолетний человек с хорошим здоровьем. Кроме того, у него и у реципиента должны быть совместимые группы крови.
Лист ожидания
Если у больного не имеется противопоказаний, после получения результатов всех необходимых анализов его заносят в лист ожидания. Это список пациентов, нуждающихся в пересадке почки.
Также в листе ожидания отражают показатели обследования пациента, главными из которых являются данные об антигенах человека.
Учитывая все параметры, компьютер из имеющейся базы подбирает пару «реципиент-донор».
Время ожидания почки может занять от нескольких недель до нескольких лет, так как нуждающихся в органах гораздо больше, чем доноров почки.Кроме того, многое зависит от группы крови, наличия антител и иммунологической реактивности. Поэтому для многих пациентов единственным выходом из ситуации становится получение донорской почки от родственников или самостоятельный поиск донора почки.
Донор почки по объявлению
До недавнего времени в качестве живого донора почки могли фигурировать только генетические родственники больного, но с вступлением в силу в ноябре 2011 года Федерального Закона №323, регламентирующего процедуру трансплантации органов, ситуация изменилась. Статья 47 нового закона не устанавливает ограничений на родственные связи донора и пациента.
В связи с этим появилось огромное количество коммерческих предложений о продаже донорских почек. Цена на этот орган колеблется от десятков до сотен тысяч евро в зависимости от возраста и состояния здоровья донора, но потенциальным реципиентам стоит помнить, что подобные объявления незаконны.
В России законодательно запрещена любая форма торговли органами, в том числе предусматривающая скрытую оплату в виде вознаграждения или компенсации. Кроме того, медики не имеют права участвовать в операции, если есть подозрение, что органы были предметом сделки.
Также, по статистике правоохранительных органов, большинство авторов объявлений о продаже почки – мошенники.
Живое донорство почки подразумевает лишь добровольное и безвозмездное пожертвование этого органа.
Правила
Даже если пациент самостоятельно найдет донора, перед процедурой трансплантации ему предстоит пройти немало формальностей. К примеру, не допускается донорство тех, кто находится от реципиента в какой-либо зависимости, в том числе служебной.
Донор должен дать письменное согласие на операцию, которое означает, что человек осведомлен о всех потенциальных опасностях во время и после операции. Окончательное решение о допустимости донорства принимает консилиум врачей-специалистов.
В настоящее время разрабатывается проект построения оптимального алгоритма обмена потенциальными донорами почки между трансплантологическими центрами. Цепочка взаимных пожертвований способна значительно ускорить процедуру получения донорской почки и, как следствие, спасти не один десяток жизней.
Обследования, необходимые перед трансплантацией
- Общий анализ крови и мочи
- Изучение электролитного обмена, концентрации мочевины, креатинина, RW, наличие антител к ВИЧ-инфекции
- Рентгенологическое исследование органов грудной клетки
- Электрокардиография
- Гастроскопия
- УЗИ внутренних органов
- Гинекологическое обследование для женщин
- Осмотр стоматолога и отоларинголога
Непосредственно перед оперативным вмешательством в медицинском центре проводится еще ряд дополнительных обследований.
Противопоказания для трансплантации почки
- Неизлечимые злокачественные опухоли
- Инфекционные заболевания в острой стадии
- Тяжелые общие болезни сердечно-сосудистой системы, органов дыхания, печени, которые могут привести к летальному исходу после операции по пересадке почки
- Психические нарушения и наркомания
- СПИД
Источник: https://img3.vitaportal.ru/medicine/bolezni-pochek-i-organov-mochevydelitelnoj-sistemy/nuzhen-donor-pochki-chto-delat.html
Трансплантация почки в Израиле
Основные функции почек в организме связаны с выделением из него воды и регуляцией равновесия солей натрия, калия, кальция, фосфора. Вместе с мочой из организма выводятся шлаки и токсины.
Почки выполняют также эндокринную функцию, вырабатывая гормоны, оказывающие влияние на образование эритроцитов и обменные процессы кальция и фосфора в костной ткани. Почки играют существенную роль в регуляции давления.
Одна из главных функций почек подразумевает очищение крови от токсинов, бактерий, шлаков и микробов.
При нарушении работы обеих почек развивается почечная недостаточность.
Причинами ее возникновения могут быть врожденные дефекты в почках, опухолевые образования, камни в почках, инфекционные заболевания, сахарный диабет, повышенное артериальное давление, атеросклероз кровеносных сосудов почек.
Длительное прогрессирование почечной недостаточности обусловливает постепенную гибель почечной ткани и нарушение работы всех органов и тканей организма. Терминальная стадия почечной недостаточности значительно снижает качество жизни пациента, а также уменьшает срок длительности его жизни.
Лечение почек в Израиле при хронической почечной недостаточности заключается в гемодиализе, либо в трансплантации почки. Возможностью избавиться пациенту от необходимости постоянного проведения процедур гемодиализа является пересадка донорской почки.
Трансплантация почки – это хирургическая операция, в результате которого пациенту удаляют поврежденный орган и пересаживают здоровый орган, взятый у подходящего донора на добровольной основе.
Торговля донорскими органами запрещена израильским законодательством. Для иностранного пациента донором может стать только близкий родственник или супруг/супруга. Перед процедурой трансплантации почки требуется пройти три специальные комиссии (одна из них – в Министерстве здравоохранения Израиля), которые проверяют степень родства и выдают разрешение на пересадку.
Требования, предъявляемые к донору почки в Медицинском центре Ихилов
Залогом успеха трансплантации почки и способом, позволяющим избежать реакции отторжения, являются условия полного соответствия группы крови и тканей донора группе крови и тканям реципиента почки. С этой целью проведение операции трансплантации почки проводится здесь непременно от родственного донора. Основные требования к донору следующие:
— соответствие резуса крови
— отсутствие у донора таких инфекций, как ВИЧ, сифилис и др.
— примерное соответствие весу, полу, возрасту пациента
Перед операцией он проходит тщательное обследование в том же медицинском центре, которое включает в себя:
-полное лабораторное исследование крови: определение группы и резуса, ЛПНП, ЛПВП, время свертываемости. В случае отклонения от нормы донору может быть назначена специальная терапия.
-УЗИ почек и брюшной области в целом
-ЭКГ
-УЗИ грудной области
-консультации узких специалистов, таких как: кардиолог, стоматолог, нефролог, психотерапевт и т.д.
-урологические обследования.
Извлечение донорской почки происходит щадящим лапароскопическим методом. Во время нахождения в стационаре клинике донор находится под наблюдением многих специалистов. Стационарное обследование включает в себя подробные анализы и обследования.
Все это необходимо для получения уверенности в хорошем состоянии здоровья донора. Нахождение под наблюдением нефролога также необходимо в восстановительном периоде.Качественное проведение операции по извлечению гарантирует донору качественный образ жизни в дальнейшем.
Что необходимо учесть пациенту при подготовке к операции по пересадке почки
При помещении в клинику Ихилов пациентом должны быть представлены результаты анализов крови и функции свёртывания крови (РТ, РТТ).
А при прохождении диагностики необходимо иметь при себе предыдущие результаты осмотра, компьютерной томографии и УЗИ. По вопросу приема препаратов следует обращаться к лечащему врачу.
Гипотензивные средства, лекарства для сердца продолжают принимать и в клинике.
Важно проконсультироваться с врачом по поводу приема антикоагулянтов. При диабете перед диагностикой не следует вводить инсулин, однако он должен быть при пациенте. До операции за 8 часов прием пищи прекращают.
Как проводится операция по трансплантации почки
В клинике Ихилов-Сураски трансплантация почки осуществляется под общим наркозом. Продолжительность операции — порядка 3-4 часов. Операция производится путем разрезов брюшной полости в области чуть выше паха.
Сосуды почки донора соединяются с сосудами почки реципиента, и мочеточник донорской почки — с мочевым пузырем реципиента.
Больная почка, как правило, не удаляется, исключение составляют пациенты с пиелонефритом, раком почек или их поликистозом.
После проведения операции пациент еще около 2 часов остается в послеоперационном отделении. Затем его переводят в палату. Спустя несколько часов больного пересаживают в кресло. Почка начинает функционировать в первые же дни. Если же происходит значительная задержка, то назначают процедуры гемодиализа.
До того момента, когда врачи не получат достоверную информацию о функционировании почки, обязательное условие – наблюдение и консультация диетолога. Диетолог контролирует принятие пищи и жидкости в соответствие с показателями пациента, такими как количество выделенной мочи за день. Основная же терапия – это снижение реакции иммунной системы на транспонируемую почку.
В это время, при искусственном снижении иммунитета, пациент становится подвержен различным инфекциям. Поэтому нахождение в стационаре и строгое соблюдение всех показаний, как и принятие назначенных лекарств, является важной и необходимой ступенью к успешному результату операции. Пациента, прошедшего подобную операцию в Израиле, выписывают примерно через пять дней.
В случае необходимости удаления послеоперационных швов или скоб, пациента приглашают на консультацию к хирургу не позднее, чем через семь дней.
Какие риски и процент успеха операции по трансплантации почки
Данная операция, как и любая другая, не застрахована от осложнений. Иногда происходят повреждения нервов, кровотечения. Но наиболее распространенным риском является отторжение почки. К этим явлениям в клинике Ихилов относятся предельно внимательно, стараясь не упустить появление ранних симптомов и провести необходимое лечение.
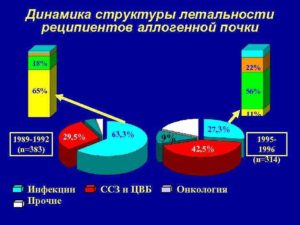
Вместе с тем успешный результат проведения операций трансплантации почки в данной клинике, когда не происходит отторжения пересаженного органа, очень высокий – более 90%. Эти данные относятся к тем случаям, когда донором является близкий родственник.
Количество проживающих в Израиле людей с трансплантированными почками уже достигает более 2000.
Преимущества пересадки почек в Медицинском центре Ихилов
Высокая точность прогноза проведения операций – одно из главных преимуществ проведения операций по пересадке почки в медицинском центре Ихилов-Сураски. Положительный результат операции определяется наличием следующим факторов:
— Диагностика. Наличие высокоточного профессионального оборудования, способного обрабатывать и получать достоверные и быстрые результаты – это один из основных факторов, которым уделяется значительное внимание в клинике. Современное оборудование, требуемое для быстрой диагностики, проходит несколько тестов, прежде чем его передают в эксплуатацию.
— Подготовка к операции. На основе полученных данных о пациенте, пациенту перед трансплантацией почки назначается курс выбранных врачами препаратов.
Индивидуальный подход к каждому пациенту с учетом его индивидуальных особенностей – одно из приоритетных направлений в работе врачей клиники.
Развитие и совершенствование различных лекарственных форм дает возможность максимально эффективно произвести подготовительные процедуры.
— Профессионализм персонала. В клинике Ихилов занято более 3000 единиц квалифицированного персонала, среди которого многие имеют широкую известность на международном уровне. Ведется участие в исследовательской работе, повышение квалификации сотрудников, а также своевременное приобретение новых знаний и методов лечения.
— Послеоперационный период.
Наличие положительного результата – устойчивого функционирования трансплантируемой почки, обуславливается не только успешным ходом операции, но и качественным отслеживанием ее функционирования в послеоперационном периоде. В случае, обусловленном индивидуальными особенностями организма, врачи могут своевременно отреагировать и предотвратить возможный риск отторжения пересаженной почки.
Трансплантация почки в отделении нефрологии медицинской клиники Ихилов проходит по индивидуальным схемам и назначениям, и только при наличии всех требований к реципиенту и донору.Врачи следят за тем, чтобы терапия была максимально эффективна и при этом не имела негативных последствий.
Качественная подготовка, ведение пациента от диагностики до операции и в послеоперационный период гарантирует положительный результат и стабильный качественный уровень дальнейшей жизни пациента.
Источник: https://ArMedical.co.il/metody/transplantatsiya-pochki/
Ищу реципиента на почку: общие правила как найти донора

На сегодняшний день различные почечные патологии являются распространенными во всех возрастных категориях населения, в том числе и тяжелые случаи, кода требуется пересадка донорского органа. Операция по пересадке почек является самой востребованной в трансплантологии.
И эта ситуация осложнена дефицитом подходящих донорских органов, что обусловлено различными факторами. Интернет усеян предложениями от потенциальных доноров, желающих найти реципиента почки, однако это в большинстве случаев невозможно в связи с ограничениями в законодательстве.
Патологии, при которых делается пересадка
На сегодняшний день различные почечные патологии являются распространенными во всех возрастных категориях населения
Обратите внимание! Сама операция по пересадке донорской почки трансплантологами сегодня отработана до секунд.
Более длительное время занимает процедура подготовки к пересадке и послеоперационная реабилитация, в ходе которой происходит приживление органа в теле реципиента, требующая от пациента максимального соблюдения рекомендаций врача.
Список заболеваний, приводящий к угасанию почечных функций достаточно длинен, и самые распространенные из них: пиелонефрит, гломерулонефрит, онкология, подагра, сахарный диабет и другие.
Почки служат уникальным фильтром в организме человека, и нарушение их функциональности ведет к тому, что накопление в крови азотистых продуктов обмена становится причиной интоксикации.
При тяжелой хронической почечной недостаточности пациентам назначают гемодиализ с, возможно, последующей трансплантацией почки от донора.
Кто может стать донором?
Почка для пересадки может быть получена от родственника со сходными показателями, необходимыми для повышения шансов приживления органа
Почка для пересадки может быть получена от родственника со сходными показателями, необходимыми для повышения шансов приживления органа, или, так называемые, трупные почки. Последние берутся у умерших людей (потенциальных доноров), давших при жизни свое разрешение (или разрешение их родственников) на пересадку другому человеку органов в случае своей смерти.
Нехватка почек от умерших доноров приводит к тому, что очередь на ожидание подходящего органа для пересадки может длиться годами, поэтому на данном этапе развития медицины практикуется пересадка живого органа от человека к человеку. По законодательству, живым донором может выступать близкий родственник больного или другой человек, давший добровольное согласие на трансплантацию, обладающий рядом необходимых параметров, среди которых:
- Обладание хорошим здоровьем;
- Соответствие по группе крови;
- Отсутствие противопоказаний для пересадки.
Очередь ожидания донора
Если у пациента не нашлось донора среди родственников, то его данные вносятся в лист ожидания
Если у пациента не нашлось донора среди родственников, то его данные вносятся в лист ожидания – это список реципиентов, нуждающихся в пересадке.
В данном листе отображены все данные обследований пациента, в том числе об антигенах. Учитывая все имеющиеся параметры, с помощью компьютерной программы происходит выбор наиболее подходящего варианта «донор-реципиент».
Среди таких параметров: подходящая группа крови, наличие или отсутствие антител и реактивности иммунной системы.Время ожидания подходящего варианта может длиться неделями и даже годами. Это объясняется тем, что доноров гораздо меньше, чем пациентов, нуждающихся в пересадке. Поэтому, если компьютер нашел подходящего донора, это считается большой удачей.
Донорство по объявлению
Российским законодательством запрещена торговля органами в любом виде
Совсем недавно живыми донорами могли выступать только близкие (генетические) родственники больного, одна в связи с изменениями в законодательстве (Федеральный Закон №323 ст. 47 от 2011 г.
) ограничений по родственным связям в трансплантологии нет, однако с некоторыми оговорками. После выхода этого закона появилось огромное количество предложений коммерческого характера от доноров. Цена за одну почку может колебаться от нескольких тысяч до нескольких сотен тысяч евро.
Стоимость зависит от состояния здоровья донора и его возраста. Однако следует помнить, что данные сделки считаются незаконными.
Российским законодательством запрещена торговля органами в любом виде. Это в равной степени относится и к скрытой материальной компенсации или вознаграждении за почку. Медикам строго запрещено участвовать в пересадке органов, являющихся предметом сделки. Кроме того, большая часть подобных объявлений от мошенников (согласно статистике правоохранительных органов).
Внимание! Любое живое донорство по законодательству может быть исключительно добровольным с безвозмездным пожертвованием данного органа.
Общие правила
Немало формальностей предстоит пройти пациенту даже в том случае, если донор был найден самостоятельно, не через компьютерную базу. Например, если донор находится в любой зависимости (в том числе служебной) от реципиента, то пересадка почки от такого человека законом запрещена.
Кроме того, донором должен быть подписан ряд документов, свидетельствующих о его согласи на операцию, о том, что он осведомлен о всех последствиях и рисках в ходе операции и после нее. Окончательным разрешающим донорство шагом должно стать заключение консилиума врачей-специалистов.
Необходимые обследования
Донору необходимо пройти ряд исследований, согласно которым в компьютерной базе подбирается реципиент
Донору необходимо пройти ряд исследований, согласно которым в компьютерной базе подбирается реципиент, это:
- Общий анализ мочи и крови;
- Анализ на мочевину в крови, креатин, электролиты, RW, на наличие антител к ВИЧ;
- Электрокардиограмма;
- УЗИ внутренних органов;
- Гастроскопия;
- Рентген органов грудной клетки;
- Осмотр стоматолога и отоларинголога;
- Для женщин: обследование гинеколога.
Кроме этого, непосредственно перед операцией в клинике проводится еще целый ряд дополнительных исследований.
Противопоказания для трансплантации
Как и любое другое оперативное вмешательство, пересадка почки имеет свои противопоказания, среди которых:
- Острые инфекционные заболевания;
- Злокачественные новообразования;
- Тяжелые заболевания органов дыхания, сердечнососудистой системы, печени и другие, способные стать причиной летального исхода донора после или в ходе операции;
- СПИД;
- Наркомания и алкогольная зависимость;
- Психические нарушения.
Для справки. На сегодняшний день идет разработка проекта обмена потенциальными донорами между центрами трансплантологии, что должно значительно ускорить процедуру, что спасет десятки жизней.
Источник: https://LecheniePochki.ru/metody-lecheniya/najti-recipienta-pochki.html
Пересадка почки

Трансплантация (пересадка) почки – единственный метод лечения больным с хронической почечной недостаточностью (ХПН). Хроническая почечная недостаточность (ХПН) – это хроническое медленно прогрессирующее заболевание с нарушением всех функций почек. Ежегодно во всем мире проводится более 30 тыс.операций по пересадке почки.
Показания к трансплантации почки
Хроническая почечная недостаточность (ХПН), приводящая к развитию осложнений – нарушению функции органов и систем организма (сердце, легкие, желудочно-кишечный тракт, иммунная система, неврологические нарушения, нарушения опорно-двигательного аппарата).
Причины развития хронической почечной недостаточности (ХПН)
- Пиелонефрит
- Гломерулонефрит
- Сахарный диабет
- Гипертония
- Мочекаменная болезнь
- Аутоиммунные заболевания (системная красная волчанка, системная склеродермия)
- Поликистоз почек
- Амилоидоз почек
- Наследственная предрасположенность
- Эндокринные и метаболические заболевания
Клинические проявления почечной недостаточности
Развитие хронической почечной недостаточности длится годами, нарастает интоксикация организма, требуется проведение гемодиализа. Симптомы проявляются в виде:
- Снижение веса
- Изменение цвета кожи – кожа становится серо-желтой
- Усталость, тошнота, рвота
- Изменения цвета мочи (потемнение)
- Нарушение мочеиспускания
- Отеки лица, конечностей, живота
- Отдышка, аритмия сердца, признаки миокардита, перикардита
- Запах изо рта, изменение вкусовых качеств
- Нарушения стула, газообразование
- Желудочно-кишечные кровотечения
- Интоксикация приводит к поражению центральной нервной системы с развитием энцефалопатии (нарушения сознания, судороги, тремор рук, подергивания мышц, кома)
- Повышение температуры тела
Гемодиализ или пересадка почки?
Долгие годы больные с хронической почечной недостаточностью (ХПН) получают гемодиализ. Такой вид лечения направлен на достижение ремиссии заболевания, но не дает полного выздоровления.
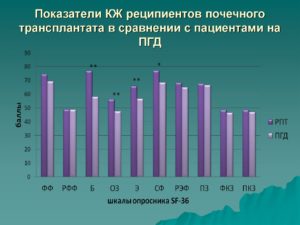
Полное выздоровление можно добиться только операцией по пересадке почки. После пересадки у пациентов с пересаженной почкой улучшается качество жизни, по сравнению с пациентами, находящиеся на диализе.
82% всех пациентов после пересадки почки живут здоровой нормальной жизнью, по сравнению с 47% пациентов, которые находятся на длительном гемодиализе.
Законодательные и правовые нормативы для проведения трансплантации почки в Корее
По законодательству Кореи при проведении операции по трансплантации почки иностранным гражданам можно использовать только орган родственного донора. Донором может быть кровный родственник пациента.
Для проведения трансплантации почки в Корее существуют законодательно- юридические аспекты, которые необходимы для законного проведения операции. Для этого нужно собрать и подписать документы, подтверждающие родство донора и реципиента (больного).
Требуемая документация
1) Свидетельство о рождении донора и реципиента (больного)2) Свидетельство о заключении брака донора и реципиента (больного)3) Паспорта
4) Если донор состоит в браке, то требуется согласие супруги (супруга) на проведение трансплантации почки нотариально заверенное.
Преимущества пересадки родственной почки
- Наилучшая тканевая совместимость – исход такой пересадки очень благоприятный
- Подготовка органа (почки) в кратчайшие сроки, что сохраняет его максимальную жизнеспособность
- Применение наименьшей дозы иммуносупрессивных препаратов, необходимых для предупреждения реакции отторжения почки.
Требования к донору следующие
- Возраст старше 18-ти лет
- Родственник до 4-го колена
- Совместимость с больным по группе крови и тканевым рецепторам (тканевая совместимость определяется в клинике после приезда)
- Резус-фактор значения не имеет
Степени родства
I ст.родства – жена, муж, ребёнокII ст.родства – сестра, брат, бабушка, дедушка, внукиIII ст.родства – тётя, дядя, племянники
IV ст. родства – дети родственников третьей степени и родственники супруга до четвёртой степени.
Предоперационные обследования
Для проведения трансплантации почки в Корее проводятся все виды обследований, исключающие противопоказания и опасность проведения операции как для пациента, так и для донора. Определяют совместимость, наличие инфекций, чтобы не было послеоперационных осложнений и отторжения органа.
Обследования для реципиента (больного) и донора
1) Общий, биохимический анализ крови, мочи, определение группы крови2) Анализы крови на наличие инфекции (гепатит, СПИД, туберкулёз и др.)3) УЗИ брюшной полости4) КТ органов брюшной полости и почек5) МРТ забрюшинного пространства6) Анализ на совместимость донорской почки7) ЭКГ8) Рентген грудной клетки
9) Исследование функциональной способности легких
В среднем эти обследования проводятся в течение 7 дней.
Важность использования живых доноров для пересадки почки
После пересадки почки от живого донора, пересаженная почка сразу же начинает выполнять свою функцию в организме. Больше 50% случаев пересадки почки от живого донора пересаженная почка нормально функционирует на протяжении 15-ти и более лет.
Операция по пересадке почки
Операция по пересадке почки проводится одновременно двумя бригадами хирургов-трансплантологов. Осуществляется забор донорской почки и пересадка реципиенту (больному). Донору проводят уретронефрэктомию лапароскопическим методом (закрытым способом), после чего почку сразу же транспортируют в другую операционную.
Для проведения трансплантации почки, важной частью успеха и высокой результативностью проведения операций в Центрах Трансплантологии являются мастерство и опыт хирургов, высокопрофессиональная техника выполнения операции, техническое оснащение клиники и операционных, послеоперационное лечение и уход за пациентом.
Процесс реабилитации
Сразу после проведения операции по пересадке почки начинается восстановительный период как для реципиента (пациента), так и для донора.
На нормализацию состояния пациента при отсутствие каких-либо осложнений требуется от нескольких недель до нескольких месяцев.
Уже на следующий день после пересадки почки пациенту рекомендовано начинать постепенно вставать с кровати. После выписки пациент должен будет приходить на контрольный осмотр 1-2 раза в неделю в течение месяца после операции.
Будут назначены обследования, на основании которых будет проводиться корректировка терапии. Также будет назначена иммуносупрессивная терапия (препараты, препятствующие отторжению печени) и препараты, улучшающие кровообращение и препятствующие тромбообразованию.
Цель таких амбулаторных посещений и обследований – это отслеживание процесса восстановления функции почки и выявления возможных осложнений на любом этапе с целью коррекции лечения.
Донор уже через 1 неделю после операции выписывается из клиники, а через 2 недели может улететь домой.После выписки из больницы пациент должен будет соблюдать особые правила для полного восстановления всех органов – выполнение рекомендаций лечащего хирурга, приём препаратов, контроль веса, диета с ограничением приема соли.
После завершения восстановления организма человек может вернуться к привычной для него жизни и работе.
Благодаря современным технологиям и современной диагностической аппаратуре, высокой квалификации врачей уровень медицины Южной Кореи не уступает медицинским центрам Европы, США и Израиля. А по ценам медицинские услуги стран Европы, США и Израиля превышают в 2-4 раза Южную Корею, поэтому если вы решили ехать на лечение за рубеж, то выбирайте Южную Корею.
Приблизительные цены в Корее по пересадке почки
Цены могут варьировать в зависимости от клиники. Для получения точных цен, отправляйте нам Ваши медицинские документы, мы проконсультируемся и подготовим с клиниками для Вас индивидуальный план и стоимость лечения. Наша консультация и запросы в клиники – бесплатно.
| Обследования и операция | Стоимость $ |
| Пересадка почки (анализы, подготовка, обследования больного и донора, операция больному и донору, реабилитация, госпитализация) | от 70,000 |
© Copyright 2018, Olivezone
Источник: https://olivezonemedical.ru/lechenie-v-koree/transplantacija-organov/peresadka-pochki/
Кто может быть донором почки: стоимость и порядок проведения трансплантации
Нефрологи считают почки уникальным органом человека. Они трудятся, не останавливаясь ни на минуту.
Их работа трудна и заменяет целую систему. Без них невозможно наше существование, ведь они очищают нашу кровь от вредных веществ.
Если в их работе происходит сбой, шлаки перестают выводиться из организма, он отравляется. Выход – регулярный гемодиализ. В сложных случаях требуется пересадка.
Общая информация
Они находятся в забрюшинном пространстве, имеют форму боба. Масса одной — 120−200 г.
Функций имеют много. Основная – выделительная — выводить из организма воду и водорастворимые вещества. Есть и другие: кроветворная, защитная, эндокринная.
Они терпеливы и не жалуются на самочувствие, чаще болеют молча. Но по некоторым признакам можно заподозрить проблемы с ними:
- отёки век, кистей, лодыжек из-за застаивания жидкости;
- боли в поясничной области, которая вызывается растянутой капсулой вокруг них;
- песок в моче — признак почечнокаменной болезни;
- высокое давление без причины – больны почки или сосуды, питающие их кровью;
- моча розовая или красноватая – есть кровь, подозревают опухоли.
- мочеиспускание затруднено (моча мутная, жжение, боль, редкие/частые позывы).
Список болезней почек обширный: почечная недостаточность, пиелонефрит, нефропатия и т. д.
При этих заболеваниях без лечения человек может умереть. Больным делают гемодиализ для очищения крови. Но он не всегда помогает. Тогда показана трансплантация. Это – парный орган, поэтому функции одной может выполнить другая.
Благодаря этой особенности людям разрешили становиться донорами этого органа. Тысячи россиян нуждаются в трансплантации. Они не один год ждут пересадку. Но на операцию ложатся ежегодно всего 500 человек – остальные умирают.
Потенциальные доноры
В Законе РФ «О трансплантации органов и (или) тканей человека» определен круг тех, кто может стать донором. Это:
- живые родственники;
- люди, не состоящие в родстве с больным;
- мертвые — трупы людей, у которых мозг умер, а сердце сокращается.
Родственники
Можно десятилетиями быть в «листе ожидания» на трансплантацию. Чтобы спасти больного, его родные решают отдать ему свою почку.
Сначала на эту роль рассматривают ближайших родственников (брата, сестру, отца, мать). Идеально подойдёт однояйцовый близнец. Риск отторжения чужого органа будет минимальным.
Затем – непрямых родственников (родных мужа или жены, друзей, близких, знакомых).
Главное, чтобы органы родственников были здоровыми, а это определят только врачи.
Другие кандидаты
Но чаще человеком, готовым расстаться с почкой (за деньги, конечно), становится незнакомый, который подходит по всем критериям.
Взять её можно и у мертвых, если зафиксирована смерть (биологическая или мозга). Закон определяет, когда мертвый может отдать орган.
Неживые доноры бывают 2 типов:
- При биологической смерти, когда есть письменное прижизненное согласие умершего стать донором.
- После смерти головного мозга, зафиксированной медиками. Причиной гибели часто бывают несовместимые с жизнью травмы после аварий.
Как получить консультацию
Надо пройти глубокое медицинское обследование для проверки своего здоровья и определения соответствия с тканями реципиента.
Орган запрещено забирать до получения окончательных результатов анализов и проведённых тестов. Определяются возможные риски во время операции.
Нередко обнаруживается, что решивший пожертвовать органом не может отдать свою почку из-за обнаруженных неполадок в организме.
Условия трансплантации и как пожертвовать почку?
Здоровые люди, желающие поделиться, должны добровольно заявить об этом. Они могут предложить её конкретному реципиенту или заморозить для будущих больных, которым она подойдёт.
Кстати, заготавливают от живого человека только почки. Сердце, печень, легкие берут лишь от трупов.
Основные условия трансплантации, возраст — от 18 до 50 лет. Болезни — при обнаружении инфекционных заболеваний, ВИЧ, гепатита, опухоли, ишемии медики не разрешат стать донором. При гипертонии и атеросклерозе взятие органа возможно.
Человек, желающий отдать свой орган, проходит ряд этапов:
- Его тщательно обследуют на наличие противопоказаний к донорству. За результат операции отвечают медики, поэтому нужно знать, здоров ли он для неё. При отсутствии претензий у медиков приступают к следующему этапу.
- Если реципиент уже известен, проверяется, подходит ли ему орган. Определяются группы крови. У участников трансплантации они должны совпадать. Проверяют, совместимы ли биологические ткани.
- Донора госпитализируют в клинику. Его осматривают специалисты и проводят вторичные анализы: УЗИ ЭХО кардиографию сердца, рентген лёгких, анализы крови.
- Готовится пересадка: изучают возможные риски, оформляют документы и получают согласие на операцию.
- Проводится трансплантация.
Стоимость и как проходит сделка
Живое донорство в России разрешено только бесплатно и лишь по отношению к родственникам. В ближайшие годы в этом вопросе ничего не изменится.
Такой закон действует и во всех развивающихся странах. Продажа органов запрещена государствами всех стран и разрешена только в Иране.
Сколько стоит трансплантация почки в России? Окончательная стоимость определяется ценой органа и операции.
Эта операция – сложная, поэтому дорогая. В среднем она стоит 20 000 $. Цена колеблется от 10 000 до 100 000 $.
Стоимость определяется престижностью клиники, известностью хирурга. Оперирует светила в элитной клинике – значит, стоить это будет 30-100 тысяч $. На цену влияет и срочность операции.
В регионах могут сделать и бесплатную трансплантацию. Но здесь не всё так гладко. Государство каждый год выделяет 1,2 млн. руб. на них. А на сколько пациентов этих денег хватит? Больных много, образуется огромная очередь, и двигается она очень медленно.
В РФ пересаживают органы в клиниках. Их список есть в интернете. Самые известные — онкологический и гематологический центры при РАМН, Московский МА им. Сеченова, университет им. Павлова в Санкт-Петербурге.
Цена на чёрном рынке
Но потребность в донорских органах велика, а их катастрофически не хватает. Появляется чёрный рынок. В интернете много объявлений о желании людей продать частичку себя.
Но возникает естественный вопрос: а какой была бы цена почечного органа, если бы продажу органа разрешили официально? На сегодняшний день почка стоила бы от 1,5 млн. руб. до 15 млн.
Эта цифра получилась при переводе в рубли её стоимости на черном рынке за рубежом.
Деньги немалые, и появляются люди, готовые распрощаться с почечным органом. Стремящихся разбогатеть таким способом немало.
Цену назначает донор. В крупных мегаполисах почку продают за высокую цену, а самые высокие — в Москве, где за неё запросят от 10 000$.В маленьких городах с маленькой зарплатой и низкими ценами органы стоят дешевле. А самые дешевые – в захолустных деревнях. Там можно купить её всего за 30 тысяч рублей.
Порядок проведения нефроэктомии
От госпитализации до операции проходит неделя. Через 7 дней проводят нефроэктомию (забор почки). Вот как проходит эта операция.
Сначала анестезиолог даёт донору общий наркоз. После подключается катетер (очищает мочевой пузырь) и дренаж, (обеспечивает гидробаланс). Далее проводят лапароскопию: делают 2-4 небольших разреза по 1 см на боку живота. Доступ к почке открыт.
Хирург осторожно отделяет почку, надпочечник и мочеточник от тканей и изымает орган. Это – самый ответственный этап операции. Главное в нём — ничего не повредить и не допустить большой кровопотери. Кровеносные сосуды, мочеточники иссекают, затем зажимают. Раны ушивают и кладут стерильную повязку.
Довольно редко в этом случае проводят полостную операцию. Хирургическое вмешательство длится 2-3 часа и записывается на камеру. После операции первые сутки донор проводит в реанимации, где он приходит в сознание под контролем докторов.
Чаще всего хирурги берут левую почку – там ближе сосуды и длиннее вена.
Возможные риски нефроэктомии и восстановительный период после операции
Она не опасна. Вероятность умереть на операционном столе мала, 1:3 000, хотя предвидеть всё невозможно.
Если чувствует он себя на следующий день удовлетворительно, переводят в палату. Боли не будет, с ней справятся анальгетики. При необходимости выпишут короткий курс антибиотиков. Находится он в больнице в зависимости от состояния.
Возможные осложнения редкие, но всё же бывают инфекции, кровотечения и тромбы, повреждения близлежащих органов.Окончательное восстановление продолжается до года, в это время нужно бережно следить за собой и выполнять все рекомендации врача.
Последствия и заключение
Здоровый человек восстанавливается в течение полутора месяцев и выходит на работу. Активную жизнь он может вести через год. Женщинам впоследствии не запрещено рожать.
Жизнь доноров похожа на жизнь обычных людей: привычный образ жизни, повседневные дела. Срок жизни, по мнению большинства трансплантологов, не сокращается. Риск заболеваний оставшейся почки мал и бывает у 0,5% доноров.
Но каждый организм индивидуален, исключать осложнения в будущем, пусть небольшие, не стоит даже при нормально протекающей реабилитации. Да и о проблемах жизни с одной почкой, которые могут возникнуть, надо знать:
- Может повыситься АД и количество белков в моче. Возможна и надпочечниковая недостаточность, гормональные нарушения. У некоторых оставшийся орган начинает хуже работать. Но доноры регулярно проходят медосмотры, проблемы легко выявляются на ранних стадиях и устраняются.
- До конца жизни человек должен будет бережнее относиться к своему здоровью, следить за состоянием оставшейся почки.
- Придется придерживаться диеты и отказаться от отдельных продуктов, чтобы не навредить почке, которая осталась.
- Искоренить вредные привычки. При одной почке спиртное и курение могут убить человека за несколько месяцев;
- Избегать повышенных физических нагрузок и переохлаждений, не поднимать тяжести.
- Некоторые источники говорят, что придется расстаться с десятью годами жизни.
- Нужно принимать специальные препараты.
- Нефроэктомия может отразиться и на эмоциональном состоянии донора.
Организм человека не имеет лишних органов, но какими-то частями он может делиться при необходимости. Изымание почки — риск для донора, но спасение для больного.
Прежде чем решиться на этот серьёзный шаг, нужно хорошо подумать, выбрать надежную клинику и безоговорочно слушать врача. Донорство – это «тихий подвиг» для другого человека.
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/pochki/obshee/kak-i-kto-mozhet-byt-donorom.html
Реципиенты почки контакты москва – Все про почки
Почки – это небольшие, парные органы в брюшной полости, которые имеют форму бобов. Функционал их заключается в выводе из организма жидкости, фильтрации крови, удалении из организма вредных веществ и продуктов обмена, производстве гормонов, контроле водно-солевого и минерального баланса. Операция по удалению почки (полному или частичному) называется нефрэктомия.
Причины и прогноз
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Необходимость оперативного вмешательства может быть вызвана:
- развитием опухоли (как доброкачественной, так и злокачественной);
- утратой функционала при заболеваниях;
- повреждением (например, травма);
- донорством органов.
Удаление почки (или ее части) в лечебных целях – это серьезная процедура, которая выполняется только тогда, когда утеряна всякая возможность сохранения органа.
Трансплантация донорство почки — это жизненно важные операции. Приживаемость органа от живого донора в разы больше, чем от умершего. Часто донорами становятся родственники больного. Для донора, а им могут стать только здоровые люди, нефрэктомия – это возможность дать жизнь человеку при полном сохранении качества собственной жизни.
Часто нефрэктомия является единственным эффективным способом лечения почечной патологии или рака. При полном удалении одного органа, пациенты имеют благоприятный прогноз для восстановления здоровья, особенно при онкологии.
Жизнь человека с одной почкой имеет ряд минусов (например, нужна диета после удаления почки), но, в общем, мало отличается от его дооперационной жизни.
Виды нефрэктомии
Нефрэктомия бывает двух типов: частичная (резекция) и радикальная. При резекции удаляют только поврежденную часть органа или почку без «окружающих» органов. Радикальная нефрэктомия включает в себя удаление не только почки, но и мочеточника, жировой ткани и надпочечников.
Двусторонняя нефрэктомия – это удаление почек полностью (обеих). После такой операции пациенту показана трансплантация органа, временный гемодиализ.
Удаление почки может быть проведено как посредством полосной операции, так и мало-инвазивным способом – лапароскопией. Выбор техники проведения операции зависит от состояния пациента, технического оснащения клиники и квалификации хирурга.Оба вида хирургического вмешательства проводятся в условиях стационара, под общей анестезией. Первичная реабилитация занимает от 3 до 6 недель. В домашних условиях потребуется – 1,5-2 года.
Операционные риски
Операция по удалению тканей, общий наркоз – это серьезное вмешательство в работу организма, которое может быть чревато следующими осложнениями:
- кровотечения;
- инсульт или сердечный приступ;
- анафилактический шок;
- тромбоз легких;
- инфицирование.
В более поздний период, иногда через несколько лет, удаление почки может напомнить о себе возникновением грыжи в брюшной полости или развитием патологии оставшегося органа.
Восстановительный период
Сразу после операции пациент помещается в реанимацию, где контролируется общее состояние, давление, электролитный и водный баланс. Для отвода мочи вставляется катетер. Ранняя диета после удаления почки заключается в некотором ограничении жидкости с постепенным введением в рацион протертой еды.
Пациент может чувствовать боль при глубоком дыхании, попытках двигаться, кашле. Тем не менее, реабилитация после удаления почки включает в себя дыхательные упражнения, для профилактики воспаления легких. Ранняя двигательная активность (посильная и под контролем врача) поможет избежать проблем с кишечником, кровообращением.
После выписки, вся ответственность за свое здоровье ложится на самого больного. Домашняя реабилитация после удаления почки важна не меньше, чем удачная операция. Следует «помочь» оставшемуся органу приспособиться к возросшей нагрузке. Со временем, единственная почка увеличится в размере и сможет полностью справляться «за двоих».
Больному следует избегать:
- повышенных физических нагрузок;
- экстремальных и силовых видов спорта;
- работы во вредных условиях, особенно при повышенных температурах.
Диета после удаления почки должна соблюдаться неукоснительно. Она включает в себя отказ от копченостей, белка, алкоголя, жареной пищи. Соль и воду ограничивать меньше физиологической нормы нельзя, поскольку это отразится на работе оставшегося органа. За ее функционированием важен контроль со стороны уролога, для чего назначают периодическое обследование.
Нефрэктомия обязывает больного бережнее относиться к общему здоровью. Следует избегать инфекций, переохлаждения. «Привычные и легкие» хронические инфекции (например, синусит, тонзиллит) могут стать причиной пиелонефрита, легкомысленное отношение к ним недопустимо.
Источник: https://dieta.pochke-med.ru/simptomy/retsipienty-pochki-kontakty-moskva/