Строение почек у новорожденного
Содержание
Особенности органов мочеобразования, мочевыделения у детей
У новорожденного ребенка морфологическое и функциональное созревание почек еще не закончено. Почки у детей раннего возраста относительно больше, чем у взрослых (1/100 массы тела, у взрослых — 1/200), располагаются ниже гребешка подвздошной кости (до 2 лет), строение их в первые годы дольчатое, а жировая капсула выражена слабо.
Корковый слой почек развит недостаточно, поэтому пирамиды мозгового вещества доходят почти до капсулы. Число нефронов у детей раннего возраста такое же, как у взрослых (по 1 млн. в каждой почке), но они меньше по величине.
Эпителий базальной мембраны клубочка высокий, цилиндрический, что ведет к уменьшению поверхности фильтрации и более высокому сопротивлению.
Канальцы у детей раннего возраста, особенно у новорожденных, узкие, короткие, петля Генле также короче, а расстояние между нисходящим и восходящим коленами ее больше. Дифференцировка эпителия канальцев, петли Генле и собирательных трубок еще не завершена.
Морфологическое созревание почки в целом заканчивается к школьному возрасту (к 3-6 годам).
Почечные лоханки развиты относительно хорошо, у детей раннего возраста они располагаются преимущественно внутрипочечно, а мышечная и эластическая ткань в них развита слабо.Особенностью является тесная связь лимфатических сосудов почек с аналогичными сосудами кишечника, чем объясняются легкость перехода инфекции из кишечника в почечные лоханки и развития пиелонефрита.
Почки являются важнейшим органом поддержания гомеостаза у детей
Почки являются важнейшим органом поддержания равновесия и относительного постоянства внутренней среды организма (гомеостаза). Достигается это фильтрацией остаточных продуктов азотистого обмена, электролитов, активным транспортом ряда веществ в канальцах.
Почки выполняют важную внутрисекреторную функцию у детей
Почки выполняют, кроме того, важную внутрисекреторную функцию, вырабатывая эритропоэтин, ренин, урокиназу и местные тканевые гормоны (простагландины, кинины), а также осуществляют преобразование витамина D в его активную форму.
Хотя мочеточники у детей раннего возраста относительно шире, чем у взрослых, они более извилисты, гипотоничны из-за слабого развития мышечных и эластических волокон, что предрасполагает к застою мочи и развитию микробно-воспалительного процесса в почках.
Мочевой пузырь у детей раннего возраста расположен выше, чем у взрослых
Мочевой пузырь у детей раннего возраста расположен выше, чем у взрослых, поэтому его можно легко прощупать над лобком, что при длительном отсутствии мочеиспускания дает возможность дифференцировать рефлекторную его задержку от прекращения мочеобразования. В мочевом пузыре хорошо развита слизистая оболочка, слабо — эластическая и мышечная ткань. Емкость мочевого пузыря новорожденного — до 50 мл, у годовалого ребенка — до 100-150 мл.
Мочеиспускательный канал у ребенка, детей
Мочеиспускательный канал у новорожденных мальчиков по длине равен 5-6 см. Рост его идет неравномерно: несколько замедляется в раннем детском возрасте и значительно ускоряется в период полового созревания (увеличивается до 14-18 см). У новорожденных девочек длина его равна 1-1,5 см, в 16 лет – 3-3,3 см, диаметр его шире, чем у мальчиков.
У девочек вследствие этих особенностей мочеиспускательного канала и близости к заднему проходу возможно более легкое инфицирование, что необходимо учитывать при организации ухода за ними (обтирать и подмывать девочку надо спереди назад во избежание заноса инфекции из заднего прохода в уретру). Слизистая оболочка уретры у детей тонкая, нежная, легкоранимая, складчатость ее слабо выражена.
Мочеиспускание является рефлекторным актом
Мочеиспускание является рефлекторным актом, который осуществляется врожденными спинальными рефлексами.
Формирование условного рефлекса и навыков опрятности нужно начинать с 5-6-месячного возраста, а к году ребенок уже должен проситься на горшок.
Однако у детей до 3-летнего возраста можно наблюдать непроизвольное мочеиспускание во время сна, увлекательных игр, волнений. Число мочеиспусканий у детей в период новорожденности – 20-25, у грудных детей — не менее 15 в сутки.
Функциональные особенности мочеобразования у ребенка, детей
Мочеобразование в настоящее время рассматривается как совокупность процессов фильтрации, реабсорбции и секреции, которые происходят в нефроне.
Фильтрация плазмы в клубочке и образование первичной мочи происходят под влиянием эффективного фильтрационного давления, которое представляет собой разность между гидростатическим давлением крови в капиллярах клубочка (65-45 мм рт. ст.) и суммой величин давления плазмы крови (24 мм рт. ст.
) и гидростатического давления в клубочковой капсуле (15 мм рт. ст.). Величина эффективного фильтрационного давления может колебаться от 6 до 26 мм рт. ст.
Первичная моча является фильтратом плазмы, содержащим небольшое количество белка
Первичная моча является фильтратом плазмы, содержащим небольшое количество белка. Объем клубочкового фильтрата у новорожденных детей первых месяцев жизни уменьшен вследствие меньшей величины фильтрационной поверхности клубочка и большей толщины ее, низкого фильтрационного давления (низкое системное давление).
Процессы реабсорбции и секреции
Процессы реабсорбции и секреции происходят в дистальном отделе нефрона, который состоит из проксимального канальца, петли Генле, дистального канальца.
В проксимальном канальце происходит обратное всасывание из первичного фильтрата почти 100 % глюкозы, фосфатов, калия, аминокислот, белка, около 80-85 % воды, натрия, хлора.
В этом отделе происходит активная секреция высокомолекулярных чужеродных веществ (диотраст и др.).
Петля Генле играет существенную роль в создании в мозговом слое почек среды с высокой осмотической активностью за счет поворотно-противоточной множительной системы. В ней происходит реабсорбция воды и натрия.
В дистальном канальце реабсорбируется около 14 % профильтровавшейся воды, реабсорбируются натрий, бикарбонаты. В этом отделе осуществляются секреция ионов Н+ и К+, экскреция чужеродных веществ (красителей, антибиотиков и др.).
Окончательная концентрация мочи происходит в собирательных трубках.
Функциональная зрелость почек в детском возрасте наступает относительно рано
Функциональная зрелость почек в детском возрасте наступает относительно рано. Способность к осмотическому концентрированию мочи в условиях повышенной нагрузки становится близкой к таковой у взрослых к году. Канальцевая секреция и реабсорбция приближаются к уровню взрослых в возрасте 1 — 1,5 года.
Для выведения равного количества шлаков детям первого года жизни, следовательно, требуется больше воды, чем взрослым (снижена концентрационная функция). В то же время почки детей первых месяцев жизни не способны освободить организм от избытка воды.
Дети, вскармливаемые материнским молоком, не нуждаются в образовании концентрированной мочи, ибо вследствие преобладания у них анаболических процессов многие вещества, вводимые с пищей, не превращаются в окончательные продукты, подлежащие удалению через почки, а полностью усваиваются организмом.
При искусственном вскармливании почки работают с большим напряжением, так как резко возрастает белковая нагрузка и увеличивается количество продуктов, подлежащих удалению, рН крови поэтому легко сдвигается в сторону ацидоза.
У детей раннего возраста эффективность почек в регуляции кислотно-щелочного состояния ниже, чем у взрослых.
За одно и то же время почка ребенка выделяет в два раза меньше кислотных радикалов, чем почка взрослого, что предрасполагает к более быстрому развитию ацидоза при различных заболеваниях.
Это обусловлено тем, что в канальцах почек детей раннего возраста недостаточно эффективно идет превращение щелочных фосфатов почечного фильтра в кислые, ограничены продукция аммиака и реабсорбция натрия бикарбоната, то есть слабо функционирует механизм экономии оснований (канальцевый ацидоз).
Кроме того, ряд конечных продуктов обмена веществ не выводится из организма (метаболический ацидоз) из-за низкой величины клубочковой фильтрации.
Недостаточная реабсорбционная функция канальцевого аппарата у новорожденных и детей первых месяцев жизни связана с незрелостью эпителия дистального нефрона и слабой реакцией его на введение антидиуретического гормона и альдостерона. Из-за этого моча у этих детей имеет низкую плотность.
Детский уролог-андролог, детская поликлиника «Маркушка».
Источник: http://mark-med.ru/stati/osobennosti-organov-mocheobrazovaniya-mochevydeleniya-u-detej/
Расширенные лоханки почек у новорожденных
Формирование систем организма у ребенка начинает происходить еще в утробе матери. В ряде случаев у новорожденных в раннем неонатальном периоде выявляются различные нарушения.
Одной из наиболее часто встречающихся аномалий развития внутренних органов является увеличение лоханки почки у ребенка.
Рассмотрим подробно, какие функции в организме детей выполняет этот жизненно важный отдел, по какой причине он может быть расширен и как можно устранить эту проблему.
Особенности строения и нормальные размеры лоханки почки у новорожденных детей
Почка является важнейшим органом мочевыделительной системы, в котором происходит образование и первичное накопление мочи. Функцию хранилища этой биологической жидкости выполняет лоханка – воронкообразная полость, образующаяся при слиянии больших и малых чашек почки. В результате сокращения лоханки скопившаяся в ней моча через мочеточники попадает в мочевой пузырь.
Современные диагностические методы позволяют выявить нарушения развития ребенка во внутриутробном периоде. Уже на 17 недели беременности благодаря ультразвуковому исследованию можно определить размеры лоханок почек у плода и соотнести их с показателями нормы. Нормальными считаются следующие размеры почечной лоханки:
- 4-5 мм – с момента зачатия до 32 недели беременности;
- 5-6 мм – 32-36 недели;
- 7-8 мм – период новорожденности.
Максимально допустимый размер почечной лоханки у новорожденных составляет 10 мм. Этот показатель является условной нормой. Если диагностировано превышение указанных нормальных значений, осуществляется наблюдение за динамикой развития патологии. Увеличение лоханки почки сверх 10 мм требует лечения.
Причины расширения лоханки почек
Расширение почечной лоханки – не самостоятельное заболевание. Пиелоэктазия почки возникает в результате нарушения нормального мочеоттока, сопряженного с врожденными или приобретенными патологиями. В большинстве случаев болезнь носит врожденный характер. Причины увеличения лоханки почки:
- аномалии строения мочеточника – стриктура, дистопия;
- аномальное развитие почечных сосудов;
- обратный ток мочи из мочевого пузыря в мочеточники;
- нарушение нервной регуляции мочеиспускания.
Перечисленные аномалии формируются на начальном этапе развития плода. Их возникновение провоцируют следующие факторы:
- наследственность;
- проживание будущей матери в неблагоприятных экологических условиях;
- инфицирование плода;
- воздействие ионизирующего излучения;
- злоупотребление женщиной табакокурением, алкоголем, наркотическими средствами.
Особенно опасно влияние негативных факторов во время 1 триместра беременности, когда происходит закладка и формирование жизненно важных органов ребенка. Приобретенная пиелоэктазия у детей встречается крайне редко. К ее развитию приводят:
- инфекционно-воспалительные патологии почек и мочевыводящих путей;
- доброкачественные и злокачественные новообразования, провоцирующие нарушение мочеиспускания;
- травмы мочеточника;
- опущение почки;
- сбой работы метаболической и эндокринной систем.
Стадии заболевания и симптомы
опасность заболевания заключается в длительном отсутствии симптоматики. В большинстве случаев понять, что у ребенка увеличена почечная лоханка, можно только с помощью инструментального исследования. Для патологического процесса характерны следующие стадии:
- Пиелоэктазия — незначительное расширение лоханки без нарушения функции почки.
- Пиелокаликоэктазия – увеличенные размеры лоханки оказывают давление на почечные чашки, в результате чего происходит их переполнение. Это явление сопровождается частичным нарушением функционирования почек.
- Гидронефроз – запущенная стадия заболевания, для которой характерно значительное увеличение размеров почечной лоханки. При этом функциональный слой почки истончается. У малышей в таком состоянии в короткие сроки развивается почечная недостаточность.
Клиническая картина становится очевидной при ухудшении самочувствия ребенка, сопровождающемся инфицированием чашечно-лоханочной системы почек. Длительное протекание патологического процесса создает благоприятные условия для размножения болезнетворных микроорганизмов. У ребенка развивается воспаление почек. На этой стадии расширение почечной лоханки можно определить по следующим признакам:
- продолжительный плач;
- беспокойство;
- нарушение процесса мочеиспускания (задержка или недержание мочи);
- болезненные ощущения во время микции;
- симптомы отравления организма в виде вялости, апатии, слабости;
- отказ от еды;
- слишком длительный сон;
- тяжелое пробуждение;
- образование выпуклости со стороны пораженного органа у малышей с дефицитом массы тела;
- гипертермический синдром;
- озноб;
- приступы головной боли;
- изменение цвета мочи;
- появление в урине слизистых выделений и хлопьев;
- болезненные ощущения в поясничном отделе позвоночника, распространяющиеся в область живота и паха.
Диагностика патологии
При подозрении на расширение лоханки почки нужно как можно скорее показать малыша урологу. После опроса ребенка или родителей для подтверждения диагноза врач назначит маленькому пациенту комплексное обследование. Диагностика пиелоэктазии включает следующие диагностические методы:
- клинический и биохимический анализ крови;
- общий анализ мочи;
- исследование мочи по Нечипоренко и Зимницкому;
- ультразвуковое исследование почек и мочевого пузыря;
- рентгенографию мочевыводящих путей;
- компьютерную и магнитно-резонансную томографию (назначается в тяжелых случаях при наличии медицинских показаний).
Самым результативным способом диагностики пиелоэктазии по-прежнему считается УЗИ, которое позволяет:
- оценить размеры чашечно-лоханочной системы почек;
- определить наличие патологического процесса;
- выявить степень поражения функционального почечного слоя;
- установить анатомический дефект, приводящий к нарушению нормального процесса эвакуации мочи и развитию пиелоэктазии.
Как отмечалось ранее, врожденные патологии мочевыделительной системы у детей успешно диагностируются во время внутриутробного развития. Начиная с 17-21 недели беременности, почки, мочеточники и мочевой пузырь у плода хорошо визуализируются с помощью ультразвукового исследования.
Методы лечения
Лечение форм пиелоэктазии, не отягощенных осложнениями, осуществляется консервативными способами. Схема терапии разрабатывается в каждом конкретном случае. При этом решающую роль играет возраст маленького пациента.
Заболевание, обнаруженное в период внутриутробного развития плода, не требует немедленного лечения. В этом случае женщина пребывает в условиях стационара, врачи осуществляют постоянный контроль за состоянием ребенка.
После рождения малыш находится на учете у уролога до 3 лет. К этому возрасту прекращается формирование внутренних органов ребенка, клиническая картина становится выраженной. Когда речь идет о здоровье детей, категорически запрещено заниматься самолечением.
Назначение дозировок и определение длительности применения медикаментозных препаратов должен осуществлять только врач. При этом уролог обязательно учитывает возраст маленького пациента, особенности его организма, тяжесть заболевания, а также оценивает вероятность возникновения негативных последствий при использовании того или иного лекарства.
Для устранения расширения лоханки почки детям назначают:
- антибактериальные препараты с активным противомикробным эффектом;
- лекарственные средства растительного происхождения, действие которых направлено на естественное выведение конкрементов и песка из почек;
- миотропные спазмолитики, купирующие спазмы гладкой мускулатуры и нормализующие работу органа мочевыделения.
При отсутствии результатов консервативного лечения, развитии осложнений, двусторонней пиелоэктазии малышу назначается хирургическое вмешательство.
Родителям не стоит подвергать сомнению решение врача о проведении операции и отказываться от этой процедуры.
К устранению проблемы с помощью хирургических методов прибегают в крайних случаях, когда не существует других возможностей вернуть ребенку здоровье и восстановить функции почек.
Особенности хирургического вмешательства:
- Проводится с использованием эндоскопического оборудования.
- Для минимизации риска инфицирования в брюшной полости делается микроскопический прокол. Через него в орган вводится инструмент, снабженный камерой и лампой, после чего удаляются дефекты почечной лоханки.
- Для исключения инфицирования на постоперационном этапе малышу назначается прием антибиотиков.
- Маленький пациент в период реабилитации находится под наблюдением врачей.
- После выздоровления родители должны в течение полугода ежемесячно показывать малыша урологу.
Возможные осложнения и профилактика
Без своевременного лечения заболевание может спровоцировать следующие осложнения:
- значительное сужение отверстия мочеточника для эвакуации мочи;
- гидронефроз;
- воспалительные процессы на фоне застоя мочи;
- эктопию устья мочеточника;
- восходящий ток мочи из мочевого пузыря в мочеточники.
Специфических мер профилактики заболевания не существует. При выявлении легкой формы патологии во внутриутробном или неонатальном периодах важно не допустить развитие патологического процесса. Для этого нужно соблюдать следующие правила:
- полноценное питание;
- прием витаминных комплексов;
- исключение из рациона продуктов, оказывающих повышенную нагрузку на почки;
- соблюдение необходимого питьевого режима (в зависимости от возраста);
- запрет на поднятие тяжестей и занятия травмоопасными видами спорта;
- исключение переохлаждения организма;
- регулярный контроль за состоянием почек.
Source: www.deti34.ru
Источник: https://detishki.ahuman.ru/rasshirennye-lohanki-pochek-u-novorozhdennyh/
Аномалии развития почек и врожденные пороки у детей
Мочевыделительная система выполняет ряд жизненно важных функций в человеческом организме. Любое отклонение в функционировании органов этой системы приводит к значительным изменениям в работе всего организма.
Почки – мочеобразующий парный орган, располагающийся на уровне поясницы по обе стороны от позвоночного столба, выполняющий фильтрацию крови, ее частичную очистку и выполняющий регуляторную функцию.
В нашей статье мы рассмотрим аномалии развития почек и врожденные пороки этих органов, факторы, влияющие на развитие патологий, и симптомы, связанные имеющимися нарушениями.
Факторы, способствующие развитию почечных аномалий
К аномалиям почек относят отклонение от принятых норм в размере органов, их количестве, расположении
К аномалиям почек относят отклонение от принятых норм в размере органов, их количестве, расположении, а также нарушения в структуре органов, которые способны влиять на их функционирование. Аномалии почек, связанные с нарушением их строения, выделяют следующие:
- Количество отличное от двух;
- Расположение органов;
- Аномальный размер почки;
- Порок почек, связанный с ненормальной структурой органов.
Врожденная патология почек (именно в этом случае можем говорить об аномалии развития почек у детей) развивается в период с 3-й по 10-ю неделю беременности, время, когда идет закладка жизненно важных органов плода.
Пороки развития почек у новорожденных на сегодняшний день составляют порядка 47% от всех встречающихся аномалий развития плода.
К сожалению, данная патология малоизученна, и мы можем только догадываться о факторах, спровоцировавших врожденные аномалии почек.
Внимание! В период планирования беременности будущему папе и маме необходимо избегать употребления токсичных веществ, способных повлиять на половые клетки (алкоголь, табак и другие сильнодействующие вещества).Также беременные женщины должны полностью исключить из своего рациона вредные продукты питания и напитки, содержащие алкоголь, красители, усилители вкуса, генетически модифицированные объекты, токсичные вещества, а также средства гигиены, содержащие потенциально опасные составляющие для будущего ребенка (даже если на этикетке нарисован ребенок, следует быть предельно осторожными).
Загрязненная экология и инфекционные заболевания могут негативно повлиять на развитие плода, вызывая врождённое ненормальное развитие, мутацию. Также необходимо учитывать наследственность.
Зачастую, почечные аномалии проявляются если не на первом году жизни ребенка, то спустя несколько лет или даже в подростковом возрасте.
И чтобы выявить данные отклонения необходимо провести ряд исследований.
Симптомы
Не смотря на то, что многие отклонения в почках развиваются еще в утробе матери, некоторые из них могут проявиться уже в детском возрасте
Не смотря на то, что многие отклонения в почках развиваются еще в утробе матери, некоторые из них могут проявиться уже в детском возрасте, сопровождаясь вполне определенными симптомами:
- Болевые ощущения, не меняющие свою интенсивность при изменении положения тела, однако усиливающиеся при простукивании области почек;
- Ощущение горечи во рту;
- Непрекращающаяся жажда;
- Нарушение количества выделяемой мочи и частоты мочеиспусканий;
- Изменение цвета урины (наличие примеси крови);
- Повышенная температура тела (до 38 градусов);
- Отечность конечностей, лица.
Детей с врожденными аномалиями мочевыделительной системы ставят на учет к урологу, с обязательным регулярным обследованием с целью профилактики. Для этого применяют следующие инструментальные методы:
- УЗИ;
- МРТ;
- КТ сосудов;
- Реновазография;
- Цветная эходопплерография.
Мы рассмотрим встречающиеся аномалии почек, согласно признакам, по которым они классифицируются.
Аномалия расположения почек
Во время развития плода, формирующиеся почки двигаются из области таза в область поясницы
Во время развития плода, формирующиеся почки двигаются из области таза в область поясницы. Остановка на любом этапе этого движения называется дистопией. Дистопия бывает:
- Подвздошная;
- Тазово-крестцовая;
- Крестцово-поясничная;
- Грудная.
Кроме этого бывает односторонняя дистопия, когда прекращает движение только одна из почек, и двухстороння, при аномальном расположении обеих органов. В зависимости от того где именно остановила движение почка, будет зависеть клиническая картина и лечение.
Если орган находится в тазу, то это может способствовать мочекаменной болезни, циститу. При подвздошной дистопии часто возникает аппендицит, паховая грыжа.
Диагностирование и определение точного месторасположения органа проводится при помощи УЗИ и обзорной рентгенографии.
Часто при аномальном расположении органов развивается гидронефроз, пиелонефрит, которые требуют симптоматической и противовоспалительной терапии, в ряде случаев требуется оперативное вмешательство.
Аномалия количества почек
К отклонениям количества относятся:
- Добавочная почка;
- Удвоение почки;
- Врожденное отсутствие одного или сразу двух органов.
Удвоение органа
Наиболее часто встречается удвоение органа, представляющее собой одну почку, разделенную бороздкой на верхнюю и нижнюю
Наиболее часто встречается удвоение органа, представляющее собой одну почку, разделенную бороздкой на верхнюю и нижнюю.
При этом каждая из частей такого органа зачастую имеет собственные кровеносные сосуды, лоханку и мочеточник. Конечно, такой орган будет значительно отличаться размером от нормы.
Полным называется удвоение, когда каждый из мочеточников имеет свой отдельный вход в мочевой пузырь, и неполным – при соединении на каком-то этапе мочеточников в одно устье.
Зарегистрированы случаи, когда один из таких мочеточников открывается в уретру или во влагалище, не достигая мочевого пузыря.
Эта аномалия выявляется после прохождения инструментальных методов диагностики (УЗИ), и требует оперативного лечения.
Если же мочеточники открываются в мочевой пузырь, при нормально работающих органах полностью выполняющих свои функции, данная аномалия не рассматривается как патология.
Если у людей с удвоением почки развивается мочекаменная болезнь, нефрит, пиелонефрит, гломерулонефрит и другие воспалительные заболевания, то крайне важно подобрать правильное лечение, чтобы предотвратить перерастания заболевания в хроническое. Иногда приходится прибегать к резекции удвоения.
Отсутствие органа
Аплазия, или отсутствие одного или двух органов, среди почечных аномалий встречается в 5-10% случаев. Врожденная двусторонняя аплазия не совместима с жизнью, а односторонняя часто обнаруживается случайно и является поводом для постановки на учет к урологу.
Важно помнить! При возникновении малейших симптомов заболевания, человеку, рожденному с одной почкой, необходимо сразу же обратиться за лечением к врачу, иначе есть риск потерять единственный орган. А для предотвращения появления почечных болезней, нужно всю жизнь заниматься профилактикой их появления.
Добавочная почка
Добавочную почку чаще всего обнаруживают в ходе исследования в пояснично-крестцовой или тазовой области
Добавочную почку чаще всего обнаруживают в ходе исследования в пояснично-крестцовой или тазовой области. Она всегда меньше по размеру, чем основной орган, однако имеет собственные кровеносные сосуды и мочевыделительный канал.
Из-за своего расположения такая почка часто подвержена гидронефрозу, образованию камней и другим заболеваниям, поэтому нуждается в более частом профилактическом обследовании УЗИ и рентгенографии, чем основной орган.
Аномалия размера
Отклонения в размерах органов могут зависеть от недоразвития различных отделов почки.
Гипоплазия
Гипоплазия – почечный порок, при котором происходит недоразвитие тканей органа, при сохранении самой структуры
Гипоплазия – почечный порок, при котором происходит недоразвитие тканей органа, при сохранении самой структуры. Количество нефронов в таком органе, в сравнении с нормой, составляет порядка 50%, однако на функционирование это не влияет и работоспособность сохраняется. Выделяется 3 формы гипоплазии, определяемые гистологическим путем:
- Простая. Случай, когда снижено только количество нефронов и чашечек;
- Гипоплазия с олигонефронией. В случае малого числа клубочков с увеличением их размера, и изменения канальцев;
- Гипоплазия с дисплазией. При возникновении вокруг первичных канальцев муфт соединительной ткани, возникновении в канальцах и клубочках кист, изменениях мочеточников.
Гипоплазия с дисплазией чаще всего носит односторонний характер и может не обнаруживаться всю жизнь. Иногда данная аномалия вызывает нефрогенную гипертонию после пиелонефрита. Орган с гипоплазией не может полноценно выполнять свои функции и следует заниматься профилактикой возникновения любых почечных заболеваний, чтобы не потерять здоровую почку, которая несет основную нагрузку.
Редко встречается гипоплазия с дисплазией двусторонняя, диагностируется на первом году жизни ребенка. В этом случае малыш с признаками рахита, большой головой, у него бледная кожа и часто повышается температура. Такие дети отстают в развитии. Концентрационная функция почек нарушается, развивается уремия, и такие дети часто погибают.
Дисплазия
Нарушение в развитии тканей с нарушением их функциональности и изменением размера органа называется дисплазией. Выделяется два типа дисплазии:
- Рудиментарная почка, представляющая собой плотный комок соединительной ткани, остановивший свое формирование на эмбриональном этапе развития плода. Имеет размер от 1 до 3 см и массу 10 грамм;
- Карликовая почка в 5-20 раз меньше, чем нормальная, имеет правильную бобовидную форму, уменьшенную лоханку, частично отсутствующие чашечки, узкий (иногда облитерированный) канал мочеточника.
Аномалии сосудов
Данные отклонения делятся на аномалии вен и артерий
Данные отклонения делятся на аномалии вен и артерий. В свою очередь, аномалии артерий классифицируются:
- По количеству. Отличающиеся от основной размером, одна или более добавочные артерии, не представляющие угрозы для функционирования органа;
- По расположению. Также не влияющее на работу почки аномальное поясничное, тазовое или подвздошное расположение артерии;
- По форме и структуре. Стеноз (сужение) или аневризма (расширение) любого участка почечной артерии, негативно влияющие на функционирование органа.
Врожденные отклонения почечных вен также классифицируются в зависимости от структуры, формы, количества и их расположения. По форме выделяют такие аномалии:
- Околоаортальную;
- Кольцевидную;
- Позадиортальную.
Стеноз относится к аномалии структуры вен. Различают постоянный стеноз и ортостатический. В редких случаях наблюдается сращивание стенок венозного и артериального сосуда. Все пороки сосудов опасны своими необратимыми склеротическими изменениями, вызывающими развитие пиелонефрита, камнеобразования, гидронефроза.
Аномалии структуры
В структурных отклонениях существует своя классификация
В структурных отклонениях существует своя классификация. В отдельные группы выделяют:
- Мультикистоз. Почка с этим пороком не функционирует, двусторонняя патология не совместима с жизнью;
- Поликистоз. Чаще наследственное заболевания, приводящее к летальному исходу в результате почечной недостаточности;
- Солитарная или простая киста;
- Губчатая почка. Чаще всего двусторонняя патология с мелкими кистами;
- Дермоидная киста, состоящая из ткани плода (может содержать жир, волосы, зубы).
Аномалии взаимоотношения почек
Сросшиеся почки между собой в один орган, при этом каждая из сросшихся почек имеет отдельный мочеточник, идущий в мочевой пузырь и правильное строение. По форме сросшаяся почка бывает:
- Галетообразная;
- Подковообразная;
- L-образная;
- S-образная.
Как правило, лечение любых аномалий проводят после обнаружения возникшего на фоне заболевания.
Источник: https://LecheniePochki.ru/patologii/anomalii-pochek.html
Почки у месячного ребенка: особенности развития, функционирование

У почек у месячного ребенка часто присутствуют нарушения при неправильном образе жизни беременной или на фоне других особенностей организма, поэтому родители новорожденных сталкиваются с проявлениями патологий.
Наиболее часто встречающимся заболеванием, от которого страдают дети, является пиелоэктазия. Оно может быть врожденным и приобретенным, при этом для мальчиков развитие его более характерно.
В связи с этим часто возникает вопрос, как именно функционирует та или иная почка у новорожденного ребенка, на что обратить внимание в первую очередь?
Анатомия и физиология
Особенности почек новорожденного заключаются в том, что созревание органа к моменту выхода из материнского живота не завершено. Рассматривая органы с точки зрения морфологии и функционала, нельзя причислить их к полноценным.
У новорождённого и ребенка малого возраста размер органа относительно больше, в сравнении со взрослыми показателями. У взрослых это примерно одна двухсотая часть тела, в то время как у ребенка одна сотая. Располагаются они ниже гребешка кости подвздошного типа.
На первых порах жизни ребенка почка представлена с долчатым строением, жировая капсула практически незаметна.
Корковый почечный слой тоже отличается недоразвитостью. Поэтому пирамиды мозгового вещества почти соприкасаются с капсулой. Однако у детей и взрослых различается не все. Так, количество нефронов, демонстрируемое каждой почкой как у взрослых, так и у детей составляет примерно миллион, однако размер их меньше.
Базальная мембрана имеет высокий цилиндрический эпителий, что сокращает фильтрационную поверхность и увеличивает сопротивление. Детские канальцы обычно намного уже и короче, а вот расстояние, имеющееся между коленами нисходящей и восходящей направленности, больше.
Эпителий канальцев, трубки, отвечающие за сбор, и петли Генле еще не полностью дифференцированы.
Обычно завершение созревания почки с морфологической точки зрения наблюдается к возрасту, когда дети идут в школу.
У детей в более раннем возрасте расположение почечных лоханок в основном внутрипочечное, а с развитием тканей мышечной и эластичной направленности слабовато.Особенность детских почек – это их работа в тесной связке лимфатических почечных сосудов с такими же сосудами кишечника. Это представляет некоторую опасность, поскольку инфекции кишечника могут быстро переходить в почки, что провоцирует развитие пиелонефрита.
Топография и клетчатка
Топография почек с возрастом подвергается изменениям. Связано это с тем, что ребенок растет куда быстрее, чем сама почка. Если сравнить новорожденного и ребенка старшего возраста, то расположение почек у первого будет ниже. Связано это с большей величиной органа и небольшим поясничным позвоночным отделом.
Однако уже к полугодовалому возрасту левая почка начинает опускаться, к году доходя до нижнего края прежнего положения. Это происходит на фоне быстрого роста позвоночника.
Уже к пяти-семи годам у ребенка расположение почек сопоставимо с тем, чем обладает взрослый человек.
К старшему возрасту происходит и сближение почечных полюсов в их верхней локализации, поскольку на первых месяцах жизни располагаются они почти параллельно друг другу.
Новорожденные обладают относительно длинной «почечной ножкой», которой представлены артерии, вены, располагающиеся косо. Последующее развитие приводит к приему ими горизонтального положения.
Клетчатка околопочечного типа у неврожденных и детей младшего возраста отличается незначительным развитием. Поэтому для разделения почек и окружающих органов в передней части располагается париетальная брюшина, имеющая вид тонкого листа.
Из-за того, что околопочечная клетчатка представлена в недостаточном количестве, дети раннего возраста сталкиваются с повышенной подвижностью органа. Увеличивается количество этой клетчатки только к восьми-девяти годами, когда сокращаются показатели жирового слоя, расположенного под кожей. В этом возрасте прекращается и формирование почечных механизмов, позволяющих ей фиксироваться.Нормой для старших детей является смещение почки в пределах двух процентов от длины тела. Уже к пяти годам жизни ребенка можно выделить выраженную фиброзную почечную капсулу. В подростковом возрасте она принимает вид, соответствующий взрослому человеку.
Функционал органа
Уже первые минуты жизни ребенка становятся для почек функциональными. Почечный кровоток новорожденного становится более выраженным, почка начинает выполнять гомеостатические функции. Кроме этого, есть еще семь функций, за выполнения которых отвечает этот внутренний орган в виде бобов.
Перегонка плазмы почками у детей куда меньше, в сравнении со взрослыми. Однако уже спустя год уровень становится примерно тем же, если говорить об абсолютных и относительных значениях. В качестве фильтра почки новорожденного работают слабо, поскольку эпителий кубического типа представлен небольшими размерами и с низкими показателями давления в гидростатическом порядке.
В сравнении со взрослыми, у детей объем ультрафильтрата в четыре раза меньше. Однако во время развития и роста у ребенка происходит увеличение показателя фильтрации клубочкового типа. Происходит сближение с уровнем взрослого человека уже к концу второго года жизни.
Новорожденные обладают более низкими показателями канальцевой реабсорбции веществ разной природы, поэтому с мочой выделяется большее количество аминокислот, фосфатов и других веществ.
Однако в сравнении со взрослыми, новорожденные почти не имеют отличий по показателю аминокислотной концентрации в кровяной плазме.
Формирование реабсорбционной системы выполняется постепенно, что приводит к десятикратному увеличению.
С глюкозой все обстоит иначе. У плода формирование глюкозной реабсорбционной системы выполняется одновременно с клубочковой фильтрацией, поэтому глюкоза сохраняется, представляя собой субстрат, важный с энергетической точки зрения.
Новорожденные отличаются достаточно интенсивной реабсорбцией натриевых ионов. У взрослых при большом количестве натрия хлорида происходит угнетение его всасывания, в то время как у детей реабсорбируются его ионы интенсивно. Именно поэтому у новорожденных куда чаще проявляется отечность.
Дополнительный функционал
Новорожденные и дети в раннем возрасте сталкиваются с кислотной и основательной секрецией в более низких показателях. С возрастом выполняется увеличение этого показателя за счет большего количества «транспорта».
Речь идет об увеличении транспортирующих единиц, работающих в клетках канальцев, одновременно с этим может усиливаться их синтез или замедляться разрушение элементов, которые функционируют. В период от полугода до семи лет ребенок достигает взрослых показателей.
Поэтому показатель суточной экскреции мочевой кислоты является неизменным, вне зависимости от возраста.
Еще одна особенность новорожденных — отсутствие адекватной водной экскреции и раствора солей изотонического типа. У детей концентрация их в моче куда ниже, в сравнении со взрослыми. Однако уже к семи месяцам эти показатели сравниваются. Для раннего возраста характерна слабая способность к экскреции ионов солей.Гомеостаз почками новорожденного выполняется только в случае не предъявления нагрузки на организм сверх меры, что говорит о недостаточной их сформированности.
Еще один низкий показатель характерен для почечной функции по концентрированию жидкости. Поэтому моча детей имеет другие показатели в качестве эталонных, в сравнении со взрослыми.
Низкая концентрированность мочи объясняется малым клубочным диаметром, АДГ образуется недостаточно, а регуляторные механизмы еще не вышли на нужный уровень. Есть и другие факторы, что в итоге приводит ко снижению удельного мочевого веса.
Способность почки проводить и концентрировать мочу во многом зависит от:
- количества крови, проходящей через почки;
- фильтрации клубочкового типа.
Поэтому в просветы канальцев нефрона доставляется достаточное количество жидкостных объемов. В первые месяцы жизни продолжается рост петель Хенле, за счет чего работа противоточной системы улучшается. К году концентрационные способности по своим показателям сравниваются со взрослыми результатами.
Функциональная зрелость
Говоря о функциональной зрелости, врачами подчеркивается, что наступает она относительно рано. Однако на первых месяцах жизни ребенку требуется поступление воды в большем количестве для вывода того же уровня шлаков, как и у взрослых. Речь идет именно о той сниженной концентрационной функции. При этом избыточное количество воды приводит к невозможности освобождения от нее организма.
Отсутствие необходимости концентрировать мочу объясняется составом материнского молока. Дети, вскармливающиеся грудным молоком, не нуждаются в образовании высокого концентрата. У них преобладают анаболические процессы, поэтому вещества, которые поступают с пищей, не всегда превращаются в окончательные продукты, поскольку организм усваивает их без остатка.
Именно поэтому для детей, находящихся на искусственном вскармливании, характерна большая напряженность в работе почек. Речь идет о резком увеличении белковой нагрузки и увеличенном количестве продуктов, которые должны быть удалены. В таком случае можно столкнуться с ацидозом крови.
Кислотные радикалы детскими почками выделяются в более низком темпе. В сравнении со взрослыми показателями это двукратная разница. Именно из-за этого ацидоз при разных патология является частым явлением. Речь идет о нарушении показателя pH крови.
Кроме этого, ряд конечных обменных продуктов остается в организме, поскольку клубочковая фильтрация не достигла нужных показателей. В результате дети сталкиваются с более низкой плотностью мочи.
Источник: http://2pochku.ru/anatomiya/pochki-u-mesyachnogo-rebenka.html
Почка
Помчка (лат. ren) — парный бобовидный орган, выполняющий посредством функции мочеобразования регуляцию химического гомеостаза организма. Входит в систему органов мочевыделения (мочевыделительную систему) у позвоночных животных, в том числе человека.
У человека почки расположены за пристеночным листком брюшины в поясничной области по бокам от двух последних грудных и двух первых поясничных позвонков.
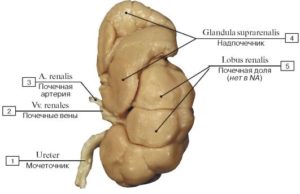
Прилегают к задней брюшной стенке в проекции 11-12-го грудного — 1-2-го поясничного позвонков, причем правая почка в норме расположена несколько ниже, поскольку сверху она граничит с печенью (у взрослого верхний полюс правой почки обычно достигает уровня 11-го межреберья, верхний полюс левой — уровень 11-го ребра).[7] Рис.1
почка детский экскреторный мочевыделительный
Рис.1 Расположение почек в организме человека
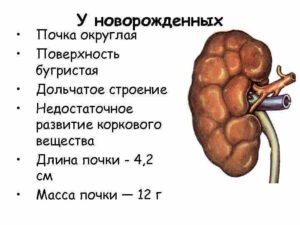
У новорожденных и детей грудного возраста почка округлая, поверхность ее бугристая за счет дольчатого строения, что связано с недостаточным развитием коркового вещества в этом возрасте. Дольчатое строение почки сохраняется до 2-3 лет. Длина почки у новорожденного составляет 4,2 см, а масса – 12 г. В грудном возрасте размеры почки увеличиваются примерно в 1,5 раза, а масса достигает 37 г[6].
В период первого детства длина почки равна в среднем 7,9 см, а масса – 56 г. У подростков длина почки достигает уже 10,7 см, а масса 120 г [4] [5] [6].
У новорожденных толщина коркового вещества почки равна примерно 2 мм, а мозгового – 8 мм; их отношение составляет 1: 4. Толщина коркового вещества у взрослого человека по сравнению с таковой у новорожденного увеличивается примерно в 4 раза, а мозгового – только в 2 раза.
Рост почек у детей происходит в основном на первом году жизни ребенка.
В период с 5-9 лет и особенно в 16-19 лет размеры почки увеличиваются за счет развития коркового вещества, которое продолжается вплоть до окончания пубертатного периода; рост мозгового вещества прекращается к 12 годам.
Масса коркового вещества почек увеличивается благодаря росту в длину и ширину извитых канальцев и восходящей части петли нефрона. Почечные лоханки у новорожденного широкие, ампуловидные.
Фиброзная капсула почки становится хорошо заметной к 5 годам жизни ребенка, а к 10-14 годам по своему строению она близка к фиброзной капсуле взрослого человека. Листки почечной фасции у новорожденного очень тонкие, утолщаются постепенно по мере увеличения возраста ребенка.
Жировая капсула почти отсутствует и начинает формироваться лишь к периоду первого детства, продолжая в дальнейшем постепенно утолщаться. К 40-50 годам толщина жировой капсулы почки достигает максимальных величин, а в пожилом и старческом возрасте она истончается, иногда исчезает.
Топография почек у детей с возрастом изменяется в связи с их опусканием. У новорожденного верхний конец почки проецируется на уровне верхнего края XII грудного позвонка, а в грудном возрасте (до 1 года) – уже на уровне середины тела XII грудного позвонка.Нижний конец почки у новорожденного находится на уровне нижнего края IV поясничного позвонка, у годовалого ребенка – на 1/2 позвонка выше, что связано с быстрым ростом позвоночного столба [3].
После 5-7 лет положение почки относительно позвоночника приближается к таковому у взрослого человека.
В возрасте старше 50 лет, особенно у старых и истощенных людей, почки могут располагаться ниже, чем в молодом возрасте. Во все периоды жизни человека правая почка расположена несколько ниже левой.
У новорожденного обе почки в области верхнего конца и переднемедиальной поверхности (почти до ворот почки) соприкасаются с соответствующим надпочечником. К правой почке прилежат также печень, слепая кишка и червеобразный отросток [7].
К левой почке прилежит на небольшом участке селезенка; медиальнее ворот находится хвост поджелудочной железы. Продольная ось каждой почки у детей до 3-4 лет проходит параллельно позвоночнику, почечные ворота обращены несколько кпереди.
К 5-6 годам продольные оси принимают наклонное направление.
В связи с ростом тела человека изменяются положение почки и относительная длина ее артерии и вены (“почечной ножки”).
У новорожденного “почечная ножка” относительно длинная, сосуды расположены косо: начало почечной артерии, и устье ее вены находятся выше почечных ворот.
Затем “почечная ножка” постепенно принимает горизонтальное положение, а после 50 лет в связи с некоторым смещением почек вниз длина “почечной ножки” увеличивается, и она направлена книзу [7]. (Рис. 2)
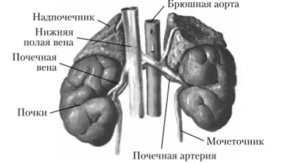
Рис. 2. Почка человека
Почка играет ведущую роль в выделении из крови нелетучих конечных продуктов обмена, чужеродных веществ, попавших во внутреннюю среду организма.
С мочой может выделяться и ряд веществ, содержащихся в обычных условиях в ней в следовых количествах и многими методами не обнаруживаемых, например, глюкоза, аминокислоты; большая часть этих пороговых веществ всасывается в почечных канальцах, но когда имеется избыток в крови, то насыщаются системы всасывания, и такие вещества начинают поступать в мочу в большом количестве [6]. Усиленная экскреция этих веществ наблюдается в условиях патологии и при нормальном содержании в крови, когда нарушена работа всасывающих их клеток.
Почки играют важную роль в экскреции продуктов азотистого обмена, прежде всего мочевины и мочевой кислоты. Мочевина фильтруется в почечных клубочках, частично всасывается, а остальное количество (до 30 г в сутки) удаляется с мочой.Мочевая кислота фильтруется в почечных клубочках, до 90% ее реабсорбируется, и значительное количество одновременно секретируется.
Повышение концентрации мочевой кислоты в крови может быть следствием высокой скорости ее синтеза, снижения клубочковой фильтрации, усиления канальцевой реабсорбции или снижения секреции мочевой кислоты [6].
Креатинфосфорная кислота является одним из важнейших компонентов мышечных клеток. После отщепления от нее фосфата образуется креатин, в результате дегидратации молекулы которого образуется креатинин.
Суточная продукция креатинина является довольно постоянной величиной, она зависит не столько от содержания мяса в пище, сколько от мышечной массы тела.
Важными факторами, определяющими уровень продукции креатинина, являются пол, возраст, степень развития мускулатуры, интенсивность обмена веществ; в среднем в сутки образуется и экскретируется с мочой 1,8 г креатинина.
Поскольку креатинин поступает в просвет нефрона главным образом в почечных клубочках, а в сутки фильтруется 180 л плазмы крови с концентрацией 1 мг/л, то суточная экскреция равна 1,8 г. У различных людей концентрация креатинина в плазме крови колеблется от 0,7 до 1,3 мг/100мл. Суточное выделение креатинина меняется мало, поэтому при уменьшении клубочковой фильтрации пропорционально возрастает концентрация креатинина в плазме крови [8].
Почки удаляют из организма или расщепляют самые разнообразные вещества, поэтому при тяжелой почечной недостаточности в крови накапливаются различные органические вщества (мочевина, креатинин, метилгуанидин, гуанидин-янтарная кислота, гастрин, цАМФ, индолы, фенолы, лизоцим и др.).Некоторые фармакологические средства нарушают транспорт мочевой кислоты в почечных канальцах и снижают ее экскрецию почками. Чужеродные вещества выделяются почками посредством фильтрации в почечных клубочках и секреции клетками эпителия почечных канальцев [1] [4] [5].
Page 3
| Перейти к загрузке файла |
| Почка является истинным органом выделения – благодаря ее деятельности происходит экскреция конечных продуктов азотистого обмена и чужеродных веществ: мочевины, мочевой кислоты, креатинина, аммиака. Почки выполняют работу с интенсивной нагрузкой в течение всей жизни человека и поэтому являются одними из важнейших органов. Почка осуществляет экскрецию лекарственных и избытка органических веществ, поступивших с пищей или образовавшихся в ходе метаболизма, например, глюкозы, аминокислот.
|
Если Вы заметили ошибку в тексте выделите слово и нажмите Shift + Enter
Источник: https://studwood.ru/1862337/meditsina/pochka