Хроническая почечная недостаточность клинические рекомендации у детей
Содержание
Хроническая почечная недостаточность у детей профилактика и лечение. Сибирское Здоровье
→ Хроническая почечная недостаточность у детей профилактика и лечение. Сибирское Здоровье
| Просмотры: 1146 | Смотреть комментарии: |
ТОПовая продукция от корпорации “Сибирское Здоровье (видео)
| ЭКОЛОГИЧЕСКИЕ СРЕДСТВА | АНТИ-ПАРАЗИТ ЗАЩИТА | ЭКОЛОГИЧНАЯ КОСМЕТИКА |
Рекомендации для лечения и профилактики в домашних условиях
Внизу статьи находится подборка препаратов для профилактики заболевания
Что такое Хроническая почечная недостаточность у детей –
Хроническая почечная недостаточность (ХПН) у детей – неспецифический синдром, который возникает вследствие снижения гомеостатических функций почек, причиной чего является их тяжелая прогрессирующая болезнь.
По Международной классификации болезней выделяют терминальную сталию поражения почек, неуточненную ХПН, другие проявления ХПН. В науке есть множество классификаций нарушений функций почек, которые базируются на разных принципах: концентрации сывороточного креатинина, величине клубочковой фильтрации, стадийности клинических симптомов, нарушении функций канальцев.
Эпидемиология хронической почечной недостаточности у детей
Согласно статистике, диагноз ХПН ставят 3-50 детям из одного миллиона. Каждый год 4-6 детей из 1 млн в возрасте до 15 лет должны получать заместительную почечную терапию по причине хронической почечной недостаточности.
Что провоцирует / Причины Хронической почечной недостаточности у детей:
Хроническая почечная недостаточность может появиться вследствие действия таких факторов:
- раннее снижение почечных функций
- торпидное прогрессирующее течение нефропатии
- нарастающая нестабильность клеточных мембран
- почечный дизэмбриогенез
- влияние лекарственных средств
В группу риска развития ХПН входят дети с такими диагнозами:
- тяжелая уропатия
- тканевый почечный дизэмбриогенез
- наследственный нефрит
- тубулопатии
- склерозирующие варианты нефрита
Причинами хронической почечной недостаточности у ребенка могут стать врожденные или приобретенные заболевания. Среди врожденных выделяют:
- нефропатии, которые присоединяются к системным заболеваениям
- пиелонефрит
- гломерулопатии (хронические или подострые специфические)
К нефропатиям, которые могут вызвать ХПН, относят узелковый полиартериит, геморрагический васкулит с подострым течением и пр.
Среди врожденных болезней ХПН наиболее часто вызывают такие:
- Поликистозные почки
- Гипопластические почки
- Нефрокальциноз
- Врожденные формы гидронефроза и пр.
Нефронофтиз представляет собой аутосомно-рецессивное заболевание. Основные симптомы: гипостенурия, умеренная протеинурия, полидипсия, полиурия, анемия.
Врожденный нефроз также относят к аутомно-рецессивным болезням. Он проявляется в первые несколько недель жизни малыша. Симптомы таковы: отеки, протеинурия, гипогаммаглобулинемия, гипоальбуминемия, гематурия, гиперхолестеринемия. При этом артериальное давление в пределах нормы.
Патогенез (что происходит?) во время Хронической почечной недостаточности у детей:
Хронический патологический процесс приводит к необратимым изменениям в паренхиме почек. Уменьшается численность функционирующих нефронов, а вместо пораженных клеток возникает соединительная ткань.
Сначала функции пораженных нефронов перенимают на себя действующие нормально нефроны. Но со временем компенсаторная функция исчерпывает себя. С мочой уже не выводятся продукты обмена. Они сохраняются в организме.
Это приводит к повреждению тканей и органов.
Результатом нарушения водного баланса организма становится возрастающая нагрузка на нефроны. Это ведет за собой снижение относительной плотности мочи.
Увеличивается количество ночных мочеиспусканий, что называется никтурией. В начале хронической почечной недостаточности у детей наблюдают увеличение количества выделяемой мочи, а потом он уменьшается, пока не наступит анурия – полное отсутствие мочи.
Способность почек синтезировать эритропоэтин, необходимый для образования эритроцитов, теряется. Также развитию анемии способствует токсическое воздействие уремических токсинов на костный мозг и повышенный внутрисосудистый гемолиз эритроцитов. Нарушается соотношение факторов, регулирующих артериальное давление, в результате чего отмечается стойкая артериальная гипертензия.
Симптомы Хронической почечной недостаточности у детей:
Не все родители знают, что у их ребенка хроническая почечная недостаточность. В большинстве случаев поводом для обращения к доктору становится один беспокоящий признак:
- головные боли
- бледность кожи
- плохое самочувствие, утомляемость
- отставание в развитии и росте
- полидипсия, полиурия
Полидипсия и полиурия появляются постепенно при болезнях почек, которые проявляются нерезко выраженными симптомами:
- поликистозные почки
- пиелонефрит
- нефронофтиз
В части случаев увеличение диуреза и жажда появляются при уже распознанных ранее и леченных болезнях почек, например при нефротическом синдроме и хроническом нефрите.
При ХПН у детей почти всегда наблюдается анемия и соответствующие симптомы. Это также вызывает бледность лица малыша. Почему у ребенка задерживается рост при хронической почечной недостаточности, до конца не определено.
Считается, что причины в гиперкальциурии и потери калия.
В возрасте от 7 до 13 лет ускоряется рост ребенка. При ХПН это опасно, потому что пораженные почти не растут, что вызывает несоответствие между количеством продуктов обмена веществ, которые организм должен вывести.
Потому в этом возрасте хроническая почечная недостаточность у детей может кончиться смертью. ХПН, заканчивающаяся уремией, проявляется ухудшением концентрирующей способности, затем постепенное понижение клубочковой фильтрации. На первой стадии ребенок становится изостенурическим.На последней стадии жизнь можно поддержать только поставив ребенка на диализ.
В терминальной стадии родители могут ощутить запах мочи в воздухе, который выдыхает ребенок. Малыш становится более и более сонливым, после этого наступает кома. Не исключают также перикардит и кровотечения.
Осложнение в этой стадии, которое грозит ребенку, это гипокальциемическая тетания с приступами судорог.
Смерть может наступить из-за гиперкалиемии, значительной гипокальциемии или тяжелого ацидоза, а иногда из-за гипонатриемии.
Диагностика Хронической почечной недостаточности у детей:
Сначала врач собирает анамнез болезни. Он узнает о наличии и длительности артериальной гипертензии, протеинурии. Выясняются особенности задержки физического развития. Нужно учесть рецидивирующую инфекцию мочевой системы и др. Сбор семейного анамнеза при ХПН у детей включает синдром Альпорта, указания на поликистоз, системные заболевания соединительной ткани и т.д.
Для диагностики хронической почечной недостаточности у детей нужен объективный осмотр. При помощи его выявляют дефицит массы тела, задержку роста, признаки анемии и гипогонадизма, деформации скелета, патологию глазного дна, повышение артериального давления, снижение слуха и другие показатели. Врач может назначить методы лабораторной диагностики, УЗИ почек и желчного.
Источник: http://SibvaleoGroup.ru/hronicheskaya-pochechnaya-nedostatochnost-u-detej-profilaktika-i-lechenie-sibirskoe-zdorove
Острая почечная недостаточность: симптомы, клинические рекомендации, лечение

- 1 Что это такое?
- 2 Классификация
- 3 Причины
- 4 Что происходит?
- 5 Симптомы
- 6 Острая
- 7 Подострая
- 8 Хроническая
- 9 Стадии печеночной энцефалопатии
- 9.1 I стадия
- 9.2 II стадия
- 9.3 III стадия
- 9.4 IV стадия
- 10 Осложнения
- 11 Диагностика
- 12 Неотложная помощь
- 13 Лечение
- 14 Медикаменты
- 15 Антибиотики
- 16 Дисахариды
- 17 Лактулоза с другими лекарствами
- 18 Операция
- 19 Диета
- 20 Прогноз
- 21 Профилактика
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Грозным и тяжелым последствием функциональной недостаточности печени является печеночная энцефалопатия. Прекома характеризуется токсическим отравлением мозга с поражением ЦНС и эндокринной системы.
При этом изменяется личность, снижается интеллект, наступает глубокая депрессия на фоне неврологических расстройств. Диагностируется на основании биохимии проб печени, УЗИ, МРТ, КТ, электроэнцефалографии.
Лечение — комплексное и включает диету, угнетение инфекции, чистку кишечника с подавлением патогенной флоры, симптоматическое лечение медикаментами. В крайнем случае осуществляется пересадка печени.
Что это такое?
Печеночная энцефалопатия — редкое осложнение многих заболеваний печени, но 80% случаев заканчиваются смертью пациента. Патология относится к группе воспалительных заболеваний, которые возникают на фоне ослабления функции фильтрации печени. Поэтому снимать любые болевые синдромы, нервные напряжения и прочие клинические особенности недуга медикаментами запрещено.
Если появление печеночной энцефалопатии связно с острой недостаточностью органа, в дальнейшем гепатологи исключают возможность появления цирроза. На фоне хронических поражений печеночной ткани осложнение возникает чаще. Несмотря на частичную обратимость, нейропсихический синдром сильно снижает социальную активность и работоспособность больного.
Причины и механизм развития печеночной энцефалопатии еще не изучены, что объясняет высокий процент смертности. Следовательно, прогноз — неутешительный, а сколько живут больные при печеночном энцефалите, зависит от своевременности принятия лечебных мер.
Источник:
Хроническая почечная недостаточность у детей и взрослых: лечение, симптомы, стадии, клинические рекомендации
Фото с сайта cloudarticles.info
Под синдромом понимают стойкую утрату функциональности в течение трех и более месяцев с постепенной гибелью паренхимы почек. Симптом проявляется нарушением мочеотделения, признаками отравления организма продуктами белкового распада, расстройством всех видов обмена.
Причины
Понятие ХПН чаще всего подразумевает, что вначале пациент в течение долгих лет страдал от хронической патологии почек (пиелонефрит, гломерулонефрит), перешедших затем в почечную недостаточность. Причем ранняя стадия этих недомоганий, как правило, проходит незамеченной и диагностируется уже близко к терминальной фазе, когда больному требуется гемодиализ.
Другие причины, способные спровоцировать хроническую почечную недостаточность у человека:
- стойкое повышение АД;
- токсическая нефропатия, возникающая в результате отравления организма парами свинца или ртути, суррогатом алкоголя, фунгицидами);
- лекарственное поражение паренхимы;
- острая почечная недостаточность;
- бактериальные и грибковые системные инфекции;
- заболевания сосудов;
- аутоимунные проблемы;
- отягощенная наследственность;
- сахарный диабет;
- аномально повышенный уровень липидов в крови.
Существуют и другие, менее частые виновники хронической недостаточности почек: травмы, онкология, болезнь Фабри. Ускоряют гибель нефронов нарушение проходимости артерий, снабжающих органы кровью, лимфообращения, поражение сосудов.
Причины хронической почечной недостаточности у детей могут быть врожденными и приобретенными. Среди последних наиболее часто встречаются нефропатии, присоединяющиеся к системным нарушениям. Из наследственных особо выделяют нефроз, нефронофтиз, нефрокальциноз, поликистоз почек и некоторые формы гидронефроза.
Симптомы
Внешние проявления хронической почечной недостаточности немногочисленны. На раннем этапе заболевания симптомов может вообще не быть. Пациент чувствует себя хорошо, не обращая внимания на кратковременные недомогания:
- скачки артериального давления;
- вялость, повышенную утомляемость;
- боли в пояснице;
- ухудшение работоспособности.
Основные признаки ХПН появляются, когда поражается 50% внутреннего эпителия и органы прекращают выполнять свои функции.
Симптомы хронической почечной недостаточности:
- падение фильтрации до 50 мл/мин;
- увеличение суточной выработки урины до 2,7 литра в день — своего рода компенсаторный процесс;
- тошнота, рвота;
- обезвоживание организма, сухость дермы и слизистых;
- анемия, ухудшение свертываемости крови;
- кровоизлияния на поверхности кожи.
У пациентов с ХПН повышается восприимчивость к инфекциям, они чаще болеют ОРВИ, гриппом, воспалением легких. У детей наблюдается яркий нефротический синдром.
Симптомы хронической почечной недостаточности у прекрасной половины человечества проявляются раньше и сильнее. Связано это с особенностями строения мочеполовой системы женщин. Более короткая и широкая уретра является прямым путем для проникновения инфекции в почки.
Быстрое и активное поражение паренхимы приводит к нарушению фильтрации и мочеотделения. Насыщение организма вредными веществами заметно осложняет клиническую картину и ускоряет формирование ХПН.
Стадии
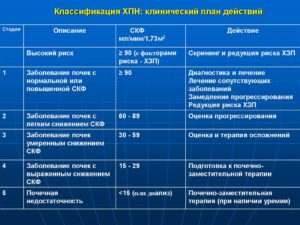
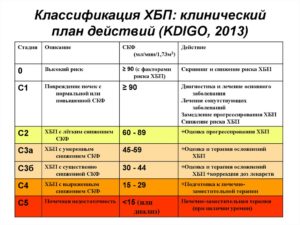
Классификация хронической формы почечной недостаточности строится на интенсивности симптоматики, степени разрушения паренхимы, путях развития патологии и причинах, вызвавших болезнь.
Сегодня подавляющее большинство российских специалистов опираются в своей работе на систематизацию хронической почечной недостаточности по Лопаткину. На ее основании выделяют четыре стадии ХБП:
- Латентная. Протекает без видимых изменений в организме. Из ранних проявлений заболевания можно лишь отметить нарушение соотношения между дневным и ночным диурезом — у пациента отмечается стойкое увеличение последнего.
- Компенсированная. Организм пытается восстановить баланс мочевины и креатина, перекладывая на оставшиеся клубочки работу погибших «сотоварищей». Выведение вредных соединений из тканей обеспечивается за счет увеличения диуреза.
- Интермиттирующая. Декомпенсированная форма почечной недостаточности отличается от предшествующих стойкостью и выраженностью симптомов. Увеличенный диурез сменяется недостаточностью, в организме происходит накопление продуктов распада, появляются признаки интоксикации. Ставится нефростома.
- Терминальная. Эта стадия почечной недостаточности развивается как следствие невнимательного отношения к своему здоровью, позднего обращения к врачу, отсутствия лечения. В результате патологического течения недуга в организме происходят необратимые процессы, почки практически не работают.
Терминальная почечная недостаточность имеет четыре формы развития. На первой клубочковая фильтрация снижается до 12–14 мл/минуту. На второй и третьей возникает ацидоз, продолжается накопление шлаков, уменьшается диурез, поражаются другие системы и органы, в том числе головной мозг.
На последней фазе развития терминальных осложнений наступает гибель нефронов и почечных клеток. На их месте формируется соединительная ткань и почки полностью утрачивают функциональность.
Диагностика
При выявлении хронической формы недостаточности почек большое внимание уделяется наличию урины в мочевом пузыре при малом объеме диуреза. Если обнаруживается переполнение (из-за спазма, камня, аденомы простаты), ХБП исключается.
Для постановки диагноза больному назначают:
- клинический и биохимический анализ крови;
- общий анализ мочи;
- бактериологическое исследование урины;
- УЗ-исследование почек;
- КТ и МРТ;
- рентгенографию грудной клетки;
- хромоцистоскопию;
- биопсию почек.
Непременно проводится проба Зимницкого, при которой собирается вся моча за сутки в восемь разных емкостей. При необходимости назначается проведение допплерографии, экскреторной урографии, радиоизотопного исследования, электрокардиограммы.
Фото с сайта likar.info
Сколько живут пациенты с хронической формой почечной недостаточности в анамнезе? В данном случае прогноз зависит от того, на какой стадии было обнаружено заболевание. Латентная и компенсационная фазы заканчиваются благоприятно — после лечения пациент возвращается к привычному ритму с некоторыми оговорками.
На декомпенсированной стадии недостаточности почек единственной возможностью сохранить жизнь становится гемодиализ. С его помощью больные «остаются в строю» еще 20–25 лет. При терминальной стадии пациента ждет имплантация органов. В ином случае вероятен смертельный исход.
Лечение
Как лечить хроническую форму почечной недостаточности? Способы терапии при ХБП зависят от стадии заболевания.
В самом начале недуга необходимо устранить или снизить влияние на организм основной патологии. Это поможет быстрее справиться с синдромом.
На поздних стадиях, при уменьшении диуреза, следует бороться уже с нарушениями функциональности организма, спровоцированными интоксикацией.
Лечение хронической почечной недостаточности у взрослых
Что следует принимать при хронической недостаточности почек взрослым пациентам? Если синдром обнаружен на компенсированной стадии, наряду с терапией первопричины проводят снижение уровня аммиака в крови, увеличение почечной фильтрации, нормализацию кальций-фосфатного баланса.
Для этого применяют следующие группы препаратов:
- антиазотемические средства — Леспенефрил, Хофитол;
- быстродействующие диуретики — Лазикс, Буфенокс, этакриновая кислота, Тригрим;
- энтеросорбенты — Полифепан, Энтегнин;
- гипотензивные лекарства — Рамиприл, Фозиноприл, Темокаприл;
- сердечные гликозиды — Строфантин, Дигитоксин;
- анаболические стероиды — Неробол, Ретаболил.
Для устранения закисления организма при почечной недостаточности в хронической форме применяют гидрокарбонат натрия перорально или внутривенно. С гиперкалиемией при ХПН борются с помощью раствора глюконата кальция, который вводят в/в каждые 3 часа.
Лечение различных инфекционных осложнений при уремии проводят уменьшенной в 2–3 раза дозой антибиотиков из группы цефалоспоринов и пенициллинов. Для коррекции гомеостаза назначают комбинацию из аскорбиновой кислоты + 4% натрия гидрокарбоната + глюкоза + раствор декстрана коллоидный.
При выявлении хронической почечной недостаточности в декомпенсированной и терминальной фазе, клинические рекомендации предусматривают обязательное применение гемодиализа. Без аппаратного способа очищения крови пациенту не обойтись.
Лечение хронической почечной недостаточности у детей
Терапия хронической болезни почек в детском возрасте предполагает ограничение белков в рационе, нормализацию кислотно-щелочного обмена и баланса электролитов в организме. При резком падении клиренса назначают дробное питье с постоянным контролем уровня натрия в плазме.
Проблема гипокальцемии решается с помощью перорального введения повышенных доз глюконата кальция, приема эргокальциферола. В тяжелых случаях назначается диализ.
Для лечения хронической почечной недостаточности у детей используют следующие препараты:
- Для снижения гиперфосфатемии назначают Алмагель, карбонат кальция.
- При сниженном диурезе используют мочегонные препараты — Лазикс, Фуросемид. Эти же лекарства применяют для коррекции АД в сочетании с гипотензивными средствами: Трандолаприлом, Фозиноприлом.
- При закислении организма показан раствор гидрокарбоната натрия внутривенно.
- Лечение анемии проводится комплексным назначением препаратов железа и тестостерона пропионата.
- Симптомы перикардита устраняют с помощью минимального количества Преднизолона.
Антимикробную терапию проводят Мономицином, Стрептомицином, Цепорином или Ампициллином в минимальных дозировках.
Общее количество жидкости, поступающей в организм ребенка, не должно превышать суточный диурез более чем на 400 мл. В этом показателе учитывается и объем в/в поступлений.
Диета
Фото с сайта leveton.su
Лечение почечной недостаточности в хронической форме невозможно без соблюдения диеты. Больным с любой стадией ХПН предлагается использовать лечебный стол № 7Г по Певзнеру, делая его строже по мере прогрессирования болезни.
Источник: https://pochkmed.com/lekarstva/ostraya-pochechnaya-nedostatochnost-simptomy-klinicheskie-rekomendatsii-lechenie.html
Хроническая почечная недостаточность у детей и взрослых: лечение, симптомы, стадии, клинические рекомендации

Фото с сайта cloudarticles.info
Под синдромом понимают стойкую утрату функциональности в течение трех и более месяцев с постепенной гибелью паренхимы почек. Симптом проявляется нарушением мочеотделения, признаками отравления организма продуктами белкового распада, расстройством всех видов обмена.
Профилактика
Предупреждение хронической болезни почек включает в себя раннее обнаружение и лечение патологий, приводящих к развитию почечной недостаточности. ХБП чаще всего встречается у людей, страдающих от сахарного диабета, артериальной гипертензии и гломерулонефрита.
Для уменьшения риска возникновения хронической недостаточности почек следует:
- отказаться от вредных привычек;
- не увлекаться приемом лекарственных средств без назначения доктора;
- избегать переохлаждения;
- поддерживать нормальную для пола и возраста массу тела;
- не запускать инфекционные заболевания;
- ограничивать влияние химических веществ.
Пациентам с неблагоприятной генетикой рекомендуется чаще проходить медицинские осмотры и соблюдать все предписания врача.
Если своевременно начать терапию хронической почечной недостаточности, то клетки органов могут пострадать в минимальной степени. При соблюдении диеты и постоянном контроле самочувствия возможно постепенное восстановление утраченных функций. Позднее обнаружение недуга потребует регулярного проведения гемодиализа и вероятной имплантации в перспективе.
Елена Медведева, врач,
специально для Nefrologiya.pro
про хроническую почечную недостаточность
Список источников:
- Современные критерии острой почечной недостаточности. Значение классификации / Шабалин В. В. Гринштейн Ю. И. Байкова О. А. // Сибирское медицинское обозрение. Выпуск № 2 / том 62. 2010.
- Хроническая болезнь почек и нефропротективная терапия. Методическое руководство для врачей / Е. М. Шилов // Москва, 2012.
- Лечебное питание на различных стадиях хронической болезни почек/ Кучер А. Г., Каюков И. Г., Григорьева Н. Д., Васильев А. Н.// Нефрология и диализ. 2007.
- Современные принципы диагностики и лечения хронической болезни почек: методическое руководство для врачей / Швецов М. Ю. , Бобкова И. Н., Колина И. Б., Камышова Е. С. // Саратов, 2011.
Источник: https://nefrologiya.pro/pochki/pochechnaya-nedostatochnost/hronicheskaya/
Клинические рекомендации 2017 при хронической болезни почек
Хроническая почечная недостаточность – это патологическое состояние, при котором происходит необратимое нарушение в работе фильтрационной и выделительной функции органа.
Если своевременно не начать лечение, то в последующем это приведет к гибели тканей.
Особенностью заболевания является ее прогрессирующий характер течения, при этом на ранней стадии она практически не проявляется какими-либо характерными симптомами.
При достижении определенных этапов, пациент постепенно начинает чувствовать признаки интоксикации организма, проявляющиеся в слабости, утрате аппетита, тошноте и рвоте.
Начинают возникать выраженные отечные состояния, кожные покровы бледнеют, становятся пересушенными.
Хроническая болезнь почек клинические рекомендации 2017 имеет так же, как и другие болезни, описанные в МКБ, поэтому их стоит рассмотреть более детально.
Общие сведения
Клинические рекомендации хроническая почечная недостаточность имеет достаточно обширные, что обусловлено особенностями патологического процесса.
Данное заболевание развивается практически у каждого пациента, который, так или иначе, сталкивался с проблемой в работе органов фильтрации.
Скорость прогрессирования напрямую зависит от общего состояния здоровья, а также качества проводимой терапии сопутствующих нарушений.
Изменение формы почек при прогрессировании ХПН. Источник: en.ppt-online.org
Каждый клинический случай индивидуален, поскольку скорость развития патологии зависит от уровня прогрессирования протеинурии, артериальной гипертензии, снижения числа работоспособных нефронов. Ежегодно, согласно данным медицинской статистики. Количество пациентов с таким диагнозом увеличивается. Многие из них нуждаются в диализе или трансплантации почки.
В недавнем времени в медицинскую практику было введено такое понятие как ХБП – хроническая болезнь почек. Она олицетворяет снижение функциональных способностей органа фильтрации, вне зависимости от того, как был изначально поставлен диагноз, но при этом в течение трех месяцев он спровоцировал возникновение отклонений в тканях.
Особенности
В большинстве случаев, причиной развития ХПН и ХБП выступает сахарный диабет или гипертензия. Именно эти провоцирующие факторы были определены у более половины пациентов старшей возрастной группы. Чтобы исключить развитие осложнений, рекомендуется проводить терапию под врачебным контролем.
Для более ясного понимания, можно рассмотреть на примере. Если у пациента имеется ишемическая болезнь сердца, тогда хроническая болезнь почек будет развиваться на фоне атеросклероза. Но если имеется гипертензивная патология органа фильтрации, то фактором из категории риска выступает гипертензия.
Оказать непосредственное воздействие на прогрессирование патологии может возраст пациента, генетическая предрасположенность к ХБП, малый объем и размер органа фильтрации, недоношенность, что провоцирует недоразвитость почек. Само заболевание развивается в результате сахарного диабета, гипертензии. Патологий аутоиммунного типа, МКБ, ИМП, интоксикации лекарственными препаратами.
Активное прогрессирование хронической болезни почек наблюдается на фоне выраженной протеинурии, при гипертензии последних стадий, гипергликемии, а также у пациентов, которые не отказались от табакокурения. На последней, термальной стадии, проведение заместительной терапии невозможно.
Стадии развития ХПН. Источник: mkb03.ru
Если врач будет делать попытки к осуществлению таких процедур, то это будет выступать в качестве прямой угрозы для жизни пациента.Что касается пациентов детского возраста, то у них ХПН развивается не на много реже.
Среди провоцирующих факторов: наследственная предрасположенность, поликистоз почек, малый вес при рождении, диабет, волчанка, острый нефрит, тромбоз артерий почки, дисплазия и гипоплазия органа.
В тех ситуациях, когда роженица поступает в родительное отделение, и малыш появляется на свет раньше положенного срока, то есть он считается недоношенным, ему автоматически диагностируют хроническую болезнь почек, поскольку вес ребенка не соответствует положенным нормам, и почки развиты не окончательно, поэтому он входит в группу риска по развитию данной патологии.
Питание
Особое внимание уделяется составлению адекватного и сбалансированного диетического питания для пациента. В первую очередь стоит снизить количество белка, поступаемого в организм. В норме его должно быть не более 50 грамм, что соответствует дневной норме, которую черпают из творога, яиц, нежирных сортов мяса.
После того как белковый продукт проникает в организм, он претерпевает определенных трансформаций, в результате которых образовываются токсичные вещества. Если в почках имеется хроническая патология, то они не способны очищать организм от продуктов распада. Для сокращения нагрузки стоит отказаться от фасоли, бобовых продуктов, соевых растений.
Особенности диетического питания. Источник: en.ppt-online.org
Важно не использовать различные приправы для улучшения вкусовых качеств блюд. Пища должна быть пресной, при этом даже без соли, поскольку она способна задерживать жидкость в организме, что также дает повышенную нагрузку на почки. По минимуму в рационе должен быть калий и фосфор (рыба, морепродукты, сыр и печень), чтобы не вымывался кальций, иначе разовьется остеопороз.
Пища должна поступать малыми порциями, но при этом достаточно часто. Поэтому лучше делать 5-7 приемов в течение суток. Также необходимо следить за количеством потребляемых калорий. Повышать содержание углеводов в суточном рационе можно посредством насыщения его овощами, фруктами, ягодами, макаронными изделиями.
Госпитализация
Если у пациента впервые была диагностирована выраженная хроническая почечная недостаточность, при этом причина ее возникновения осталась неустановленной, ему необходимо выдать направление для госпитализации в специализированное медицинское учреждение. В стенах больницы важно провести тщательное обследование всего организма.
В случае прогрессирования хронической почечной недостаточности декомпенсированного типа, при которой уровень креатинина составляет 700-1000 мкмоль/л, совместно с гиперкалиемией, олигурией, вероятностью развития уремического перикардита, а также, если имеется неконтролируемая гипертензия, либо же выраженная недостаточность кровообращения, также рекомендуется госпитализировать пациента. Основным показанием к выполнению экстренного гемодиализа является гиперкалиемия с параметрами 7 ммоль/л.
Хпн (видео)
Источник: https://uran.help/diseases/hronicheskaya-bolezn-pochek-klinicheskie-rekomendatsii-2017.html