Почки симптом перимедуллярного кольца
Содержание
Медуллярный нефрокальциноз
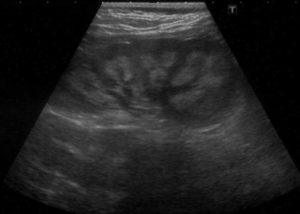
Нефрокальциноз – недуг, характеризующийся воспалительным процессом: соли кальция отлагаются в почечных тканях. Заболевание входит в кальцинозную группу патологий (называемая почечная дистрофия). Болезнь начинает своё развитие при нарушении в организме обменного процесса кальция.
Разбавленные соли кальция в составе жидкостей, начинают кристаллизироваться и скапливаться в клеточном и межклеточном пространстве, с последующем воспалении и развитии рубцевания в тканях (склероза).
Далее следует почечная недостаточность. Как правило, нефрокальциноз почек начинает развиваться на повреждённых участках почек, которые пострадали от других заболеваний и (или) инфекций.
Болезнь может развиваться как у взрослого человека, так и у новорождённого ребёнка.
Виды и патогенетические аспекты болезни
По клиническим проявлениям болезни выделяют две основные формы нефрокальциноза почек:
При первичных проявлениях нефрокальциноза видоизменений в ткани почках не наблюдается (поражается абсолютно здоровый орган).
Причинами развития первичной формы данного заболевания являются:
Высокое содержание кальция:
- Интоксикация витамином D или гипервитаминоз;
- молочно-щелочной синдром, который развивается при длительном употреблении молока и щелочных препаратов;
- болезнь Лайтвуда—Фанкони;
- синдром Аддисона;
- воспалительное саркоидозное заболевание;
- чрезмерный ввод внутривенно солей кальция.
Выведение кальция из костной ткани и как следствие:
- Опухание костной ткани и внутренних органов;
- заболевание паращитовидных желёз;
- метастазные очаги в костях;
- плазмацитома;
- различные виды остеопороза;
- воспаление костного мозга (остеомиелит);
- частые переломы костей;
- заболевание Педжета;
- высокий уровень гормонального фона щитовидной железы.
Вторичная форма заболевания сопровождается поражением повреждённого органа. Причины вторичной формы:
- Гибель нефронов (функциональных почечных клеток) и уменьшение размера органа. Причина гибели — радиационное облучение организма.
- Ишемический некроз коры почек: быстрое омертвление из-за острого, недостаточного кровоснабжения органа.
- Длительное и (или) чрезмерное применение противомикробных (сульфаниламиды), мочегонных (тиазидовые, этакриновые и антраниловые диуретики) препаратов и анальгетиков (фенацитин).
- Неконтролируемый приём антибиотика амфотерицина.
- Интоксикация солями ртути.
11 основных симптомов и признаки заболевания
В процессе данного почечного заболевания возникают следующие симптомы:
- Происходит быстрая утомляемость организма человека, снижается выносливость;
- частое появление слабости в теле;
- возможны тошнота и рвота;
- признаки обезвоживания организма (головокружение и боль, тёмные круги под глазами, тёмно-жёлтая моча, уменьшение количества отхождения мочи, сухость в полости рта, чувство жажды);
- запоры;
- зуд кожи;
- проявляется боль в суставах;
- приступы судорог;
- психологическое неустойчивое состояние человека;
- нарушение координации;
- дрожание ног и рук.
Выше перечисленные симптомы характерны при интоксикации кальцием.
Далее идёт поражение почечной системы: происходит серьёзное нарушение транспортировки веществ по почечным каналам, снижение чувствительности к антидиуретическим гормонам. Появляются симптомы:
- Боль и рези в поясничной области;
- появляются почечные колики;
- изостенурия (низкий удельный вес выделяемой мочи);
- полиурия (большое выделение количества мочи, выше 1 000 – 1 600 мл.);
- испытывается сильная жажда.
При клиническом исследовании в осадке мочи, будет наблюдаться изменение её структуры. Чаще всего это высокое содержание бактерий, эритроцитов и лейкоцитов. Затем начнёт проявляться отёчность, высокое артериальное давление и на данной стадии обнаруживается почечная недостаточность, которая ведёт к серьёзным осложнениям:
- Может перейти в хроническую форму почечной недостаточности;
- проявиться острая форма почечной недостаточности;
- появление камней в почках (как следствие мочекаменная болезнь);
- может произойти обструктивная уропатия (мочевая жидкость не будет выходить наружу по мочеиспускательным каналам, а будет отходить назад к почкам).
Чем опасен нефрокальциноз
Скопление солей кальция, обызвествление, в тканях почек негативно сказывается на орган — возникает нарушение функционирования. Но также важно знать, что влияние заболевания скажется на другие мочевыводящие органы.
Отложение может произойти и в мочевом пузыре. Происходит водно-солевой дисбаланс. Образование многочисленных кальцификатов может свидетельствовать о развивитии злокачественных (реже доброкачественных) новообразований.
Особенности развития заболевания
Выше описанные причины усиливают приток кальция к органам. Почки не могут справиться с увеличенной нагрузкой, и элементы кальция начинают скапливаться в клетках почечной ткани.
Концентрация кальция в клетках почек выходит за допустимые границы, запускаются воспалительные явления, что приведёт к дальнейшему отмиранию клеток органа. Происходит дистрофия на клеточном уровне.
Кальций начинает откладываться в самих почечных канальцах.
В результате такого патологического изменения в органе образуются так называемые кальциевые цилиндры. Канальцы закупориваются и перестают выполнять свою функцию в почках.
Из-за кальциевых отложений соединительная ткань почек увеличивается и разрастается.
Паренхима (название ткани почки) перестает поддерживать требуемый баланс жидкостей и электролитов и замещается на ненужную рубцовую ткань (развитие склероз). Образуются кальцинаты.
Чаще всего их образование начинает проявляться в зонах скопления жидкостей и веществ, ненужных органу. Затем появляются признаки нефрокальциноза. Почки начинают уменьшаться в размерах и сморщиваться.Далее процесс ведётся к возникновению почечной недостаточности. Заболевание зачастую может сопровождаться мочекаменной болезнью и пиелонефритами (инфекциями в почках).
Это ухудшает болезнь ещё сильнее и даёт развитие серьёзных осложнений, с последующим прогрессированием почечной недостаточности.
Диагностика
При обнаружении признаков заболевания нефрокальциноза необходимо обратиться к терапевту (если ребёнок — к педиатру) и нефрологу.
Чаще всего на начальных этапах диагностики нефрокадьциноза сдаётся на исследование кровь и моча пациента. После сбора анализов, выявления симптомов, возможных причин и осмотра пациента для подтверждения диагноза применяют следующий этап диагностики, на котором врачом применяются инструментальные исследования болезни:
- Ультразвуковое исследование;
- обзорная рентгенография;
- магниторезонансная томография (МРТ);
- компьютерная томография (КТ);
- биопсия.
УЗИ почек может оказаться не эффективным методом диагностирования: отложения могут быть совсем небольшого размера и не всегда обнаруживаются. Более точную и детализированную картину дают МРТ и КТ. Биопсию применяют в крайних случаях, если предшествующие методы не дают точную картину протекания заболевания.
Профилактика и основы лечения
Терапевтическое лечение нефрокальциноза начинается с уменьшения кальция в крови больного. На начальном этапе развития болезни достаточно ввести правильный рацион питания и скорректировать свой образ жизни. При более запущенных случаях обязательно требуют серьёзного лечения.
Врач может назначить лечение, следующими медикаментами:
- цитрат и гидрокарбонат натрия (они эффективнее выведут ненужные вещества из организма);
- хлорид натрия (способствует балансу щелочной среды);
- цитрат калия (способствует балансу кислотной среды);
- витамин B.
При лечении нефрокальциноза рацион питания должен быть направлен на сокращение витамина D, исключается употреблять продукты молочного происхождения, кунжутные и подсолнечные семена, миндаль, грецкий орех, халву, бобовые, выпечку из муки пшеницы, чёрный хлеб. Но необходимо употреблять пищу богатую магнием. Обязательно нужно пить максимально качественную воду.
Необходимо начать вести более активный и здоровый образ жизни, заниматься физическими упражнениями, это положительно повлияет на отток мочи и позволит уменьшить концентрацию вредных веществ.
Источник: https://pochkam.ru/bolezni-pochek/nefrokaltsinoz-pochek-chto-eto.html
Синдром перимедуллярного кольца почки
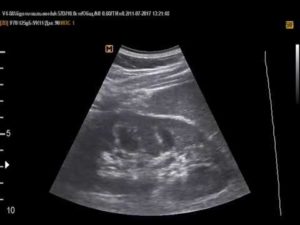
Множество различных факторов среды, в которой обитает человечество, провоцирует возникновение метаболических сдвигов в организме. В результате таких нарушений образуются новые соединения, которые со временем накапливаются в тех или иных органах и приводят к развитию различных заболеваний.
Нефрокальциноз почек — что это?
Нефрокальцинозом называют патологический воспалительный процесс, который характеризуется диффузной преципитацией солей кальция фосфата на стенках почечных канальцев или в самой их паренхиме.
Данное заболевание развивается часто вследствие нарушения обмена кальция в человеческом организме по каким-либо причинам. Соли кальция кристаллизируются и откладываются в тканях органов, преимущественно в почечной ткани, развивается склероз (рубцевание). Нефрокальциноз практически во всех вариантах развития приводит к почечной недостаточности (хронической).
Виды патогенетические аспекты развития болезни
Существует два типа нефрокальциноза, которые выделяют по этиологическим факторам:
- При развитии склероза и отложения элементов кальция на неизмененной ранее почечной паренхиме можно говорить о первичной форме нефрокальциноза;
- При вторичной форме болезни осадок фиксируется на рубцово-измененных тканях почки. Начинается такой вид нефрокальциноза одновременно и с кортикальной части, и со стороны эпителия канальцев.
По локализации кальцификатов в почке болезнь классифицируют:
- Кортикальный нефрокальциноз (отложения кальция образуются преимущественно в кортикальном слое почки);
- Медуллярный (кальций выпадает в осадок в участках почечных пирамид).
Образование фосфата кальция и фиксация его в почках обусловлена гиперкальциемией и гиперкальциурией (повышение концентрации кальция в крови и в моче). Из-за повышенной нагрузки почки не справляются со своими основными функциями, внутри эпителиальных клеток почечных канальцев происходит фиксация осадка.
Затем происходят дистрофические изменения эпителия, соли кальция переходят в интерстициальную часть почечной ткани или в просвет канальцев, закупоривая их (цилиндры). В паренхиме метастатические очаги фиксации кальция провоцируют активацию иммунной системы, что ведет к замещению нормальной ткани почек соединительной.
Воспалительные изменения возникают по причине закупорки канальцев почек и нарушения нормального пассажа мочи. Часто как осложнение возникают пиелонефриты, а также гидронефроз почки.
Отложение солей кальция в почке
Причины
Причинные факторы развития первичного нефрокальциноза:
- Увеличение поступления кальция в организм человека. Причиной может стать тубулопатия врожденная у детей, нефропатия новорожденных, синдром Бернетта и Лайтвуда-Фанконии некоторые другие болезни.
- Патологические состояния, при которых кальций усиленно выводится из костей: остеопороз, гормональный дисбаланс (гиперпаратиреоз), метастатические процессы в костной системе и миеломная болезнь, повышение уровня гормонов щитовидной железы.
- Повышение уровня в организме витамина D, который отвечает за повышение концентрации кальция в крови.
Причины развития вторичной формы нефрокальциноза:
- Острое нарушение кровоснабжения кортикального слоя почек.
- Радиационное поражение почек.
- Токсическое воздействие на организм ртути.
- Передозировка или употребление чрезмерного количества фенацетина, сульфаниламидов.
- Злоупотребление различными диуретическими средствами.
- Нарушения, связанные с изменением кислотно-щелочного баланса крови.
Признаки и симптомы
Нефросклероз и выпадение солей кальция в паренхиме почек могут иметь множество различных клинических проявлений.
В первую очередь, появляются признаки кальциевой интоксикации организма:
- Тошнота, приступы рвоты;
- Слабость и недомогание, чувство жажды;
- Головные боли и боли в области сердца;
- Нарушения сердечного ритма, изменения на ЭКГ (укорочение периода сокращения сердца);
- Зуд кожных покровов, сухость и признаки шелушения;
- Подвергаются деформации суставы, появляются болезненные ощущения в них при движении;
- Нарушается моторика кишечника и желудка, от этого появляются болезненные спазмы в животе и запоры.
- Эмоциональная лабильность;
- Могут появляться признаки гипертонии;
Если поражены канальцы почек и их эпителиальные клетки, тогда возникают болезненные ощущения в области поясницы, может развиться пиелонефрит или гидронефроз.
В случае закупорки мочевыводящих путей появляются клинические признаки мочекаменной болезни.
Вследствие патологического кальциноза канальцев почек снижается их чувствительность к влиянию антидиуретического гормона, в результате появляются такие симптомы:
- Стойкое снижение осмотического давления мочи;
- Увеличение суточного диуреза;
- Полидипсия (как результат сильной жажды).
Лечение
Лечащий доктор, полностью изучив все результаты исследований пациента, назначает медикаментозное лечение, цель которого – устранение первопричины болезни:
- При выраженном обезвоживании организма и нарушении кислотно-щелочного равновесия необходимо осуществлять внутривенное капельное вливание растворов (цитрат натрия или калия, аспарагинат калия, гидрокабонат натрия или хлорид натрия).
- В случае если гиперкальциемия не значительна, допустимо лечение народными средствами, которые обязательно включают в себя диету.
- Назначают прием витаминов группы В перорально или в инъекционной форме.
- При прогрессировании почечной недостаточности или развитии коматозного состояния проводят гемодиализ.
- Внутривенно вводится при гиперкальциемии раствор магния сульфата или натрия фосфата.
- Возможно назначение гормональных лекарственных средств (преднизолон или тиреокальцитонин).
- При появлении признаков пиелонефрита – соответствующее данному заболеванию лечение.
Особенности диетотерапии
Для снижения уровня кальция в крови очень важно исключить следующие продукты питания: масло подсолнечное, горчицу, кунжут, различные виды сыров. Нельзя употреблять муку пшеничную, отруби, миндаль, молочные изделия, овсяную кашу.
Следует придерживаться диеты №7, которая обуславливает выведение шлаков из организма.
Из народных методов лечения болезней почек можно отметить ягоды клубники, листья земляники в виде отвара. Отвар принимают внутрь около 10 дней ежедневно.
Хороший эффект (противовоспалительное и мочегонное действие) оказывают ягоды крыжовника, калина и облепиха.
Приготовленный отвар для теплых сидячих ванночек из листьев березы и шалфея улучшает кровообращение в сосудистом русле почек, снимает воспаление.
Запрещенные продукты при нефрокальцинозе почек
Прогноз
При прогрессировании нефрокальциноза почек прогноз на будущее неблагоприятный, так как развитие почечной недостаточности и уремии неизбежно. При своевременной диагностике болезни и правильном лечении прогноз в отношении развития заболевания более благоприятный. Невозможно вылечится от нефрокальциноза народными средствами, поэтому очень важно вовремя обратиться к врачу.
Source: gidmed.com
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-Pharma поможет вам купить софосбувир и даклатасвир и при этом профессиональные гепатологи будут отвечать на любые ваши вопросы на протяжении всей терапии.
Источник: https://gepasoft.ru/sindrom-perimedulljarnogo-kolca-pochki/
Симптом перимедуллярного кольца в почках – Все про почки
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Термином «олигурия» в медицине обозначают малое выделение мочи. Оно необязательно сопутствует или наблюдается при патологии. Приспосабливаясь к внешним и внутренним условиям, организм вынужден изменять продуцирование мочи и сокращать потерю жидкости. Однако выяснить что означает такой симптом, адекватную реакцию или нарушенную функцию почек очень важно особенно в педиатрической практике.
Среди факторов, вызывающих олигурию, особое место занимает нефрит с поражением способности к фильтрации, острая и хроническая почечная инфекция, негативное действие лекарственных препаратов, ответная реакция надпочечниковых желез на стрессовый раздражитель, нарушенный водный баланс в организме, электролитные сдвиги.
Какое количество мочи считается нормой и от чего оно зависит?
За сутки здоровые почки взрослого человека продуцируют около 1,5 л мочи. Обычно такой объем составляет ¾ от всей выпитой жидкости. Кроме того, ¼ часть выделяется через кожу с потом, с дыханием, входит в состав каловых масс.
Для мужчин общий объем немного выше (до 2 л), чем у женщин (1,6 л) при условии приема внутрь от одного до двух литров жидкости. Минимальным считается 500 мл мочи при выпивании 800 мл жидкости.
У новорожденного ребенка при правильном питании количество выделенной мочи ежемесячно увеличивается от 200–600 мл до 800 мл к году. Первые 3 дня после рождения малый объем мочи называется транзиторной олигурией. Это считается нормальным явлением, связано с постепенным приспособлением почек к самостоятельной работе.
Старшие возраста приравниваются к взрослым.
В механизме образования мочи участвуют 2 процесса:
- фильтрация в почечных клубочках;
- обратное всасывание (реабсорбция) в канальцах.
Они поддерживают необходимый баланс жидкости для организма человека. Состояние дегидратации (потеря жидкости) вызывается:
- повышением потоотделения в жару и при лихорадке;
- обильной рвотой;
- поносом;
- кровопотерей;
- массивной ожоговой поверхностью на коже;
- скоплением жидкости в полостях (плевральной, брюшной).
При этом фильтрация сокращается, и максимум жидкости задерживается в организме. Такой механизм олигурии сопровождается повышенной концентрацией растворенных веществ в моче, высоким удельным весом.
В случае гипергидратации (наводнения), вызванной обильным питьем, внутривенным введением жидкости пациенту в стационаре диурез при здоровых почках должен увеличиться, а удельный вес мочи значительно снизиться.
Почему возникает олигурия?
Наиболее распространенные причины олигурии скрываются в:
- поражении почек;
- общих расстройствах кровообращения;
- повреждении структур мочевыделения;
- нарушенной нервной и гормональной регуляции.
Условно их делят на:
- ренальные (почечные) — связанные с патологическими изменениями и болезнями почек, характерны для острого гломерулонефрита, нефротического синдрома, хронического нефрита, поликистоза, нефросклероза;
- экстраренальные — вызываются прочими расстройствами (системы кровообращения, значительной дегидратацией, поражением печени, нейроэндокринными заболеваниями);
- постренальные — возникают из-за затрудненного оттока, спровоцированного увеличенной предстательной железой, камнем в лоханке или мочеточнике, опухолью, скопившейся кровью (гематомой).
Олигурия является важным признаком острой и хронической почечной недостаточности. Рассмотрим наиболее частые причины.
Распространенные инфекционные заболевания, протекающие с высокой интоксикацией, лихорадкой, сопровождаются потерей жидкости с обильным потом, рвотой, поносом. К диарее очень чувствительны дети. Поэтому организму малышей любые энтероколиты угрожают обезвоживанием.
Самое показательное инфекционное заболевание – холера. Больной теряет жидкость с непрекращающимся поносом, частой рвотой. Если с лечением не компенсировать водно-электролитный состав, то после олигурии через несколько часов последует полная анурия с блоком почек.
При остром гломерулонефрите воспаление касается мелких капилляров в почечных клубочках. Аутоиммунные образования блокируют фильтрацию первичной мочи, а отечность мозгового слоя сдавливает канальцы. Поэтому нарушаются оба основные механизма, обеспечивающие баланс воды.Острый пиелонефрит вызывается инфекцией лоханок и чашечек. В случае тяжелого течения она распространяется на канальцы и клубочки, вызывает воспаление, отечность.
Сдавливание паренхимы почки может спровоцировать значительный застой мочи в лоханках. Процесс обусловлен механическим препятствием по путям оттока (камнем, опухолью, врожденными сужениями мочеточников).
Пораженная почка увеличивается в размерах до гидронефроза. Мочевыделение некоторое время компенсируется вторым здоровым органом. Но при отсутствии оперативного вмешательства возникает сначала олигурия, затем анурия.
Сердечная недостаточность при декомпенсированных заболеваниях миокарда (острый инфаркт, пороки развития, миокардиодистрофия, кардиомиопатии, гипертензия и другие) способствует снижению почечной фильтрации, поскольку уменьшает сердечный выброс, количество крови, проходящее через почечную мембрану.
Тромбоэмболия в почечную артерию или сдавливание аналогичной вены резко нарушают местный кровоток, вызывают ишемию ткани почек вплоть до некроза отдельных структур. Олигурия является обязательным компонентом проявления заболевания.
Какие формы количественного нарушения мочевыделения наблюдаются при патологии?
Кроме олигурии, в симптоматике заболеваний мочевыделительной системы принято различать:
- анурию – суточный диурез сокращается до 50 мл и менее, моча из почек в мочевой пузырь не поступает, даже при введении катетера обнаруживается отсутствие остаточной мочи (в отличие от острой задержки с затрудненным выходом);
- полиурию – мочи выделяется гораздо больше, чем выпито жидкости (более 2 л в сутки), симптом указывает на заболевания почек, гормональные расстройства.
Патологические состояния часто сопровождаются чередованием признаков полиурии, олигурии и анурии. Они могут указывать на стадию поражения почечных механизмов.
Преренальная анурия может наблюдаться:
- в тяжелом состоянии шока;
- при гипотонии сердечного происхождения;
- при тромбозе почечной артерии;
- острой массивной кровопотере.
Ренальная анурия – чаще всего является опасным симптомом отравлений (этиленгликолем, солями тяжелых металлов, некачественным алкоголем, уксусной кислотой). Другими причинами могут быть:
- некроз канальцев при ишемии почки;
- нарушение канальцевой проходимости солями мочевой кислоты и лекарственными препаратами сульфаниламидной группы;
- острый и хронический нефрит.
Постренальный тип всегда связан с затрудненным оттоком по мочевыделительным путям, их перекрытием, сдавлением.
Для полиурии характерно не только повышенное отхождение мочи, но и ее сильно разведенный состав с низким удельным весом. Часто сопровождается ненормальным чувством жажды и употреблением обильного питья (полидипсия). При полиурии нарушается регуляция обратного всасывания воды в канальцах (реабсорбции).
Симптом может иметь ренальное происхождение — при поражении канальцевого аппарата (тубулопатиях), является начальной стадией хронической почечной недостаточности, вызванной патологией почек. Также наблюдается в период выздоровления при острой форме почечной недостаточности.
В качестве компенсаторной реакции полиурия сопровождает:
- последствия гипертонического криза;
- приступы пароксизмальной тахикардии;
- терапию сердечной недостаточности при выводе жидкости из отечной ткани.
Как проявляется олигурия?
Олигурия – это не болезнь, а один из признаков нарушения мочевыделения. Перечислять «симптомы олигурии» – неправильный вариант, она сама является симптомом. Можно лишь указать на связь с другими признаками, помогающими правильно установить заболевание.
При инфекциях, вызывающих общую дегидратацию, у пациентов появляются:
- понос;
- частая рвота;
- обильное потовыделение;
- высокая температура;
- сухость кожи и слизистых;
- западение глазных яблок;
- головокружение;
- слабость;
- вялость мышц;
- тахи- или брадикардия, аритмия;
- снижение артериального давления;
- судороги;
- спутанное сознание.
При постренальной олигурии с механическим сдавлением мочевыделительных структур наблюдаются:
- интенсивные боли в пояснице, в животе, над лобком с иррадиацией в пах и наружные половые органы;
- тошнота и рвота;
- метеоризм (вздутый живот);
- напряжение брюшных мышц;
- повышенная температура с ознобом;
- болезненное поколачивание по пояснице.
В случае острого гломерулонефрита олигурии сопутствуют:
- головные боли;
- повышенное артериальное давление;
- боли в пояснице, в животе;
- выраженная слабость;
- умеренное повышение температуры;
- потеря аппетита, тошнота;
- одышка и признаки застоя в легких.
Сердечная недостаточность проявляется:
- отеками на стопах и голенях;
- выраженной тахикардией при движениях;
- одышкой;
- постоянным кашлем;
- жалобами на усталость, боли в области сердца;
- синюшностью губ и кончиков пальцев;
- набуханием шейных вен;
- увеличением живота (асцитом);
- появлением венозного кольца вокруг пупка.
Тромбоэмболия почечной артерии вызывает инфаркт почки с последующим некрозом, сопровождается:
- острыми болями в пояснице, в отличии от почечной колики они не иррадиируют в пах, промежность, не сопровождаются дизурическими симптомами;
- падением артериального давления;
- рвотой;
- вздутием живота;
- задержкой стула.
Диагностика
Определить диурез за сутки в состоянии каждый взрослый человек путем сравнения выпитой жидкости и объема выделенной мочи, собранной в емкость. Заподозрить симптом можно по редкому мочевыделению на фоне жажды и употребления значительного количества воды.
Приведенные выше симптомы должны вызвать повышенное внимание к выяснению конкретной причины.
Проверяется анализ мочи, крови, тесты на содержание азотистых веществ, электролиты. На поражение почек указывает наличие белка, эритроцитов в осадке мочи, клеток почечного эпителия. Анализ мочи по Зимницкому позволяет выявить нарушенную способность почек к концентрированию выделяемых веществ. Проба Нечипоренко – подтверждает связь с воспалением, роль бактериурии.Экскреторная урография дает информацию о выделительной функции обеих почек, разрушении чашечно-лоханочных структур, увеличении почки, росте опухоли. Компьютерная томография применяется в дифференциальной диагностике неясных поражений.
Как лечить олигурию?
Лечение требует не олигурия, а причина ее вызвавшая. После обследования врач включает в схему терапии:
- срочный гемодиализ, гемосорбцию для устранения блока фильтрации и признаков почечной недостаточности;
- попытку выведения задержанной мочи путем катетеризации мочевого пузыря и мочеточника;
- сердечные средства для поддержки силы миокарда, восстановления нормальных сокращений.
В ходе терапии в зависимости от причины применяются:
- диуретики – для вывода отеков;
- антибиотики – с целью противовоспалительного лечения;
- специальные антидоты – при отравлениях;
- растворы Гемодеза, Реополиглюкина – для борьбы с шоком и интоксикацией;
- антикоагулянты – при явлениях тромбоза почечной артерии;
- средства для коррекции артериального давления;
- цитостатики при гломерулонефрите.
Можно ли пользоваться советами народной медицины?
При начальных явлениях или подозрении на недостаточное мочевыделение без связи с другими приведенными симптомами можно несколько дней принимать отвары растений, рекомендованные народными целителями. Они способствуют улучшению оттока мочи, снимают интоксикацию.
Подойдут:
- ягоды можжевельника;
- семена подорожника;
- листья и корни анемаррены;
- корень горечавки.
Популярный народный рецепт – смесь кинзы с раствором пахты.
Если снижение количества вырабатываемой мочи не изменяется и носит устойчивый характер, то необходимо обратиться к врачу и провести все рекомендованное обследование. Это поможет выявить почечную патологию на ранней стадии.
Источник: https://dieta.pochke-med.ru/pochki/simptom-perimedullyarnogo-koltsa-v-pochkah/
Почки симптом перимедуллярного кольца – Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Термином «олигурия» в медицине обозначают малое выделение мочи. Оно необязательно сопутствует или наблюдается при патологии. Приспосабливаясь к внешним и внутренним условиям, организм вынужден изменять продуцирование мочи и сокращать потерю жидкости. Однако выяснить что означает такой симптом, адекватную реакцию или нарушенную функцию почек очень важно особенно в педиатрической практике.
Среди факторов, вызывающих олигурию, особое место занимает нефрит с поражением способности к фильтрации, острая и хроническая почечная инфекция, негативное действие лекарственных препаратов, ответная реакция надпочечниковых желез на стрессовый раздражитель, нарушенный водный баланс в организме, электролитные сдвиги.


