Антибиотики для беременных для почек
Содержание
Антибиотики при пиелонефрите: у детей, женщин, мужчин, у беременных, уколы и таблетки

Антибиотики при пиелонефрите составляют базовую основу терапии неспецифического инфекционно-воспалительного заболевания почек, при котором происходит поражение чашечно-лоханочного аппарата и паренхимы.
Патологический процесс сопровождается повышением температуры тела, учащением сердечного ритма, приступами тошноты, рвотой, формированием стойкого болевого синдрома.
Выбор медикамента и способ его применения зависит от тяжести патологии, степени выраженности воспаления, типа инфекционного возбудителя, а также индивидуальных особенностей пациента.
Особенности антибиотикотерапии при пиелонефрите
Основная роль в терапии пиелонефрита принадлежит антибактериальным препаратам.
Появление на рынке за последнее десятилетие цефалоспоринов, карбапенемов, фторхинолонов нового поколения, позволило повысить эффективность консервативного лечения, сократив его продолжительность.
Вначале антибиотикотерапия всегда бывает эмпирической, поэтому так важно подобрать правильный медикамент или оптимальную комбинацию, верную дозировку.
Показания к назначению
Цель назначения антибиотиков – это эффективное воздействие на возбудителя инфекции с одной стороны, и накопление действующего вещества в тканях почки – с другой. Показаниями к их применению являются:
- приступы тошноты, заканчивающиеся эпизодами рвоты;
- повышение температуры тела до высоких значений (39-40°С);
- лихорадка и сильный озноб;
- увеличение количества мочеиспусканий, сопровождающихся болевыми ощущениями;
- изменение характеристики мочи: помутнение, появление резкого неприятного запаха;
- развитие гематурии.
Серьезным показанием к началу проведения терапии являются опоясывающие или локализованные боли со стороны пораженного органа и в поясничной области.
Механизм действия и ожидаемый результат
Все антибактериальные препараты по эффекту воздействия разделяются на две большие группы.
- Бактериостатические. Они препятствуют размножению микробов, которые теряют способность роста и уничтожаются иммунной системой организма человека.
- Бактерицидные. Вызывают моментальную гибель микробов.
Свои эффекты антибактериальные препараты реализуют различными способами в зависимости от групповой принадлежности.
| Подавление синтеза бактериальной клеточной стенки | Подавление функции или синтеза ДНК | Подавление синтеза белка на рибосомах | Нарушение функции мембран бактерии (ЦПМ) |
| Пенициллины Цефалоспорины Карбапенемы Гликопептиды Монобактамы Фосфомицин Батитрацин | Сульфаниламиды Триметоприм Фторхинолоны Нитроимидазолы Нитрофураны Анзамицины | Аминогликозиды Тетрациклины Макролиды Линкозамины Левомицетин | Полимиксины Полиеновые Имидазолы Градимицидин |
Негативные моменты
Антибактериальные препараты отличаются высокой способностью вызывать неприятные побочные эффекты по сравнению с представителями других фармакологических групп.
Возникновение непредсказуемых реакций организма зависит от количества используемого препарата и длительности его приема.
В большинстве случаев их частота и тяжесть возрастает одновременно с увеличением дозировки или периода лечения.Наиболее распространенными явлениями, обусловленными проведением антибиотикотерапии, считаются:
- головные боли;
- расстройства со стороны пищеварительной системы: тошнота, рвота, запоры или диарея;
- кишечный дисбактериоз;
- аллергические реакции: зуд, кожные высыпания, отек Квинке, гемолитическая анемия;
- со стороны сердечно-сосудистой системы: снижение артериального давления, тахикардия.
Внимание! Препараты некоторых групп способны оказывать гепатотоксичное воздействие и поражать печень. Оно может проявляться развитием желтухи, повышением температуры тела, обесцвечиванием кала, потемнением мочи.
Критерии выбора антибиотиков и схема лечения
Антибиотики при пиелонефрите у мужчин или женщин подбираются с учетом симптомов и формы болезни. Учитываются такие факторы, как причина возникновения патологии, степень поражения почечных тканей, наличие гнойного процесса. Схема и последовательность терапии при остром воспалении парного органа выглядит следующим образом:
- ликвидация провоцирующего фактора;
- купирование инфекционно-воспалительного процесса;
- проведение антиоксидантной терапии и иммунокоррекции;
- предупреждение рецидивов.
При лечении пиелонефрита антибиотиками существуют определенные критерии успешности проводимой терапии. Специалисты выделяют ранние, поздние и окончательные показатели положительной динамики.
- Ранние. Снижение температуры тела, уменьшение выраженности клинических признаков, нормализация функциональности почек, восстановление стерильности мочи. Оцениваются в течение первых 2-3 суток с начала терапии. О выборе правильного препарата свидетельствует наличие всех указанных показателей со стороны организма.
- Поздние. Проявляются через 14-18 дней. К ним относятся: стабильность нормальных показателей температуры, исчезновение лихорадки и мышечной дрожи, отсутствие микроорганизмов в урине в течение недели после окончания терапии.
- Окончательные. Данным критерием успешности считается устранения рецидивов патологического процесса на протяжении 12 недель после проведенной антибиотикотерапии.
Если в процессе лечения положительная динамика отсутствует, и пациент не ощущает улучшений, то используемый препарат заменяется другим.
Обзор применяемых антибактериальных средств
Более точно узнать, какой вид антибиотиков следует назначить пациенту, врач определяет на основании анализов. Эффективными считаются указанные ниже группы. К каждой из них относятся лекарства с очень похожими химическими формулами.
Описание основных групп лекарств
Фторхинолоны. Класс синтетических препаратов, не имеющих натурального аналога и представленных четырьмя поколениями. Обладает рядом преимуществ:
- выраженный бактерицидный эффект;
- быстрое проникновение и способность концентрации в тканях;
- доказанная активность против возбудителей инфекций;
- низкая частота побочных действий.
Фторхинолоны обладают широким спектром действия и эффективны против группы энтеробактерий. Они незаменимы в терапии мочевыделительной системы («Ципролет», «Палин», «Таваник», «Спарфло», «Ципрофлоксацин»).
Цефалоспорины. Группа беталактамных антибиотиков, являющихся близкими родственниками пенициллинов. Обладают выраженным бактерицидным действием и представлены пятью поколениями.
К плюсам можно отнести разнообразие лекарственных форм (таблетки, ампулы для инъекций), к недостаткам – медленное выведение из организма, накопление в тканях, что повышает их токсичность. Для снижения негативного эффекта рекомендуется назначать препарат в ограниченных дозах.
Уколы – «Цефотаксим», «Цефтриаксон», «Квадроцеф», таблетки – «Зиннат», «Цедекс», «Цефорал Солютаб».
Аминопенициллины. Группа полусинтетических антибиотиков. Считаются высокоэффективными против энтерококков и кишечной палочки. Обладают низкой токсичностью, благодаря чему используются в терапии детей и беременных. На сегодняшний день популярны комбинированные препараты. Они относятся к категории высококачественных, безопасных и удобных в применении средств («Амоксиклав»).
Аминогликозиды. Ранний класс антибактериальных препаратов представлен тремя поколениями. Средства хорошо всасываются при внутримышечном введении. Среди других особенностей следует выделить:
- активность в отношении грамотрицательных микробов;
- высокое бактерицидное действие;
- низкая частота аллергических реакций.
Препараты данной группы применяются при осложненных формах заболевания, но обладают более высокой токсичностью, что является препятствием для назначения у пожилых людей. «Амикацин», «Гентамицин».
Характеристика отдельных препаратов
Несмотря на разнообразие антибактериальных препаратов, некоторые из них, по отзывам пациентов, пользуются заслуженной популярностью.
«Таваник». Универсальное средство пролонгированного действия. Обладает широким спектром и отличной переносимостью. Максимально всасывается, быстро накапливается и сохраняет концентрацию длительный период. Курс лечения короткий, поскольку вызывает резистентность микроорганизмов. Отличается высокой стоимостью.
«Амоксиклав». Комбинация амоксициллина и клавулановой кислоты. Отлично действует на целый спектр возбудителей, но избирателен в отношении патогенов. Вследствие хорошей переносимости может применяться в педиатрии и у беременных во 2-3 триместре.
Лечение отдельных категорий людей
По статистике воспалением почек страдает 6-11% будущих мам. Заболевание обусловлено ухудшением оттока мочи вследствие сдавления почек растущей маткой. Застой урины располагает к развитию инфекции и воспаления. Острая форма не представляет опасности для плода и не влияет на течение беременности, однако, обязательно показано лечение пиелонефрита антибиотиками.
- Наилучшим вариантом считается «Фурагин», поскольку обладает высокой эффективностью и быстро выводится с мочой.
- Широко применяются аминопенициллины, как наиболее безопасные, но если имеется чувствительность хотя бы к одному из препаратов, следует исключить применение всех остальных из данного ряда.
- Если возбудителем инфекции являются анаэробы, могут быть назначены «Линкомицин», «Метронидазол».
- Отлично помогают справляться с заболеванием фитопрепараты – «Канефрон», «Фитолизин».
При тяжелых формах заболевания показано лечение медикаментами группы карбапенемов – «Меронем», «Тиенам». По эффективности одно лекарственное средство способно заменить комбинации из циклоспорина, метронидазола и аминогликозида.
Но пиелонефрит диагностируется не только у взрослых, часто его обнаруживают и у детей 7-8 лет, реже грудничков и младенцев до года. При легких формах недуга показано амбулаторное лечение, при осложненных – стационарное.
Обязательной составляющей курса терапии считаются антибиотики, как мощное средство подавления очага воспаления. На ранних этапах лекарство используется в виде инъекции, на стадии выздоровления – заменяется таблетками.
При количестве лейкоцитов в крови у ребенка менее 10-15 , врач назначает защищенные аминопенициллины – «Амоксиклав», «Аугментин» и цефалоспорины – «Зиннат», «Супракс», «Цефазолин».
Антибактериальная терапия начинается с назначения препаратов широкого спектра действия «Амоксициллина», «Ко-тримоксазола», «Цефуроксима», «Офлоксацина». Для лечения гериатрических пациентов не рекомендуется применять аминогликозиды, полимиксины, «Амфотерицин Б».После купирования хронического пиелонефрита показана поддерживающая терапия. Ежемесячно в течение 10-14 дней следует проходить курс одним из целого ряда антибиотиков. Это могут быть «Уросульфан», «Нитроксолин», «Бисептол», «Фурадонин».
В позднем периоде хорошо помогает фитотерапия.
Терапия разных форм и стадий болезни
Эффективность лечения острой формы пиелонефрита зависит от быстрого определения типа возбудителя и применения антибиотиков для его устранения.
- Если воспалительный процесс спровоцирован кишечной палочкой, назначается 7-10 дневный курс терапии с применением цефалоспоринов, фторхинолонов, аминогликозидов.
- Если возбудителем стал протей, целесообразно применять «Нитрофуран», «Ампициллин», «Гентамицин».
- При воздействии на почки энтерококка поможет комбинация «Ванкомицина» с «Левомицетином», «Гентамицин» с «Ампициллином».
Терапия острой формы заболевания должна проводиться в условиях стационара под наблюдением специалиста. Все препараты рекомендуется вводить парентерально для достижения быстрого эффекта.
Наиболее популярными и распространенными являются классы:
- цефалоспорины 2-го поколения;
- защищенные пенициллины.
При осложненных формах назначаются такие средства, как: «Цефотаксим», «Цефтриаксон», «Цефоперазон». Они быстро накапливаются и сохраняют высокую концентрацию продолжительное время.
Антибактериальные средства нового поколения
На сегодняшний день существует целый ряд антибиотиков пятого поколения, относящихся к классу пенициллинов. Эти средства обладают высокой эффективностью при лечении заболеваний почечной системы и мочевыводящих путей.
Наиболее часто применяются такие препараты, как «Исипен», «Пипракс», «Пиперациллин». Но среди всех достоинств антибиотики при пиелонефрите и цистите последнего поколения обладают одним недостатком – быстрая устойчивость микроорганизмов к их составляющим.
Во избежание этого лекарственные средства рекомендуется применять коротким курсом.
Рекомендации по восстановлению организма после курса антибиотиков
Несмотря на то, что антибиотики являются наиболее эффективными и действенными препаратами при пиелонефрите, их курсовое применение не обходится без последствий.
Снижение иммунитета, дисбактериоз кишечника, гиповитаминоз, нарушение работы внутренних органов – вот далеко не полный их перечень.
Поэтому после окончания терапии необходимо провести комплекс мероприятий, направленных на устранение неприятных состояний. Прием различных препаратов поможет быстро восстановить здоровье.
- Восстановление кишечной микрофлоры и устранение симптомов интоксикации – пробиотики – «Линекс», «Бифидумбактерин» и пребиотики – «Дюфалак», «Порталак».
- Лечение кандидоза слизистых оболочек рта и влагалища – «Миконазол», «Нистатин», вагинальные свечи «Бифидин», «Ацилак», «Биовестин».
- Гиповитаминоз – комплексы «Мультитабс», «Квадевит», «Центрум».
- Укрепление иммунной системы – «Экстракт Эхинацеи багряной».
- Восстановление печени – «Эссенциале форте».
Грамотный подход к приему антибиотиков и устранению последствий от их применения способен быстро восстановить нормальное самочувствие и привести в норму работу всех органов и систем человека.
Заключение
Антибиотики для борьбы с пиелонефритом следует подбирать со всей тщательностью, учитывая возраст пациента и течение болезни. Заниматься терапией в домашних условиях, принимая средства без назначения врача, крайне не рекомендуется, поскольку может привести к осложнениям других органов и почечной недостаточности.
Источник: https://UroMir.ru/nefrologija/pielonefrit/antibiotiki.html
Пиелонефрит при беременности: симптомы воспаления почек, лечение, последствия для ребенка

Сильная боль внизу спины, дискомфорт при мочеиспускании, повышение температуры… Все это может оказаться признаком опасного недуга – пиелонефрита.
Воспалительные процессы в почках – частое явление во время вынашивания младенца. Без должной терапии пиелонефрит вызывает тяжелые осложнения и приводит к печальным последствиям.
Почему возникает гестационный пиелонефрит и как его лечить на разных стадиях беременности?
Что такое пиелонефрит и чем он опасен для беременных?
Пиелонефрит – это воспалительный процесс, поражающий почки. Как правило, он затрагивает канальцевую систему органа, в первую очередь поражается почечная лоханка, чашечки и паренхима органа. Пиелонефрит является очень распространенным заболеванием среди взрослых и детей, но у молодых женщин он встречается чаще.
Существует несколько классификаций недуга, которые основаны на различных характеристиках болезни:
- по характеру течения: острый, хронический, обострение хронического пиелонефрита;
- по месту расположения: односторонний и двусторонний;
- по способу проникновения микробов: восходящий (встречается чаще всего) и нисходящий.
Острый пиелонефрит, в свою очередь, бывает серозным или гнойным. Хронический делится на латентную, гипертензивную, анемичную, азотемичную, бессимптомную формы.
Симптомы заболевания
Острый пиелонефрит начинается резкой болью внизу спины или в пояснице с той стороны, где находится пораженный орган.
Болевой синдром обычно приступообразный, тупая, ноющая боль сменяется периодом затишья, а потом возобновляется. Интенсивность различается в зависимости от степени поражения и индивидуального болевого порога.
Количество мочеиспусканий увеличивается и сопровождается болью. В урине присутствуют примеси гноя, она становится мутной.
Вместе с болевым синдромом появляются симптомы общей интоксикации:
- тошнота и рвота;
- слабость;
- повышение температуры до 39°С.
Хроническая форма недуга опасна тем, что может протекать практически бессимптомно. Женщина иногда чувствует тянущую боль в пояснице, но она может списать эти ощущения на дискомфорт от увеличивающегося живота. Она чувствует слабость, головокружение, совсем не хочет есть. Часто женщины узнают о проблемах с почками, когда мочеиспускание становится болезненным.
Причины острого и обострения хронического пиелонефрита
Пиелонефрит – это недуг, начинающийся из-за попадания в почки болезнетворных микробов. При острой форме в большинстве случаев бактерии попадают в орган гематогенным способом из других пораженных участков организма. Инфицирование происходит в корковом веществе вокруг внутридольковых сосудов. Микроорганизмы поражают интерстициальную ткань, повреждают тубулярную систему.
Реже встречается переход инфекции из мочевыводящих каналов. Инфицирование происходит разрозненными очагами, которые простираются от лоханки до поверхности органа.
У будущих мам существуют свои особенности, провоцирующие возникновение острого или обострение хронического пиелонефрита:
- С середины беременности матка растет и сдавливает близлежащие органы, в том числе и мочеточники, препятствуя оттоку урины. Это создает идеальные условия для размножения микроорганизмов в лоханках почек.
- Под воздействием прогестерона, оказывающего расслабляющее действие на внутренние мышцы, мочеточники расширяются и увеличиваются. Это приводит к их удлинению, образованию петель.
- Эстрогены провоцируют рост болезнетворной микрофлоры, в частности кишечной палочки, которая из-за анатомического строения женского организма и несоблюдения гигиены легко может попасть в уретру и подняться выше. Сниженный иммунитет не в состоянии справляться с инфекцией.
Как воспаление почек влияет на беременность и плод?
Пиелонефрит при беременности крайне опасен. Он оказывает сильное влияние как на будущую мамочку, так и на вынашиваемого ею ребенка.
Урологическое воспаление грозит беременной женщине гестозом – нарушением нормального процесса вынашивания младенца. Патология часто сопровождается повышением давления, появлением белка в моче, судорогами.
В современной медицине считается наиболее распространенной причиной смерти рожениц.
Ребенку заболевание матери грозит неприятными последствиями как во внутриутробном периоде, так и на постнатальном этапе. Пиелонефрит может спровоцировать:
- Смерть плода. Если инфицирование произошло до 12 недели, то беременность чаще всего заканчивается выкидышем. На поздних сроках инфекция вызывает преждевременные роды, либо ребенок погибнет в первую неделю после появления на свет. Детская смертность в первые 7 дней жизни составляет 30%.
- Гипоксия, анемия, недостаточность плаценты сказываются на развитии эмбриона. Младенец рождается с меньшим весом и ростом, чем требуется.
- Микробы способны проникнуть в тело плода и заразить его. Это способствует образованию врожденных аномалий, физической и психической задержке развития, отклонениям в функционировании нервной системы.
Лечение пиелонефрита у беременных
Если будущая мать заподозрила у себя проблемы с почками, ей нужно сразу же записаться на прием к урологу. Самостоятельно вылечить пиелонефрит практически невозможно, это грозит тяжелыми последствиями для плода и самой женщины. Не стоит опасаться, что терапия повредит малышу, ведь ее отсутствие гораздо хуже скажется на развитии ребенка.
Терапия зависит от срока беременности. Врачи назначают разные лекарственные препараты в зависимости от срока, это обусловлено их возможным воздействием на плод.
Совместно с медикаментозным лечением пациентке важно соблюдать диету. Пить нужно не меньше 2 литров в день. Необязательно выпивать именно воду, можно заменить ее морсами, отварами трав, компотами.
Если в мочевыделительных органах образовались гнойные очаги – абсцессы, то потребуется оперативное вмешательство. Удаляется или пораженная часть органа, или весь орган целиком. Перед операцией доктор решает, можно сохранить беременность или лучше ее прервать. Менее радикальным способом терапии является катетеризация мочеточников. Она позволяет улучшить отток мочи и уменьшить воспаление.
Врачи рекомендуют выполнять специальные упражнения, которые помогают снизить нагрузку на почки. Например, пациентке предписывается вставать на четвереньки на 10 минут 5–6 раз. Лежать разрешается только на здоровом боку, подложив под ноги подушечку.Хронический пиелонефрит допускает терапию в домашних условиях. Острая форма и обострение хронической предполагают немедленную госпитализацию и лечебные мероприятия в условиях стационара.
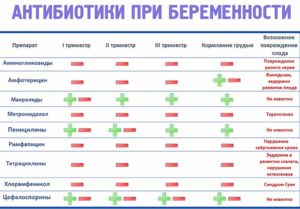
В первом триместре
урологическое воспаление лечится только антибиотиками. невозможно избавиться от патогенных микроорганизмов без применения таких препаратов.
многие мамы пугаются, когда врач назначает столь мощные средства, и их страхи оправданы, ведь в первом триместре еще не успел сформироваться плацентарный барьер, а значит, любые вещества, попадающие в материнский организм, проникнут и в тело эмбриона. страшиться не стоит, ведь существуют препараты, которые не причиняют вреда ребенку.
в таблице представлена информация о разрешенных в первом триместре лекарствах:
| № п/п | название | действующее вещество | принцип действия |
| 1 | ампициллин | ампициллин – антибиотик из группы полусинтетических пенициллинов | подавляет синтез клеточной стенки бактерий. эффективен против стафиллококков, стрептококков, энтерококков. |
| 2 | амоксиклав | амоксициллин, клавулановая килота | обладает широким антибактериалтным действием по отношению к грамположительным и грамотрицательным микроорганизмам. |
| 3 | но-шпа (см. также: разрешен ли препарат «но-шпа» в первом триместре беременности?) | дротаверин | обезболивающее, оказывает спазмолитическое воздействие на гладкую мускулатуру. |
| 4 | парацетамол | парацетамол | анальгетик, антипиретик, обладает слабым противовоспалительным и жаропонижающим воздействием. |
ни в коем случае нельзя назначать препараты группы фторхинолонов, например нолицин. также запрещено лечить беременную женщину тетрациклинами (окситетрациклин, хлортетрациклин), бисептолом, левометицином.
во втором триместре
во втором триместре список препаратов, разрешенных для лечения гестационного пиелонефрита, значительно расширяется. это объясняется несколькими причинами. во-первых, уже сформировалась плацента, которая способна защитить плод. во-вторых, активная закладка органов закончена, плод сформирован и продолжает расти и развиваться.
в таблице представлен список разрешенных на втором триместре препаратов:
| № п/п | название | действующее вещество | принцип действия |
| 1 | цефазолин | цефалоспориновый антибиотик | активен по отношению к грамположительным аэробным микроорганизмам, но бесполезен по отношению к анаэробам. |
| 2 | супракс | цефиксим | угнетает синтез клеточной мембраны микробов. |
| 3 | нитроксолин | производное 8-оксихинолина | ингибирует синтез бактериальной днк. |
| 4 | сумамед | азитромицин | антибиотик группы макролидов-азолидов, подавляет синтез белка микроба. |
| 5 | эритромицин | антибиотик группы макролидов | аналогичен сумамеду. |
| 6 | спазмалгон | метамизол натрия, питафенон, фенпивериния бромид | болеутоляющее, жаропонижающее, противовоспалительное, спазмолитическое действие. |
| 7 | баралгин | метамизол натрия | анальгетик, антипиретик. |
в третьем триместре
в третьем триместре разрешено принимать практически все те препараты, которые допустимы на более ранних сроках, однако есть исключения.
антибиотики из группы цефалоспоринов можно пить только до 36 недели.
позже они могут негативно повлиять на родовую деятельность матери и спровоцировать возникновение опасной ситуации для плода перед и во время родов. к цефалоспоринам относятся цефазолин и супракс.
что предлагает народная медицина?
Одновременно с медикаментозными препаратами можно лечиться народными средствами, основанными на лекарственных свойствах трав.
В аптеках продаются специальные почечные сборы, помогающие снять воспаление и улучшить отток мочи. Однако можно заваривать и самостоятельно собранные травы.
Главное, перед употреблением фитосредств проконсультироваться с доктором, чтобы не навредить своему здоровью.
Рецепты приготовления целебных отваров:
| № п/п | Название | Ингредиенты | Способ приготовления |
| 1 | Отвар шиповника | 100 г сушеных ягод, 1 л кипятка | В кастрюльку с кипящей водой засыпать ягоды шиповника и держать на плите в течение 5 минут. Настоять отвар 3 часа и употреблять в течение дня. |
| 2 | Настой чабреца | 5 г чабреца, стакан кипятка | Залить чабрец кипятком и поставить настаиваться 20 минут. Процедить настой и выпивать по 2 столовые ложки четырежды в сутки. |
| 3 | Овсяный отвар | Стакан крупы, 1 литр воды | Залить овес водой, довести до кипения и держать на плите 2–3 часа до вываривания в клейкую массу. Выпивать перед приемом пищи по полстакана 2–3 раза в день. |
Возможные осложнения заболевания
Гестационный пиелонефрит опасен своими осложнениями. Если вовремя не прийти к доктору, возможны тяжелые последствия. Наиболее распространенное осложнение пиелонефрита – острая почечная недостаточность (ОПН).
ОПН возникает из-за обструкции почки и прекращения оттока мочи. Орган внезапно прекращает функционировать, уменьшаются объемы реабсорбции и фильтрации, появляются отклонения в солевом, водном и азотном обмене.
На первоначальном этапе ОПН незначительно снижается количество урины, появляются симптомы интоксикации. Затем диурез еще больше снижается, появляются судороги, возрастает артериальное давление. Острая почечная недостаточность часто лечится с помощью гемодиализа. Без должного лечения возможен летальный исход.
Другое осложнение пиелонефрита – это распространение гнойной инфекции в кровь и другие органы. При септицемии возникает сильный токсикоз, происходят фибриноидные изменения стенок сосудов. У пациентки повышается температура, возникает дыхательная недостаточность. Если гнойные очаги метастазируют в другие части тела, такой сепсис называется септикопиемией.
Профилактика острого пиелонефрита и обострений хронической формы воспаления
При хроническом пиелонефрите доктор выписывает фитосборы для профилактики обострений. С 3 месяца разрешено употреблять Бруснивер, Канефрон Н.
Несколько рекомендаций по здоровому образу жизни:
- Пить много воды. В сутки будущей мамочке следует выпивать от 1,5 литра. На предродовом этапе для предотвращения отечности можно снизить потребление жидкости.
- Нельзя терпеть и откладывать посещение туалета. Матка и без того сдавливает мочевой пузырь и препятствует оттоку мочи.
- Двигательная активность способствует хорошему кровообращению и оттоку мочи. Беременной следует гулять каждый день в течение 40 минут – 1 часа.
- Избегать переохлаждений. Иммунитет матери и без того ослаблен. Любое переохлаждение вызовет воспалительные процессы.
Как только мамочка заметила первые тревожные симптомы, связанные с дискомфортом в области почек и болезненным мочеиспусканием, ей нужно немедленно записаться на прием к доктору. Своевременная терапия поможет сохранить здоровье и, главное, жизнь малышу.
Источник: https://www.OldLekar.ru/beremennost/jenskoe-zdorove/pielonefrit-pri-beremennosti.html
Антибиотики для беременных при пиелонефрите

Пиелонефрит — это заболевание почек, которое характеризуется воспалением интерстициальной ткани почек, с последующим поражением чашечек и лоханок. При беременности чаще всего поражается правая почка.
В целом, пиелонефрит развивается приблизительно у 7 % беременных женщин и называют его по-научному “гестационный пиелонефрит”, то есть пиелонефрит, развившийся при беременности.
Учитывая то, что гестационный пиелонефрит может привести к серьезным осложнениям при беременности — это проблема особенно актуальна.
Причины гестационного пиелонефрита
В чем причина заболевания? Почему пиелонефрит чаще всего развивается именно при беременности? Основная причина развития гестационного пиелонефрита — механическая.
Во время беременности матка постепенно увеличивается в размерах, “сдавливая”соседние органы, в том числе и мочеточники — выводные протоки почек, которые отводят из почек мочу. Таким образом, моча не может нормально пройти по мочеточникам.
По этой же причине пиелонефрит чаще возникает во вторую половину беременности, когда размеры матки максимальные.
Другой немаловажный фактор, способствующий развитию гестационного пиелонефрита — это гормональные перестройки при беременности. Изменение соотношений гормонов в организме, главным образом, эстрогенов и прогестерона, ведет к ухудшению перистальтики мочеточников и как результат — продвижение мочи затрудняется.
Таким образом, все указанные физиологические причины приводят к застою мочи в лоханках почек, что является благоприятным фоном для размножения патологических микроорганизмов — кишечных палочек, стафилококков, стрепротококков и так далее. Все это ведет к развитию инфекционно-воспалительного процесса в почках, то есть пиелонефрита.
Больше всех к гестационному пиелонефриту расположенны беременные, которые когда-то уже переболели пиелонефритом либо циститом. Помимо этого, к провоцирующим факторам относят пониженный иммунитет, переохлаждения и малоподвижный образ жизни.
Как правило, основные симптомы заболевания дают о себе знать, начиная с 22-24 недели беременности. Насколько выраженны будут при этом симптомы заболевания, зависит прежде всего от формы пиелонефрита-острой или хронической.
https://www.youtube.com/watch?v=6wYAJZFlLW4
При острой форме пиелонефрита состояние беременной резко ухудшается — повышается температура, появляется слабость, вялость, озноб, сильные головные боли, мышечные боли, тошнота, рвота, снижение аппетита.
Характерно появление болей в поясничной области. В зависимости от того, какая именно почка поражена — боли могут быть справа или слева в пояснице. При двустороннем пиелонефрите, то есть при поражении обоих почек, боли будут с двух сторон.
При хронической форме пиелонефрита симптомы мало выражены. Беспокоят тупые ноющие боли в поясничной области (области почек), слабость, вялость, головная боль.Учитывая болевой характер пиелонефрита, при самодиагностике его часто путают с угрозой выкидыша. В любом случае, даже при незначительных симптомах, беременная сразу же должна обратиться к своему акушер-гинекологу и рассказать подробно о своих жалобах.
Диагностика пиелонефрита при беременности
Для постановки диагноза врач назначает ряд лабораторный и инструментальных исследований:
— общий анализ крови помогает выявить воспалительные изменения-повышенный уровень лейкоцитов, СОЭ; при выраженном пиелонефрите понижается уровень гемоглобина;— биохимический анализ крови (возможно повышение уровня мочевины и креатинина);— общий анализ мочи; анализ мочи по Нечипоренко и по Зимницкому.
При пиелонефрите в анализах мочи обнаруживают белок и лейкоциты,возможно также небольшое количество крови;— бактериологическое исследование мочи- делают для точного определения возбудителя инфекции и его чувствительности к антибиотикам;— УЗИ почек — пораженная почка будет при этом увеличена с измененной структурой;— консультация нефролога;— хромоцистоскопия-инструментальный метод исследования почек и верхних мочевых путей для выявления степени нарушения пассажа мочи;
— катетеризация мочеточников — выполняют как с диагностической(выявляют степень нарушения пассажа мочи ), так и с лечебной целью. Исследование выполняют под контролем УЗИ.
Объем диагностических исследований в каждом конкретном случае определяет исключительно акушер-гинеколог после осмотра беременной. При остром пиелонефрите и при обострении хронической формы заболевания беременную направляют для лечения и наблюдения в стационар.
Лечение пиелонефрита при беременности
Лечение в стационаре проводят совместно с нефрологами. Первое, с чего начинают лечение пиелонефрита — это восстановление нарушенного пассажа мочи. С этой целью проводят “позиционную терапию”. Беременную укладывают на противоположный больной почке бок в согнутом коленно-локтевом положении.
Ножной конец кровати приподнимают. Такая позиция способствует отклонению беременной матки и давление на мочеточники уменьшается. Если в течение суток ситуация не улучшается, исходя из данных УЗИ, проводят катетеризацию мочеточника пораженной почки под контролем УЗИ.
В большинстве случаев подобные манипуляции приводят к положительному эффекту.
Но если результата нет, прибегают к чрезкожной пункционной нефростомии (дренирование мочи из почки с помощью катетера, который вводят непосредственно в пораженную почку).
В редких осложненных случаях при гнойном пиелонефрите, когда состояние угрожает жизни матери и плода делают декапсуляцию почки(удаляют фиброзную капсулу пораженной почки) или нефрэктомию (удаляют почку). Параллельно решается вопрос о целесообразности сохранения беременности.
В большинстве случаев беременность приходиться прервать, учитывая высокую вероятность развития гнойно-септических осложнений.
Медикаментозное лечение при пиелонефрите назначают обязательно. Основная группа лекарственных препаратов, которая наиболее эффективна для лечения пиелонефритов — это антибиотики.
При беременности врачу приходиться очень тщательно относится к подбору любых антибактериальных препаратов, ведь антибиотик должен быть не только эффективным, но и безопасным для плода.
Предпочтение отдают антибиотикам пенициллинового ряда (Ампицилин, Оксациллин), цефалоспоринам (Цепорин, Супрекс), аминогликозидам (Нетилмецин) и макролидам (Эритромицин). Категорически противопоказаны при беременности антибиотики стрептомицинового и тетрациклинового ряда.В любом случае, конкретный препарат врач сможет назначить только после определения вида возбудителя и его чувствительности к антибиотикам. Курс лечения антибиотиками составляет не более 10-14 дней.
Для усиления эффекта антибиотика параллельно назначают противомикробные препараты (5-НОК). Также проводят инфузионную терапию (Гемодез, Лактосол). Всем беременным, вне зависимости от формы пиелонефрита, назначают спазмолитики (Но-шпа,Баралгин), десенсибилизирующие препараты(Диазолин,Тавегил, Супрастин), седативные настойки пустырника или валерианы, витамины группы В,С и РР.
При хроническом пиелонефрите нет необходимости госпитализироваться, если анализ мочи нормальный. Беременной дают общие рекомендации касательно образа жизни и особенностей питания.
Для быстрого выздоровления в период обострения беременная должна придерживаться постельного режима. Вне обострения при хроническом пиелонефрите, напротив, следует вести подвижный образ жизни.
Необходимо исключить из своего рациона острую,жареную,копченую и соленую еду.Полезно пить натуральные фруктовые напитки, в частности, ягодный морс, компоты, соки.
Также рекомендуется пить чаи с мочегонным эффектом и диуретические почечные фитосборы, которые продаются в аптеках.
Для любителей народной медицины также есть эффективный фитопрепарат, который можно применять в комплексе к основному лечению пиелонефрита в фазу обострения или в качестве профилактики заболевания.
Называется он Канефрон Н. Препарат обладает противовоспалительным, спазмолитическим и мочегонным эффектом. Если нет аллергических реакций,то при беременности его можно применять достаточно длительно.
Осложнения пиелонефрита при беременности и последствия для плода (ребенка):
— внутриутробное инфицирование плода;— выкидыши;— внутриутробная гибель плода;— преждевременные роды;— развитие гестоза — осложнение беременности, которое ведет к повышению артериального давлению,отекам и к протеинурии;
— почечная недостаточность у беременной, развитие тяжелых гнойно-септических осложнений, которые могут привести к гибели как матери, так и плода.
Профилактика пиелонефрита:
— подвижный образ жизни при беременности-частые пешие прогулки, ходьба не менее 30 минут в день;— при наличии в прошлом хронических заболеваний мочевыделительной системы — соблюдение специальной диеты № 7 на протяжении всей беременности;— регулярное опорожнение мочевого пузыря ( не реже одного раза каждые 3-4 часа) при беременности;
— потребление жидкости не менее 2 литров в день (при условии отсутствия отеков!).
Вопросы и ответы
1. Можно ли родить самой, если при беременности выявили гестационный пиелонефрит?
— Можно, пиелонефрит не является показанием к кесарево сечению.
2. Сделали УЗИ почек. Поставили диагноз пиелонефрит. Врач назначил Канефрон и Аугментин.Можно ли мне вообще принимать Аугментин-не опасен ли он для плода?
— Аугментин достаточно токсичный препарат для беременных,обычно его не назначают.В любом случае этот вопрос нужно обсудить со своим врачом после получения результатов бактериологического исследования мочи.
3. Можно ли вылечить пиелонефрит только Канефроном?
— Нельзя, Канефрон применяют только в комбинации к основному лечению.
— Пейте больше жидкости, если нет отеков, и чаще опорожняйте мочевой пузырь. Пейте Канефрон, если врач порекомендует.
5. У меня обнаружили небольшой белок в моче, но лейкоцитов и крови нет. Что это, пиелонефрит?
— Подобный анализ не совсем информативен, это может быть и гестоз. Вам необходимо сдать анализ мочи по Нечипоренко и по Зимницкому.
6. Мне диагноз хронический пиелонефрит поставили еще в детстве. Можно ли мне беременеть и рожать?
— Если нет почечной недостаточности — можно.
7. У меня на фоне хронического пиелонефрита резко повысилось давление. Что делать?
— Срочно обратиться к гинекологу и лечь в больницу.
8. У меня обнаружили эритроциты в моче. Врач настаивает,чтобы я легла в больницу. Но нужно ли это?
— При гематурии и других изменениях в моче — госпитализация обязательна.
Акушер-гинеколог, к.м.н. Кристина Фрамбос
Источник: https://no-gepatit.ru/2017/10/05/antibiotiki-dlya-beremennyh-pri-pielonefrite/
Пиелонефрит при беременности — симптомы и лечение
→ Домашнее лечение → Урологические болезни → Пиелонефрит
Пиелонефрит – патология почек инфекционного происхождения, при которой нарушается структура органа. На фоне воспаления ухудшается отток мочи, болезнь сопровождается болью, иногда высокой температурой.
Пиелонефрит при беременности возникает часто, может быть первичной, но чаще диагностируют обострение хронического воспаления почек.
Как лечить пиелонефрит во время беременности? Насколько опасна болезнь ля мамы и ребенка?
- Гестационный пиелонефрит
- Признаки хронического и острого пиелонефрита
- Чем опасен пиелонефрит во время беременности
- Диагностика
- Особенности лечения у беременных
- Лечение народными средствами
- Профилактика
Гестационный пиелонефрит
Пиелонефрит у беременных диагностируют примерно у 10% женщин. Основные причины – ослабленный иммунитет, давление матки на почки, изменения гормонального фона. Код по МКБ-10 – O23.0 (инфекция почек при беременности).
По мере роста плода матка увеличивается в размерах – под давлением меняется анатомическое строение почек, ухудшается кровообращение, моча хуже отходит.
На фоне гормональной перестройки организма меняется тонус мускулатуры – нарушается уродинамика, моча из мочевого пузыря забрасывается обратно в почки.
Если в моче присутствуют патогенные микроорганизмы, начинается воспалительный процесс в почках.Важно! Любое инфекционное заболевание может стать причиной воспалительных процессов в органах мочеполовой системы.
Воспаление почек у беременных называют гестационным пиелонефритом – болезнь развивается во время вынашивания ребенка, может появиться через несколько дней после родов. Чаще всего воспалительный процесс локализуется в правой почке.
Чаще всего гестационный пиелонефрит бывает у первородящих женщин, при многоводии, вынашивании двоих и более детей, крупном плоде. Болезнь часто протекает без четких симптомов, признаки бывают схожими с отслойкой плаценты, угрозой выкидыша. Установить диагноз можно только после анализов.
Показания к госпитализации при пиелонефрите у беременных:
- острый пиелонефрит, обострение хронической формы;
- почечная недостаточность;
- гестоз, который развивается на фоне воспаления почек;
- угроза выкидыша, преждевременных родов;
- если анализы показали ухудшение состояния плода.
Пиелонефрит в первом триместре проявляется ярче, нежели на поздних сроках беременности.
Адекватное лечение на начальном этапе заболевания поможет быстро устранить воспалительный процесс, риск развития осложнений минимальный.
Если гестационный пиелонефрит протекает на фоне гипертонии, анемии, функциональных нарушении почек – это представляет серьезную угрозу для жизни и здоровья матери и ребенка.
Признаки хронического и острого пиелонефрита
Пиелонефрит – инфекционное заболевание, которое возникает на фоне заражения кишечной палочкой, бактериями. С кровотоком по восходящим или нисходящим путям патогенные микроорганизмы проникают в почки. Ослабленный иммунитет беременной женщины не может с ними бороться, развивается воспаление.
Острый пиелонефрит сопровождается сильной болью в поясничном отделе, которая отдает в ногу, живот, ягодицы. Мочеиспускание становится болезненным, резко повышается температура, увеличивается потоотделение. У первородящих женщин болезнь может возникнуть на 16–20 недели, у повторнородящих – на 25–32.
Основные симптомы острого пиелонефрита:
- повышение температуры тела до 38–39 градусов;
- моча становится мутной;
- постоянные боли в пояснице с одной или обеих сторон;
- озноб, боль в суставах, мышцах.
Хронический пиелонефрит протекает без особых симптомов, что может быть очень опасно для беременной. Установить диагноз поможет клинический анализ крови и мочи. О развитии воспалительного процесса в почках может свидетельствовать тупая боль в поясничном отделе, присутствие белка в моче.
Важно!Обострение хронического пиелонефрита при беременности может стать причиной выкидыша, преждевременного родоразрешения, гибели плода в утробе.
Чем опасен пиелонефрит во время беременности
Важно! Пиелонефрит подлежит обязательному лечению во время беременности – антибиотики причиняют меньший вред. Нежели воспалительный процесс в почках.
Как пиелонефрит влияет на беременность? У беременных с воспалением почек практически всегда возникает гестоз в тяжелой форме – это может стать причиной тяжелых последствия для ребенка.
Чем грозит пиелонефрит во время беременности:
- преждевременное прерывание беременности – постоянный или сильный болевой синдром стимулирует сокращение миометрия матки;
- инфицирование плода в утробе – на ранних сроках беременности плацента еще не полностью сформирована, инфекция проникает в ткани плода, возникают патологии развития;
- кислородное голодание – на фоне патологических изменений в почках происходит гипоксия и асфиксия плода.
Если женщина перенесла пиелонефрит во время беременности, то часто новорожденные имеют малый вес, длительную желтушность, гипотермию, патологии центральной нервной системы.
Важно! Последствие пиелонефрита на ранних сроках – гибель ребенка в раннем послеродовом периоде.
Поскольку воспаление почек часто перерастает в хроническую форму, то беременность после пиелонефрита проходит под постоянным контролем врача, женщине рекомендована ложиться в стационар в первом и третьем триместре.
Диагностика
Ранняя диагностика помогает минимизировать негативные последствия заболевания, перевести патологию в стадию стойкой ремиссии. После внешнего осмотра и анализа жалоб, врач назначает комплексное, всестороннее обследование.
Методы диагностики:
- клинический анализ мочи – о воспалительном процессе свидетельствует наличие белка, бактерий, высокий уровень лейкоцитов;
- анализ мочи по Нечипоренко, по Зимницкому – показывает содержание лейкоцитов, наличие белка и примесей крови;
- посев мочи на выявление вида патогенных микроорганизмов – проводят трижды;
- клинический анализ крови – о воспалении свидетельствует высокая СОЭ, низкий гемоглобин, высокое содержание незрелых лейкоцитов;
- УЗИ обычное и с допплером.
При подозрении на пиелонефрит гинеколог дает направление на анализы и консультацию у нефролога. Дальнейшее лечение почечного воспаления будет проходить в условиях стационара под наблюдением обоих специалистов.
Важно! Пиелонефрит не относится к основным показаниям для кесарева сечения.
Особенности лечения у беременных
При пиелонефрите почек беременным необходимо соблюдать постельный режим, избегать стрессов, тяжелых физических нагрузок. Для улучшения оттока мочи нужно несколько раз в день ложиться набок, противоположный воспаленной почке – ноги при этом должны быть немного выше головы. Если улучшение не наблюдается в течение 24 часов – женщине установят катетер.
Антибиотики для лечения воспаления почек используют в обязательном порядке, их выбор зависит от срока беременности, формы и степени тяжести заболевания. Дополнительно назначают уроантисептики, обезболивающие препараты, спазмолитики. Схему лечения назначает врач в индивидуальном порядке.
Основные лекарственные средства для лечения воспаления почек:
- В первом триместре антибиотики назначают в крайних случаях, поскольку плацента еще не полностью защищает плод. В этот период разрешено использовать антибиотики пенициллиновой группы – Ампицилин, Амоксиклав.
- Во втором триместре допускается применение более сильных антибактериальных средств из группы цефалоспоринов II, III поколения – Цефазолин, Супракс. Эти средства можно принимать до 36 недели, продолжительность терапии – 5–10 дней.
- С 16 недели при необходимости можно применять Нитроксолин.
- При поражении почек стафилококками можно использовать макролиды – Сумамед, Эриторомициин.
Важно! Категорически запрещается проводить лечение во время беременности фторхинолонами (Нолицин), препаратами на основе тетрациклина, нельзя принимать Бисептол, Левомицитин.
Большое значение во время лечения имеет правильное питание, соблюдение питьевого режима.
Диета при пиелонефрите у беременных подразумевает полный отказ от острой, соленой, жирной, копченной, жареной пищи.
Не рекомендуется употреблять продукты, которые раздражают стенки мочевого пузыря – редис, шпинат, щавель. Хлеб лучше есть немного подсушенный, предпочтение отдать изделиям из муки грубого помола.
Пить нужно не менее 2 л жидкости в сутки. Лучшие напитки для беременных – морс из клюквы, отвар шиповника, минеральная вода без газа.
Лечение народными средствами
Фитотерапия поможет усилить эффективность лекарственных средств, для лечения пиелонефрита используют растения, которые обладают мочегонным и противовоспалительным свойством.
Как лечить пиелонефрит травами? Для начала нужно запомнить, какие растения запрещено использовать во время беременности:
- можжевеловые ягоды;
- корень и семена петрушки;
- толокнянка;
- солодка;
- тысячелистник.
Отвар овса – универсальное средство для лечения воспаления почек. Готовить его нужно обязательно из крупы – залить 180 г крупы 1 л воды, томить 2–3 часа на маленьком огне. Принимать овсяное лекарство нужно на голодный желудок по 120 мл 2–3 раза в день.
Тыква – полезный овощ с мощным противовоспалительным эффектом. Из него нужно делать сок, готовить кашу, употреблять в сыром и отварном виде.
Отвар шиповника – незаменимый напиток для беременных, которые укрепляет иммунитет, обладает мочегонным и противовоспалительным свойством. В 1 л кипятка засыпать 100 сушеных ягод, томить на слабом огне 5 минут в закрытой емкости. Настаивать 3 часа, выпить всю порцию отвара в течение дня.
Настой из чабреца помогает быстро устранить боль и воспаление. Залить 220 мл кипятка 5 г сухого сырья, оставить на 20 минут. Принимать в процеженном виде по 15 мл 3–4 раза в сутки. Продолжительность лечения – 7–10 дней.
Профилактика
Беременным женщинам следует знать не только, как лечить пиелонефрит, но и как предотвратить появление болезни, ее обострение. Нужно регулярно посещать гинеколога, сдавать анализы мочи и крови. Для предотвращения обострения при хроническом почечном воспалении с 12–13 недели можно принимать урологические фитопрепараты – Канефрон Н, Бруснивер.
Если в анамнезе присутствуют хронические заболевания мочевыделительной системы, то специальной диеты нужно придерживаться до самых родов. Беременным для предотвращения застоя мочи нужно опорожнять мочевой пузырь каждые 3–4 часа.
Необходимо избегать переохлаждения, не посещать людные места в период эпидемий, регулярно выполнять гимнастику для беременных, плавать, совершать пешие прогулки по 30–40 минут каждый день.
Пиелонефрит во время беременности – сложно и опасное заболевание, опасное для женщины и ребенка. Лечить болезнь нужно обязательно, поскольку инфекция может стать причиной гибели ребенка. Своевременная диагностика, выполнение рекомендаций врача поможет избежать обострения и рецидива почечного воспаления.Источник: https://lechim-prosto.ru/pielonefrit-pri-beremennosti.html