Что такое гломерулонефрит почек у взрослых
Содержание
Гломерулонефрит – симптомы и лечение, диагностика заболевания
Специфический набор заболеваний почек, в котором иммунологический механизм вызывает воспаление и пролиферацию клубочковой ткани, что может привести к повреждению базальной мембраны, мезангия или капиллярного эндотелия, представляет собой гломерулонефрит. Симптомы и лечение зависят от того, чем вызвано заболевание почек.
Гломерулярные поражения являются результатом гломерулярного осаждения или формирования иммунных комплексов. При грубом появлении почки могут быть увеличены до 50%. Гистопатологические изменения включают набухание клубочковых пучков и инфильтрацию полиморфонуклеоцитами.
Острый гломерулонефрит включает как структурные, так и функциональные изменения.
Структурно клеточная пролиферация приводит к увеличению числа клеток в клубочковой пучке из-за пролиферации эндотелиальных, мезангиальных и эпителиальных клеток. Пролиферация может быть эндокапиллярной (т. е.
в пределах клубочковых капиллярных пучков) или экстракапиллярной (т. е. в пространстве Боумана с участием эпителиальных клеток).
При экстракапиллярной пролиферации пролиферация теменных эпителиальных клеток приводит к образованию полумесяца, характерному для некоторых форм быстро прогрессирующего гломерулонефрита.
Гломерулонефрит – заболевание почек иммунновоспалительного характера
Пролиферация лейкоцитов отмечена наличием нейтрофилов и моноцитов в гломерулярном капиллярном просвете и часто сопровождает клеточную пролиферацию.
Функциональные изменения включают:
- протеинурию;
- гематурию;
- снижение СКФ (т. е. олигурию или анурию);
- активный осадок мочи с эритроцитами и слияниями РБК.
Чаще всего пациент внезапно развивает отечность век и отек лица в условиях постстрептококковой инфекции. Моча темная и скудная, и кровяное давление может быть повышено. Неспецифические симптомы включают слабость, повышенную температуру, боль в животе и недомогание.
При постстафилококковой инфекции пациент чаще всего бывает мужчиной среднего возраста, часто с сахарным диабетом, с недавней историей висцерального абсцесса или кожной инфекции, возможно, из метициллинорезистентного Staphylococcus aureus. Гематурия всегда присутствует.
Приступ симптомов обычно резкий. При постановке острого постинфекционного гломерулонефрита до появления симптомов возникает латентный период продолжительностью до 3 недель.
Однако скрытый период может меняться; обычно он составляет 1-2 недели для случаев постфарингита и 2-4 недели для случаев послеродовой инфекции (т. е. пиодермии).
Начало нефрита в течение 1-4 дней после стрептококковой инфекции предполагает наличие предшествующего заболевания почек.
Симптоматика заболевания
Врач определяет возможную причину (например, стрептококковая инфекция горла, кожная инфекция). Недавняя повышенная температура, боль в горле, боли в суставах, гепатит, прохождение, замена клапана или внутривенное употребление лекарств могут быть причинами заболевания.
Симптомы гломерулонефрита почек включают:
- Гематурию.
- Олигурию.
- Отек (периферический или периорбитальный).
- Головная боль.
- Одышка или одышка при нагрузке.
- Возможные побочные боли, вторичные по отношению к растяжению почечной капсулы.
Симптомы, характерные для базового системного заболевания, которое может ускорить острый гломерулонеферит, включают следующее:
- Синусита, легочные инфильтраты и нефрит.
- Тошнота и рвота, боль в животе и покраснение.
- Артралгии, связанные с системной красной волчанкой.
- Хемоптиз.
- Кожная сыпь.
Пациенты часто имеют нормальное состояние при физическом обследовании и нормальное артериальное давление. Чаще всего, однако, у них бывает комбинация отеков, гипертонии и олигурии.
Врач должен искать следующие симптомы гломерулонефрита у женщин:
- периорбитальный отек;
- отек и гипертония из-за перегрузки жидкости;
- повышенное яремное венозное давление;
- асциты и плевральный выпот;
- сыпь;
- бледность;
- гематурия, макроскопическая (грубая) или микроскопическая;
- аномальное неврологическое обследование или измененный уровень сознания (от злокачественной гипертонии или гипертонической энцефалопатии);
- артрит.
Прогресс к склерозу редко встречается у типичных пациентов. Однако у 0,5-2% пациентов с острым гломерулонефритом заболевание прогрессирует к почечной недостаточности, что приводит к смерти почек за короткий период.
Аномальный анализ мочи (т.е. микрогематурия) может сохраняться в течение многих лет. Заметное снижение скорости клубочковой фильтрации (СКФ) происходит редко.
Возможен легочный отек и гипертония. Обобщенная анасарка и гипоальбуминемия могут развиваться вторично по отношению к тяжелой протеинурии.
Гломерулонефрит опасен своими последствиями
Ряд осложнений, которые приводят к соответствующему повреждению конечных органов в центральной нервной системе (ЦНС) или сердечно-легочной системе, могут развиваться у пациентов с тяжелой гипертонией, энцефалопатией и отеком легких. Эти осложнения включают следующее:- Гипертензивная ретинопатия.
- Гипертоническая энцефалопатия.
- Быстро прогрессирующий гломерулонефрит.
- Хроническая почечная недостаточность.
- Нефротический синдром.
Анализ мочи и осадка имеет решающее значение для оценки пациентов с острым нефритическим синдромом. Анализы на гломерулонефрит оценивают следующие типы молекул в моче:
- белок;
- кровь;
- эритроциты;
- лейкоциты;
- дисморфные эритроциты;
- акантоциты;
- зернистые цилиндры;
- цилиндры кровяных клеток;
- овальные жировые тела.
Необходимо определиться с показателями анализов мочи и крови при гломерулонефрите
В некоторых случаях присутствует отмеченная стерильная пиурия. Мочевой электролит, натрий мочи и фракционная экскреция анализов натрия необходимы для оценки авидности соли.
Анализы крови должны включать следующее:
- Полный анализ крови.
- Азот мочевины крови, креатинин сыворотки и электролиты сыворотки (особенно сывороточный калий).
- Скорость седиментации эритроцитов.
- Уровни комплемента.
Лечение постстрептококкового гломерулонефрита в основном благоприятно, поскольку нет специфической терапии почечной недостаточности. Когда острый гломерулонефрит связан с хроническими инфекциями, необходимо лечить основные инфекции.
Пенициллин используется для контроля местных симптомов и предотвращения распространения инфекции близким контактам
Экспертиза, доступная в отделении интенсивной терапии, может потребоваться для лечения пациентов с гипертонической энцефалопатией или отеком легких. Может проводиться консультация с нефрологом. В амбулаторных условиях следует контролировать почечную функцию, кровяное давление, отек, сывороточный альбумин и уровень экскреции белка мочи.
Антибиотики
Антибиотики (например, пенициллин) используются для контроля местных симптомов и предотвращения распространения инфекции близким контактам.
Антимикробная терапия, по-видимому, не предотвращает развитие гломерулонефрита, за исключением случаев, когда она дается в течение первых 36 часов.
Другие агенты
Для пациентов с отечной и гипертонической болезнью могут потребоваться петлевые диуретики, чтобы удалить избыток жидкости и исправить гипертонию.
Вазодилататорные препараты (например, нитропруссид, нифедипин, гидралазин, диазоксид) могут использоваться, если присутствует тяжелая гипертензия или энцефалопатия.
Глюкокортикоиды и цитотоксические агенты не имеют значения, за исключением тяжелых случаев заболевания.
Постельный режим рекомендуется до тех пор, пока признаки воспаления клубочков и кровообращения не исчезнут. Длительная бездеятельность не приносит пользы в процессе восстановления пациента.
Источник: https://gynecolg.ru/anom_poch_moch_pyt/dign_zab_poch/glomerulonefrit-simptomy-i-lechenie.html
Классификация острого гломерулонефрита: симптомы, лечение и профилактика
Острый гломерулонефрит представляет собой инфекционно-аллергическую патологию почек с поражением клубочкового аппарата.
Заболевание широко распространено среди населения и опасно при несвоевременном лечении, как приводит к почечной недостаточности.
При проявлении первых симптомов, необходимо в срочном порядке обратится у вашему лечащему врачу, для диагностики и дальнейшей терапии, во избежание опасных осложнении и последствий.
Причины возникновения
Провоцирующими факторами являются:
- тонзиллит;
- ОРВИ;
- скарлатина;
- пневмония;
- дифтерия;
- прием алкоголя и наркотических веществ;
- бруцеллез, малярия;
- прием лекарственных средств, которые обладают нефротоксичностью;
- введение сывороток и вакцин;
- переохлаждение.
Поражение почек при остром гломерулонефрите обусловлено образованием иммунных комплексов. После внедрения инфекционного агента, иммунная система организма вырабатывает антитела.
Образованные антитела образуют с антигенами иммунокомплекс, который при взаимодействии с системой комплимента откладывается на базальной мембране почечных клубочков.
Этиология у детей
К основным причинам острого гломерулонефрита у детей относятся:
- бактериальные инфекции (стрептококковые, стафилококковые, энтерококковые);
- вирусные инфекции;
- паразитарные инвазии (токсоплазмоз, малярия);
- грибковые поражения (кандидоз);
- воздействие аллергенов (пыльцы, лекарственных средств);
- введение вакцин и сывороток.
Механизм развития
Выделяют следующие механизмы:
- Оседание иммунных комплексов на мембранах почечных клубочков.
- Повреждение эндотелия капилляров (мелких сосудов), которое вызывает антиген стрептококка. В результате иммунная система вырабатывает антитела, которые направлены против поврежденных клеток.
- Схожесть антигенной структуры почек и стрептококка, поэтому нормальные антитела к стрептококковой инфекции повреждают и почечные клубочки.
Классификация и виды
Острый гломерулонефрит может развиваться как самостоятельное заболевание (первичный), и при уже имеющейся патологии почек (вторичный).
В зависимости от этиологического фактора гломерулонефрита выделяют:
- установленный (бактериальный, вирусный);
- неустановленный;
- обусловленный иммунными реакциями (образование иммунных комплексов, антител);
- необусловленный иммунными реакциями.
По объему патологических изменений: диффузный, очаговый.
При поражении сосудистого клубочка гломерулонефрит носит название интракапиллярного, полости капсулы клубочка – экстракапиллярного.
Клиническая классификация. В зависимости от проявлений заболевания выделяют:
- Нефритический синдром (артериальная гипертензия, отеки, присутствие в моче клеточных элементов).
- Изолированный мочевой синдром (изменение наблюдаются только в анализе мочи).
- Нефротический синдром (отеки, повышение содержание холестерина в крови, появление в моче белка).
Проявление клинической картины
К основным симптомам острого гломерулонефрита относят:
- отечность;
- гипертонический криз;
- мочевая патология.
При исследовании мочи в ней выявляются белок и эритроциты.
Отеки располагаются на лице, появляются в утреннее время. При массивном поражении почек происходит накопление жидкости в перикарде, плевре и брюшной полости.
Стадии течения
По характеру течения выделяют циклическую и латентную форму. Для циклической формы свойственно бурное начало (почечные отеки, болевой синдром в пояснице, снижение количества выделяемой мочи — олигоурия), высокие показатели белка и эритроцитов в моче, повышение артериального давления.
Отечный синдром сохраняется в течение двух-трех недель, затем олигоурия сменяется на полиурию (выделение мочи в большом количестве). Несколько месяцев может сохраняться протеинурия, гематурия.
Латентная форма сопровождается только изменениями в моче. В данном случае заболевание выявляется случайно. Латентно протекающий острый гломерулонефрит опасен тем, что может перейти в хронический.
Диффузное поражение почек с высокими темпами прогрессирования патологии может привести к подострому злокачественному экстракапиллярному гломерулонефриту, который быстро приводит к почечной недостаточности.
Признаки у детей
При классическом варианте течения болезнь имеет бурное начало: лихорадка, озноб, боль в пояснице. Наблюдается снижение объема выделяемой мочи, которая становится ржавого цвета (в связи с присутствием в ней эритроцитов).
Ребенок может набрать несколько килограммов за считанные дни. Это связано с отечным синдром. Повышение цифр артериального давления наблюдается значительно реже, чем у взрослых.
Диагностические меры
Диагноз ставится на основании жалоб (изменение цвета мочи, боли в области поясницы, повышение артериального давления, отеки), данных опроса (недавно перенесенный тонзиллит или другие инфекции, поступление в организм токсических веществ), лабораторного-инструментального, морфологического исследования.
Лабораторные исследования
При первых симптомах заболевания необходимо обратиться к терапевту, семейному врачу или нефрологу. Лечением детей занимается педиатр. При подозрении на острый гломерулонефрит назначают:
Характерные изменения
В крови наблюдается повышение содержания лейкоцитов, ускорение скорости оседания эритроцитов (СОЭ) – признаки воспаления в организме.
Общий анализ мочи. Происходит потеря белка в месте с мочой (протеинурия). О повреждении клубочков свидетельствует моча цвета «мясных помоев» (эритроцитурия).
Снижение концентрации общего белка в крови приводит к формированию отеков. Показатели мочевины, креатина и электролитов определяются для выявления почечной недостаточности и определения ее степени.
Анализ мочи по Нечипоренко представляет собой исследование клеточного состава мочи. При остром гломерулонефрите выявляются эритроциты (в норме отсутствуют).При проведении анализа мочи по Зимницкому определяется суточный диурез (количество выделенной мочи за сутки), плотность мочи. Для патологии характерно снижение суточного диуреза и плотности.
Инструментальные морфологические методы
Проводится УЗИ почек, компьютерная и магнитно-резонансная томография, на которых выявляются характерные изменения паренхимы почек.
Для его проведения требуется биопсия почки, при которой производится забор тканевого фрагмента органа, содержащий его корковое и мозговое вещество. Морфологическое исследование является наиболее достоверным для правильной постановки диагноза.
Способы терапии
Пациенту рекомендовано соблюдение постельного режима, диеты, строгий учет употребления жидкости и суточного диуреза.
Тактика лечения острого гломерулонефрита направлена на устранение этиологического фактора заболевания, восстановление функции почек.
Наличие инфекционного процесса служит показанием для проведения антибактериальной терапии.
Повышение артериального давление и появление отеков требует назначения гипотензивных препаратов и диуретиков. Лечение гормональными препаратами проводится с целью прекращения формирования иммунных комплексов.
Особенности врачебной тактики на разных стадиях
Так как острый гломерулонефрит — это иммуновоспалительный процесс, назначаются глюкокортикостероиды для подавления иммунной системы и снижения выработки антител.
Применяются преднизолон, дексаметазон. Лечение стероидами начинают не ранее, чем по прошествии 3-4 недель от начала клинических проявлений. Показания к применению:
- нефротическая форма острого гломерулонефрита;
- затянувшееся течение заболевания;
- остаточный мочевой синдром;
- гематурия.
Начальная доза преднизолона составляет 10-20 мг/сут, которая постепенно повышается до 60 мг, затем постепенно снижается до полной отмены препарата.
Длительность курса составляет 5-6 недель. При необходимости назначается поддерживающая доза стероидов в течение длительного периода.
Ингибиторы ангиотензин превращающего фермента (рамиприл, эналаприл, пириндоприл) снижают артериальное давление, защищают почки от дальнейшего повреждения.
При наличии отечного синдрома назначаются диуретики (фуросемид, гидрохлортиазид, торасемид). Во время обнаружения очагов инфекции в организме проводится их санация.При быстро прогрессирующем гломерулонефрите назначаются цитостатики. Гемодиализ проводят при острой почечной недостаточности.
Лечение детей
Назначается строгая бессолевая и безбелковая диета до полного исчезновения отечного синдрома и нормализации диуреза. Антибиотики назначаются в остром периоде.
Используются стероидные препараты. Для предотвращения тромбообразования, пациенты должны принимать антиагреганты (клопидогрель). Развитие почечной недостаточности служит показанием для проведения гемодиализа.
Народная медицина
Применяется только в комплексе с традиционной терапии. Свойства лекарственных трав используются для улучшения микроциркуляции в почках и уменьшения проявления симптомов.
Рекомендовано употребление клюквенных и брусничных не концентрированных морсов.
Для приготовления лечебного настоя нужно:
- 1 чайная ложка листьев лесной земляники;
- 2 ч.л. листьев повислой березы;
- 3 стл.л семян льна.
Все ингредиенты нужно залить одним литром кипятка и кипятить 5 минут. Настаивайте в течение 30 минут, затем процедите. Режим приема: три раза в сутки по полстакана перед приемом пищи.
Осложнения
При несвоевременно назначенном лечении возможен переход острого гломерулонефрита в хронический. Диффузная и быстропрогрессирующая форма заболевания провоцирует острую почечную недостаточность.
Профилактика и прогноз
Прогноз к выздоровлению благоприятный при адекватном лечении. Благодаря применению стероидов и цитостатиков острая почечная недостаточность и хронизация процесса наблюдается редко.
Необходимо потреблять отваренную соль не более 1 г и жидкость до 1 литра в сутки. Нужно ограничить поступления в организм белка.
К профилактическим мерам относятся предупреждение переохлаждений, санация хронических очагов инфекции, укрепление иммунитета (здоровое питание, физические упражнения), отказ от вредных привычек.
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/pochki/glomerulonefrit/ostruy.html
Гломерулонефрит: симптомы и лечение, диагностика
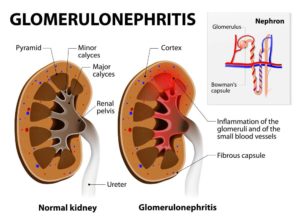
Гломерулонефрит — группа почечных заболеваний, имеющих различные клинические проявления. Однако при всем разнообразии симптоматики, итог нелеченного гломерулонефрита один: постепенное или стремительное формирование почечной недостаточности с возможным развитием уремической комы.
Функцию почек можно восстановить только устранением причины болезни, длительной симптоматической терапией и строгим режимом. Наиболее радикальная мера — трансплантация почки.
Гломерулонефрит — что это такое?
Гломерулонефрит — это воспалительное повреждение почечных клубочков (нефронов), фильтрующих плазму крови и вырабатывающих первичную мочу. Постепенно в патологический процесс вовлекаются почечные канальцы и интерстициальная ткань.
Гломерулонефрит почек — длительно текущая патология, без своевременного лечения приводящая к инвалидности и серьезным последствиям. Наиболее часто развивается без выраженных симптомов и диагностируется при выявлении отклонений в моче.
Важную роль в развитии гломерулонефрита играет несоответствующая иммунная реакция организма на воспаление.
Иммунитет вырабатывает специфические антитела, направленные против собственных клеток почек, что приводит к их поражению (в том числе и сосудов), накоплению в организме продуктов метаболизма и потере необходимого белка.
О причинах
Болезнь гломерулонефрит развивается под воздействием следующих факторов:
- наследственное нарушение строения клубочков почек (первичный, международная классификация болезни N07);
- инфекции (МКБ N08.0) — бактериальные (ангина, скарлатина, бактериальный эндокардит, пневмония), вирусные (гепатит, эпидемический паротит, мононуклеоз, ветрянка), паразитарные;
- токсическое воздействие — наркотики, алкоголь, радиационное облучение, нередко вакцины;
- аутоиммунные заболевания (МКБ N08.2, N08.5) — васкулит, периартрит, красная волчанка;
- сахарный диабет (МКБ N08.3) — диабетическое поражение сосудов распространяется на почки, другие эндокринные заболевания (МКБ N08.4);
- опухоли (МКБ диабетического гломерулонефрита N08.1);
- регулярное переохлаждение — «окопный нефрит» — вызван нарушением кровотока вследствие воздействия холодом.
Первые проявления болезни фиксируются спустя 1-4 недели после провоцирующего воздействия.
Формы гломерулонефрита
Гломерулярное поражение всегда развивается двухсторонне: одновременно поражаются обе почки.
Острый гломерулонефрит — бурно развивающийся нефритический синдром. Такой вариант дает наиболее благоприятный прогноз при соответствующем лечении, нежели бессимптомное течение патологии. Выздоровление через 2 месяца.
Подострое (быстро прогрессирующее) повреждение нефронов — острое начало и усугубление состояния спустя 2 месяца вследствие развития почечной недостаточности.
Хроническое течение — бессимптомное начало болезни, нередко патологические изменения обнаруживаются при уже развившейся почечной недостаточности. Длительно развивающаяся патология приводит к замещению нефронов соединительной тканью.
Симптомы гломерулонефрита — нефритический синдром
Нефритический синдром — это обобщенное название встречающихся с различной степенью выраженности 4 синдромов при гломерулонефрите:
- Отечный — отеки лица, рук/ног;
- Гипертонический — повышение а/д (трудно поддается лекарственной терапии);
- Мочевой — протеинурия (белок) и гематурия (эритроциты) в анализе мочи;
- Церебральный — крайняя форма токсического повреждения мозговых тканей эклампсия (приступ схож с эпилептическим, тонические судороги сменяются клоническими).
Симптоматика заболевания зависит от стремительности развития патологических изменений в нефронах и выраженности того или иного синдрома гломерулонефрита.
Симптомы острого гломерулонефрита
Различают следующие симптоматические формы острого гломерулонефрита:
- Отечная — отекшие веки по утрам, жажда, отечность конечностей, скопление жидкости в животе (асцит), плевре (гидроторакс) и перикарде сердца (гидроперикард), внезапная прибавка в весе до 15-20 кг и их устранение спустя 2-3 нед.;
- Гипертоническая — одышка, гипертензия до180/120 мм рт. ст., некоторое урежение сердечных тонов, точечные кровоизлияния в глаз, в тяжелых случаях симптоматика сердечной астмы и отека легких;
- Гематурическая — обнаруживается кровь в моче без сопутствующих симптомов, моча цвета мясных помоев;
- Мочевая — двухсторонние поясничные боли, олигоурия (малое количество выделяемой мочи), изменение состава мочи, редко повышенная температура (при затихании острой фазы болезни увеличивается количество мочи);
- Развернутая — триада симптомов (мочевые, отечные, гипертония).
Нефротический гломерулонефрит
Тяжело протекающий нефротический гломерулонефрит характеризуется ярко выраженными сочетанными признаками:
- Выраженные отеки, анасарка (задержка жидкости в подкожной клетчатке);
- Значительная потеря белка (до 3,5 г/сут. и выше с мочой) на фоне гипоальбуминемии (низкое количество белка в крови — меньше 20 г/л) и гиперлипидемии (холестерин от 6.5 ммоль/л).
Хронический гломерулонефрит
Хроническая патология характеризуется чередованием острых периодов и временного улучшения. В период ремиссии о заболевании говорят лишь изменения в моче и гипертония.
Однако этот процесс постепенно приводит к разрастанию соединительной ткани, сморщиванию почек и постепенно прекращению функции почечных клубочков.
В связи с этим различают следующие формы хронического гломерулонефрита:
- С сохранением почечного функционала — стадия компенсации — на фоне удовлетворительного состояния прогрессирует рубцовое разрастание в почках.
- С хронической почечной недостаточностью — стадия декомпенсации — нарастающая интоксикация вследствие накопления в крови мочевины и креатинина. В тяжелых случаях аммиачных запах изо рта и кахексия.
- Уремическая кома — терминальная стадия развития хронической недостаточности почечного функционала: нарушенное дыхание, высокое а/д, галлюцинации/бред. затороможенность с периодами возбуждения, налет из кристаллов мочевины на коже.
Диагностика гломерулонефрита
Анализы при гломерулонефрите:
- Исследование мочи — белок и эритроциты (при поражении нефронов), лейкоциты (признак воспаления) в общем анализе, проба по Зимницкому — низкий удельный вес (отсутствие изменений удельного веса говорит о хронической почечной недостаточности).
- Исследование крови — общий анализ (анемия, высокое СОЭ, лейкоцитоз), биохимия (диспротеинэмия, гиперлипидемия, гиперазотемия — высокие показатели мочевины и креатинина), анализ на стрептококковые антитела.
При выявленных изменениях в моче и крови для уточнения диагноза и степени тяжести болезни назначают:
- УЗИ почек, рентген;
- компьютерную томографию;
- биопсию (необходима для выяснения причины патологии);
- экскреторную урографию (в острой фазе);
- нефросцинтиграфию.
Лечение гломерулонефрита
Симптомы и лечение гломерулонефрита тесно связаны — программа терапии зависит от формы патологического процесса (хроническая или острая) и выраженности симптоматики.
Лечение острой формы
- Строгий постельный режим.
- Антибактериальное, противовирусное лечение (при инфекционной природе болезни).
- Симптоматические средства (мочегонные, гипотензивные, антигистаминные).
- Иммунодепрессивное лечение (цитостатики).
- Диализ — подключение к аппарату искусственная почка (при стремительном развитии почечной недостаточности).
Лечение хронической формы
- Общеукрепляющие средства.
- Противовоспалительные препараты (НПВС, кортикостероиды).
- Антикоагулянты (для уменьшения вязкости крови и предотвращения тромбообразования).
- Регулярный диализ при выраженной почечной недостаточности.
- Трансплантация почки при неэффективности консервативного лечения хронического гломерулонефрита (не устраняет дальнейшее аутоиммунное разрушение).
Диета
Лечебное питание предполагает важные ограничения:
- жидкости (предотвращение отечности);
- белковой пищи (разрешен творог и яичный белок, жиры до 80 г/сут., калорийность добирают углеводами);
- соли — до 2 г/сут.
Последствия гломерулонефрита почек
Осложнения гломерулонефрита достаточно серьезны:
- Почечная колика при закупорке просвета мочеточником кровяным сгустком.
- Развитие острой формы почечной недостаточности (при быстро прогрессирующем гломерулонефрите).
- Хроническая недостаточность почечных функций.
- Уремическая кома.
- Инфаркт, сердечная недостаточность.
- Энцефалопатия/приступы эклампсии вследствие почечной гипертензии и геморрагический инсульт.
Профилактика
Рекомендации при гломерулонефрите (исключение осложнений и предотвращение обострений) включают:
- Полноценное лечение стрептококковых инфекций, санация хронических очагов.
- Исключение переедания и последующего набора лишних килограммов.
- Контроль сахара в крови.
- Двигательная активность.
- Ограничение соли (одна только эта рекомендация способна исключить появление отеков).
- Отказ от курения/алкоголя/наркотиков.
Гломерулонефрит — опаснейшее заболевание, сравнимое с бомбой замедленного действия. Его лечение занимает месяцы (при острой форме) и годы (при хронической). Поэтому болезнь почек легче предупредить, нежели лечить и бороться с инвалидностью.
- Администратор
- Распечатать
Источник: https://medknsltant.com/glomerulonefrit-diagnostika-simptomy-lechenie/
Симптомы и лечение гломерулонефрита у взрослых
Гламированный нефрит почек, или гломерулонефрит, – это урологическая болезнь иммуновоспалительного характера, которая вызвана поражением почечных клубочков (гломерул).
Одутловатость лица, кровянистые примеси в моче, гипертония и жажда – характерные симптомы гломерулонефрита.
Патология диагностируется на основании результатов УЗ-допплерографии сосудов, клинического анализа мочи, крови, УЗИ почек.
Аутоиммунное заболевание почек
Гломерулонефрит – болезнь почек иммуновоспалительного происхождения, при которой поражаются клубки из капилляров внутри нефронов. С током крови в органы проникают иммунные комплексы, разрушающие сеть мелких сосудов. Гломерулонефрит возникает самостоятельно или на фоне других болезней:
- системной красной волчанки;
- пневмококковой пневмонии;
- ветряной оспы;
- инфекционного мононуклеоза и т.д.
Ключевая причина воспаления почек – избыточная иммунная реакция организма на инфекцию. Также диагностируется аутоиммунная форма патологии, которая вызвана атакой собственных антител на клетки почек.
Классификация гломерулонефритов
В нефрологии существует несколько рабочих классификаций гломерулонефрита.
По механизму зарождения
Выделяют два типа заболевания:
- первичный – воспаление, вызванное изменением структуры почек, аномальным строением почечных клубочков;
- вторичный – поражение гломерул на фоне длительно протекающих инфекционных болезней.
В 65% случаев вторичные гломерулонефриты провоцируются бактериальной инфекцией, онкологическими болезнями.
Острая и хроническая формы
В зависимости от интенсивности воспаления клубочков почек, выделяют следующие формы гломерулонефрита:
- Острая – первичное воспаление почек, которое проявляется яркой симптоматикой. При своевременном лечении острая форма заболевания заканчивается полным выздоровлением.
- Хроническая – вялотекущее воспаление, которое возникает в качестве осложнения при неадекватном лечении острого гломерулонефрита.
- Подострая – быстро прогрессирующее воспаление гломерул, которое трудно поддается лечению. Нередко осложняется недостаточностью почек или острой интоксикацией из-за задержки азотистых веществ (уремия).
Вялотекущий гломерулонефрит проходит две стадии:
- Стадия компенсации. Почки на 70-80% справляются со своими функциями, поэтому больные чувствуют себя удовлетворительно.
- Стадия декомпенсации. Из-за сильного воспаления гломерул работа почек нарушается. В крови накапливаются креатинин, карбамид. Состояние больных сильно ухудшается в результате отравления токсинами.
По синдромам
Симптоматическая картина состоит из нефротического, болевого, мочевого синдромов. По варианту течения различают следующие виды гломерулонефрита:
- гематурический – на первый план выходят изменения физических характеристик мочи, в которой обнаруживаются белки и примеси крови;
- гипертонический – гипертония выражена сильнее, чем симптомы интоксикации и нарушение мочеиспускания;
- нефротический – больше всего пациентов беспокоят отеки конечностей и одутловатость лица;
- смешанный – ведущие симптомы нефротического и гипертонического гломерулонефритов сочетаются, это очень опасное состояние;
- латентный – внешние признаки воспаления не возникают или слабо выражены.
Гломерулонефрит – урологическая болезнь, которая требует своевременной терапии. При устранении воспаления до его перехода в хроническую форму возможно полное выздоровление.
Признаки гломерулонефрита
Характер воспаления почек зависит от локализации очагов поражения. У 93% больных гломерулонефрит проявляется спустя 25-60 дней после заражения бактериальной инфекцией.
При классическом течении болезни возникают три ключевых признака – отек конечностей, уменьшение объема урины и примеси крови в моче.
Первые проявления болезни почек:
- припухлость век;
- отек стоп;
- головные боли;
- сильная жажда;
- одышка;
- слабость;
- повышение давления.
Основные синдромы при гломерулонефрите:
- Мочевой. Нарушается мочеиспускание, уменьшается частота диуреза. Через 3-5 суток объем выделяемой урины резко увеличивается. Кровь в моче, или гематурия, – основной признак гломерулонефрита любой формы.
- Гипертонический. Из-за увеличения количества жидкости в крови возникают симптомы гипертонии. Больные жалуются на головокружение, головные боли, ощущение тяжести тела.
- Нефротический. В период обострения гломерулонефрита работоспособность почек сильно снижается. В результате осмотическое давление крови падает, поэтому плазма просачивается в ткани. Нефротический синдром проявляется отеком конечностей, одутловатостью лица.
- Болевой. На иммуновоспалительные реакции в почках указывают боль в нижней части спины. Иногда она распространяется на промежность, внутреннюю поверхность бедер, мошонку. Болевой синдром усиливается при избыточной физической нагрузке.
На гломерулонефрит у женщин указывает гематурия, бледность кожи, прибавка в весе, гипертония, интоксикация. Для вялотекущей формы болезни характерно циклическое течение. Вероятность обострений возрастает в весенне-осенний периоды.
Как ставят диагноз
Гломерулонефрит определяется нефрологом или урологом. Диагноз ставят на основании таких типов обследования:
- иммунный анализ плазмы крови;
- биохимический и общий анализ мочи;
- УЗИ почек;
- радиоизотопное исследование системы кровообращения.
Если нарушения в работе иммунной системы были вызваны хронической инфекцией, потребуется дополнительная консультация инфекциониста.
Чтобы уточнить форму болезни, проводят биопсию почек. По результатам диагностики гломерулонефрит отличают от патологий со схожими симптомами.
Как лечить клубочковый нефрит
Лечение гламированного нефрита почек проводят в стационаре. Схема терапии зависит от:
- причины воспаления гломерул;
- выраженности клинической картины;
- сопутствующих осложнений.
Чтобы уменьшить нагрузку на почки и снять симптомы интоксикации, прибегают к физиотерапевтическим процедурам и диете.
Препараты
Медикаментозное лечение проводится лекарствами нескольких групп:
- пенициллиновые и макролидные антибиотики (Оксациллин, Эритромицин, Ампициллин) – уничтожают патогенные бактерии, которые провоцируют сбои в работе иммунной системы;
- гормональные средства (Преднизолон, Нутропин) – купируют воспаление в почках, облегчая отток мочи в мочеточник;
- антигистаминные средства (Астемизол, Эбастин) – устраняют отечность и аллергические реакции, вызванные отравлением азотистыми веществами;
- антикоагулянты (Гепарин, Варфарин) – уменьшают вязкость крови, улучшая ее микроциркуляцию в почках.
Антибиотики при гломерулонефрите назначает только врач с учетом данных биохимического анализа крови, так как эти препараты сильно нагружают почки. При выраженных болях дополнительно используются ненаркотические анальгетики (Ибупрофен).
Диета
Обострение гломерулонефрита требует соблюдения диетотерапии. Чтобы уменьшить нагрузку на почки, придерживаются стола №7. В первую неделю из рациона исключают соль и ограничивают потребление белковых продуктов. После улучшения самочувствия рекомендуется придерживаться таких правил:
- едят небольшими порциями 4-5 раз в сутки;
- перед употреблением овощи готовят на пару или варят;
- исключают жареные и жирные блюда;
- отказываются от алкоголя, кофе и крепкого чая;
- в день употребляют до 3 г соли.
На время лечения основу питания должны составлять овощные супы и пюре, диетическое мясо, бахчевые культуры, свежие фрукты и морсы.
Питьевой режим
Гломерулонефрит почек сопровождается сильной интоксикацией организма. Чтобы ускорить выведение азотистых веществ из крови, употребляют до 2 л жидкости в сутки. Отдают предпочтение:
- почечному чаю;
- клюквенному морсу;
- столово-лечебной воде;
- зеленому чаю;
- фруктовому компоту.
В зависимости от степени отека конечностей, количество потребляемой жидкости регулируют.
Санаторно-курортное лечение
Посещение лечебно-профилактических учреждений рекомендовано при стихании симптомов гломерулонефрита. Чтобы восстановить работу почек и других органов мочевыделительной системы, пациентам назначают:
- водолечение;
- лазеротерапию;
- воздушные ванны;
- лечебную физкультуру;
- припарки;
- грязелечение.
Больным с вялотекущим воспалением почек показаны приморские курорты. Соленый воздух и солнечные ванны стимулируют работу иммунной системы.
Народные методы
Для борьбы с отеками и гипертонией используют следующие рецепты народных средств:
- Настой. Смешивают по 1 ч. л. хвостиков черешни и кукурузных рылец. Запаривают ½ л кипятка. Через 4 часа настой процеживают и употребляют по 150 мл четыре раза в сутки.
- Травяной сбор. В равных количествах смешивают листья земляники, березы и льняные семена. 4-5 ст. л. смеси проваривают на маленьком огне в 1.5 л воды. Профильтрованный отвар принимают по 100 мл до еды три раза в сутки.
Нежелательно использовать средства альтернативной медицины при повышенной чувствительности к лекарственным травам.
Осложнения гломерулонефрита
Острый диффузный гломерулонефрит может приводить к жизнеугрожающим осложнениям:
- внутримозговое кровоизлияние;
- скопление жидкости в легких;
- недостаточность почек;
- гипертензивная энцефалопатия.
Гиповитаминозы, железодефицитная анемия повышают вероятность перехода болезни в вялотекущую форму. Если работоспособность почек снижается на 60-70%, возникают симптомы уремии – интоксикации продуктами метаболизма, которые перестали выводиться с мочой.
Прогноз лечения
Острый гломерулонефрит в 90% случаев вылечивается полностью. Но если воспаление вызывается аутоиммунными сбоями или переходит в хроническую форму, прогноз ухудшается. В таком случае удается добиться ремиссии, но при воздействии негативных факторов болезнь снова обостряется.
Смертельный исход возможен только при запоздалом лечении и серьезных осложнениях – недостаточности почек. Но в большинстве случаев гломерулонефрит поддается терапии кортикостероидами, антибиотиками, цитостатиками.