Гломерулонефрит хронический у взрослых
Содержание
Проявление симптомов при хроническом гломерулонефрите: способы диагностики и лечение
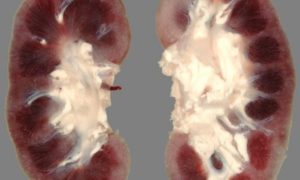
Хронический гломерулонефрит является одной из причин развития почечной недостаточности.
Прогрессирующее снижение функциональных возможностей почек снижает качество жизни и приводит к инвалидности.
Болезнь представляет собой длительное воспаление (не менее одного года) в клубочковом аппарате по последующим скл
еротическим и деструктивным процессом, в результате которого формируется хроническая почечная недостаточность.
Статистика и код по МКБ-10
Заболевание распространено среди мужского и женского населения в равном количестве. Диагностируется у людей разного возраста, пик приходится на двадцать-сорок лет. Код по международному классификатору болезней 10 пересмотра, является N00-08.
Причины возникновения
Выделяют первичный и вторичный хронический гломерулонефрит. Вторичный развивается вследствие невылеченного острого воспаления клубочкового аппарата почек.
Начальный период первично-хронического гломерулонефрита протекает латентно. Ведущая роль в развитии патологии принадлежит стрептококку.
Также спровоцировать заболевание могут вирусы и очаги хронической инфекции (фарингит, тонзиллит, гайморит, холецистит, кариес, пародонтит, аднексит).
Неинфекционные факторы:
- аллергические реакции;
- злоупотребление алкоголем;
- лекарственная интоксикация;
- соматические заболевания (аутоиммунные).
В результате действия вышеперечисленных факторов иммунная система вырабатывает антитела.
Антитела при взаимодействии с антигенами образуют циркулирующие иммунные комплексы (ЦИК), которые затем осаждаются на клубочках почек и нарушают микроциркуляцию.
На фоне нарушенной микроциркуляции возникает реактивное воспаление и дистрофические процессы. При постепенном прогрессировании патологии орган уплотняется и уменьшается в размерах.Микроскопическое исследование выявляет исчезновение четких различий между корковым и мозговым веществом, наличие мелкозернистой поверхности почек, точечные кровоизлияния в систему канальцев.
Классификация заболевания
В зависимости от клинической картины существуют следующие формы заболевания:
- нефротическая;
- гипертоническая;
- смешанная;
- латентная;
- гематурическая.
Проявление клинической картины
Жалобы, данные объективного осмотра и лабораторно-инструментального исследования зависят от клинической формы. Симптомы также напрямую зависит от того, какая фаза хронического гломерулонефрита присуща пациенту.
Особенности нефротической формы
Характерными признаками является наличие:
- массивной протеинурии;
- отеков;
- гипопротеинемии и диспротеинемии.
Массивная протеинурия (три и более г/сут) приводит к снижению количества общего белка (за счет фракции альбуминов). Роль альбуминов заключается в поддержании онкотического давления плазмы.
Следовательно, при снижении их концентрации уменьшается и онкотическое давление, жидкая часть крови из сосудов переходит в ткани (формируются отеки).
Объем циркулирующей крови и скорость клубочковой фильтрации снижены. Кожа пациентов становится бледной и холодной в связи с недостаточным притоком крови. Отеки носят распространенный характер.
Гипертоническое явление
Ведущим симптомом является повышение артериального давления. В почках находятся структуры ренин-ангиотензин-альдостероновой системы. Функция данной системы состоят в регуляции АД, а именно в его повышении.
При наличии патологии в почках, концентрация ренина увеличивается, что приводит к развитию артериальной гипертензии (АГ).
При АГ возрастает нагрузка на сердце, левый желудочек постепенно увеличивается в размерах. На офтальмоскопии обнаруживается отек зрительного нерва, что может привести к снижению зрения.
Гипертензия протекает относительно доброкачественно.
Смешанная форма
Для начала заболевания характерен нефротический синдром, гематурия (присутствие крови в моче), затем формируются гипоонкотические отеки, возрастают цифры артериального давления. Смешанный вариант хронического гломерулонефрита является неблагоприятным, так как быстро нарастает почечная недостаточность.
Латентное прявление
Пациент не предъявляет никаких жалоб. В общем анализе мочи обнаруживается слабовыраженный мочевой синдром. Болезнь может протекать латентно длительное время до развития признаков недостаточной функции почек.
Гематурическая фаза
Основной симптом – присутствие крови в моче. Иногда встречается протеинурия (присутствие в моче белка в малых количествах), анемия.
В почках вырабатывается эритропоэтин, который стимулирует образование клеток крови.
При снижении функции почек, количество эритропоэтина снижается, что ведет к уменьшению выработки эритроцитов.
При проявлении данной формы заболевания, нужно срочно обратится к врачу, и пройти все диагностические меры.
Стадии течения
Выделяют две стадии хронического гломерулонефрита:
- Компенсации. Характеризуется достаточной азотовыделительной функцией почек (показатели мочевины и креатинина в пределах нормы).
- Декомпенсации. В результате формируется почечная недостаточность, степень которой определяется уровнями креатинина и мочевины.
Диагностические меры
При первых симптомах нужно обратится к врачу урологу или нефрологу для консультации, и дальнейшего лечения.
Диагноз выставляется на основании анализа симптомов пациента, осмотра, лабораторно-инструментальных данных.
Пациента может беспокоить:
- головокружение, мелькание «мушек» перед глазами, шум в ушах (признаки артериальной гипертензии);
- примесь крови в моче (гематурия);
- распространённые отеки (снижение онкотического давления плазмы), одышка (скопление жидкости в полости плевры), увеличение живота в объеме (скопление жидкости в брюшной полости);
- боли в области поясницы.
Объективный осмотр
Кожа пациента бледная и холодная на ощупь в связи с развитием анемии, снижения объема циркулирующей крови. Отеки носят диффузный характер. Наблюдается увеличение печени в размерах.
Артериальное давление повышено при наличии гипертонической или смешанной форме болезни.
Лабораторное исследование
Проводятся следующие исследования:
В общем анализе крови отмечается снижение количества эритроцитов и гемоглобина (в связи со снижением выработки эритропоэтина), увеличение гематокрита.
При проведении общего анализа мочи наблюдаются следующее:
- изменение удельного веса (норма 1010-1025);
- эритроциты (в норме не обнаруживаются);
- повышение белка (в норме белок присутствует в незначительном количестве);
- цилиндры (гиалиновые, зернистые).
В биохимическом исследовании крови:
- уменьшение количества общего белка за счет фракции альбуминов;
- повышение уровня мочевины и креатинина (свидетельствует о наличии почечной недостаточности);
- повышение содержания АСЛ-О (перенесенная стрептококковая инфекция).
Проба Реберга
Проводится с целью определения функции почек (скорости фильтрации). При почечной недостаточности скорость клубочковой фильтрации снижается.
В анализе мочи по Зимницкому исследуется суточная моча. Определяется колебание удельного веса, количество выделенной мочи.
Анализ по Нечипоренко отражает клеточный состав мочи (при гломерулонефрите обнаруживаются эритроциты).
Инструментальная диагностика
На УЗИ обнаруживается уменьшение размеров почек. Для исследования паренхимы назначается экскреторная урография, пиелография, нефросцинтиграфия.
Достоверно поставить диагноз можно с помощью гистологического метода исследования – биопсии почки.
Биопсия почки предоставляет возможность установить гистологический вариант гломерулонефрита, сделать прогноз заболевания.
Способы терапии
Тактика лечения зависит от клинической формы, течения и осложнений хронического гломерулонефрита.
Пациентам необходимо исключить вредные привычки, избегать переохлаждения и эмоциональных стрессов.
Хронические очаги инфекции (кариес, тонзиллит, фарингит и т.д.) должны быть санированы.Соблюдение диеты помогает снизить нагрузку на почки. Следует следить за количеством употребляемого белка и жидкости, а также ограничить следующие продукты:
- поваренная соль;
- алкоголь;
- специи.
Традиционные методы
Так как ведущую роль в патогенезе играет образование иммунных комплексов, проводится активная иммуносупрессия (подавление иммунитета). Для этого применяются глюкокортикостероиды и цитостатики. Препараты имеют серьезные побочные эффекты, поэтому их прием осуществляется только под контролем врача.
Для снижения болевого синдрома назначаются нестероидные противовоспалительные средства (НПВС). Применять их следует с осторожностью, так как они способны вызвать гастропатии (гастрит, язвенную болезнь).
Назначение антикоагулянтов (низкомолекулярного гепарина) и антиагрегантов (дипиридамола) помогают улучшить микроциркуляцию, снижают риск тромбообразования.
При наличии отеков назначаются диуретики (фуросемид, гидрохлортиазид), артериальной гипертензии – гипотензивные препараты (рамиприл, лизиноприл, лозартан и т.д.).
Лечение на разных стадиях
Лечение обострения проводится в стационаре, назначаются препараты для иммуносупрессии, антикоагулянты.
В стадию ремиссии делается упор на профилактику обострений заболевания. Пациенты должны соблюдать диету, избегать стрессов и переохлаждения, при необходимости принимать поддерживающую дозу глюкокортикостероидов.
Санаторно-курортное лечение благоприятно влияет на течение хронического гломерулонефрита.
При наличии почечной недостаточности врач при необходимости выставляет показания для гемодиализа и пересадки почки.Гемодиализ представляет собой процедуру внепочечного очищения крови (удаляются продукты метаболизма, токсины, избыток воды).
Народная медицина
Народную медицину применяют для облегчения симптомов хронического гломерулонефрита. Лекарственные травы используют в виде отвара или настойки.
Отвар боярышника снижает артериальное давление, производит мочегонный эффект.
Готовится из расчета одна столовая ложка настойки на 300 мл кипятка. Принимать нужно по трети стакана перед приемом пищи.
Отвар коры дуба обладает противовоспалительным действием, рекомендовано принимать по полстакана перед едой.
Почечный чай
Для приготовления берется по одной чайной ложке смородины черной, аптечной ромашки и буквицы. Затем травы нужно измельчить и залить кипятком (один стакан). Настаивать отвар в течение получаса. Режим приема: четверть стакана четыре раза в день.
Возможные осложнения
Быстропрогрессирующий гломерулонефрит осложняется отслойкой сетчатки (потеря зрения), мозговой апоплексией (инсульт), уремическим перикардитом (асептическое воспаление перикарда).
Нефротическая форма заболевания наиболее часто осложняется нефротическими кризами с развитием симптомов, характерных для перитонита (воспаления брюшины) – повышение температуры тела, рожистоподобные эритемы, резкое снижение артериального давления, тромбоз почечных вен.
Осложнениями лекарственной терапии (прием глюкокортикострероидов, иммунодепрессантов, антибиотиков) являются частые урогенитальные инфекции. Это связано с подавлением иммунитета.
Предупреждение болезни
Чтобы предотвратить хронический гломерулонефрит нужно:
- своевременно санировать очаги хронической инфекции (кариес, тонзиллит, фарингит, бронхит и т.д.);
- ежегодно проходить медицинские осмотры;
- избегать переохлаждения, стрессов;
- правильно питаться;
- отказаться от вредных привычек;
- при первых признаках острого гломерулонефрита (кровь в моче, боль в поясничной области) срочно обращаться к врачу и осуществлять лечение только под его контролем.
Заключение
Хронический гломерулонефрит – распространенное заболевание среди людей всех возрастов, которое привод к ухудшению качества жизни, почечной недостаточности. Своевременное и адекватно подобранное лечение поможет остановить прогрессирование болезни и предотвратить осложнения.
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/pochki/glomerulonefrit/xronicheskiy.html
Гломерулонефрит симптомы и лечение
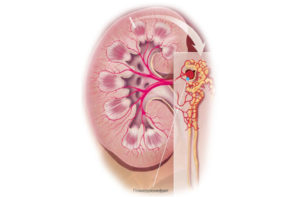
Лишь опытные нефрологи и урологи хорошо знают гломерулонефрита симптомы и лечение и понимают опасность для человека данной почечной патологии. Это заболевание без соответствующей терапии приводит к осложнениям. Наибольшую опасность представляет развитие почечной недостаточности. В этом случае больные нуждаются в постоянном гемодиализе (очищении крови с помощью специального аппарата).
Развитие гломерулонефрита у взрослых
Почки – жизненно важный парный орган. Они выполняют очень ценную функцию – очищают кровь от различных продуктов обмена и токсичных соединений.
Гломерулонефрит не нужно путать с пиелонефритом.
Рассматриваемая болезнь имеет следующие отличительные признаки:
- характеризуется поражением клубочков и канальцев;
- имеет иммуновоспалительное происхождение;
- неуклонно прогрессирует;
- приводит к развитию вторичной артериальной гипертензии;
- поражает преимущественно молодых людей;
- не лечится одними антибиотиками;
- протекает в острой и хронической формах.
При гломерулонефрите причины включают инфекционную патологию (ангину, сепсис, скарлатину, мононуклеоз), системные болезни (волчанку, васкулит), отравления. Данная болезнь почек часто развивается у маленьких детей. Острый гломерулонефрит гораздо чаще выявляется у мужчин.
Общие клинические проявления
В зависимости от симптомов известно несколько форм этой патологии почек:
- нефротическая;
- гипертоническая;
- гематурическая;
- латентная;
- смешанная.
Острый гломерулонефрит в большинстве случаев развивается после инфекционной патологии. Инкубационный период составляет 6–12 дней. Острый гломерулонефрит проявляется следующими симптомами:
- отеками;
- снижением диуреза, сменяющимся его увеличением;
- повышением артериального давления;
- примесью крови в моче;
- слабостью;
- тошнотой;
- болью в поясничной области;
- ознобом;
- отсутствием аппетита;
- лихорадкой.
Эти же проявления наблюдаются при обострении хронической формы болезни. К клиническим синдромам гломерулонефрита относятся гипертонический, нефротический и нефритический.
Очень часто острая форма заболевания протекает со стертой симптоматикой, плавно переходя в хроническую.
При данной почечной патологии ухудшается общее состояние человека. Возможно появление слабости, недомогания и снижение трудоспособности.
Развитие нефротического синдрома
Если имеется гломерулонефрит у взрослых, симптомы включают отеки. Это основное проявление нефротического синдрома. Последний также включает повышение уровня белка в моче и снижение его в крови.
Наличие данного синдрома указывает на поражение клубочков почек. Они отвечают за фильтрацию плазмы крови. При гломерулонефрите их функция нарушается. Белки проникают через барьер и выходят с мочой.
Потеря протеинов приводит к изменению онкотического давления. Это становится причиной повышения проницаемости кровеносных сосудов и отеков. Последние могут быть генерализованными. В тяжелых случаях развивается анасарка.
Первичный нефротический синдром чаще всего развивается на фоне очагового склеротического гломерулонефрита.
Отеки при этом заболевании имеют следующие особенности:
- изначально появляются на лице вокруг глаз;
- распространяются вниз на туловище;
- локализуются на конечностях;
- подвижные;
- сочетаются с дизурией и болью в пояснице;
- быстро появляются и исчезают;
- теплые на ощупь.
Нередко изменяется цвет кожи. Она бледнеет. В большинстве случаев отеки локализуются на верхней половине тела. Дифференциальная диагностика проводится с заболеваниями сердца.
При них отеки неподвижные, холодные и появляются преимущественно на конечностях.
Другие симптомы воспаления почек с нефротическим синдромом включают бледность и сухость кожи, слабость, головокружение, одышку, тахикардию, диспепсию и дизурию.
Наличие гематурии у больного
При гломерулонефрите практически всегда выявляется гематурия. Это признак, который входит в понятие нефритического синдрома. Гематурия – состояние, при котором в моче выявляется кровь. В норме у мужчин эритроцитов в урине быть не должно. У женщин могут выявляться единичные красные клетки крови в поле зрения в ходе микроскопического исследования.
Гломерулонефрит почек чаще всего проявляется макрогематурией. При ней кровь определяется визуально. Моча приобретает розовый или коричневый оттенок.
Данное состояние свидетельствует о запущенном заболевании и развитии почечной недостаточности.
У здорового человека эритроциты не проходят через почечный фильтр. Они возвращаются в кровяное русло. Нарушение функции почек приводит к тому, что организм теряет клетки крови. Это может привести к анемии.Нередко моча при хроническом гломерулонефрите становится похожей на мясные помои. Она ярко-красного цвета. Гематурическая форма данной патологии встречается редко. Она диагностируется у 5 % больных.
В процессе выведения эритроциты изменяются. В ходе анализа они выглядят иначе. Такие эритроциты называются выщелоченными.
Это основное отличие от мочекаменной болезни, при которой тоже развивается гематурия.
Гипертонический синдром на фоне гломерулонефрита
При поражении почек часто развивается гипертонический синдром. Он характеризуется повышением артериального давления. Оно трудно поддается коррекции при помощи лекарственных препаратов. Давление у таких больных превышает 140/90 мм рт. ст. В основе развития этого синдрома наибольшую роль играют следующие нарушения:
- активация ренин-ангиотензиновой системы;
- задержка воды;
- увеличение ОЦК (объема циркулирующей крови);
- нарушение продукции простагландинов A и E;
- задержка натрия.
Немаловажное значение имеет такой фактор, как снижение кровоснабжения почек. Гипертоническая форма гломерулонефрита встречается очень часто. На нее приходится до 20 % всех случаев этой патологии. Давление повышено постоянно. Возможны следующие симптомы:
- головокружение;
- тошнота;
- головная боль;
- снижение памяти;
- шум в голове и ушах;
- слабость;
- нарушение чувствительности;
- появление мушек перед глазами.
Гипертензия выражена умеренно. Систолическое давление редко когда превышает 160 мм рт. ст. При отсутствии лечения прогноз неблагоприятный. Высокое АД нередко сочетается со снижением частоты сердцебиения.
Признаки осложненного гломерулонефрита
Необходимо знать не только причины гломерулонефрита, но и возможные последствия. Наиболее часто наблюдаются следующие осложнения:
- асцит;
- анасарка;
- почечная недостаточность;
- недостаточность левого желудочка;
- гидроперикард;
- гидроторакс;
- отек головного мозга;
- энцефалопатия;
- уремия;
- плеврит.
Исходом хронической формы болезни является почечная недостаточность. При ней наблюдаются макрогематурия и увеличение концентрации в крови мочевины и креатинина. Острый гломерулонефрит часто приводит к поражению головного мозга.
Развивается отек. Он проявляется головной болью, снижением остроты зрения, тошнотой, рвотой и возбуждением больного.
Гипертоническая форма гломерулонефрита может стать причиной поражения глаз (нейроретинита), сердечной астмы и гипертрофии левого желудочка.
В случае развития нефротического синдрома нередко наблюдается накопление жидкости в полостях. Развиваются гидроперикард, гидроторакс и асцит. В первом случае транссудат накапливается в околосердечной сумке.
При гидротораксе жидкость скапливается в плевральной полости. Он проявляется тяжестью в грудной клетке, увеличением частоты дыхания, нехваткой воздуха. Нередко больные принимают вынужденное положение тела.
Лечебная тактика при поражении почек
Нужно знать не только симптомы гломерулонефрита, но и методы лечения заболевания. При наличии гломерулонефрита что это такое – важно понимать больному, чтобы предотвратить прогрессирование заболевания.
Терапия проводится после постановки точного диагноза и исключения другой патологии (пиелонефрита, туберкулеза почек, амилоидоза, гидронефроза).
Требуется проведение общих клинических анализов крови и мочи, УЗИ, томографии, биопсии, биохимического исследования и иммунологического анализа.
Чтобы вылечить острый гломерулонефрит, требуется госпитализация. Терапия предполагает:
- соблюдение постельного режима;
- применение кортикостероидов;
- использование гипотензивных лекарств;
- применение диуретиков;
- ограничение потребления жидкости и соли.
В случае развития острой почечной недостаточности может понадобиться гемодиализ. Часто назначаются антикоагулянты. При наличии инфекции проводится антибиотикотерапия. Если выявлен хронический гломерулонефрит, лечение предполагает постельный режим, соблюдение диеты № 7, прием антикоагулянтов, антиагрегантов, иммунодепрессантов и стероидов.
Из диуретиков предпочтение отдается Гипотиазиду и Фуросемиду. При наличии артериальной гипертензии в схему лечения включают ингибиторы АПФ. Важное место в лечении занимает ликвидация очагов хронической инфекции. Лечение гломерулонефрита может проводиться на протяжении 1–2 месяцев.
В случае развития асцита и неэффективности консервативной терапии может понадобиться парацентез. Он предполагает проведение пункции и отсасывание скопившейся жидкости.
Если у человека развилась острая недостаточность левого желудочка, то требуется оказание неотложной помощи.Больному приподнимают голову. При необходимости проводится искусственная вентиляция легких. Назначаются мочегонные. По показаниям применяются сердечные гликозиды.
Питание больных с гломерулонефритом
Лечение предполагает соблюдение диеты. При почечной патологии назначается стол № 7. Лечебное питание показано с первых дней развития болезни. Диета № 7 преследует следующие задачи:
- устранение отеков;
- снижение давления;
- улучшение выведения продуктов обмена веществ.
Правильное питание позволяет вылечивать больных с гломерулонефритом. Важно уменьшить потребление белка и соли. Следует ограничить употребление специй, острых и жирных блюд, мяса, рыбы, кондитерских изделий, солений, наваристых бульонов, круп, кофе, газированной воды. Различают диету № 7a и 7b.
В последнем случае увеличивается количество потребляемых белков. Питание должно быть 5–6 раз в день. Еду нужно запекать или готовить на пару. Питьевой режим во многом зависит от диуреза. В рацион рекомендуется включать овощи, фрукты, кисломолочные продукты, бруснику, клюкву, морсы, рисовую кашу, нежирный суп, постное мясо.
Диета может изменяться в зависимости от состояния больного, объема выделяемой мочи и результатов лабораторных исследований. Постепенно людей переводят на более щадящее питание. Таким образом, лечение данного почечного заболевания должно быть комплексным.
Хронический гломерулонефрит плохо поддается терапии.
Если не обращаться к врачу при первых жалобах, имеется вероятность развития почечной недостаточности и других опасных осложнений.
Источник: https://vpochke.ru/nefrit/glomerulonefrit-simptomy-i-lechenie.html
Причины, симптомы и лечение гломерулонефрита
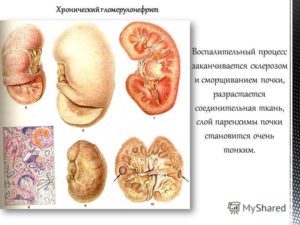
От здоровья почек зависит хорошее самочувствие человека. Что такое гломерулонефрит? Каковы симптомы и лечение данного заболевания? Как распознать первые признаки патологии? Каковы причины возникновения болезни? Из этой статьи вы узнаете все о гломерулонефрите.
Что за болезнь
Гломерулонефрит – иммуновоспалительное заболевание почек, при котором поражаются клубочки органа и затрагиваются мелкие сосуды. По механизму развития болезнь относят к инфекционно-аллергическим патологиям.
Реже встречается аутоиммунный гломерулонефрит, при котором причиной заболевания оказывается действие собственных антител к органу.
Эта болезнь может возникать самостоятельно. Известны случаи, когда гломерулонефрит развивался на почве других воспалительных заболеваний.
У мужчин гломерулонефрит развивается чаще, чем у женщин. У детей диагностируется довольно часто. У взрослых людей патология обнаруживается, как правило, до 40 лет. Болезнь настолько распространена, что по частоте постановки такого диагноза уступает только инфекционным патологиям мочевыводящих путей.
Гломерулонефрит сопровождается нарушениями в процессах образования мочи и в очищении организма. Толчком к началу патологического процесса может стать перенесенная инфекция.
Разные формы болезни
Гломерулонефрит может протекать как в острой, так и в хронической форме. Острый гломерулонефрит хорошо поддается излечению. Если же патология переходит в хроническую форму течения, у большинства пациентов возникает почечная недостаточность. Это наиболее неприятное осложнение гломерулонефрита.
Существуют разные мнения относительно того, сколько живут с гломерулонефритом. Однако прогноз может отличаться, в зависимости от того какими методами лечения пользуется пациент, насколько тщательно он следит за своим образом жизни и на какой стадии заболевания он обнаружил проблему.
Классификация включает несколько клинических разновидностей гломерулонефрита:
- нефротический;
- гипертонический;
- смешанный;
- латентный.
Нефротический гломерулонефрит — гематурическая форма заболевания. Сопровождается устойчивой гематурией (наличие крови в моче). На теле могу образовываться объемные отеки. Наиболее опасные последствия – отек мозга и отек сетчатки глаза. В лучшем случае это приводит к инвалидности, но возможен и летальный исход.
При гипертонической форме отмечается устойчивое повышение артериального давления. Состав мочи практически не изменен.
Для смешанной формы характерно наличие симптомов сразу нескольких форм. Например, может наблюдаться кровь в моче и гипертензия.При латентной форме патологии у пациентов отмечаются только слабые изменения в выделении мочи. Это наиболее часто встречаемая форма хронического гломерулонефрита.
Причины возникновения патологии
Чтобы как можно быстрее вылечить заболевание, необходимо устранить причины. Выделяют три основных фактора:
- инфекции;
- интоксикация;
- переохлаждение.
Чем больше факторов риска, тем больше вероятности заболеть.
Диагностировать гломерулонефрит возможно вскоре после заражения такими инфекциями:
- бета гемолитический стрептококк группы А;
- стафилококк;
- пневмококк;
- токсоплазма;
- менингококк.
Примечание! Симптоматика гломерулонефрита развивается через 3 недели после первичного заражения инфекцией.
К токсическому поражению организма могут привести укусы насекомых, работа на вредном производстве, алкогольная передозировка. Иногда организм может отрицательно отреагировать на введение сыворотки для вакцинации и некоторых лекарственных препаратов.
Если ребенок или взрослый переохладился, сосуды, питающие почку, сузились. Это привело к ухудшению кровоснабжения и, как результат, поспособствовало развитию гломерулонефрита.
Симптоматика гломерулонефрита
Определить гломерулонефрит можно по группе признаков. Симптоматика напрямую зависит от формы патологии.
Особенности острой формы
Для острой формы гломерулонефрита характерны такие симптомы:
- отеки, особенно на лице в утренние часы (видно на фото);
- олигурия (малый объем выделяемой мочи);
- повышенное артериальное давление;
- гематурия;
- боль в пояснице по бокам.
Важно! Если какие-либо симптомы возникли у ребенка вскоре после перенесения скарлатины или ангины, необходима неотложная консультация у врача.
Подострый гломерулонефрит считается наиболее сложной формой заболевания. Чаще ставят такой диагноз взрослым. Симптоматика скудная, но изменения можно увидеть в общем анализе мочи. Проявляется не только отеками и повышением давления, но и незначительным подъемом температуры тела.
Субфебрилитет держится несколько недель. Если первая помощь не оказана, никакие лекарства уже не помогут и пациенту проводят пересадку почки.
Особенности хронической формы
Хронический диффузный гломерулонефрит развивается медленно. Длительное время симптомы отсутствуют. Из-за этого осложняется диагностика, и начать лечить болезнь удается только на последних стадиях. Чаще всего патологический процесс запускается после перенесенной острой инфекции.
На фоне хронического гломерулонефрита развивается хроническая почечная недостаточность. В таком случае лечение в домашних условиях невозможно. Если не снять обострение, наступает гибель пациента.
Одно из осложнений хронической формы болезни – уремия. При этом состоянии в крови скапливается большое количество мочевины. В итоге развиваются тяжелые поражения внутренних органов, в особенности мозга. Из симптоматики можно выделить:
- судороги;
- снижение четкости зрения;
- запах мочи изо рта;
- сухость во рту;
- вялость и низкая работоспособность.
Если возникли какие-то жалобы, следует обратиться к врачу, так как только специалист сможет выявить болезнь и ее вид на ранних стадиях и подобрать подходящий рецепт.
Диагностика
Чтобы назначить медикаментозные средства, стоит провести такие исследования:
- осмотр глазного дна с целью выявления изменений в строении сосудов сетчатки;
- общий анализ мочи на содержание эритроцитов и уровень креатинина;
- УЗИ почек для определения размеров органа и состояния его поверхности;
- биопсия.
Биопсия почки при гломерулонефрите проводится не всегда, а только при подозрении на опухолевый процесс для определения его доброкачественности.
Лечение
Чтобы избавиться от заболевания, проводить лечение народными средствами не рекомендуется. Какие-то народные способы применимы только после консультации с врачом и только наряду с основной терапией.
Полные клинические рекомендации сможет дать только лечащий врач после обследования. В зависимости от того, что стало причиной патологии и от того, на какой стадии развития находится болезнь, могут быть применены:
- антибиотики («Амоксициллин»);
- глюкокортикоиды (препараты, содержащие кортизон, преднизолон);
- цитостатики («Бусульфан», «Анастрозол»).
Могут быть назначены препараты, оказывающие подавляющее воздействие на иммунитет.
В обязательном порядке пациентам рекомендуется соблюдать диету. Важно уменьшить количество употребляемой соли, воды и белковых продуктов. Питание ни в коем случае не должно включать мясные супы.
При беременности гломерулонефрит способен вызывать осложнения, поэтому лечение может поводиться в условиях стационара. Антибактериальная терапия применяется не всегда. Лечение направлено на устранение симптомов и причин, вызвавших воспалительный процесс.
Профилактика заключается в соблюдении режима сна и отдыха, правильного питания и поддержания водно-солевого баланса в организме.
При возникновении симптомов важно сразу обратиться к врачу. Только так можно предотвратить развитие почечной недостаточности и защитить орган от необратимых повреждений.
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.Вам не трудно, а автору приятно.
Спасибо.
(21 Голосов, в среднем: 5,00 из 5)
Источник: https://facey.ru/zdorove/lechenie/glomerulonefrit.html