Кистозная болезнь почек
Содержание
Кистозные заболевания почек
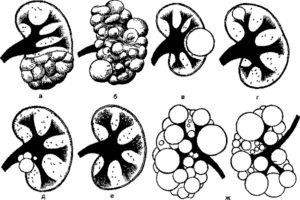
Почечныекисты встречаются часто. Они имеютразличные морфологические виды.Большинство из них —. врожденногохарактера, следовательно, относится каномалиям строения паренхимы почки.Основные виды кистозных заболеванийпочек мы попытались представить вследующей классификации (см.схему).
- Врожденные кисты почек:
- Солитарные кисты:
- Простая серозная киста;
- Пельвикальная лимфатическая киста;
- Мультикистозная почка;
-
Поликистоз почек;
-
Губчатая почка;
- Солитарные кисты:
-
Приобретенные кисты почек:
- Гидрокаликоз;
- Эхинококкоз почки.
ВРОЖДЕННЫЕКИСТЫ ПОЧЕК
Солитарные кисты
Средисолитарных кист почки наибольшеепрактическое значение имеют:
- простая серозная киста;
- пельвикальная лимфатическая киста;
- мультилокулярная киста.
Простая серозная киста
Простаякиста обычно солитарная и односторонняя.Однако редко встречаются множественныекисты этого вида как в одной, так и вобеих почках.
Солитарная почечная кистаобнаруживается нередко случайно приобследовании мочевого тракта или брюшнойполости. Киста может располагаться впочке поверхностно, над фибрознойкапсулой и даже экстраренально.
Онастоль же часто располагается в центрепочечной паренхимы и в процессе своегомедленного роста может раздвигатьчашечки.
Решающеезначение для диагностики солитарнойкисты почки имеют данные рентгенологическогоисследования.Обзорнаярентгенография. Есликиста располагается на поверхностипочки, то можно на обзорной рентгенограммевидеть тень круглого или овальногоочертания с гладкими контурами,непосредственно примыкающую к почке.Если же киста частично окружена почечнойпаренхимой, то можно видеть выпячиваниеконтура почки.
Иногда киста оказываетсяпогруженной в паренхиму, но вблизи кповерхности почки, и тогда выпячиваниеможет быть циркулярным. Если же кистарасполагается глубоко в паренхиме, тов таком случае она может вызвать лишьнезначительное выпячивание контурапочки.
Исходя из сказанного, снимкиследует производить в разных положенияхбольного с тем, чтобы получить проекциюкисты в профиль для оценки степени ееприлегания к почке.
Наконец,если киста располагается полностьювнутри почки, то она может вызвать лишьобщее увеличение размеров последней.
При наличии множественных кист подобныеизменения контуров почки могут бытьобнаружены в разных ее частях.
Есликисты располагаются вплотную одна кдругой, то они могут на снимке выявитьсядольчатостью контура одного из полюсовпочки. При поликистозной почке обычновыявляется большая крупно дольчатаятень.
Солитарнаякиста может полностью исчезнуть приразрыве ее или опорожнении в почечнуюлоханку либо в ретроперитонеальнуюклетчатку.
Стенкакисты может кальцифицироваться. В такихслучаях более или менее плотные тенивидны по периферии кисты, иногда подобнокольцу, окружающему всю кисту, чаще ввиде маленьких дугообразной формыкальцификатов по периферии кисты. Весьмаредко в стенке кисты могут образовыватьсяочаги гетеротопической оссификации.
Вслучае дермоиднойкисты,содержащей зубы, пронизанные кальциевымисолями сальные массы, ее содержимоеможет быть выявлено рентгенографически.Экскреторнаяурография и пиелография.В зависимости от локализации кисты впочке и размеров ее варьирует формалоханки. При большой кисте, расположеннойв средней части почечной паренхимы, наурограмме и ангиограмме видно смещениекраниальной или каудальной чашечки ипочечной артерии (рис.210).
Рис.210. Ретроградная пиелограмма. Мужчина47 лет Солитарная киста почки
Простаясолитарная киста почти всегда вызываетизменения формы почечной лоханки. Чембольше киста развивается в сторонупериферии почки, тем меньше она деформируетлоханку и иногда вызывает легкоеуплощение и смещение отдельной чашечки.
Простаяпочечная киста и хорошо отграниченнаяопухоль почки такого же размера илокализации могут вызвать однороднуюдеформацию чашечно-лоханочной системы.При таких обстоятельствах невозможнопровести дифференциальный диагноз наоснове данных обзорной рентгенографии,урографии и пиелографии. Однако длядиагностики солитарной кисты имеютзначение следующие признаки:
-
мочеточник и лоханка оказываются смещенными в латеральную или медиальную сторону; киста, исходящая из нижнего полюса почки, обычно смещает мочеточник в медиальную сторону;
-
лоханка оказывается запрокинутой в каудальном направлении и расположенной под углом или перпендикулярно к позвоночнику вследствие смещения увеличенной почки книзу;
-
лоханка и чашечки могут быть деформированы за счет сдавления их кистой в случае локализации ее в области одного из полюсов почки; при локализации кисты в среднем отделе почки чашечки бывают резко раздвинуты (рис. 211, 212).
Рис.211. Левосторонняя ретроградная пиелограмма.Мужчина 49 лет. Пельвикальные прилоханочныекисты. Оперативное удаление кист.Выздоровление.
Рис.212. Схема различных видов гидрокаликозаи пиелогенных кист почки.
I— различные виды гидрокаликоза: 1—гидрокаликс малой чашечки; 2 —гидрокаликс большой чашечки; 3 — диффузныйгидрокаликс. II — различные видыпиелогенных кист: 1 — форникальныйгидрокаликс Moore; 2 — пиелогенная киста,сообщающаяся каналом с малой чашечкой;3 — пиелогенная киста, сообщающаясяканалом с лоханкой; 4 — аномалиячашечно-форникальной зоны, описаннаяDell Adami, Borelli. 1959
Следуетуказать, что не всегда удается обнаружитьприведенные выше рентгенологическиепризнаки, особенно при кистах небольшогоразмера.
Если киста вызывает ампутациючашечек и у больного имеется гематурияили она была ранее, трудно отдифференцироватькисту от опухоли почки. В таких случаяхдиагностика может быть решена наосновании данных почечной ангиографии.
В затруднительных случаях приходитсяприбегать к сравнительной оценкерентгенографического изображенияполостей обеих почек.
Неменее важное значение для диагностикисолитарной кисты почки имеет пневморенили пресакральный пневморетроперитонеум.
На фоне кислорода, введенного в забрюшинноепространство, удается хорошо видетьтень кисты с гладкими округлыми контурами.
Однако нужно иметь в виду, что в случаеналичия интрапаренхиматозной кистыэтот метод, кроме возможного увеличениятени почки, ничего характерного дляраспознавания может не дать.
Необходимоподчеркнуть, что исследования,произведенные только в стандартныхфронтальных проекциях, не могут бытьрасценены как достаточный. Урографическиеи пиелографические методы должны бытьвсегда приспособлены к данным обзорнойрентгенографии.
Если большая частьпочечной паренхимы замещена кистами,урографически это может выявиться вухудшении почечной функции.Приконтрольном обследовании больного синтервалами в несколько лет солитарнаякиста может менять свои размеры(увеличиваться и уменьшаться).
Почечнаяангиография. Наиболееценным методом диагностики кисты почкиявляется почечная ангиография. Прилокализации кисты внутри почкиартериограмма показывает смещение встороны артериальных сосудов и наличиетонких артериальных ветвей вокруг кисты(рис.213).В венозной фазе ангиографии киста хорошоокружается тонкими линейными венами.
Если киста экстраренальная, то такиесосуды по периферии ее видны редко.Самая важная фаза для диагностики кистынефрографическая. На нефрограмме киставыявляется в виде круглого дефектанаполнения. Поскольку часть кистывыпячивается за пределы почки, серповидныйдефект наполнения может быть виден впочечной паренхиме как впадина.
Этолучше всего бывает видно на профильныхснимках. Характерной чертой кист являетсято, что этот дефект наполненияограничивается паренхимой, тень которойпринимает клювовидную форму в различныхпроекциях: обусловлено это тем, чтокиста выступает в сторону и поэтомукрай паренхимы исчезает.
Края дефекта”наполнения могут иногда быть неровные,но всегда они четкие.
Классическимипризнаками солитарной кисты на почечныхангиограммах являются: раздвиганиесосуди стого рисунка при локализациикисты в срединном отделе почки; сдавлениеи смещение к противоположному полюсувсех сосудов почки при расположениикисты в области одного из полюсов ее;киста на ангиограмме выявляетсябессосудистым участком, совершенно несодержащим контрастной жидкости.
Рис.213. Транслюмбальная почечная ангиограмма.Артериографическая фаза. Женщина 39 лет.Солитарная киста правой почки.
Ангиографияявляется единственным методом, позволяющимточно установить диагноз кисты и отличитьее от опухоли.
Пункциякисты с наполнением ее контрастнойжидкостью и рентгенографией.С диагностической и терапевтическойцелью киста может быть пунктирована исодержимое ее аспирировано.
Газообразноеили жидкое контрастное вещество можетбыть после этого введено в кисту ипроизведен снимок. Этот метод был вдеталях разработан и внедрен в клиническуюпрактику Lindblom (1946, 1952) и Ainsworth and Vest (1951).
Мы также применяли данный метод у рядабольных с кистозными заболеваниямипочек. Руководствуясь показателямиурографии, производят чрескожную пункциюкистозного образования.
Если полученажидкость, то ее аспирируют и вводят вполость кисты небольшое количестворентгеноконтрастной жидкости. Производятснимки в различных проекциях, чтопозволяет установить размеры кисты, ееформу и состояние ее стенок (рис.216).Рис.216. Больная 63 лет. В анамнезе двукратнаягематурия. а – ретроградная пиелограмма.Картина, подозрительная на опухольпочки; б — чрескожная почечная кистограмма.Солитарная киста почки. Трансфеморальнаяпочечная ангиограмма не удалась из-заневозможности провести сосудистыйкатетер в аорту (атеросклероз, деформацияподвздошной артерии).
Чрескожная пункциякисты, располагавшейся в средней частипочки. Аспирировано содержимое кисты(40 мл жидкости янтарного цвета) и последняянаполнена 20 мл 70 % диодона. На рентгенограммеклассическая картина солитарной кистыпочки.
Спустя 8 минут после введения вкисту контрастного вещества появиласьтень лоханки правой почки (своеобразнаяэкскреторная урография).
Пункциякисты с инъекцией в нее контрастноговещества и последующей рентгенографиейчасто показывает, что киста в некоторойстепени имеет неправильные контуры.Киста может быть более или менеедольчатой, однако стенки ее гладкие призаполнении контрастной жидкостью.
Когдавыявляется неровность стенок кисты илистенка содержит бугристые образования,это указывает на опухолевый процесс.Согласно данным Gordon (1958), все кисты,содержащие кровь или сильно окрашеннуюкровью жидкость, должны быть расцененыкак потенциально злокачественные исогласно этому радикально удалены.
Содержимое кисты должно быть исследованопод микроскопом с целью поисков в немопухолевых клеток. Самым важным вдифференциальном диагнозе являетсяотличие раковой опухоли от простойкисты.
Необходимоеще раз подчеркнуть, что солитарнаякиста почки может быть ошибочно принятаза опухоль и, наоборот, при наличииопухоли возможно диагностировать кисту.
В распознавании солитарной кисты нередкомогут встретиться большие трудности.До недавнего времени в подобных случаяхвсе диагностические сомнения моглибыть разрешены только эксплоративнойлюмботомией.
Применение аортографиипоказало, что этот метод позволяетизбавить больного от диагностическойлюмботомии.Источник: https://studfile.net/preview/5910183/page:31/
Нефрология «под микроскопом». Медуллярная кистозная болезнь почек | Медичний часопис

Резюме.
Медуллярная кистозная болезнь почек — что это за состояние, каковы его проявления? Как заподозрить и диагностировать болезнь? Как лечить таких пациентов? Об этом редком заболевании в нефрологии рассказывает доктор медицинских наук, профессор Дмитрий Дмитриевич Иванов, заслуженный врач Украины, заведующий кафедрой нефрологии и почечнозаместительной терапии Национальной медицинской академии последипломного образования имени П.Л. Шупика, член Европейской почечной ассоциации — Европейской ассоциации диализа и трансплантации (European Renal Association — European Dialysis and Transplant Association — ERA-EDTA), Европейского общества педиатров-нефрологов/Международной ассоциации педиатров-нефрологов (European Society for Paediatric Nephrology/International Pediatric Nephrology Association — ESPN/IPNA) и Международного общества нефрологов (International Society of Nephrology — ISN).
Понятие самостоятельной или ассоциированной болезни нередко является краеугольным в диагностике редких заболеваний почек (Иванов Д.Д., 2017). Это в определенной мере относится и к медуллярной кистозной болезни почек.
Нефронофтиз и медуллярная кистозная болезнь почек — наследственные заболевания, которые приводят к образованию кист исключительно в мозговом веществе почек или на границе коркового и мозгового вещества и впоследствии к терминальной стадии болезни почек (Jaipaul N., 2017).
Эти расстройства традиционно считаются составляющими комплекса NPH, поскольку они обладают многими общими клиническими и гистопатологическими признаками (Devarajan P. et al., 2015).
Как заподозрить медуллярную кистозную болезнь почек?
С морфологической точки зрения заболевания приводят к формированию триады: канальцевой атрофии, дезинтеграции базальной мембраны канальцев и интерстициальному фиброзу. Кистозному перерождению подвергаются собирательные трубочки, дистальные канальцы и петля Генле; кисты не связаны с клубочками. Размер кист составляет 1–10 мм.
Важным признаком является наличие интерстициального фиброза. Макроскопически почки нормального или несколько уменьшенного размера.
Заболевание характеризуется прогрессирующим интерстициальным фиброзом, поэтому также упоминается как аутосомно-доминантное интерстициальное заболевание почек (Autosomal dominant tubulointerstitial kidney disease — ADTKD).
Нефронофтиз и медуллярная кистозная болезнь почек объединены в одну группу также по клиническим признакам, включающим:
- вазопрессин (антидиуретический гормон)-резистентное нарушение концентрационной способности почек, приводящее к полиурии и полидипсии, энурезу (у детей);
- достаточно существенную потерю натрия, требующую восполнения;
- анемию;
- отсутствие или минимальное изменение в мочевом осадке;
- развитие терминальной стадии хронической почечной недостаточности (Jaipaul N., 2017).
Основные отличия между нефронофтизом и медуллярной кистозной болезнью почек состоят в механизме наследования, периоде развития хронической почечной недостаточности и сопутствующих внепочечных проявлений заболевания (таблица).
Нефронофтиз наследуется аутосомно-рецессивным путем и приводит к развитию хронической почечной недостаточности в детстве, в то время как медуллярная кистозная болезнь почек наследуется аутосомно-доминантным путем и приводит к формированию хронической почечной недостаточности в возрасте 30–50 лет.
Таблица.
Общие и отличительные признаки нефронофтиза и медуллярной кистозной болезни почек
| Общие признаки | Наследственные заболевания, не имеющие различий по полу и расе, которые приводят к образованию кист исключительно в мозговом веществе почек или на границе коркового и мозгового вещества и впоследствии – к терминальной стадии болезни почек | |
| Общие клинико-лабораторные признаки | Полиурия, полидипсия, гипонатриемия, анемия | |
| Тип наследования | Аутосомно-рецессивный | Аутосомно-доминантный |
| Генетическая характеристика | 11 причинно-следственных генов (NPHP1–11, NPH1L), все из которых, по-видимому, кодируют белки, выраженные в первичных ресничках почечных эпителиальных клеток; следовательно, эти расстройства упоминаются как цилиопатии (Devarajan P. et al., 2015) | MUC1 (1-я хромосома), UMOD (16-я хромосома), REN (низкий ренин и ангиотензин) |
| Дебют заболевания | Детский возраст | Взрослые |
| Период развития терминальной стадии хронической почечной недостаточности | 1–3; 13; 19 лет в зависимости от генотипа | Тип 1 — в среднем 62, тип 2 — 32 года |
| Возможные экстраренальные проявления | Пигментный ретинит, окуломоторная апраксия, нистагм, птоз, фиброз печени, скелетные дефекты, снижение интеллекта, мозжечковая аплазия | Гиперурикемия (подагра) |
При нефронофтизе, который является причиной терминальной хронической почечной недостаточности у 15% детей, различают три клинических варианта:
- детский (средний возраст начала — 1 год) — дефект гена NPHP2;
- ювенильный (средний возраст начала — 8–9 лет) — дефект гена NPHP3;
- подростковый (средний возраст начала — 14–15 лет) — у пациентов с этой клинической формой нефронофтиза описано 9 генных мутаций NPHP1, NPHP4, NPHP5, NPHP6, NPHP7, NPHP8, NPHP9, NPH11 и NPH1L (Devarajan P. et al., 2015; Jaipaul N., 2017).
Экстраренальные проявления нефронофтиза нередко классифицируют как самостоятельные синдромы. К ним относят:
- синдром Когана (Cogan): окуломоторная апраксия;
- синдром Сениора — Локена (Senior — Loken): пигментный ретинит;
- синдром Майнцера — Салдино (Mainzer — Saldino): фиброз печени, дисплазия костной ткани;
- синдром Жубера (Joubert): колобома или дегенерация сетчатки, нистагм, птоз, аплазия червя мозжечка с развитием атаксии, психомоторная задержка развития, полидактилия, неонатальное тахипное или одышка;
- синдром Сенсенбреннера (Sensenbrenner): краниоэктодермальная дисплазия, ретинальные аномалии.
Почечные гистологические особенности, сходные с таковыми при нефронофтизе, отмечают при синдромах:
- Жена (Jeune) (удушающая грудная дисплазия): маленькая грудная клетка, короткие конечности, гипопластические крылья подвздошной кости;
- Эллиса — ван Кревельда (Ellis — van Creveld): хондроэктодермальная дисплазия;
- синдром RHYNS: пигментный ретинит, гипопитуитаризм, нефронофтиз, скелетная дисплазия;
- Лоуренса — Муна — Барде — Бидля (Laurence — Moon — Bardet — Biedl): пигментный ретинит, ожирение, полидактилия, умственная отсталость (Devarajan P. et al., 2015).
При медуллярной кистозной дисплазии обычно существует семейная история гиперурикемии и прогрессирующего заболевания почек. Остается неуточненным вопрос эффективности гипоурикемической терапии у этих пациентов.
Тем не менее пока не получено иных данных, гипоурикозурические препараты назначают до достижения целевых значений мочевой кислоты в пожизненном режиме. Пациенты с мутацией гена UMOD (более распространенная форма) — как правило, подростки или люди молодого возраста с подагрой и хронической болезнью почек с практически нормальным анализом мочи.
У пациентов с мутациями MUC1 обычно отмечают позднее развитие гиперурикемии, что нередко ошибочно принимают за подагрическую нефропатию.
Помимо нефронофтиза, среди группы заболеваний, называемых цилиопатиями, рассматривают аутосомно-доминантный и аутосомно-рецессивный поликистоз почек, синдром Барде — Бидля, синдром Меккеля — Грубера, орально-лицевой синдром, торакальную дистрофию Жена и туберозный склероз.
Доминантные мутации в гене REN, кодирующем ренин, описаны недавно в семьях с гиперурикемией, анемией, прогрессирующей почечной недостаточностью и прогрессирующим интерстициальным фиброзом, то есть морфологическим субстратом медуллярной кистозной болезни.
Как классифицируют данное заболевание?
Различают следующие клинические варианты медуллярной кистозной болезни почек (Devarajan P. et al., 2015):
- тип 1 — характеризуется медианным началом терминальной стадии хронической почечной недостаточности (средний возраст — 62 года), обусловлен дефектами в гене MUC1, кодирующем муцин 1.
- тип 2 — характеризуется более ранним началом терминальной хронической почечной недостаточности (средний возраст — 32 года) и является результатом дефектов в гене UMOD, кодирующем мукопротеин уромодулин (гликопротеин Тамма — Хорсфалла). Тип 2 также упоминается как заболевание почек, связанное с уромодулином (Uromodulin-associated kidney disease — UAKD), и как семейная гиперурикемическая нефропатия (Familial juvenile hyperuricemic nephropathy — FJHN) с развитием в подростковом возрасте.
Как диагностировать болезнь, на какие нюансы в диагностике следует обратить внимание?
Диагностика заболевания базируется на первичной визуализации кист при ультразвуковом исследовании или магнитно-резонансной томографии. По возможности следует провести генетическое тестирование.
В отличие от нефронофтиза, медуллярная кистозная болезнь передается аутосомно-доминантно, развивается во взрослом возрасте, а наличие кист в мозговом слое при ультразвуковом исследовании не всегда удается документировать.
Каково же лечение и прогноз
для этих пациентов?
Лечение нефронофтиза и медуллярной кистозной дисплазии почек заключается в терапии ассоциированных расстройств и поддерживающем лечении болезни почек: коррекции проявлений сниженной функции почек, полиурии и хронической почечной недостаточности (Вороненко Ю.В. та співавт., 2015).
Учитывая преимущественно канальцевый характер поражения нефрона, целесообразно назначение препаратов, обладающих ренопротекторным эффектом (блокаторы рецепторов ангиотензина II/ингибиторы ангиотензинпревращающего фермента), продлевающих функцию почек. Возможно, существует ниша для применения фитопрепаратов.
В частности фитониринговый препарат Канефрон® Н реализует свои эффекты также на уровне канальцев и обладает доказанной эффективностью при гиперурикемии и воспалительных заболеваниях почек.Трансплантация почек эффективна, болезнь не развивается de nоvо в трансплантате.
Список использованной литературы
| Ведущий рубрики — комплексный фитопрепаратдля лечения и профилактики инфекциймочевыводящих путей Канефрон® H |
Фитониринговый препарат Канефрон® Н обладает сбалансированным комплексом лечебных эффектов, воздействующих практически на все основные патологические процессы, лежащие в основе заболеваний почек и мочевыводящих путей. Доказанная эффективность и возможность долговременной терапии позволяют применять его в лечении и профилактике острых и хронических заболеваний почек и мочевыводящих путей различного генеза. Очевидно, что доказательная база и клиническая эффективность фитонирингового препарата не могут быть экстраполированы на препараты других производителей, состоящие из тех же ботанических видов растений.
Информация для профессиональной деятельности медицинских и фармацевтических работников Канефрон® Н Р.с. № UA/4708/01/01, UA/4708/02/01 от 22.12.2016 г.
Состав. 1 таблетка, покрытая оболочкой, содержит порошок высушенных лекарственных растений: травы золототысячника 18 мг, корня любистка 18 мг, листьев розмарина 18 мг; 100 г капель оральных содержат 29 г водно-спиртового экстракта (1:16) лекарственных растений: травы золототысячника 0,6 г, корня любистка 0,6 г, листьев розмарина 0,6 г. Фармакотерапевтическая группа. Средства, применяемые в урологии. Код АТС. G04B X50**. Показания. Базисная терапия, а также как компонент комплексной терапии при острых и хронических инфекциях мочевого пузыря и почек; хронические неинфекционные заболевания почек; профилактика образования мочевых камней. Побочные реакции. Очень редко при повышенной чувствительности — аллергические реакции (сыпь, крапивница, зуд, гиперемия кожи), нарушения со стороны пищеварительного тракта (тошнота, рвота, диарея).
Производитель: «Bionorica SE» (Германия).
Представительство в Украине: ООО «Бионорика», 02095, Киев, ул. Княжий затон, 9. Тел.: (044) 521-86-00, факс: (044) 521-86-01, e-mail: office@bionorica.com
С полной информацией о препарате можно ознакомиться в инструкции по медицинскому применению.
Если вы заметили ошибку, выделите текст с ошибкой и нажмите Ctrl + Enter, чтобы сообщить об этом.
Источник: https://www.umj.com.ua/article/114407/nefrologiya-pod-mikroskopom-medullyarnaya-kistoznaya-bolezn-pochek
Кистозная болезнь почек: симптомы, лечение
Врожденная форма может наследоваться как аутосомно-доминантное или аутосомно-рецессивное заболевание или развиваться вследствие других причин (например, спорадических мутаций, хромосомной патологии, воздействия тератогенных факторов).
Некоторые формы входят в состав врожденных пороков развития.
Приобретенные кисты почек
Приобретенные кисты могут быть солитарными или множественными.
Солитарные кисты. Изолированные кисты, как правило, выявляют случайно во время визуализирующих методов исследования; они отличаются от других кистозных и опухолевых заболеваний почек, таких как почечно-клеточная карцинома, которая, как правило, мултилокусная, имеет неправильную форму с неровными краями, перегородками и областями нечеткой демаркации.
Причины их возникновения неизвестны. В основном они клинически незначимы, но иногда могут быть причиной гематурии или инфицироваться.
Множественные кисты. Множественные кисты наиболее часто встречаются у пациентов с хронической болезнью почек, особенно у находящихся на диализе.
Обычный диагностический критерий – это >4 кист в каждой почке, выявляемых с помощью УЗИ и КТ.
Множество приобретенных кист (приобретенная кистозная болезнь) обычно могут быть дифференцированы от аутосомно-доминантной поликистозной болезни почек по отсутствию семейного анамнеза и наличию уменьшенного или нормального размера почек.
Приобретенные кисты обычно бессимптомны, но у некоторых пациентов может развиваться гематурия, почечное или периренальное кровоизлияние, инфекция или боль в боку.
Клиническое значение приобретенных кист в основном обусловлено тем, что у пациентов более высокая частота почечно-клеточной карциномы; озлокачествляются ли кисты – неизвестно. Поэтому, некоторые специалисты периодически проводят скрининг у пациентов с приобретенными кистами почек с использованием УЗИ или КТ.
Кисты могут вызывать постоянное кровотечение или инфекцию, и может потребоваться чрескожное дренирование или в редких случаях частичная или полная нефрэктомия.
Врожденная кистозная дисплазия почек
Врожденная кистозная дисплазия почек может поражать одну почку или обе. Кистозная дисплазия почек может быть изолированной врожденной аномалией.
Сочетанная урологическая патология может включать обструкцию на уровне перекреста мочеточника с подвздошными сосудами и устий мочеточников в мочевом пузыре, задние клапаны уретры и синдром «сливового» живота (триада: недоразвитие мышц передней стенки живота, аномалии строения мочевых путей и двусторонний крипторхизм).
Клинические проявления варьируют в зависимости от того, насколько сохранена паренхима почек и является ли поражение односторонним или двусторонним. Может развиваться почечная недостаточность. Врожденную кистозную дисплазию почек обычно диагностируют во время пренатального УЗИ или в раннем детстве.Прогноз непредсказуем, т.к. невозможно определить количество остаточной функционирующей паренхимы. Лечение – хирургическая коррекция любой сочетанной аномалией мочеполового тракта и заместительная терапия почечной недостаточности в случае ее развития.
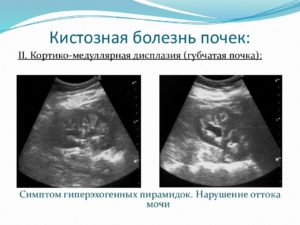
Медуллярная губчатая почка
Медуллярная губчатая почка – это образование диффузных двусторонних кист, вызванных аномалиями строения околочашечковых терминальных собирательных протоков.
Причины неизвестны, но менее чем в 5% случаев имеет место генетическая предрасположенность.
Обычно имеет место бессимптомное течение и заболевание не диагностируется. Это предрасполагает к образованию камней и присоединению ИМП, поэтому наиболее частые симптомы – следующие:
- Почечная колика.
- Гематурия.
- Дизурия.
Медуллярная губчатая почка – это доброкачественное заболевание с хорошим долгосрочным прогнозом.
Наличие заболевания следует заподозрить у пациентов с рецидивирующим камнеобразованием или ИМП или на основании случайной рентгенологической находки. Анализ мочи, как правило, подтверждает наличие дистального почечно-канальцевого ацидоза (манифестный метаболический ацидоз встречается редко) и снижение концентрационной способности почек у пациентов без явной полиурии.
Диагноз обычно подтверждается с помощью КТ, но можно проводить ВВУ. Ультрасонография неинформативна, потому что кисты маленького размера.
Лечение показано только при ИМП и рецидивирующем образовании камней. Тиазидные диуретики (например, гидрохлортиазид) и обильное питье уменьшает камнеобразование и снижает частоту обструктивных осложнений у пациентов с рецидивирующими камнями.
Сочетание нефронофтиза и медуллярной кистозной болезни почек
Нефронофтиз и медуллярная кистозная болезнь почек объединены в одну группу, потому что у этих заболеваний много общего.
Их патогенез заключается в том, что кисты образуются исключительно в мозговом веществе почки или на границе коркового вещества и мозгового, а также наблюдается триада: атрофия канальцев, дезинтеграция тубулярной базальной мембраны и интерстициальный фиброз.
Может быть, в их основе лежат одинаковые механизмы, однако они еще точно не установлены. Клинические признаки обоих заболеваний включают в себя следующее:
- АДГ (вазопрессин)-резистентный дефект концентрационной способности почек, приводящий к полиурии и полидипсии.
- Достаточно существенная потеря Na, требующая восполнения.
- Анемия.
- Тенденция к умеренной полиурии и нормальный мочевой осадок.
- В итоге терминальная стадия болезни почек.
Основные различия между нефронофтизом и медуллярной кистозной болезнью почек: механизм наследования и возраст дебюта хронической болезни почек.
Нефронофтиз
Механизм наследования: аутосомно-рецессивный. Нефронофтиз встречается в 15% случаев хронической болезни почек с почечной недостаточностью у детей и молодых взрослых. Выделяет 3 типа: детский (средний возраст дебюта 1 год), ювенильный (средний возраст дебюта 13 лет) и юношеский (средний возраст дебюта 19 лет).
У пациентов с нефронофтизом описано 9 генных мутаций. Около 10% пациентов с нефронофтизом имеют и другие клинические проявления, такие как пигментная дегенерация сетчатки, фиброз печени, снижение интеллекта и другие неврологические проблемы.
Терминальная стадия болезни почек часто развивается в детстве и вызывает задержку роста и заболевания костей. Иногда развивается артериальная гипертензия.
Диагноз следует подозревать у детей со следующими симптомами (особенно при нормальном мочевом осадке):
- Полидипсия и полиурия.
- Прогрессирующее ухудшение функции почек, особенно в отсутствие артериальной гипертензии.
- Сочетанная внепочечная патология.
Протеинурия, как правило, отсутствует. Диагноз подтверждается визуализирующими методами исследования. При УЗИ, КТ или МРТ можно выявить сглаженность контуров почек, отсутствие кортикомедуллярной дифференцировки. Гидронефроз обычно отсутствует. Возможно генетическое исследование.
На ранней стадии заболевания лечение включает управление артериальной гипертензией, восстановление электролитного и кислот-но-основного баланса, лечение анемии.
Медуллярная кистозная болезнь почек
Механизм наследования: аутосомно-доминантный Заболевают люди в возрасте 50-70 лет.
Выделяют 2 типа, отличающиеся по среднему возрасту дебюта (1-й тип – в 62 года, 2-й тип, также известный как семейная ювенильная жперурикемическая нефропатия, – 8 52 года) и по генетическим мутациям, лежащим в основе (1-й тип вызван дефектом 1-й хромосомы, 2-й тип – 16-й хромосомы).
Часто встречается артериальная гипертензия. Единственными внепочечными проявлениями заболевания являются гиперурикемия и подагра, которые при 2-м типе развиваются рано, а при 1-м типе поздно. Терминальная стадия болезни почек, как правило, развивается к 30-50 годам.
Медуллярную болезнь почек следует подозревать у пациентов со следующими симптомами (особенно при нормальном мочевом осадке):
- Полидипсия и полиурия.
- Подагра в молодом возрасте.
- Семейный анамнез подагры и хронической болезни почек.
Возможна умеренная протеинурия. Результаты визуализирующих методов исследования во многом схожи с результатами при нефронофтизе, однако почечные медуллярные кисты визуализируются редко. Генетическое исследование может подтвердить диагноз 2-го типа, для диагностики 1-го типа необходима биопсия почек.
Лечение обычно подобно лечению нефронофтиза. Аллопуринол применяется для лечения подагры.
Источник: http://www.wyli.ru/zdorove/meditsina/nefrologiya/kistoznaya-bolezn-pochek-simptomy-lechenie.html
Солитарная киста
Солитарная киста — одиночное кистозное образование круглой или овальной формы, исходящее из паренхимы почки и выступающее над её поверхностью. Диаметр кисты может достигать различных размеров.
Содержимое её, как правило, серозное, изредка геморрагическое вследствие кровоизлияния в кистозную полость, или гнойное из-за воспалительного процесса.
Крайне редко встречаются дермоидные кисты, содержащие дериваты эктодермы.
Клиническая картина и диагностика
Чаще всего кисты почек имеют бессимптомное течение и диагностируют при УЗИ.
Иногда больные могут жаловаться на тупую боль в области почки, транзиторную гематурию и лейкоцитурию, в редких случаях при наличии кистозных полостей большого диаметра может отмечаться артериальная гипертензия. Осложнённое течение кисты (её нагноение) проявляется клиникой острого гнойного воспалительного процесса.
Основной метод диагностики — УЗИ с допплерографией, позволяющее локализовать кисту, определить её размеры, соотношение с коллекторной системой почки, и характер кровотока в паренхиме окружающей кистозную полость (рис. 1 а, б). С помощью УЗИ при диспансерном наблюдении у больных с солитарной кистой почки оценивают размеры кисты по мере роста ребёнка.
Рис. 1. Киста верхнего полюса почки. Ультразвуковая сканограмма. а) в В-режиме, б) энергетическое допплеровское картирование.
Экскреторная урография в настоящее время потеряла свою актуальность в диагностике кистозных поражений почки.
Для верификации диагноза в большинстве случаев используется мультиспиральная компьютерная томография с контрастированием, позволяющая четко определить локализацию, объем кистозного образования, его соотношение с полостной системой почки и магистральными сосудами, выявить сообщение с коллекторной системой, исключить опухолевый процесс (Рис. 2 а, б, в).Рис. 2 а, б. Мультиспиральная компьютерная томография с 3D реконструкцией. Киста верхнего полюса левой почки; а) фронтальный срез паренхиматозная фаза, б) фронтальный срез экскреторная фаза.
Рис. 2 в. Мультиспиральная компьютерная томография солитарной кисты правой почки, аксиальный срез, паренхиматозная фаза.
Лечение
Лечение солитарных кист почек хирургическое. В настоящее время используются пункционный метод лечения с последующим склерозированием (Рис.3) и лапароскопический способ.
Показаниями к оперативному вмешательству служат: быстрое увеличение размеров кисты, её диаметр более 30 мм, признаки сдавления соседних участков паренхимы с нарушением уро- и гемодинамики.
Способ хирургической коррекции зависит от объема и локализации кистозной полости.
Рис. 3. Киста почки. Пункция и дренирование полости солитарной кисты.
Пункция кист проводится под общей анестезией в положении больного на животе, с подложенным валиком.
При ультразвуковом наведении определяется место, наиболее оптимальное для выполнения пункции, глубина и траектория направления с таким расчетом, чтобы игла проходила, минуя чашечно-лоханочную систему, крупные сосуды и рядом расположенные органы. В большинстве случаев доступ выполняется по заднеподмышечной линии в 11 межреберье по верхнему краю нижележащего ребра, в момент полного выдоха пациента для предотвращения повреждения плеврального синуса.
Для выполнения манипуляции используются иглы с мандреном Ch 6-8–10, проводимые через специальный адаптер к насадке УЗ сканера. Весь процесс фиксируется на дисплее. При попадании иглы в полость кисты, возникает характерное ощущение провала, и на экране УЗ сканера фиксируется яркая светящаяся точка, соответствующая кончику пункционной иглы.
В дальнейшем игла извлекается, а кистозная жидкость эвакуируется с таким расчетом, чтобы дистальный отдел мандрена оставался в полости образования. Это позволяет в дальнейшем избежать попадание вводимого склерозанта в паранефральное пространство.
В качестве склерозирующего вещества используется 96% спирт, вводимый объем составляет 75% от количества эвакуированной жидкости, длительность экспозиции 5 минут.
Как правило, после воздействия склерозанта на эпителий капсулы эвакуируемая жидкость имеет геморрагическое окрашивание с примесью взвеси, что объясняется денатурацией белков кистозного содержимого и некрозом эпителия капсулы кисты.
Длительность манипуляции составляет 15±5 минут, длительность пребывания в стационаре от 3 до 10 дней (в среднем 6,5±3,5дня).
При кортикальном и субкортикальном расположении кист возможно использование одномоментной пункции, эвакуации содержимого с последующим введением склеропрепарата.
В случае интрапаренхиматозного и парапельвикального расположения кист рекомендуется выполнять пункцию с дренированием полости кисты и этапным склерозированием.Предварительно на коже производится насечка остроконечным скальпелем, плотные слои и апоневроз раздвигаются зажимом типа «москит».
Через специальный адаптер ультразвуковой насадки проводился стилет-катетер для пункции полостных систем почки диаметром Ch № 8-10, в зависимости от возраста ребенка, и длинной 20-25 см с завитком типа pig tail, фиксирующимся специальной нитью.
После прокола капсулы кисты игла удаляется, нить подтягивается и завиток удерживается в кистозной полости. Для большей надёжности катетер фиксируется к коже с помощью нити пролен 4,0 и лейкопластыря.
В дальнейшем проводится 3-4 кратное склерозирование 96% этиловым спиртом с интервалом 2 дня и экспозицией 3-5 минут. Дренаж удаляется после сокращения кистозной полости и прекращения продукции содержимого.
Прогноз
Прогноз в отдалённые результаты после операции благоприятные (рис. 4 а, б, в)
Рис. 4. УЗИ – почки. а)интрапаренхиматозная киста правой почки до пункционного лечения; б) остаточная полость через 3 месяца, размерами 3х6 мм, в) результат пункционного лечения кисты почки через 6 месяцев ( отсутствие визуализации кистозного образования).
При локализации солитарных кист почек труднодоступных для пункционного лечения (верхний полюс почки) мы считаем целесообразным выполнение декортикации кисты эндоскопическим способом с последующей обработкой электрокоагуляцией эпителиальной кистозной выстилки.
В зависимости от локализации кисты, для более адекватной визуализации полости и кисты и, соответсвенно, её обработки мы используем различный эндохирургический доступ: лапароскопический (через брюшную полость) или ретроперитонеоскопический (со стороны забрюшинного пространства).
Эндохирургическа декортикация кисты выполняется через 3 троакарный лдоступ, без разрезов.
Способ надёжный, безопасный, минимально-травматичный.
-презентации операций – лапароскопическая декортикация кисты почки и ретроперитонеоскопическая декортикация кисты почки можно увидеть в разделе современные технологии в нашем отделении.
Поликистоз почек
Поликистоз почек (поликистозная дегенерация, поликистозная болезнь) — наследственная аномалия, поражающая обе почки.
Патогенез
Развитие поликистоза связывают с нарушением эмбриогенеза в первые недели внутриутробной жизни, что приводит к несрастанию канальцев метанефроса с собирательными канальцами мочеточникового зачатка. Образующиеся кисты разделяются на гломерулярные, тубулярные и экскреторные.
Гломерулярные кисты не имеют связи с канальцевой системой и поэтому не увеличиваются. Они встречаются у новорождённых и приводят к раннему развитию ХПН и скорой гибели ребёнка. Тубулярные кисты образуются из извитых канальцев, а экскреторные — из собирательных трубочек.
Эти кисты неравномерно, но постоянно увеличиваются в связи с затруднением опорожнения.
При поликистозе почки значительно увеличены, деформированы за счёт многочисленных кистозных полостей различной величины. Скудные островки паренхимы сдавлены многочисленными, напряжёнными кистами.
Среди детей с поликистозом почек у 5% обнаруживают кистозные изменения печени, у 4% — селезёнки, реже — лёгких, поджелудочной железы, яичников.
Клиническая картина
Клиническое течение поликистоза почек зависит от выраженности и распространённости патологического процесса.
У детей со злокачественным течением заболевание манифестирует уже в раннем возрасте и проявляется стойкой лейкоцитурией, транзиторной гематурией и протеинурией, гипоизостенурией.
Нередко развивается артериальная гипертензия. Прогрессирующее течение заболевания приводит к быстрому развитию ХПН.При относительно торпидном течении поликистоз проявляется в более старшем возрасте. Дети жалуются на тупые боли в пояснице, быструю утомляемость. При осложнённом течении выявляют признаки пиелонефрита и артериальной гипертензии. Тщательное изучение семейного анамнеза во многом облегчает постановку диагноза.
Диагностика
Поликистоз почек выявляют при помощи УЗИ, экскреторной урографии, МСКТ или ангиография.
На эхограммах в проекции почечной паренхимы обеих почек выявляют множественные эхонегативные тени, как правило, округлой формы и не связанные с коллекторной системой почек (рис. 5). При подозрении на поликистоз почек необходимо провести УЗИ печени, поджелудочной железы, яичников.
Рис. 5. Ультразвуковая сканограмма. Множественные кисты в паренхиме почки. Коллекторная система не расширена. Поликистоз.
На урограммах при сохранённой функции определяют увеличенные почки, удлинение и раздвигание шеек чашечек с колбовидной деформацией последних. Однако нередко на ранних стадиях урографическая картина не показательна (рис. 6).
Рис. 6. Экскреторная урография. Поликистоз.
Рис. 7 а, б. МСКТ. а) фронтальный срез; б) аксиальный срез.
На компьютерной томографии с контрастированием (КТ ангиография) выявляют истончение и обеднение сосудистой сети, раздвигание артериальных ветвей. Нефрограмма слабая, разреженная, контур почки нечёткий, бугристый (Рис. 7)
В обязательном порядке детям выполняется статическая нефросцинтиграфия для определения объема функционирующей паренхимы.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить с другими кистозными поражениями почек и опухолью Вильмса.
При этом необходимо иметь в виду, что поликистоз всегда характеризуется поражением обеих почек, в отличие от других кистозных аномалий.
Отличить поликистоз от опухоли Вильмса позволяет компьютерная томография и ангиография. При наличии опухоли определяется увеличение только одного участка почки с повышением его васкуляризации.
Мультикистозная дисплазия
Мультикистозная дисплазия — аномалия, при которой почечная паренхима полностью замещена кистозными полостями. Мочеточник отсутствует или рудиментарен. При одностороннем поражении жалобы возникают лишь в случае роста кист и сдавления окружающих органов, что вынуждает выполнить нефрэктомию. Диагноз ставят с помощью УЗИ в сочетании с допплерографией (рис.8).
Рис. 8. УЗИ с допплерографией. Мультикистозная дисплазия левой почки.
При экскреторной урографии даже на отсроченных снимках функция пораженного органа не выявляется. При цистоскопии устье мочеточника не визуализируется.
Лечение – динамическое наблюдение, при необходимости – нефрэктомия. Нефрэктомия у детей любого возраста в нашем отделении выполняется с помощью эндоскопии – Лапароскопическая нефрэктомия или, при определённых показаниях – рет- роперитонеоскопическая нефрэктомия. наших операций Вы можете посмотреть в разделе современные технологии в нашем отделении.
Мультилокулярная киста
Мультилокулярная киста — крайне редкая аномалия, характеризующаяся замещением участка почки многокамерной, не сообщающейся с лоханкой кистой. Остальная часть паренхимы не изменена и нормально функционирует. Порок диагностируют с помощью УЗИ (рис. 9).
Рис. 9. УЗИ в В-режиме. Мультилокулярная киста почки.
На урограммах определяют дефект паренхимы с оттеснением или раздвиганием чашечек. На ангиограммах определяется бессосудистый дефект наполнения.
Необходимость в лечебных мероприятиях возникает лишь при развитии осложнений (нефролитиаза, пиелонефрита); при этом выполняют сегментарную резекцию почки или нефрэктомию.
Обе эти манипуляции в нашем отделении выполняются минимально-инвазивным способом – лапароскопически или ретропериттонеоскопически.
С -презентациями, посвящёнными лапароскопической нефрэктомии и ретроперитонеоскопической нефрэктомии, лапароскопической декортикации кисты почки или ретроперитонеоскопической декортикации кисты почки можно ознакомиться в разделе – современные технологии в нашем отделении.
Источник: https://www.moroz-uro.ru/zabolevaniya/kistoznye-zabolevaniya-pochek/


