Основные клинические синдромы при заболевании почек
Содержание
Почечные синдромы: причины нефротического синдрома лоханок

Нефротическими или почечными называют целый комплекс синдромов, которые связаны с различными патологическими состояниями почек. Чаще всего нефротический синдром характеризуется гипоальбуминемией, протеинурией и геперхолестеринемией. Наиболее распространённая форма проявления – отёки нижних конечностей и лица.
Обычно отёчность развивается постепенно, реже стремительно за несколько дней. Данный синдром может проявляться в следствие гломерулонефрита, пиелонефрита и других серьёзных почечных проблем. Иногда причины такого состояния не удаётся выявить.
Чаще всего почечный синдром диагностируется у взрослых после 35 летнего возраста и у детей младше пяти лет.
Причины синдрома
В основе развития данного синдрома лежит нарушение жирового и белкового метаболизма
В основе развития данного синдрома лежит нарушение жирового и белкового метаболизма. Жиры и белки, которые присутствуют в повышенной концентрации в урине больного, фильтруются через канальцевые стенки и способствуют метаболическим нарушениям в эпителиальных клетках.
Важно: не стоит недооценивать роль аутоиммунных нарушений в процессе формирования нефротического синдрома.
Почечный синдром может быть двух видов:
- первичный является следствием почечного заболевания;
- вторичный выступает в качестве проявления общего системного заболевания.
В обоих случаях главной особенностью нефротического синдрома является повреждение клубочковой системы почек. Среди первичных причин нефротического синдрома стоит назвать следующие:
- первичный почечный амилоидоз;
- наследственная нефропатия;
- гломерулонефрит (склерозирующий очаговый);
- мембранозная нефропатия.
Также стоит упомянуть вторичные причины, которые способствуют развитию данного синдрома:
- красная волчанка (системная);
- сахарный диабет;
- преэклампсия;
- вирусные агенты, а именно ВИЧ, гепатит С и В;
- нефропатия беременных;
- хронический гломерулонефрит;
- туберкулёз;
- миеломная болезнь;
- сепсис;
- малярия;
- лимфогранулематоз;
- амилоидоз.
Главным провоцирующим фактором при развитии почечного синдрома являются иммунные изменения в организме. Иммунный ответ провоцируется циркулирующими в крови антигенами. Из-за этого в организме образуются антитела, которые призваны ликвидировать чужеродные агенты.
Выраженность поражения органа напрямую связана с количеством иммунных комплексов, длительностью их воздействия на организм и структурой. В результате развивается воспалительный процесс, а также происходит негативное воздействие на мембраны клубочковых капилляров. Это приводит к повышению проницаемости базальной мембраны и, как следствие, протеинурии.
Важно: механизм развития почечного синдрома при болезнях, которые не вызываются аутоиммунными процессами, полностью не изучен.
Разновидности и проявления
Существуют разные почечные синдромы, которые отличаются механизмом возникновения и характерными проявлениями.
Отёчный синдром
Как правило, отёки почечного происхождения локализуются на лице в утреннее время
В зависимости от происхождения почечные отёки делятся на нефритические и нефротические. Нефритические отёки чаще диагностируются при разных формах гломерулонефрита. Однако нефротический синдром при этом заболевании отсутствует.
Появление отёков обусловлено следующими причинами:
- На фоне поражения клубочкового аппарата наблюдается потеря жидкости и натрия.
- При гломерулонефрите наблюдается повышенная проницаемость капилляров из-за активизации аутоиммунных процессов, а также поражения интерстициальной ткани и повышенной активности гиалуронидазы.
- Увеличение гидростатического давления.
- Активация системы, которая состоит из цепи ренина, ангиотензина и альдостерона. Из-за усиленной выработки надпочечниками альдостерона происходит задержка натриевых ионов в организме. В итоге возникает задержка жидкости в тканях и крови.
- Задняя доля гипофиза начинает продуцировать в избыточном количестве антидиуретический гормон.
Нефротическая форма отёчности обычно развивается на фоне дегенеративного поражения почечных канальцев, а также при наличии воспалительного процесса. Именно эта форма отёчности обусловлена массивной протеинурией. Это происходит в результате снижения давления в кровяном русле и попадания жидкости в ткани.
Наиболее стойкие отёки возникают при наличии сразу нескольких механизмов развития. Как правило, отёки почечного происхождения локализуются на лице в утреннее время. Кожа в этом месте бледнеет. По консистенции отёки подвижные, мягкие и рыхлые.
Значительные отёки могут локализоваться на всём теле и быть полостными.
Гипертензивный синдром
При различных болезнях почек может формироваться вторичная форма артериальной гипертензии
При различных болезнях почек может формироваться вторичная форма артериальной гипертензии. Эта форма называется почечной. Данный синдром формируется в результате таких причин:
- Если на фоне пиелонефрита, гломерулонефрита или нефросклероза происходит поражение паренхимы почек, то возникает истинная гипертензия (нефрогенная), которая ещё называется ренопаренхиматозной.
- При патологическом состоянии почечных сосудов развивается реноваскулярная или вазоренальная форма гипертензии.
- Если нарушается отток мочи, то формируется рефлюксная гипертензия.
Механизм развития гипертензивного синдрома, особенно его ренопаренхиматозной формы, очень сложен. Существуют определённые отличия развития, которые связаны с формой гломерулонефрита. Обычно развивается ишемия паренхимы, а также повреждение юкстагломерулярного аппарата органа.
Это приводит к активации выработки ренина и последующему повышению активности фермента, который перерабатывает ангиотензин. В итоге происходит выработка ангеотензина-2, который обладает мощным сосудосуживающим действием.
Одновременно с этим происходит выработка надпочечниками альдостерона и антидиуретического гормона. Всё это становится причиной задержки жидкости и натрия в организме. Дополнительным провоцирующим фактором является накопление натриевых ионов в сосудистых стенках.
Они притягивают воду и повышают отёчность стенок сосудов. Это автоматически повышает АД.
Важно: клинические проявления гипертензии, связанной с почками, очень напоминают первичную артериальную гипертензию.Для почечной гипертензии характерны следующие особенности:
- Кроме повышенного АД присутствуют клинические симптомы, которые указывают на поражение органа, а именно нефросклероз, пиелонефрит, гломерулонефрит, амилоидоз, стеноз артерий почек и т.д.
- Очень часто отмечается злокачественное течение процесса, то есть повышение АД не купируется медикаментозными препаратами.
- Поскольку более выражен спазм периферической сосудистой системы, наблюдается повышение преимущественно диастолического давления.
- Можно заметить характерные особенности глазного дна – много хлопьевидных пятен, спазм артерий сетчатки, отёки зрительных нервов, сероватый фон сетчатки, кровоизлияния глазного яблока и звёздчатые образования в районе зрительного пятна.
Синдром эклампсии
Эклампсия обычно диагностируется при нефропатии беременных или при заболевании острым диффузным гломерулонефритом
Эклампсия обычно диагностируется при нефропатии беременных или при заболевании острым диффузным гломерулонефритом. роль в формировании этой формы почечного синдрома отводится:
- отёчности мозговых тканей;
- повышенному внутричерепному давлению;
- ангиоспазму сосудов мозга.
Как правило, приступ эклампсии случается во время повышения АД и выраженных отёков. Главным провоцирующим фактором бывает солёная пища и чрезмерное потребление жидкости.
На приближение приступа эклампсии указывает повышенная сонливость и общая вялость. После этого начинаются головные боли, появляется рвота, страдает речь, может наступить потеря сознания. Также для начала недуга характерно повышение АД, преходящие параличи, замедление пульса, помрачение сознания. После этого возникают судороги тонического и клонического типа. Их частота составляет 30-60 сек.
Важно: приступ эклампсии может привести к смерти больного из-за отёка мозга и возможных кровоизлияний в него.
Синдром колики почечной
Почечная колика чаще всего случается при МКБ, нефроптозе, перегибе мочеточника, опухолях органа
Почечная колика чаще всего случается при МКБ, нефроптозе, перегибе мочеточника, опухолях органа. Причина колики – спазм мочеточника из-за перерастяжения почечной лоханки вследствие нарушения оттока урины или повреждения стенок конкрементом.
Для почечной колики характерна следующая картина:
- Обычно после тряской поездки или быстрой ходьбы в боку появляются резки схваткообразные боли.
- Они локализуются со стороны повреждённого органа.
- Боли могут отдавать в низ живота, область паха, половые органы.
- Характер боли острый. Её интенсивность не меняется от перемены положения тела.
- Приступ может сопровождаться тошнотой и рвотой, метеоризмом и ощущением распирания живота, характерным для кишечной непроходимости.
- На фоне болей появляются дизурические симптомы. Учащается мочеиспускание, появляется болезненность этого процесса, могут быть проблемы с выведением мочи. В начале приступа отмечается уменьшение количеств выводимой мочи. В конце приступа это количество возрастает.
Кроме этого, в составе урины отмечаются характерные изменения:
- микро или макрогематурия;
- мелкие конкременты или песок.
Хотя во время самого приступа в моче могут не обнаруживаться никакие отклонения из-за закупорки протоков конкрементом. Приступ может продолжаться от пары минут до нескольких часов. Температура тела не повышена. Симптом Пастернацкого положительный. Диагноз ставится на основе данных УЗИ, рентгенографии и по изменению мочевого осадка.
Источник: https://LecheniePochki.ru/patologii/pochechnyj-sindrom.html
Мочевой синдром: характеристики, симптомы, диагностика, как лечить
Мочевой синдром — изменение объема, состава и структуры мочи, возникающее при различных заболеваниях мочевыделительной системы. Это клинический симптомокомплекс, связанный с проблемами мочеиспускания и сопровождающий различные нарушения мочеотделения. Он проявляется изменением цвета и характера мочи — бактериурией, гематурия, лейкоцитурией, цилиндрурией, протеинурией.
При мочевом синдроме изменяется суточный объем мочи и частота опорожнения мочевого пузыря, что клинически проявляется никтурией, полиурией, олигурией.
Подобные изменения часто не сопровождаются клиническими симптомами, протекают латентно и обнаруживаются только с помощью лабораторной диагностики.
Если мочевой синдром проявляется только дизурией — болезненным мочеиспусканием, он называется изолированным.
Мочевой синдрома – показатель не только заболеваний мочевыделительной системы у детей и взрослых, но и других отклонений в организме.
Изменение состава мочи
Гематурия — наличие в моче эритроцитов, от количества которых зависит ее цвет: если красных кровяных телец мало, моча имеет бледно-розовой цвет, если много — темно-коричневый. В первом случае говорят о микрогематурии, а во втором о макрогематурии.
Причинами изолированной гематурии являются:
- Новообразования органов мочевыделения,
- Мочекаменная болезнь,
- Бактериальный нефрит — туберкулез почек,
- Нефропатия различного происхождения,
- Врожденные аномалии – почечная дисплазия,
- Сепсис,
- Тромбоз почечных сосудов.
Гематурия практически во всех перечисленных случаях сопровождается болью. Если болезненные ощущения при мочеиспускании отсутствуют, значит причиной эритроцитурии является генетическая патология почек.
У новорожденных и грудных детей причиной патологии может быть внутриутробное инфицирование, тромбоцитоз, онкозаболевания почек. У детей более старшего возраста кровь в моче часто обнаруживается при пиелонефрите или гломерулонефрите.
Протеинурия — клинический признак, характеризующийся появлением белка в моче и имеющий две формы: доброкачественную и злокачественную.
Доброкачественная патология имеет хороший прогноз. Она бывает:
- Преходящей идиопатической — однократное обнаружение белка в моче,
- Функциональной – белок обнаруживается у больных на фоне лихорадки, гипотермии, стресса, сердечной патологии,
- Ортостатической — при длительном стоячем положении.
Постоянная или злокачественная протеинурия является симптомом гломерулонефрита, сахарного диабета, амилоидоза почек, интоксикации тяжелыми металлами. Прогноз протеинурии в таких случаях более серьезный.
Цилиндрурия — присутствие в моче микроотпечатков почечных канальцев. Они образуются при нарушении процесса фильтрации почками и являются непрямыми признаками воспаления мочевыделительной системы.
Цилиндры бывают:
- Гиалиновыми — имеют белковое происхождение и появляются в моче при различных заболеваниях почек, сопровождающихся протеинурией,
- Восковидными — образованные из гиалиновых и зернистых цилиндров, которые задерживаются в канальцах почек при тяжелой почечной патологии воспалительного характера,
- Зернистыми — белковые слепки канальцев почек, обнаруживаемые при гломерулонефрите или диабетической нефропатии,
- Эритроцитарными — состоят из белка и эритроцитов и являются признаком гематурии,
- Лейкоцитарными — состоят из белка и лейкоцитов при пиелонефрите,
- Ложными — симптом патологии мочевыводящих путей.
В норме допускается присутствие в урине единичных гиалиновых цилиндров — не более 1-2 в поле зрения. Присутствие остальных видов цилиндрических тел в моче недопустимо.
Лейкоцитурия — появление в моче значительного количества лейкоцитов при бактериальном воспалении почек, мочевого пузыря, уретры. Сочетание лейкоцитурии с гематурией и протеинурией свидетельствует о воспалительных болезнях почек различного происхождения.
Лейкоциты — клетки иммунной системы, выполняющие роль защитника организма от чужеродных агентов. В норме могут обнаруживаться единичные клетки в поле зрения. При определенных состояниях или воспалении число лейкоцитов в моче резко увеличивается.
Причины стерильной лейкоцитурии:
- Подъем температуры тела до фебрильных значений,
- Гормонотерапия и химиотерапия,
- Травмы мочеполовых органов,
- Беременность,
- Отторжение почки донора,
- Асептическое воспаление мочеиспускательного канала и прочих органов мочевыделения.
Причины инфекционной лейкоцитурии:
- Тубулоинтерстициальный нефрит,
- Туберкулезная инфекция,
- Инфекции вирусного, бактериального, грибкового происхождения.
Лейкоцитурия в сочетании с протеинурией, эритроцитурией и цилиндрурией – признак тяжелого воспаления всех почечных структур.
В норме моча — стерильный субстрат. Бактериурия является признаком инфекционного воспаления различных отделов мочевыделительной системы, вызванного эшерихией, протеем, клебсиеллой, синегнойной или гемофильной палочкой, кокками.
Бактерии могут попасть в мочу с нижних отделов уретры. В этом случае диагностика бывает затруднена, поскольку никакой этиологической значимости такие микробы не имеют. Проникать инфекция в мочу может и при общих системных заболеваниях.
Занос микробов осуществляется гематогенным или лимфогенным путем. Эти микробы также не являются урипатогенными, поскольку агрессивная щелочная среда мочи быстро их уничтожает. Такие процессы в организме человека получили название транзиторной бактериурии.
Чтобы поставить диагноз бактериального воспаления органов мочеполовой системы, необходимо сдать мочу на бакпосев. Достоверность результатов определяется правильностью сбора биоматериала. Перед опорожнением мочевого пузыря следует тщательно вымыть промежность теплой водой без гигиенических средств.
Образец для исследования следует доставить в микробиологическую лабораторию в течение 2 часов с момента сбора.
Соли в моче обнаруживают в незначительном количестве у здоровых людей. Обычно специалисты определяют оксалаты и ураты. Если соли постоянно выпадают в осадок, значит у больного имеется дисметаболическая нефропатия, которая может привести к мочекаменной болезни.
Соли в моче — признак длительного лечения определенными фармакологическими препаратами или употребления некоторых продуктов питания. При выявлении в моче фосфатов следует начать лечение, поскольку это симптом острой инфекции, нередко сочетающийся с бактериурией.
Изменение цвета мочи
У здоровых людей моча желтая. Ее оттенок колеблется от светло-желтого до янтарного. Окраска мочи обусловлена присутствием в ней особых желчных пигментов. Цвет мочи может изменяться под воздействием внешних и внутренних факторов.
Физиологические причины атипичного цвета мочи:
- Пожилой возраст,
- Прием медикаментов,
- Пищевые продукты,
- Питьевой режим,
- Время суток,
- Особенности метаболизма.
У новорожденных детей красноватый оттенок мочи — признак высокого содержания уратов, у грудничков моча бледно-желтая, почти прозрачная.
Интенсивная окраска мочи по утрам связана с ночной продукцией гормона вазопрессина, снижающего диурез и концентрирующего мочу.
Помутнение и потемнение мочи также является признаком патологии, требующей срочного лечения. Помутнение нередко сочетается с изменением кислотности и плотности мочи.Определение цвета мочи — обязательный диагностический критерий при выполнении общего анализа. В лаборатории окраску определяют путем обычно визуального осмотра в прозрачном сосуде на белом фоне.
Изменения объема мочи и частоты опорожнения
У взрослого человека частота мочеиспускания составляет 4-6 раз в сутки. Она может меняться под воздействием различных факторов:
- Возрастных особенностей,
- Характера питания,
- Физической активности,
- Питьевого режима,
- Употребления соли,
- Сезона.
Расстройства мочеиспускания, возникающие при заболеваниях мочевыделительной системы и проявляющиеся изменением объема выделяемой мочи:
- Никтурия — преимущественное мочеотделение ночью. Это симптом дисфункции почек и всей мочевыделительной системы. Прерывание ночного сна для мочеиспускания приводит к недосыпанию и снижению работоспособности больного. В норме выделение мочи по ночам учащается после приема диуретиков, употребления большого количества жидкости, а также у пожилых людей, имеющих гипотонус мышц мочевого пузыря и тазового дна. Но чаще всего никтурия развивается при пиелонефрите, который требует немедленного лечения. В противном случае недуг может закончиться развитием хронической дисфункции почек.
- Олигурия — сокращение частоты и объема мочевыделения в несколько раз при нормальном поступлении жидкости в организм. Суточный диурез у больных не превышает 400-500 мл. Развивается олигурия при дегидратации организма, интоксикации, стрессе, гипотонии. Объем мочи сокращается при лихорадке, диарее, сердечно-сосудистой или почечной недостаточности. Олигурия — частый признак новообразований почек, мочевого пузыря, уретры и простаты. Нарушения в работе почек часто сочетаются с лихорадкой, болью в области поясницы и живота, тошнотой, рвотой, поносом, отеками, гипотонией.
- Полиурия — увеличение количества выделяемой суточной мочи в несколько раз. Это признак переохлаждения, цистита, сахарного диабета, простатита или аденомы простаты, невротических расстройств и прочих состояний, при которых в организме скапливаются соли или жидкость. Полиурия часто сопровождается болью, жжением и ложными позывами к мочеиспусканию.
- Дизурия — частое и болезненное приступообразное выделение мочи. Развивается дизурия при воспалении нижних отделов мочевыделительной системы и половых органов. У здоровых людей причинами дизурии является беременность, климакс, опьянение, стресс, переохлаждение. Патологическое состояние может быть связано с перемещением по мочевыводящим путям кровяных сгустков или конкрементов. Боль при мочеиспускании часто сопровождается несвоевременным, неосознанным или неполным опорожнением мочевого пузыря. Основными формами дизурии являются: поллакиурия, недержание мочи, странгурия, ишурия.
В отдельную группу выделяют еще один признак мочевого синдрома — парурезис. Это состояние возникает в тех случаях, когда человек не может опорожнить мочевой пузырь при посторонних людях или в непривычной обстановке.
Причинами подобного расстройства являются: инфекционные заболевания, органические и функциональные поражения ЦНС, а также прием лекарств, вызывающих застой мочи или нарушающих передачу нервных импульсов от мочевого пузыря к головному мозгу.
По мере прогрессирования синдрома состояние больных ухудшается: они не могут нормально справить нужду даже дома в тишине и покое. Если парурезис возникает у абсолютно здорового человека, значит имеют место психологические нарушения. В таком случае понадобится консультация психотерапевта.
Это психическое расстройство может серьезно усложнить жизнь людей, не позволяя им надолго отлучаться из дома.
Диагностика и лечение
Диагностируется мочевой синдром на основании анамнестических данных и результатах лабораторных методов.
Дополнительные клинические рекомендации по диагностике мочевого синдрома заключаются в проведении экскреторной урографии, цистоскопии, почечной артериографии, томографии.
При появлении признаков мочевого синдрома следует срочно обратиться к врачу, который правильно поставит диагноз и назначит адекватное лечение.
Мочевой синдром возникает при опасных для жизни заболеваниях, требующих проведения терапевтических мероприятий. Лечение патологии направлено на устранение причины, вызвавшей ее. Если этиотропная терапия невозможна, проводят комплекс процедур, облегчающих состояние больного и устраняющих основные симптомы.
Больным назначают лекарственную терапию:
- Антибиотики из группы пенициллинов, макролидов, фторхинолонов, цефалоспоринов – «Амоксиклав», «Азитромицин», «Ципрофлоксацин», «Цефтриаксон».
- Дегидратация — внутривенно «Гемодез», «Реополиглюкин», физраствор, глюкоза.
- Диуретики – «Фуросемид», «Верошпирон», «Гипотиазид».
- Иммуномодуляторы – «Тималин», «Ликопид», «Исмиген».
- НПВС – «Вольтарен», «Индометацин», «Ортофен».
- Глюкокортикоиды – «Преднизолон», «Бетаметазон».
- Цитостатики – «Циклоспорин», «Метотрексат».
- Антиагреганты – «Дипиридамол», «Курантил», «Пентоксифиллин».
- Поливитамины.
В каждом конкретном случае выбор препаратов и их дозировка определяются строго индивидуально с учетом патологической направленности и общего состояния организма. Кроме лекарственной терапии больным с мочевым синдромом показаны физические упражнения, диета, физиотерапевтические процедуры, психотерапия, хирургическое лечение.
: мочевой синдром у детей
Источник: https://sindrom.info/mochevoj/
Тема занятия: основные клинические синдромы при заболеваниях почек

ЦЕЛЬ ЗАНЯТИЯ:научиться выявлять характерные признакиосновных клинических синдромов призаболеваниях мочевыделительной системы.
Вопросы для повторения
-
Основные жалобы при заболеваниях органов мочевыделения.
-
Особенности анамнеза у больных с заболеваниями мочевыделительной системы.
-
Диагностическое значение осмотра, пальпации и перкуссии при заболеваниях почек.
-
Диагностическое значение клинических и биохимических исследований крови и мочи у больных с заболеваниями почек.
-
Диагностическое значение инструментальных методов исследования при патологии органов мочевыделения.
Вопросы для самоконтроля
-
Мочевой синдром. Механизмы развития. Диагностическое значение.
-
Механизмы развития и симптоматология нефротического синдрома.
-
Механизмы развития и симптоматология нефритического синдрома.
-
Отечный синдром. Механизмы развития почечных отеков.
-
Отличия отеков почечного происхождения от сердечных.
-
Причины и механизмы развития почечного гипертонического синдрома.
-
Клинические проявления артериальной гипертензии почечного происхождения.
-
Механизмы развития и симптоматология почечной эклампсии.
-
Причины, патогенетические механизмы и клинические проявления острой почечной недостаточности.
-
Причины и механизмы развития хронической почечной недостаточности.
-
Клинические проявления хронической почечной недостаточности.
-
Диагностическое значение дополнительных лабораторных и инструментальных методов обследования при хронической почечной недостаточности.
-
Механизмы и симптоматология уремической комы.
-
Принципы лечения почечной недостаточности.
Ориентировочные основы действий
-
Проведите опрос больного, выявите основные и дополнительные жалобы, характерные для патологии мочевыделительной системы.
-
Соберите анамнез заболевания и анамнез жизни больного.
-
Проведите объективное обследование больного: общий осмотр, пальпацию и перкуссию почек и мочевого пузыря, аускультацию почечных артерий.
-
Выявите субъективные и объективные симптомы, проанализируйте их причину и механизмы развития.
-
Составьте предварительное заключение о характере патологии (синдроме).
-
Назначьте комплекс дополнительных исследований для подтверждения Вашего заключения.
-
Проанализируйте результаты лабораторных, инструментальных и функциональных исследований.
-
Сделайте окончательное заключение о характере патологии (синдроме) и обоснуйте его, опираясь на все выявленные симптомы.
Мочевой синдром
Мочевойсиндром – этоклинико-лабораторное понятие, котороевключает в себя протеинурию, гематурию,лейкоцитурию и цилиндрурию. Этот синдромявляется наиболее распространенным, постоянным, а иногда и единственнымпризнаком патологии мочевыделительнойсистемы.
Протеинурия– выделениебелка с мочой при заболеваниях почек имочевыводящих путей. При выявлении убольного протеинурии следует определитьсуточную потерю белка с мочой.
Для этогосуточное количество мочи умножают наконцентрацию белка в моче.
По количествувыделенного за сутки белка с мочойразличают: умереннуюпротеинурию(до 1 г за сутки), среднюю (до 3 г за сутки) и выраженную(более 3 г за сутки).
Взависимости от основной причины имеханизмов различают преренальную,ренальную и постренальную протеинурию.
Преренальнаяпротеинурия возникаетв результате повышения концентрации вкрови низкомолекулярных белков, которыелегко фильтруются в клубочках почек.
Это наблюдается при болезнях крови,гемолизе, миеломной болезни, травмах,ожогах.
Также она может быть обусловленаповышением давления в почечных венах,что наблюдается при сердечнойнедостаточности (застойная протеинурия),у некоторых женщин в последние месяцыбеременности.
Почечная,или ренальная,протеинурия обусловленапоражением преимущественно клубочков,реже − канальцев, приводящее к повышениюпроницаемости клубочковых капилляровдля белков плазмы крови и снижениюреабсорбционной способности проксимальныхотделов канальцев. Почечная протеинуриянаблюдается при гломерулонефрите,отравлении солями тяжелых металлов,токсическом поражении почек.
Постренальнаяпротеинурия,как правило, связана с воспалительнымиили опухолевыми процессами в мочевыводящихпутях. Она обусловлена выделением белкаиз распадающихся лейкоцитов, эпителияи других клеток.
Важноедиагностическое значение имеетпостоянство и массивность протеинурии.Постояннаяпротеинуриявсегда свидетельствует о заболеваниипочек. Массивнаяпротеинурия характернадля нефротического синдрома.
Протеинурияпочечногопроисхождения отличается от внепочечнойналичием гиалиновых цилиндров в моче,представляющих собой белок, свернувшийсяв почечных канальцах.
Различаюттакже протеинурию селективную инеселективную. Под селективнойпротеинуриейподразумевается выделение с мочойнизкомолекулярных белков альбуминов.В тех случаях, когда белок мочи представленне только альбуминами, но и глобулинамии другими белками плазмы крови, протеинуриясчитаетсянеселективной.
Гематурия– выделениекрови(эритроцитов) с мочой. В зависимости отинтенсивности выделения эритроцитовс мочой различают микрогематурию имакрогематурию.
Примикрогематуриицвет мочине изменяется, а количество эритроцитовв общем анализе мочи колеблется от 1 до100 в поле зрения.
Примакрогематуриимоча приобретает цвет «мясных помоев»или становится темно-красной, а эритроцитыгусто покрывают все поле зрения и неподдаются подсчету.
Средимеханизмов появления гематурии выделяютследующие:
-
повышение проницаемости базальных мембран клубочковых капилляров;
-
разрывы в отдельных участках стенок клубочковых капилляров;
-
повреждение слизистой оболочки лоханки, мочеточника или мочевого пузыря;
-
деструкция ткани почек или мочевых путей;
-
снижение свертывающей способности крови.
Различаютпочечную и внепочечную гематурию.Почечнаягематуриявстречается при различных пораженияхпочек − гломерулонефрите, инфарктепочки, опухоли почки. Внепочечнаягематурия (измочевого пузыря, мочеточников,мочеиспускательного канала) наблюдаетсяпри мочекаменной болезни, опухоляхмочевого пузыря и предстательной железы,цистите.
Дляправильной диагностики заболеванияпочек следует выяснить происхождениегематурии. Преобладание в моче выщелочныхэритроцитов и выраженная протеинуриясвидетельствуют в пользу гломерулярногогенеза гематурии.
Сочетание выраженнойгематурии и скудной протеинурии (симптомбелково-эритроцитарной диссоциации)характерно для внепочечной гематурии.
При анализе нескольких суточных порциймочи почечная гематурия однотипна,тогда как при внепочечной выявляютсябольшие колебания интенсивностигематурии.Взависимости от локализации источникагематурию подразделяют на начальную(инициальную), конечную (терминальную)и тотальную. Начальнаягематурия, прикоторой лишь первая порция мочи припроведении трехстаканной пробы содержитпримесь крови, свидетельствует опоражении дистальной частимочеиспускательного канала.
Терминальнаягематурия характеризуетсяпоявлением крови в последней порциимочи. Она возникает при цистите, камняхили новообразованиях проксимальнойчасти мочеиспускательного канала,варикозном расширении вен в областишейки мочевого пузыря.
Тотальнаягематурия– наличие крови во всех порциях мочибывает при локализации источникакровотечения в мочеточнике или почках.
Лейкоцитурия– выделениес мочой лейкоцитов в количестве более 6 – 8 в поле зрения. Если в моче имеетсяпримесь гноя, причем она настольковелика, что определяется визуально, тоговорят о пиурии.
Механизмыпроисхождения лейкоцитурии зависят отхарактера и локализацииинфекционно-воспалительного процесса.Различают следующие пути попаданиялейкоцитов в мочу:
-
из очагов воспалительной инфильтрации межуточной ткани почек в просвет канальцев через их поврежденные или разрушенные стенки;
-
из слизистой оболочки мочевых путей, пораженных воспалительным процессом;
-
из гнойника (абсцесса) в полость чашечки или лоханки.
Встречаетсялейкоцитурия при пиелонефрите, воспалениипочечных лоханок (пиелите), мочевогопузыря или мочевых путей (цистит,уретрит), а также при распаде опухолейи туберкулезе почек.
Уточнение локализацииисточника лейкоцитурии возможно спомощью суправитальной окраски форменныхэлементов мочи по методу Штернгеймера− Мальбина, позволяющей выявить клеткигнойного воспаления, имеющие почечноепроисхождение.
Лейкоцитурии (особеннопиурии) нередко сопутствует бактериурия.
Цилиндрурия– выделениес мочой цилиндров, представляющих собойбелковые или клеточные конгломераты.Выделяют гиалиновые, зернистые,восковидные, эритроцитарные и лейкоцитарныецилиндры.
Гиалиновыецилиндрыпредставляют собой свернувшийся белоксыворотки крови, который профильтровалсяв почечных клубочках и не реабсорбировалсяв проксимальных отделах канальцев.Уровень гиалиновых цилиндров в мочеповышается при нефротическом синдроме,нефропатии беременных, отравлениях идругих патологических состояниях,вызывающих одновременно гематурию.
Зернистые цилиндрыобразуются из измененных клеток эпителияпроксимальных отделов канальцев, имеютзернистое строение.
Таблица 2
Источник: https://studfile.net/preview/1731105/
Основные клинические нефрологические синдромы
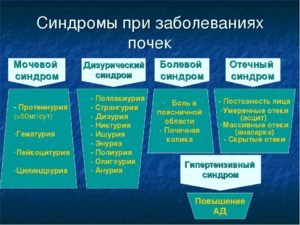
Основные клинические синдромы при заболеваниях почек:
Отечный синдром
Механизм возникновения почечных отеков сложен, поэтому не корректно объяснять их появление только снижением онкотического давления плазмы вследствие потери белка с мочой. По своему происхождению почечные отеки бывают нефритическими и нефротическими. Первые наблюдаются у больных гломерулонефритом в острой и хронической стадиях заболевания, но без наличия нефротического синдрома.
Они обусловлены следующими факторами:
- первичной задержкой натрия и воды в связи с поражением клубочков;
- повышением проницаемости капилляров при гломерилонефрите вследствие активации аутоиммунных процессов и поражения основного вещества соединительной ткани, повышения активности гиалуронидазы;
- повышением гидростатического давления;
- активацией ренин-ангиотензин-альдостероновой системы. Усиленная продукция альдостерона надпочечниками еще больше увеличивает задержку ионов натрия в организме, а это автоматически ведет к задержке воды в русле крови и тканях;
- гиперпродукцией антидиуретического гормона, задней долей гипофиза.
Нефротические отеки чаще всего развиваются при воспалительном или дегенеративном поражении канальцев.
Именно при нефротическом синдроме ведущим механизмом развития отеков является выраженная гипопротеинемия вследствие массивной потери белка с мочой.
Результатом является снижение онкотического давления в кровяном русле и выход жидкости в окружающие ткани. Особенно стойкие отеки бывают при одновременном включении нескольких механизмов.
Почечные отеки в классическом варианте локализуются на лице и появляются по утрам. Кожа над ними бледная, по консистенции они мягкие, рыхлые, подвижные. При больших отеках они распространяются по всему телу и часто бывают полостными.
Cиндром артериальной гипертензии (гипертензивный синдром)
При заболеваниях почек может развиваться вторичная артериальная гипертензия, так называемая почечная гипертензия.
Гипертензивный синдром возникает:
- в результате поражений паренхимы почек (при гломерулонефритах или пиелонефритах, нефросклерозе) – это ренопаренхиматозная, или истинно нефрогенная гипертензия;
- при патологии сосудов, питающих почки – это вазоренальная (реноваскулярная) гипертензия;
- при нарушениях оттока мочи – это рефлюксная гипертензия.
Механизм развития почечной гипертензии, особенно ренопаренхиматозной, сложен. Установлены некоторые различия в зависимости от морфологической формы гломерулонефрита. Независимо от повреждающего фактора (поражение сосуда или воспалительный процесс в области клубочков), возникает ишемия почечной паренхимы, в том числе и юкста-гломерулярного аппарата почки, расположенного в клубочках.
В результате активируется выработка ренина, посредством чего повышается активность ангиотензинпревращающего фермента, приводя к усиленной продукции ангиотензина-2 – мощного прессорного фактора.
Ангиотензин-2 увеличивает спазм артериол, что резко повышает периферическое сопротивление.
Активируется выработка альдостерона надпочечниками и антидиуретического гормона, что приводит к задержке натрия и воды.Доказано избирательное накопление ионов натрия в стенке сосудов, который также притягивает воду. Возникающий отек стенки сосудов приводит к значительному и стойкому повышению периферического сопротивления, что автоматически резко повышает артериальное давление.
Одновременно доказано снижение выработки депрессорных факторов (калликреин, простогландины, антиренин, ангиотензиназы, брадикинин и др.). Клинические проявления почечной гипертензии в целом такие же, как и при первичной (эссенциальной) артериальной гипертензии.
Особенности почечной гипертензии:
- Имеется всегда клиника поражения почек (гломерулонефрит, пиелонефрит, амилоидоз, нефросклероз, врожденный или приобретенный стеноз почечной артерии и др.).
- В 20% случаев отмечается быстрое, злокачественное течение, трудно поддающееся лечению.
- Преимущественно повышается диастолическое давление за счет выраженного спазма периферических сосудов.
- Специфические изменения глазного дна: спазм артериол сетчатки и экссудативные изменения в виде многочисленных хлопьевидных пятен; сетчатка с сероватым фоном, отечность дисков зрительных нервов; мелкие и крупные кровоизлияния у заднего полюса глазного яблока, фигура «звезды» в области зрительного пятна.
Синдром почечной эклампсии
Эклампсия наблюдается чаще всего при остром диффузном гломерулонефрите и нефропатии беременных. В патогенезе эклампсии основное значение отводится:
- повышению внутричерепного давления;
- отеку мозговой ткани;
- ангиоспазму мозговых сосудов.
Приступы эклампсии обычно возникают в период выраженных отеков и повышения АД. Провоцируют приступы прием соленой пищи и употребление большого количества жидкости.
Первыми признаками приближения приступа эклампсии являются необычная вялость, сонливость. Затем появляются сильная головная боль, рвота, кратковременная потеря зрения (амавроз), речи (афазия), преходящие параличи, помрачнение сознания, повышение АД, урежение пульса. Потом появляются частые (через 30 сек – 1 минуту) тонические и клонические судороги.
Лицо больного во время приступа становится цианотичным, набухают шейные вены, глаза закатываются кверху, отмечается прикусывание языка, изо рта вытекает пена. Зрачки расширены и не реагируют на свет, глазные яблоки тверды. Нередко наблюдаются непроизвольные дефекация и мочеиспускание.
Приступы почечной эклампсии обычно продолжаются несколько минут. Больные нередко погибают от отека головного мозга или кровоизлияния в мозг.
Синдром почечной колики
Почечная колика чаще всего развивается при мочекаменной болезни, реже при перегибе мочеточника, нефроптозе, опухоли почки. Патогенез: рефлекторный спазм мочеточника за счет раздражения его стенки камнем и растяжение почечной лоханки, которое обуславливается нарушением оттока из нее мочи.
Почечная колика имеет характерную клиническую картину. Внезапно, обычно после ходьбы, тряской езды появляются сильные, схваткообразные боли, локализующиеся в той половине поясничной области, где располагается камень. Боли распространяются вниз по ходу мочеточника, в область паха, в половые органы. Они носят острый характер.
Больной во время приступа крайне беспокоен, кричит, стонет, не находит себе места. Почечная колика сопровождается тошнотой, неоднократной рвотой, не приносящей облегчения, чувством распирания в животе, вздутием, симптомами функциональной непроходимости кишечника.
Одновременно с болями развиваются дизурические явления: учащенное мочеиспускание, болезненность и затруднения при мочеиспускании. Количество выделяемой мочи уменьшено, а в конце приступа – увеличено.
Обнаруживаются изменения в моче: единичные свежие эритроциты, а иногда и выраженная гематурия. В моче можно обнаружить «мочевой песок» и мелкие конкременты. Но во время приступа она может не содержать патологических примесей, если произошла полная закупорка мочеточника. Продолжительность приступа от нескольких минут до 2-3 и более часов.
При обследовании больного температура тела нормальная, определяется резкая болезненность при ощупывании поясничной области и положительный симптом Пастернацкого. Подтверждением диагноза почечной колики при мочекаменной болезни обычно служат типичная клиника заболевания, изменение мочевого осадка и данные рентгенографии, ультразвукового исследования.
Источник: http://medicoterapia.ru/bolezni-pochek-klinicheskie-sindromi.html


