Острые заболевания почек
Содержание
Болезни почек: симптомы, лечение, название, диагностика
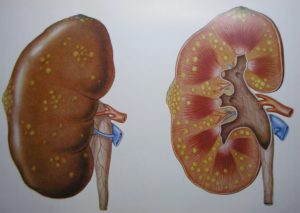
Болезни почек могут быть самыми разными. Все они в основном сопровождаются разрушением структуры нефронов, на которые возложена основная задача фильтрации.
При этом проблемы с почками проявляются в неспособности удалять продукты распада и избыток жидкостей. Самые распространенные заболевания почек делят на две группы – хронические почечные болезни и острые заболевания почек.
К еще одной группе относятся генетические заболевания.
Что такое ХБП?
При хронических почечных заболеваниях поражение почек или ухудшение их функций длится дольше трех месяцев. При этом симптомы варьируют от легких до тяжелых. В тяжелых случаях, какие бывают, если возникает хроническое поражение почек, они прогрессируют до почечной недостаточности. Это финальная стадия, поскольку возникает опасное для жизни вторичное осложнение, называемое некроз почки.
Начало хронических заболеваний почек (ХБП) обычно незаметно и развивается постепенно. К счастью, далеко не всегда больные почки доходят до конечного этапа, особенно если диагностика была проведена своевременно.
Болезнь почек человека на последней стадии далеко не всегда означает неминуемую смерть. Это значит, что на этом этапе орган теряет способность фильтровать кровь. В такой ситуация спасает диализ, вид заместительной терапии.
Также можно сделать трансплантацию.
Причинами ХБП является ряд факторов, которые могут вызвать необратимые повреждения почек и/или ухудшить их функции. Наиболее распространенные причины болезней почек:
- Диабет – распространенная этиология заболеваний почек у взрослых. Диабетическая почечная нефропатия является одним из распространенных осложнений диабета.
- Высокое давление крови – еще одна распространенная этиология. Если не контролировать давление, может развиться ХБП. Но при этом ХБП также может стать причиной высокого давления. Поэтому в такой ситуации возникает порочный круг, когда одно заболевание является причиной ухудшения симптомов другого. 80% пациентов с хроническим заболеванием почек на стадии 3-5 имеет высокое давление крови.
- Изнашиваемость органа – это этиология наблюдается у пожилых людей. Возрастная причина является результатом естественного старения и уменьшения функций почек. Больше половины людей старше 75 лет имеют ту или иную стадию ХБП.
Другими, менее распространенными причинами, являются заболевания почечных клубочков, например, их воспаление (гломерулонефрит). Сужение артерий, осуществляющих кровоснабжение почек (стеноз ренальных артерий), полицистическое заболевание почек, блокировка мочеотделения и повторное инфицирование органа и некоторые другие причины также могут спровоцировать ХБП.
Что такое СКФ?
Для диагностики ХБП необходимо сделать анализ мочи, исследование крови на электролиты (калий, натрий и фосфор). Кроме того, врач может назначить другие диагностические процедуры, среди которых ультразвуковое сканирование или биопсия пораженного органа.
Для диагностики ХБП назначают анализ крови, который определяет, какое количество плазмы почечные клубочки фильтруют за определенное время. Этот тест называется скорость клубочковой фильтрации (СКФ). У здорового человека она равняется 90 мл/мин и больше. Если какие-нибудь почечные клубочки не фильтруют с нормальной скоростью, значит – орган не справляется со своей задачей.
Этот метод исследования предусматривает анализ крови на креатинин, который является побочным продуктом мышечной деятельности. У здорового человека это вещество отфильтровывают из крови почки. Если они не справляются со своей функцией, почечные клубочки оказываются неспособны его нормально отфильтровать, – и уровень креатинина повышается.Скорость клубочковой фильтрации вычисляется в зависимости от возраста, пола и уровня креатинина в организме. Поправки к этому анализу дают для людей, происходящих из африканско-карибского региона.
Стадии и лечение ХБП
Хронические заболевания почек, в зависимости от различных факторов и скорости СКФ (скорости клубочковой фильтрации), подразделяются на пять стадий:
| Стадия | Стадия ХБП | СКФ, мл/мин/1,73м2 |
| Первая | СКФ показывает нормальную функцию почек, но человек по самочувствию может определить, что у него проблемы. В моче может присутствовать белок или кровь, что указывает на наличие воспаления и другие заболевания. | 90 и больше |
| Вторая | Небольшое уменьшение функции органа, при котором поражение почек твердо установлено. У людей с СКФ от 60 до 89 без установленной причины диагностируется ХБП. | 60-89 |
| Третья | Может сопровождаться или не сопровождаться установленной причиной заболевания. Например, в процессе старения почек у пожилых людей, они уменьшают свои функциональные возможности без определенных причин. | 45-59 (3А)30-44 (3В) |
| Четвертая | Сильное нарушение функции органа без причины или с установленной причиной. | 15-29 |
| Пятая | Очень сильное нарушение функции, является финальной стадией почечной недостаточности. | Меньше 15 |
Симптомы при ХБП чаще всего проявляются на четвертой стадии заболевания. Вначале они могут быть неопределенными. Например, появляется ощущение усталости, потеря энергии и ухудшение общего самочувствия. Более тяжелыми признаками являются:
- Неспособность к ясному мышлению.
- Плохой аппетит.
- Потеря веса.
- Сухая, раздраженная кожа.
- Судороги.
- Задержка жидкости в тканях.
- Опухлость вокруг глаз.
- Потребность в частом мочеиспускании.
- Бледность из-за анемии.
- Плохое самочувствие.
Если ХБП прогрессирует до пятой стадии, возникает анемия, дисбаланс кальция, фосфора и других элементов. При этом развиваются усталость, утоньшается костная ткань. Конечная стадия окажется смертельной, если лечение проигнорировать.
Терапию на первой-третьей стадии проводит терапевт. На более позднем этапе обязательно надо лечиться у нефролога. Чем раньше начинается терапия, тем большая вероятность, что наступление почечной недостаточности удастся предотвратить. Во время лечения врач должен направить меры, чтобы снизить риск возникновения заболеваний сердечно-сосудистой системы, уменьшить болезненные симптомы.
При лечении ХБП необходимо определить и заняться терапией хронического заболевания печени, если она поддается лечению. Например, диабетику надо постоянно контролировать уровень глюкозы. Это же надо делать при высоком давлении. Если причина – инфицирование почек, лечить болезнь надо антибиотиками, при блокировании мочевыводящей системы (например, камнями), нужна хирургическая операция.
Острая почечная недостаточность
К распространенным болезням почек люди относят еще один вариант их поражения – острую почечную недостаточность. При острой почечной недостаточности почки неожиданно перестают работать, как нужно. Это значит, что соли и другие химические вещества в организме могут резко подняться или опуститься до ненормальных величин, из-за чего состояние человека внезапно ухудшается.
Если повышается количество кислот или солей, могут быть поражены и другие органы и системы организма (сердце, легкие, мозг, мускулы, глаза). Если почки оказываются неспособны избавиться от достаточного количества жидкости, она начинает накапливаться в тканях тела с избытком. Это может привести к опухолям в ногах или нарушить дыхание.
Симптомами острой почечной недостаточности являются также выделение меньшего количества мочи при мочеиспускании, чем обычно, плохое самочувствие, сопровождаемое тошнотой и рвотой, плохой аппетит. Возможно нарушение дыхания, опухоли в ногах или других частях тела.
Причины болезни почек в этом случае чаще всего бывают инфекции, которые атакуют почечные фильтры, но могут быть и другие причины. Факторами риска для острой почечной недостаточности являются:
- Возраст после 65 лет.
- Блокировка мочевыводящих путей.
- Диабет, сердечная недостаточность, заболевания печени и другие серьезные болезни.
- Зависимость от внутривенного введения капельницами.
- Тяжелые инфекции, среди которых – поражение мочевыводящих путей, инфекции груди или кожи.
- Некоторые лекарства могут привести к острой почечной недостаточности. Среди них – нестероидные противовоспалительные препараты (Ибупрофен, Диклофенак, Напроксен) могут вызвать болезнь почек. Это же могут сделать некоторые таблетки для снятия давления, оказывающие побочный эффект на почки, антибиотики, диуретики.
- Недостаток жидкости в тканях.
- Сильные кровотечения.
- Пониженное давление крови.
Кроме того, причины заболевания почек острой формы – это недостаток жидкости в организме (обезвоживание), хронические заболевания почек. Также это могут быть ситуации, когда у больного и раньше был приступ острой почечной недостаточности.
Может возникнуть острая почечная недостаточность и у детей. Это может быть результатом инфекции сильного поноса, лейкемии, обезвоживания, низкого давление крови. Также спровоцировать приступ могут другие заболевания почек, среди которых – нефрит.
Диагностика и лечение
Диагностика острой почечной недостаточности предусматривает исследование мочи и крови. Врач должен оценить количество мочи, выделяемой пациентом в течение дня. У большинства пациентов её объем ниже нормы. Кроме того, определяется наличие белка и крови в моче, а также сахар.
Обязательно проводится анализ крови на креатинин. Его высокий уровень означает, что почки не справляются со своей задачей и не удаляют продукты распада эффективно. Ультразвуковое сканирование может определить наличие блокировок в мочевыделительной системе. Могут быть назначены и другие анализы.
Во время лечения врач внимательно наблюдает за работой органа, часто назначает анализы мочи и крови. Пациент может нуждаться в дополнительном введении жидкости.
Ограничивающая диета может включать ограничение белков и солей. Необходимо прекратить прием любого лекарства, что оказывает негативное воздействие на почки. Если состояние ухудшается, поражение почек с острым началом и течением может потребовать срочного диализа. Тем не менее, эта болезнь не является необратимым заболеванием.
Наследственные недуги
Наследственные заболевания почек – это различные заболевания, являющиеся результатом дефекта в генах. К ним относятся различные почечные синдромы и редкие врожденные заболевания почек. В этот список входят такие названия, как:
- Аутосомно-доминантная поликистозная болезнь почек.
- Аутосомный рецессивный поликистозная болезнь органа.
- Нефронофтизис (вид кисты).
- Медуллярная губчатая почка.
- Синдромы заболевания почек проявляются при синдромах Олпорта и Бартера.
- Врожденные генетические заболевания обмена веществ.
- Аутоиммунные заболевания почек и такие виды болезней почек, среди которых первичный иммунный гломерулонефрит и IgA-нефропатия.
Одним из заболеваний, поражающих почечные клубочки является гломерулонефрит. Хоть это название переводится с греческого, как воспаление почечных клубочков, воспалительные процессы присутствуют не всегда.
Повреждение клубочков приводит к неспособности органа функционировать. При этом в организме накапливается избыток солей и жидкости. Это приводит к повышению давления крови и почечной недостаточности.
Гломерулонефрит бывает острый и хронический, а симптомы его варьируют от легких до тяжелых.
Гломерулонефрит является аутоиммунным заболеванием, при котором иммунная система начинает атаковать и разрушать здоровые клетки организма. В случае с гломерулонефритом иммунитет направляет свою активность против почечных клубочков.Часто пусковым механизмом патологического процесса является инфекция. Распространенной бактерией, которая может привести к развитию гломерулонефрита, является стрептококк. Первично инфицированными могут быть верхние дыхательные пути или кожа.
Симптомы гломерулонефрита могут появиться через 1-3 недели после первичного инфицирования. Другие бактерии, вирусы и паразиты также могут спровоцировать развитие этого недуга.
Заболевание может возникнуть в любом возрасте, но наиболее часто ему подвержены дети в возрасте от 5 до 15 лет.
Важность профилактики и диеты
Здоровье почек очень важно для здоровья всего организма. Для поддержания этого здоровья нужно вести активный образ жизни и следить за питанием, поскольку последствия могут быть тяжелыми.
Диета для почек предусматривает употребление мяса и рыбы в отварном виде. Пищу желательно принимать 4-6 раз в день.
В блюда нужно класть как можно меньше соли (при почечной недостаточности не более 2-3 г в сутки), если же у пациента высокое давление, от неё лучше отказаться вообще.
Для людей, имеющих проблемы с почками, под запретом бульоны, жирное мясо, рыба, копчености, колбасы. Нельзя употреблять сыры, бобовые, квашеные и маринованные овощи, консервы. Противопоказаны шоколад, какао, крепкий кофе, а также минеральные воды, насыщенные натрием.
Современные холистические теории типа нью эйдж акцентируют внимание на психосоматике заболеваний почек. С этих точек зрения психосоматика почечных заболеваний непосредственно связана с отношениями в семье.
Например, психосоматика неудовольствия семейными отношениями может привести к камням в почках, а психосоматика почечной недостаточности связана с безысходностью в семье.
Психосоматические причины приписываются даже инфекциям почек, связанных с постоянным чувством злости на партнера.
Источник: http://2pochku.ru/bolezni/pochek/bolezni-pochek.html
Признаки острого заболевания почек
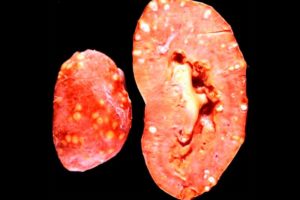
Два бобовидных органа, расположенные в задней части брюшной полости чуть выше талии и с обеих сторон позвоночника, именуются почками.
Они выполняют жизненно важные задачи для поддержания здоровья организма: помогают удалять отходы, регулируют производство эритроцитов, способствуют производству витамина D, необходимого для костей, высвобождают гормоны, регулирующие кровяное давление и пр. Почки помогают контролировать баланс воды и концентрацию минералов (натрий, калий, фосфор) в крови.
С возрастом почки могут работать хуже. Особенно повышают риск почечных заболеваний такие факторы, как диабет, высокое кровяное давление, курение, ожирение и наследственность.
Диагностировать болезни почек на начальной стадии довольно трудно, поскольку их симптомы бывают едва заметны, либо похожи на признаки других болезней. Но чем позже обнаружатся проблемы с почками, тем хуже могут быть их последствия.
Расскажем о самых распространенных признаках почечных заболеваний:
1. Проблемы с мочеиспусканием
Это, пожалуй, самый первый и важный симптом того, что почки стали плохо функционировать. Измениться может:
- количество мочи (в большую или в меньшую сторону);
- ее цвет (становится темной, коричневатой, мутной, с частичками крови, густой пены);
- частота мочеиспускания (особенно заметно ночью);
- боль, жжение и чувство давления внизу живота при мочеиспускании.
Нередко проявляются симптомы как при цистите: частые позывы к мочеиспусканию с небольшим количеством выделяемой мочи.
2. Отечность при болезнях почек
Почки ответственны за удаление отходов и лишней жидкости из организма. Когда этого не происходит, невыведенная жидкость накапливается в теле и вызывает отеки.
Они чаще всего бывают на руках, ногах, голеностопных суставах, лице и под глазами.
Если почки не в порядке, то при нажатии на кожу пальцем можно заметить, как она теряет первоначальный цвет, становится на некоторое время тусклой и бледной.
3. Постоянная усталость и слабость
Когда почки не функционируют должным образом, человек часто чувствует слабость, усталость и быструю утомляемость без особой физической нагрузки. Двумя распространенными причинами этих симптомов являются анемия и накопление отходов в организме. Здоровые почки создают гормон, называемый эритропоэтин.
Он помогает продуцировать эритроциты. Поврежденная почка уменьшает производство этого гормона, что приводит к снижению количества эритроцитов в крови.
Помимо этого, при плохой работе почек организм не справляется с выведением вредных веществ, что вызывает потерю аппетита, а затем и потерю энергии, слабостьи быструю утомляемость.
4. Головокружение
Когда заболевание почек вызывает анемию, человек может периодически чувствовать головокружения, терять равновесие, вплоть до предобморочного состояния.
Это происходит потому, что при анемии мозг не получает достаточное количество кислорода для нормального функционирования. Недостаток кислорода в голове чреват проблемами с памятью, концентрацией внимания и сном.
Если человека начали часто беспокоить необъяснимые головокружения, плохая концентрация и бессонница, то нужно обязательно пройти медицинский осмотр.
5. Необъяснимая боль в спине
Необъяснимая боль в пояснице или внизу живота — еще одна частая причина заболевания почек. Болезненные ощущения могут быть и в области суставов, которые могут становиться менее подвижными и «хрустят». Боль в нижней части спины и в паху нередко бывает вызвана камнями в почках и уретре.
Поликистозная почечная болезнь — наследственная патология в виде заполненных жидкостью кист в почках. Она может стать причиной боли в нижней части спины, с бока или внизу живота.
При возникновении острых болей и спазмов, распространяющихся в нижней части спины или в паху, нужно немедленно обратиться к врачу.
6. Высыпания и зуд кожи
Частые кожные высыпания, прыщи, раздражения и чрезмерный зуд тоже относятся к одним из признаков некоторых почечных заболеваний.
Неправильное функционирование почек способствует накоплению отходов и токсинов в организме, что приводит к возникновению многих проблем с кожей. Другим признаком болезней почек является дисбаланс кальция и фосфора в крови, что нередко вызывает чрезмерный зуд кожи.
Если вдруг здоровый кожный покров начал меняться, сохнуть, покрываться прыщами, зудеть, то желательно поскорее проконсультироваться с доктором.
Болезни почек нередко сопровождаются неприятным аммиачным запахом изо рта и металлическим привкусом в ротовой полости.
Это происходит потому, что плохое функционирование почек приводит к увеличению уровня мочевины в крови. Она в свою очередь распадается на аммиак в слюне, что и приводит к неприятному аммиачному запаху изо рта.
По той же причине во рту часто чувствуется металлический привкус, который мешает воспринять истинный вкус блюд.
8. Тошнота или рвота
Тошнота, рвота и плохой аппетит — распространенные признаки проблем с желудочно-кишечным трактом у людей, страдающих заболеваниями почек. Тошнота и рвота чаще всего бывают утром.
Когда почки не способны фильтровать вредные токсины из крови, это приводит к накоплению избыточного азота мочевины в кровотоке.
Такое явление стимулирует слизистую желудочно-кишечного тракта и вызывает тошноту и рвоту.
Источник: https://shokomania.ru/priznaki-ostrogo-zabolevanija-pochek/
Заболевания почек
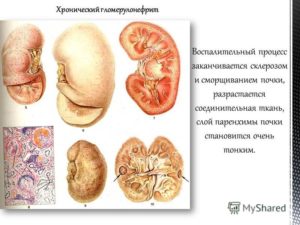
В современных условиях почечная патология приобретает большие масштабы.
Это связано с резистентностью бактериальной флоры по отношению к антибиотикам, нефротоксичностью популярных ныне медикаментов (например, НПВС), распространением сахарного диабета и других патологий, лежащих в основе формирования нефропатии.
Симптомы и признаки почечных заболеваний выявить при обычном осмотре или сборе жалоб, анамнеза не всегда возможно. Обычно требуются анализы. Но порой симптомы заболевания почек очевидны.
Основные причины болезней
Почечная ткань состоит из клубочков, канальцев, собирательных трубочек. Морфологическая структура, которая лежит в основе функционирования мочевыводящей системы — нефрон. Чем может быть вызвано поражение почечной паренхимы и нефронов?
Самая основная среди многочисленных причин заболеваний почек — патогенная микрофлора. Как известно, в нормальных условиях моча стерильна и бактерий или грибов не содержит. Это означает, что их не должно быть в структурах мочевыводящей системы. Но при определенных условиях инфекционные агенты все же проникают в клубочки или интерстиций почки. Откуда они там появляются?
- Урогенный или восходящий путь из нижних мочевых путей.
- Лимфогенное распространение посредством лимфатических сосудов или узлов по току лимфы.
- Гематогенный путь, при котором из очагов инфекции бактерии распространяются по току крови.
- Травма почек.
Бактерии и грибковые агенты вызывают пиелонефрит. В его основе лежит воспаление почек, а именно интерстициальной ткани. Далее в процесс вовлекается чашечно-лоханочная система.
Это заболевание почек опасно тем, что из острого оно быстро становится хроническим. Хронический пиелонефрит — одна из самых частых и распространенных почечных болезней.
При отсутствии адекватного и своевременного лечения наступает хроническая недостаточность функции почек.
Еще один патофизиологический механизм — аутоиммунный. Речь идет об агрессии иммунных сил организма по отношению к собственным клеткам и тканям. Воспаление почек при этом аутоиммунное и асептическое. Поражаются большей частью клубочки. Поэтому эта болезнь почек называется гломерулонефритом.Аутоиммунный генез нефропатии предполагают такие состояния, как коллагенозы или васкулиты. В этом контексте имеются в виду такие патологии, как волчанка, склеродермия, гранулематоз Вегенера, синдром Гудпасчера и другие.
В основе лежит синтез антител (иммуноглобулинов), которые действуют на базальную мембрану почечных клубочков. Второй вариант — формирование иммунных комплексов.
Они представляют собой в свою очередь связанные антиген и антитело, иногда вместе с компонентами системы комплемента.
Следующая группа причин болезней почек связана с метаболическими факторами. Здесь следует упомянуть сахарный диабет, подагру и мочекислый диатез. Диабетическая нефропатия встречается очень часто.
Именно эта патология является причинным фактором развития почечной недостаточности и хронической болезни почек, симптомы которой носят прогрессирующий характер. При подагре воспаление почек возникает из-за отложения солей — монурата натрия.
Ситуацию осложняет формирование камней.
Симптоматика почечных болезней
Симптомы болезни почек проявляются далеко не во всех случаях патологии. Современной тенденцией практически всех хронических соматических заболеваний является бессимптомность, стертость клиники. Тем не менее, стоит помнить о возможных первых признаках заболевания почек.
Болевой синдром
Как известно, существуют органы и ткани, которые не имеют болевых рецепторов. К ним относятся в том числе почки. Поэтому симптомы болезней этих органов не должны включать боль.
При пиелонефрите почечная ткань увеличивается в объеме. В основе лежит воспаление почек. Этот процесс вызывает полнокровие и венозный застой. Орган, как известно, окружен фиброзной капсулой. При увеличении объема ткани последняя растягивается. Это и есть причина тяжести в области поясницы и боли этой локализации. Ощущения носят тупой и перманентный (постоянный) характер.
У детей этот синдром проявляется чаще и более выражено. Он может быть обусловлен не только воспалительными процессами, но и другими патофизиологическими механизмами. Так, поликистоз почек тоже сопровождается со временем увеличением органа из-за роста кист.
При больных почках альтернативными симптомами могут быть дискомфорт, тяжесть. Если воспаление почек перешло на забрюшинное пространство с формированием паранефрита, то болевой синдром сопровождается вынужденной позой.Иной характер боли наблюдается при мочекаменной болезни или уролитиазе. Первые признаки болезни почек при этой патологии — острые, приступообразные боли в области поясницы. При этом пациенты мечутся, не находят себе места. Ощущения вызваны тряской, резкими движениями. Проходят боли при использовании грелок или спазмолитических средств.
Отеки и давление
Отечность, пастозность нижних конечностей — проявление не только застоя при сердечной недостаточности. Довольно часто это является признаком больных почек.
Сначала отеки локализованы в области лица. Это обычно периорбитальная зона (вокруг глаз). Само лицо кажется несколько одутловатым. Глазные щели узкие.
Отеки сами по себе легко смещаются при проведении пальпаторного исследования. Они на ощупь довольно мягкие. При прогрессировании заболевания отечность наблюдается на руках, кистях, стопах и голенях. Распространенный отек называется анасаркой.
Гипертония — частое проявление как при гломерулонефрите, так и при пиелонефрите. Обычно повышается в большей степени диастолическое АД, нежели систолическое. При этом падает такой параметр, как пульсовое давление.
Температурная реакция
При заболевании почек одним из симптомов является температура. При каких патологиях она встречается чаще?
- Острый пиелонефрит и обострение хронического процесса.
- Почечная колика при мочекаменной болезни.
- Постстрептококковый гломерулонефрит.
Температура обычно субфебрильная, поэтому не требует назначения жаропонижающей терапии. Но такая картина характерна для взрослых, особенно у пожилых. Для детей более типична гиперпирексия. Температура превышает 38.5 С, достигая 40-41С.
Симптомы заболеваний почек, связанные с интоксикацией, включают гипертермиию. Пациент при этом зябнет. Его кожный покров горячий на ощупь. Он может быть влажным.
Уголки рта сухие, язык тоже. На губах появляются везикулы, свидетельствующие о снижении иммунной системы (герпес). Лицо гиперемированное. При гломерулонефрите оно, напротив, бледноватое.
Интоксикационный синдром
Симптомы болезней почек, связанные с воспалительными процессами, включают проявления интоксикации. К ним относят выраженную слабость и головную боль. Пациентам сложно выполнять привычные физические нагрузки. Они ощущают жажду, озноб.
Кроме перечисленных проявлений возможно головокружение и головная боль. Больные утомляются быстрее и при меньшем уровне нагрузки, чем раньше.
Важный интоксикационный симптом — обезвоживание. Особенно важным это явление считается у пациентов детского возраста. До степени эксикоза, в то же время, дело обычно не доходит.
Дизурия
При больных почках симптомы болезней (и их лечение) могут быть связаны с процессом мочеиспускания. Какие варианты патологии возможны?
Выделяют несколько подгрупп дизурических явлений. Первая из них связана с изменением количества выделяемой мочи. Возможно увеличение объема выделяемой жидкости. Тогда такое состояние называют полиурией. Оно характерно для диабетической нефропатии, полиурической стадии острой почечной недостаточности.
От полиурии следует отличать поллакиурию. Пациент при этом часто мочится, но объем остается либо неизменным, либо несколько увеличенным. В нормальных условиях считается, что пациент должен мочиться не чаще 6 раз днем и 1 раза в ночное время суток.
При болезнях почек возможна и обратная ситуация. Объем выделяемой вторичной мочи может уменьшаться вплоть до полного отсутствия выведения. Такая патология называется олигоурией.
Больные почки не справляются с привычным объемом работы. Поэтому избыток жидкости выводится не при помощи процессов фильтрации, а другими путями. Объем выделенной жидкости почками при этом меньше, чем 500 мл за сутки.
При анурии объем считают не посуточно, а каждый час.
Источник: https://TvoyaPochka.ru/bolezni/zabolevaniya-pochek
Острый пиелонефрит: симптомы и лечение
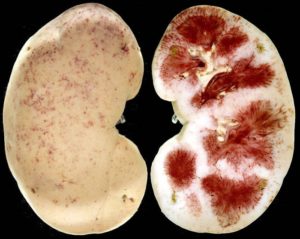
Острый пиелонефрит — одна из наиболее часто встречающихся патологий почек. Заболевание возникает в результате поражения патогенными микроорганизмами, воспалительный процесс развивается в чашечно-лоханочной системе, паренхиме.
Патология наблюдается у пациентов любого возраста (в т.ч. у младенцев). Риск возникновения болезни повышается у женщин от 40 до 45 лет.
Признаки острого пиелонефрита
Формы заболевания влияют на симптомы: более активный процесс отличается тяжелым течением и различными клиническими проявлениями.
Разновидностями острого процесса являются:
- серозный (возникает на начальной стадии, в почках отсутствует гнойный инфильтрат);
- гнойный (другая стадия патологического процесса);
- апостематозный (сопровождается появлением небольших очагов с гнойным содержимым);
- карбункул (при слиянии гнойных очагов);
- абсцесс (после ишемии и некроза в паренхиме почек образуется гнойная полость).
Признаки острого процесса зависят от вида патологии и стадии. Заболевание может быть:
- первичным (возбудитель попадает с током крови, процесс поражает здоровую почку);
- вторичным (развивается в результате осложнения основного заболевания — мочекаменной болезни, простатита и др.).
Патологический процесс может протекать в одной или обеих почках, в зависимости от этого поражение бывает одно- или двухсторонним (чаще отмечается одностороннее).
По имеющейся закупорке мочевых каналов различают процесс:
- острый необструктивный (сохраняется полная проходимость мочеточников);
- обструктивный (развивается в результате закупорки мочевых каналов новообразованиями, камнями).
Особая патология — гестационный пиелонефрит. Возникает в I — II триместрах беременности в результате сдавливания мочеточников увеличивающейся маткой. Представляет угрозу для матери и ребенка: может развиться острая почечная недостаточность.
Признаки острого пиелонефрита
Симптомы острого пиелонефрита
Когда возникает острый пиелонефрит, симптомы во многом зависят от стадии. Интенсивность и проявления острого процесса характеризуются вариантами:
- острейший — тяжелейшее течение с признаками сепсиса;
- острый — интоксикация, выраженные дизурические симптомы;
- очаговый — интоксикация слабее, более выражены местные проявления;
- латентный — клинические проявления нечеткие, в дальнейшем возможны опасные осложнения.
Симптомы острого заболевания появляются спустя 2-4 недели после инфекции (ангины, фурункулеза и др.):
- головная боль;
- слабость, потливость;
- повышение температуры до 40°С;
- боли ноющего характера в области поясницы;
- тошнота, доходящая до рвоты.
Такие проявления развиваются в результате отравления организма продуктами распада. Уменьшается суточный диурез (из-за повышенной потливости). Через 2-3 суток боль в области поясницы усиливается, отдает в ребра, пах. При патологии, имеющей вирусное происхождение, отмечается гематурия (моча приобретает цвет мясных помоев).
Если патологию спровоцировали заболевания мочевыделительной системы, появляются дизурические нарушения и незначительные явления интоксикации:
- выраженная болезненность в поясничной области;
- резко положительный симптом Пастернацкого;
- напряжены мышцы брюшины;
- при мочеиспускании — резь и боль;
- в моче — осадок, примесь крови и гноя;
- урина приобретает неприятный запах.
Обструктивный острый воспалительный процесс протекает по типу почечной колики. Пациента беспокоят сильные приступообразные боли, лихорадка (температура резко меняется на 3-4°С), повышенная жажда, слабость, ускоренное сердцебиение, рвота.
Симптомы острого пиелонефрита
Диагностика острого пиелонефрита
Если процесс острый, диагностика не вызывает затруднений из-за характерных клинических симптомов. Диагноз ставится на основании анамнеза, осмотра пациента, лабораторных и инструментальных исследований.
При осмотре обнаруживается увеличение размеров почек, боль со стороны поражения при поколачивании по краю нижних ребер. В анализе мочи:
- лейкоцитоз;
- эритроциты (указывают на разрушение ткани почек, повреждение мочевых каналов);
- зернистые восковые цилиндры (свидетельствуют о гнойном поражении);
- бактерии в большом количестве.
В анализе крови:
- ускоренная СОЭ;
- лейкоцитоз;
- увеличение числа нейтрофилов, появляются палочкоядерные, юные миелоциты и матамиелоциты.
Из инструментальных методов диагностики применяют:
- сонографию почек;
- обзорную урографию;
- экскреторную урографию;
- почечную ангиографию;
- статическую нефросцинтиграфию;
- МРТ, КТ;
- УЗИ почек.
Основная причина заболевания — проникновение в почки патогенных микроорганизмов. Патологический процесс связан также с попаданием в интерстициальную ткань содержимого лоханки в результате обратного оттока урины. В случае хронического пиелонефрита происходит последующее склерозирование почки.
Требуется проведение дифференциальной диагностики с другими патологиями:
- сепсисом;
- аппендицитом;
- прободением язвы желудка;
- обострением холецистита, панкреатита;
- сальмонеллезом;
- менингитом;
- сыпным тифом.
Диагностика острого пиелонефрита
Лечение острого пиелонефрита: антибиотики
Лечение острого пиелонефрита осуществляют в стационарных условиях. Лечебные мероприятия подбирают с учетом симптомов заболевания. Общими являются:
- постельный режим;
- диета;
- применение антибактериальных средств;
- дезинтоксикация;
- нормализация мочеиспускания;
- укрепление иммунитета.
Если процесс острый, причины установлены, противомикробные средства назначают с учетом результатов антибиотикограммы. Из современных антибактериальных препаратов применяют:
- фторхинолоны (Моксифлоксацин, Левофлоксацин);
- цефалоспорины (Цефамобол, Цефазолин);
- пенициллины (Грамокс, Амоксиклав);
- аминогликозиды (Амикацин, Неомицин).
Также применяют:
- сульфаниламиды (Уросульфан, Бисептол);
- нитрофураны (Фурагин, Фурадонин);
- противогрибковые препараты (Флуконазол, Нистатин);
- иммуномодуляторы (Виферон, Интерферон);
- при необходимости — антигистаминные средства (Тавегил, Супрастин);
- витаминные комплексы.
После завершения острого периода рекомендуются физиопроцедуры:
- СМВ;
- УВЧ;
- электрофорез с гидрокортизоном.
Хирургическое лечение применяется в случае гнойного пиелонефрита с образованием карбункулов и абсцессов. Существует несколько видов операций:
- декапсуляция (почечную лоханку удаляют, устанавливают дренажную систему);
- вскрытие абсцессов и последующее дренирование (после рассечения или иссечения гнойников удаляют экссудат);
- нефрэктомия (удаляют почку при обширном гнойном поражении).
Лечение острого пиелонефрита
Диета при болезни
С помощью диеты нормализуется кислотность урины, уменьшаются болевые ощущения, снижается нагрузка на почки.
Если пиелонефрит острый, лечение обязательно включает диету №7 (с исключением соли, ограничением белков и жидкости). Запрещены:
- жареные, острые, копченые блюда;
- уксус и щавелевая кислота;
- белый и черный хлеб;
- крепкие мясные бульоны;
- жирные сорта мяса, колбасные изделия;
- грибы, бобовые;
- шоколад;
- алкогольные напитки;
- крепкий кофе;
- консервы;
- минеральная вода с высоким содержанием солей натрия.
Разрешены:
- хлеб с отрубями;
- вегетарианские супы;
- нежирные сорта рыбы;
- макаронные изделия из твердых сортов пшеницы;
- каши на воде;
- овощи, зелень;
- фрукты;
- мед, варенье;
- свежеприготовленные соки, разбавленные водой.
Питание должно быть дробным, с употреблением продуктов, близких по структуре (чтобы в течение дня питательные вещества равномерно всасывались в пищеварительном тракте, перерабатывались и не создавали избыточной нагрузки на ослабленные патологическим процессом почки).
Количество потребляемой жидкости ограничивается 1 л (включая супы, чистую воду, травяные чаи).
Диета при остром пиелонефрите
Несоблюдение диеты влечет тяжелые последствия: приступы учащаются из-за повышенных нагрузок на почки.
Источник: https://pochkam.ru/bolezni-pochek/ostryj-pielonefrit-simptomy-i-prichiny.html


