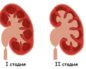
Острый геморрагический пиелонефрит
Содержание
Женский пиелонефрит и его лечение
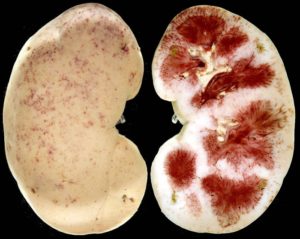
Пиелонефрит – воспалительные изменения почечной ткани, протекающие в острой и хронической форме.
Повышенная склонность к возникновению пиелонефрита у женщин обусловлена особенностями анатомического строения мочеполового тракта.
У женщин крупная и узкая уретра, что создает возможность для проникновения возбудителей восходящим путем из уретры и влагалища в почки.
Болезнь может возникнуть у любого человека, но наиболее склонны к нему следующие категории населения:
- Дети до 7 лет;
- Женщины и девушки до 30 лет;
- Пожилые мужчины, страдающие аденомой простаты.
Заболевание проявляется хронической или острой формой.
Характер его течения зависит от количества возбудителей и особенностей иммунитета женщины.
Чем меньшее количество микроорганизмов проникло в почечную ткань, и чем сильнее защитные силы, тем меньше вероятность острой формы болезни.
Какой микроб вызывает пиелонефрит у женщин
Болезнь у женщин провоцируется специфическими бактериями:
- Staphylococcus;
- Enterococcus;
- Proteus;
- Escherichia.
Отдельно выделим особую бактерию – бета-гемолитический стрептококк группы “А”, провоцирующий аутоиммунные формы поражения почечной ткани.
Они возникают на фоне уничтожения клеток антителами, вырабатывающимися в организме на собственные структуры. Стрептококк является лишь запускающим фактором болезни.
При первом его попадании в ткани, синтезируются специфические иммунные комплексы на антигены (видоспецифические белки) возбудителя.
Данные структуры схожи с протеинами некоторых тканей, в том числе почек, поэтому под их влиянием возникают заболевания: пиелонефрит, гломерулонефрит, ангина.
Остановить аутоиммунные болезни фармацевтическими препаратами невозможно, поэтому заболевание медленно развивается и приводит к инвалидности.Наличие одного или нескольких из вышеописанных возбудителей в мочеполовом тракте у представительниц прекрасной половины человечества совсем не обязательно спровоцирует воспаление почек.
Для возникновения заболевания важно сочетание нескольких условий одновременно:
- Наличие возбудителя;
- Провоцирующий фактор;
- Снижение иммунитета.
Причины проникновения бактериальных агентов в почки женщин
Чтобы возникли воспалительные изменения почек у женщин, бактериям нужно проникнуть по мочевыводящей системе снизу вверх от уретры до лоханки. Конечно, микроорганизмы не имеют конечностей для ходьбы, поэтому самостоятельно не могут подняться вверх.
Как проникают бактериальные агенты в почки у женщин:
- Лимфогенно – по лимфатической системе из соседних очагов;
- Урогенно – с током мочи;
- Гематогенно – с движением крови.
При наличии возбудителя, провоцирующего фактора и снижения иммунитета даже без выраженной клинической симптоматики, можно предположить наличие бактериального воспаления почечной ткани.
Провоцирующие факторы воспаления
К воспалению почек у женщин приводят следующие провоцирующие факторы. Если в мочеполовом тракте, присутствует возбудитель болезни и у человека снижен иммунитет, то к развитию болезни приведут следующие состояния:
- Другие заболевания почек;
- Застойные изменения в мочевом пузыре при нарушении опорожнения;
- Вторичные заболевания, ослабляющие иммунитет: диабет, гиповитаминоз, инфекции, ангины и абсцессы;
- Острые болезни половых органов;
- Увеличение матки, приводящее к сильному давлению на мочевой пузырь и мочеточник.
Часто болезнь вызывает кишечная палочка и бактериальные кокки. По статистике 20% почечной патологии обусловлено смешанной флорой.
В такой ситуации необходимо длительное и комбинированное антибактериальное лечение.
Как определить болезнь на ранней стадии – важные симптомы
Симптомы пиелонефрита у женщин могут формироваться постепенно. При этом на протяжении нескольких лет врачи не смогут правильно уставить диагноз. Чтобы своевременно выявить признаки, нужно дифференцировать между активным и латентным течением патологии.
Как протекает латентное воспаление
Почка при латентном пиелонефрите
Латентный пиелонефрит выявить достаточно сложно даже квалифицированному врачу. Основные симптомы латентной формы:
- Нормальный анализ крови;
- Отсутствие патологической симптоматики;
- Повышение лейкоцитов в анализе мочи;
- Нет бактерий в моче.
При латентной форме отсутствуют жалобы и серьезные изменения в лабораторных анализах крови.
Только комплексное исследование позволит диагностировать заболевание.
При активном течении пиелонефрита выделяются следующие симптомы:
- Повышение температуры;
- Боли в животе и пояснице;
- Отеки нижних конечностей;
- Учащение мочеиспускания;
- Бактерии и лейкоциты в моче;
- Увеличение лейкоцитов в крови.
Некоторые отличия симптоматики пиелонефрита у представительниц прекрасной половины возникают в зависимости от формы болезни: острая или хроническая.
Симптомы острого пиелонефрита: как выявить
Выраженные симптомы формируются на фоне нефротического синдрома. Он возникает в редких случаях, так как более частой формой болезни является хронический аналог.
Почка при остром пиелонефрите
Основные признаки нефротического синдрома:
- Вначале наблюдаются изменения в анализе мочи;
- Затем к нему присоединяется увеличенное давление;
- Цикличность повышения температуры;
- Боли в пояснице и животе;
- Снижение функции почек;
- Появление крови в моче (гематурия).
Нефритический синдром протекает в виде острой или подострой формы. Независимо от течения, тенденции к выздоровлению при патологии не прослеживается. Наоборот, постепенно увеличиваются патологические симптомы: нарастает отек, уменьшается диурез, увеличивается давление.
При остром течении пиелонефрита у женщины возможен быстрый летальный исход за счет накопления в крови токсических веществ (креатинин и мочевина), которые при повышенной концентрации повреждают внутренние органы и головной мозг.
Справедливости ради, нужно заметить, что признаки острого пиелонефрита наблюдаются у редкого числа женщин.
Выявить вышеописанные симптомы сможет не только квалифицированный врач, но и человек без медицинского образования.
Хроническая стадия
Хронический пиелонефрит протекает у женщин с периодами обострений и ремиссий. Прежде, чем бактерия проникнет в почки, она обусловит воспалительные изменения уретры (при восходящем пути проникновения). На этом фоне у представительниц прекрасной половины могут наблюдаться не совсем типичные симптомы хронического заболевания:
- Выделения из влагалища;
- Боль и рези при мочеиспускании;
- Частые, но не продуктивные позывы к выделению мочи;
- Субфебрильное повышение температуры.
Только один из вышеописанных признаков наблюдается при скрытой форме заболевания.
Существует несколько форм протекания хронической формы в зависимости преобладающего патогенетического звена болезни:
- Нефротическая;
- Гипертоническая;
- Гематурическая;
- Смешанная.
Нефротическая форма хронического пиелонефрита схожа с аналогичным течением острого воспаления почек. Ее диагностика базируется на выявлении следующих диагностических признаков:
- Более 3 граммов белка в моче – протеинурия;
- Отеки конечностей;
- Жидкость во внутренних органах – гидроперикард, асцит, плеврит;
- Снижение белка плазмы крови – гипопротеинемия;
- Увеличение холестерина сыворотки свыше 12 г/л — гиперхолестеринемия.
Нефротический синдром опасен для здоровья женщины из-за высокого риска возникновения отека мозга, резкого падения артериального давления и гиповолемического шока на фоне лечения (при резком выведении жидкости из ткани).
Гипертоническая форма пиелонефрита сопровождается повышением артериального давления.
Незначительными изменениями в анализах мочи в виде увеличения эритроцитов и белка (протеинурия).
Данный тип заболевания опасен для жизни женщины, поэтому его лечение следует начинать сразу после выявления. Иначе возникнет летальный исход от инсульта (кровоизлияние в головной мозг).
После обнаружения хронического гипертензивного пиелонефрита нужно назначать препараты для снижения артериального давления, чтобы предотвратить разрыв сосудов мозга.
Смешанная форма характеризуется сочетанием повышенного давления и нефротического синдрома. Заболевание опасно рисками гиповолемического шока и инсульта.
Гематурическая форма хронического пиелонефрита у женщин в 2 раза чаще наблюдается в сравнении с мужчинами.
При ней в анализах мочи определяется повышенное количество эритроцитов. Вследствие этого урина приобретает красный цвет.
В микроскопическом анализе мочи прослеживается более 100 эритроцитов в поле зрения.
На практике при гематурической форме леди не чувствует боль в пояснице, рези при мочеиспускании также возникают у них редко. Преимущественным признаком болезни является красный цвет мочи.
Как обнаружить заболевание или способы диагностики
Основную роль в диагностике пиелонефрита у женщин играют лабораторные методы:
- СОЭ;
- УЗИ почек;
- Бактериальный посев;
- Определение лейкоцитов крови;
- Радионуклидная диагностика;
- Внутривенная урография (обзорная и контрастная);
- Анализ мочи на определение лейкоцитов, белка и эритроцитов.
Для достоверной диагностики пиелонефрита лабораторные анализы проводятся не менее 3 раз в течение месяца.
Существует специфический тест – проба Зимницкого, позволяющая оценить общий мочи. Он увеличивается при воспалении почек.
Большое значение в диагностике играет бактериальный посев.
С его помощью можно не только обнаружить возбудителя болезни, но и провести тест на антибиотикочувствительность.
С его помощью подбирается препарат для лечения инфекции.Радионуклидная диагностика осуществляется путем введения в кровь радиоактивных изотопов (технеция и стронция), которые накапливаются в функциональной почечной ткани. При снижении ее активности уменьшается доза накопления радиофармпрепаратов.
Использование радионуклидного исследования рационально при подозрении на сочетание пиелонефрита с опухолями.
Проводим правильное лечение
Сразу предупредим, что лечение пиелонефрита у женщин должно проводиться под контролем квалифицированного нефролога.
В домашних условиях лекарственные средства принимайте в точном соответствии с рекомендациями специалиста.
Важные особенности терапии пиелонефрита или чем лечить женщин:
- Избегайте переохлаждений даже в фазе ремиссии хронического пиелонефрита;
- При заболеваниях почекособо опасен влажный холод (при езде на лодке);
- Посещайте туалет, как можно чаще, чтобы не допускать застоев мочи и размножения бактерий;
- При остром пиелонефрите или хронической форме в стадии обострения нужно соблюдать строгий постельный режим (под одеялом);
- Важно находиться всегда в горизонтальном положении;
- Пейте много жидкости (напитки брусники, клюквы, шиповник);
- Гипертоническая форма требует ограничения соли, копченостей и консервы;
- Алкоголь, пряности, маринады, чеснок, грибы, бобовые – все эти культуры исключаются из рациона питания.
Полезна при любых формах пиелонефрита почечная диета.
Основные принципы почечной диеты
Диетическое питание при остром или хроническом воспалении почек базируется на следующих принципах:
- Более 2 литров жидкости в сутки;
- Исключение жаренной, жирной или острой пищи;
- Частое употребление салатов из натуральных фруктов и овощей.
Диета в стадию ремиссии хронического пиелонефрита:
- Умеренное ограничение мяса и рыбы;
- Повышенное потребление витаминов;
- Ограничение соли (не более 7 граммов в день);
- Лечение артериальной гипертензии (при гипертонической форме).
Описывать антибактериальные препараты, используемые при лечении пиелонефрита у женщин, не будем, так как их вид, количество и схемы применения определяются врачом у каждого конкретного пациента индивидуально. В домашних условиях для лечения воспаления почек воспользуйтесь вышеописанными рекомендациями и будьте здоровы!
Источник: https://mkb2.ru/klinicheskie-proyavleniya/nefrit/pielonefrit/priznaki-u-zenshin.html
Острый пиелонефрит: лечение, симптомы у женщин и мужчин, причины, профилактика, последствия, обследования
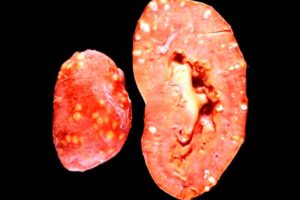
Встречается часто, у 10-15% пациентов с болезнями почек. Наиболее подвержены женщин и дети, реже заболевание встречается у мужчин. Лечение чаще всего консервативное. При развитии гнойного воспалительного процесса требуется хирургическое вмешательство.
Причины
Причиной острого пиелонефрита являются патогенные микроорганизмы, которые могут попадать в почку из внешней среды или обитать в организме человека постоянно. Существует третий путь проникновения инфекции – гематогенный. Инфекционный возбудитель попадает в почку с током крови или лимфы. Такое возможно при использовании катетера для оттока мочи.
Классификация острого пиелонефрита в зависимости от способа проникновения инфекции — первичный (необструктивный) и вторичный (обструктивный). Последний возникает на фоне заболеваний почек, например, при нарушении проходимости мочевых путей из-за сдавливания или обструкции. Причины:
- врожденные или приобретенные стриктуры мочеточника;
- фимоз;
- обструкция камнем;
- аденома предстательной железы, рак простаты.
Вторичный острый пиелит чаще развивается у мужчин. Предрасполагающими факторами является переохлаждение, стрессы, гиповитаминоз, недостаточное потребление жидкости, ОРВИ, сахарный диабет и беременность.
Острый первичный пиелонефрит сопровождается нормальным оттоком мочи из почек. Данная разновидность в 5 раз чаще встречается у женщин, нежели у мужчин.
Предрасполагающим фактором является короткий мочеиспускательный канал, а также близкое расположение уретры к половым органам.
Инфекция попадает из органов мочеполовой системы или из отдаленных очагов инфекционно-воспалительного процесса. Причины:
- цистит;
- аднексит;
- кариес;
- синусит;
- тонзиллит;
- бронхит
- холецистит.
Реже причиной заболевания является везикулоуретральный рефлюкс, при котором происходит обратный заброс мочи в почечные лоханки.
В 50% появление острого пиелонефрита связано с кишечной инфекцией. Другие инфекционные возбудители – протеи, синегнойные палочки, энтерококки, стрептококки и стафилококки. В некоторых случаях заболевание вызвано вирусами и грибковыми микроорганизмами.
Симптомы и стадии
Симптоматика зависит от стадии болезни и ее разновидности. Существует 2 стадии развития болезни:
- Серозная. Это начальный этап, который хорошо поддается лечению. Если больному не предоставить своевременную медицинскую помощь, то возникают гнойно-деструктивные изменения. Для серозной стадии характерно увеличение почки и отечность окружающих тканей.
- Гнойная. Развивается у 20-25% пациентов. Признаки ярко выраженные. Это боль в пояснице, лихорадка и озноб, проявления интоксикации. Гнойную стадию можно классифицировать на апостематозный пиелонефрит, карбункул и абсцесс почки. В первом случае появляется множество гнойников размером 1-2 мм. Когда они сливаются воедино, речь уже идет о карбункуле, который может достигать 2 см в диаметре.
Симптомы пиелонефрита в острой форме отличаются в зависимости от разновидности болезни. Наиболее тяжело протекает необструктивная форма. На первый план выходят общие признаки. Они появляются резко. Основные симптомы:
- повышение температуры тела до 40 ˚С;
- потоотделение;
- слабость;
- тошнота, рвота, диарея, вздутие живота;
- головная боль;
- тахикардия;
- тупая боль в пояснице, которая распространяется на область бедра или живота;
- уменьшение количества суточной мочи, изменение ее запах и цвета.
Вторичный пиелонефрит схож с почечной коликой. Приступы возникают внезапно при усилении обструкции, после состояние больного может улучшаться.
У мужчин
У мужчин заболевание чаще протекает в скрытой форме. Симптоматика схожа с хронической формой воспаления почек. Основные симптомы:
- затрудненный отток мочи;
- слабость, общее недомогание, ухудшение аппетита;
- жажда, сухость во рту;
- неинтенсивные болевые ощущения в области поясницы.
При движении камней симптомы напоминают почечную колику.
У женщин
Симптомы острого пиелонефрита у женщин:
- повышение температуры тела до 38-40 ˚С;
- симптомы интоксикации;
- изменение запаха и цвета мочи, гнойные или кровяные включения.
У женщин острый пиелонефрит часто протекает на фоне цистита, поэтому на первый план может выходить симптоматика воспаления мочевого пузыря. Это жжение и боль при мочеиспускании, болевые ощущения внизу живота, ощущение неполного испражнения, частые позывы.
Диагностика
Во время диагностики острого пиелонефрита важны физикальные методики. При пальпации можно оценить размер почки, ее структуру и подвижность. В ходе обследования обнаруживается увеличение органа, напряженность мышц живота и поясницы, а также болезненность.
Для уточнения диагноза дополнительно назначается гинекологический осмотр (у женщин) и ректальный (у мужчин).
Пиелонефрит бывает одно- или двухсторонним. В последнем случае поражаются обе почки, в первом – левая или правая. Левосторонний пиелонефрит проявляется болью слева, а правосторонний – справа.
Первичное обследование можно провести в домашних условиях. При постукивании ребром ладони в области почек больной испытывает тупую боль.
Для постановки диагноза «острый пиелонефрит» важна инструментальная диагностика и лабораторное исследование:
- общий и биохимический анализ крови, мочи;
- анализ мочи по Нечипоренко и Зимницкому;
- бакпосев мочи;
- УЗИ почек и мочевого пузыря;
- экскреторная урография;
- МРТ или КТ почек.
В тяжелых случаях прибегают к ретроградной пиелоуретерографии.
Лечение
Лечение острого пиелонефрита предполагает медикаментозную терапию, диету и физиотерапевтические процедуры. На период лечения важно соблюдать рекомендации нефролога, которые в большей степени касаются образа жизни больных.
Необходимо соблюдать постельный режим и предотвратить влияние предрасполагающих факторов.
Основу лечения составляет антибактериальная терапия:
- Норфлоксацин.
- Цефиксим.
- Гентамицин.
Для борьбы с инфекциями важно подобрать препарат, к которому они наиболее чувствительны. Для предотвращения развития хронического пиелонефрита курс антибактериального лечения составляет до 6 недель.
Антибиотики можно сочетать с сульфаниламидными препаратами (Бисептол, Уросульфан) или нитрофурановыми средствами (Фурагин или Фурадонин).
Во время лечения сульфаниламидными препаратами важно выпивать не менее 2 л жидкости в сутки.
Одновременно с медикаментами применяется электрофорез или УВЧ.
Диета
Важно соблюдать рекомендации по диетическому питанию. Первые дни обострения разрешены свежие овощи, фрукты и ягоды. Нужно выпивать до 2 л жидкости (компоты, соки, вода, чай).
Спустя неделю лечения пациентов переводят на диетический стол №7. Рекомендации по питанию:
- фруктово-молочная диета (должны преобладать фрукты с мочегонным действием);
- обильное питье;
- исключение жирной, соленой и острой пищи, а также продуктов, которые усиливают процесс газообразования.
В рацион нужно включить овощные и молочные супы, фрукты, цельнозерновые крупы, макаронные изделия, мясо нежирных сортов.
Осложнения
Без своевременного лечения могут возникать такие тяжелые последствия:
- переход в хроническую форму с развитием гнойно-деструктивных изменений;
- хроническая почечная недостаточность;
- гнойный паранефрит, пионефроз;
- некротический папиллит;
- забрюшинная флегмона;
- нефрогенная артериальная гипертензия;
- мочекаменная болезнь;
- уросепсис;
- бактериотоксический шок;
- менингит.
Все последствия достаточно тяжелые, в большинстве случаев устраняются только при помощи операции. Септические осложнения могут стать причиной летального исхода.
Для профилактики развития последствий вторичного пиелонефрита важно вовремя восстановить отток мочи из почки.
Профилактика
Профилактика острого пиелонефрита:
- соблюдение гигиены органов мочеполовой системы;
- своевременное лечение очагов воспалительно-инфекционного процесса;
- устранение провоцирующих факторов обструкции мочевых путей.
Для профилактики рецидива пиелонефрита после терапии важно не только соблюдать вышеперечисленные профилактические рекомендации, но и проходить раз в квартал на протяжении 2 лет контрольное обследование.
Прогноз не всегда благоприятный, важна регулярная диагностика даже после выздоровления. У 20% выздоровевших пациентов спустя 2-2,5 года диагностируется хроническая форма.
Оксана Белокур, врач,
специально для Nefrologiya.pro
про острый пиелонефрит
Источник: https://nefrologiya.pro/pochki/pielonefrit/ostriy/
Серозный пиелонефрит: симптомы, диагностика и лечение
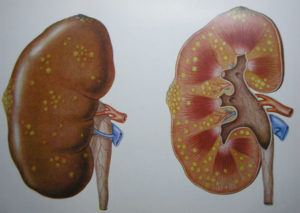
Пиелонефрит-неспецифическое воспаление, поражающее почечные канальцы и мочевыводящие пути. Чаще всего имеет бактериальное происхождение.
Болезнь может протекать в острой, хронической и рецидивирующей форме. Наиболее частыми возбудителями являются кишечная палочка, протеи, энтерококки, стафилококки, синегнойная палочка.
Различают серозный и гнойный острый пиелонефрит. По сути, это две стадии одного и того же процесса.
Серозное (экссудативное) воспаление, появляется в результате занесения бактерий глубоко в ткани органа. Характеризуется образованием жидкости, содержащей белок (2-2,5%) и клеточные элементы (лейкоциты, лимфоциты и эпителий). Сдавливая близлежащие ткани, жидкость, нарушает нормальную работу органа.
Изначально пиелонефрит является очаговым процессом, но постепенно, при частых рецидивах, клиническая картина меняется и заболевание приобретает диффузный характер.
Почки отекают, увеличиваясь в размере, появляются множественные мелкие инфильтраты. При правильной терапии процесс обратим.
После исчезновения экссудата, повреждённые участки полностью не восстанавливаются, а замещаются рубцовой тканью.
Причины возникновения
Наиболее частой причиной развития болезни является бактериальное заражение. Бактерии проникают в почку уриногенным (снизу вверх) или гематогенным (через кровь) путём. При восходящем заражении, сначала проявляются симптомы уретрита и цистита.
Только после этого развивается воспаление почек. Также, болезнь, может быть следствием пузырно-мочеточникового рефлюкса (обратного заброса мочи).
При гематогенном заражении бактерии заносятся в ткани почки с током крови, из хронического очага инфекции в организме (тонзиллит, кариес, фурункулёз).
Симптомы
Симптоматика заболевания зависит от того, первичный это процесс или вторичный. Первичный пиелонефрит развивается гематогенным путём, а вторичный является следствием местных нарушений.
Симптомы первичного пиелонефрита:
- Озноб.
- Повышение температуры.
- Усиленное потоотделение.
- Головная боль.
- Мышечные и суставные боли.
- Слабость.
- Тошнота, рвота.
- Снижение аппетита.
- Жажда.
- Метеоризм.
- Запор.
Помимо этого, появляются жалобы на неприятные ощущения или боль в поясничной области, с иррадиацией по ходу мочеточников в бедро. Изредка, боль, может отдавать в верхнюю часть тела (живот или спину). Болевые ощущения носят тупой, ноющий характер.
Вторичный пиелонефрит характеризуется значительным усилением местной симптоматики. Боли в поясничной области резко выражены и не имеют тенденции к снижению. Развитие вторичного процесса начинается с сильной почечной колики.
Она развивается при наличии конкрементов в почке. Закупорка мочеточника приводит к возникновению сильных болей, нарастанию симптомов интоксикации организма, развитию осложнений.
Острый пиелонефрит
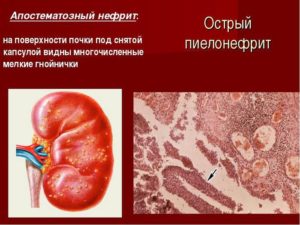
Пиелонефрит – воспаление почечной ткани (различных ее участков). Острый пиелонефрит считается неспецифическим заболеванием, поскольку он не имеет определенного возбудителя. По сути, любое инфекционное воспаление ткани почки может называться пиелонефритом, – это обширное понятие, которое включает все возможные формы и виды воспалительного процесса в почке.
Острый пиелонефрит – одно из самых распространенных болезней почек и основная причина госпитализации в нефрологические отделения. Заболеваемость пиелонефритом четко коррелирует с полом больного: женщины страдают острым пиелонефритом в 5-6 раз чаще, чем мужчины.
Вопрос распространенности пиелонефрита стабильно актуален: Острый пиелонефрит может стать прямой причиной развития хронической болезни почек, острой или хронической почечной недостаточности. Эти состояния расцениваются как угроза жизни больного, поэтому проблема своевременной диагностики и лечения пиелонефрита активно разрабатывается, обогащается новыми средствами и методами.
Причины развития острого пиелонефрита
Мы уже выяснили, что пиелонефрит – это воспалительное заболевание, которое всегда имеет инфекционную природу. В отличие от, положим, гломерулонефрита, острый пиелонефрит представляет собой классическое, «каноничное» воспаление, которому свойственны все его признаки (отек, боль, покраснение, повышение температуры и нарушение функции).
В процессе развития заболевания не задействованы иммунные механизмы или внешние влияния. Основа патогенеза острый пиелонефрит – это различные варианты взаимодействия между возбудителем и организмом хозяина.
Этим легко объясняется тот факт, что одно и то же заболевание, вызванное одним и тем же возбудителем, у каждого больного протекает по-разному. Почему так происходит?
Наиболее частая причина развития пиелонефрита – это граммотрицательная флора, в частности, – кишечная палочка. Эти микроорганизмы живут в организме каждого человека, не вызывая при этом заболевания. Чтобы патологический процесс мог развиться, необходимо определенное количество агрессивных бактерий с высокой патогенностью. Это одна сторона вопроса.
Второе условие, необходимое для свободного размножения бактерии – это благоприятная для нее среда. Организм полностью здорового человека не позволит развиться подобной патологии: иммунная система и местные механизмы защиты вовремя справятся с инфекцией. Некоторые состояния значительно облегчают жизнь бактериальных агентов. В первую очередь, это:
- Обструкция мочевыводящих путей на разных уровнях. Это может быть, допустим, аденома предстательной железы или простатит, – в таком случае увеличенная железа затрудняет отток мочи, вызывает повышение давления в мочевыводящих путях и застойные явления. Не менее частая причина нарушения оттока мочи – это закупорка протоков камнями при мочекаменной болезни. Камни, кроме всего прочего, способны повреждать эпителий протоков, делая его более восприимчивым к бактериальным инфекциям. К сужению мочевыводящих путей может привести также формирование стриктур после хронических воспалительных процессов или урологических операций.
- Снижение иммунитета, вне зависимости от его причины.
- Частые переохлаждения (например, если человек носит одежду, не соответствующую времени года), нерациональное питание.
- Тяжелые хронические заболевания, которые становятся фоном для острого процесса. Это может быть патология любой системы: сердечно-сосудистой, пищеварительной, нервной или какой-либо другой. Во всех случаях речь идет о длительном, «изматывающем» состоянии.
Наиболее важный фактор в этиологии ОП – это наличие или отсутствие обструкции мочевых путей. На основании этого показателя построена основная классификация пиелонефрита:
- первичный необструктивный;
- вторичный обструктивный.
Важный вопрос: каким образом инфекция попадает в почки, если ток мочи происходит сверху вниз? Есть три варианта:
- Проникновение инфекции в почки из крови (гематогенный) путь. Если инфекцией поражены соседние органы, микроорганизмы, попадая в кровь, могут отсеиваться из первичного очага в другие области. Это не самый частый путь распространения инфекций: во-первых, не все бактерии способны проникнуть в кровеносное русло и выжить там; а во-вторых, даже ослабленный иммунитет «до последнего» будет бороться с микроорганизмами, попавшими прямо в кровь. Однако и гематогенный путь распространения встречается, и списывать его со счетов нельзя.
- Бактерии могут проникать в почки с мочой. Это значительно проще, чем может показаться, но для уриногенного распространения инфекции обязательно должны соблюдаться два фактора: моча должна быть зараженной и забрасываться вверх. Это понятие обозначается как «рефлюкс», заброс. Разумеется, это патологическое состояние (равно как и наличие возбудителя в моче, которая в норме абсолютно стерильна).
- Третий путь проникновения возбудителей в ткань почки тоже восходящий, но с током мочи он ни коим образом не связан. Если микроорганизм обладает способностью «прилипать» к клеткам, которые выстилают мочевыводящие пути, то, постепенно «перебираясь» по стенкам, он может попасть в почечную ткань.
к оглавлению ↑
Симптомы болезни в разные периоды
Клиническая картина острого пиелонефрита может варьировать от едва заметных симптомов до тяжелых, опасных проявлений. Такие различия обусловлены клинической формой болезни и ее стадией.
Симптомы пиелонефрита нужно рассматривать изолировано для негнойных и гнойных форм: это обеспечит оценку «запущенности» болезни. Если вы обнаруживаете у себя признаки тяжелых форм пиелонефрита, то вы должны осознавать всю опасность ситуации.
Все стадии острого пиелонефрита могут перетекать одна в другую только в «восходящем» направлении: от легких к тяжелым. Это не обязательно, – заболевание может оставаться на одной стадии вплоть до выздоровления (в худшем случае – до хронизации). Влияющие на это факторы все те же – иммунитет, хронические болезни, гиповитаминоз, недостаточное питание и т.д
к оглавлению ↑
Серозный пиелонефрит
Острый серозный пиелонефрит справедливо можно считать начальной стадией болезни: острый пиелонефрит всегда начинается с серозного воспаления. Другой вопрос, что этот период может оказаться бессимптомным, а клиника болезни проявится только с развитием гнойного воспаления в почке.
Как правило, эта стадия проходит достаточно быстро, за 1,5-2 суток.
В случае обструкции мочевых путей, болезнь манифестирует с почечной колики, во всех прочих ситуациях – с острого, бурного воспаления со всеми перечисленными симптомами.
Могут появиться системные признаки воспаления: повышение температуры тела, недомогание, утомляемость, головная боль и т.д.
«Почечных» симптомов на этом этапе может не быть: серозное воспаление редко нарушает функционирование органа настолько, чтобы это можно было заметить.
Во многом это можно объяснить важностью выделительной функции для человеческого организма: пока воспаление не станет гнойным и не начнет разрушать ткани, почки будут исправно работать.
Однако, как только воспаление охватывает большой объем ткани, появляются выраженные симптомы: озноб, потливость, рвота, боли в мышцах и костях. Появляются боли в пояснице – грозный признак, свидетельствующий о тяжелом поражении почечной ткани.
к оглавлению ↑
Гнойные формы
Если острый пиелонефрит приобретает гнойную природу, то его развитие всегда укладывается в строгую последовательность стадий.
В почке появляются небольшие гнойнички (которых может быть очень много). С течением болезни они сливаются, образуя так называемый «карбункул» почки.
Последняя стадия гнойного пиелонефрита (до которой ни в коем случае нельзя доводить) – это абсцесс почки.
В отношении почечной ткани абсцесс равноценен понятию «смерть почки»: она расплавляется и отмирает, в конечном счете, превращаясь в капсулу, заполненную гноем. Естественно, этот орган никогда не сможет восстановиться и подлежит исключительно полному удалению.
Клинические проявления гнойных форм острого пиелонефрита, в большей части случаев, отвечают тяжести воспалительного процесса. Вот основные из них:
- Очень сильная, постоянная боль в пояснице, которая редко распространяется за область поражения.
- Лихорадка с резкими сменами температуры: от 38 до 41˚С в течение суток.
- Мучительный потрясающий озноб (сопровождающийся мышечной дрожью), который может сменяться жаром.
- Может отмечаться напряжение мышц живота – это защитная реакция брюшины на воспалительный процесс. Этот симптом может создавать некоторые трудности в процессе диагностики ОП, поскольку защитное напряжение мышц характерно для большей части хирургических заболеваний органов брюшной полости.
- Пораженная воспалением почка увеличивается в размере (хотя, конечно, далеко не всегда), – в таком случае ее достаточно легко пропальпировать. Пальпация в этой области становится резко болезненной и вызывает еще более значительное напряжение мышц живота.
к оглавлению ↑
Паранефрит
В наиболее «запущенных» случаях воспаление может «перекидываться» на окружающие ткани (капсулу органа или клетчатку, окружающую почки со всех сторон). Такое состояние называется паранефритом и требует срочного и серьезного лечения: опасность, которую оно представляет для жизни человека, сложно переоценить.
Симптоматика паранефрита достаточно разнообразна и зависит от степени, глубины и давности поражения. Разумеется, значительная роль отводится состоянию иммунной системы и внешним факторам.
К классическим симптомам воспаления присоединяются местные проявления: болевой синдром, признаки поражения соседних органов и т.д.
к оглавлению ↑
Диагностика острого пиелонефрита
Если говорить исключительно о дополнительных методах диагностики (т.е. о лабораторных и инструментальных исследованиях), то они достаточно неспецифичны и подходят практически всем нефрологическим болезням.
Диагностический минимум для острого пиелонефрита включает такие исследования:
- Клинический анализ крови, в котором отмечаются воспалительные изменения: лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов (СОЭ). Иногда может отмечаться «почечная» анемия.
- В биохимическом анализе крови (это исследование чрезвычайно важно для диагностики почечной патологии, и его выполнение обязательно!) отмечается нарушение баланса между различными белковыми фракциями, повышение уровня «шлаков» – креатинина и мочевины.
- В клиническом анализе мочи всегда отмечается пиурия. Дословно это значит «гной в моче», то есть, все поле зрения при микроскопическом исследовании будет занято мертвыми лейкоцитами и бактериями (бактерийурия). При этом в моче обнаруживается повышенное содержание белка (правда, функция почек здесь совершенно не причем: белок появляется из-за массивной гибели бактериальных клеток).
- УЗИ почек – самый простой, быстрый и дешевый инструментальный метод исследования. При этом в отношении болезней почек он очень информативен и дает представление о степени и характере повреждения.
- КТ и МРТ используются в качестве уточняющих методов, если УЗИ по какой-то причине оказывается неинформативным.
- «Крайний случай» – рентгеновское исследование с использованием контраста. Используется экскреторная урография или хромоцистоскопия.
к оглавлению ↑
Лечение острого пиелонефрита
Самое важное, который следует запомнить каждому: пиелонефрит нельзя лечить дома, – это нужно делать только в стационаре! Это может спасти вам жизнь или, как минимум, обеспечить достаточное ее качество.
Итак, вас госпитализировали в стационар. Какое лечение вам назначат?
Если заболевание возникло на фоне закупорки мочевыводящих путей, первым делом вам установят катетер, который восстановит достаточный отток мочи.
Следующий этап лечения – это назначение антибактериальных средств.
Поскольку природа возбудителя изначально неизвестна, назначаются антибиотики широкого спектра действия, которые способны воздействовать на большую часть патогенных бактерий.
Обычно это фторхинолоны и цефалоспорины (скорее всего, антибиотики будут вводиться внутривенно или внутримышечно, – этого требует тяжесть и опасность заболевания).Параллельно с основным лечением, используются и другие препараты, призванные облегчить состояние больного:
- мощные противовоспалительные средства;
- инфузионная терапия растворами для уменьшения симптомов интоксикации;
- «сосудистая» терапия.
В случае, если на момент обращения к врачу заболевание оказывается на одной из последних стадий (а так же при неэффективности консервативной терапии), рекомендуется оперативное лечение. Чаще всего это полное удаление почки, реже — частичное.
к оглавлению ↑
Прогноз: чего можно ожидать?
Если вы обратились за медицинской помощью вовремя (например, на стадии серозного воспаления или в период образования мелких гнойничков), то прогноз благоприятен. Грамотно подобранное лечение приводит к полному выздоровлению почти во всех случаях, при отсутствии отягощающих факторов.
Все прочие гнойные формы заболевания имеют неутешительный прогноз: лечение закончится либо хронизацией процесса с развитием почечной недостаточности, либо удалением почки.
Абсцесс почки и паранерфит нередко приводят к летальному исходу. В таких ситуациях даже удаление пораженной почки далеко не всегда гарантирует выздоровление.
Острый пиелонефрит – это, без сомнения, опасное заболевание. Если вы обратитесь к врачу вовремя, то вам, скорее всего, удастся избавиться от него целиком и полностью, но малейшее промедление может стать фатальным.
Источник: http://lechimsya-legko.ru/ostryj-pielonefrit.html