Острый гломерулонефрит отеки
Содержание
Гломерулонефрит острый
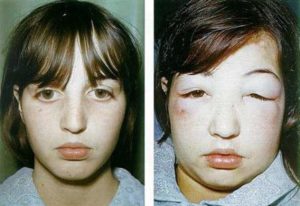
Острый гломерулонефрит – это воспалительное заболевание, поражающее почечные клубочки.
Острый гломерулонефрит начинается с появления отеков. Причем отечность появляется с утра и спадает к вечеру.
Пациент также может заметить, что количество мочи у него уменьшилось, а сама моча становится мутной, возможна гематурия (кровь в моче). Отеки сопровождаются слабостью, головной болью, снижением аппетита, тошнотой и болью в пояснице.
Температура тела повышается, это повышение сопровождается ознобом. Повышается и артериальное давление. Возможны боли в области сердца.
Описание
Почки человека – это парные органы бобовидной формы, располагающиеся в поясничной области по обе стороны позвоночника, причем правая почка находится чуть ниже левой. Длина одной почки около 12 см, ширина – 5-6 см, толщина – 3-4 см, масса – 120-200 граммов.
Основная функция этих органов – фильтрация крови и выведение продуктов жизнедеятельности из организма. В почках регулируется содержание различных минералов в организме. Кроме того, в почке вырабатываются некоторые гормоны и биологически-активные вещества. Состоит почка из мозгового и коркового веществ.
Корковое вещество расположено прямо под оболочкой почки, его толщина всего 0,7 см. Под ним находится мозговое вещество, образованное 10-15 пирамидами, верхушки которых направлены в сторону почечной пазухи, там находятся полости – почечные чашечки. Основная структурная единица почки – это нефрон. В нем происходит фильтрация крови.
Нефрон состоит из клубочка (гломерулы), в котором образуется первичная моча, и канальца, по которому она проходит. Клубочки образуют корковое вещество почки, а канальцы – мозговое.За сутки в почке образуется примерно 170 литров первичной мочи (весь объем крови проходит через почки около 300 раз), состоящей из воды, аминокислот, солей, глюкозы и витаминов.
Белка первичная моча в норме не содержит, и его появление в первичной моче говорит о серьезных нарушениях работы почечного клубочка.
В канальцах происходит реабсорбция, моча становится более концентрированной, из нее уходят питательные вещества.
При остром гломерулонефрите повреждаются почечные клубочки. Правда, в запущенных случаях патологический процесс может распространиться и на канальцы. Острый гломерулонефрит может развиться из-за:
- перенесенных ранее инфекционных заболеваний (тонзиллит, фарингит, пневмония, брюшной тиф, дифтерия, бруцеллез, малярия);
- после вакцинаций, приема некоторых лекарственных препаратов;
- аллергических заболеваний;
- приема токсических веществ – алкоголя, ацетона, соединений ртути или свинца;
- переохлаждения;
- системных заболеваний (системная красная волчанка, синдром Гудпасчера, узелковый периартериит).
Острый гломерулонефрит как правило возникает через 1-2 недели после пускового процесса (инфекционного заболевания, вакцинации, переохлаждения и др.). Известны две формы этого заболевания – циклическая и латентная.
Для циклической формы характерно бурное начало, повышение артериального давления, сильное изменение лабораторных показаний.
Эта форма вылечивается через 2-3 недели, однако после излечения у пациентов может наблюдаться протеинурия (белок в моче) и гематурия.
Латентная форма острого гломерулонефрита развивается постепенно, медленно, симптомы ее выражены слабо, пациентов обычно беспокоят лишь одышка да отеки. Такую болезнь довольно трудно диагностировать, она часто приводит к развитию хронического гломерулонефрита. Длится латентная форма от 2 до 6 месяцев.Острый гломерулонефрит опасен не только возможностью хронизации патологического процесса, но и другими осложнениями – острой почечной недостаточностью, острой сердечной недостаточностью, острой почечной гипертензивной энцефалопатией и кровоизлиянием в головной мозг.
Диагностика
Диагноз «острый гломерулонефрит» ставит уролог или нефролог. Пациента направляют на общий и биохимический анализы крови, общий анализ мочи. Также делают пробу Зимницкого, в ходе которой нужно собрать всю мочу за сутки.
Для этого выделяются 8 банок, на каждой из них написано, когда была собрана моча. В каждой порции определяют удельный вес мочи, считают суточный диурез и сравнивают количество мочи с количеством выпитой за сутки воды.
Также проводят пробу Реберга, для которой также надо собрать всю мочу за сутки, но на этот раз достаточно одного большого сосуда.
Для диагностики острого гломерулонефрита также делают посев мочи на питательную среду, биопсию почки, УЗИ почек.
Заболевание дифференцируют с пиелонефритом, почечнокаменной болезнью, амилоидозом почек.
Лечение
Лечение острого гломерулонефрита проходит в стационаре. При остром гломерулонефрите назначают постельный режим и строгую диету. Страдающего гломерулонефритом ограничивают в потреблении белка, соли, жидкости.
Заболевание лечат кортикостероидами, нестероидными противовоспалительными препаратами. В некоторых случаях назначают цитостатики для подавления иммунитета.
При сильных отеках назначают мочегонные препараты.
При наличии инфекции назначают антибактериальную терапию с учетом возбудителя.
Если заболевание аллергической природы, назначают антигистаминные препараты.
Пациент, перенесший острый гломерулонефрит, должен наблюдаться у нефролога еще 2 года после выздоровления. Причем первые полгода врач осматривает пациента раз в месяц, а следующие полтора года – раз в три месяца.
Перенесшим острый гломерулонефрит рекомендуется реабилитация в профильных санаториях.
Профилактика
Профилактика острого гломерулонефрита заключается в своевременном и правильном лечении инфекционных заболеваний, укреплении иммунитета.
Важно не злоупотреблять алкоголем.
Работающим на химических предприятиях нужно соблюдать правила безопасности и избегать попадания в организм солей тяжелых металлов.
© Доктор Питер
Источник: https://doctorpiter.ru/diseases/158/
Острый гломерулонефрит — причины, симптомы и лечение
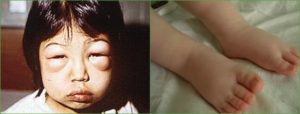
Заболевания мочевыделительной системы наиболее частые среди органов и систем. Работа почек направлена на выведение из организма токсинов, которые оказывают негативное действие на жизнедеятельность всего организма.
Диффузный гломерулонефрит это инфекционно-аллергическое заболевание общего характера, с поражением почечных клубочков и их сосудов. Выделяют формы: острую и хроническую.
Острый гломерулонефрит
Воспалительный процесс локализуется в почечных клубочках (гломерулах), обычно возникает как следствие инфекционных заболеваний острого характера:
- Ангины.
- Скарлатины.
- ОРВИ.
- Отита.
- Пневмонии.
Нефриты могут быть вызваны гемолитическим стрептококком, пневмококками и стафилококками.
Что это
При микроскопии почечной ткани в начальном периоде болезни отмечается увеличение почечных клубочков в размерах, их гиперемия. Изменяется структура стенок капилляров. В дальнейшем это приводит к образованию тромбозов петель капилляров, кровоизлияниям и ишемии. Патологические изменения поражают обе почки.
Эпителий почечных канальцев поражается меньше. В поздней фазе воспалительные явления в почках затихают, и восстанавливается капиллярная проходимость.
Классификация
Заболевание развивается быстро с характерными симптомами. По этиологии различают:
Первичный. Развивается вследствие токсического, аллергического, инфекционного воздействия. Различают гломерулонефриты:
- Первичный.
- Инфекционно-иммунный.
- Неинфекционный.
Вторичный. Появляется на фоне системных заболеваний (геморрагический васкулит, волчанка).
Нефрит идиопатический клубочковый. Этиология не выяснена. Различают следующие формы:
Виды острого гломерулонефрита:
- Острый нефритический синдром. Отеки, артериальная гипертензия. В моче присутствуют кровь, белок.
- Нефротический синдром. Повышается уровень холестерина, появляются отеки, изменяется белковый баланс.
- Изолированный мочевой синдром. В моче определяется кровь, высокая концентрация белка. Нет отеков и артериальной гипертензии.
- Эклампсия, острая сердечная недостаточность появляются, как сопутствующие, почечной недостаточности и гипертонии.
Причины
Острый гломерулонефрит возникает мгновенно и прогрессирует быстро в результате:
Симптомы
Заболевание часто протекает в малосимптомной, легкой форме, что затрудняет диагностику и проведение лечения. Это может привести к развитию хронической патологии.
Для острого гломерулонефрита характерна симптоматическая триада:
Больные предъявляют жалобы на отеки, которые сначала возникают на лице, под глазами, а затем распространяются на все туловище и конечности.
Присоединяется головная боль, появляется тяжесть в голове (за счет повышения артериального или внутричерепного давления). Могут появиться спазмы сосудов сетчатки, кровоизлияния в нее. За счет этого нарушается зрение. Появляется общая слабость.
При сильно выраженных отеках возможен массивный выпот в плевру. А при значительном повышении артериального давления начинается перегрузка сердечной мышцы, появляется сильная одышка. Иногда возникают приступы удушья (сердечная астма).Часто наблюдаются тупые боли в области поясницы. Сокращается количество мочи, появляются частые позывы на мочеиспускание. Может наступить анурия. При гематурии моча имеет вид мясных помоев.
Последствия и осложнения
При своевременном лечении прогноз бывает благоприятным и наступает полное выздоровление после 2-3 месяцев терапии. Пациенты подлежат диспансерному наблюдению, чтобы избежать рецидивов.
Если болезнь запущена, она может перейти в хроническую форму или развиться:
- Острая почечная недостаточность.
- Острая сердечная недостаточность.
- Почечная эклампсия.
- Геморрагический инсульт.
- Перемежающая слепота.
Давление и отеки при гломерулонефрите
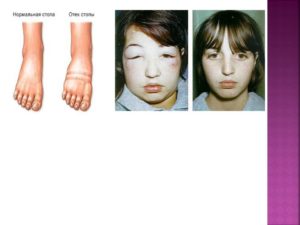
Гломерулонефрит — двустороннее воспалительное поражение почек, точнее, их клубочкового аппарата. Отеки при гломерулонефрите являются его ведущим симптомом и встречаются у 70—90% больных.
Если брать во внимание существование так называемых скрытых форм, которые не видны при осмотре и развиваются при задержке воды до 6—7-ми литров, то можно сказать, что отеки есть абсолютно у всех больных.
Они появляются вследствие того, что поврежденные клубочки — крошечные артерии, в которых под большим напором происходит фильтрация мочи — не справляются со своей функцией. Избыточная жидкость остается в организме и, из-за потери белка, переходит в ткани.
Артериальная гипертензия — другое угрожающее осложнение при гломерулонефрите. Патогенез ее связан с задержкой воды и повышенной нагрузкой на сердце с сосудами.
Нефрит нередко является причиной возникновения таких угрожающих жизни состояний, как острая и хроническая почечная недостаточность, сердечная недостаточность, отек легких.
Воспаление почек вызывает отёчность и колебания в давлении.
Отеки при остром гломерулонефрите
Острый гломерулонефрит в большинстве случаев развивается на 2—3-ю неделю после перенесенной скарлатины или ангины. Отеки проявляются по почечному типу — преимущественно утром и в верхней половине тела.
При этом веки, лицо и шея стают одутловатыми и бледными. На ощупь они теплые, при надавливании остаются плотными. В течение дня и после мочеиспускания выраженность отеков может уменьшиться.
Длительность отечного синдрома при острой форме гломерулонефрита составляет 14—21 день.
Отеки при хроническом гломерулонефрите
Диагноз «хронический гломерулонефрит» объединяет множество разных по причине возникновения и механизмам развития заболеваний, общим знаменателем которых есть длительное (от 1-го года) воспаление почечных клубочков. Отечная форма гломерулонефрита при хроническом течении схожа с таковой при остром гломерулонефрите, но имеет свои особенности.
Прежде всего, это большая выраженность симптомов: отеки распространяются на туловище, щиколотки, половые органы, в запущенных случаях могут присоединяться водянка яичек, плеврит, асцит, перикардит. Кожа приобретает восковую бледность и твердость. При хроническом гломерулонефрите отеки убираются с трудом и могут держаться месяцы, иногда годы.
Повышенное давление при гломерулонефрите
При остром гломерулонефрите наблюдается чаще всего умеренное повышение артериального давления (до отметки 170/100 мм рт. ст.), которое может длиться от нескольких дней до 3-х недель. Часто встречается редкий пульс (брадикардия).
При хроническом гломерулонефрите характерны более серьезные нарушения со стороны сердца и сосудов. Артериальное давление может достигать 200/120 мм рт. ст. и даже выше, наблюдаются пульсы более 100 ударов в минуту (тахикардия). Эти изменения имеют стойкий характер.
Как острый, так и хронический гломерулонефрит в результате вышеуказанных процессов часто приводят к развитию сердечной недостаточности и отека легких.
Народные средства лечения отеков и давления
Традиционные, проверенные веками рецепты настоев и отваров помогают быстрее избавиться от отеков и бороться с высоким артериальным давлением при гломерулонефрите.
Но народные методы и не могут быть единственным методом лечения.
Не следует пытаться излечить гломерулонефрит самостоятельно! При малейших подозрениях на заболевания почек необходимо обратиться к доктору и строго придерживаться прописанной им терапии.
Настои от отеков и давления
Можно изготовить самостоятельно настои для снятия отёчности и давления из-за воспаления почек.
- Всем известны лекарственные свойства боярышника. Он обладает антигипертензивным и мочегонным действием. Для приготовления настоя нужно взять 1 ст. л. сухих плодов боярышника и залить 300 мл кипятка. Употреблять за 15 минут до еды по 1/3 стакана.
- Следующий настой готовим так: 1 чайная ложка кукурузных рылец и столько же вишневых хвостиков настаивается на 500 мл кипятка. Принимать по полстакана 4 раза в сутки.
- Ягоды шиповника издавна считаются отличным мочегонным средством. Берем 10—12 плодов шиповника, вынимаем из них ягоды, затем заливаем двумя стаканами кипяченой воды. Пьем по 100 мл четыре раза в сутки.
- Необходимо взять по 2 ст. л. цветков ромашки, листьев подорожника, и перечной мяты, по 1 ст. л. тысячелистника, череды и зверобоя. Столовую ложку смеси залить 500 мл кипятка. Настаивать 2 часа. Употреблять по трети стакана четырежды в день — перед приемом пищи и на ночь.
Отвары от давления и отеков
- Взять семя петрушки 25 г, хмель (шишки) 10 г, пустырник 30 г. Залить кипятком (300 мл) и проварить в течение получаса. Процедить. Выпивать по 1 ст. л. три раза в день перед едой.
- Берем по 10 г сухих листьев крапивы и земляники, 20 г сережек березы и 40 г семени льна. Тщательно перемешиваем. Отвариваем 40 минут в литре воды. Принимать два раза в сутки до еды, по 200 мл.
- 3 ст. л. пчелиного подмора и 1 литр воды вскипятить, затем уменьшить огонь и продержать 20 минут. Пить по 1 столовой ложке три раза в день перед приемом пищи.
- Нужно взять 30 г травы адониса, по 50 г листьев березы и толокнянки и 20 г хвоща полевого. Перемешать 1 ст. л. полученного сбора залить 300 мл кипяченой воды. Довести до кипения и держать на плите 10 минут, затем убрать с огня и настаивать в течение 2-х часов. Употреблять по 1 ст. л. 6 раз в день.
Острый гломерулонефрит — частое осложнение бактериального тонзиллита, который люди привыкли переносить «на ногах».
При первых признаках боли в горле нужно обратиться за помощью к врачу, чтобы тот назначил необходимое лечение. Тогда развития острого нефрита можно избежать.
Хронический гломерулонефрит также можно вылечить гораздо быстрее и эффективнее, если прибегнуть к врачебной помощи сразу же после появления таких симптомов, как слабость, утомляемость, боли в пояснице, болезненное, частое или, напротив, редкое мочеиспускание, отеки и головные боли.
Источник: https://etopochki.ru/nefrit/klubochkovyj/oteki-i-davlenie-pri-glomerulonefrite.html
Острый гломерулонефрит почек: что необходимо знать про симптомы и лечение
4 звезд – построен на 9756 просмотрах
Гломерулонефрит – иммунное поражение клубочков почки, имеющее инфекционно-аллергическую природу о котором мы писали в другой статье. Острый гломерулонефрит характеризуется проявляющимися одновременно и внезапно следующих симптомов:
- гипертонией,
- отеками,
- мочевым синдромом.
Причины развития заболевания
Острый гломерулонефрит по причинам возникновения подразделяют на:
- первичный гломерулонефрит (проявляющийся под воздействием инфекционных и иных факторов и изначально поражающий только почки);
- вторичный гломерулонефрит (проявляющийся на фоне различных системных заболеваний внутренних органов (красная системная волчанка и др.).
В развитии заболевания ведущую роль играет стрептококковая инфекция, а именно: бетта-гемолитический нефротоксичный стрептококк группы А (типов 4, 12, 25, 49).
Стрептококк сам не оказывает поражающего действия на почки, но стимулирует активное возникновение иммунных циркулирующих комплексов и антител, повреждающих ткани почек.
Наиболее известным является острый постстрептококковый вариант заболевания.
Острый гломерулонефрит у детей возникает преимущественно с 2-летнего возраста после скарлатины, ангины, или рожистого воспаления. Заболевание проходит циклически и в большинстве клинических случаев заканчивается полным исцелением. Редким вариантом исхода заболевания является переход его в хроническую форму.
Патогенез заболевания
Основой патогенеза острого гломерулонефрита является иммунная концепция. Подвержены заболеванию лица с недостаточностью иммунитета – неспособностью организма полноценно выводить антигены, что вызывает недостаток лейкоцитов, ответственных за образование антител.
Существует два основных механизма патогенеза:
- циркулирующие иммунные комплексы непосредственно повреждают почечные клубочки;
- появление специфических аутоантител, которые активны по отношению к капиллярам, окружающим почечные клубочки.
Обычно выведение иммунных циркулирующих комплексов происходит через систему специфических лейкоцитов без иммунного воспаления. Если антигенная стимуляция продолжается длительное время, возникает перегрузка иммунной системы. Ее функции ослабляются, что приводит к накоплению иммунных комплексов в клубочках почек с возникновением воспалительных реакций.
Возникновение острого гломерулонефрита провоцируется под воздействием:
- вирусной инфекции;
- бактериальной инфекции;
- паразитарной инфекции;
- лекарств и токсических веществ;
- профилактических прививок (сыворотки и вакцина играют роль антигенов);
- укуса пчел и змей;
- охлаждения организма.
Появление симптомов острого гломерулонефрита с 7-го по 21-й день после инфекции объясняется временем образования и осаждения циркулирующих комплексов в клубочках почек. Возникающий в результате острых инфекций, вызванный стрептококком, пневмококком или стафилококком, принято называть острым диффузным гломерулонефритом.
В большинстве случаев динамика, когда активно развиваются симптомы острого гломерулонефрита носит циклический характер с повторяющимися периодами:
- начальным периодом, когда клинические признаки проявляются максимально ярко;
- периодом обратного развития симптомов;
- периодом ремиссии с полным отсутствием клинико-лабораторных проявлений болезни.
При продолжительности полной ремиссии более 5 лет говорят о выздоровлении больного. В случае нециклического или неблагоприятного варианта течения острого гломерулонефрита возможно развитие его осложнений и переход острой в хроническую форму гломерулонефрита.
На начальном этапе заболевание может проявиться как:
- Гломерулонефрит с острым нефритическим синдромом, для которого характерны отеки, повышение уровня давления в сосудах, выявление в моче клеточных элементов крови и белка.
- Острый гломерулонефрит с нефротическим синдромом, сопровождающийся отеками, повышением уровня холестерина в крови и нарушением белкового баланса.
- Гломерулонефрит с изолированным мочевым синдромом, при котором появление в моче белка и форменных элементов крови протекает без наличия гипертонии и отеков.
- Гломерулонефрит с эклампсией и острой сердечной недостаточностью на фоне гипертонии или острой почечной недостаточности.
Клиническая картина
История болезни острого гломерулонефрита в первую неделю заболевания характеризуется:
- одутловатостью лица больного;
- бледностью кожных покровов;
- уменьшением диуреза до олигурии (менее 300 мл/сут);
- мутным цветом мочи (вплоть до цвета “мясных помоев”);
- умеренным повышением АД (от 130/80 до 150/90 мм.рт.ст.);
- болями неопределенного характера в животе и поясничной области;
- ухудшением самочувствия и аппетита пациента;
- появлением головной боли, рвоты.
К концу первой-началу второй недели могут проявиться дополнительные симптомы острого гломерулонефрита:
- увеличение периферических отеков вплоть до полостных (асцита, гидроторакса);
- незначительное нарастание гипертонии (с небольшим пульсовым давлением) при отсутствии признаков изменения глазного дна;
- усиление гематурия, иногда до макрогематурии, когда кровь в моче становится видна невооруженным глазом;
- колебание протеинурии от 0,5 до 3 г/сут;
- появление в некоторых случаях кратковременной (от 3 до 5 дней) лейкоцитурии и эритроцитарных цилиндров в моче;
- иногда – ускорение СОЭ;
- иногда – появление небольшой анемии;
- незначительные нарушения или сохранение функции почек;
- снижение количества мочи с повышением ее плотности;
- небольшое ограничение клубочковой фильтрации;
- незначительные нарушения функций: экскреции водородных ионов, осмотического концентрирования и максимального обратного всасывания глюкозы;
- в некоторых случаях в крови повышается остаточный азот.
При благоприятном (циклическом) течении болезни на третьей-четвертой неделе происходит обратное развитие симптомов. Постепенно уменьшаются и исчезают: гематурия, гипертония, отеки и протеинурия.
Если восстановление функций почек затягивается больше чем на 6 месяцев, то речь идет о затяжном течении острого заболевания.
Если выздоровление не наступает в течение года, то заболевание переходит в хроническую форму.
Лечение заболевания
Лечение острого гломерулонефрита проводится только в условиях терапевтического стационара при соблюдении строгого постельного режима на весь период до выздоровления.
Назначается лечебное питание со значительным ограничением потребления соли и животных белков, чередованием разгрузочных и «сахарных» дней, со строгим учетом объема диуреза и количества потребляемой жидкости.
При остром гломерулонефрите больным показана бессолевая диета №7А, а по мере улучшения состояния пациент переводится на диету №7.
Медикаментозная терапия при остром и хроническом гломерулонефрите во многом схожа и заключается в назначении курса стероидных гормонов на 5-6 недель (преднизолона, дексаметазона). При артериальной гипертензии и выраженных отеках применяются гипотензивные и диуретические средства (бринальдикс, гицотиазид, фуросемид).
При выраженных отеках для усиления эффекта от терапии назначают верошпирон. Антибиотикотерапия проводится с учетом того микроорганизма, который вызвал развитие заболевания.
При нефротическом варианте острого гломерулонефрита для лечения прописываются глюкокортикоиды. Такие препараты назначаются врачом на длительный срок (от 1 до 12 месяцев).
При латентной форме течения заболевания глюкокортикоиды не рекомендуются.
При затянувшемся заболевании или возникновении острой почечной недостаточности потребуется назначение антикоагулянтов (гепарина), которые снижают свертываемость крови. В крайнем случае, назначается проведение гемодиализа.
Длительность лечения острого гломерулонефрита в стационаре составляет один-полтора месяца. После излечения пациент выписывается под наблюдение врача-нефролога по мессу жительства.
Прогноз и профилактика
В большинстве случаев прогноз у заболевания благоприятный. При своевременном и грамотном лечении через несколько месяцев наступает полное клиническое выздоровление. Лишь редко возможен переход острого гломерулонефрита в хроническую форму.
Профилактические мероприятия заключаются в предупреждении и полноценном лечении всех вирусных и бактериальных заболеваний, санации хронических инфекционных очагов в миндалинах. Особое значение придается отказу от плановой вакцинации у лиц, страдающих аллергическими болезнями (бронхиальная астма, крапивница).
Источник: http://pochku.ru/glomerulonefrit/ostryj-glomerulonefrit
Отеки и давление при гломерулонефрите
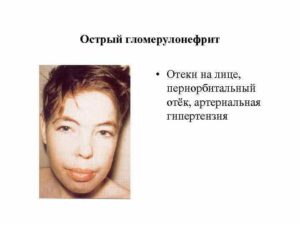
Гломерулонефритом называют воспалительный процесс, затрагивающий почечную систему клубочков. Давление при гломерулонефрите ― важный симптом болезни. Если у пациента стали появляться отеки, а АД растет, нужно незамедлительно проконсультироваться с врачом и пройти обследование. При отсутствии лечения развиваются тяжелые осложнения, например, почечная недостаточность.
Отеки и повышенное давление – частые симптомы, свойственные гломерулонефриту.
Развитие отеков при гломерулонефрите
Отечность диагностируется в 70—90% случаев поражения клубочковой системы. Артериальное давление повышается у 60—70% пациентов с этим заболеванием.
В большей или меньшей степени отечность сопровождает течение гломерулонефрита у любого человека. Причина нарушения ― сбой в работе пораженных кровеносных сосудов, которые образуют почечные клубочки. Лишняя вода не покидает организм, и при утрате белков проникает в ткани. Образование отеков имеет особенности в зависимости от течения гломерулонефрита.
Острый тип болезни
Зачастую гломерулонефрит возникает через 15―20 дней после того, как пациент перенес ангину или скарлатину. Отечность затрагивает верхнюю часть туловища и ярко проявляется с утра.
Наблюдается одутловатость шеи, лица и век. Припухлости плотные и теплые. Со временем после мочеиспускания симптоматика становится менее выраженной.
Подобные проявления болезни при остром гломерулонефрите продолжаются 2―3 недели.
Хронический процесс
Отеки при хроническом гломерулонефрите появляются по всему туловищу.
Если острый гломерулонефрит не был успешно устранен, он переходит в хронический. Воспалительный процесс при таком диагнозе длится не менее года. Развитие отеков имеет ряд особенностей.
Хронический гломерулонефрит проявляется отечностью всего туловища, щиколоток, половых органов. В тяжелых случаях возможно параллельное возникновение асцита, воспаления перикарда или плевры. Кожный покров становится твердым, бледным, похожим на воск.
Отечная форма гломерулонефрита устраняется сложно, порой одутловатость сохраняется на протяжении месяцев и даже нескольких лет.
Повышение АД: этиология и патогенез
При поражении почечных клубочков рост артериального давления сопровождается повышенным содержанием крови в моче. Порой урина меняет цвет и гематурия видна без дополнительных исследований.
Гипертензия становится следствием чрезмерного наполнения кровеносных сосудов, сбоем в процессе выведения из организма воды и солей.
Если патогенез оставить неизменным, подобное нарушение может спровоцировать отек легких и сердечную недостаточность.
Острая форма болезни характеризуется умеренным ростом АД. В среднем фиксируют показатель 170/100 мм рт. ст., который сохраняется до 3-х недель. У пациентов меняются пульсы, диагностируется брадикардия.В случае хронического процесса выявляются серьезные патологии сердечно-сосудистой системы. АД возрастает до 200/120 мм рт. ст. и более. Пульс ускоряется до 100 уд./мин. Клиническая картина устойчива.
Как устранить отеки и повышенное давление при гломерулонефрите?
Устранение отеков и давления при гломерулонефрите обязательно включает соблюдение диеты.
Симптоматическая терапия должна проводиться на фоне общего лечения болезни. В рамках борьбы с гломерулонефритом пациенту прописывают постельный режим.
Важно придерживаться диеты (стол № 7). Необходимо отказаться от употребления соли, особенно в начале лечения. Питьевой режим подразумевает употребление не более 1 л воды в сутки.
Это позволяет не только устранить симптоматику, но и повлиять на состояние почек в целом.
Медикаментозное лечение
Если у пациента появляются сильные отеки при гломерулонефрите, ему назначают мочегонные препараты, например, «Гипотиазид» или «Фуросемид». Срок терапии составляет около 5-ти дней. При отсутствии эффекта врач разрабатывает индивидуальную схему лечения. На уровень давления влияет диета и применение мочегонных препаратов. Кроме этого, пациенту прописывают «Нифедипин», «Капотен».
При подозрении на гломерулонефрит, на фоне развития отеков и роста показателей артериального давления, нужно проконсультироваться с врачом и пройти обследование. Самолечение приводит к опасным осложнениям.
Что советует народная медицина?
Для устранения отеков и высокого давления после согласования с лечащим врачом можно принимать такие настои трав и плодов:
- Боярышник. В 300 мл горячей воды настоять 1 ст. л. сухих ягод. Пить по 1/3 ст. за четверть часа до приема пищи.
- Шиповник. 10―12 плодов настоять в 2-х стаканах кипяченой воды. Принимать по 100 мл 4 раза в день.
- Листья березы. Настоять 2 ст. л. молодых листьев в стакане кипятка. Пить 4―5 раз в день.
Для устранения воспалительного процесса, устранения отеков и нормализации давления рекомендуется отвар листьев брусники. Это средство применяют для лечения многих болезней почек.
В стакане воды нужно сварить 2 ст. л. сухого сбора. Принимать по ½ ст. трижды в день. Хорошее действие оказывает отвар корня лопуха.
Его готовят, придерживаясь следующей пропорции: на 200 мл воды приходится 10 г растения.
Источник: http://ProUrinu.ru/priznaki/vazhno/oteki-i-davlenie-pri-glomerulonefrite.html
Отёки при гломерулонефрите как снять
Отечность диагностируется в 70—90% случаев поражения клубочковой системы. Артериальное давление повышается у 60—70% пациентов с этим заболеванием.
В большей или меньшей степени отечность сопровождает течение гломерулонефрита у любого человека. Причина нарушения ― сбой в работе пораженных кровеносных сосудов, которые образуют почечные клубочки. Лишняя вода не покидает организм, и при утрате белков проникает в ткани. Образование отеков имеет особенности в зависимости от течения гломерулонефрита.
Распространенность гломерулонефрита
Гломерулонефрит — это одно из самых частых заболеваний почек у детей, приводящих к развитию хронической почечной недостаточности и ранней инвалидизации. По распространенности он является вторым после инфекции мочевыводящих путей среди приобретенных заболеваний почек в детском возрасте.
Острый гломерулонефрит может развиться в любом возрасте, однако большинство больных составляют лица до 40 лет.
Симптомы гломерулонефрита
Острый диффузный гломерулонефрит развивается через 6—12 дней после инфекции, обычно стрептококковой (ангина, тонзиллит, пиодермия); наиболее нефритогенен b-гемолитический стрептококк группы А, особенно штаммы 12 и 49. Характерны следующие симптомы:
- гематурия (часто макрогематурия);
- отеки;
- олигурия;
- повышение артериального давления.
У детей острый гломерулонефрит обычно имеет циклическое течение, с бурным началом, в большинстве случаев заканчивается выздоровлением. У взрослых чаще встречается стертый вариант с изменениями мочи без общих симптомов, постепенно принимающий хроническое течение.
https://www.youtube.com/watch?v=KFpUKWPUtzA
Первые признаки острого гломерулонефрита появляются через 1—3 недели после инфекционного заболевания или воздействия других факторов.
Начинается болезнь общей слабостью, головной болью, тошнотой, болью в пояснице, познабливанием, снижением аппетита. Могут быть подъемы температуры тела до очень высоких цифр.
Отмечаются бледность лица, отечность век, резкое уменьшение количества выделяемой мочи.
Уменьшение объема мочи может длится 3—5 дней, после чего диурез увеличивается, но относительная плотность мочи, по данным анализов, снижается.
Другим характерным признаком является наличие крови в моче — гематурия. Моча приобретает цвет «мясных помоев» или становится темно-коричневой либо черной. В случаях микрогематурии цвет мочи может не меняться. В начале болезни преобладают свежие эритроциты, в дальнейшем выделяются преимущественно выщелочные.
Отеки — один из наиболее характерных симптомов гломерулонефрита. Они располагаются обычно на лице, появляются утром, к вечеру уменьшаются. До развития видимых отеков около 2—3 л. жидкости может задерживаться в мышцах, подкожной клетчатке. У полных детей в дошкольном возрасте отеки установить труднее, иногда их определяют только по некоторому уплотнению подкожной клетчатки.
Гипертония (повышение артериального давления) наблюдается примерно в 60% случаев заболевания. При тяжелом течении гломерулонефрита повышение артериального давления может длиться несколько недель. Поражение сердечно-сосудистой системы при остром течении гломерулонефрита отмечается у 80—85% детей.
Может быть увеличение печени, изменения функции центральной нервной системы.
При благоприятном течении заболевания и своевременной диагностике и лечении через 2—3 недели исчезают отеки, нормализуется артериальное давление. Обычно выздоровление при остром гломерулонефрите происходит через 2—2,5 месяца.Различают две наиболее характерные формы острого гломерулонефрита:
- Циклическая форма (начинается бурно)
- Латентная форма (характеризуется постепенным началом) встречается нередко, и диагностика ее имеет большое значение, так как часто при этой форме заболевание становится хроническим.
Всякий острый гломерулонефрит, не закончившийся бесследно в течение года, нужно считать перешедшим в хронический.
Выделяют следующие клинические формы хронического гломерулонефрита:
- Нефротическая форма (см. Нефритический синдром) — наиболее частая форма первичного нефротического синдрома.
- Гипертоническая форма. Длительное время среди симптомов преобладает артериальная гипертензия, тогда как мочевой синдром мало выражен.
- Смешанная форма. При этой форме одновременно имеются нефротический и гипертонический синдромы.
- Латентная форма. Это довольно часто возникающая форма; проявляется обычно лишь слабо выраженным мочевым синдромом без артериальной гипертензии и отеков.
Источник: https://yazdorov.win/pochki/otyoki-pri-glomerulonefrite-kak-snyat.html


