Острый пиелонефрит лечение урология
Содержание
Инфекция мочевых путей и пиелонефрит :: Нефрологический Экспертный Совет
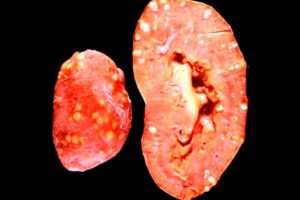
Рассказывает врач-нефролог
Это очень важная тема, и причин тому две. Во-первых, само по себе заболевание достаточно серьезное и требует от пациента некоторого понимания его особенностей, а во-вторых, это “любимый” диагноз многих врачей, не связанных непосредственно с нефрологией, и под его маской часто скрываются совершенно иные состояния.
С этого мы и начнем. Дело в том, что диагноз “пиелонефрита”, как правило, первоначально устанавливает терапевт районной поликлиники. И нередко диагноз этот основывается лишь на данных анализов мочи, а не на всем “облике” заболевания, то есть его клинической картине. Анализы же мочи, вещь хотя и исключительной важности, но все же всего лишь лабораторный метод, то есть вспомогательный.
Интерпретировать результаты анализов можно только (и обязательно) вместе с историей заболевания и данными дополнительных исследований. Попросту говоря – “плохие” анализы, причем часто схожие, могут обнаруживаться при многих, весьма различных по своей природе состояниях, и постановка правильного диагноза в таких ситуациях требует проведения обследования, доступного только специалисту.
Очевидно, что установление правильного диагноза необходимо при любом заболевании – ведь от этого зависит характер проводимого лечения. В случае неправильной диагностики пиелонефрита возникает опасность двойного рода.
Ошибочный диагноз может привести к тому, что реально необходимое больному, и иногда очень серьезное лечение не проводится, а вместо этого без достаточных оснований назначаются антибиотики, которые в некоторых случаях оказывают нежелательное воздействие на организм.
Поэтому пациентам с впервые установленным диагнозом “пиелонефрит” обязательно нужно проконсультироваться у специалиста – уролога или нефролога.
Под этим понятием в настоящее время объединяют помимо пиелонефрита такие состояния, как острый и хронический цистит (воспаление мочевого пузыря), уретрит (воспаление мочеиспускательного канала) и так называемую “бессимптомную бактериурию”, то есть случаи, когда присутствие бактерий в моче не вызывает каких-либо конкретных симптомов. У здорового человека моча стерильна (то есть бактерий в ней нет), но бактерии способны проникать в мочевые пути из близко расположенных органов (кишечника, половых органов) через лимфатическую и кровеносную систему, и получают возможность размножаться в мочевой системе при наличии предрасполагающих факторов.
А какие факторы могут быть предрасполагающими к развитию пиелонефрита и инфекции мочевых путей?
Факторы эти могут быть общими, такими как снижение иммунной реактивности, сахарный диабет, атеросклероз, нарушения деятельности кишечника, хронические воспалительные заболевания тазовых органов, и местными.
Местные факторы – это нарушения оттока мочи в результате различных врожденных аномалий, мочекаменной болезни, заболеваний предстательной железы и некоторых других состояний.
Особую проблему представляет собой пиелонефрит при беременности, связанный со сдавлением мочеточников связками матки.
Каковы симптомы пиелонефрита, инфекции мочевых путей?
Симптомы инфекции мочевых путей достаточно яркие. При цистите это жжение в мочеиспускательном канале, учащенное и болезненное мочеиспускание малыми порциями, иногда с выделением капель крови в конце мочеиспускания, тяжесть и боли в низу живота, познабливание, небольшое повышение температуры.
Для пиелонефрита характерны высокая (иногда до 40 градусов) температура, ознобы, потливость, боли в поясничной области, часто односторонние. В тяжелых случаях возникают тошнота, рвота, боли в животе, жажда, резкая слабость. Мочеиспускание учащается, моча выделяется малыми порциями и может быть мутной, темной.
При хронических формах обострения заболевания могут протекать более стерто, без высокой температуры и общих симптомов.
А если всех этих симптомов нет, а есть только изменения в анализах мочи?
В отсутствие указанных нарушений самочувствия изменения в анализах мочи – увеличение количества лейкоцитов, эритроцитов, появление белка – не могут служить достаточным основанием для диагностики именно пиелонефрита и других проявлений ИМП, даже если имеются признаки воспалительного процесса по данным клинического анализа крови. Такие признаки могут обнаруживаться и при заболеваниях, не связанных с бактериальной инфекцией.
А какие еще исследования могут понадобиться для правильного диагноза?
Для подтверждения диагноза, помимо общих анализов мочи и крови, необходимо исследование посевов мочи.
Эти исследования позволяют выявить возбудитель воспалительного процесса и определить его чувствительность к различным антибиотикам.
К сожалению, посевы мочи не всегда можно выполнить в условиях районной поликлиники, и это одна из причин, по которой больные с ИМП должны лечиться и наблюдаться у специалистов.
Дополнительные методы обследования, такие как ультразвуковое, рентгеновское и радиоизотопное, также требуют оценки уролога или нефролога. Каких-либо специальных изменений, которые позволили бы однозначно поставить диагноз, при этих исследованиях обнаружить нельзя. Самая главная задача этих исследований исключить обструкцию, т.е. нарушение оттока по мочевыводящим путям.
Часто приходится слышать от пациентов или даже читать в протоколах исследований, что диагноз “хронический пиелонефрит” поставлен только на основании данных УЗИ или радиоизотопной ренографии.
В подавляющем большинстве случаев это означает, что заключение недостаточно квалифицированное.
Поэтому повторюсь – диагноз пиелонефрита в обязательном порядке должен быть подтвержден специалистом-нефрологом.
Каково лечение пиелонефрита? Обязательно ли нужно использовать антибиотики?
Что касается лечения, то, как всякое микробное воспаление, все инфекции мочевых путей нужно лечить антибактериальными препаратами. Вопрос в том, какими препаратами и в каком режиме это лечение проводить. И здесь пациенту важно знать основные принципы.
Так, острый пиелонефрит (под острым пиелонефритом понимается как собственно “острый”, то есть впервые возникший, так и яркое обострение хронического) требует лечения в условиях стационара, так как антибиотики необходимо вводить внутримышечно или даже внутривенно.
Кроме того, в редких случаях может возникнуть необходимость в проведении операции и интенсивной терапии, а соответствующее обследование и наблюдение, которые позволяют своевременно выполнить все необходимое, в амбулаторных условиях невозможно. Лечение пиелонефрита у беременных также необходимо проводить в специализированных лечебных учреждениях.
Особого внимания и упорного лечения требует возникновение пиелонефрита у больных с сахарным диабетом, поскольку ИМП у диабетиков протекает достаточно тяжело и часто с трудом поддается терапии.При этом необходимо иметь в виду, что при диабете лечения антибиотиками требует даже бессимптомная бактериурия, то есть наличие роста микробов в посеве мочи при отсутствии каких-либо иных проявлений заболевания. Кроме того, профилактические курсы лечения у больных с ИМП и диабетом должны быть более длительными, чем у других категорий больных.
В остальных случаях лечение можно проводить на дому в соответствии с назначениями уролога или нефролога. Как правило, назначаются профилактические курсы различных антибактериальных препаратов. Выбор лекарств зависит от результатов посева мочи, о чем мы говорили выше.
Препараты назначаются в “прерывистом” режиме, обычно рекомендуется прием в течение недели с перерывом в три недели. Такие профилактические курсы проводятся в течение 3-6 месяцев, при упорном течении и дольше, лекарственные средства чередуются.
Дозы препаратов устанавливает врач, уменьшение обычных дозировок может (но далеко не всегда) потребоваться в случаях снижения функции почек. Обычно больному на руки выдается схема, согласно которой следует чередовать антибактериальные препараты и делать перерывы в лечении.
В процесс лечения необходимо контролировать анализы мочи (до начала и после завершения очередного курса в обязательном порядке, и в случае возникновении обострений между курсами) и наблюдаться у специалиста.
Ну и, наконец, еще одно важное обстоятельство. Далеко не во всех случаях наличие даже подтвержденного диагноза инфекции мочевых путей, в том числе и пиелонефрита, вообще требует лечения антибактериальными препаратами.
Все зависит от клинической ситуации, оценить которую, я вновь вынуждена повториться, может только специалист.
В практике врача-нефролога нередко приходится сталкиваться с тем, что участковые терапевты, а то и сами больные, бесконтрольно и необоснованно применяют серьезные и мощные препараты с нарушением показаний, дозировок и сроков применения антибиотиков.Это приводит к возникновению побочных эффектов (иногда довольно тяжелых) и появлению микроорганизмов, не чувствительных к основным группам антибактериальных препаратов, что впоследствии чрезвычайно затрудняет лечение.
Таким образом, я хочу еще раз обратить ваше внимание на серьезность этой проблемы. Обследование и лечение у специалиста позволит уточнить диагноз, своевременно провести коррекцию лечения в случаях возможных ошибок диагностики на предшествующих этапах, и контролировать проведение рациональной антибактериальной терапии при различных формах инфекции мочевых путей.
Обратиться за консультацией можно в отделения НЭС
Источник: https://nefrosovet.ru/ru/main/to-patients/infekcii.html
Пиелонефрит Сайт по урологии
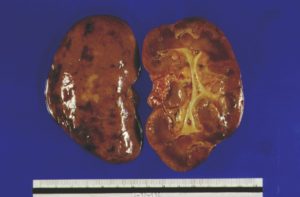
Пиелонефритом называют неспецифический воспалительный процесс, в который вовлекаются почечная лоханка, чашечки и паренхима почки с преимущественным поражением в первую очередь ее промежуточной ткани.
Особенно часто пиелонефритом страдают дети, у которых воспалительный процесс в почках и мочевых путях занимает второе по частоте место после инфекции дыхательных путей. Распознавание пиелонефрита встречает значительные трудности, что обусловлено разнообразием клинических проявлений болезни и отсутствием убедительных методов диагностики.
В настоящее время установлено, что такое заболевание, как пиелит, не представляет собой изолированного воспаления почечной лоханки; в воспалительном процессе обязательно участвует и почечная паренхима.
Экспериментальными и клиническими исследованиями установлено, что воспалительный процесс с почечной лоханки быстро распространяется на паренхиму почки и наоборот.
Поэтому в свете современных взглядов на патогенез неспецифического воспалительного процесса в почке и почечной лоханке следует говорить не о пиелите, а о пиелонефрите.
Согласно патологоанатомической статистике, пиелонефрит обнаруживают в 6—20% аутопсий. По данным патологоанатомического отделения Московской городской клинической больницы № 1 имени Н. И. Пирогова, пиелонефрит как основная причина смерти составляет 5,6% всех аутопсий.
Среди умерших от почечной недостаточности в 7% случаев причиной летального исхода был пиелонефрит.
По данным урологической клиники II Московского медицинского института, среди всех пациентов с заболеваниями почек и верхних мочевых путей острый пиелонефрит наблюдался у 14%, а хронический пиелонефрит — у 36%.
Пиелонефритом чаще заболевают женщины и особенно часто девочки, что находит свое объяснение в анатомических и физиологических особенностях женского организма. У мужчин пиелонефрит чаще наблюдается в пожилом возрасте в связи с развитием у них заболеваний, приводящих к нарушению пассажа мочи (простатит, аденома и рак простаты и т. д.).
Пиелонефрит делят на первичный и вторичный. К вторичному пиелонефриту относят те формы, которые возникают на почве органических или функциональных процессов в мочевых путях, нарушающих пассаж мочи. Вторичный пиелонефрит наблюдается у 84%, а первичный— у 16% больных пиелонефритом.
Причины пиелонефрита
Специфического возбудителя пиелонефрита не существует. Заболевание может быть вызвано как микробами, постоянно обитающими в организме человека (эндогенная флора), так и живущими во внешней среде (экзогенная флора).
Непосредственной причиной возникновения пиелонефрита является внедрение бактерий в почку. Однако одного такого внедрения, как правило, недостаточно для развития в почечной ткани воспалительного процесса.
Необходимы условия, способствующие оседанию и размножению микрофлоры в почке.
Рассматривая причину возникновения пиелонефрита нужно учитывать следующие факторы:
1) вид и характер инфекции;
2) пути проникновения ее в почки;
3) общее состояние организма, его иммунобиологическую реактивность;
4) местные изменения в почках и мочевых путях, способствующие локализации в них инфекции и развитию ее.
Вид и характер инфекции вызвающей пиелонефрит
Наиболее частыми возбудителями пиелонефрита являются кишечная и паракишечная палочка, вульгарный протей, энтерококк, стафилококк, палочка фекального щелочеобразователя, палочка синезеленого гноя и стрептококк.
При остром пиелонефрите чаще всего обнаруживается чистая культура данных микроорганизмов (монофлора) и чаще, чем при хроническом пиелонефрите, находят кокковую флору.
У больных хроническим пиелонефритом, наоборот, чистая культура в моче обнаруживается значительно реже, чем при остром пиелонефрите, — лишь в 25% случаев, а смешанная (кишечная палочка, протей, энтерококк, стафилококк и стрептококк) — в 68% случаев. Наличие в моче смешанной флоры указывает на длительное существование инфекции в почке.
Пути проникновения инфекции в почки. Большое значение в патогенезе пиелонефрита имеет путь проникновения микроорганизмов в почку. В зависимости от этого интенсивность воспаления в различных частях почки может варьировать, особенно в начальных стадиях болезни. Принято рассматривать четыре пути проникновения инфекции в почку, лоханку и чашечки:
1) гематогенный;
2) восходящий уриногенный (по просвету мочеточника при наличии пузырно-мочеточникового рефлюкса);
3) восходящий по стенке мочеточника;
4) лимфогенный.
Установить в каждом случае путь проникновения инфекции в почку не всегда возможно, тем более что гематогенный и уриногенный пути часто сочетаются.
Гематогенный пиелонефрит по существу является вторичным очагом инфекции. Первичный очаг локализуется главным образом в мочевых путях и половых органах (особенно у детей).Нередко микрофлора проникает в почку гематогенным путем из отдаленного очага инфекции, локализующегося в носоглотке и полости рта (тонзиллит, синусит, кариозные зубы), органах системы дыхания (бронхит, пневмония, плеврит и пр.), в коже (фурункул, карбункул, инфицированная рана и т. д.
), а также при септических состояниях (особенно отогенном и пупочном сепсисе). При этом возбудителями пиелонефрита обычно являются грамположительные кокки (в 90% — стафилококки).
При первичной локализации инфекции в нижних мочевых путях и половых органах микроорганизмы могут проникать через посредство лимфатических сосудов в общий круг кровообращения, а оттуда в почки по венозному руслу.
В крупных артериальных сосудах и сосудах клубочков почки инфекция, как правило, не задерживается, а проникает в капиллярную сеть мозгового вещества и венозные капилляры, оплетающие канальцы, и оттуда в интерстициальную ткань, где и развивается воспалительный процесс при пиелонефрите.
При восходящем уриногенном пиелонефрите инфекция проникает в почку из нижних мочевых путей по просвету мочеточника. Это может произойти только при забрасывании инфицированной мочи из мочевого пузыря в мочеточник и почечную лоханку (пузырно-мочеточниковый рефлюкс), а затем из почечной лоханки в паренхиму почки (лоханочно-почечный рефлюкс).
При этом инфекция может проникать непосредственно в межуточную ткань через форникальные зоны почки (форникальный рефлюкс) или по просвету мочевыводящих канальцев в глубину почки (тубулярный рефлюкс). Пиелонефрит может поражать почку отдельными очагами, веерообразно, в виде клиньев, распространяющихся от лоханки до поверхности почки.
Между очагами пиелонефрита располагаются участки нормальной почечной ткани.
Однако при наличии пиеловенозного или пиелолимфатического рефлюкса инфицирование почки в конечном счете происходит гематогенным путем, так как инфекция из лоханки благодаря таким рефлюксам проникает в общий ток крови по венозной системе, а затем, вернувшись по артериальной системе в ту же почку, вызывает в ней воспалительный процесс.
Именно в этой почке пиелонефрит находит благоприятные условия для своего развития, так как предшествовавший рефлюкс делает почку весьма лабильной к обсеменению ее гематогенной инфекцией.
Этому содействует также нарушение пассажа мочи по верхним и нижним мочевым путям, что в свою очередь ведет к нарушению венозного оттока из почки и тем способствует оседанию микробов в мелких венозных капиллярах и проникновению из них в окружающую межуточную ткань. Именно поэтому нет резкого различия в морфологической картине острого гематогенного и восходящего пиелонефрита, особенно в более поздних стадиях развития гнойно-воспалительного процесса в почке.Восходящий путь по стенке мочеточника.
Инфекция, проникнув в почку или лоханку гематогенным или уриногенным путем, в конечном счете вторгается в интерстициальную ткань почки и в клетчатку почечного синуса, вызывая воспалительные изменения.
Лимфогенный путь.
Нарушение функции лимфатической системы почки в случае стаза мочи, травмы и т. д. приводит к задержке микробов в почечной ткани и развитию пиелонефрита.
Общее состояние организма. Весьма существенное значение в возникновении и развитии пиелонефрита имеет состояние макроорганизма. Нарушение питания, обезвоживание, гипо- и авитаминозы, чрезмерное охлаждение, переутомление, перенесенные инфекционные заболевания и др. снижают сопротивляемость организма и делают его восприимчивым даже к маловирулентной инфекции.
Имеет также значение токсическое поражение почечного эпителия в результате инфекционного заболевания.
Токсины, вырабатываемые бактериями при инфекционных заболеваниях, приводят к изменениям в почке, как и в других органах (от небольшого полнокровия почки до сильно распространенного отека и мутного набухания эпителия канальцев), что снижает сопротивляемость почечной ткани к инфекции.
Местные изменения в почках и мочевых путях при пиелонефрите
Особенно важное значение в развитии пиелонефрита имеет нарушение пассажа мочи вследствие функциональных или морфологических изменений мочевых путей в любом их месте, начиная с уровня нефрона и кончая уретрой. Эти изменений могут быть как врожденными, так и приобретен-ными.
Нередкой причиной нарушения оттока мочи из почечной лоханки являются аномалии мочеполовых органов, которые наблюдаются у 5—10% всех детей, больных пиелонефритом. Чаще всего причинами нарушения пассажа мочи являются поражения мочеточника (стриктура, сдавление добавочным сосудом, коленообразный изгиб, камень, ахалазия мочеточника, забрюшинный фиброз, эктопия устья мочеточника и т. д.
) или нижних мочевых путей и половых органов (клапаны задней уретры, стриктура уретры, аденома и рак простаты, фимоз).
В возникновении пиелонефрита у детей существенное значение придается врожденным диспластическим очагам в самой почечной ткани. В таких очагах с самого начала наблюдается микрообструкция на уровне нефрона, в силу чего эти зоны весьма чувствительны к инфекции.
Существуют различные классификации пиелонефрита. Наиболее удовлетворяет требования практического врача следующая классификация первичного и вторичного пиелонефрита (А. Я. Пытель и С. Д. Голигорский).
I. По течению болезни:1) острый пиелонефрит,2) хронический пиелонефрит,
3) рецидивирующий пиелонефрит.
II. По путям проникновения инфекции:1) восходящий уриногенный пиелонефрит,
2) нисходящий гематогенный пиелонефрит.
III. По особенностям течения:1) пиелонефрит детского возраста,2) пиелонефрит пожилого возраста,3) пиелонефрит беременных,4) пиелонефрит больных диабетом,
5) пиелонефрит больных с поражением спинного мозга.
IV. Вторичный (уриногенный) пиелонефрит:1) пиелонефрит у больных нефролитиазом,2) пиелонефрит у больных туберкулезом почек,
3) пиелонефрит при нарушении проходимости мочевых путей.
Источник: https://DoctorUrolog.ru/urology1/pielonefrit.html
Приступ острого пиелонефрита — срочно на прием к врачу
Время чтения: 6 мин.
Родители часто говорят своим детям: «тепло одевайся», «не сиди на холодном», «прикрывай поясницу» и так далее. Взрослые хорошо понимают, почему нужно выполнять такие простые и важные правила. Пиелонефрит является самым распространённым среди почечных заболеваний. Только острый пиелонефрит составляет 14% болезней почек, а его гнойные формы развиваются у трети больных.
Острый пиелонефрит – это неспецифическое воспалительное поражение паренхимы почек. Пиелонефрит является одним из часто встречающихся заболеваний, которое при отсутствии лечения переходит в хроническую форму и провоцирует развитие почечной недостаточности.
Данное заболевание очень часто встречается в детском возрасте, когда идёт активная нагрузка на почки, а их развитие ещё не завершилось. До 40 лет представительницы женского пола подвержены к данному заболеванию в 10 раз чаще, чем мужчины.
А после 40 лет с пиелонефритом к врачу чаще обращаются последние.
Заболевание почек
Возможно поражение одной или двух почек. Соответственно, если поражена правая почка, то это правосторонний пиелонефрит, а если левая, то это левосторонний пиелонефрит.
1.1. Классификация
Заболевание классифицируется по нескольким признакам:
- 1По количеству поражённых почек бывает: односторонний и двусторонний.
- 2По условиям возникновения: первичный и вторичный.
- 3По характеру течения: острый, хронический и рецидивирующий.
- 4По пути проникновения инфекции: нисходящий и восходящий пиелонефрит.
- 5По состоянию проходимости мочевыводящих путей: обструктивный и необструктивный.
- 6Острый пиелонефрит делится на серозный и гнойный.
- 7По течению хронического: латентная, гипертензивная, анемическая, азотемическая, бессимптомная формы и ремиссия.
2. Стадии острого пиелонефрита
Выделяют пять стадий:
- серозное воспаление;
- гнойное воспаление;
- апостематозный пиелонефрит;
- карбункул почки;
- абсцесс почки.
3. Причины
Развитие острого пиелонефрита происходит в результате проникновения патогенных микроорганизмов в почку.
Наиболее частыми возбудителями, которые вызывают данное заболевание, являются: кишечная палочка, протеи, энтерококки, стафилококки, синегнойная палочка.
Первичное заражение может происходить гематогенным путём, из очагов воспаления в мочеполовой системе. Реже оно происходит по восходящему пути, по стенке или просвету мочеточника.
Развитие вторичного пиелонефрита связано с:
- нарушением оттока мочи на фоне структуры мочеточника;
- обструкцией мочеточника камнем;
- аденомой простаты;
- раком простаты;
- фимозом;
- нейрогенным мочевым пузырём.
Обструкция мочеточника камнем
Предрасположенность к заболеванию вызывают такие факторы, как:
- частые переохлаждения;
- обезвоживание организма;
- гиповитаминоз;
- респираторные инфекции;
- беременность;
- переутомление;
- сахарный диабет.
Воспаление может быть вызвано не только микробами, но также и форникальным рефлюксом. При нём почки немного увеличены, слизистая лоханок отёчная, воспалена. В дальнейшем возможно формирование абсцессов и гнойников, случается и гнойно-деструктивное расплавление почечной паренхимы. При остром пиелонефрите происходят морфологические изменения в почке.
Форникальный рефлюкс
В начальной стадии серозного воспаления увеличена и напряжена почка, наблюдаются отёчная околопочечная клетчатка, периваскулярная инфильтрация промежуточной ткани. Если не запускать заболевание и проходить своевременное лечение, то симптомы проходят и происходит выздоровление. Если лечением пренебрегают, то болезнь переходит в следующую стадию.
4. Симптомы
При остром пиелонефрите характерно проявление местных симптомов. Признаки общего инфекционного процесса в зависимости от стадии болезни различны, о чём мы и расскажем далее.
Серозный пиелонефрит протекает без ярко выраженных симптомов, а гнойное воспаление – с яркой клинической картиной. При необструктивном процессе преобладают общие симптомы, а при обструктивной – местные. Острый необструктивный пиелонефрит развивается довольно быстро: от нескольких часов до одних суток.
Проявляются такие симптомы, как:
- слабость;
- недомогание;
- озноб;
- повышение температуры;
- обильное потоотделение;
- головная боль;
- тахикардия;
- артралгия;
- тошнота;
- миалгия;
- метеоризм;
- запор или диарея.
Из местных симптомов наблюдается боль в пояснице, которая распространяется по ходу мочеточника. Мочеиспускание не нарушено, но сточный диурез снижен за счёт обильного потоотделения.
Боль в пояснице
Вторичный пиелонефрит с обструкцией мочевых путей сопровождается почечной коликой. Во время болевого приступа у пациента возникает озноб с лихорадкой, головная боль, рвота. После обильного потоотделения температура тела возвращается в норму. Самочувствие пациентов улучшается, но если обструкцию не ликвидировать, приступы повторятся.
Гнойные формы заболевания протекают с сильной болью в пояснице, лихорадкой, ознобами и напряжением мышц брюшной стенки.
5. Диагностика
Одним из важнейших этапов в распознавании острого пиелонефрита является физикальное обследование. Пальпируя поясничную область и подреберья, оцениваются размеры почки, её консистенция и структура поверхности, а также подвижность и болевые ощущения у пациента.
При остром пиелонефрите наблюдается увеличенная почка, напряжённые мышцы живота и поясницы, положительный симптом Пастернацкого. У женщин проводят вагинальное исследование, а у мужчин — пальпацию мошонки и ректальную пальпацию простаты.
Дифференциальную диагностику проводят с аппендицитом, аднекситом, холециститом и холангитом.
Симптом Пастернацкого
Из лабораторных исследований назначают:
- 1Анализ мочи. В анализе наблюдается значительное количество бактерий, незначительное – белка, большое – лейкоцитов, а при вторичном поражении и наличие эритроцитов.
- 2Бактериальный посев мочи. С помощью данного анализа определяют вид возбудителя и его устойчивость к препаратам.
- 3Анализ крови. Для пиелонефрита характерна анемия, повышенное количество лейкоцитов, повышенная СОЭ, а также токсическая зернистость нейтрофилов, что говорит о наличии инфекционного или воспалительного процесса в организме.
Помимо прочего, в обязательном порядке назначается УЗИ почек, которое проводится для визуального исследования деструктивных очагов в паренхиме, определения состояния паранефральной клетчатки, а также выявления причин обструкции верхних мочевых путей.
Рентгеновское исследование. Назначается обзорная урография, на которой видны размеры почек, выбухания контура при абсцессе или карбункуле, нечёткие очертания паранефральной клетчатки. При назначении экскреторной урографии врач может наблюдать ограничение подвижности почки при дыхании, что характерно для острого воспалительного процесса.
Обзорная урография
С помощью компьютерной томографии почек выявляются деструктивные очаги, причины и уровни обструкции при остром гнойном пиелонефрите.
6. Как лечить острый пиелонефрит
Для лечения острого пиелонефрита необходима госпитализация, так как лечение должно проходить под контролем врача. Тактика лечения при разных формах заболевания отличается. К общим предписаниям относятся только:
- постельный режим;
- обильное питьё до 2-2,5 л в сутки;
- фруктово-молочная диета;
- легко усваиваемая белковая пища.
6.1. Медикаментозное
Для лечения детям и взрослым назначаются следующие антибиотики:
- цефалоспорины – Цефтриаксон, Цефазолин, Цефепим, Цефадин, Лораксон;
- бета-лактамы и аминопенициллины – Ампициллин, Амоксициллин, Амоксил, Флемоксин солютаб;
- аминогликозиды – Амикацин, Гентамицин. Препараты данной группы имеют множество побочных эффектов, поэтому назначаются для лечения только осложнённых пиелонефритов.
В дополнение к антибиотикам назначают фторхинолоны – для достижения бактериостатического и бактерицидного эффекта. Эти препараты останавливают рост и размножение бактерий, благодаря чему повышается эффективность антибиотиков. К этой группе препаратов относятся:
- Офлоксацин;
- Пефлоксацин;
- Ципрофлоксацин;
- Норфлоксацин.
Также в обязательном порядке назначаются антимикробные препараты, их действие направлено на уничтожение инфекции в мочевыводящих путях. Распространённые препараты:
- Фурадонин;
- Фуразолидон;
- Нитроксолин;
- Нифуроксазид.
6.2. Немедикаментозное
Вылечить пиелонефрит без лекарственных препаратов невозможно. Бактерии сами не смогут погибнуть. Но организму можно помогать выводить из организма как живых бактерий, так и уже погибших от препаратов. Для этого необходимо выпивать не менее 2-2,5 литров жидкости в день.
Для питья идеально подходят щелочные минеральные воды без газа. Также можно пить компоты из яблок, груш и ягод, но с минимальным добавлением сахара, отвар шиповника и клюквенный морс.
6.3. Хирургическое лечение
Оперативное лечение включает в себя органосохраняющие и органоуносящие операции.
Органосохраняющие операции. Оперативное вмешательство при остром пиелонефрите зависит от характера изменений в почке:
- 1При любом варианте гнойного воспаления проводят декапсуляцию почки.
- 2При апостематозном пиелонефрите проводят декапсуляцию почки со вскрытием апостем. После чего снижается сдавливание почечной паренхимы инфильтратом и отёком, что способствует восстановлению кровотока.
- 3При карбункуле производят рассечение и иссечение карбункула.
- 4При абсцессе производят вскрытие и иссечение его стенки.
- 5Также к органосохраняющим операциям относят нефростомию как в виде открытой операции, так и чрезкожную пункционную нефростомию под контролем УЗИ.
К органоуносящим операциям относится нефрэктомия.
Чрезкожная нефростомия
7. Диета
Питание при пиелонефрите играет довольно важную роль. Если соблюдать все рекомендации врача в режиме питания, то это позволит нормализовать кислотность мочи, купировать болевой синдром и предотвратить задержку жидкости в организме.
Диета подразумевает ограничение употребления соли и исключение из рациона продуктов, которые могут усиливать приток крови к органам таза.
Необходимо исключить:
- мясные, рыбные и грибные бульоны;
- жирное мясо и рыбу (свинину, баранину, куриную кожу и скумбрию);
- копчёности;
- специи: уксус, перец, пряности и т. д.;
- щавель;
- алкоголь;
- кофе, какао, шоколад;
- сдобную выпечку.
Питание должно быть дробным и небольшими порциями. Основа рациона — это каши, кисломолочные продукты, отварное мясо курицы без кожи, говядины или кролика. Из сладостей разрешено кушать мёд, яблочную пастилу, зефир. Из ягод и фруктов можно арбуз, малину и клубнику.
8. Как избежать в будущем — прогноз и профилактика
Своевременное и правильное лечение позволяет достичь излечения в течение 14-21 дня. Приблизительно в трети случаев заболевание переходит в хроническую форму.
Для профилактики заболевания нужно следить за личной гигиеной, не допускать развития инфекций в организме. Также к профилактике относятся: санация очагов хронического воспаления, устранение причин обструкции мочевых путей, а также соблюдение асептики и антисептики при проведении урологических мероприятий.
9. Возможные осложнения заболевания
Среди осложнений могут встречаться:
- паранефрит;
- ретроперитонит;
- уросепсис;
- почечная недостаточность;
- бактериотоксический шок;
- интерстициальная пневмония;
- менингит.
Источник: https://sterilno.net/urology/inflammatory-processes/ostriy-pielonefrit-simptomy-diagnostika-lechenie.html
Как лечить хронический и острый пиелонефрит?
Способ лечения острого и хронического пиелонефрита сильно отличается. В связи с тем, что один процесс требует принятия срочных мер, а другой — динамического наблюдения, врачи по-разному ведут пациентов.
Отсутствие должной терапии может привести к постоянным обострениям заболевания с развитием грозных осложнений.
По этой причине необходимо своевременно обратить внимание на изменение состояния здоровья, чтобы начать лечение патологического процесса на ранней стадии.
Симптомы острого пиелонефритасвязаны прежде всего с нарастающей интоксикацией и анатомическими изменениями структуры почек. В их число входят:
- Высокая температура тела, вплоть до 39 градусов;
- Головная боль, слабость;
- Озноб;
- Рвота, тошнота;
- Боли в спине;
- Расстройства мочеиспускания;
- Кровь в моче и др.
Симптомы острой формы заболевания определяют дальнейшую тактику лечения. Например, если температура тела повышается незначительно (до 37,5 градусов по Цельсию), то можно обойтись без приема жаропонижающих препаратов. Резкие боли в спине требуют назначения спазмолитиков и анальгетиков.
Симптомы хронического воспаления почек обычно связаны с рецидивами болезни. Пациенты отмечают такие изменения самочувствия, как:
- Рези при мочеиспускании;
- Высокое давление;
- Тянущие постоянные боли в поясничной области;
- Субфебрильную (около 37-37,3 градусов) температуру;
- Слабость, пониженную работоспособность и др.
Такие симптомы не всегда беспокоят пациентов, поэтому больные могут длительное время жить и работать в обычном режиме. Лишь ухудшение состояния заставляет обратиться к специалисту за лечением.
Причины появления пиелонефрита
Причиной появления патологии является инфекция. Она попадает в мочевые пути двумя способами:
- Восходящим путем через уретру;
- Инфицированием из другого патологического очага через кровяное русло.
Чаще всего во врачебной практике наблюдается первый вариант развития заболевания. Воспалительный процесс возникает вследствие воздействия бактерии. Наиболее вероятными возбудителями являются:
- Кишечная палочка;
- Энтерококк;
- Стафилококк;
- Протей;
- Клебсиелла и пр.
Некоторые из этих бактерий способны выделять продукты своей жизнедеятельности, ощелачивающиеили окисляющие мочу. Это способствует отложению солей в мочевых путях и появлению мочекаменной болезни.
Признаки появления острого и хронического пиелонефрита
Признаки хронического воспаления часто обнаруживают при исследовании других заболеваний или профилактическом осмотре. В общем анализе мочи могут быть найдены лейкоциты и бактерии, которые без жалоб интерпретируются как вялотекущий инфекционный процесс.
При ультразвуковом исследовании обнаруживают старые рубцовые изменения почечной ткани, расширение ЧЛС, что также говорит в пользу перенесенного эпизода болезни.
Острый и хронический пиелонефрит — симптомы которых могут напоминать другие заболевания, важно вовремя распознать.
Лечение острого воспаления почек заключается в обезболивании, выводе токсинов, улучшении оттока мочи, истреблении инфекции. Терапию можно проводить дома. Обязателен постельный режим и диетическое питание.Основные препараты при остром и хроническом пиелонефрите схожи. Ими являются:
- Антибиотики (левофлоксацин, ципрофлоксацин, цефтриаксон, цефабол, фурагин, амоксиклав и др.);
- Мочегонные травяные средства (уролесан, фитолизин, канефрон-Н, мочегонные сборы);
- Спазмолитики (но-шпа, спазмалин, галидор);
- Витаминные комплексы.
При остром процессе и появлении интоксикации необходимо обильное питье, прием жаропонижающих. Лечение в стационаре позволяет провести инфузионную терапию (внутривенное вливание больших объемов растворов).
Лечение хронического пиелонефрита
Лечение хронического пиелонефрита сводится к профилактическим периодическим приемам антибиотиков под контролем специалиста, курсовому лечению травами, санаторно-курортному отдыху, терапии обострений.
В целом можно сказать, что хроническая форма предполагает строгое наблюдение и диспансерный учет пациента. Необходимо минимум 4 раза в год проходить обследование у лечащего врача, при подозрении на реинфекцию — лечение под контролем анализов, УЗИ, рентгена.
Профилактика при остром и хроническом пиелонефрите
Наличие в анамнезе эпизода острого пиелонефрита требует принятия профилактических мер по предупреждению нового случая. В первую очередь это касается правил личной гигиены. Необходимо дважды в день мыть половые органы с мылом. Это предотвращает попадание микробов из толстой кишки в мочевые пути. Следует избегать переохлаждений, особенно конечностей.
В профилактических целях в периоды ремиссии хронического воспаления эффективно лечение отварами мочегонных трав. Наиболее действенными растениями являются:
- Ягоды клюквы;
- Брусника;
- Зелень петрушки;
- Толокнянка;
- Трава зверобоя;
- Плоды шиповника;
- Кукурузные рыльца, листья земляники;
- Листья мяты и др.
Из них готовят сборы и принимают длительное время с короткими перерывами.
Источник: http://rus-urologiya.ru/kak-lechit-xronicheskij-i-ostryj-pielonefrit/
Пиелонефрит
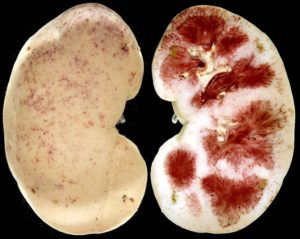
Симптомы и лечение пиелонефрита находятся в тесной связи, поскольку при острой и хронической форме, разных стадиях течения заболевания применяются различные методы терапии – как консервативные, так и хирургические.
Острая форма
Острая форма болезни наиболее характерна для детей, чьи почки не выдерживают интенсивной нагрузки по причине незавершенного развития мочевыделительной системы, и для молодых женщин.
Первичный острый пиелонефрит проходит на фоне нормального вывода мочи из организма, при отсутствии непроходимости мочевыделительной системы. При вторичном пиелонефрите наблюдается обструкция (непроходимость) верхних мочевыводящих путей: лоханки, чашечек, мочеточников.
Вызывать острую форму заболевания могут как экзогенные, так и эндогенные факторы, а именно:
- микробная инвазия, вызванная воспалительными процессами в мочеполовых органах – циститом, аднекситом, простатитом и т.д.;
- нарушения образования и вывода мочи из организма вследствие сужения мочеточника и формирования в нем камней, воспаления уретры, а также простаты – у мужчин, опухолей органов мочеполовой системы;
- форникальный рефлюкс – попадание в почечную ткань содержимого лоханки;
- инфицирование почек, вызванное воспалительными процессами в органах, не входящих в мочевыделительную систему, вследствие ангины, бронхита, кариеса, синуситов, холецистита, фурункулеза и т.п.;
- частые ОРВИ;
- регулярное переохлаждение;
- обезвоживание организма;
- первые половые связи у женщин;
- незащищенный секс;
- беременность и роды;
- некоторые системные и аутоиммунные заболевания: сахарный диабет 1-го типа и др.;
- пренебрежение правилами гигиены.
При аппаратном исследовании кроме некоторого увеличения почек в размерах наблюдается отек и изъязвление слизистой почечных лоханок, в которых может присутствовать экссудат. При развитии острой формы заболевания на разных слоях органа могут возникать гнойные образования, абсцессы, а также гнойная деструкция паренхимы.
Чтобы не допустить структурных изменений почек, предотвратить осложнения, ни в коем случае нельзя заниматься самолечением. Необходимо срочно проконсультироваться с врачом-нефрологом, если наблюдаются следующие симптомы острой формы заболевания:
- общее недомогание, слабость, озноб, обильное выделение пота;
- значительное повышение температуры тела (до 40 градусов);
- боли в поясничной области различной интенсивности, распространяющиеся в область бедра, живота и спины;
- тахикардия;
- головные и суставные боли;
- расстройство пищеварения – запор или понос, тошнота;
- обезвоживание организма по причине обильного потоотделения и как следствие – снижение объема суточного мочеиспускания и жажда;
- изменение прозрачности и запаха мочи;
- почечная колика вследствие начала обструкции мочевыводящих путей;
- упорные поясничные боли, напряжение брюшной стенки, изнуряющая лихорадка при гнойных формах.
Хроническая форма
Две трети зафиксированных случаев воспалительных заболеваний в урологии составляет хронический пиелонефрит. Треть пациентов с хроническим пиелонефритом обзавелись им в результате несвоевременного обращения к врачу-нефрологу при острой форме заболевания.
Хроническая форма пиелонефрита чаще встречается у представителей женского пола разного возраста, поскольку их мочевыделительная система менее защищена от проникновения инфекции в силу своей анатомии.
У маленьких детей хроническая форма заболевания может провоцироваться врожденными дефектами, вызывающими нарушения мочеиспускания.
Поражаться микроорганизмами могут обе почки (двусторонний хронический пиелонефрит) с разной степенью интенсивности.
Как для большинства хронических заболеваний, для неспецифического бактериального процесса в почках характерны периоды обострений и ремиссий.
При отсутствии профессиональной терапии в воспалительный процесс вовлекаются не пораженные участки чашечек и паренхимы, вследствие чего при аппаратном обследовании пациента наблюдаются разные стадии воспалительного процесса почечной ткани. Дальнейшее ее разрушение приводит к полной дисфункции почек.
Вызывают хронический пиелонефрит те же микроорганизмы, что и острую форму этой патологии. Их способность активизироваться при благоприятных условиях объясняет смены периодов обострения и ремиссии.
Способствуют переходу болезни в хроническую форму не вылеченные нарушения выведения мочи из организма, связанные с патологическими изменениями органов мочеполовой системы – спайки, сужения просвета полых и трубчатых органов (уретры, мочеточников, простаты), опухоли, камни. Инфекционные, хронические общесоматические и системные заболевания поддерживают хроническое течение пиелонефрита.Симптоматика зависит от того, в каком варианте протекает хронический пиелонефрит:
- стертый, или латентный – общее недомогание, устойчивая температура, не превышающая 37 градусов, головная боль;
- рецидивирующий – волнообразно возникающая и проходящая симптоматика: поясничные боли, расстройство мочеиспускания, лихорадка, при дальнейшем развитии – анемический или гипертонический синдром;
- гипертонический – стойкое повышение АД, головные и сердечные боли, одышка, головокружение, нарушения сна, перемежающееся нарушение мочевыделения;
- анемический – слабость, головокружение, сердцебиение, мушки перед глазами и другие признаки гипохромной анемии, невыраженный мочевой синдром;
- азотемический – дисфункция почек с клинической картиной уремии.
Источник: https://www.nrmed.ru/rus/dlya-vzroslykh/urologiya/pyelonephritis/
Этиология пиелонефрита
К причинным (этиологическим) факторам относят как бактерии, так и вирусы, грибы. Среди бактерий лидирующее место в возникновении пиелонефрита занимает кишечная палочка (Escherichia coli), также группы протея, энтерококк, стафилококк, протея, синегнойная палочка, клебсиеллы.
Кроме бактериальной флоры в развитии пиелонефритов определенную роль играют микоплазмы, что обуславливает их длительное, волнообразное и часто рецидивирующее течение. Следует помнить, что данные возбудители являются причиной преимущественно вторичных пиелонефритов в связи с тем, что они часто встречаются при циститах и простатитах.
Вирусное поражение почек встречается у детей в период эпидемий гриппа и чаще всего ассоциируется с вирусом группы А. Пиелонефриты подобной этиологии характеризуются склонностью к геморрагическим проявлениям.
Клинически они сводятся к сопутствующему геморрагическому циститу и почечным форникальным кровотечениям.
Как правило, в первые дни заболевание носит бактериальный характер, однако к 4-5 дню к вирусному поражению почки присоединяется условно патогенная флора, чаще всего кишечная палочка.
Предрасполагающие факторы пиелонефрита
- обструкцию мочевыводящих путей (врожденную или приобретенную);
- инструментальное повреждение мочевыводящих путей (чаще всего при катетеризации);
- пузырноуретеральный рефлюкс (заброс мочи из мочевого пузыря в мочеточники);
- беременность;
- повреждения почек, представленные рубцеванием и обструкцией мочевыводящих путей;
- сахарный диабет, при котором острый пиелонефрит чаще всего связан с инструментальными исследованиями, общей повышенной чувствительностью к инфекции и неврогенной дисфункцией мочевого пузыря;
- иммуносупрессия и иммунодефицит.
Патогенез пиелонефрита
Существует два пути проникновения инфекции. Восходящий путь (уриногенный) – является наиболее распространенным. В его основе лежит колонизация нижних мочевых путей (мочеиспускательного канала, мочевого пузыря) бактериями – возбудителями. После чего, в следствии нарушенного оттока мочи происходит распространение инфекции из нижних мочевых путей в почечную лоханку и паренхиму.
Второй путь проникновения инфекции – это гематогенное распространение (через кровеносное русло), оно встречается реже.
Обычно при этом пути распространения имеется другой удаленный от почки очаг инфекции, например туберкулез или септицемия.
Данный путь распространения инфекции характерен у пациентов с иммуносупрессивными состояниями, а также под действием бактерий неэнтерогенного происхождения, таких как стафилококк и некоторые грибы.
Клинические проявления пиелонефрита
Для пиелонефрита характерно внезапное начало, резкое повышение температуры до 39-40 °С, появляется головная боль, слабость, обильное потоотделение, снижение аппетита, возможны тошнота и рвота.
Боли в поясничной области, тупого характера, постоянные (не приступообразные), появляются одновременно с температурой, как правило, сопровождается ознобом.
Мочеиспускание не измененное, только в тех случаях, если острый пиелонефрит не является осложнением острого цистита.У пациентов пожилого возраста, как правило клиническая картина имеет стертый характер, поэтому данная группа пациентов требует более тщательного дообследования.
Классификация пиелонефрита
По условиям возникновения пиелонефрит делят на первичный (без предшествующих структурно-функциональных изменений мочевых путей) и вторичный.
По характеру течения выделяют: острый и хронический пиелонефрит
Острый пиелонефрит обычно имеет доброкачественное течение, а его симптомы исчезают через несколько дней после начала антибиотикотерапии.
При обструкции мочевыводящих путей, сахарном диабете и иммуносупрессивных состояниях острый пиелонефрит может иметь более тяжелое течение: вначале может протекать в виде острого серозного воспаления, а после перейти в гнойное интерстициальное (апостаматозный нефрит, абсцесс и карбункул почки), сопровождаясь повторными приступами бактериемии.
Хронический пиелонефрит является следствием недолеченного острого пиелонефрита, когда в ходе лечения не удалось полностью уничтожить всех возбудителей заболевания и восстановить адекватный отток мочи по мочевым путям.
При хроническом течении пиелонефрита на фоне хронического воспаления почек, происходит замещение почечной ткани на соединительную, что в свою очередь приводит к такому тяжелому соматическому состоянию, как хроническая почечная недостаточность.
Методы диагностики пиелонефрита
Для правильной постановки диагноза необходимы общеклинические анализы (общий анализ крови, общий мочи); бактериологические методы исследования: исследование мочи на наличие микроорганизмов и определение чувствительности микроорганизмов к антибиотикам. В качестве вспомогательного метода диагностики может бать проведено ультразвуковое исследование органов мочевой системы.
Лечение пиелонефрита
Лечение острого пиелонефрита как правило проводят в условиях стационара, назначается постельный режим, диета, обильное питье, антибактериальная терапия.
При выборе антибиотика ориентируются на результаты анализа чувствительности микроорганизмов, обнаруженных в моче, к антибиотикам.
Для предотвращения перехода острого пиелонефрита в хронический, антибактериальную терапию продолжают в течение 6 недель.
В случае если пиелонефрит развился на фоне другого заболевания почек или мочевыделительной системы, обязательно назначается лечение основного заболевания.
Источник: https://uro-andro.ru/zabolevaniya/pochki-i-mochetochniki/pielonefrit


