Отечный синдром при заболеваниях почек
Содержание
Отечный синдром: причины, симптомы и лечение
Список болезней, которые пытаются атаковать здоровье современных обывателей, достаточно широк.
Одним из наименее опасных на первый взгляд диагнозов является отечный синдром, причины возникновения которого могут быть абсолютно разными.
Но если углубиться в проблему, то выяснится, что скопление жидкости в организме часто происходит на фоне серьезных проблем со здоровьем, требующих вмешательства квалифицированных медиков.
Что такое отечный синдром?
Под данным заболеванием стоит понимать скопление богатой белком жидкости в альвеолярных ходах, альвеолах, интерстициальной (соединительной) ткани и в бронхах. Причиной возникновения отечности считается повышенная проницаемость сосудов. В результате появления подобных скоплений может происходить снижение емкости серозной полости или рост объема тканей.
Отечный синдром способен привести также к изменению физических свойств органов и тканей, а также к нарушению их функций.
В медицинской практике выделяют два вида отеков:
- Генерализованные. Это общее проявление позитивного водного баланса в организме.
- Локальные, которые представляют собой скопление жидкости в конкретном участке органа или ткани.
В процессе диагностики отечного синдрома врачи прежде всего исключают припухлости (если надавить на кожу пальцем, то не остается ямки). В целом для точного определения состояния больного используются результаты анализов функции щитовидной железы и определение скорости образования отека.
Как проявляется синдром у детей?
К сожалению, родителям иногда приходится сталкиваться с таким неприятным фактом, как скопление жидкости в тканях или органах их малышей. Самой распространенной причиной подобного диагноза являются различные заболевания почек.
Отечный синдром у детей частопроявляется посредством нарастания непосредственно самого отека до тугого наполнения интерстициальной ткани и даже отчасти таких полых пространств, как плевра, мошонка и брюшина.
Тот факт, что в конкретных местах собирается большое количество асцитической жидкости, иногда значительно усложняет процесс оттока венозной крови, вследствие чего у больного развивается сердечная недостаточность.
Отеки у детей могут возникать и по причине повреждения капилляров, которые в большинстве случаев вызываются нефритом. В этом случае у ребенка появляется отечность в области век, а после на лодыжках и передней поверхности колен. Особенностью такого синдрома являются абсолютно нормальные показатели мочи и артериальное давление.Что касается новорожденных, то у них отечный синдром может проявляться уже на 3-4-е сутки. Как правило, в таких ситуациях можно наблюдать развитие данного осложнения в течение нескольких дней, после чего происходит затухание.
Как правило, в области, где есть отечность, заметно необычное уплотнение на конкретных частях тела, гиперемированность, бледность или синюшность кожи. Любой опытный неонатолог при выявлении подобных признаков однозначно сможет определить отечный синдром у новорожденных.
В целом можно сказать, чтоподобное заболевание способно привести к серьезным осложнениям.По этой причине важно, чтобы первые несколько дней после рождения малыш находился под постоянным наблюдением врачей.
Причины развития отечного синдрома
Отеки могут развиваться на фоне заболеваний нижних конечностей, сосудистого русла, проявления определенных внутренних осложнений или различных патологий.
- Повышение венозного давления. Здесь ключевую роль в формировании отека играет недостаточность венозных клапанов, последствия острого венозного тромбоза, варикозная болезнь и сдавливание вен извне по причине развития опухоли.
- Хроническая сердечная недостаточность.
- Нарушение лимфатического оттока. В данном случае проявляются такие симптомы, как обструкция лимфатических путей филяриями, слоновость при рецидивирующей роже, посттравматическая лимфедема, при которой сочетаются венозная и лимфатическая обструкция, а также травматический лимфостаз.
- Патология почек, сопровождающаяся острым нефритическим и нефротическим синдромом. Речь идет о таких заболеваниях, как системная красная волчанка, диабетический гломерулосклероз, амилоидоз почек, лимфогранулематоз, ревматоидный полиартрит, лимфолейкоз, нефропатия беременных.
- Гипопротеинемия, которая развилась по следующим причинам:
- нарушения синтеза альбуминов;
- потери белка;
- нарушение процессов пищеварения (экзокринная недостаточность поджелудочной железы);
- нефротический синдром;
- недостаточное потребление белка (неправильное питание или голодание);
- неполноценное усвоение белков (резекция и поражение стенки тонкой кишки, глютеновая энтеропатия).
6. Смешанные отеки.
Особенности асцитического синдрома
Этот вид отеков, по сути, является скоплением жидкости в брюшной полости. Само слово асцит имеет значение «мешок, сумка». Отечно-асцитический синдром наиболее часто встречается у тех людей, которые имеют цирроз печени.
Появляется данная болезнь, как правило, быстро, но вот процесс ее дальнейшего развития может растянуться на период от двух недель до нескольких месяцев.
Причиной неожиданного появления отека могут стать такие заболевания, как интоксикация, проявление печеночно-клеточной недостаточности на фоне шока и геморрагический синдром.
Отечно-асцитический синдром можно определить по следующим признакам:
- одышка;
- увеличение живота в объеме;
- появление метеоризма.
Если количество асцитической жидкости будет превышать 20 литров, то возможно появление и других симптомов:
- грыжи геморроидальных вен;
- паховые грыжи;
- желудочно-пищеводный рефлюкс;
- набухание шейной вены;
- пупочные грыжи;
- повышение давления в яремной вене;
- смещение диафрагмы.
Эффективная диагностика
Один из самых надежных методов, при помощи которого можно выявить отечный синдром, — дифференциальная диагностика. Суть ее сводится к определению следующих факторов:
- наличие атипичных клеток (в половине случаев они могут встречаться при ГЦК и в 22% на фоне метастатического поражения печени);
- триглицериды (при травме лимфатического потока);
- амилаза (помогает установить связь асцита с портальной гипертензией);
- глюкоза (определяя отечный синдром, дифференциальная диагностика в данном случае работает с онкопатологией и перфорацией полого органа);
- билирубин (перфорация билиарного тракта);
- цвет асцитической жидкости (молочный, желтый, темно-коричневый, красный) и др.
Учитывая тот факт, что причины развития отечного синдрома могут быть абсолютно разными, крайне важно грамотное проведение дифференциальной диагностики.
Отеки, являющиеся следствием заболевания почек
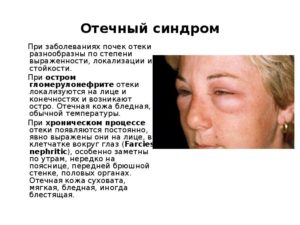
Отличительной особенностью отечного синдрома такого типа является его быстрое появление и развитие. Если больной часто находится в вертикальном положении, то почти всегда отекают ноги. При этом неизбежными являются бледность кожных покровов, а также отечность рук и лица.
https://www.youtube.com/watch?v=KFpUKWPUtzA
Есть несколько заболеваний, связанных с почками, которые могут стать причиной избыточного скопления жидкости в тканях организма:
- нефрит;
- опухолевые процессы в почках;
- васкулиты;
- нефроз;
- амилоидоз;
- гломерулонефрит;
- почечная недостаточность.
Отечный синдром при заболеваниях почек часто развивается в том случае, если в организме присутствуют инфекции, аллергии, аномалии строения органа, а также интоксикации. Как правило, при наличии данных факторов нарушается белковый состав крови и накапливаются ионы. Под воздействием этих заболеваний отеки проявляются преимущественно в утреннее время.
Также у тех, кому пришлось столкнуться с заболеваниями почек, иногда проявляется нефротический синдром, при котором в процессе каждого мочеиспускания происходит потеря около 60 граммов белка.
Как выглядит механизм развития?
Перед тем как отечный синдром почек даст о себе знать, в организме человека происходят некоторые изменения, ведущие к подобному заболеванию:
- Прежде всего это повышенное внутрикапиллярное давление. При подобном состоянии в тканях происходит увеличение фильтрации жидкости, и снижается ее реабсорбция.
- Нарушается работа выделительной системы почек.
- Значительное снижение белков плазмы. Следствием их нехватки становится нарушение вывода воды из межклеточного пространства.
- Повышается проницаемость капилляров. Подобное состояние характерно для больных, у которых были диагностированы патологические состояния или гломерулонефрит.
- Нарушение в регуляции водно-солевого обмена. В этом случае к задержке ионов натрия и воды приводит повышенная секреция гормона альдостерона.
Стоит отметить тот факт, что для отеков, вызванных заболеваниями почек, характерно равномерное распределение скопления жидкости по всей поверхности подкожной клетчатки.
Иммуновоспалительное заболевание, как причина отека
Нередко отечный синдром является следствием такой проблемы, как гломерулонефрит. Под этим термином стоит понимать иммуновоспалительное заболевание, в процессе которого происходит поражение интерстициальной ткани, канальцев и клубочкового аппарата. Развитие острой стадии болезни характерно для детей старше 2 лет.
Отечный синдром при гломерулонефрите чаще всего проявляется в области лица. Если развиваются тяжелые формы заболевания, то возможно появление асцита, гидроторакаса и анасарки. Основной причиной развития гломерулонефрита являются инфекционные заболевания (аденовирусы, гепатит B, 12-й штамм бета-гемолитического стрептококка группы А и др.).
Развитие синдрома при сердечной недостаточности
В некоторых случаях отеки могут появиться в результате замедления тока крови в органах и тканях. Подобное состояние является нарушением работы сердца. В итоге жидкость накапливается в тканях, увеличивая вес больного. Позже отеки появляются в области туловища и нижних конечностей.
Заметить подобные изменения можно без особого труда. Также отечный синдром при сердечной недостаточности приводит к снижению эластичности кожи. Если болезнь будет выражена ярко, то на коже могут появляться трещины, через которые сочится жидкость.
При сердечной недостаточности, перед тем как появляются отеки, развивается заметная одышка у больного.
Что касается скопления жидкости, то этот процесс начинается снизу и постепенно поднимается вверх по туловищу. При этом сами отеки симметричны и смещаются незначительно.
Если больной часто лежит, то отечная кожа будет заметна в области поясницы. У тех, кто ведет относительно подвижный образ жизни, — на ногах.
Отечный синдром при заболеваниях печени
Если говорить о печеночном отеке, то стоит отметить, что он локализуется в области живота. При этом скопление жидкости может сопровождаться появлением вен, которые поражены варикозом. Конечности, в свою очередь, утончаются, и тело приобретает неестественный вид.
Тяжелый, переполненный жидкостью живот при движении колышется. Важно помнить, что в некоторых случаях количество жидкости под кожей может достигать отметки в 25 литров. Такое состояние отечного синдрома определяется как асцит.
Разумеется, отеки этого уровня игнорировать нельзя и при первых симптомах стоит обращаться к врачу-гастроэнтерологу, который должен назначить интенсивную терапию.
Лечение отечного синдрома
Первое, на что нужно обратить внимание при такой проблеме, как отеки, — это соблюдение предельно рационального лечебного режима, который поможет составить квалифицированный врач.
Поэтому профессиональная диагностика отечного синдрома — это не то, чем стоит пренебрегать.
Если скопление жидкости в тканях можно охарактеризовать как ярко выраженное, необходимо получить направление на стационарное лечение.
В условиях больницы врачи смогут определить конкретное заболевание, ставшее причиной возникновения отечного синдрома. Также они смогут разработать алгоритм лечения.
Разобраться в том, какой имеет отечный синдром патогенез, самостоятельно не получится, а без выявления ключевого заболевания, на фоне которого образовались отеки, эффективно воздействовать на проблему не представляется возможным.
Например, у людей, страдающих заболеваниями печени, патогенез асцита скрывает в себе воздействие нескольких факторов. Для того чтобы их выявить, необходимо участие специалиста.
Данный принцип актуален и для такого диагноза, как синдром отечной мошонки. В этом случае состояние является следствием нескольких патологических состояний. Под данное определение попадают следующие болезни: перекрут гидатиды и водянка яичка, а также воспалительные процессы.Очевидно, что такую проблему, как синдром отечной мошонки, нейтрализовать без помощи квалифицированных медиков будет крайне сложно. Поэтому стоит еще раз обратить внимание на тот факт, что эффективным лечение будет лишь при участии специалиста.
Для достижения нужного результата нужно позаботиться и о правильном питании. Важно пить немного воды (до 1,12 литра в сутки) и значительно сократить употребление поваренной соли (не больше 2 граммов).
Как правило, для большинства пациентов уменьшение суточной дозы соли является непростой задачей. Для того чтобы период привыкания к новому вкусу пищи прошел наиболее комфортно, необходимо добавлять в блюда пряности и травы.
Допускается до 6 приемов пищи в сутки, но только если она низкокалорийная и легко усваивается.
Изучив состояние конкретного пациента, врач может установить определенные ограничения на употребление жиров, белков и углеводов.
Помимо терапии, основанной на диете, в случае возникновения такой проблемы как отечный синдром лечение может подразумевать и применение медикаментов, имеющих мочегонный эффект.
При этом важно, чтобы врач учел все противопоказания и воздействие на организм комбинации подобных препаратов, равно как и других лекарств.
Нетрудно сделать вывод, что отеки — это достаточно серьезная проблема, которая в большинстве случаев является следствием более серьезных нарушений функций внутренних органов. Поэтому при появлении первых симптомов отечного синдрома стоит планировать посещение врача. Это поможет быстро и с минимальными последствиями нейтрализовать проблему.Источник: https://FB.ru/article/195438/otechnyiy-sindrom-prichinyi-simptomyi-i-lechenie
Отечный синдром: развитие и формы, симптомы, как лечить

Отечный синдром — патология, обусловленная скоплением избыточного количества жидкости в тканях организма и внутренних полостях. При этом отечные ткани увеличиваются в объеме, а серозные полости уменьшаются в размерах. Изменяются функции пораженных тканей, нарушается их тургор и эластичность.
Отеки — симптом целого ряда тяжелых соматических заболеваний: гломерулонефрита и пиелонефрита, тромбоза и варикозного расширения вен, цирроза и гепатоза, стенокардии и кардиомиопатии, гипотиреоза и ожирения, онкопатологий.
Отеки развиваются при беременности, истощении, длительном приеме некоторых препаратов, аллергических реакциях. Отечный синдром встречается у детей и взрослых, у мужчин и женщин.
Чаще всего он наблюдается у представительниц прекрасного пола в возрасте 40-60 лет.
Виды отеков:
- локальные или местные — образованные на определенном участке тела человека,
- генерализованные или общие — возникающие при задержке жидкости в организме,
- воспалительные — со скоплением экссудата,
- невоспалительные — со скоплением транссудата в тканях.
Легкие отеки у здоровых людей могут появляться к концу дня и самостоятельно исчезать после полноценного отдыха.
Но чаще задержка жидкости в организме происходит у лиц, имеющих серьезные проблемы со здоровьем, которые требуют оказания квалифицированной медицинской помощи.
У больных вторично нарушаются обменные процессы, развивается дистрофия, происходит инфицирование тканей. Избыток жидкости в тканях приводит к утрате полноценной жизни.
Этиология
Причинами патологии являются следующие:
- Заболевания внутренних органов — сердца, почек, печени.
- Аллергические реакции — отек Квинке.
- Эндокринопатии — микседема, кушингоид.
- Сосудистые расстройства – нарушения венозного оттока и лимфотока при варикозе и лимфаденитах.
- Длительный прием некоторых медикаментов — гормональных препаратов, НПВС, гипотензивных средств.
- Беременность.
- Кахексия.
- Тяжелые интоксикации.
- Парезы, параличи, гемиплегии.
- Травматические повреждения.
К факторам, способствующим задержке жидкости в организме, относятся: гипертермия, переутомление, гормональный дисбаланс, чрезмерное употребление соли.
Патогенез
Механизм развития локальных кардиогенных отеков:
- образование сгустка крови в венах и венулах,
- венозная дисциркуляция,
- увеличение капиллярного гидростатического давления,
- «выдавливание» жидкости через сосудистую стенку,
- движение жидкости через микрососудистый эндотелий в интерстиций,
- скопление жидкости в тканях и образование отека.
Патогенетические звенья генерализованного отечного синдрома:
- замедление оттока крови по венозной системе от органов и тканей,
- снижение притока венозной крови к сердцу,
- уменьшение объема крови, перекачиваемого сердцем за минуту,
- недостаток основных питательных веществ в тканях,
- замедление процесса фильтрации в почках,
- снижение кровяного давления в артериях почек,
- синтез ренина и выброс его в кровяное русло,
- вазоконстрикция,
- стимуляция работы РААС,
- задержка жидкости,
- появление отеков.
Механизм образования гипоонкотических отеков:
- массивная протеинурия,
- резкое снижение уровня белка в плазме крови,
- гиповолемия,
- увеличение активности ренин-ангиотензиновой системы,
- перемещение жидкости из сосудов в интерстиций.
Симптоматика
Симптомами локального отечного синдрома являются:
- утолщение и изменение формы органа,
- сглаженность контуров тела,
- тестоватая консистенция подкожной жировой клетчатки,
- припухание кожи и потеря эластичности,
- быстро исчезающие ямки на коже при пальпации,
- бледность или цианоз,
- растянутая и блестящая кожа,
- микротрещины, через которые выделяется отечная жидкость,
- образование язв на гиперемированной коже.
Особенности симптоматики при различных состояниях:
-
отек при сердечной недостаточности
Кардиогенным отекам обычно сопутствует одышка, тахикардия, кардиалгия, акроцианоз. У больных обнаруживают набухание вен шеи и гепатомегалию. Сердечные отеки располагаются симметрично на ногах, постепенно нарастают и становятся явными к концу дня.
В тяжелых случаях они распространяются до поясницы и крестца. Возможно развитие водянки брюшной и грудной полостей, перикарда. Интенсивность отеков связана с физическим перенапряжением. Кожный покров отечной области холодный и синюшный, часто с трофическими нарушениями.
- Ожирение сопровождается симметричными отеками ног. Такое состояние встречается у очень полных женщин. Отечность усиливается перед наступлением критических дней, после купания в теплой воде, после длительного сидения и обильного употребления соленой пищи. Она длительно сохраняется у лиц с венозным застоем. Отеки мягкие, сохраняющие характерные ямки.
-
отечность при микседеме (гипофункции щитовидной железы)
Гипофункция щитовидной железы проявляется плотными отеками, локализованными на плечах, лице и голенях. Кожа над зоной поражения изменяется: становится синюшной, шелушится и уплотняется.
Клиника гипотиреоза — замедление обменных процессов, депрессивное состояние, сонливость, ломкость и выпадение волос, бровей и ресниц, тусклость ногтей, кариозное поражение зубов, огрубевший голос, снижение слуха, замедленный ритм сердца.
В крови обнаруживают недостаток тироксина и трийодтиронина.
- Слоновость развивается при наличии у больных лимфатических отеков. Постоянное присутствие в тканях белка, проникшего из лимфы, приводит к уплотнению кожи и разрастанию соединительнотканных волокон, деформирующих орган. Кожный покров утолщается и напоминает апельсиновую корку.
отеки при лимфедеме
- При заболевании почек различной этиологии всегда появляются отеки. Они постепенно нарастают или образуются стремительно. Местом их локализации становятся: лицо, веки, ноги, поясница. Лицо у больных становится пастозным, веки нависают и сужают глазную щель. В тяжелых случаях отекает все туловище. При отравлении организма продуктами белкового распада появляются признаки интоксикации и астенизации: слабость, утомляемость, вялость, лихорадка, бессонница, отсутствие аппетита, диспепсия, сухость кожи и зуд. Возможно развитие асцита и отека легких. Синдром сопровождается признаками почечной дисфункции, артериальной гипертензии. Характерные изменения наблюдаются в анализах мочи, результатах томографического и ультразвукового исследования.
отечный синдром при гломерунефрите
-
“печеночный” отек
При циррозе печени развивается асцит, появляются отеки на ногах. Живот становится тяжелым и переполненным жидкостью. Он колышется во время дыхания и движения. Характерными являются лабораторные признаки, анамнестические данные – алкоголизм, гепатит или желтуха, клиническая картина – гемангиомы или «звездочки» на коже, эритема на ладонях, гинекомастия, спленомегалия.
- Отеки при кахексии обусловлены дефицитом белка в организме. Его недостаточное поступление с пищей или избыточная потеря, происходящая при разных заболеваниях, приводят к гипопротеинемии. Сопутствующими симптомами являются: хейлоз, малиновый язык, резкое похудание, профузный понос. Отеки при истощении локализуются на голенях, стопах и лице.
- При газовой гангрене отеки отличаются большим объемом и сдавливанием сосудисто-нервных пучков. Диагностируют отечный синдром с помощью нитки, которую обвязывают вокруг конечности. Спустя 20-30 минут она прочно врезается в кожу. На коже отечной конечности появляются бронзовые, голубые и зеленоватые пятна. Больным требуется экстренная госпитализация и специализированное лечение.
-
отек при токсикозе
У женщин во время беременности отеки часто являются проявлением токсикоза. Они появляются в 25-30 недель и локализуются на ногах, постепенно распространяясь до промежности, живота, поясницы и даже лица. Мягкая и влажная кожа легко продавливается.
- Идиопатические отеки не имеют четкой этиологической и патогенетической зависимости. Они обычно развиваются у женщин климактерического периода с избыточной массой тела, страдающих ВСД. У них отекает лицо и пальцы рук преимущественно по утрам, появляются «мешки» под глазами. После легких поглаживаний или массажа мягкие отеки быстро рассасываются.
При возникновении первых симптомов заболевания необходимо обратиться к врачу, который определит причину недуга и назначит грамотную терапию.
Диагностика отечного синдрома не представляет трудностей для специалистов. Начинается она с визуального осмотра больного и пальпации — надавливании на кожу в зоне поражения. Выраженные отеки видны невооруженным глазом, а легкую отечность можно обнаружить путем надавливая пальцем на кожу. Отеки имеют тестообразную консистенцию и оставляют ямку на коже после снятия пальца.
Затем специалисты расспрашивают больных о том, когда впервые появились отеки, где они первоначально локализовались, как перемещались? Важно определить температуру, окраску и тургор кожи над отечной областью. Важное значение в диагностике недуга имеют сопутствующие симптомы.
Чтобы определить происхождение отеков и назначить правильное лечение, проводят различные диагностические процедуры:
- электрофоретическое разделение белков плазмы,
- определение в крови триглицеридов, амилазы, глюкозы, билирубина,
- наличие атипичных клеток в биоптате,
- определение тиреотропного гормона в сыворотке крови с помощью РИА,
- электрокардиография,
- рентген грудной клетки,
- томографическое исследование почек, печени, сердца,
- радиоизотопная визуализация крупных сосудов и полостей сердца,
- допплерография вен,
- венография,
- лимфография.
Определить задержку жидкости в организме можно с помощью «волдырной пробы». В предплечье внутрикожно вводят 0,2 мл физиологического раствора. На коже образуется «лимонная корка». У здоровых людей раствор рассасывается за 60—80 минут. Если этот процесс происходит намного быстрее, в организме происходит задержка воды. Замедленное рассасывание — признак обезвоживания.
Всем больным с отечным синдромом необходимо измерять суточный диурез. При этом объем потребляемой жидкости должен соответствовать объему выделяемой мочи.
Как происходит распространение и исчезновение отека в процессе лечения, определяют с помощью следующих диагностических критериев:
- окружности конечности или живота,
- высоты уровня жидкости во внутренних полостях,
- веса больного,
- суточного диуреза.
Определив правильно первопричину синдрома и оценив общее состояние больного, переходят к выбору тактики лечения и решению вопроса о госпитализации.
Лечебные мероприятия
Лечение патологии направлено на устранение причин, вызвавших его развитие. Если отеки появляются при конкретном соматическом заболевании у пациента, значит необходимо его комплексное лечение.
При патологии сердца требуется консультация кардиолога, почек — нефролога, печени — терапевта или гастроэнтеролога.
Эффективное лечение основного заболевания не только позволит избавиться от отечного синдрома и других клинических признаков, но и улучшит общее самочувствие больных.
Соблюдение адекватного общетерапевтического режима — основное правило в лечении патологии. Массивные отеки любой этиологии требуют госпитализации больного в стационар и соблюдения постельного режима.
Вторым, не менее важным, правилом является соблюдение правильного питания. Больным рекомендуют уменьшить количество выпиваемой в сутки жидкости и резко ограничить употребление соленых блюд.
Соль можно заменить на травы и пряности, чтобы пища не казалось такой пресной.
Рацион должен состоять из легкоусвояемой и низкокалорийной пищи, которую следует употреблять небольшими порциями 5-6 раз в сутки.
Медикаментозное лечение направлено на дегидратацию и заключается в назначении мочегонных препаратов. Существует несколько видов диуретиков, относящихся к разным фармакологическим группам:
- петлевые диуретики – «Буфенокс», «Лазикс», «Диувер»,
- калийсберегающие диуретики – «Верошпирон», «Спиронолактон»,
- тиазиды, оказывающие длительное действие – «Гипотиазид», «Политиазид»,
- нетиазидные мочегонные средства – «Индапамид», «Арифон»,
- комбинированные мочегонные препараты – «Апо-Триазид»,
- осмотические и ртутные диуретики вытесняются из применения современными препаратами.
Существует механический способ устранения отеков: ноги или иную отечную область бинтуют эластичным бинтом.
Физиотерапевтические методы широко используются в комплексном лечении синдрома. Больным назначают лазеротерапию, магнитотерапию, УФО крови. Эти процедуры способствуют оттоку жидкости, не имеют противопоказаний и побочных эффектов.
Народные методы лечения отеков:
- Криомассаж — протирания отечного лица кубиком льда, приготовленным из зеленого чая, отвара ромашки или шалфея.
- Настой листьев березы используют для смачивания ватных дисков и их прикладывания к отекшим векам.
- Картофельным соком пропитывают салфетки и ставят компресс на отечную область.
- Маску из петрушки и сметаны наносят на лицо на полчаса.
Для профилактики отечного синдрома необходимо выполнять врачебные рекомендации: ограничить употребление соли; своевременно лечить заболевания внутренних органов, способные вызвать отеки; выпивать умеренное количество жидкости в день; включать в рацион натуральные мочегонные продукты – чай с лимоном, отвар шиповника, бруснику, клюкву.
Отечный синдром — серьезная проблема, являющаяся следствием тяжелых внутренних дисфункций. При появлении первых признаков патологии следует обратиться к врачу, чтобы быстро и без последствий решить проблему.
Если своевременно не провести лечение, отеки увеличатся и станут болезненными, произойдет инфицирование пораженных тканей, нарушится их трофика и иннервация, мышцы и связки станут ригидными, а стенки сосудов неэластичными, на коже появятся трещины и язвы.
: отечный синдром, его причины и локализации
Источник: https://sindrom.info/otechnyj/
3. Отечный синдром при заболеваниях почек. Роль дополнительных методов в диагностике
Отеки– частый синдром при заболевании почек.Патогенез отеков у почечных больныхразличен и может объясняться следующимифакторами:
а)нарушение процессов фильтрации иреабсорбции, ведущее к задержке в тканяххлористого натрия и воды;
б)повышение проницаемости капилляров;
в)снижение количества белка в крови –гипопротеинемия, особенно за счетмелкодисперстных белков – альбуминов,ведущие к понижению онкотическогодавления крови и к выходу жидкой частикрови из кровеносных сосудов в ткани.
Отекиу почечных больных нередко бываютсвязаны с альбуминурией и с нарушениембелкового обмена. Выделение большихколичеств белка с мочой в течениидлительного времени приводит к снижениюсодержания белка в крови – гипопротеинемия.(Снижается главным образом мелкодисперснаяфракция белков – альбумины).
Это приводитк понижению онкотического давлениякрови и к образованию отеков. Развиваетсятак называемый отечно-альбуминурическийсиндром, характерный для некоторыххронических заболеваний почек, главнымобразом для дистрофических пораженийпочек – нефрозов, поэтому синдромназывается также нефротическим.
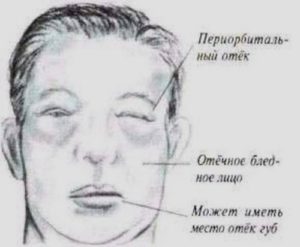
Почечныеотеки, в отличие от сердечных, возникаютбыстро. Начинаются отеки с тканейпараорбитальной области, век, затемраспространяются на лицо, посколькуименно в этих местах имеется наиболеебогатая сосудами рыхлая клетчатка.
Затем отёки распространяются по всемутелу и могут быть очень значительны всерозных полостях и веществе головногомозга. Поскольку отёчная жидкость приразвитии почечных отёков содержит малобелка, отеки водянистые, мягкие иподвижные.
Они не сопровождаютсяувеличением печени, тахикардией, цианозом
Билет14
1. Топографическая перкуссия легких. Задачи, методика проведения, правила топографической перкуссии. Диагностическое значение изменений нижних границ легких
Топографическаяперкуссия легких. Задачи
а)нижние границы легких;
б)верхние границы легких, или высотустояния верхушек легких, а также ихширину (поля Кренига);
в)подвижность нижнего края легких.
Нижняяграница легкого:
поокологрудинной линии-5 межреберье, посрединно-ключичной линии 6 межреберье,по передней подмышечной линии-7, посредней подмышечной линии-8, по заднейподмышечной линии-9, по лопаточнойлинии-10, – по околопозвоночной линии- науровне 11 грудного позвонка
Принекоторых заболеваниях ( эмфиземалегких, бронхиальная астма в фазеобострения) в связи с расширением альвеолможет отмечаться смещение нижнего краялегкого книзу. В других случаях отмечаютподъем вверх нижней границы легких,например, при сморщивании легких(хроническая пневмония, абсцесс итуберкулез легких) или при сдавленииих (экссудативный плеврит, гидроторакс)
2. Недостаточность трехстворчатого клапана. Причины, особенности гемодинамики, симптомы, их патогенез. Роль дополнительных методов в диагностике порока
Недостаточностьтрехстворчатого клапана (insufficientiavalvuletricupidalis)чаще всего бывает относительной какрезультат миогенного расширения полостиправого желудочка при митральных порокахсердца, особенно при митральном стенозе.Органическая недостаточностьтрехстворчатого клапана, развивающаясяв результате ревматического эндокардита,отмечается очень редко (в 5% случаев всехпороков сердца).
Приэтом пороке не наступает полного закрытиястворок трехстворчатого клапана вовремя систолы правого желудочка и кровьпоступает обратно из желудочка в правоепредсердие.
Вследствие увеличенияколичества поступающей в правоепредсердие крови оно расширяется, азатем гипертрофируется.
Развивающийзастой крови в венах большого кругакровообращения приводит к замедлениютока крови, резкому нарушениюокислительно-восстановительных процессовв тканях, проницаемости сосудов и вконечном итоге к образованию отеков.
Вследствиеповышенной нагрузки на правый желудочек(из-за увеличения массы находящийся внем крови) наступает его расширение игипертрофия. Больные жалуются наслабость, сердцебиение, иногда напериодические боли в сердце, тяжесть иболи в правом подреберье, увеличениеживота, отеки на ногах, диспепсическиенарушения. Одышка бывает не значительная,но нарастает при гидротораксе и асците.Приосмотре отмечается выраженный цианозкожных покровов и слизистых. Кожныепокровы иногда с желтушным оттенком.Нередко обнаруживается расширение ипульсация шейных вен (систолическаяпульсация яремных вен).
Характернымявляется положительный венный пульс,т.е. пульс, синхронный с артериальным.Он хорошо заметен на яремных венах иобъясняется обратным распространениемволны крови из правого предсердия вкрупные вены во время систолы правогожелудочка. Довольно рано развиваютсяотеки и асцит.
Пальпация.При ощупывании области сердца выявляетсясердечный толчок в нижней части грудиныи пульсация гипертрофированного правогожелудочка у мечевидного отростка. Оченьхарактерным для этого порока симптомомявляется пульсация увеличенной печени.
При пальпации сердечного толчка ипечени ощущается качательное движение- в то время как в области правого сердцаощущается втягивание в результатесистолы желудочка, в области печенипроисходит обратное движение – расширениеза счёт переполнения печени кровью.
Перкуторноправая граница относительной сердечнойтупости расширена вправо, иногда доправой срединно-ключичной линии, в связис увеличением правого предсердия иправого желудочка. Абсолютная тупостьсердца смещается кнаружи от правогокрая грудины. Печеночно-сердечный уголстановится тупым.
Аускультация.1 тон на верхушке и у мечевидного отросткагрудины ослаблен из-за отсутствияпериода полного замыкания трехстворчатогоклапана. 2 тон на легочной артерии помере нарастания относительнойнедостаточности трехстворчатого клапанаослабевает.
В нижней части грудины уоснования мечевидного отросткавыслушивается мягкий дующий систолическийшум убывающего характера, которыйпроводится к правой ключице. Часто шумне обладает звучностью или совсем невыслушивается. Пульс чаще не изменен,иногда он малой величины, учащен,аритмичен.
Артериальное давлениенесколько снижено.
Венозноедавление возрастает до 200-350 мм вод. ст.Скорость кровотока в большом кругекровообращения замедляется до 30-40 сек.Рентгенологическоеисследование обнаруживает увеличениесердца вправо за счет правого предсердияи правого желудочка. Застойные явленияв легких не выявляются.
Электрокардиограмма.Электрическая ось сердца отклоненавправо. В Iстандартном отведении имеется низкийзубец Rи глубокий зубец S,а в IIIстандартном отведении высокий зубец Rи маловыраженный зубец S.Отмечается увеличенный предсердныйкомплекс – зубец Р. Зубец Т бываетотрицательным в IIIотведении.
Фонокардиограмма.У основания грудины регистрируетсяослабление амплитуды 1 тона. Вслед запервым тоном отмечается систолическийшум убывающего характера.
3.Жалобы, предъявляемые больными сзаболеваниями органов пищеварения.
А)нарушение аппетита:
Анорексия-нет аппетита из-за нарушения деятельностипищевого центра;
Булимия– желание постоянно питаться(нейропсихическое)
извращениевкуса
Б)боли за грудиной давящего характера,дисфагия (прохождение пищи по пищеводу);в собственно эпигастрии – давящие,разделяются по времени (в зависимостиот локализации в ЖКТ); разлитые в областиживота – функциональными/воспалительнымипоражениями, вздутие. В околопупочнойи левого подреберья – опоясывающие,после употребления жаренной, обильнойпищи –п/ж.ж. Синдром «будильника» -спастический колит.
В)дисфагия (нарушение глотания, икота)
Г)диспептические явления (отрыжка, изжога,тошнота, рвота)
Д)понос(при кишечных инфекциях, функциональныхрасстройствах ЖКТ)
Запор(органический и функциональный)
Вздутияживота (сдвиг функции кишечники, снижениевсасывания газа)
Е)кровотечение из ЖКТ
Пищеводное(рвота, с сгустками крови тёмно-вишневогоцвета)
Желудочное(«кофейная гуща» при язвах, опухолях)
Кишечное(чёрный дёгтеобразный стул и проч. Приязвах, опухоли, геморроидальные узлы)
Билет№15
1Спирометрия-исследованиефункций внешнего дыхания с помощьюспирометра. Спирометр создаст записькривой изменения легочных объемовотносительно оси времени, когда пациентдышит спокойно, производит максимальныйглубокий вдох и затем вдыхает воздухмаксимально быстро и сильно(тест тифно)
ЖЕЛ-максимальный объем воздуха, которыйможет быть изгнан из легких вслед замаксимальным вдохом.
ДО-дыхательный объем – объем воздуха,вдыхаемый за один вдох при спокойномдыхании. Часть ДО, участвующего вгазообмене, называют альвеолярнымобъемом, остаток-«мертвым пространством»,при котором понимают прежде всего«анатомическую» остаточную емкостьлегких.
ФЖЕЛ-максимальныйобъем воздуха, который может быть изгнани легких с максимально возможной дляобследуемого силой и скоростью послемаксимального вдоха.
ОФВ1-объемвоздуха, который может быть изгнан смаксимальным усилием в течение первойсекунды после глубокого вдоха, т.е частьФЖЕЛ, выдыхаемая за 1 сек. ОФВ1 отражаетсостояние крупных дых.путей.ОФВ1/ФЖЕЛ(индекс Тифно) выражают в процентах. Онвозрастает с увеличение усилия вдоха.Если снижается только ОФВ1-этосвидетельствует об обструкции, еслиФЖЕЛ-это указывает на рестрикцию.Источник: https://studfile.net/preview/6444247/page:17/
Отечный синдром – частый симптом при заболеваниях почек
Отечный синдром часто возникает при нарушении работы почек, чтобы его не перепутать с неприятностями, которые появляются при сбоях в сердце, потребуется дифференциальная диагностика.
А спутать симптоматику, если заболевание приобретает тяжелую форму, легко. Особенно, не зная отличительных особенностей.
Какими бывают отеки?
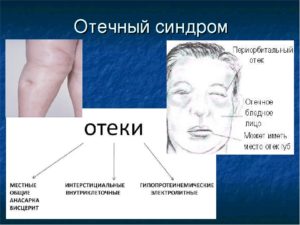
Отеки при нарушении функций почек могут быть явными и скрытыми. Внешнюю отечность пациент замечает сразу.
Это проявляется в виде «подпухлостей» на лице и теле. А вот скрытый отек проходит для человека незаметно – он развивается в органах и тканях. Их «набухание» происходит за счет накапливающейся воды, иногда очень быстро.
Наибольшую опасность для жизни пациента таит отек гортани: развивается часто мгновенно, и, если сразу не оказать помощь пострадавшему – человек может погибнуть.
При развитии отека гортани необходимо срочно обращаться за оперативной помощью в неотложку, а не гадать, чем вызвано это нарушение.
Отеки становятся результатом увеличения давления в интерстициальной жидкости и резкого значительного увеличения растяжимостиинтерстициального пространства.
Еще одна причина неприятного явления – рост гидростатического давления в капилляре, приводящий к повышению проницаемости капиллярной стенки.
Прежде, чем начинают «проявляться» отеки, вызванные нарушениями работы фильтрующего органа, наблюдается:
- увеличение внутрикапиллярного давления;
- повышение фильтрации жидкости в тканях, снижение ее реабсорбации;
- уменьшение количества белков плазмы;
- сбой в отлаженном процессе вывода воды из межклеточного пространства;
- повышение проницаемости капилляров;
- нарушение выделительной системы почек;
- нарушение водно-солевого обмена;
- увеличение секреции гормона альдостерона вызывает задержку ионов натрия и воды.
Тревожные симптомы
Для отечного синдрома при заболеваниях почек характерны внешние и внутренние симптомы.
Внешние симптомы проявляются «припухлостями» различного объема:
- на лице, веках;
- в области поясницы, живота, половых органов;
- на ногах.
Кожа у пациента в этих местах становится бледной и сухой, а если синдром начинается остро – еще и уплотняется.
При наличии внутренних признаков синдрома наблюдается:
- отечность в легких, но без одышки;
- глазное кровоизлияние (часто затрагивает глазное дно);
- артериальная гипертензия;
- асцит (внутрибрюшное скопление воды);
Расшифровка анализа мочи показывает существенные изменения. Если отекает головной мозг, пациент испытывает сильнейшие головные боли, наблюдаются судороги и внезапная потеря зрения.
При отеке в желудочно-кишечном тракте больной страдает от рвоты и поноса.
Как не спутать с «сердечными проблемами»?
Больные часто не понимают, почему развился отечный синдром и о какой болезни он говорит.
В заблуждение вводит отек, развивающийся как при нарушениях работы сердца, так и в случае проблем с почками. Но все-таки имеются признаки, позволяющие исключить один из органов из причин для беспокойства.
Если виной почки, отеки появляются сразу на лице и стопах, реже – в грудной, брюшной полости, еще реже – во всех тканях сразу.
По телу распространяются постепенно – от одного дня и более. Наблюдается увеличение веса без очевидных причин и патологий: из-за возросшего объема жидкости, задерживающегося в организме.При отечном синдроме, вызванном заболеваниями почек, «припухлости»:
- подвижны;
- отечную область рукой можно немножко передвинуть;
- распределены по телу равномерно;
- кочуют, если больной поворачивается с бока на бок, увеличивая объем той части тела, на которой пациент лежит в данный момент (возникает асимметрия при лежании то на левом, то на правом боку);
- появляются обычно сначала на лице (при нарушениях в работе сердца – на ногах).
Какие состояния приводят к отекам?
Чаще всего отеки вызывают аллергии, аномалии в строении почек, инфекции, интоксикации, опухолевые процессы в фильтрующем органе.
Отечный синдром может говорить о наличии у пациента таких заболеваний:
Диагностика и обследование
Для того, чтобы исключить подозрения на заболевания сердца, пациенту нужно обследоваться у кардиолога, пройти невролога, после чего обратиться к нефрологу.
Методы дифференциальной диагностики отечного синдрома при болезнях почек:
- Измеряют количество жидкости, выпитой человеком, и мочи, выведенной из его организма.
- После приема мочегонных препаратов определяют, насколько пациент потерял в весе: при скрытых отеках человек «сдувается» на один-два килограмма в день.
- Проводят лабораторные исследования: мочи, крови. Берется проба по Зимницкому.
Действия пациента и врача
Пациенту необходимы диета и медицинские препараты. Для быстрого выздоровления, лечение пациента с отечным синдромом должно проходить под бдительным контролем доктора.
Врач назначает больному:
- бессолевую диету: поменьше соли, побольше продуктов с белком – овощей, нежирного мяса, постной рыбы, грудки цыпленка,индейки;
- мочегонные средства, выводящие жидкость, которая стала лишней для организма;
- лекарства для поддержания сердца: Аспаркам, Панангин.
Советы из народа
Для вывода чрезмерно накапливающейся жидкости из организма можно использовать народные средства:
- Отвар из нежных березовых почек, плодов колючего можжевельника, целебных листьев брусники и толокнянки. Все берется в равном количестве: столовая ложка полезного сбора заливается крутым кипятком, варится на небольшом огне 15 минут. Затем ее нужно остудить и тщательно процедить. Пациенту употреблять ежедневно по 2 столовых ложки пять раз в день.
- Чай из листьев одуванчика. Продается в аптеке, принимается по стакану три раза в сутки.
Опасные и непредсказуемые последствия
Отечный синдром при заболеваниях почек – очень неприятное, а иногда – весьма опасное явление.
Сигнализирует человеку о серьезных расстройствах в организме и заболеваниях. Но, если правильно интерпретировать симптомы и точно установить диагноз, отек органов и тканей устраняется быстро.
А вот на лечение болезней, ставших причиной появления «припухлостей» на теле, потребуется больше времени.
Но и в этом случае пациенту паниковать не следует: при соблюдении диеты и лечении препаратами, течение хронического заболевания становится не таким болезненным, а не хроническое – купируется с последующим выздоровлением в большинстве случаев.
Оставайтесь всегда в великолепной форме! А если страдаете от какого-либо заболевания почек, непременно соблюдайте диету и прибегайте к профилактическим мерам, не позволяющим обостриться проблеме.
Источник: https://1pochki.ru/mkb/diagnostika/otechnyj-sindrom.html


