Почки у детей
Содержание
Гипоплазия почки у ребенка или взрослого: что это такое, почему бывает и как вылечить
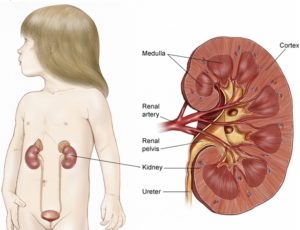
Гипоплазия почки – уменьшение массы и размеров одного органа по отношению к другому при сохранении функций и структуры.
Это врожденная патология, которая в большинстве случаев не проявляет специфической симптоматики и выявляется случайно при медосмотре или почечной инфекции. Чаще всего в аномальном органе развивается пиелонефрит.
Почка перестает работать, что требует удаления. При двусторонней гипоплазии даже на фоне постоянной терапии дети доживают до 12-15 лет.
Характеристика, причины и виды гипоплазии
Врожденная аномалия развития почек, заключающаяся в уменьшении размеров одного или обоих органов, называется гипоплазией. При этом больная почка функционирует нормально, но образует меньше мочи, а здоровая принимает на себя часть нагрузки, что нередко приводит к ее увеличению.
По медицинской статистике гипоплазия левой почки чаще встречается у детей мужского пола, а правой – у девочек.
Вызвать патологию могут:
- наследственная предрасположенность;
- почечные заболевания, тромбоз почечных вен у беременной;
- инфекционные заболевания матери при беременности;
- малое количество околоплодных вод;
- неправильное расположение плода.
Специалисты полагают, что важное место в происхождении гипоплазии занимают факторы внешнего характера, влияющие на организм будущей матери:
- курение и прием алкоголя во время беременности;
- длительное пребывание на солнце, перегрев;
- несоблюдение диеты;
- радиоактивное излучение;
- ношение одежды, сдавливающей живот;
- ушибы живота при вынашивании.
Любой из признаков может привести к ухудшению кровоснабжения плода, что нарушает развитие органов, в том числе и почек, вызывая их аномалию.
В зависимости от степени нарушений выделяют три вида почечной гипоплазии:
- простая, когда орган функционирует нормально, но снижено количество нефронов, мал объем почечной лоханки, многие чашечки рудиментарны;
- двусторонняя гипоплазия, когда поражены обе почки, характеризуется незначительным количеством клубочков, наличием соединительной ткани;
- гипоплазия с дисплазией характеризуется недоразвитостью нефронов, малым размером и количеством клубочков, атрофией сосудов.
Гипоплазия нередко сочетается с другими изменениями в органах мочеполовой системы: удвоением нормального органа, наружным размещением мочевого пузыря, крипторхизмом (расположением яичек вне мошонки).
Особым проявлением гипоплазии является рудиментарная почка, которая из-за слишком малых размеров вообще не функционирует.
Симптомы, сопровождающие недоразвитость почки
Простая аномалия органа может долгие годы не давать о себе знать. Опасность представляет двусторонняя гипоплазия почек у детей, которая часто заканчивается летальным исходом.
Легкая форма гипоплазии левой почки, которая анатомически расположена выше правой, может вызывать боли в пояснице. Если аномалия наблюдается справа, симптоматика, как правило, отсутствует.
Если одна почка гипоплазирована, необходимо следить за ее состоянием, ведь именно этот орган в большей степени, чем нормальный, подвержен пиелонефриту, гломерулонефриту, камнеобразованию.
Нарушается функционирование органа, что проявляется:
- тупой болью в области поясницы;
- отеками ног и лица;
- ростом артериального давления;
- бледностью кожи;
- нарушениями процесса мочеиспускания;
- вздутием живота;
- диареей;
- субфебрильной температурой;
- быстрой утомляемостью.
Гипоплазия почки у ребенка характеризуется отставанием физического и умственного развития, размягчением костей, рахитом с искривлением ног, энурезом, судорогами. В такой ситуации быстро развивается почечная недостаточность.
В более старшем возрасте дети с гипоплазией ниже и худее сверстников, часто болеют простудными заболеваниями, после 7 лет развивается почечная гипертензия.
У беременных женщин простая гипоплазия может вызывать:
- ранний токсикоз;
- осложнения в последнем триместре;
- пиелонефрит;
- анемию;
- развитие гипоксии у плода.
Нередко ухудшение состояния малой почки возникает, если нормальный орган перестает справляться с повышенной нагрузкой.
Из-за уменьшения оттока мочи и недостатка кровоснабжения гипоплазированная почка постепенно атрофируется, повышается ее предрасположенность к инфекционным поражениям. В запущенных случаях происходит сморщивание почки.
Методы диагностики
При отсутствии симптомов гипоплазии почек у взрослых и детей выявить аномалию органа можно случайно при профилактическом обследовании с использованием УЗИ. Если обнаружены признаки патологии, кроме этого метода для выявления степени поражения органа назначают:
- допплерографию;
- рентгенографию с применением контрастного вещества;
- динамическую сцинтиграфию;
- МРТ почек;
- компьютерную томографию.
При ультразвуковом исследовании определяют размеры органа, почечной лоханки, количество и размеры чашечек. УЗИ позволяет выявить пиелонефрит, мочекаменную болезнь. Ребенку даже при отсутствии симптомов обязательно проводят УЗИ, если аномалия есть у его матери.
Состояние кровоснабжения органа, почечных сосудов определяют методом допплерографии – цветового УЗИ.
Для изучения физиологических особенностей малой почки применяют рентгеноконтрастную урографию. Специальное вещество вводят в вену, затем через каждые 10-15 мин. делают рентгеновские снимки, на которых видно прохождение контрастного вещества через орган. Благодаря снимкам определяют концентрационную и выделительную способность.Аналогичным образом с помощью сцинтиграфии изучают образование и выделение мочи, вводя в кровь безопасное для человека радиоактивное вещество. Специальный прибор периодически фиксирует весь процесс, позволяя выявить степень недоразвития почки.
При МРТ и КТ выявляют патологию, послойно сканируя аномальный орган. МРТ считают более безопасным, так как используется магнитное поле, а при КТ работает рентгеновское излучение и в вену вводят контрастное вещество.
Нужно ли лечить болезнь
Если диагностирована гипоплазия правой почки у взрослого или ребенка, а левая функционирует адекватно, отсутствуют симптомы болезни, то показаний для терапии нет. Тем не менее, необходимо регулярно консультироваться с нефрологом, проходить назначенное обследование, следить за состоянием здорового органа, правильно питаться.
Когда гипоплазирован левый орган, расположенный выше правого, возникают тупые боли в пояснице, отдающие в нижнюю область живота или в подреберье. Эти симптомы не требуют специального лечения.
Симптоматическая терапия необходима в следующих случаях:
- наличие патологического процесса (пиелонефрит, гломерулонефрит, образование камней), сопровождающегося тревожными симптомами;
- двусторонняя гипоплазия, если ребенку больше года.
В случаях, когда у новорожденного недоразвиты обе почки, лекарственная терапия не оказывает нужного действия, а трансплантация невозможна. Прогноз неутешителен.
Наблюдение
Взрослым при бессимптомной гипоплазии необходимо периодически наблюдаться у врача, проходить обследование, соблюдать предписанную специалистом диету, строгий питьевой режим, заниматься лечебной физкультурой. При подозрении на пиелонефрит обязательны лабораторные и аппаратные исследования, комплексное лечение.
Под постоянным наблюдением врача находятся дети, у которых малая почка функционирует не менее, чем на 30%.
Медикаменты
Если нефролог при односторонней гипоплазии диагностирует воспалительное заболевание и повышение артериального давления, назначают лекарственную терапию с использованием таких препаратов:
- антибиотики (Амоксиклав, Кларитромицин);
- сульфаниламиды (Бисептол, Фурагин);
- нестероидные противовоспалительные средства (Ибупрофен, Нимесил);
- спазмолитики (Но-шпа);
- противомикробные препараты (Метронидазол);
- диуретики (Фуросемид);
- мочегонные травы (кукурузные рыльца).
При наличии камней назначают обезболивающие, спазмолитические, противовоспалительные лекарства и средства, разрушающие камни.
Диализ
Когда нормальная почка не справляется со своими функциями и проявляются признаки почечной недостаточности (интоксикация, высокое давление, отечность, повышение в крови мочевины), врач назначает гемодиализ.
При этом венозная, насыщенная токсинами кровь очищается вне организма с помощью диализатора. Под давлением она поступает в прибор, где находится мембрана, удаляющая вредные вещества и избыток воды.
В случае острой почечной недостаточности процедуру проводят по схеме 4-6 раз в году, при хроническом заболевании и двойной гипоплазии – ежедневно.
Диализ обязательно назначают после удаления пораженного органа.
Пересадка
Трансплантация проводится при снижении функциональной способности недоразвитого органа, двойной гипоплазии, если терапия и диализ не приносят успеха. После удаления нефункционирующей почки человека переводят на гемодиализ до пересадки донорской.
Трансплантация имеет ряд противопоказаний:
- обострение хронических болезней;
- сердечная недостаточность;
- злокачественные новообразования;
- ВИЧ, острые инфекционные болезни.
Орган для пересадки берут от родственника, иногда – от недавно умершего человека, проверив совместимость тканей донора и реципиента. Тяжелейшим осложнением является отторжение пересаженной почки, что может быть вызвано несоблюдением схемы приема назначенных препаратов.
Как жить с почечной гипоплазией
Гипоплазия почек при отсутствии инфекции требует постоянного наблюдения нефролога, который назначает профилактические мероприятия, направленные на предупреждение пиелонефрита, почечной недостаточности. Избежать ухудшения помогут:
- своевременное лечение ОРЗ и ОРВИ;
- потребление воды не более 1,5 л в день;
- отказ от алкоголя и курения;
- диета с ограничением соли и белковой пищи.
Человек должен исключить занятия тяжелыми видами спорта, избегать травм и переохлаждения в области поясницы. Во избежание восходящей инфекции следует немедленно обратиться к врачу при появлении симптомов уретрита или цистита.
Необходимо соблюдать все назначения нефролога, направленные на поддержание работы почек (прием противовоспалительных, мочегонных препаратов, гемодиализ).
Беременность не является противопоказанием для естественных родов, хотя будущей матери необходимо регулярно наблюдаться у гинеколога и нефролога, отказаться от вредных привычек
Юноши с простой гипоплазией не освобождаются от службы в армии. При этой патологии не устанавливают инвалидность.
Источник: https://tden.ru/health/gipoplaziya-pochki
Симптомы болезней почек у детей и способы их лечения
Почки – парный внутренний орган, на который возложена функция очистки, а также фильтрации крови, поддержания баланса жидкости и солей. В силу врожденных или приобретенных причин появляются нарушения в работе. Заболевания почек у детей приводят к серьезным последствиям, поэтому диагностика и терапия, их своевременность и корректность имею большое значение.
Развитие и особенности болезней почек в детском возраст
Начало развития почек приходится на внутриутробный период. Оканчивается этот процесс в возрасте полутора лет. Во время пребывания в утробе матери мочевыводящая система плода функционирует ограниченно. У младенца до 2 месяцев средняя длина органа составляет 49 мм. По мере развития параметры изменяются в сторону увеличения.
Педиатрия выделяет три критических периода, на протяжении которых существует высокая вероятность развития патологий органа:
- От рождения и до 3 лет. В это время могут проявиться дисфункции мочевыводительной системы. Как правило, это врожденные нарушения.
- От 5 до 7 лет. У детей происходят природные изменения, что негативно отражается на состоянии иммунной системы. Соответственно, внутренние органы, в том числе и почки, становятся уязвимыми.
- Подростковый возраст. С 14 и примерно до 18 лет отмечается активный рост, изменение гормонального фона. Нестабильное состояние может спровоцировать нарушения в работе почек.
Медицине известно порядка 30 заболеваний органа, обеспечивающего выработку урины, которые диагностируются у детей. Их условно делят на две группы: врожденные и приобретенные.
Врожденные отклонения (виды, причины, симптомы)
Причинами являются аномалии в развитии во внутриутробном периоде. Значение имеют и такие факторы:
- есть ли у родителей и других ближайших родственников в анамнезе заболевания почек;
- образ жизни матери, качество питания.
Клиническая картина определяется конкретным типом патологии. К врожденным нарушениям относят целый ряд заболеваний.
Гидронефроз
Аномальное расширение лоханки и чашечки – собирательной системы органа. Происходит это на фоне избыточного накопления мочи. Чаще всего такое наблюдается при заблокированном мочеточнике. Следствием заболевания является атрофия паренхимы.
Выделяют два типа патологии:
- асептический – к течению заболевания не присоединяется инфекция;
- инфекционный.
Выделяются такие причины гидронефроза:
- пузырно-мочеточниковый рефлюкс или нарушение одностороннего потока урины в мочевой пузырь;
- обструкция или непроходимость.
Иногда у ребенка причины патологии остаются невыясненными, а заболевание самопроизвольно разрешается во время внутриутробного периода или сразу же после рождения.
Симптомы такой болезни почек у детей первого года жизни выражены крайне слабо или же отсутствуют полностью. Если развился асептический гидронефроз, клиническую картину составляют такие явления:
- частые позывы к мочеиспусканию;
- болевые ощущения во время опорожнения мочевого пузыря;
- присутствие в урине следов крови;
- повышенная температура тела без признаков ОРЗ или ОРВИ;
- тошнота, которая часто сопровождается рвотой.
Прогноз заболевания определяется причинами, спровоцировавшими его развитие. Значение также имеют такие моменты: поражена одна почка или обе, как долго болеет ребенок.
Внимание! Хроническая форма может послужить причиной образования камней. А в случае тяжелого течения развивается почечная недостаточность.
Пиелоэктазия
Синдром не является самостоятельным заболеванием. Пиелоэктазия развивается у пациентов с нарушенным оттоком урины вследствие инфекционного процесса, аномального строения и других причин. Врожденная форма в пять раз чаще диагностируется у мальчиков.
Патология у плода, а также у новорожденных диагностируется в редких случаях.
К основным причинам расширения лоханок относят:
- аномальное формирование клапанного аппарата;
- сдавливание мочеточника иными органами, сосудами;
- слабость мышечного аппарата брюшины;
- несвоевременное опорожнение мочевого пузыря.
Саму патологию вызывает целый ряд явлений. К примеру, это может быть предрасположенность, нарушения в организме матери во время беременности.
Если говорить о приобретенной форме, от которой чаще всего страдает ребенок старше одного года, то она может вызываться такими состояниями и патологиями:
- воспалительные процессы;
- перекрытие камнем мочеточника;
- рубцы в лоханках и мочеточниках как следствие инфекционного заражения;
- опущение почек.
Патология может привести к атрофии тканей и последующей гибели органа.
Пиелоэктазия у новорожденных протекает бессимптомно. По мере прогрессирования у пациентов отмечаются такие явления:
- ухудшение аппетита, повышенная плаксивость;
- высокая температура без признаков ОРВИ, ОРЗ;
- болевые ощущения в пояснице и животе;
- нарушение стула, оттока мочи.
Своевременность обращения к врачу играет важную роль в успешности лечения пиелоэктазии. Взрослый при внимательном наблюдении за ребенком сможет заметить изменения в поведении и самочувствии.
Приобретенные заболевания (виды, причины, симптомы)
Симптомы болезней почек у детей могут проявиться на фоне недавно перенесенных инфекций, вирусов. Такие патологии носят название приобретенных.
Кисты
Подобные патологии способны возникать у детей любого возраста, поэтому родителям стоит быть начеку. К причинам появления почечных кистозных образования относят:
- генетическая предрасположенность;
- воспалительные процессы;
- травматическое поражение области почек.
Симптоматика, как правило, отсутствует. Но если в полости кисты начинает развиваться воспалительный процесс у пациентов отмечаются такие явления:
- болевые ощущения в области поясницы;
- изменение артериального давления в сторону увеличения;
- проявление гематурии или эритроциты в моче;
- повышение температуры;
- при пальпации обнаруживаются уплотнения.
Конкретная терапия патологии определяется многими факторами. К примеру, размеры образования, осложнения.
Внимание! Если малыш не жалуется на плохое самочувствие, а кисты не растут, специалисты ограничиваются наблюдением в динамике.
Пиелонефрит
Пиелонефрит представляет собой воспалительный процесс, который поражает разные участки почки. Часто диагностируется у детей дошкольного возраста. Острая форма в большинстве случаев выявляется у девочек. Практикой детской урологии отмечается связь между заболеванием и частотой респираторных инфекций.
К основным группам возбудителей относят стрептококки, стафилококки, клостридии. Известный педиатр Олег Комаровский провоцирующими факторами также называет:
- Переохлаждение. Длительное воздействие на детский организм низких температур вызывает спазм сосудов и, соответственно, нарушает кровообращение.
- Длительное ношение грязных подгузников. Каловые массы легко проникают в мочевой пузырь через уретру, а далее – в почки. Кроме того, пребывание на протяжении значительного времени во влажной среде способствует размножению микроорганизмов патогенной природы.
Главным симптомом патологии является болезненность опорожнения мочевого пузыря. Острое течение сопровождается повышением температуры.
Гломерулонефрит
Гломерулонефрит является хроническим или острым воспалением почечных клубочков. Имеет инфекционно-аллергическую природу. Отмечается в возрасте 3–9 лет. Только в 5% случаев заболевание выявляется у грудных детей.
Основой является аллергия инфекционного типа. Представляет опасность из-за высокого риска развития почечной недостаточности, ранней инвалидизации.
К причинам относят бактерии, вирусы, паразиты, грибы, а также аллергены. Клиническая картина болезни проявляется через 2 или 3 недели с момента перенесенной ангины, фарингита, пневмонии и других заболеваний стрептококковой природы.
Последствия почечных патологий у ребенка
Важность своевременного реагирования на тревожные признаки, возникающие у детей очевидна. Упустив время, можно создать ребенку много проблем не только в период роста и формирования организма, но также в дальнейшей взрослой жизни.
Независимо от типа и вида нарушений функционирования почек, последствия одинаковы:
- нарушение водно-солевого баланса;
- отставание в физическом развитии;
- почечная недостаточность;
- дисфункции иных систем;
- инвалидизация.
Диагностические методы
Симптомы заболевания почек у детей требуют обязательного обращения к врачу. Обследование предполагает следующие мероприятия:
- анализы крови и мочи;
- УЗИ;
- урография;
- КТ поясничного отдела.
Ранний визит к специалисту и правильная диагностика уменьшают вероятность развития опасных последствий.
Если причиной заболевания послужила аллергическая реакция, как в случае с гломерулонефритом, обязательно проводится тест. Он помогает выявить, какая инфекция спровоцировала развитие патологии.
Лечение болезней почек у детей
После того как проведено полное обследование и подтвержден диагноз, назначается лечение. Терапия комплексная и направлена не только на устранение заболевания, но и на исключение вероятности развития последствий.
Направления лечебных программ:
Консервативное
Предполагает прием препаратов, помогающих снижать артериальное давление и, одновременно, обладают мочегонным эффектом. Если добавляется психосоматика, обязательно проводится курс успокоительных.
Инфекционные процессы устраняются антибактериальными лекарственными средствами.
У пациентов с выраженной аллергической реакции проводится курс антигистаминных средств.
Точные названия и длительность терапии зависит от состояния ребенка, его возраста.
Некоторые из заболеваний сопровождаются болями. Для устранения их назначают «Парацетамол» и другие обезболивающие средства.
Оперативное
Хирургическое вмешательство назначается только в тех случаях, когда признаки заболевания почек у детей не были своевременно выявлены и у пациента развилась недостаточность органа, тяжелые осложнения. Еще одна причина – образования онкологического типа. Если наблюдается клиническая картина, соответствующая отказу почек, проводится срочное оперативное вмешательство.
Проведение диализа
Диализ – общее название процедуры, которая проводится у пациентов с признаками почечных дисфункций с целью очистки крови от скопившихся токсинов, продуктов жизнедеятельности. Существует два варианта: гемодиализ и перитонеальный диализ.
Гемодиализ проводится с использованием специальной аппаратуры – «искусственной почки». Используемый раствор подбирается в индивидуальном порядке.
Зависимо от установленного по результатам анализа крови уровня электролитов корректируется содержание натрия и калия. Во время гемодиализа создаются условия, которые снижают вероятность образования тромбов.
Для этого в кровь пациента небольшими порциями вводится гепарин.
Народные рецепты
Использование лекарственных трав при лечении заболеваний почек допускается только после консультации с лечащим врачом. Чаще всего народные рецепты рекомендуются в качестве дополнительной терапии при наличии отеков. Травы, которые оказывают мочегонное действие, помогают очищать почки от накопившихся солей, что, в свою очередь, исключает вероятность формирования камней.
Диета
Рацион ребенка с нарушениями в работе почек определяется фазой болезни. К примеру, в первые два дня острой фазы назначают разгрузочную диету. Она предполагает употребление большого количества жидкости и продуктов, которые учащают позывы к мочеиспусканию.
Как только острые проявления сойдут на нет, начинают вводить нежирные сорта рыбы, мяса, птицу. А также сметану, яйца, творог. Обязательны жиры, овощи, насыщенные солями калия. Свежие фрукты помогают приобретать необходимый иммунитет. Крупы, богатые клетчаткой, исключают запоры, которые негативно отражаются на работе почек.
Профилактика почечных заболеваний у детей
Расстройство мочевыделительной системы чревато неприятными симптомами и грозными последствиями.
Снизить вероятность развития болезней почек у детей разного возраста помогают профилактические мероприятия:
- устранение факторов, приводящих к переохлаждению ребенка;
- выполнение рекомендаций врача при лечении инфекционных заболеваний;
- следование правилам рационального питания.
Чтобы уменьшить вероятность врожденных патологий, женщина, которая имеет в анамнезе болезни мочевыводящей системы, должна обследоваться, а также проводить курсовой прием необходимых препаратов.
Заключение
Заболевания почек у детей по своей симптоматике и течению несколько отличаются от подобных патологий у взрослых. При соблюдении правил профилактики, своевременном обращении к специалисту и строгом следовании рекомендаций возможно избежать тяжелых последствий.
Источник: https://UroMir.ru/nefrologija/oshhushhenie/bolezni-pochek-u-detej.html
Воспаление почек у ребенка: симптомы и лечение

21.09.2017
Доброго времени суток, дорогие родители. В этой статье мы поговорим о таком состоянии, как воспаление почек у детей, лечение этого недуга.
Вам станет известно, какие виды данного патологического процесса существуют. Вы выясните, какие признаки и причины возникновения воспаления в выделительном органе, как диагностируют данный недуг.
Также вспомним о методах народной медицины.
Классификация
Воспаление почек называется нефритом. Проявляться оно может по-разному, в зависимости от того, что стало зоной поражения и насколько сильным был иммунитет ребенка на момент заболевания. Большое значение также имеет наследственный фактор.
Обычно воспаление провоцируется переохлаждением.
Стоит отметить, что воспалительный процесс чаще наблюдается у девочек, чем у мальчиков, в связи с тем, что у них шире и короче мочеиспускательный канал, а это способствует скорейшему проникновению болезнетворных микроорганизмов.
Различают такие типы воспаления в почках:
- одностороннее;
- двустороннее;
- первичное;
- вторичное.
По продолжительности течения нефрит бывает:
По тому, какая структура почки становится зоной поражения, различают:
- Пиелонефрит является воспалением острого характера, наблюдается в лоханке, почечной паренхиме, и чашечке. Чаще всего данный вид нефрита наблюдается у детей, не достигших семилетнего возраста. Практически во всех случаях причиной развития патологии является инфицирование организма бактериями, которые проникают в почку с током крови из зоны инфекции.
- Интерстициальный нефрит. Зоной поражения являются канальцы и соединительная ткань почки, затрагиваются прилегающие кровеносные сосуды и лимфа. Точной причины развития данной патологии все еще не установлено. Склоняются к версии, что всему виной нарушения иммунноаллергического характера.
- Гломерулонефрит. Воспалительный процесс происходит в тканях клубочков почки. Характерно двустороннее поражение. Из-за того что страдают сразу две почки, нарушается процесс вывода токсических веществ из организма ребенка. В большинстве случаев данная патология развивается на фоне недавно перенесенной ангины или скарлатины.
Причины развития
Больше всего подвержены данному заболеванию малыши, которым уже исполнилось 3 года и до 7 лет включительно.
Нефрит может быть, как самостоятельным заболеванием, так и развиваться в качестве осложнения на любой инфекционный процесс в организме.
Необходимо знать, что наличие хронических патологий, например, тонзиллита или эндокринных заболеваний, например сахарного диабета, значительно повышают риск возникновения нефрита.
Так, что же может стать причиной развития воспаления в почках:
- генетическая предрасположенность;
- ослабленный иммунитет;
- сильное переохлаждение;
- является осложнением заболеваний дыхательных путей;
- аутоиммунная патология в организме;
- недавно перенесенные заболевания кожи;
- нарушение кровоснабжения выделительного органа;
- несоблюдение личной гигиены, в частности у девочек;
- патологии анатомической структуры органа;
- неправильное питание;
- очаг инфекции в организме.
Чаще всего, воспалительный процесс в почках у детей в 2 года развивается на фоне недавно перенесенного инфекционного заболевания, является специфическим ответом организма на патогены.
Основные признаки
Если диагностировано воспаление почек у детей, симптомы этого заболевания будут в себя включать следующие специфические признаки:
- общая слабость;
- заметно снижается количество выделяемой мочи, наблюдается осадок, образовываются хлопья;
- снижение или полное отсутствие аппетита;
- головная боль;
- болезненность при мочеиспускании;
- локализованные боли в поясничном отделе;
- тошнота, возможна рвота;
- скачки давления;
- отечность век;
- изменение запаха и цвета мочи;
- резкий скачок температуры тела;
- повышенное выделение пота;
- бледность кожных покровов, иногда синюшность.
Стоит отметить, что при разных локализациях зоны поражения, присутствуют характерные признаки:
- Пиелонефрит характеризуется:
- тошнотой, возможна частая рвота;
- острые боли, приступообразного характера.
- Гломерулонефрит характеризуется:
- гипертонией;
- отечностью;
- при исследовании мочи выявляют повышенный белок и кровь.
- Интерстициальный нефрит характеризуется практически полным отсутствием специфических признаков.
Симптомы недуга у грудничков
Детки данной возрастной категории не способны рассказать или показать, где и что у них болит, поэтому важно знать, по каким симптомам можно заподозрить воспаление почек:
- капризность, частый плач;
- малыш редко мочится, терпит до последнего из-за боли при мочеиспускании;
- частое срыгивание, возможна рвота;
- ребенок краснеет и кряхти, когда мочится;
- беспокойный сон;
- снижение аппетита;
- гипертермия;
- в моче наблюдается сгустки и пена.
Родители должны понимать, что заболевание у ребенка в таком возрасте может осложниться почечной и сердечной недостаточностью, поэтому не стоит медлить, необходимо экстренно обращаться к врачу при наличии первых же подозрений на воспалительный процесс в почках.
Диагностика
- Первичный осмотр маленького пациента. Проводится сбор жалоб, пальпация почек, измерение давления и температуры ребенка.
- Первым информативным анализом является исследование мочи, которое будет указывать на повышенное содержание белка.
- Общий анализ крови помогает определить скорость фильтрации клубочков.
- Биохимический анализ крови.
- Ультразвуковое исследование почек.
При необходимости также могут назначаться дополнительные анализы или исследования:
- биопсия;
- компьютерная томография;
- магнитно-резонансная томография.
Лечение
Рекомендуется стационарное лечение. Это позволяет избежать нежелательных осложнений, контролировать процесс течения заболевания, а также обеспечивать наличие строгого постельного режима.
Курс лечения в себя включает применение таких препаратов:
- Антибиотики. Назначаются для противостояния инфекции, провоцирующей воспаление, особенно при диагностировании взаимосвязи между воспалительным процессом и заболеванием органов дыхательной системы. Ребенку могут назначить Аугментин или Цефтриаксон.
- Мочегонное средство. Прописывают в обязательном порядке с целью нормализация работоспособности почек и скорейшему вымыванию токсинов. Хорошо зарекомендовал себя Фуросемид.
- Антигистаминные средства. Назначаются с целью снятия отечность, если такая имеется. Особенно применяют при наличии аллергии в организме. Таким препаратом может быть Супрастин.
- Противовоспалительные средства входят в состав комплексной терапии, помогают снять дополнительные симптомы, такие как гипертермия, головная боль, озноб. С этой целью выписывают Ибупрофен или Рифампицин.
- Иммуномодулирующие препараты. Могут выписать Виферон.
Особенности ухода
Для того, чтобы лечение было эффективным, необходимо соблюдать особые правила:
- Диета. В рационе ребенка должны полностью отсутствовать жареные, жирные, острые соленые блюда, газировка, продукты с высоким содержанием консервантов. Пища должна быть обогащена всеми биологически активными веществами, витаминным комплексом.
- Питьевой режим регулируется в зависимости от наличия характерных симптомов. При сильном отеке объем потребляемой жидкости значительно снижают, ребенку назначают питье до 400 мл в течение суток. В противном случае важно, чтобы объем потребляемой жидкости соответствовал количеству выделяемой мочи.
- Строгий постельный режим.
- Умеренные эмоциональные и умственные нагрузки.
Стоит отметить, что соблюдение диеты, питьевой режим, а также снижение физической и эмоциональных нагрузок должно соблюдаться и после момента выздоровления.
- Травяные сборы оказывает положительный эффект на лечение патологий органов выделительной системы. Однако, любое применение препаратов народной медицины возможно только после согласования с лечащим врачом, и должно применяться лишь после снятие симптомов острого воспаления. Воспаление почек у ребенка до года не рекомендуется лечить народными методами. У таких малышей воспалительный процесс может провоцировать развитие сердечной или почечной недостаточности, поэтому лечение должно быть экстренным и моментально действенным.
Травяной сбор может в себя включать:
- розмарин — противовоспалительное действие, снимает спазмы;
- корень любистка — мочегонный эффект, снимает отечность, общеукрепляющее действие;
- золототысячник — имеет анальгетическое действие, противомикробное и противовоспалительное.
Кроме вышеперечисленных, в травяной сбор также могут входить сельдерей, петрушка или фенхель.
Профилактика
- Оберегайте ребенка от переохлаждения. Следите, чтоб он не сидел на холодном.
- Придерживайтесь правил личной гигиены.
- Своевременно лечите заболевания.
- Избегайте мест большого скопления людей в период вирусных вспышек.
- Позаботьтесь об общем укреплении организма ребенка, повышении иммунитета.
Теперь вы знаете, что собой представляют признаки воспаления почек у детей и методы лечения такого состояния.
Помните, что даже после полного выздоровления необходимо придерживаться особых правил, а именно не давать малышу переохлаждаться, соблюдать диетическое питание, позаботиться об умеренной эмоциональной и физической нагрузке.
Источник: https://zdorovyemalisha.ru/zdorovye/vospalenie-pochek-u-rebenka.html
Что делать при болезни почек у детей
| Практически все симптомы заболевания почек у детей (за редким исключением) сводятся к изменению количественного или качественного состава мочи. |
Однако в полной мере оценить результаты анализов и поставить диагноз может только специалист.
В случае заболеваний почек это может сделать врач-уролог или нефролог.
Причины возникновения нефритов
Частой причиной воспалительных заболеваний почек является переохлаждение, а также наличие у ребенка инфекционных заболеваний, таких как ОРЗ, ангина или скарлатина. Однако выявить наличие болезни почек в этом случае довольно сложно.
Поэтому родителям нужно перестраховаться: при малейшем подозрении распространения инфекции на органы мочевыделительной системы следует как можно скорее обратиться к специалисту.
Для уточнения диагноза врач дополнительно назначит анализы крови, мочи, рентген почек.
Реже заболевания почек становятся результатом наследственного фактора (наличие таковых у родственников) или различного рода мутаций.
Виды заболеваний почек
В зависимости от этиологии (происхождения) заболевания и основных симптомов, выделяют болезни:
Пиелонефриты
Гломерулонефриты
Несколько типов почечной недостаточности
Онкологические заболевания почек
Некоторые болезни могут протекать в острой или хронической фазе.
В принципе, особых различий в классификации болезней почек у детей и взрослых нет.
Различия обусловлены лишь симптомами заболеваний: детский организм несколько по-иному реагирует на поражающие агенты.
Симптомы и признаки заболеваний почек у детей
Основными признаками заболеваний, связанных с мочевыделением, являются:
Гематурия (красная или розовая моча – цвет мясных помоев) – серьезный симптом, говорящий о наличии хронического пиелонефрита.
Также может быть признаком мочекаменной болезни, воспаления почек или же их травмы. Стоит исключить прием продуктов, красящих мочу (свекла, грейпфрут).
Родители должны незамедлительно показать свое чадо детскому урологу или пройти обследование в клинике.
Высокая температура – косвенный признак болезни почек. Но в совокупности со специфическими почечными признаками является серьезной угрозой для здоровья ребенка.
Артериальная гипертензия (высокое АД) – также является неспецифическим признаком нефритов. Но часто именно перебои в работе почек и являются причиной повышения артериального давления.
Отечность. У ребенка становится выраженной одутловатость лица, появляются мешки под глазами (преимущественно после сна), руки и ноги отекают. К концу дня отеки исчезают. Отеки – верный признак проблем с почками, часто это главные симптомы почечной недостаточности или рецидива гломерулонефрита.
Полезно знать! Выяснить, есть ли отек, можно следующим образом: надавите кончиком пальца на кожу руки или ноги и резко уберите его. Если есть отек, то след от давления будет некоторое время заметен.
Изменение количества выделяемой мочи.
Резкое увеличение (поллакиурия) – до 10 л в сутки – свидетельствует о хроническом заболевании почек или же о наличии у ребенка сахарного диабета.
Резкое уменьшение объема мочевыделения (анурия) – менее 50 мл в сутки – говорит о почечной колике или острой почечной недостаточности. Во всех случаях требуется немедленно вызвать скорую помощь.
Субъективная оценка изменений со стороны кожных покровов способна сказать о наличии проблем с почками. Так, сухость и бледность кожи может быть признаком гломерулонефрита. Если же кожа сухая с желтоватым оттенком, то речь идет о почечной недостаточности (не путать с гепатитами!).
Плохое самочувствие. Практически все заболевания почек сопровождаются ухудшением общего состояния. Родители могут отметить у ребенка плохой аппетит, апатию. Дети часто жалуются на головную боль, тупую боль в пояснице, сухость во рту.
Новорожденным и грудным детям следует уделять особое внимание в этом плане, т.к. жаловаться они не могут. Если у малыша увеличен в размерах животик, он беспричинно плачет, изменился цвет мочи или выделения приобрели необычный запах, то не стоит затягивать с визитом к врачу.При халатном отношении к здоровью ребенка (игнорирование жалоб и прочих симптомов) возможно развитие тяжелых последствий: мочекаменной болезни, хронической почечной недостаточности, возникновение гнойных очагов в корковом слое и т.п.
Но при своевременном обращении в клинику вылечить болезнь, особенно в начальной форме, и предотвратить появление осложнений вполне возможно.
Диагностика
При первых же симптомах, говорящих о наличии болезни почек у ребенка, его родители не медля должны обратиться к врачу-урологу или нефрологу за консультацией. В этом случае они могут назначить анализы крови, мочи. Актуальны будут и УЗИ и урография, на основании результатов которых врач сможет поставить точный диагноз.
Лечение
Существует несколько методов лечения заболеваний, связанных с нарушением функций мочевыделения – это медикаментозный, оперативный и так называемые народные средства.
Медикаментозное лечение. Здесь врач обычно назначает комплекс препаратов: гипотензивные (снижающие АД), антигистаминные (противоаллергические), диуретики (мочегонные). Если причиной возникновения заболевания стала инфекция, то назначают антибиотики, но обязательно с учетом восприимчивости к ним детского организма.
Оперативное лечение показано при острой почечной недостаточности и онкологических заболеваниях почек.
Средства народной медицины также могут дать положительный эффект. Для лечения нефритов актуальны отвары коры осины, лопуха. Однако обязательным условием является отсутствие в них этилена. Более подробную информацию о том, как лечить нефриты у детей, можно узнать у специалиста-гомеопата.
Реабилитация
Меры, направленные на восстановление здоровья детей, обычно проводятся в санаторно-курортных условиях либо амбулаторно. К методам физической реабилитации детей с нарушением нормального функционирования почек относят:
Лечебная гимнастика (ЛФК)
Дозированная ходьба
Сегментарный массаж (зона спины и таза)
Инфракрасное облучение
УВЧ-терапия
Парафиновые аппликации
Все эти меры направлены на улучшение общего состояния ребенка, восстановление кровообращения в поясничном отделе, а также психо-эмоциональная реабилитация детей.
Источник: https://www.caravan.kz/gazeta/chto-delat-pri-bolezni-pochek-u-detejj-391368/


