Признаки инфекции почек у детей
Содержание
Симптомы болезней почек у детей и способы их лечения

Почки – парный внутренний орган, на который возложена функция очистки, а также фильтрации крови, поддержания баланса жидкости и солей. В силу врожденных или приобретенных причин появляются нарушения в работе. Заболевания почек у детей приводят к серьезным последствиям, поэтому диагностика и терапия, их своевременность и корректность имею большое значение.
Развитие и особенности болезней почек в детском возраст
Начало развития почек приходится на внутриутробный период. Оканчивается этот процесс в возрасте полутора лет. Во время пребывания в утробе матери мочевыводящая система плода функционирует ограниченно. У младенца до 2 месяцев средняя длина органа составляет 49 мм. По мере развития параметры изменяются в сторону увеличения.
Педиатрия выделяет три критических периода, на протяжении которых существует высокая вероятность развития патологий органа:
- От рождения и до 3 лет. В это время могут проявиться дисфункции мочевыводительной системы. Как правило, это врожденные нарушения.
- От 5 до 7 лет. У детей происходят природные изменения, что негативно отражается на состоянии иммунной системы. Соответственно, внутренние органы, в том числе и почки, становятся уязвимыми.
- Подростковый возраст. С 14 и примерно до 18 лет отмечается активный рост, изменение гормонального фона. Нестабильное состояние может спровоцировать нарушения в работе почек.
Медицине известно порядка 30 заболеваний органа, обеспечивающего выработку урины, которые диагностируются у детей. Их условно делят на две группы: врожденные и приобретенные.
Врожденные отклонения (виды, причины, симптомы)
Причинами являются аномалии в развитии во внутриутробном периоде. Значение имеют и такие факторы:
- есть ли у родителей и других ближайших родственников в анамнезе заболевания почек;
- образ жизни матери, качество питания.
Клиническая картина определяется конкретным типом патологии. К врожденным нарушениям относят целый ряд заболеваний.
Гидронефроз
Аномальное расширение лоханки и чашечки – собирательной системы органа. Происходит это на фоне избыточного накопления мочи. Чаще всего такое наблюдается при заблокированном мочеточнике. Следствием заболевания является атрофия паренхимы.
Выделяют два типа патологии:
- асептический – к течению заболевания не присоединяется инфекция;
- инфекционный.
Выделяются такие причины гидронефроза:
- пузырно-мочеточниковый рефлюкс или нарушение одностороннего потока урины в мочевой пузырь;
- обструкция или непроходимость.
Иногда у ребенка причины патологии остаются невыясненными, а заболевание самопроизвольно разрешается во время внутриутробного периода или сразу же после рождения.
Симптомы такой болезни почек у детей первого года жизни выражены крайне слабо или же отсутствуют полностью. Если развился асептический гидронефроз, клиническую картину составляют такие явления:
- частые позывы к мочеиспусканию;
- болевые ощущения во время опорожнения мочевого пузыря;
- присутствие в урине следов крови;
- повышенная температура тела без признаков ОРЗ или ОРВИ;
- тошнота, которая часто сопровождается рвотой.
Прогноз заболевания определяется причинами, спровоцировавшими его развитие. Значение также имеют такие моменты: поражена одна почка или обе, как долго болеет ребенок.
Внимание! Хроническая форма может послужить причиной образования камней. А в случае тяжелого течения развивается почечная недостаточность.
Пиелоэктазия
Синдром не является самостоятельным заболеванием. Пиелоэктазия развивается у пациентов с нарушенным оттоком урины вследствие инфекционного процесса, аномального строения и других причин. Врожденная форма в пять раз чаще диагностируется у мальчиков.
Патология у плода, а также у новорожденных диагностируется в редких случаях.
К основным причинам расширения лоханок относят:
- аномальное формирование клапанного аппарата;
- сдавливание мочеточника иными органами, сосудами;
- слабость мышечного аппарата брюшины;
- несвоевременное опорожнение мочевого пузыря.
Саму патологию вызывает целый ряд явлений. К примеру, это может быть предрасположенность, нарушения в организме матери во время беременности.
Если говорить о приобретенной форме, от которой чаще всего страдает ребенок старше одного года, то она может вызываться такими состояниями и патологиями:
- воспалительные процессы;
- перекрытие камнем мочеточника;
- рубцы в лоханках и мочеточниках как следствие инфекционного заражения;
- опущение почек.
Патология может привести к атрофии тканей и последующей гибели органа.
Пиелоэктазия у новорожденных протекает бессимптомно. По мере прогрессирования у пациентов отмечаются такие явления:
- ухудшение аппетита, повышенная плаксивость;
- высокая температура без признаков ОРВИ, ОРЗ;
- болевые ощущения в пояснице и животе;
- нарушение стула, оттока мочи.
Своевременность обращения к врачу играет важную роль в успешности лечения пиелоэктазии. Взрослый при внимательном наблюдении за ребенком сможет заметить изменения в поведении и самочувствии.
Приобретенные заболевания (виды, причины, симптомы)
Симптомы болезней почек у детей могут проявиться на фоне недавно перенесенных инфекций, вирусов. Такие патологии носят название приобретенных.
Кисты
Подобные патологии способны возникать у детей любого возраста, поэтому родителям стоит быть начеку. К причинам появления почечных кистозных образования относят:
- генетическая предрасположенность;
- воспалительные процессы;
- травматическое поражение области почек.
Симптоматика, как правило, отсутствует. Но если в полости кисты начинает развиваться воспалительный процесс у пациентов отмечаются такие явления:
- болевые ощущения в области поясницы;
- изменение артериального давления в сторону увеличения;
- проявление гематурии или эритроциты в моче;
- повышение температуры;
- при пальпации обнаруживаются уплотнения.
Конкретная терапия патологии определяется многими факторами. К примеру, размеры образования, осложнения.
Внимание! Если малыш не жалуется на плохое самочувствие, а кисты не растут, специалисты ограничиваются наблюдением в динамике.
Пиелонефрит
Пиелонефрит представляет собой воспалительный процесс, который поражает разные участки почки. Часто диагностируется у детей дошкольного возраста. Острая форма в большинстве случаев выявляется у девочек. Практикой детской урологии отмечается связь между заболеванием и частотой респираторных инфекций.
К основным группам возбудителей относят стрептококки, стафилококки, клостридии. Известный педиатр Олег Комаровский провоцирующими факторами также называет:
- Переохлаждение. Длительное воздействие на детский организм низких температур вызывает спазм сосудов и, соответственно, нарушает кровообращение.
- Длительное ношение грязных подгузников. Каловые массы легко проникают в мочевой пузырь через уретру, а далее – в почки. Кроме того, пребывание на протяжении значительного времени во влажной среде способствует размножению микроорганизмов патогенной природы.
Главным симптомом патологии является болезненность опорожнения мочевого пузыря. Острое течение сопровождается повышением температуры.
Гломерулонефрит
Гломерулонефрит является хроническим или острым воспалением почечных клубочков. Имеет инфекционно-аллергическую природу. Отмечается в возрасте 3–9 лет. Только в 5% случаев заболевание выявляется у грудных детей.
Основой является аллергия инфекционного типа. Представляет опасность из-за высокого риска развития почечной недостаточности, ранней инвалидизации.
К причинам относят бактерии, вирусы, паразиты, грибы, а также аллергены. Клиническая картина болезни проявляется через 2 или 3 недели с момента перенесенной ангины, фарингита, пневмонии и других заболеваний стрептококковой природы.
Последствия почечных патологий у ребенка
Важность своевременного реагирования на тревожные признаки, возникающие у детей очевидна. Упустив время, можно создать ребенку много проблем не только в период роста и формирования организма, но также в дальнейшей взрослой жизни.
Независимо от типа и вида нарушений функционирования почек, последствия одинаковы:
- нарушение водно-солевого баланса;
- отставание в физическом развитии;
- почечная недостаточность;
- дисфункции иных систем;
- инвалидизация.
Диагностические методы
Симптомы заболевания почек у детей требуют обязательного обращения к врачу. Обследование предполагает следующие мероприятия:
- анализы крови и мочи;
- УЗИ;
- урография;
- КТ поясничного отдела.
Ранний визит к специалисту и правильная диагностика уменьшают вероятность развития опасных последствий.
Если причиной заболевания послужила аллергическая реакция, как в случае с гломерулонефритом, обязательно проводится тест. Он помогает выявить, какая инфекция спровоцировала развитие патологии.
Лечение болезней почек у детей
После того как проведено полное обследование и подтвержден диагноз, назначается лечение. Терапия комплексная и направлена не только на устранение заболевания, но и на исключение вероятности развития последствий.
Направления лечебных программ:
Консервативное
Предполагает прием препаратов, помогающих снижать артериальное давление и, одновременно, обладают мочегонным эффектом. Если добавляется психосоматика, обязательно проводится курс успокоительных.
Инфекционные процессы устраняются антибактериальными лекарственными средствами.
У пациентов с выраженной аллергической реакции проводится курс антигистаминных средств.
Точные названия и длительность терапии зависит от состояния ребенка, его возраста.Некоторые из заболеваний сопровождаются болями. Для устранения их назначают «Парацетамол» и другие обезболивающие средства.
Оперативное
Хирургическое вмешательство назначается только в тех случаях, когда признаки заболевания почек у детей не были своевременно выявлены и у пациента развилась недостаточность органа, тяжелые осложнения. Еще одна причина – образования онкологического типа. Если наблюдается клиническая картина, соответствующая отказу почек, проводится срочное оперативное вмешательство.
Проведение диализа
Диализ – общее название процедуры, которая проводится у пациентов с признаками почечных дисфункций с целью очистки крови от скопившихся токсинов, продуктов жизнедеятельности. Существует два варианта: гемодиализ и перитонеальный диализ.
Гемодиализ проводится с использованием специальной аппаратуры – «искусственной почки». Используемый раствор подбирается в индивидуальном порядке.
Зависимо от установленного по результатам анализа крови уровня электролитов корректируется содержание натрия и калия. Во время гемодиализа создаются условия, которые снижают вероятность образования тромбов.
Для этого в кровь пациента небольшими порциями вводится гепарин.
Народные рецепты
Использование лекарственных трав при лечении заболеваний почек допускается только после консультации с лечащим врачом. Чаще всего народные рецепты рекомендуются в качестве дополнительной терапии при наличии отеков. Травы, которые оказывают мочегонное действие, помогают очищать почки от накопившихся солей, что, в свою очередь, исключает вероятность формирования камней.
Диета
Рацион ребенка с нарушениями в работе почек определяется фазой болезни. К примеру, в первые два дня острой фазы назначают разгрузочную диету. Она предполагает употребление большого количества жидкости и продуктов, которые учащают позывы к мочеиспусканию.
Как только острые проявления сойдут на нет, начинают вводить нежирные сорта рыбы, мяса, птицу. А также сметану, яйца, творог. Обязательны жиры, овощи, насыщенные солями калия. Свежие фрукты помогают приобретать необходимый иммунитет. Крупы, богатые клетчаткой, исключают запоры, которые негативно отражаются на работе почек.
Профилактика почечных заболеваний у детей
Расстройство мочевыделительной системы чревато неприятными симптомами и грозными последствиями.
Снизить вероятность развития болезней почек у детей разного возраста помогают профилактические мероприятия:
- устранение факторов, приводящих к переохлаждению ребенка;
- выполнение рекомендаций врача при лечении инфекционных заболеваний;
- следование правилам рационального питания.
Чтобы уменьшить вероятность врожденных патологий, женщина, которая имеет в анамнезе болезни мочевыводящей системы, должна обследоваться, а также проводить курсовой прием необходимых препаратов.
Заключение
Заболевания почек у детей по своей симптоматике и течению несколько отличаются от подобных патологий у взрослых. При соблюдении правил профилактики, своевременном обращении к специалисту и строгом следовании рекомендаций возможно избежать тяжелых последствий.
Источник: https://UroMir.ru/nefrologija/oshhushhenie/bolezni-pochek-u-detej.html
Симптомы воспаления почек у ребенка

Воспаление почек — это достаточно распространенное заболевание у ребенка, которое может быть обусловлено отягощенной наследственностью, слабостью иммунной системы или обычным переохлаждением.
В силу физиологии девочки чаще подвержены воспалительному заболеванию, так как мочеиспускательный канал у них короче и шире, что является благоприятным условием для попадания болезнетворных бактерий.
Заболевание подразделяется на несколько видов:
- первичное и вторичное;
- одностороннее и двустороннее;
- острое или хроническое.
В медицинской практике обозначено несколько форм воспаления почек:
- пиелонефрит;
- гломерулонефрит;
- интерстициальный нефрит.
СОДЕРЖАНИЕ:
- Причины возникновения
- Клиническая картина
- Диагностика
- Лечение
Причины возникновения
Воспалительный процесс мочевыделительной системы (нефрит) может развиваться по разнообразным причинам. В группу риска попадают детишки в возрастной категории от 3-х до 7-ми лет.
Нефрит может выступать в качестве основного или сопутствующего заболевания. Очень часто он развивается на фоне переохлаждения или как сопутствующий недуг при ОРЗ, ангине, различных инфекциях.
Риск развития воспаления увеличивается, если малыш страдает хроническими заболеваниями (сахарным диабетом или тонзиллитом).
Основные причины развития нефрита:
- генетическая предрасположенность;
- слабость иммунной системы;
- наличие сопутствующих инфекционных процессов;
- аутоиммунные нарушения;
- переохлаждение;
- аллергия;
- осложнения после перенесенного ОРВИ, ангины и иных заболеваний верхних дыхательных путей;
- перенесенные заболевания кожного покрова;
- перенесенная скарлатина;
- наличие бактериальной инфекции, которая поражает почки через мочевые пути (кокковая инфекция, кишечная палочка и т. п.).
Чаще всего воспаление почек выступает последствием перенесенной инфекции, то есть своеобразной реакцией организма на активность патогенной микрофлоры. По причине данного процесса нарушается функциональность почек, изменяется характер и процесс оттока мочи. Основополагающими факторами к развитию нефрита можно назвать:
- наличие хронических заболеваний;
- снижение нормального кровоснабжения почек;
- физиологические аномалии строения органов мочевыделительной системы;
- несоблюдение правил личной гигиены (особенно у девочек);
- беспорядочное питание.
Клиническая картина
Нефритом могут страдать дети любого возраста. Нередко воспалительный процесс протекает бессимптомно, размытость клинической картины и разница в проявляющихся признаках затрудняет диагностику.
Общие симптомы нефрита:
- боли в области поясничного отдела;
- резкое повышение температуры до высоких значений;
- нарушение процесса мочеиспускания.
При развитии воспаления могут проявляться следующие признаки:
- тяжесть в боках и спине;
- изменение характера мочи (помутнение);
- отечность кожных покровов, которая больше проявляется после сна;
- слабость, апатия;
- интоксикация организма;
- бледность и синюшность кожных покровов и слизистых оболочек;
- нарушение сна;
- отсутствие аппетита.
Груднички также подвержены развитию воспалительного заболевания, так как в силу своего возраста они не могут указать на болезненное недомогание. Родителей должны насторожить следующие изменения поведения у грудного ребенка:
- плаксивость;
- отказ сходить в туалет, так как при мочеиспускании малыша мучают боли;
- кряхтение или покраснение во время мочеиспускания;
- частые срыгивания;
- значительное повышение температурных отметок;
- нарушение сна;
- появление в моче пены, сгустков или иных инородных примесей.
Отдельная симптоматика может указывать на наличие определенной формы воспалительного процесса. К примеру, при пиелонефрите детей мучают частые срыгивания, тошнота, нередко и рвота, острые и приступообразные боли. При гломерулонефрите появляется отечность, повышается уровень артериального давления, при лабораторных исследованиях мочи обнаруживается присутствие белка и крови.
Появление у ребенка хотя бы одного из вышеперечисленных признаков является веским поводом для экстренного обращения к доктору. Самолечение или неадекватное лечение воспалительного процесса может привести к проявлению серьезных осложнений.
Диагностика
Для подтверждения диагноза используется ряд диагностических методов:
- визуальный осмотр маленького пациента;
- сбор необходимого анамнеза (кровь, моча);
- измерение температурных режимов тела;
- измерение артериального давления;
- пальпация в области почек.
Для более точного установления диагноза проводится:
После получения результатов проведенного исследования доктор определяет методику терапии.
Лечение
В домашних условиях допускается лечение легких форм нефрита, во всех иных вариантах ребенка помещают в стационар. цель терапии — это устранение воспалительного процесса, нормализация функциональности почек, стимуляция регенеративных процессов, а также профилактика возможных осложнений.
Медикаментозная терапия
Лекарственные препараты назначаются доктором в каждом случае индивидуально. В основу терапии входит использование следующих медикаментов:
- Антибактериальные препараты (Аугментин, Цефтриаксон) — подавление активности бактерий и лечение инфекции, спровоцировавшей воспалительный процесс.
- Мочегонные средства (Фуросемид) — нормализация функциональности почек, вымывание инфекционных агентов. При повышенной отечности мочегонные препараты не рекомендованы.
- Противовоспалительные средства (Ибупрофен, Нурофен) — снятие общих симптомов заболевания — повышенная температура, острая головная боль, озноб и т. п.
- Антигистаминные препараты (Супрастин) — снятие или снижение аллергических проявлений при лечении основными медикаментами.
- Иммуностимулирующие препараты (Виферон) — усиление эффективности назначенной терапии.
Правильное питание
Одним из признаков воспалительного процесса является ухудшение аппетита, а также тошнота и рвота. Чтобы не усугублять болезненную ситуацию, привычный рацион ребенка должен быть изменен.
- Строго ограничить потребление соленых продуктов, жирных и копченых блюд.
- Ограничить потребление консервированных продуктов, пряностей, специй.
- Увеличить объем потребляемой жидкости (чистая вода). Если отсутствуют аллергические реакции, то в рацион можно ввести клюквенный сок. Ягода обладает рядом лечебных свойств — бактерицидные, противовоспалительные, иммуностимулирующие.
Профилактика
Длительность терапии длится более 2-х недель. После перенесенного заболевания необходимо продолжать следовать диете, а также обеспечить щадящий образ жизни ребенку:
- избегать переохлаждения;
- ограничить физическую и эмоциональную нагрузку.
Источник: https://beregipochki.ru/simptomy/vospalenie-pochek-u-rebenka.html
Болезни почек у детей: Опасный возраст, Заболевания, Симптомы, Диагностика

Все знают о том, что почки являются парным органом человека. Их называют фильтрами не просто так. Через почки проходит кровь, требующая очистки. И вот все эти отходы должны выйти вместе с мочой. Если у маленького пациента все в порядке с обменными процессами, то тогда без труда образуются одни из самых жизненно важных клеток — эритроциты.
Будущие болезни почек у детей признаки имеют еще в утробе. Именно тут органы закладываются, когда формируется плод. Сразу после рождения органы развиты еще неполноценно. Фильтрующая поверхность примерно в пять раз меньше, чем нужно. И только к 6 месяцам, она становится нормальной.
Пока малыш находится у мамы в животе, почки не работают. За вывод отработанных веществ отвечает плацента. И все же лоханка накапливает некоторую часть урины. Вот поэтому она может расширяться. Такое состояние почки сохраняется и после рождения. И уже в возрасте 1 год и 6 месяцев исчезает.
Перед тем, как затронуть конкретные заболевания почек, и их симптомы у детей, давайте разберемся, как в целом функционирует вся мочевыделения система.
Строение почки включает лоханку и чашечку. Моча образуется здесь. Затем по мочеточникам, она спускается в мочевой пузырь, который “подключен” к уретре — мочеиспускательному каналу. Именно из него и вытекает урина, когда сфинктеру дана команда расслабиться.
Пузырь наполняется постепенно. Позыв человек ощущает, когда орган заполнен примерно наполовину. При нарушении работы нервной системы, регулирующей процесс мочеиспускания, возникают и нарушения выхода мочи.
Опасный возраст
От рождения до 3 лет. Этот возраст самый тревожный, поскольку большая часть нарушений приходится на это время. За три года организм малыша полностью адаптируется к окружающей среде после жизни в утробе матери. Если есть какие-то врожденные аномалии, они обязательно проявятся.
От 5 до 7 лет. Время возрастных перемен, когда все системы организма наиболее уязвимы. Это имеет отношение и к мочеиспускательной системе.
От 14 до 18 лет. В период полового созревания, риск нарушения работы органов мочевыводящей системы довольно велик. И все потому, что меняется гормональный фон и ребенок начинает активно расти.
Не последнюю роль играет и наследственность. Если кто-то из родителей страдает пиелонефритом или имеет нарушения эндокринного характера, то и у детей они могут проявиться. Родители должны быть внимательны, имея болезни почек. Симптомы у детей сигнализируют о том что нужно срочно принимать меры.
Заболевания
Всего существует порядка 30 заболеваний, относящихся к мочеполовой системе. Ниже мы расскажем о наиболее распространенных.
Недержание мочи
Такой диагноз ставят тогда, когда ребенок не может контролировать процесс выхода мочи, и она вытекает самопроизвольно. Важно понимать, что дети ближе к двум годам учатся контролировать себя.
И примерно до 5 лет могут быть разные промахи. Они не требуют внимания, если происходят время от времени. Если же малыш регулярно не успевает дойти до уборной, тогда проблема есть. И это очень сложная ситуация.
Она изматывает и маму, и ребенка.
Невозможность удержать мочу
Невозможность удержать мочу. Данная проблема отличается от предыдущей. Разница в том, что при недержании мочи ребенок не ощущает позыв и моча просто выливается. Здесь же позыв есть, но вот дойти до уборной маленький пациент не в состоянии.
Болезни почек и их симптомы у детей могут быть различными, в зависимости от конкретной случая. Довольно часто дети просыпаются в мокрой постели. В дневное время нет никаких проблем — ребенок ходит в туалет, чувствуя позыв. Такая патология носит название энурез.
Если ее не лечить, то так может продолжаться довольно долго, даже в подростковом возрасте. И это очень сильно влияет на самооценку ребенка, поскольку никто бы не хотел иметь такую тайну, как недержание мочи по ночам.
Расширение лоханок
Расширенные лоханки считаются нормой до определенного возраста. Но бывает так, что эти изменения не исчезают самостоятельно. Причиной тому может стать:
- рефлюкс, когда моча из мочеточника возвращается в почку;
- сосудистые заболевания, при которых почечная ткань изменяется.
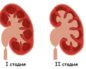
Даже если симптомы проблем с почками у детей отсутствуют, желательно провести ультразвуковое сканирование на первом месяце жизни. Если лоханки расширены, следует повторить УЗИ после года. И затем регулярно проходить обследование, чтобы наблюдать за динамикой. Контроль проводят каждые три месяца.
Рис. — Изменения в почке при расширении лоханок
Инфекции
Признаки болезни почек у детей 10 лет мало чем отличаются от взрослой симптоматики. Особенно, в случае инфекции. Ребенок уже может сообщить о своих ощущениях. Болезнь поражает каждого третьего пациента. Если сравнивать частоту респираторных болезней с инфекциями мочевыводящих путей, то последние не далеко ушли — они занимают второе место после ОРВИ.
Инфекции могут быть следующими:
- Пиелонефрит, когда воспаление затронуло почки.
- Цистит, если патологический процесс развернулся в мочевом пузыре.
- Уретрит, при котором страдает мочеиспускательный канал.
Бывает и так, что по анализам видны патогенные микроорганизмы, а самой симптоматики инфекции нет. Это происходит по причине того, что бактерии постоянно присутствуют на кожных покровах половых органов и промежности. Оттуда они могут проникнуть внутрь, а уже потом подняться до почек.
Учитывая строение уретры, именно девочки чаще всего сталкиваются с инфекцией мочеполовой системы.
Все дело в том, что у пациентов мужского пола уретра удлиненная и узкая, поэтому бактериям сложно проникнуть в нее. Вот почему гигиена девочек должна проводиться по всем правилам.
Подмывать ребенка следует от половых органов к анусу, а не наоборот. И тогда вероятность попадания бактерий кишечной группы сводится к минимуму.
Почечная недостаточность
Проблемы у детей с почками, выраженные почечной недостаточностью, довольно серьезные. В этом случае, парные органы либо частично выполняют свою функцию, либо вовсе не выполняют.
В последнем случае, говорят об острой форме болезни. И тогда нужна срочная медицинская помощь. Так бывает при серьезных отравлениях ядами или лекарствами в больших дозах. При такой патологии в организме нарушается баланс электролитов. В крови повышается уровень мочевой кислоты.
Хроническая форма болезни возникает, как ответ на сахарный диабет, врожденные пороки мочевыводящих путей, пиелонефрит.
Нефроптоз
Данная патология означает, что орган не занимает нормальное положение, а излишне подвижен и опущен. При подвижности высока вероятность того, что случится перекрут почки. Сосуды перегнутся и растянутся. Кровообращение нарушается. И снова заболевание чаще поражает девочек, в силу анатомических особенностей.
Соли в моче
При нарушении обмена веществ в организме, результаты анализа мочи могут демонстрировать наличие осадка в виде солей. Зачастую речь идет об уратах, оксалатах и фосфатах. Так происходит еще и по причине неправильного питания.
- Оксалаты появляются при избытке витамина С и щавелевой кислоты.
- Ураты выпадают в осадок при злоупотреблении продуктами, содержащими пурины.
- Продукты, богатые фосфором, провоцируют выпадение в осадок фосфатов.
Данное явление носит временный характер. Если откорректировать питание, то состав мочи приходит в норму за короткое время. Если же родители не станут менять питание ребенка, тогда велика вероятность образования конкрементов в мочевыделительной системе.
Симптомы
Есть ряд признаков, которые родители не могут пропустить. Ниже мы перечислим основные симптомы проблем с почками у детей:
- неприятные ощущения в поясничном отделе, разной интенсивности — от тянущей до острой;
- изменения внешнего вида мочи;
- рост температуры без признаков респираторной инфекции;
- отечность лица в утреннее время;
- заметная припухлость под глазами;
- слабость и быстрая утомляемость;
- сухость во рту и постоянная жажда.
Бывает и так, что патология не выдает себя симптомами.
Для малышей, которые еще не могут объяснить свои ощущения, есть свои признаки. Помимо изменения мочи, станет заметны следующие изменения:
Дети чуть более старшего возраста могут показывать на живот, часто мочиться или же наоборот — очень редко. Также малыш может отказаться ходить в туалет. Если ранее у ребенка выделялась нормальная порция мочи, то во время болезни, она значительно уменьшается.
Как мы уже говорили, любое недомогание может привести к серьезной проблеме — почечной недостаточности.
Воспаление почек (нефрит) у детей: симптомы, признаки заболевания у грудничка, лечение

Воспаление почек у детей классифицируется по целому ряду признаков. Так, в случае наличия воспаления в одном органе, речь идет об одностороннем заболевании. Если патология обнаружена в обеих почках, то диагностируется двусторонний нефрит.
По глубине поражения тканей органа существуют следующие виды болезни:
- Гломерулонефрит. При этом состоянии воспаляются самые маленькие структурные образования почечной ткани, в которых происходит формирование первичной мочи – клубочки, представляющие собой скопления густо разветвленной капиллярной сети, заключенной в капсулы. Через такие клубочки в сутки проходит до 180 литров жидкости, подвергающейся фильтрации. При развитии воспаления, процесс очищения крови нарушается, и организм начинает страдать от избытка жидкости, а также продуктов метаболизма и других токсинов. Подробнее про гломерулонефрит→
- Интерстициальный нефрит поражает нефроны и прилегающую соединительную ткань. Патология развивается на фоне отсутствия патогенной микрофлоры с сохранением микро- и макроструктуры тканей. Также это состояние еще называют тубулоинтерстициальный нефрит.
- Пиелонефрит. Заболевание, вызываемое патогенной микрофлорой. В процессе развития болезни происходят органические изменения и нарушения функции практически всех структур почек – канальцев, чашечек, лоханок и самой паренхимы органа. Подробнее про пиелонефрит→
- Шунтовый нефрит. Характеризуется аутоиммунным процессом, сопровождающимся осложнением комплексов антиген-антитело, скапливающихся в почечных клубочках.
Также нефрит классифицируется по причинным факторам. При развитии болезни на фоне полного благополучия, воспаление почек является первичным. Если патология появилась как осложнение заболеваний других органов и систем, нефрит называется вторичным.
По характеру течения болезни различают острое и хроническое воспаление почек у детей.
Причины
Причины развития нефрита у детей не установлены не до конца. На сегодняшний день происхождение патологии может быть в силу действия следующих факторов:
- нередко причиной этого заболевания является генетическая предрасположенность. Наследственный нефрит у детей в трети случаев наблюдается при наличии патологии почек у одного из родителей. Если заболевание мочеобразующей системы имеется у обоих родителей, то этот показатель увеличивается до 70%;
- воспаление почек у грудничка может вызываться тяжелым течением беременности у матери. Это могут быть гестозы, нефропатии, обострения сердечно-сосудистых заболеваний и другие патологии. Также увеличивают риск выявления нефрита у грудного ребенка после осложненных родов, сопровождающихся удушьем малыша;
- в большинстве случаев причиной бактериального нефрита является стафилококк.
Развитие вторичной патологии провоцирует наличие у ребенка тяжелых хронических заболеваний.
Чаще всего нефрит развивается как осложнение таких болезней, как сахарный диабет, туберкулез, онкологические процессы во внутренних органах, острые инфекции вирусной или бактериальной этиологии.
Также привести к воспалению почек могут патологии крови и кровеносных сосудов, системная красная волчанка и другие аутоиммунные заболевания.
Нефрит развивается и вследствие общего переохлаждения организма, травматического поражения почек. Иногда болезнь начинается на фоне проведения плановой вакцинации.
про пиелонефрит у детей
Список источников:
- Лойманн Э., Цыгин А.Н., Саркисян А.А. Детская нефрология. Практическое руководство. 2010 г.
- Э.Н. Кучук, Ф.И. Висмонт Патологическая физиология почек. Учебно-методическое пособие. Минск: 2011 г.
- Цаликова Ф. Д. Диагноз и прогноз наследственного нефрита у детей. М.: 1997 г.
Источник: https://nefrologiya.pro/pochki/vospalenie/nefrit-u-detej/