Простуда после операции на почке
Содержание
Удаление почки и последующая реабилитация
В последнее время благодаря внедрению новейших методов компьютерной и ультразвуковой диагностики удаление почки уже не проводится так часто, как раньше, однако все же значительная часть пациентов нуждается в данной операции.
Операция по удалению почки
Чаще всего она показана в тех случаях, когда почка не подлежит восстановлению либо большая ее часть не функционирует, а также возможно развитие угрожающих для жизни человека осложнений. Перечислим показания для тотальной операции на почках:
- операция по удалению почки производится при раке паренхимы этого органа, а также при злокачественных опухолях чашечно-лоханочного сегмента;
- огнестрельные и ножевые ранения, а также закрытые травмы, сопровождающиеся размозжением или полным разрушением почки;
- запущенная форма мочекаменной болезни, приведшая к развитию гидронефроза или гнойно-некротических осложнений в виде абсцесса или пионефроза.
Удаление почки имеет и ряд противопоказаний, при которых проведение операции чревато появлением грозных, несовместимых с жизнью, осложнений. Прежде всего, это терминальные стадии различных заболеваний сердечно-сосудистой системы, а также выраженная легочно-сердечная недостаточность.
Операцию на почке не производят и при раке четвертой стадии, т. к. отдаленные метастазы опухоли все равно приведут к смерти больного, а вмешательство может только ускорить данный процесс. В отдельных случаях при раке почек показана паллиативная операция, сходная по технике с обычной резекцией почки, – все зависит от его стадии и состава органов, пораженных метастазами опухоли.
- Резекция почки
- Подготовка к операции. Методика
- Реабилитация больных
Резекция почки
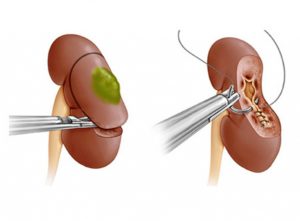
Сейчас на смену нефрэктомии приходит резекция почки. Это более щадящая операция, при которой удаляется не весь орган, а лишь определенная пораженная его часть. Это позволяет сохранить какую-то часть почки, способную выполнять дезинтоксикационную и выделительную функции, что улучшает качество жизни пациента и не приводит к его инвалидности.
Резекция почки также имеет ряд показаний, и он гораздо шире, чем при нефрэктомии:
Органосохраняющая операция
- туберкулезное поражение органа;
- глистная инвазия (чаще всего эхинококкоз);
- наличие у человека единственной почки;
- мелкие огнестрельные и ножевые ранения;
- поражение при раке почки с двух сторон. В этом случае избирательно иссекаются пораженные участки, однако никто не дает стопроцентной гарантии полного выздоровления;
- другие злокачественные и доброкачественные опухоли почки диаметром не больше 4,5 см;
- сегментарный гидронефроз и другие гнойно-воспалительные заболевания, при которых большая часть органа нормально функционирует и не затронута патологическим процессом.
Сегодня различают два вида таких операций: открытую и лапароскопическую резекцию почки. В первом случае она осуществляется таким же доступом и разрезом, как и при операции по удалению органа, а во втором, применяется специальная лапароскопическая техника.
Несмотря на то, что резекция почки – более щадящее оперативное вмешательство, чем ее удаление, однако даже после нее возможно развитие осложнений, характерных для любых операций. Прежде всего, это инфаркт миокарда и острое нарушение мозгового кровообращения.
Так как чаще всего терминальные стадии мочекаменной болезни появляются преимущественно у пожилых людей, при раке определенной стадии и всевозможных опухолях, то на момент оперативного вмешательства они имеют массу сопутствующих патологий, особенно со стороны сердечно-сосудистой системы.Оперирующему хирургу требуется большой опыт в последующей реабилитации, т. к. необходимо предусмотреть развитие осложнений и вовремя их предупредить.
Антикоагуляционная терапия
Еще одно грозное состояние, которое может осложнить резекцию почки, является тромбоэмболия легочной артерии. Адекватная антикоагуляционная терапия в послеоперационном периоде способна предотвратить возникновение состояний, угрожающих жизни, и результат операции будет успешным.
Подготовка к операции. Методика
Подготовка к операции по удалению почки ничем существенным не отличается от подготовки к остальным оперативным вмешательствам. Если позволяет время, больного осматривают профильные специалисты, и он сдает необходимые лабораторные анализы:
- общий анализ крови и мочи;
- биохимический анализ крови;
- кровь на сахар.
Нефрэктомия делается под общей анестезией. Пациента кладут на здоровый бок, под который подкладывают валик. Данное положение достигается и путем регулировки специального хирургического стола.
После антисептической обработки врач делает в области поясницы косой разрез, примерно 10–12 см.
Затем он послойно, с постоянной коагуляцией мелких сосудов рассекает подкожную клетчатку, мышцы и фасции, доходя до жировой капсулы почки.
Операция по удалению почки
Сам орган тупо выделяется из капсулы пальцем. Иногда такую операцию на почке сделать довольно трудно из-за возможного спаечного и рубцового процесса – следствие опухоли и хронического воспаления.
После выведения органа в рану хирург находит т. н. почечную ножку, которая состоит из сосудов и нервов. Ее перевязывают и аккуратно отсекают. Далее врач должен внимательно осмотреть пустующее ложе на момент мелких кровоточащих сосудов.
Если причиной удаления была злокачественная опухоль, хирург должен убедиться, что на внутренней стороне жировой капсулы нет отсевов. Удалив почку, врач ставит в ложе пластиковый дренаж, и так же послойно ушивает рану.
Лапароскопическое удаление почки, как и лапароскопическая резекция почки, не требует такого обширного доступа к органу, поэтому при них пациенту нужна не такая «суровая» анестезия, и частота послеоперационных осложнений сведена к минимуму. Например, часто возникающий при открытых операциях парез кишечника почти никогда не появляется при лапароскопии.
Реабилитация больных
Реабилитация после нефрэктомии у больных может занимать до полутора лет. Вначале, сразу же после операции, пациент должен прямо лежать на спине, и только к концу первого дня начинать немного поворачиваться из стороны в сторону. Затем, на 4-е сутки разрешается садиться в постели.
За это время под присмотром медперсонала нужно проводить активную дыхательную гимнастику, повороты на бок и сгибание конечностей. Часто у больных с опухолью почки организм истощен, и им трудно воспроизвести даже вышеописанные упражнения. В этом случае на плечи медперсонала ложится вся последующая реабилитация.
В дальнейшем человеку рекомендуются обязательные пешие прогулки на свежем воздухе, закаливание в виде обтирания мокрым полотенцем и купания в прохладной воде.
Необходимо неукоснительное соблюдение диеты, включающей в себя кисломолочные продукты, овощи, фрукты и нежирные сорта мяса.
Все приготовляемые блюда готовятся исключительно на пару или долго тушатся, потому что жареная, копченая и консервированная пища строго запрещена.
Реабилитация после нефрэктомии включает в себя и заботу об оставшейся почке. Больной должен избегать появления инфекционных заболеваний мочевыделительной системы, не переохлаждаться, соблюдать водный режим и посещать лечащего врача для мониторинга своего состояния.Источник: https://upraznenia.ru/udalenie-pochki-i-reabilitatsiya.html
Простуда после операции на почке
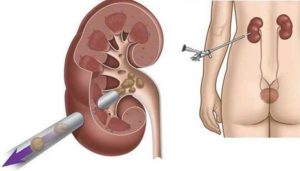
Резекция почки представляет собой операцию по частичному удалению органа. Она может быть проведена открытым способом или лапароскопически.
Показания к операции
Резекция почки может быть рекомендована в следующих случаях:
- Частичное поражение органа в результате туберкулеза, травмы и пр.
- Небольшая опухоль.
- Заболевание, требующее оперативного вмешательства, единственной почки.
- Нефролитиаз – мочекаменная болезнь, когда иное, более щадящее лечение невозможно.
- Киста почки.
- Эхинококкоз.
- Инфаркт почки.
Подготовка к операции
Больные проходят полное обследование, сдают кровь и мочу на анализы для выявления всех значимых клинических параметров. Производится оценка общего состояния пациента. Важно! Необходимо сдавать среднюю порцию мочи, она наиболее информативна. Пациенты с нарушением функции почек должны быть госпитализированы для детальной диагностики.
Больные отправляются на операцию с пустым желудком и без обострений хронических недугов. Особенно важно отсутствие воспаления легких или инфекции верхних дыхательных путей. Бронхит или пневмония являются причинами для отмены операции.
Пораженная почка может быть исследована одним из следующих методов:
- УЗИ;
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография);
- Экскреторная урография – исследование, связанное с введением в почки контрастного вещества и рентгеном;
- Нефросцинтография – радиоизотопное исследование, больному в вену вводится препарат, который поглощается корковым веществом почек, после чего делают ряд снимков;
Непосредственно перед хирургическим вмешательством у пациента должно быть нормализовано артериальное давление. Гипертензия часто возникает в результате стресса у больного, поэтому на ночь накануне можно предложить ему успокаивающие препараты.
Лапароскопическая резекция почки
Метод находится на стадии разработки и активно исследуется. Ведется поиск наиболее совершенных и безопасных технологий проведения лапароскопической резекции почки.
Операция проводится под общим наркозом с интубацией трахеи. Показан прием антибиотиков широкого спектра действия перед ее началом. Больному промывают кишечник. В мочеточник вводят катетер, соединенный с баллоном, для расширения почечной лоханки.
Больной в начале операции находится в положении на боку. Ноги расположены на бобовидном валике. По ходу вмешательства он может быть переведен в другое положение.
Особенности операции у детей с удвоением мочевых путей
После всех необходимых приготовлений хирург совершает прокол и создает нагнетение газа в брюшную полость. Это необходимо для создания достаточного пространства для его действий.
Потом врач производит остальные необходимые проколы, выделяет мочеточник, пережимает его скобками и пересекает.
После этого он выделяет пораженный сегмент почки и таким же образом перерезает сосуды, снабжающие его кровью.
После этого отсекается деформированная ткань. Сосуды запиваются при помощи электрокаутера или аргонового коагулятора. Накладываются швы.
Резекция почки у взрослых
Хирург также как и в предыдущем случае делает прокол, вводит газ в брюшную полость, после чего совершает остальные проколы. В них вводятся инструменты, и происходит выделение пораженного сегмента почки. Его врач захватывает турникетом Руммеля (кусок плотной ленты, концы которой находятся в трубке отсоса). Отсечение производится электроножом, параллельно врач коагулирует сосуды.
На культю хирург натягивает жировую капсулу и скрепляет ее края скобками. Производится дренаж раны (трубка снимается через несколько дней). После этого сшиваются фасции и ткани послойно.
Открытый доступ
Такая операция является более травматичной, чем лапароскопическая, восстановительный период после нее дольше и протекает тяжелее.
К ней прибегают, когда необходим непосредственный визуальный контроль хирурга (при ожирении, аномальном расположении внутренних органов и ряде других патологий).
Иногда (до 1% случаев) врач переходит от лапароскопической операции к открытой. Чаще всего это связано с внутренним кровотечением, которое не удается остановить.
Экстракорпоральная резекция
Осуществляется под общим наркозом, проводится редко из-за высокого риска осложнений. Однако метод позволяет провести полное удаление опухоли почки и избежать обширной кровопотери.
В ходе операции почка извлекается из тела и помещается в раствор электролита. Промывается почечная артерия до тех пор, пока жидкость не будет выходить прозрачной. Хирург производит резекцию поврежденной части. После этого в сосуды вводится перфузионный (кровозамещающий) раствор. После этого на почку накладываются швы, и она возвращается обратно в тело больного.
Резекция полюса почки
Она также проводится под общим наркозом. На передней стенке брюшной полости врач совершает разрез длиной до 15 см.
Примечание. В частных случаях рака почки возможны другие варианты доступа. Иногда достаточно косого поясничного разреза. Для удаления новообразования, расположенного в верхней части почки, размером с кулак может потребоваться резекция нижнего ребра.
После этого хирург выделяет почку и пережимает сосудистую ножку не более чем на 15 минут. С запасом в 1.5 – 2 см от линии предполагаемого разреза отслаивают наружные ткани почки – фиброзную капсулу. Это необходимо для того, чтобы прикрыть культю и сформировать новую целую оболочку. Важно! Иногда при определенном расположении опухоли требуется удаление жировой капсулы.
После этого хирург совершает собственно резекцию. Удаление должно происходит строго в пределах здоровых тканей для того, чтобы эвакуировать 100% пораженной почечной паренхимы. Параллельно врач проводит гемостаз – остановку кровотечения. Поврежденные чашечки (системы для сбора мочи) ушиваются.
После этого врач иссекает мышцу и укладывает ее в рану. Края капсул и лоскуты почки сшиваются редким кергутовым (рассасывающимся) швом. В ране оставляется на несколько дней дренажная трубка. Ткани послойно зашивают.
Осложнения
Некоторые осложнения могут возникнуть во время операции:
- Кровотечение и обильная кровопотеря. Может потребоваться изменение хода хирургического вмешательства или удаление всего органа. Иногда удается ограничиться переливанием донорской крови.
- Повреждение соседних органов. Встречается редко. Риск таких повреждений выше при лапароскопической операции, поскольку при таком доступе хуже обзор.
- Инфекция. Для профилактики пациент до и после операции принимает антибиотики.
Нежелательные последствия после резекции почки могут быть условно разделены на ранние (обычно проявляющиеся в первый месяц после операции) и поздние. К ранним осложнениям относятся:
- Гнойно-воспалительный процесс. Он развивается, как правило, в результате госпитальной инфекции.
- Наружные мочевые свищи. Они возникают в результате недостаточной квалификации хирурга и неправильно выполненной герметизации почечной лоханки. В результате моча попадает в рану. Ограничение питьевого режима (не более полутора литров жидкости в сутки) и консервативная терапия обычно приводят к самостоятельному затягиванию свищей.
- Паранефральная гематома. Ее обнаружение чаще всего происходит во время УЗИ. Она рассасывается самостоятельно при условии усиленной консервативной терапии.
- Грыжа. Она может возникнуть в месте нахождения троакара (трубки-порта, помещаемой в прокол, через которую вводят все инструменты для операции).
- Локальная нечувствительность. Развивается в результате повреждения кожного нерва.
- Канальцевый некроз почек. В этом случае необходимо в первую очередь поддержание водного и солевого баланса.
- Пневмония. Это осложнение является следствием общего наркоза с интубацией трахеи. Для его профилактики рекомендуется выполнение дыхательных упражнений после окончания действия анестезии.
- Тромбоз вен. При предрасположенности к данному заболеванию рекомендуется использовать во время операции компрессионный трикотаж и практиковать раннюю двигательную активность после нее.
К поздним осложнениям можно причислить:
- Рецидив основного заболевания (если речь идет о резекции опухоли почки). Он возникает довольно редко (в 1.07% случаев в первые три года по данным Иванова А.П., Тюзикова И.А., Чернышева И.В, 2011 год). Лечение сводится к удалению органа – нефрэктомии.
- Нефросклероз – замещение функциональных клеток почек соединительной тканью. Заболевание приводит к полному прекращению работы органа.
Стоимость операции, проведение резекции почки бесплатно
Операции, связанные с удалением части почки, могут бытьпроведены бесплатно по полису ОМС. Однако в этом случае приходится прибегать только к тому виду хирургического вмешательства, которое позволяет техническое оснащение больницы.
Стоимость операции в частной клинике зависит от выбранного метода и составляет 100 000 – 200 000 рублей. Хирургическое вмешательство, проведенное открытым способом, стоит дешевле, чем лапароскопия, но, к сожалению, редко осуществляется в негосударственных медицинских учреждениях.
Отзывы пациентов
Резекция почки — сложная операция и, как отмечают и врачи, и пациенты, восстановительный период не всегда протекает легко и гладко. Нередко больному может потребоваться повторная операция, постоянные консультации специалистов.
Гораздо уверенней себя в этой ситуации чувствуют больные и их родственники, у которых есть постоянная связь с хирургом и онкологом (если операция проводилась по поводу опухоли почки), и врачи готовы отвечать на их вопросы.
Обычно это возможно при получении платных услуг в частной клинике.
Самочувствие больных после операции во многом зависит от их возраста и общего состояния. В своих отзывах прошедшие через резекцию почки пациенты и их родственники описывают возвращение к рабочей деятельности, период восстановления, поездки на море.
Удаление части почки – операция с хорошим прогнозом. Врачи напоминают о важности соблюдения всех предписаний и прохождения периодических осмотров. Чуткое отношения пациента к своему здоровью во многом определяет его состояние после операции.
: резекция почки — удаление опухоли
Источник: http://operaciya.info/urologia/rezekciya-pochki/
Операция по подшиванию почки
· Вам понадобится на чтение: 5 мин
При сильном опущении почки применяется хирургическое вмешательство для восстановления местоположения органа. Такая операция называется нефропексия почки. Почку подшивают, фиксируя ее местоположение.
Этот метод применяется, когда опущение почки достигло 2 или 3 стадии. Консервативное лечение в таком случае бесполезно.
При отсутствии лечения существует риск, что орган перекрутится вокруг своей оси и это вызовет воспалительные процессы или камнеобразование.
Показания и противопоказания
Нефроптоз (опущение почки) возникает в случаях, когда человек резко теряет вес или происходит травма поясницы. Также причиной может стать инфекционное воспаление и чрезмерная физическая нагрузка на спину. Иногда возникает симптом блуждающей почки.
Женщины чаще страдают этой патологией, чем мужчины, так как у них более слабая мышечная ткань брюшины и соединительные волокна. Проведение операции по поднятию органа необходимо в 5% возникших случаев опущения или при блуждающей почке. Остальные восстанавливают консервативным лечением.
Врачи рекомендуют подшивание почки в таких ситуациях:
- пациента беспокоят сильные болевые ощущения, что мешают нормальному образу жизни;
- почечные патологии, как пиелонефрит или гидронефроз, которые нельзя вылечить без хирургического вмешательства;
- кровотечение из почечных вен;
- образование камней в почках;
- опущение почки в брюшную полость.
Но следует помнить, когда произошло опущение почки — операция имеет свои ограничения и противопоказания. С большой осторожностью подшивают почку пациентам в преклонном возрасте, чаще эта операция не проводится вовсе. Существует риск не перенести такую операцию.
В случае смещения органов, что расположены в брюшине, нефропексию проводить категорически запрещено. В ‘том числе противопоказанием для операции нефропексии является наличие патологий и болезней, что повышают возможность возникновения осложнений во время или после проведения операции.
Подготовка к операции по поднятию почки
Перед операцией необходимо провести анализы мочи и крови.
Для облегчения реабилитационного периода и успешного проведения нефропексии необходимо пройти нужную дооперационную подготовку. Анализы крови и мочи приводятся в норму перед операцией по поднятию почки.
Прием иммуностимуляторов, антибиотиков и витаминов поможет укрепить организм и облегчить его дальнейшее восстановление.
Физические упражнения для укрепления мышц живота помогают скорому заживлению внутренних швов.
Источник: https://03-med.info/kidney-pochki/operaciya-po-podshivaniyu-pochki.html
Источник: https://orvi.yarfotograf.ru/prostuda-posle-operacii-na-pochke/
Как проявляется простуда почек, основные симптомы и эффективное лечение застуженных органов

В быту «застуженными почками» называют воспалительные заболевания этих органов. Болезни вызываются разными причинами, но имеют ряд схожих симптомов. При их обнаружении важно своевременно начать лечение, чтобы предотвратить появление осложнений и переход заболевания в хроническую стадию.
Причины простуды органа
Одной из главных причин развития болезни является переохлаждение, из-за чего защитные силы организма ослабевают. Инфекционные агенты, которые уже есть в почках или попадают к ним с кровотоком, начинают активно размножаться – начинается воспалительный процесс. Такое состояние называется нефритом. В зависимости от локализации очага воспаления врач ставит один из диагнозов:
- Пиелонефрит;
- Тубулопатия;
- Гломерулонефрит и другие.
Нередко почечные патологии являются следствием простуды, ангины, ОРВИ, которые также возникают из-за переохлаждения. Это происходит на фоне снижения общей сопротивляемости организма инфекции.
Причинами воспалительного процесса также могут быть вирусы, которые проникают в кровь: стафилококки, протея, кишечная палочка.
Симптомы застуженных почек
Когда человек застудил почки, то появляется боль, частое мочеиспускание, тянущие ощущения в пояснице. Как правило, первые признаки заболевания проявляются в первые двое суток. Спустя несколько дней возникают и другие симптомы, а именно:
- моча меняет цвет, появляется неприятный запах, в ней могут визуализироваться кровяные частицы или осадок в виде хлопьев;
- руки и ноги отекают (чаще всего к вечеру);
- усиливается жажда;
- на теле или лице появляется сыпь.
При обнаружении этих признаков нужно обязательно обратиться к врачу, иначе болезненные проявления будут только усиливаться: нередко температура тела поднимается до 38-38,5 °С, начинается озноб.
Воспаление затрагивает одну или обе почки. При остром пиелонефрите поражаются ткани органа.
В этом случае температура резко подскакивает до 39-40 °С, и наблюдается озноб, усиленное потоотделение, головная боль, «прострелы» в спине, не исключены тошнота и рвота.
Острый пиелонефрит нередко появляется как следствие гнойных процессов, возникающих при ангине, эндокардите или некоторых гинекологических патологиях. При отсутствии должного лечения болезнь перетекает в хроническую стадию.Гломерулонефрит – воспаление, поражающее сосуды клубочков. Эта болезнь часто возникает как следствие скарлатины, тонзиллита, гнойного бронхита или пневмонии. Причиной тому может быть и переохлаждение. Симптомы простуды почек в этом случае проявляются в виде болей в груди, одышке, наличии белка в моче и крови, при этом кожа приобретает бледный оттенок, а давление повышается.
Лечебные мероприятия
В зависимости от вида и стадии заболевания лечащий врач назначит ту или иную программу лечения, однако в целом можно выделить ряд общих терапевтических процедур. Сюда входит как медикаментозное лечение, так и способы народной медицины, наряду с применением оздоровительных ванн, которые необходимо делать регулярно.
Лечение методами традиционной медицины
Чтобы поставить правильный диагноз, врач проводит обследование пациента. Как правило, он назначает следующие анализы и процедуры:
- Анализы мочи: общий, суточный, по Нечипоренко;
- УЗИ;
- КТ.
Для получения более подробной информации о состоянии пациента иногда проводится цистоскопия. Этот метод предполагает исследование состояния внутренней поверхности мочевого пузыря при помощи специального катетера с оптикой.
На основании полученных данных доктор делает заключение и принимает решение о том, как лечить пациента. Такая программа включает в себя прием медикаментов (антибиотиков) и трав, обладающих мочегонным действием.
Дополнительно назначаются препараты, которые способствуют укреплению иммунитета – различные биостимуляторы, витамины и БАДы. Если пациент простудил почки и испытывает боли при мочеиспускании, то ему прописываются спазмолитики.
В настоящее время лечить простуду почек предпочитают растительными препаратами. При легких формах заболевания они оказываются не менее действенными и эффективными, чем другие средства против воспалений.
В отличие от таковых, медикаменты, содержащие растительные компоненты, более безопасны для человеческого организма, что особенно важно в отношении детей, беременных женщин и молодых мам.
Часто доктора назначают такие препараты, как:
- «Почечный чай»;
- «Уролесан»;
- «Канефрон»;
- «Фитолизин».
Компоненты, входящие в состав этих лекарств, оказывают противовоспалительное, обезболивающее и мочегонное действие, а также способствуют выведению камней и песка.
Оздоровительные процедуры в домашних условиях
Простуда почек, в особенности с отсутствием тяжелых осложнений, весьма эффективно лечится и в домашних условиях. Помимо медикаментозного лечения можно проводить ряд профилактических мер по предотвращению дальнейшего развития воспалительного процесса. Так, некоторые специалисты рекомендуют использовать методы теплового воздействия на больные почки при отсутствии высокой температуры.
Среди таковых можно выделить следующие процедуры:
- Принятие теплой ванны в сидячем положении. В воду рекомендуется добавить некоторое количество отвара на основе шалфея, ромашки или других целебных трав, входящих в состав почечного сбора.
- Согревающие ванночки для ног. Для этого можно использовать обычный таз с горячей водой и добавить в него ароматические масла, соли для ванн или горчицу. Хорошенько пропарьте ноги в таком составе, после чего наденьте шерстяные носки.
- Использование грелки. Ее можно использовать на ночь, разместив под поясницу. Если вы используете резиновую грелку, и она не будет доставлять вам дискомфорт во время сна, ее можно оставить, постепенно вода в ней остынет сама. Если же у вас имеется электрическая грелка, ее необходимо будет убрать примерно через час, максимум – два. Не стоит при этом перебарщивать с температурным режимом. Ваша задача – получить нужный терапевтический эффект, а не обжечься.
Следует помнить, что время проведения банных процедур не должно превышать 15-20 минут. Это позволит прогреть больной орган и в то же время не получить нежелательных последствий от перегрева. Делать их необходимо не менее 2-х недель, чтобы восстановить организм после того, как имела место простуда почек.
Кроме того, какое-то время следует придерживаться соблюдения теплового режима, дабы не свести эффект от проведенных профилактических мероприятий на «нет».
Так, можно хорошенько закутаться в теплое одеяло, а на ночь дополнительно надеть пижаму. На время лечения также настоятельно рекомендуется отменить походы на улицу, по крайней мере на длительный промежуток времени.Желательно также держаться подальше от сквозняков и любых других возможных переохлаждений.
Методы народной медицины, если почки продуло
Лечение народными средствами не избавит от заболевания полностью, однако эти способы могут облегчить состояние пациента, если он простудил почки. Лучше, когда они будут сочетаться с лечением, назначенным врачом.
В народной медицине широко применяются разные травы, листья и корни. Их заваривают как чай, иногда смешивая друг с другом разные виды растений. Сборы можно приобрести в аптеке или приготовить самостоятельно. При воспалении почек часто используются:
- Толокнянка;
- Медвежьи ушки;
- Зверобой;
- Рыльца кукурузы;
- Ромашка;
- Хвощ;
- Шиповник.
Травы ослабевают процесс воспаления и способствуют нормализации функций почечной системы.
Для лечения можно использовать корень лопуха. Его высушивают, перемалывают в ступке до порошкообразного состояния, заливают горячей кипяченой водой (0,2 л), настаивают 12 часов и процеживают. Настой необходимо выпить за один день, при этом важно соблюдать водный режим, установленный доктором для профилактики отечности.
Если продуло почки, можно пить гранатовый сок. Он содержит много полезных веществ, которые благотворно влияют на работу мочевыделительной системы. Для лечения необходимо употреблять свежевыжатый сок, выпивая 200 мл утром и 50 мл вечером после еды на протяжении двух месяцев. Положительный эффект оказывают и соки, выжатые из тыквы, редьки, хрена, спаржи и редиса.
Кроме употребления настоев трав и соков, можно принимать ванны с шалфеем, полевым хвощем, березовыми листьями. Не менее полезны и ванночки для ног, в которые добавляют морскую соль или хвойные веточки, предварительно распаренные в кипятке.
Профилактика простудных явлений
Чтобы избежать застужения почек, необходимо соблюдать несколько несложных правил:
- Одеваться по погоде. Переохлаждение неизбежно приводит к ослаблению иммунитета и возникновению воспалительных процессов.
- Не гулять слишком долго на морозе или под дождем.
- Регулярно проводить закаливающие процедуры. Правильное закаливание способствует тому, что организм начинает более стойко реагировать на переохлаждение, и человек меньше подвергается простудным заболеваниям.
- Избегать пребывания на сквозняке;
- Не сидеть на мокрых и холодных поверхностях.
- Вовремя лечить простуду, если переохлаждение все же имело место.
Доктора рекомендуют пить достаточное количество жидкости, а именно чистой воды или травяного чая. Это позволит сохранить водно-солевой баланс в организме. Регулярное посещение врача для обследования мочеполовой системы также способствует выявлению возможного воспаления на ранней стадии его появления.
Простуда почек – излечимый недуг, достаточно вовремя принять соответствующие меры. Если вас все же продуло, нельзя затягивать с походом ко врачу. Вовремя поставленный диагноз и назначенное лечение – залог быстрого выздоровления и отсутствия осложнений.
Источник: https://MoiPochki.ru/drugie-bolezni/esli-zastudil-pochki.html
Можно ли делать операцию при ОРЗ?
Олег Мальцев
Краткое содержание статьи:
Не так много людей интересуются, можно ли делать операцию при простуде, думая, что лёгкое недомогание скоро пройдёт и не стоит из-за этого переносить хирургическое вмешательство. Однако, заболевание является серьёзным противопоказанием к проведению большинства медицинских манипуляций.
Противопоказания к хирургическому вмешательству
Прежде, чем проводить оперативное вмешательство, врач обязательно осматривает пациента. Отказом для процедуры может стать:
- простуда;
- ОРВИ;
- бронхит;
- ангина.
Это связано с тем, что организм ослаблен и подвержен воздействию вируса. Эти факторы увеличивают риск более длительного послеоперационного периода восстановления. Некоторые анестезиологи считают, что болезнь может стать помехой при использовании наркоза. Поэтому, каждый случай рассматривается индивидуально. Единого мнения среди врачей нет.
Если перед операцией Вы заболели, почувствовали недомогание и возник насморк, то обязательно нужно сообщить об этом врачу и пройти всестороннее обследование, чтобы оценить риски проведения мероприятия.
Анестезия и осложнения
Большая часть хирургических манипуляций проходит с использованием анестезии. Некоторые заболевания могут повлиять на воздействие наркоза на организм. Не рекомендовано применять анестезию при наличии болезней:
Основная причина в том, что дыхательный ритм у пациента сбивается, это представляет угрозу для жизни, зарегистрированы случаи остановки сердца. Кроме этого, организм ослаблен и уязвим, может неправильно отреагировать на медицинские препараты.
Поэтому наиболее благоприятное время для операции – это через полтора месяца после перенесённого заболевания.
Любое хирургическое вмешательство – сильная нагрузка для организма. В состоянии, когда пациент болеет иммунитет не справляется с защитной функцией, если же в это время происходит дополнительный стресс, то возникает большой риск развития осложнений и инфекций, которые только усугубят состояние человека.Перенесённые заболевания гортани, носа даже после устранения могут стать причиной воспалений. Поэтому требуется более длительный период реабилитации и регулярный контроль доктора. Лучше подождать полтора-два месяца и только потом провести процедуру.
Возможные осложнения, если оперативное вмешательство проведено при простуде:
- Остановка дыхания, кома.
- Тяжёлый реабилитационный период.
- Проблемы с почками и сердцем.
- Обычный кашель может перерасти в бронхит, а насморк – в гайморит и прочее.
- Понижение иммунитета.
Пациент должен сообщить врачу о хронических заболеваниях. Например, если это ринит, то операция проводится.
Простуда перед операцией, что делать?
Если накануне хирургического вмешательства пациент почувствовал недомогание, повышение температуры тела, заложенность и слизистые ведения из носа, то необходимо срочно сообщать об этом лечащему врачу.
Только доктор может оценить состояние организма и принять решение о целесообразности медицинского мероприятия в таком случае.
Перед проведением операции обязательно необходимо сдать:
- Анализ крови, в том числе биохимический, на свёртываемость и на сахар
- Анализ мочи.
- Кровь на определение группы.
- Анализы на ВИЧ, СПИД, гепатиты.
- Флюорография, если с последней прошёл уже год.
Врач проанализирует данные, сравнит динамику с прошлыми результатами и вынесет решение о проведении мероприятия.
Ни в коем случае, нельзя скрывать заболевание. В ходе процедуры это может стать угрозой для жизни.
Операция на щитовидной железе при простуде
Щитовидная железа расположена вблизи органов дыхания. Если перед вмешательством пациент заболел, то нужно сообщить об этом врачу и сдать анализы для выявления причины инфекции.
Например, кашель бывает характерен, когда щитовидка поражена и не выполняет свою функцию. Наличие новообразований может стать причиной воспаления горла. Поэтому, если те или иные симптомы вызваны проблемой с железой, то операцию делать можно.
В случае, когда простуда возникла не на фоне этих проблем, то врач рассматривает каждый случай индивидуально. Но в большинство медиков настоятельно рекомендуют повременить и вылечиться.
Отсрочка операции возможна только когда вмешательство не срочное. Если же процедура не терпит отлагательств и от этого зависит жизнь пациента, то врач делает выбор в пользу медицинского мероприятия.
Медицинские процедуры при повышенной температуре тела
Нередко простуда сопровождается повышенной температурой тела. Чтобы решить можно проводить операцию или нет, врач должен выяснить причину. Если это произошло на фоне заболевания, по устранению которого и должна быть выполнена процедуры хирургического вмешательства, то это не является противопоказанием.
Резкое поднятие температуры без видимых причин или же из-за простуды – причина для дополнительной диагностики. Проводить операцию в такой ситуации нельзя, это может вызвать массу осложнений, вплоть до летального исхода.
Можно ли делать операцию после простуды?
После перенесённого заболевания разрешено делать операциюне ранее, чем через три недели. Наиболее подходящее время – это спустя полтора-два месяца.
Ранее этого срока не рекомендовано, потому что инфекции могут быть уничтожены не до конца и при дополнительной нагрузке способны вызвать осложнения: например, гнойничковые образования, проблемы с дыхательными путями, сердцем и прочее.
Чтобы не заболеть перед оперативным вмешательством соблюдайте меры профилактики:
- Правильное питание, больше фруктов и овощей.
- Витаминные комплексы (по рецепту врача).
- Избегайте стрессов и перенапряжения.
- Побольше времени проводите на свежем воздухе.
- Не допускайте переохлаждения и избегайте сквозняков.
- Заранее пропейте противовирусные препараты.
- Своевременная вакцинация
- В разгар простудных болезней старайтесь не посещать места скопления людей или же надевайте защитную маску.
Хирургическое вмешательство – это сильная нагрузка для организма, после чего требуется реабилитационный период. И, если перед процедурой пациент подхватил инфекцию, насморк, то организм ослабевает и становится неспособным справиться с дополнительным стрессом. Поэтому, на вопрос – можно ли делать операцию при простуде, ответ – нет.
Исключением являются случаи, когда недуг спровоцирован заболеванием, из-за которого и проводится вмешательство или же процедура является экстренной и не терпит отлагательств.
: процесс реабилитации после операции
В данном ролике хирург Вадим Викторович Белов расскажет, какие процедуры проводить и какой образ жизни вести пациенту, чтобы ускорить процесс реабилитации после хирургической операции:
Источник: https://znay.co/412-mozhno-li-delat-operaciyu-pri-prostude.html
Простуда почек

Переохлаждение не всегда проходит без последствий. Например, простуда почек может повлечь за собой серьезное заболевание, которое потребует длительного лечения.
Поэтому, надевая зимой короткую куртку или обувая сапоги на тонкой подошве, купаясь в холодной воде или садясь на холодный камень, следует вспомнить, к каким последствиям это может привести и подумать, стоит ли рисковать.
Даже если замерзли или промокли только ноги, при ослабленном иммунитете это может спровоцировать простудное заболевание, которое перейдет на почки. Если все же уберечься не удалось, и простуда почек уже налицо, нужно идти в поликлинику.
Почему простуживаются почки: симптомы и причины
Выражение «простыли почки» распространено, хоть и не совсем корректно. В результате переохлаждения снижается иммунитет и бактерии с вирусами, всегда осаждающие организм, проникают внутрь. Первыми с ними борются дыхательные органы.
Такие заболевания назвали ОРВИ, гриппом, ангиной. Вместе с кровью и лимфой вирусы и бактерии попадают в разные органы. Страдают те из них, которые уже ослаблены перенесенными ранее болезнями.
Если самое слабое место в организме — почки, то именно они примут удар.
Простуженные почки могут быть причиной интоксикации организма.
В случае, когда признаки острой респираторной вирусной инфекции (головная боль, озноб, температура) не исчезают за несколько дней, возможно, что застужены почки. В этом случае нужно обратиться к специалисту — нефрологу или урологу. Он проведет обследование, поставит диагноз и назначит лечение для конкретного проявления заболевания. Симптомы простуженных почек таковы:
- в пояснице тянущие боли возобновляются;
- часто возникают позывы, а опорожнить мочевой пузырь при этом невозможно;
- частые позывы к мочеиспусканию болезненны;
- постоянно хочется пить;
- режет и жжет внешние половые органы;
- моча стала непрозрачной, появились сгустки крови и гноя;
- образовались отеки, повысились давление крови и температура.
Целесообразность своевременной диагностики
Для обследования больному нужно сдать биохимический анализ крови.
В нефрологии для диагностики заболеваний применяются и лабораторные, и инструментальные методы. Только после комплексного обследования можно установить точный диагноз и понять, какое именно лекарство лучше подействует. Больному выписывают направления на следующие исследования:
- анализы: клинический и биохимический крови, суточный и общий — мочи;
- трехстаканная проба мочи у мужчин;
- осмотр гинеколога у женщин;
- урография;
- почечное УЗИ;
- осмотровая рентгенография в 2-х позициях;
- томография (если возможна опухоль).
Самое эффективное лечение
Лечение при простуде почек прежде всего должно быть направлено на избавление от причин, вызвавших это заболевание. К пациентам нефрологии применяют лечение в комплексе: лечащий врач одновременно назначает несколько видов лекарств.
Пациент должен также пройти диагностические тесты разных типов. Во время лечения необходимо ограничить потребление жидкости, соли и приправ. Частое мочеиспускание требует обильного питья. Пища должна быть сбалансированной и содержать большое количество витаминов и минералов.
Нельзя употреблять алкогольные напитки и кофе.
Терапия в стационаре
В условиях стационара больной получает препараты и путем капельного их введения.
Если боли в почках не проходят и развивается воспаление, больного госпитализируют и лечат, пока признаки застуженных почек не исчезают. Пациентам прописывают диету. Чтобы нормализовать кровоснабжение почек, дают отвары трав.
Назначают антибиотики, мочегонные и спазмолитические препараты. Их вводят перорально, через капельницы внутривенно, делают инъекции внутримышечно или ставят свечи. Также проводят физиотерапию: УВЧ, электрофорез с использованием «Дипроспана». Больные делают лечебную гимнастику, принимают солевые ванны.
Для окончательной реабилитации после лечения рекомендуется съездить в санаторий.
Лечение в домашних условиях
Больные, у которых заболевание протекает в облегченной форме и не требует госпитализации, лечатся дома. Они пьют таблетки и отвары, соблюдают такую же диету, как в больнице.
Вместо УВЧ в домашних условиях почки можно греть парафином или мешочками с нагретым песком (его можно заменить крупной солью). Но компрессы ставить на простуженные почки нельзя: тепло должно быть обязательно сухим.
Рекомендуется делать комплекс лечебных упражнений и побольше отдыхать.
Антибиотики и другие препараты
Чтобы остановить воспалительный процесс и ликвидировать симптомы простуды почек, прописывают антибиотик. Чтобы снять спазмы мышц и расширить проход для выхода мочи — спазмолитик. Когда сильно болят почки, боли уменьшают анальгетиками.
Еще прописывают антисептики, уничтожающие бактерии, и мочегонные средства, которые помогают избавиться от отеков. Эти лекарства необходимо применять комплексно и строго придерживаться дозировки, которую определяет лечащий врач.
Воспаление почек дома и в стационаре можно лечить лекарствами, описанными в таблице:
| Лекарственная группа | Пимеры |
| Спазмолитики | «Но-шпа» |
| «Дротаверин» | |
| «Галидор» | |
| «Папаверин» | |
| Антибиотики | «Бисептол» |
| «Норфлоксацин» | |
| «Эритромицин» | |
| «Тарвид» | |
| Антисептики | «Рифампицин» |
| «Метациклин» | |
| «Леворин» | |
| «Пиранозид» | |
| Анальгетики | «Диклофенак» |
| «Ибупрофен» | |
| «Баралгин» | |
| «Метамезол» | |
| Мочегонные | «Фуросемид» |
| «Гидрохлортиазид» | |
| «Цеклометиазид» | |
| «Верошпирон» |
Что предлагает народная медицина?
В народной медицине лечение почек может осуществляться с помощью голубой глины.
Застуженные почки с успехом лечат немедикаментозными народными средствами.
Когда болят почки при простуде, чаще всего используют фруктовые и овощные соки, отвары и настои злаков, трав, цветов и корней. Помогает и голубая глина, размешанная с водой. Ее принимают внутрь или делают компрессы, примочки, ванны.
Различные травы и злаки обладают разными лечебными эффектами. Вот несколько народных рецептов:
- Овес. Снимает боли и спазмы. Его промывают, не очищая, и заливают в термосе кипятком. Настаивают 12 часов, процеживают. Полученным киселем завтракают.
- Пшено. Стакан пшена промывают теплой водой, высыпают в 3-литровую банку, заливают горячей водой, заматывают и настаивают. Через сутки появится белый осадок. Его и надо пить.
- Кукурузные рыльца, березовые листья, пырей, толокнянку и корень солодки, взятые в равных частях, смешивают. 100 г смеси заливают кипятком и настаивают. Выпивают за 3 раза.
Лечение народными методами должно проводиться в комплексе с медицинскими препаратами под наблюдением врача.
Мочегонными свойствами обладают ромашка, шиповник, петрушка, календула, мелисса, корень лопуха, имбирь. Их тоже заваривают и пьют. Хорошо выводят жидкость из организма виноград, рябина обыкновенная.
Очень эффективен арбуз, даже корочка: ее сушат, измельчают, перемешивают с медом и принимают по 1-й чайной ложке. В фитоаптеках можно купить специальные мочегонные травяные сборы (№№ 1, 2, 6, 26, «Фитомикс»), составленные по всем правилам.
Они расфасованы в пакетики и удобны в употреблении. Как мочегонное можно использовать зеленый чай, чай каркаде.
Что делать в целях профилактики?
Чтобы переохлаждение почек обошло стороной и не пришлось применять все перечисленное выше, нужно предохраняться.
Зимой следует одевать пальто или куртки, закрывающие поясницу, носить теплое белье, а также следить, чтобы не промокали и не мерзли ноги (а они у некоторых мерзнут даже в теплую погоду). Если это все-таки случится — постараться быстро их согреть и согреться самому.
У некоторых людей ноги мерзнут даже в теплую погоду В любое время года надо избегать сквозняков. Если же продуло почки, нужно отогреть их в теплом помещении сухим теплом: можно просто обвязать поясницу шерстяным платком или замотаться в плед.
Необходимо также закаляться, делая сначала контрастные ванночки, а потом постепенно переходить к контрастному душу. Это укрепит иммунитет и никакие болезни почек не будут страшны.Источник: http://ProUrinu.ru/zabolevaniya/vazhnoe/prostuda-pochek.html


