Симптом белой почки тактика обследования
Содержание
Перкуссия почек

Перкуссия и пальпация почек проводится врачом для выявления патологий мочеполовой системы и постановки предварительного диагноза.
В результате проведения опроса, физикального обследования, включающего осмотр, пальпацию и перкуссию, лечащий врач может предположить наличие или отсутствие заболеваний мочевыводящих путей.
Осмотр и пальпация проводятся в положении пациента лежа, сидя или стоя, бимануально (двумя руками).
Виды пальпации
При первичном обследовании доктор проводит поверхностную и глубокую пальпацию почек. Оба метода дают различные объемы информации, необходимые для постановки предварительного диагноза.
Поверхностная пальпация
Первое представление о наличии или отсутствии патологии почек врач получает посредством поверхностного прощупывания. Проводится обследование двумя выпрямленными руками. Симметричными, скользящими движениями доктор обследует живот и поясницу пациента, не надавливая на брюшную стенку. Поверхностное прощупывание позволяет определить:
- состояние кожных покровов (температуру, влажность, чувствительность);
- тонус мышц брюшной стенки, поясницы;
- наличие подкожных образований, уплотнений.
Глубокая пальпация
Для проведения глубокого обследования необходимо обладать анатомическими знаниями о проекции органов на брюшной стенке, иметь опыт. Таким образом, врач получит более полную и четкую информацию о наличии заболевания. Глубокую пальпацию почек проводят при помощи пальцев, надавливая на брюшную стенку с достаточной силой. Методика позволяет определить:
- размер, консистенцию почек и почечной капсулы;
- расположение органа относительно анатомических структур;
- наличие образований.
Методики проведения пальпаторного обследования
Глубокое прощупывание брюшной полости проводится несколькими способами:
Глубокая скользящая пальпация по Образцову
Наиболее распространённая методика исследования брюшной полости, предложенная доктором Образцовым. Он впервые доказал, что прощупывание брюшной полости может производиться не только у больного пациента, но у здорового. Техника скользящего прощупывания области живота позволяет оценить состояние внутренних органов и проводится методично, начиная с сигмовидной кишки.
Проводится в положении лежа. Согнутыми пальцами правой руки врач продавливает переднюю стенку живота, формирует кожную складку. Скользящими движениями по направлению к брюшной стенке доктор производит обследование органов. Данная методика позволяет определить размер, консистенцию и болезненность органа.
Бимануальная пальпация по Боткину
Методика обследования пациента двумя руками была предложена доктором Боткиным, который впервые решил проводить пальпаторное обследование в положении больного стоя. Однако его техника применима только для людей с умеренной массой тела и детей. Пациентам с избыточным весом обследование проводится в положении лежа.
Больной стоит лицом к врачу, немного согнувшись вперед. Врач сидит перед пациентом на стуле, расположив левую руку на пояснице, а полусогнутые пальцы правой – в области пальпируемого органа.
Важно, чтобы мышца живота пациента были расслаблены. При глубоком выдохе пациента доктор пальцами продавливает переднюю стенку живота по направлению к задней, формирует складку.
Пациент делает глубокий вдох, почка опускает и становится доступной для пальпации.Методика обследования органов по Боткину имеет большое значение для определения нефроптоза (опустившейся почки). Техника проведения бимануального обследования области живота требует от врача глубоких анатомических знаний и опыта. Правильно проведенная пальпации почек позволяет определить:
- состояние органа и капсулы;
- болезненность;
- расположение органа (опущение, смещение).
Метод баллотирования по Гюйону (толчкообразная пальпация)
Для обследования почек данная техника применяется достаточно редко. Методика представляет из себя одну из модификаций пальпации по Образцову, применяется только при увеличенных или резко опущенных в область таза почках.
Пациент лежит на спине, стараясь как можно сильнее расслабить мышца живота. Врач двумя полусогнутыми пальцами правой руки продавливает брюшную стенку и толчками прощупывает поверхность органа, продвигая его к левой, лежащей на пояснице.
Как интерпретировать результаты пальпации
В норме, у пациента без патологий почка не прощупывается, обследование проходит безболезненно. Хорошо пальпируются почки только при наличии заболевания мочевыводящего аппарата. Важно обращать внимание на консистенцию органов, эластичность и гладкость поверхности почечных капсул, наличие уплотнений и новообразований, болезненность.
При гидронефрозе и нефроптозе в область таза прощупывается гладкая и ровная почка. Однако, консистенция органов при этих заболеваниях – разная. При нефроптозе почка мягкая и эластичная, не изменяет размеров, безболезненная. Гидронефроз уплотняет орган, увеличивает чувствительность – пальпация вызывает умеренную, терпимую боль.
В случае изменения поверхности органа, появлении бугров и впадин, врач делает вывод о наличии новообразований. Плотная, болезненная почка может свидетельствовать об образовании опухолей. В этом случае потребуется проведение биопсии.
Диагностическое значение
Перкуссия и пальпация почек позволяют определить болезненность органов, изменение внешнего вида и размера. После проведения опроса и физикального осмотра, пациенту назначаются дополнительные исследования, необходимые для постановки дифференциального диагноза и назначения правильного лечения:
- Общий анализ мочи;
- Рентген поясничной области с контрастным веществом;
- УЗИ;
- Биопсия (при острой необходимости).
Лабораторные исследования назначаются исходя из результатов осмотра, могут варьироваться и дополняться.
Источник: https://pochkam.ru/diagnostika/palpatsiya-pochek.html
Методы проведения диагностики заболеваний почек

Диагностика заболеваний почек проводится специалистом, который первоначально производит распознавание особых синдромов, основываясь на выявлении таких отклонений, как протеинурия, азотемия, повышение артериального давления, отечность, патологические компоненты в моче, электролитный расстройства, инфицирование и изменения объема мочи.
Проведение опроса пациента
При опросе больного и установлении основных жалоб специалист при постановке вопросов должен отталкиваться от общих данных семиотики колебаний в почке, а также стремиться к получению более полной картины заболевания от самого пациента, полного описания каждого признака, которые могут подвергаться самонаблюдении. К таким признакам относятся:
- Нарушение мочевыведения, а также изменение состава мочи.
- Отечность, формирование и характер появившихся отеков.
- Боли головы, боли сердца, почек и характер этих болей.
- Диспепсические проявления.
- Нарушение работы зрительных органов.
В истории болезни необходимо указать возможную связь обнаруженной патологии с предшествующими поражениями организма или сопутствующими болезнями и обстоятельствами, например, ангина, скарлатина, беременность, переохлаждение при воспалении почек, запоры при воспалении лоханок. Также указывается информации о ранее перенесенных болезнях, таких как острая форма нефрита, туберкулез, сифилис, отравление свинцом или ртутью.
Проведение осмотра пациента
Врач при осмотре больного с патологией почек обычно выявляет почечную отечность, бледность кожного покрова на всем теле и особенно на лице. При сильном отеке лицо может становиться бесформенным и человека практически невозможно узнать, при небольшой отечности лицо бывает немного одутловатым. Первые проявления развития отечности — это мешки под глазами.
При осмотре области органа врач выявляет выпячивания из-за формирования опухолей почки. Когда выпячивание спровоцировано скоплением гнойной массы, то оно сопровождается отеком и краснотой кожного покрова в соответствующем месте.
Если в области почек отмечается сильная боль, то пациенты принимают вынужденную позу — сгибают туловище в одну сторону и поджимают соответствующую пораженной стороне ногу — так получается достигнуть расслабления мышц и ослабления болевых ощущений.Это важно!
Осмотр области мочевого пузыря проводится в ситуации, когда орган очень сильно растянут большим объемом мочи, при котором происходит заметное увеличение нижней части живота.
Проведение диагностики путем пальпации
Пальпация считается довольно важным способом диагностического обследования пациентов с почечными патологиями. В положении стоя по причине тяжести и сильного давления на почки опускающейся вниз диафрагмы они становятся доступны к проведению ощупывания.
Несмотря на это детальная пальпация в таком положении остается затруднительной, потому что брюшной пресс в таком положении не может оставаться достаточно расслабленным по сравнению с положением тела лежа. В связи с этим пальпация органа у пациента в лежачем положении остается более предпочтительным методом диагностики.
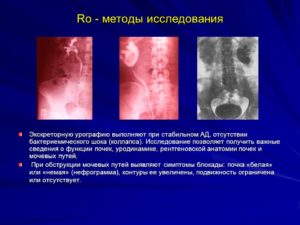
Рентгенологическая диагностика патологий
Нормальные почки не дифференцируются при проведении рентгеноскопии.
На рентгенограмме часто органы могут давать тени неправильной формыВрач при осмотре больного с патологией почек обычно выявляет почечную отечность, бледность кожного покрова на всем теле и особенно на лице.
При сильном отеке лицо может становиться бесформенным и человека практически невозможно узнать, при небольшой отечности лицо бывает немного одутловатым. Первые проявления развития отечности — это мешки под глазами.
При осмотре области органа врач выявляет выпячивания из-за формирования опухолей почки. Когда выпячивание спровоцировано скоплением гнойной массы, то оно сопровождается отеком и краснотой кожного покрова в соответствующем месте.
Если в области почек отмечается сильная боль, то пациенты принимают вынужденную позу — сгибают туловище в одну сторону и поджимают соответствующую пораженной стороне ногу — так получается достигнуть расслабления мышц и ослабления болевых ощущений.Это важно!
Осмотр области мочевого пузыря проводится в ситуации, когда орган очень сильно растянут большим объемом мочи, при котором происходит заметное увеличение нижней части живота.
Кровяное давление и процесс цистоскопии и катетеризации мочеточников
Измерение показателей кровяного давления предоставляет возможность установить присутствие и отслеживать изменения самого важного признака поражения почек — это гипертонии.
Цистоскопия для диагностики поражения проводится при помощи особых приборов цистоскопов.
Она помогает осматривать слизистые поверхности мочевого пузыря, выходные отверстия в мочеточниках, отслеживать выделение мочи, устанавливать в мочеточник специальные катетеры для получения мочи в отдельности из каждого органа.
(Пока нет )
Источник: http://TvoeLechenie.ru/diagnostika-i-analizy/metody-provedeniya-diagnostiki-zabolevanij-pochek.html
Физикальное исследование при болезнях почек и мочевыводящих путей

Болезни почек и мочевыводящих путей имеют специфические симптомы, но у некоторых больных выявляются неспецифические жалобы, требующие детального анализа. Углубленное изучение анамнеза заболевания, физикальное обследование, лабораторные и инструментальные исследования позволяют поставить точный диагноз.
Жалобы на боли
При поражении почек боль обычно имеет тупой характер и локализуется в области поясницы в пространстве между 12-м ребром и гребешком подвздошной кости, реже – в боковой части живота.
Основной причиной боли является растяжение почечной капсулы при остром гломерулонефрите, пиелонефрите или острой непроходимости мочеточника, вызывающих набухание паренхимы. Резкие односторонние боли развиваются при воспалении или растяжении почечной лоханки или мочеточника и иррадиируют в паховую область, яичко или половую губу и в верхнюю область бедра.
Почечная колика – мучительная приступообразная боль, которая локализуется обычно в боку или в области почек, имеет типичную иррадиацию по ходу мочеточника и в область гениталий и сопровождается тошнотой, рвотой и метеоризмом.
Нередко у больных бывают одновременное повышение температуры тела, гематурия и учащенное мочеиспускание. Основной причиной почечной колики является закупорка камнем чашечки, лоханки или мочеточника.
При острой почечной колике, вызванной закупоркой камнем мочеточника, возможно временное прекращение функции пораженной почки.
Воспаление мочевого пузыря сопровождается болью внизу живота и сочетается с болезненным и учащенным мочеиспусканием. Боль при острой задержке мочи носит мучительный характер и локализуется в надлобковой области, но при хронической задержке мочи больные испытывают незначительный дискомфорт. Заболевания предстательной железы вызывают тупые боли в области промежности или прямой кишки.
Жалобы на изменения мочи, мочеиспускания и диуреза
Подробнее читайте в этой статье.
Жалобы на отеки
Развитие отеков обусловлено нарушением экскреторной функции почек, задержкой натрия и воды в сосудистом русле, приводящими к повышению гидростатического давления. В результате натрий и вода на фоне повышенной проницаемости капилляров при заболеваниях почек поступают во внеклеточное пространство.
Отеки сначала появляются на лице, обычно по утрам. При прогрессировании заболевания задержка жидкости увеличивается, отеки становятся выраженными и стойкими.
У больных развиваются анасарка, скопление жидкости в брюшной полости (асцит), в плевральных полостях (гидроторакс) и в полости перикарда (гидроперикард).
Анамнез заболевания
Заболевания почек имеют наследственную предрасположенность. Поэтому необходимо изучить данные семейного анамнеза о наследственной нефропатии, например, поликистозе и сопутствующем поражении ушей и глаз.
Важны данные о перенесенных инфекционных болезнях органов дыхания и эндокарда, вирусных гепатитах В и С и системных заболеваниях, поражающих почки (сахарных диабет, системная красная волчанка, ревматоидный артрит и др.). Вовлечение почек возможно при системных васкулитах, ассоциированных с выработкой антител к цитоплазме нейтрофилов и фосфолипазам (антифосфолипидный синдром).
Поражение почек может быть связано с приемом лекарственных средств (антибиотиков из группы аминогликозидов, препаратов золота, пеницилламина, противоэпилептических средств и др.) и контактом с профессиональными факторами (ионизирующей радиацией, углеводородами, тяжелыми и редкими металлами, мышьяковистым водородом, нитробензолом и др.).Имеют значение данные анамнеза о развитии анурии после коллапса или шока, гемотрансфузии и септического аборта. Особенно важно установить злоупотребление анальгетиками, алкоголем и наркотиками (героином).
Осмотр
Общее состояние больных может быть как удовлетворительным, так и крайне тяжелым в зависимости о стадии заболевания и функционального состояния почек. В начальной стадии положение больных активное, сознание ясное.
При развитии почечной эклампсии и уремии состояние больных тяжелое или крайне тяжелое. При эклампсии, развивающейся при остром гломерулонефрите и нефропатии беременных, наблюдаются потеря сознания, нарушения зрения и судорожные припадки.
При уремии, являющейся терминальной стадией хронической почечной недостаточности, выявляют пассивное положение, шумное дыхание Куссмауля, запах аммиака (мочи) изо рта.
При почечной колике больные перевозбуждены, постоянно меняют положение, нередко стонут и кричат от боли.
Кожные покровы у большинства больных с заболеваниями почек бледные за счет спазма периферических капилляров или выраженной отечности. Желтушно-зеленоватый оттенок и сухость кожных покровов появляются у больных с выраженной хронической почечной недостаточностью, восковидная бледность – при амилоидозе.
При осмотре живота и поясницы у большинства больных видимых изменений не наблюдается. Асимметрия живота возможна при значительном увеличении почек (гидронефрозе, большой опухоли почки).
При острой задержке мочи может быть заметное выбухание в надлобковой области за счет переполнения мочевого пузыря.Накопление гноя в паранефральной клетчатке (паранефрит) приводит к сглаживанию поясницы на стороне поражения.
Пальпация
Пальпация почек проводится в положении больного стоя или лежа. При пальпации правой почки врач располагается справа от больного.
Согнутые пальцы левой руки располагаются параллельно краю прямой мышцы спины ниже XII ребра, пальцы правой руки – перпендикулярно к краю прямой мышцы живота в правом подреберье.
У большинства исследуемых почки не пальпируются. Если почка подвижна или опущена, то при глубоком вдохе она раздвигает пальцы рук, а при выдохе смещается в исходное положение. Нижний полюс почки гладкий и округлый.
Пальпация левой почки проводится по тому же методу.
Перкуссия
Перкуссия почек в классическом варианте не проводится. При перкуссии над лобком при пустом мочевом пузыре выявляется тимпанический звук, при переполненном мочевом пузыре – тупой звук.
В повседневной практике широко применяется симптом поколачивания по поясничной области, называемый также симптомом Пастернацкого.
Симптом Пастернацкого характеризуется возникновением боли в области почек при легком поколачивании по поясничной области кулаком через приложенную к телу другую руку врача. В норме болевых ощущений при этом нет (симптом поколачивания отрицательный).
Возникновение болевых ощущений может быть обусловлено растяжением капсулы почки при остром гломерулонефрите, воспалении и растяжении почечной лоханки при пиелонефрите и гидронефрозе и гнойном паранефрите.
При наличии жалоб на боли в поясничной области проверять симптом Пастернацкого не рекомендуется.
Аускультация сосудов почек
Аускультация сосудов почек проводится у всех больных с нефрологическими заболеваниями и у лиц с повышенным артериальным давлением. Возможно выявление систолического шума над почками, который свидетельствует о приобретенном или врожденном стенозе почечных артерий (атеросклерозе с образованием бляшек в месте отхождения почечной артерии, аортоартериите).
Источник: http://medicoterapia.ru/bolezni-pochek-fizikalnoe-issledovanie.html
Ушиб почки: признаки, принципы диагностики и лечения
Почки довольно хорошо защищены от механических поражений, но даже подобное анатомическое расположение этих органов за ребрами, позвоночным столбом, мышцами, подкожно жировым слоем и паранефральной клетчаткой не всегда уберегает их от такой травмы, как ушиб. При ушибе почки из-за воздействия механического фактора в тканях органа происходят множественные кровоизлияния, но целостность почечных тканей не нарушается. Ушиб является закрытой травмой и не сопровождается повреждением целостности кожных покровов.
Согласно данным статистики, ушиб почки нередко сочетается с травмами других внутренних органов. Чаще подобные травмы получаются в детском возрасте, так как у детей эти органы еще не защищены мышцами так же хорошо, как у взрослых, и в силу возрастных особенностей дети более подвижны и активны, чем взрослые.
Почему возникает ушиб почки? Как проявляется эта механическая травма? Какие методики диагностики и лечения необходимы при ушибе почки? Ответы на эти вопросы можно найти в этой статье.
Причины
Большинство случаев ушиба почки возникают вследствие удара по пояснице во время спортивных соревнований или драки.
Причиной ушиба почки становится механическая травма, которая может быть получена при следующих воздействиях:
- удары в область поясницы или живот во время спортивных соревнований или драки;
- падения с высоты или на твердый предмет;
- длительная компрессия корпуса тела;
- травмирующие ситуации во время автомобильных и других аварий;
- бытовые травмы.
Ушиб этих органов может быть одно- или двухсторонним. Его возникновение обуславливается воздействием на почки кратковременным положительным давлением более 1000 атм или пониженным отрицательным давлением 50 атм.
Выраженность ушиба почки зависит от силы и направления удара или сдавления, физического состояния органа, места его расположения относительно позвоночника и ребер, давления в брюшной полости и других факторов.
По наблюдениям специалистов, чаще выявляются ушибы именно правой почки, так она располагается ниже, чем левая. Подобное анатомическое расположение органа в большей мере способствует ее травматизации.Кроме этого, повышать риск получения ушиба почки могут следующие патологии и аномалии органов мочевыделительной системы:
Степени тяжести ушиба почки
В зависимости от последствий ушиба почек выделяют следующие степени тяжести этой травмы:
- I – гематома располагается в пределах капсулы, разрывов тканей нет, травма приводит к утрате 1-15 % нефронов и не сказывается на качестве выполняемых органом функций;
- II – из-за травмы возникает околопочечная гематома, вероятно повреждение коркового слоя, гематурии не наблюдается;
- III – паренхима почки повреждается на глубину 1 см, присутствует гематурия, возможна утрата до 30 % нефронов;
- IV – вызванные ушибом повреждения охватывают систему чашечек и лоханок, из-за формирования гематом возможно тромбирование почечной артерии;
- V – из-за сильной травмы возможна утрата до 60 % почечных тканей, присутствует большая вероятность развития тромбоза почечной артерии и вены.
I-II степени считаются легкими травмами и практически никак не отражаются на функции органа. Пострадавшие с такими ушибами почек могут проводить лечение амбулаторно и периодически посещать врача. При ушибах III-V степени состояние больного является тяжелым, его лечение должно проводиться только в условиях стационара под постоянным врачебным контролем.
Патогенез
При ушибе почки происходит разрыв мелких сосудов и кровоизлияние в паренхиму органа без повреждения целостности его тканей. В дальнейшем из-за массивных кровоизлияний паренхима почки может повреждаться из-за постоянного сдавления. Кроме этого, повышается риск тромбоза почечных сосудов.
При разрастании гематомы в тканях органа у больного возникает боль, спровоцированная давлением скопившейся крови на капсулу органа и ткани брюшины. Кроме этого, кровяные сгустки сдавливают почечную паренхиму, приводят к развитию ишемии в некоторых ее участках и могут закупоривать просвет мочеточников. Впоследствии ишемия тканей органа может приводить к гибели части нефронов.
В области ушибленной почки возникает припухлость и на кожных покровах поясницы, а иногда и по всей области диафрагмы, может проявляться гематома. Спустя 2-3 недели синяк может распространяться на область бедер или мошонки.
Симптомы
Один из симптомов ушиба почки — примесь крови в моче.
Даже при незначительных ушибах почек симптомы травмы сразу же дают о себе знать, и у пострадавшего возникают:
- болевые ощущения в области поясницы – появляются у 95 % больных, боль может быть тупой, резкой, колющей, острой и отдавать в область бедер или паха;
- кровь в моче – возникает почти у всех больных, этот симптом может появляться не сразу после травмы, а через несколько дней после ушиба;
- припухлость в поясничной области – проявляется примерно у 10 % пострадавших, обычно возникает при сильных ушибах.
Степень выраженности проявлений ушиба почки может быть различной и зависит от тяжести травмы и присутствия других почечных патологий. Кроме вышеописанных симптомов из-за накопления крови в почечной паренхиме у больного могут возникать следующие проявления:
Степень выраженности и вариабельность признаков ушиба почки зависит от тяжести травмы:
- при легком ушибе – незначительная гематурия, симптомы раздражения брюшины отсутствуют, околопочечная гематома не формируется, боли несильные;
- при ушибах средней степени – гематурия более выраженная, снижается артериальное давление и наблюдается тахикардия, возникают интенсивные боли, в мочевом пузыре присутствуют затрудняющие мочеиспускание сгустки крови (вплоть до острой задержки мочи), в тяжелых случаях у больного развивается метеоризм, повышается температура, сгустки в мочеточниках могут провоцировать симптомы почечной колики;
- при тяжелых ушибах – пострадавшего мучают сильные боли, в моче определяется нарастающая макрогематурия, на пояснице проявляется гематома, присутствуют признаки внутреннего кровотечения (бледность, гипотония, тахикардия и др.), может развиться шоковое состояние.
Осложнения
Ушиб почки может приводить к следующим последствиям:
- анемия;
- отрыв ножки сосуда, лоханки или мочеточника;
- перитонит;
- разрыв почки.
Как помочь пострадавшему?
При тупой закрытой травме области живота или спины пострадавшему следует оказать первую помощь:
- Вызвать скорую помощь.
- Обеспечить максимальный физический и психологический покой.
- Уложить на ровную поверхность. Голова должна быть повернута набок для профилактики аспирации рвотных масс.
- Приложить к области поясницы холод (пузырь со льдом, холодный компресс или бутылку с холодной водой). При использовании пузыря со льдом его следует убирать с поверхности кожи на несколько минут через каждые 10-15 минут для предупреждения обморожения кожи.
- При сильных болях дать принять обезболивающий препарат (Анальгин, Спазмалгон и др.).
Диагностика
При любых травмах поясничной области или живота рекомендуется пройти комплексное обследование для исключения ушиба почек и повреждений других внутренних органов. Поводом для обращения к врачу в таких случаях обычно становится возникающая в пояснице или животе боль, ухудшение общего самочувствия и появление примесей крови в моче.
Для выявления ушиба почки выполняются следующие лабораторные и инструментальные исследования:
- общий анализ мочи – для выявления признаков микро- или макрогематурии;
- клинический анализ крови – для выявления признаков анемии (снижение уровня гемоглобина) и скрытого внутреннего кровотечения;
- обзорная и изотопная рентгенография – для выявления гематом в почечных тканях;
- УЗИ почек и мочевого пузыря – для выявления признаков кровоизлияний и присутствия сгустков крови в мочевом пузыре или мочеточниках;
- МРТ – позволяет с точностью выявлять степень и место локализации повреждений тканей почки и определять размеры возникающей возле органа гематомы;
- почечная ангиография – выполняется для выявления точного места повреждения и определения его тяжести.
При необходимости план обследования пострадавшего может дополняться другими диагностическими процедурами, которые необходимы для выявления травм других внутренних органов.
Лечение
При тяжелых ушибах почки, осложняющихся массивной гематомой, нестабильной гемодинамикой органа, проводят оперативное вмешательство.
Тактика лечения ушиба почки определяется тяжестью травмы.
При отсутствии сочетанных травм и внутреннего кровотечения обычно бывает достаточно консервативной терапии.
Пострадавшему рекомендуется соблюдать строгий постельный режим и на протяжении первых двух суток прикладывать холод к области почек.
Ограничение движений и максимально щадящий режим должен соблюдаться 2 недели. В этот период больному следует контролировать потребление жидкости. Для устранения болей выполняется новокаиновая блокада или рекомендуется прием обезболивающих препаратов.
Через 3-5 суток могут назначаться физиопроцедуры для ускорения рассасывания гематомы: магнитотерапия, УВЧ, электрофорез. На протяжении всего лечения больному проводятся анализы крови и мочи для исключения внутреннего кровотечения.
При необходимости могут назначаться противовоспалительные препараты и антибиотики.
Выполнение всех рекомендаций врача в подавляющем большинстве случаев гарантирует восстановление функций травмированной почки. После завершения лечения пострадавшему следует еще на протяжении 3-4 недель ограничивать физическую активность и соблюдать щадящую диету.
При среднетяжелых и тяжелых ушибах почки больного госпитализируют. В первом случае пациенту обычно назначается консервативное лечение.
При выявлении признаков нестабильной гемодинамики органа, пульсирующей гематомы, увеличении травмированной почки в размерах или сочетанных тяжелых травм больному назначается хирургическое лечение. В зависимости от характера повреждений могут выполняться следующие операции:
- ушивание разрыва почки;
- удаление части почки;
- нефрэктомия.
В некоторых случаях для остановки кровотечения может проводиться малоинвазивное вмешательство, заключающееся в эмболизации поврежденного сосуда. При таком вмешательстве в пораженный сосуд через бедренную артерию вводится катетер, через который подается препарат, обеспечивающий запаивание кровоточащей вены или артерии.
К какому врачу обратиться
При возникновении после травмирующих ситуаций болей в пояснице или животе, примесей крови в моче, нарушений мочевыделения, скачков давления, ухудшения общего самочувствия следует обратиться к урологу.
После проведения ряда обследований (УЗИ почек, анализов крови и мочи, МРТ, рентгенографии, почечной ангиографии и пр.
) врач определит характер травмы, степень ее тяжести, поставит правильный диагноз и определит тактику дальнейшего лечения.
Ушиб почки возникает при механических травмах (ударах, падениях, сдавлениях) и приводит к возникновению в паренхиме множественных кровоизлияний, которые не сопровождаются первичным повреждением тканей органа.
Эти травмы могут быть различными по своей тяжести и в тяжелых случаях способны становиться причиной развития опасных для жизни осложнений (например, перитонита, внутреннего кровотечения и др.).Именно поэтому при подозрении на травму почек пострадавший должен пройти обследование, которое может установить тяжесть и характер повреждений. Для лечения ушибов почки могут применяться как консервативные, так и хирургические методы.
: ( – 1, 5,00 из 5)
Загрузка…
Источник: https://myfamilydoctor.ru/ushib-pochki-priznaki-principy-diagnostiki-i-lecheniya/
Симптом белой почки тактика обследования – Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Рак почки — это злокачественная опухоль органа, от которой каждый год умирает 100 000 человек по всему миру. Причем согласно статистике, число случаев заболевания растет. При запущенном процессе шансы на излечение остаются ничтожными.
Каков прогноз выздоровления на 1 стадии рака почки? Как вовремя выявить болезнь? Какое предстоит лечение?
Клиническая картина
На начальных этапах, опухоль имеет незначительный размер. Ее диаметр составляет менее 7 см, а злокачественные клетки находятся исключительно внутри пораженного органа. На этом этапе рак еще не успевает распространиться на лимфатические узлы и другие внутренние органы, метастазов нет.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Рак почки – заболевание, которое развивается медленно. Поэтому первая стадия может длиться довольно продолжительное время, оставляя возможность для ранней диагностики.
Лечебные процедуры
На 1 стадии рака почки лечение проводится как комплексно, так и отдельными методиками. В зависимости от возраста и общего состояния больного, наличия противопоказаний. Исходов у терапии два: сохранение пораженного органа либо его удаление.
Существующие способы лечения рака почки включают:
- нефрэктомию (удаление почки);
- органосохраняющие операции;
- лучевую терапию;
- кибер-нож;
- тактику выжидания.
Самой эффективной операцией при лечении рака почки считается радикальная нефрэктомия, или полная ампутация пораженного органа, включая находящиеся поблизости лимфоузлы, клетчатку, а иногда – даже надпочечники.
Однако на 1 стадии рака, когда размеры злокачественного образования еще не превышают 7 см, проводится неполная резекция с частичным сохранением функций органа. Если операция осуществляется традиционным методом, делается большой хирургический разрез.
Лапароскопия же предполагает использование специальных инструментов, которые вводят в полость живота через миниатюрные разрезы до 2 см каждый. Этот метод вызывает меньше осложнений, а процесс восстановления пациента проходит гораздо быстрее.
Менее травматичным способом лечения рака почки является безоперационный – криоабляция, в ходе которой в опухоль вводят криозонды. Новообразование замораживают и размораживают, что в итоге вызывает гибель злокачественных клеток.
Также на ранних стадиях рака почки, когда опухоль не превышает 5 см, пациенты подвергаются лучевой терапии. В результате процедуры у 80% людей снижается болевой синдром, уменьшается кровотечение.
Самый современный метод лечения — кибернож, изобретенный физиком Адлером в 1993 г.
Принцип процедуры заключается в облучении опухоли с помощью линейного ускорителя, который устанавливается на робота-манипулятора и приводится в действие компьютерными навигационными программами.
Кибернож очень точный, его погрешность – всего 1 мм, при этом насчитывается 1400 положений ускорителя. Все это полностью исключает облучение критических структур.
Весь процесс лечения киберножом занимает 2 дня, длительность одной процедуры – 1 час. За неделю до операции устанавливаются специальные метки в паранефральную клетчатку или в саму опухоль.Эффективность лечения очень высокая, а биоэквивалентные дозы при использовании киберножа значительно ниже тех, что необходимы для проведения облучения традиционным способом.
Однако статистика выживаемости пока не сформирована, поскольку этот метод лечения применяется не так давно.
Поскольку онкология почки склонна к самопроизвольной ремиссии, хотя и в достаточно редких случаях, иногда применяется тактика выжидания.
У большинства пациентов заболевание протекает стабильно и медленно, и у десятой части из них рак начинает прогрессировать лишь через год после выявления метастазов.
В связи с этим при отсутствии тяжелых проявлений больного регулярно осматривают. Только при выявлении первых симптомов начинают проводить соответствующее лечение.
Таким образом, методов для устранения рака почки существует много, и на ранних стадиях заболевания они показывают высокую эффективность.
Прогноз
Важно понимать, что злокачественная опухоль является очень живучей, но одновременно она довольно хрупкая, поэтому на первой стадии болезни есть высокая вероятность ее уничтожения. Достоверно ответить заранее на вопрос, какой метод лечения подействует, нельзя, но курс терапии всегда должен подбирать квалифицированный врач-онколог, и только он сможет дать прогноз исхода заболевания.
Поздняя диагностика и лечение рака почки могут стоить пациенту жизни, поскольку раковые клетки быстро разрастаются, а органы в которых они появляются впоследствии перестают функционировать.
Именно в этом заключается основная угроза онкологических заболеваний. Сама опухоль не приводит к трагичным последствиям – этому способствует размножение раковых клеток, которые постепенно вызывают отказ жизненно важных органов и гибель всего организма.
Чем раньше диагностируется рак почки и начинается лечение, тем лучше прогноз для больного. Так, если заболевание выявляется на 4 стадии, то у человека практически не остается шанса на излечение, этот случай медики сразу признают безнадежным. Однако при диагностировании на 1 стадии рака почки благоприятный исход заболевания наблюдается у 98% всех пациентов.
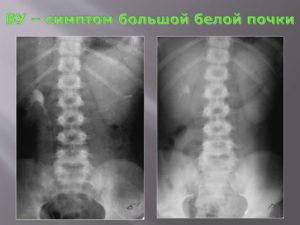
Источник: https://1pochki-med.ru/simptomy/simptom-beloj-pochki-taktika-obsledovaniya/