Строение почки и мочевыводящих путей
Содержание
Анатомия почек и мочевыводящих путей ⋆ педиатрия
Почки располагаются в поясничной области забрюшинно (от XII грудного до III поясничного позвонка). Правая почка находится ниже, чем левая. Размер почки взрослого составляет около 11х6х3 см, масса 120-170 г.
У новорожденных верхний полюс почек находится на уровне нижнего края XI грудного позвонка, к двум годам достигая положения, наблюдаемого у взрослых. Размеры почек у детей увеличиваются соответственно возрасту и массе тела.
На продольном разрезе почек различают внешний корковый и внутренний мозговой слои (рис. 1.1).
Кровеносная система. Кровоснабжение почки осуществляется почечной артерией, через которую в почки поступает до 1 л крови в минуту и до 1500 л в сутки, т.е. в условиях покоя почечный кровоток составляет 20-25% от объема сердечного выброса.
В воротах почки артерия делится на междолевые артерии, которые проходят между пирамидами мозгового слоя, и на границе коры и мозгового вещества переходят в дуговые артерии, располагающиеся параллельно поверхности почки .
От них в кору отходят междольковые артерии, дающие начало множественным приводящим (афферентным) артериолам, каждая из которых снабжает кровью капиллярные петли клубочка.
От капиллярного клубочка отток крови осуществляется отводящей (эфферентной) артериолой, которая при выходе из клубочка распадается на перитубулярные капилляры, снабжающие кровью канальцы.
На границе коркового и мозгового слоев (юкстамедуллярные нефроны) от эфферентных артериол отходят прямые артериолы, которые глубоко проникают в мозговой слой и возвращаются обратно. Нисходящие и восходящие прямые сосуды являются сосудистым компонентом медуллярной противоточно-поворотной множительной системы. Венозная система повторяет ход артериальных сосудов.Кровоснабжение коркового слоя более выражено (составляет 90%), чем наружной (6-8%) и внутренней (1-2%) зон мозгового слоя. Почка имеет ряд собственных регулирующих систем, позволяющий поддержать постоянный почечный кровоток при больших колебаниях артериального давления (от 70 до 220 мм рт.ст.
) Эта способность к ауторегуляции обеспечивается деятельностью юкстагломерулярного аппарата (ЮГА).
Нефрон
Структурно-функциональной единицей почки является нефрон, состоящий из сосудистого клубочка, его капсулы (почечное тельце) и системы канальцев, ведущих в собирательные трубки (рис.1.3). Последние морфологически не относятся к нефрону.
В каждой почке человека имеется около 1 млн. нефронов, с возрастом их количество постепенно уменьшается. Клубочки расположены в корковом слое почки, из них 1/10-1/15 часть находятся на границе с мозговым слоем и называются юкстамедуллярными.
Они имеют длинные петли Генле, углубляющиеся в мозговое вещество и способствующие более эффективной концентрации первичной мочи.
У детей грудного возраста клубочки имеют малый диаметр и их общая фильтрующая поверхность значительно меньше, чем у взрослых.
Строение почечного клубочка
Клубочек покрыт висцеральным эпителием (подоцитами), который у сосудистого полюса клубочка переходит в париетальный эпителий капсулы Боумена. Боуменово (мочевое) пространство непосредственно переходит в просвет проксимального извитого канальца.
Кровь поступает в сосудистый полюс клубочка через афферентную (приносящую) артериолу и, после прохождения по петлям капилляров клубочка, покидает его по эфферентной (выносящей) артериоле, имеющей меньший просвет. Сжатие выносящей артериолы увеличивает гидростатическое давление в клубочке, что способствует фильтрации.
Внутри клубочка афферентная артериола подразделяется на несколько ветвей, которые в свою очередь дают начало капиллярам нескольких долек (рис. 1.4 А). В клубочке имеется около 50 капиллярных петель, между которыми были найдены анастомозы, позволяющие функционировать клубочку как «диализирующая система».
Стенка капилляра клубочка представляет собой тройной фильтр, включающий фенестрированный эндотелий, гломерулярную базальную мембрану и щелевые диафрагмы между ножками подоцитов (рис.1.4 Б).(рис. 1.4 А)
Рисунок 1.4. Строение клубочка (J.C.Jennet 1995). А – клубочек, АА – афферентная артериола (электронная микроскопия).
Б – схема строения капиллярной петли клубочка
Прохождение молекул через фильтрационный барьер зависит от их размера и электрического заряда. Вещества с молекулярным весом >50.000 Да почти не фильтруются. Из-за отрицательного заряда в нормальных структурах клубочкового барьера анионы задерживаются в большей степени, чем катионы.
Эндотелиальные клетки имеют поры или фенестры диаметром около 70 нм. Поры окружены гликопротеидами, имеющими отрицательный заряд, представляют своеобразное сито, через которые происходит ультрафильтрация плазмы, но задерживаются форменные элементы крови.
Гломерулярная базальная мембрана (ГБМ) представляет непрерывный барьер между кровью и полостью капсулы, и у взрослого человека имеет толщину 300-390 нм (у детей тоньше – 150-250 нм) (рис. 1.5). ГБМ так же содержит большое количество отрицательно заряженных гликопротеидов.
Она состоит из трех слоев: а) lamina rara externa; б) lamina densa и в) lamina rara interna. Важной структурной частью ГБМ является коллаген IV типа . У детей с наследственным нефритом, клинически проявляющимся гематурией, выявляются мутации коллагена IV типа.
Патология ГБМ (синдром Альпорта и др) устанавливается электронно-микроскопическим исследованием биоптата почек (рис. 1.5). В настоящее время чаще используются генетические методы.
Рисунок 1.5. Стенка капилляра клубочка – гломерулярный фильтр (J.C.Jennet 1995). Снизу расположен фенестрированный эндотелий, над ним – ГБМ, на которой отчетливо видны регулярно расположенные ножки подоцитов (электронная микроскопия)
Висцеральные эпителиальные клетки клубочка, подоциты, поддерживают архитектуру клубочка, препятствуют прохождению белка в мочевое пространство, а также синтезируют ГБМ.
От тела подоцитов отходят длинные первичные отростки (трабекулы), концы которых имеют «ножки», прикрепленные к ГБМ. Малые отростки (педикулы) отходят от больших почти перпендикулярно и закрывают собой свободное от больших отростков пространство капилляра .
Между соседними ножками подоцитов натянута фильтрационная мембрана – щелевая диафрагма, которая в последние десятилетия представляет собой предмет многочисленных исследований .
Щелевые диафрагмы состоят из белка нефрина, который тесно связан в структурном и функциональном отношениях со множеством других белковых молекул: подоцином, СД2АР, альфа-актинином-4 и др.
В составе клубочка определяются мезангиальные клетки, основная функция которых – обеспечение механической фиксации капиллярных петель. Мезангиальные клетки обладают сократительной способностью, влияя на клубочковый кровоток, а также обладают фагоцитарной активностью (рис. 1.4-Б).
Почечные канальцы
Первичная моча попадает в проксимальные почечные канальцы и подвергается там качественным и количественным изменениям за счет секреции и реабсорбции веществ.
Проксимальные канальцы – самый длинный сегмент нефрона, в начале он сильно изогнут, а при переходе в петлю Генле выпрямляется.
Клетки проксимального канальца (продолжение париетального эпителия капсулы клубочка) цилиндрической формы, со стороны просвета покрыты микроворсинками («щеточная кайма»).
Здесь происходит активная реабсорбция многих веществ (глюкозы, аминокислот, ионов натрия, калия, кальция и фосфатов). В проксимальные канальцы поступает примерно 180 л клубочкового ультрафильтрата, а 65-80% воды и натрия реабсорбируется обратно. Таким образом, в результате этого значительно уменьшается объем первичной мочи без изменения ее концентрации.
Петля Генле. Прямая часть проксимального канальца, переходит в нисходящее колено петли Генле. Форма эпителиальных клеток становится менее вытянутой, уменьшается число микроворсинок. Восходящий отдел петли имеет тонкую и толстую части и заканчивается в плотном пятне. Основной ионный переносчик этих клеток – NKCC2 ингибируется фуросемидом.
Юкстагломерулярный аппарат (ЮГА) включает 3 типа клеток: клетки дистального канальцевого эпителия на примыкающей к клубочку стороне (плотное пятно), экстрагломеруллярные мезангиальные клетки и гранулярные клетки в стенках афферентных артериол, продуцирующие ренин.
Дистальный каналец. За плотным пятном (macula densa) начинается дистальный каналец, переходящий в собирательную трубку. В дистальных канальцах всасывается около 5% Na первичной мочи. Переносчик ингибируется диуретиками из группы тиазидов.
Собирательные трубки содержат два типа клеток: основные («светлые») и вставочные («темные»). По мере перехода кортикального отдела трубки в медуллярный уменьшается число вставочных клеток.
Основные клетки содержат натриевые каналы, работа которых ингибируется диуретиками – амилоридом, триамтереном. Во вставочных клетках нет Na+/K+-АТФазы, но содержатся Н+-АТФаза. В них осуществляется секреция Н+ и реабсорбция Сl—.
Таким образом, в собирательных трубках осуществляется конечный этап обратного всасывания NaCl перед выходом мочи из почек.Интерстициальные клетки почек. В корковом слое почек интерстиций выражен слабо, тогда как в мозговом слое он более заметен. Корковое вещество почек содержит два типа интерстициальных клеток – фагоцитирующие и фибробластоподобные.
Фибробластоподобные интерстициальные клетки продуцируют эритропоэтин. В мозговом веществе почек имеется три типа клеток.
В цитоплазме клеток одного из этих типов содержатся мелкие липидные клетки, служащие исходным материалом для синтеза простагландинов.
Источник: https://pediatrino.ru/nefrologiya/anatomiya-pochek-i-mochevyvodyashhih-putej/
Мочевыводящие пути и мочеиспускание

Моча, постоянно вырабатываемая почками, проходит по мочеточникам к мочевому пузырю, полому органу с мышечными стенками, в котором накапливается до выведения наружу через уретру во время мочеиспускания.
МОЧЕВЫВОДЯЩИЕ ПУТИ
Мочевыводящие пути — это ряд соединенных между собой полых структур, выводящих мочу из организма несколько раз в день в процессе мочеиспускания.
Мочевыводящие пути, начинаясь в почках, выходят в почечные лоханки, образования в форме воронки, которые переходят в мочеточники, два длинных трубоподобных канала, проходящих по брюшной полости к тазу и впадающих в мочевой пузырь.
Этот полый орган с сильными мышечными стенками содержит мочу, постепенно наполняясь, а затем выводит через последний участок мочевыводящей системы, уретру, наружу.
СТРОЕНИЕ МОЧЕТОЧНИКОВ
Мочеточник — трубка, по которой моча поступает из почечной лоханки в мочевой пузырь (МП). На рисунке мочеточник показан в увеличенном виде и с разрезанной стенкой. Сегмент наполненного мочеточника вскрыт и нарисован вокруг пустого мочеточника.
Следующие оболочки характеризуют стенку мочеточника:
- Слизистая оболочка (СО) состоит из переходного эпителия (Э) и собственной пластинки (СП) слизистой, образованной относительно толстым слоем хорошо кровоснабжаемой и иннервируемой рыхлой соединительной ткани. Слизистая оболочка пустого мочеточника образует несколько продольных складок. Когда мочеточник расширяется, как показано стрелками, складки уплощаются.
- Мышечная оболочка (МО) состоит из пучков гладкомышечных клеток, между которыми располагаются прослойки рыхлой соединительной ткани. Они не всегда хорошо отделены друг от друга, но можно различать внутренний продольный (ВП) и средний циркулярный (СЦ) слои; в нижней части мочеточника, находящегося в области малого таза, появляется наружный продольный (НП) слой (не показан на рисунке). Регулярные нисходящие перистальтические сокращения, начинающиеся в малых чашках, передаются мышечной оболочке мочеточника. Во время этих сокращений, которые перемещают мочу к мочевому пузырю, мочеточник расширяется и сокращается, как показано стрелками.
- Адвентициальная оболочка (АО) — слой рыхлой соединительной ткани, богатый жировыми клетками, кровеносными и лимфатическими сосудами, а также нервными волокнами.
МОЧЕВОЙ ПУЗЫРЬ
Это полый растяжимый орган: когда он пуст, то имеет более-менее треугольную форму, но по мере наполнения принимает овальную или сферическую; обычно у взрослого человека он может вмещать до 350 мл мочи.
Мочевой пузырь состоит из трех различных частей: верхушек – верхней части, которая снаружи выстлана перитонеумом; тела, составляющего большую часть органа, содержащего сзади два отверстия, через которые по мочеточникам в мочевой пузырь из почек стекает моча, и основы, опирающейся на дно таза и образующей шейку мочевого пузыря, которая переходит в отверстие мочеиспускательного канала.
УРЕТРА
Уретра представляет собой канал – последний участок мочевыводящей системы, через который моча из мочевого пузыря выводится наружу. У женщин уретра выполняет только эту функцию, а у мужчин она также выводит сперму из внутренних половых органов в момент эякуляции.
Уретра начинается в отверстии мочеиспускательного канала и заканчивается внешним отверстием уретры, или мочевым каналом, на поверхности тела.
Женская уретра в длину достигает 4— 5 см; она идет по прямой нисходящей траектории, заканчиваясь мочевым каналом на вульве. Мужская уретра достигает в длину 15—20 см.
Различают три сегмента мужской уретры: первый, предстательная железа мочеиспускательного канала, пересекает простату; второй, мембранная уретра, проходит от предстательной железы до корня полового члена; и третий, губчатая область уретры, проходит по внутренней части полового члена внутри губчатого тела, заканчиваясь мочевым каналом на головке полового члена (Подробнее в статье “Уретра”).
МЕХАНИЗМ И РЕФЛЕКС МОЧЕИСПУСКАНИЯ
Моча находится в мочевом пузыре временно, поскольку, несмотря на то что мышцы стенок мочевого пузыря эластичные, его возможность накапливать мочу ограничена: накапливаясь сверх меры, моча выбрасывается наружу через уретру благодаря механизму мочеиспускания.
Этот механизм зависит от мышечного клапана, расположенного на выходе из мочевого пузыря, который позволяет закрывать и открывать уретру, выпуская мочу из организма.
Этот мышечный клапан известен как мочевой сфинктер; он состоит из двух структур, создающих препятствие для прохождения мочи: внутреннего сфинктера уретры, расположенного в точке перехода мочевого пузыря в уретру, и внешнего сфинктера уретры, расположенного в ее среднем отделе.
Первый работает автоматически, а функция второго до определенного момента может контролироваться, поэтому человек способен задерживать мочеиспускание.
Умение контролировать деятельность внешнего сфинктера уретры приходит в первые годы жизни ребенка, дети учатся различать сигналы, свидетельствующие о наполнении мочевого пузыря, и сдерживать автоматические рефлексы мочеиспускания к двухлетнему возрасту.
Опорожнение мочевого пузыря происходит благодаря автоматическому рефлексу мочеиспускания, который действует, когда стенки мочевого пузыря расширяются сверх определенного предела.
Когда это происходит, нервные рецепторы в стенках мочевого пузыря посылают сигнал, достигающий центра мочеиспускания в спинном мозге, получив который нервный центр посылает двигательные импульсы мышцам стенок мочевого пузыря.
Тогда мышца-детрузор, являющаяся частью мочевого пузыря, сокращается и открывает внутренний сфинктер уретры, позволяющий моче пройти в уретру. Тем не менее для выхода мочи наружу нужно также, чтобы расслабился внешний сфинктер уретры, находящийся под контролем сознания.
Источник: https://tardokanatomy.ru/content/mochevyvodyashchie-puti-i-mocheispuskanie
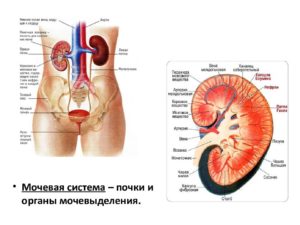
Строение органов мочевой системы человека

Все органы мочевой системы человека при отсутствии врожденных или приобретенных патологий функционируют как единый слаженный механизм, выделяя в течение суток в среднем порядка полутора литров мочи. В анатомии беспозвоночных аналогом мочевых органов являются нефридии. Иннервация органов мочевой системы производится посредством парасимпатических и симпатических волокон.
Мочевые органы человека (organa urinaria) выделяют мочу (почки), выводят ее из почек (почечные чашки, лоханка, мочеточник), служат для скопления мочи (мочевой пузырь) и выведения мочи из организма (мочеиспускательный канал).
Ниже вы узнаете об особенностях строения почек, мочеточника, мочевого пузыря, их топографии, кровоснабжении и иннервации.
Почки: топография и внутреннее анатомическое строение
Почка (rеn) в мочевой системе — это парный орган бобовидной формы массой 120-200 г. Правая и левая почки расположены по обе стороны от позвоночного столба, на задней брюшной стенке, позади брюшины. Задняя поверхность почки прилежит к диафрагме, квадратной мышце поясницы, поперечной мышце живота и к большой поясничной мышце.
Эти мышцы образуют для почки углубление — почечное ложе. Кпереди от почки и позади нее находятся предпочечный и позадилочечный листки так называемой почечной фасции (fascia renalis). Вверху, над надпочечниками и по бокам от почек, предпочечный листок срастается с позадипочечным листком.
Нижние края пред- и позадипочечного листков почечной фасции не соединены между собой.
К верхнему концу почки прилежит надпочечник. К правой почке прилежат печень, правый изгиб ободочной кишки, нисходящая часть двенадцатиперстной кишки. К левой почке прилежат желудок, поджелудочная железа, петли тощей кишки, селезенка и левый изгиб ободочной кишки.
Почка имеет бобовидную форму, снаружи она покрыта фиброзной капсулой (сарsula fibrosa) .
В строении почки человека различают переднюю поверхность (facies anterior) и заднюю поверхность (facies posterior), верхний конец (extremitas superior) и нижний конец (extremitas inferi or), а также выпуклый латеральный край (margo lateralis) и вогнутый медиальный край (margo medialis). У медиального края имеется углубление — почечные ворота (hilum renale), через которые в почку входят почечная артерия и нервы, выходят мочеточник, почечная вена, лимфатические сосуды, образующие почечную ножку. В глубине почечных ворот находится углубление — почечная пазуха (sinus renalis), вдающаяся в вещество почки. В почечной пазухе располагаются малые и большие почечные чашки, почечная лоханка, кровеносные и лимфатические сосуды, нервные волокна и жировая ткань.
У паренхимы почки различают расположенное снаружи корковое вещество и лежащее в глубине, ближе к почечной пазухе, мозговое вещество. В корковом веществе почки, имеющем толщину 0,4-0,7 мм, расположены почечные тельца, проксимальные и дистальные канальцы (нефронов), а также начальные отделы собирательных трубочек.Корковое вещество почки (cortex renalis) состоит из чередующихся более светлых и более темных участков.
Ещё одна особенность строения почки – наличие в светлых участках, образующих лучистую часть (pars radiata), прямых почечных канальцев (tubuli renales recti), продолжающихся в мозговое вещество почки и начальные отделы собирательных трубочек (tubuli renales colligentes).
Более темные участки коркового вещества образуют ее свернутую часть (pars convoluta), в которой находятся почечные тельца (corpusculi renales), проксимальные и дистальные части извитых почечных канальцев (нефронов).
Мозговое вещество почки (medulla renalis) на продольном разрезе органа имеет вид отдельных (от 10 до 15) треугольной формы участков, почечных пирамид (pyramides renales), отграниченных друг от друга почечными столбами. Каждая почечная пирамида имеет основание (basis pyramidis), обращенное к корковому веществу, и верхушку в виде почечного сосочка (papilla renalis), направленную в сторону почечной пазухи.
Почечные столбы (columnae renales), расположенные между пирамидами мозгового вещества, образованы соединительной тканью, в которой проходят кровеносные и лимфатические сосуды, нервные волокна.
Каждая почечная пирамида состоит из прямых канальцев, образующих петлю нефрона, и из проходящих через мозговое вещество собирательных трубочек, которые сливаются друг с другом и образуют в области почечного сосочка 15-20 коротких сосочковых протоков (ductus papillares). Сосочковые протоки открываются на поверхности сосочков сосочковыми отверстиями (foramina papillaria). Эти отверстия на вершинах почечных сосочков образуют решетчатое поле (area cribrosa).
Структурно-функциональной единицей почки является нефрон (nephron), которых в одной почке насчитывают около миллиона. Во внутреннее строение нефрона почки входит капсула клубочка (capsula glomeruli) и канальцы.
Капсула клубочка (капсула Шумлянского—Боумена охватывает клубочковую капиллярную сеть, в результате формируется почечное (мальпигиево) тельце (corpusculum renale). Из капсулы клубочка выходит проксимальный извитой каналец (tubulus contortus proximalis).
За этим канальцем в анатомии почки человека следует петля нефрона (ansa nephroni, петля Генле), состоящая из нисходящей и восходящей частей. Петля нефрона переходит в дистальный извитой каналец (tu bulus contortus distalis), впадающий в собирательную трубочку (tubulus renalis colligens).
Собирательные трубочки продолжаются в сосочковые протоки. На всем протяжении канальцы нефрона окружены прилегающими к ним кровеносными капиллярами.
С учетом строения и топографии кровеносных сосудов в почке выделяют пять сегментов: верхний сегмент (segmentum superius), верхний передний (segmentum anterius superius), нижний передний (segmentum anterius inferius), нижний (segmentum inferius) и задний сегменты (segmentum posterius). Каждый сегмент состоит из 2-3 почечных долей. Одна почечная доля (lobus renalis) объединяет почечную пирамиду с прилежащим к ней участком коркового вещества почки и ограничена почечными столбами. Каждая почечная доля в корковом веществе состоит из 500-600 корковых долек. Норковая долька (lobulus corticalis) в анатомии строения почки содержит одну лучистую часть, ограниченную по бокам междольковыми сосудами с прилежащими структурами свернутой части коркового вещества почки.
Каждый почечный сосочек на верхушке пирамиды мозгового вещества окружает малая почечная чашка (calyx renalis minor).
В стенках малых почечных чашек, в области их свода, имеется кольцеобразный слой гладкомышечных клеток — сжиматель свода, который препятствует обратному току мочи из поперечных чашек в канальцы нефронов.
Из соединения двух-трех малых почечных чашек образуется большая почечная чашка (calyx renalis major). При слиянии двух-трех больших почечных чашек образуется почечная лоханка (pelvis renalis).В анатомическом строении почки она похожа по форме на уплощенную воронку, которая может быть широкой (ампулярной) или дольчатой (разветвленной). Суживаясь книзу, почечная лоханка в области ворот почки переходит в мочеточник. Малые и большие почечные чашки, почечная лоханка и мочеточник составляют мочевыводящие пути.
Иннервация почки: ветви блуждающих нервов (парасимпатические волокна) и чревного сплетения, узлов симпатического ствола (симпатические волокна).
Кровоснабжение: почечная артерия (ветвь брюшной части аорты). Венозная кровь оттекает по почечной вене, которая впадает в нижнюю полую вену.
Лимфатические сосуды, входящие в строение этих органов мочевой системы, впадают в поясничные лимфатические узлы.
Мочеточник: расположение и строение
Мочеточник (ureter) начинается от почечной лоханки и заканчивается впадением в мочевой пузырь. Мочеточник, имеющий форму трубки длиной 30-35 см и диаметром от 4 до 8 мм, выводит мочу из почки в мочевой пузырь.
У мочеточника имеются узкие места (сужения) у места начала, в месте вхождения мочеточника в полости малого таза (на уровне пограничной и таза) и в месте впадения мочеточника в мочевой пузырь. У мочеточника различают брюшную, тазовую и внутристеночную части.
Расположение брюшной части мочеточника (pars abdominalis) – передняя поверхность большой поясничной мышцы. Спереди мочеточник покрыт париетальной брюшиной.
Тазовая часть (pars pelvina) мочеточника располагается впереди подвздошных артерии и вены, у женщин — позади яичника, у мужчин — латеральнее семявыносящего протока. Конечный отдел тазовой части в строении мочеточника, прободающий стенку мочевого пузыря, называют внутристеночной частью.
Иннервация мочеточника: верхняя часть ветви блуждающего нерва (парасимпатические волокна), нижняя часть — из тазовых внутренностных нервов; симпатические волокна — из почечного и нижнего подчревного сплетений.
Кровоснабжение: ветви (мочеточниковые) почечной, яичниковой (яичковой) артерий, брюшной части аорты, общей и внутренней подвздошных, средней прямокишечной и нижней мочепузырной артерий. Вены мочеточника впадают в поясничные и внутренние подвздошные вены.
Лимфатические сосуды, входящие в строение этого мочевого органа, впадают в поясничные и внутренние подвздошные лимфатические узлы.
Далее вы узнаете о топографии и строении мочевого пузыря.
Мочевой пузырь: фото, топография и строение
Мочевой пузырь (vesica urinaria) является резервуаром для мочи, которая из пузыря выводится наружу через мочеиспускательный канал. Мочевой пузырь расположен в полости малого таза позади лобкового симфиза, он вмещает до 250— 500 мл мочи. У наполненного мочевого пузыря верхушка поднимается над лобковым симфизом и соприкасается с передней брюшной стенкой.
Задняя поверхность такого органа человека, как мочевой пузырь, у мужчин прилежит к прямой кишке, семенным пузырькам и ампулам семявыносящих протоков, а дно — к предстательной железе.
У женщин задняя поверхность мочевого пузыря соприкасается с передней стенкой шейки матки и влагалища, а дно пузыря — с мочеполовой диафрагмой.
Наполненный мочевой пузырь расположен по отношению к брюшине мезоперитонеально, а пустой, спавшийся — ретроперитонеально.
Брюшина, покрывающая мочевой пузырь сверху, у мужчин переходит на прямую кишку (прямокишечно-пузырное углубление), у женщин — на матку (пузырно-маточное углубление). У мочевого пузыря выделяют обращенную к передней брюшной стенке верхушку пузыря (apex vesicae).В строение мочевого пузыря человека входи фиброзный тяж – он идет от верхушки пузыря к пупку и представляет собой срединную пупочную связку (lig. umbilicale medianum), являющуюся остатком мочевого протока у зародыша (плода). Расширенная часть — тело мочевого пузыря (corpus vesicae) книзу суживается, образует шейку мочевого пузыря (cervix vesicae) и переходит в мочеиспускательный канал.
В нижнем отделе шейки мочевого пузыря находится внутреннее отверстие мочеиспускательного канала (ostium urethrae internum).
Слизистая оболочка (tunica mucosa) мочевого пузыря у опорожненного мочевого пузыря образует складки. В области дна мочевого пузыря, образующего треугольник мочевого пузыря (trigonum vesicae), слизистая оболочка плотно сращена с мышечной оболочкой и складок не образует.
У вершины треугольника находится внутреннее отверстие мочеиспускательного канала (ostium urethrae internum). В каждом латеральном углу мочевого пузыря имеется отверстие мочеточника, правого и левого (ostium uretheris dextri et sinistri).
Между этими отверстиями в строение мочевого пузыря человека расположена межмочеточниковая складка (plica interureterica), являющаяся задней границей треугольника мочевого пузыря.
Вокруг внутреннего отверстия мочеиспускательного канала мышечная оболочка утолщается и образует сжиматель мочевого пузыря (m. sphincter vesicae). Мышечную оболочку мочевого пузыря в соответствии с ее функцией называют мышцей, выталкивающей мочу (m. detrusor vesicae).
Иннервация мочевого пузыря: парасимпатическая иннервация — ветви тазовых нервов, симпатическая иннервация — ветви нижнего подчревного сплетения.
Кровоснабжение: верхние, средние и нижние мочепузырные артерии. Венозная кровь от стенок мочевого пузыря оттекает в мочепузырное венозное сплетение.
Лимфатические сосуды направляются к внутренним подвздошным лимфатическим узлам.
На этих фото представлено строение мочевого пузыря человека:
Источник: https://wdoctor.ru/anatomiya/stroenie-organov-mochevoj-sistemy-cheloveka.html
Мочеполовая система женщины: строение и возможные инфекции

Данная система является сочетанием половой и мочевыделительной систем, а также репродуктивной функции. У мужчин к внутренним органам, отвечающим за репродукцию, относят сперматозоиды, а у женщин – яйцеклетку, также различны и внешние половые органы.
Особенности строения мочеполовой системы у женщин
Данная система выполняет множество различных функций: мочевыводящая, половая, а также самая важная для женского организма – рождение детей.
Женщины чаще мужчин переносят заболевания, связанные с мочеполовой системой из–за анатомического строения. Так как мочевыводящий канал у них короче, инфекциям легче проникнуть внутрь.
Если такие заболевания вовремя не лечить, возможен риск перерастания его в хроническую форму, что несомненно скажется на функции продолжения рода.
Органы женской мочеполовой системы:
- Яичники. Именно в них во время овуляции формируется яйцеклетка.
- Фаллопиевы трубы – это парные мышечные трубки, внутри которых находятся реснички эпителия, помогающие яйцеклетке «добраться» к матке.
- Матка – это один из главных мышечных половых органов женщины, покрытый слизистой оболочкой, к которому прикрепляется оплодотворенная сперматозоидом яйцеклетка и начинает зарождаться эмбрион будущего ребенка. Если оплодотворения не произошло, слизистая отторгается и наступает менструация.
- Влагалище представляет собой мышечный орган, своеобразный приемник спермы, служит родовыми путями для рождения потомства.
- Половые губы – они защищают организм от попадания вредоносных бактерий и инфекций.
- Клитор – объединяет в себе множество нервных окончаний, что и объясняет его чувствительность.
- Мочеточники. Они представляют собой 2 парные трубки, соединяющие почечные лоханки с мочевым пузырем.
- Почки – это парный орган, выполняющий функцию фильтра и имеющий форму фасоли. Если их работа нарушена, вредные вещества накапливаются и происходит интоксикация организма.
- Почечные лоханки. Находятся они с внутренней стороны почек и имеют форму воронки. Именно в них скапливается моча, а затем поступает в мочеточники.
- Мочевой пузырь. В нем скапливается моча для последующего ее вывода из организма. Имеет свойство растягиваться. У мужчин он круглой формы, а у женщин овальной, так как располагается под маткой.
- Уретра – это мочеиспускательный канал. У женщин он короче и шире, нежели у мужчин.
Регулируется женская мочеполовая система с помощью гормонов, нарушение которых приводит к проблемам в работе этих органов.
Возможные инфекции
Всевозможные бактерии мочеполовой системы у женщин вызывают воспалительные процессы как гинекологического, так и урологического характера. Все они являются опасными для репродуктивного здоровья и влекут за собой развитие хронических заболеваний, проблем с мочеиспусканием, а также повышается риск внематочной беременности и диагностирования бесплодия.
Причинами развития заболеваний данной системы могут быть:
- Болезни ЖКТ.
- Вирусные и бактериальные, а также грибковые инфекции.
- Переохлаждение, частые стрессовые состояния.
- Нарушения в функционировании щитовидной железы, сахарный диабет.
К основным болезням женской мочеполовой системы относят:
Цистит
Это заболевание мочевого пузыря, характеризующееся такими симптомами, как: боль и жжение при мочеиспускании, а также в пояснице, мутная моча, плохое самочувствие. Возникает цистит из–за кишечной палочки, которая попадает во влагалище из анального отверстия. Возможно заражение после незащищённого секса с уже заболевшим партнером.
Микоплазмоз
Болезнь поражает мочевыводящий канал, влагалище и шейку матки по причине слабого иммунитета женщины, передается половым путем и проявляется в виде различных симптомов: опоясывающая боль живота и поясницы, зуд и жжение наружных половых органов, боль при занятии сексом, слизистые выделения.
Уреаплазмоз
Возникает вследствие незащищенного полового акта и проявляется болью при занятии сексом, выделениями, имеющими неприятный запах, сильными болями внизу живота. В лечении обычно нуждаются оба партнера.
Молочница
Одно из самых распространенных заболеваний женской мочеполовой системы, характеризующееся жжением и зудом наружных половых органов, творожистыми выделениями с кислым запахом. Молочница чаще всего является симптомом более серьезного заболевания этой области.
Хламидиоз
Это серьезное заболевание, которое сложно диагностируется и лечится. Человек заражается от полового партнера при незащищенном сексе.
Симптомы: боль, охватывающая все органы мочеполовой системы, выделения с гноем и слизью, имеющие неприятный запах, повышение температуры и общая слабость.
Вагинит
Вагинит, или кольпит, проявляется в виде воспаления слизистой оболочки влагалища и выражается такой симптоматикой, как: жжение и зуд, выделения со странным цветом и резким запахом, а также частое мочеиспускание. Само заболевание быстро лечится, но, если своевременно не приступить к лечению, оно может перерасти в более серьезную форму.
Эрозия шейки матки
Довольно распространенное гинекологическое заболевание, представляющее собой розовое или красное пятно на шейке матки, протекает бессимптомно. Но, при халатном отношении к нему, увеличивается риск онкологического заболевания. Возникает эрозия как последствие перенесенной болезни этой области или может быть врожденной (псевдоэрозия).
Эндометрит
Это воспаление внутреннего слизистого слоя матки из–за попадания туда бактерий и инфекций вследствие проведения внутриматочных манипуляций, таких как аборт, роды и других.
Вирус папилломы человека
Серьезное заболевание, влекущее последствия для женского организма и протекающее бессимптомно. Проявляется наличием папиллом на половых органах.
Сифилис
Заражение этой болезнью происходит в ходе незащищенного полового акта и проявляется различными симптомами на разных ее стадиях.
Так, на первых стадиях на половых органах и шейке матки образуются язвочки, лимфоузлы увеличиваются, повышается температура тела, беспокоят сильные головные боли.
На последующих стадиях симптомы и последствия намного опаснее. Необходимо незамедлительное лечение обоим партнерам.
Перечисленные заболевания являются основными в огромном спектре болезней мочеполовой системы, и чтобы в дальнейшем не принимать неизмеримое количество медикаментов для лечения, нужно заранее позаботиться о своем здоровье и предпринять профилактические меры.
Профилактика
Намного легче избежать недуга, нежели лечить уже имеющуюся проблему, поэтому важно соблюдать некоторые правила для сохранения здоровья:
- Не стоит переохлаждать организм. Нижнее бельё рекомендуется выбирать из натуральных материалов и удобное, не сдавливающее половые органы.
- При постоянном использовании ежедневных прокладок, обязательно нужно следить за их сроком годности.
- Соблюдение личной гигиены – обязательно.
- Нельзя заниматься сексом с полным мочевым пузырем – это способствует распространению инфекций.
- Занятия спортом и не сидячий образ жизни помогут уберечь организм от нежелательных болезней.
- При половом акте безоговорочно необходимо использовать контрацепцию.
Эти простые правила помогут «обойти» нежелательные заболевания, но, при первой симптоматике, нужно незамедлительно обратиться к врачу для своевременного лечения. Чем раньше его начать, тем эффективнее оно будет.
Загрузка…
Источник: https://KardioBit.ru/pochki/anatomiya/mochepolovaya-sistema-zhenshhiny-stroenie-i-vozmozhnye-infektsii
Мочеполовая система мужчин: строение, заболевание, лечение
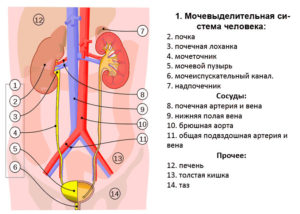
Мочеполовая (урогенитальная) система включает в себя две подсистемы: мочевую и половую. Основной задачей первой является образование мочи и последующее выведение ее из организма.
Вторая отвечает за репродуктивные функции представителей сильного пола. Мочевая и половая системы взаимосвязаны не только анатомически, но и физиологически.
Нарушения в работе одной из них существенно влияют на функционирование другой, поэтому целесообразно рассматривать их как единое целое. Заболевания мочеполовой системы отражаются не только на способностях мужчин к воспроизводству потомства, но и на работе других систем организма и общем состоянии здоровья.
Функции мочеполовой системы
Несмотря на тесную анатомическую связь, функции мочевой и половой систем существенно отличаются. Предназначением мочевой системы является выведение продуктов распада из организма. Почки служат для поддержания кислотно-щелочного баланса, образуют необходимые организму биологически активные вещества, способствуют водно-солевому равновесию.
Органы, входящие в состав половой системы позволяют мужчине осуществлять репродуктивные функции. Задачей половых желез является выработка половых гормонов, важных не только для воспроизводства потомства, но и для нормального функционирования всего организма.
За выработку гормонов ответственны преимущественно семенники. Нормальный гормональный фон чрезвычайно важен для роста, развития и жизнедеятельности, так как половые гормоны непосредственно влияют на следующие процессы:
- Метаболизм;
- · Рост;
- · Образование вторичных половых признаков;
- · Половое поведение мужчин;
- · Работа нервной системы.
Синтез гормонов осуществляется в половых железах, откуда вместе с кровью они доставляются ко всем органам, на которые они воздействуют. Этот процесс является необходимым условием поддержания работы всего организма.
Строение
Мочеполовая система мужчин включает в себя органы образования, выделения мочи и генитальный тракт.
Четко разделить, какие органы входят в мочевыделительную систему, а какие в половую, невозможно, так как некоторые из них выполняют и репродуктивные функции, и участвуют в процессе мочеобразования или мочевыведения.
Тем не менее, рассматривая строение урогенитальной системы, можно условно разграничить основные составные части обеих систем.
Анатомия мочевыделительной системы
К мочеобразующим органам относят почки. Они фильтруют кровь от вредных веществ и выводят продукты распада мочой. Из почек моча капает в мочеточники, откуда попадает в мочевой пузырь, где скапливается до тех пор, пока не произойдет мочеиспускание.
Опорожнение мочевика происходит через шейку, которая соединена с уретрой, представляющей трубку, расположенную в пенисе. Так как уретра – орган, контактирующий с внешней средой, в ней нередко возникают воспалительные процессы.
Строение почек представлено сложной системой. Фильтрация плазмы происходит в переплетенных клубочках из кровеносных сосудов. Полученная в процессе фильтрации моча выходит через канальцы в почечную лоханку и попадает в мочеточник.
Почки находятся в брюшной полости. Несмотря на то что этот орган является парным, поддержание жизнедеятельности возможно и с одной почкой. Помимо фильтрации, почки осуществляют выработку гормонов, участвующих в кроветворении и в регулировании давления в артериях.
Анатомия мочеточников представлена в виде канальцев, с одной стороны соединенных с почками, с другой – с мочевым пузырем. Мочеточники также являются парным органом.Строение мочевика напоминает перевернутый треугольник, в котором снизу находится шейка и сфинктер, направляющий мочу в уретру. Особенность мочевого пузыря – способность сильно растягиваться, если в нем скапливается большой объем мочи.
Это происходит благодаря тому, что его стенки состоят из гладкомышечных волокон, которые хорошо поддаются растяжению. Анатомия мускулатуры мочевого пузыря позволяет органу значительно уменьшаться в незаполненном состоянии и увеличиваться при заполнении.
Уретра – очень длинная узкая трубка, строение которой также дает возможность некоторого растяжения. Через нее выводится не только моча, но и сперма при эякуляции.
Описанные мочеобразующие и мочевыводящие органы покрыты слизистой оболочкой.
Ее функция – защита тканей органа, расположенных под ней, от мочевой среды. Заболевания инфекционного характера развиваются в слизистом секрете этой оболочки, который является благоприятной средой для жизнедеятельности бактерий.
Анатомия половой системы
Генитальная или половая система у мужчин включает в себя семенники, придатки семенников, семенные канатики и половой член. Основной функцией этих органов является сперматогенез и транспортировка спермиев наружу для оплодотворения.
Семенники – органы, главной задачей которых является выработка сперматозоидов. Их образование берет начало во внутриутробный период. Изначально формирование происходит в брюшной полости.
В процессе развития семенники опускаются в мошонку, которая представляет собой кожное вместилище для этих органов. Придатки семенников выполняют функцию накопления спермиев для дальнейшего созревания и продвижения. Строение придатков представлено узким спиралевидным протоком. Органы, которые объединяют придатки с уретрой, называются семенными канатиками.
Половой член – орган, который может менять свой размер. Это свойство обеспечивают пещеристые тела, из которых он состоит.При эрекции пещеристое тело подобно губке заполняется кровью, что позволяет пенису существенно увеличиться. В половом члене находится уретра, через которую сперматозоиды выходят наружу.
Органы половой системы мужчин находятся преимущественно вне брюшной полости. Исключением является предстательная железа, расположенная ниже мочевика. Простата – орган, вырабатывающий специальный секрет, позволяющий мужским половым клеткам сохранять активность.
Она объединяет уретру с семявыносящим протоком и не дает семенной жидкости попадать в мочевой пузырь при эякуляции. Эта функция применима и для другого процесса – при семяизвержении моча не проникает в уретру.
Заболевания
Самой распространенной причиной возникновения болезни органов мочеполовой системы являются инфекции. Заболевания, которые вызывают инфекции, появляются при поражении органов бактериями, паразитами, грибком или вирусами. Многие болезни такой природы передаются через сексуальный контакт.
Инфекции поражают преимущественно нижние отделы мочеполовой системы, что вызывает такие симптомы: дискомфорт при мочеиспускании, рези в уретре, боль в области паха.
Подобные симптомы часто возникают при воспалении и являются признаком инфекции в мочевых путях. Подозревая у себя наличие болезни, следует безотлагательно посетить врача, который проведет обследование и назначит соответствующее лечение.
Заболевания, которые вызывают инфекции, протекают и в острой, и в хронической форме. Описанные симптомы наиболее выражено проявляются при острых формах болезни.
Передача инфекции происходит посредством нескольких путей:
- Незащищенный сексуальный контакт (самая распространенная причина заболевания);
- · Восходящие инфекции, возникающие при несоблюдении правил личной гигиены;
- · Переход инфекции их других органов по кровеносным сосудам и с лимфой.
Острые инфекции делят на специфические и неспецифические. Первые обладают более выраженной симптоматикой. При трихомониазе и гонорее симптомы заболевания появляются уже через 3–4 дня после заражения. Неспецифические инфекции не дают болезни проявиться так быстро, клиническая картина в этом случае становится заметна через более длительное время.
Наиболее распространенными патологиями органов мочеполовой системы являются: уретрит, простатит, цистит и пиелонефрит.
Уретрит – воспаление уретры, возникающее при попадании инфекции, переохлаждении, снижении иммунитета. Инкубационный период этой болезни может отличаться в зависимости от возбудителя. В среднем он длится от недели до месяца. Основные симптомы при воспалении мочеиспускательного канала: жжение при мочеиспускании, учащенные позывы.
Простатит – воспаление простаты. Проявляется в острой и хронической форме. При отсутствии лечения воспаление дает осложнения, влияющие на способность мужчины завести потомство.
Цистит – воспаление мочевого пузыря. Возникновение болезни может быть связано с попаданием инфекции или переохлаждением организма. Основные симптомы заболевания – учащенное мочеиспускание и ложные позывы к нему.
Пиелонефрит – воспаление почек. Если лечение болезни отсутствует, последствия могут быть очень опасными. Симптомы заболевания возникают не сразу, однако при развитии патологии ощущается резкая сильная боль в поясничном отделе. При появлении даже незначительного дискомфорта в этой области, нужно посетить врача и пройти обследование.
Диагностика и лечение патологий
Для того чтобы подтвердить наличие заболевания, выявить его этиологию и назначить лечение, врач проводит диагностику. В диагностических целях применяют как инструментальные, так и лабораторные исследования. Широко используется также аппаратная диагностика, в которую входит УЗИ, МРТ, КТ и рентген.
МРТ и КТ – похожие способы исследования, которые часто применяются в современной медицине. МРТ позволяет просмотреть многослойное изображение тех органов, которые сканируются. Снимки, сделанные в ходе МРТ, обрабатываются на компьютере и сохраняются на цифровой носитель.
Симптомы, при которых для обследования применяют МРТ: недержание мочи, изменение цвета, консистенции или запаха, кровянистые выделения и боль при мочеиспускании.
Так как эти симптомы характерны для многих заболеваний, в том числе опасных, врач назначает МРТ, чтобы удостовериться в правильности диагноза, обезопасить пациента и назначить соответствующе лечение.МРТ используют при подозрении на онкологию, полипы и другие виды новообразований.
МРТ
Благодаря томографии МРТ становится осуществима визуальная оценка нарушений в работе органов, которая невозможна при других методах исследования. Проведение МРТ не предполагает специальной подготовки, достаточно придерживаться всего двух правил:
- За несколько дней до МРТ не употреблять хлеб, фрукты, овощи, газированные и молочные напитки;
· Вечером перед исследованием нужно поставить клизму.
Делать МРТ можно и без соблюдения описанных правил, однако изображения будут худшего качества.
Еще один распространенный способ диагностики – УЗИ. Его сочетают с инструментальными методами обследования. Если мужчина жалуется на проблемы с органами выделения или замечает снижение репродуктивной функции, назначают УЗИ. Процедура УЗИ позволяет определить важные характеристики исследуемого органа и выяснить ретенцию мочи.
УЗИ органов проходит абсолютно безболезненно. Такой метод исследования, как УЗИ, показан пациентам с заболеваниями почек и мочевых путей воспалительной природы, при цистите, а также недержании мочи. В случае увеличения простаты, с помощью УЗИ можно определить причину этого и выбрать соответствующее лечение.
УЗИ не предполагает внутривенный ввод контрастного вещества, как при урограмме, поэтому не дает на почки дополнительную нагрузку медикаментами. Процедура УЗИ не имеет никаких противопоказаний, однако некоторые факторы могут снизить достоверность результата: наличие рубцов и швов на обследуемом органе и катетер для отведения мочи.
Для того чтобы погрешность в измерениях при УЗИ была минимальной, необходимо принимать при осмотре правильное положение.
Для лечения применяют различные методы терапии исходя из особенностей возникшего заболевания. Как правило, врач назначает больному определенные препараты.
Если мужчину беспокоит сильная боль, ему рекомендованы анальгетики и спазмолитические препараты. При инфекционном поражении пациенту выписывает антибиотики. Схема приема таких средств определяется врачом индивидуально.
Перед тем как назначать лекарственные препараты (антибиотики, антисептики, сульфаниламиды) и осуществлять лечение, с помощью диагностики определяется вид возбудителя, и отслеживаются особенности течения болезни.
В зависимости от тяжести патологии препараты могут вводиться внутримышечно, орально или внутривенно.
Для антибактериальной обработки поверхностных участков половых органов используют такие препараты, как растворы йода и марганцовки, хлоргексидин. Терапия антибиотиками осуществляется посредством приема Ампициллина и Цефтазидима.При воспалениях уретры и мочевого пузыря, протекающих без осложнений, назначаются таблетированные препараты Бактрим, Аугментин и т. п. Схема лечения при повторном заражении аналогична терапии при первоначальном инфицировании.
Если заболевание перешло в хроническую форму, рекомендуется применять препараты в течение длительного периода (более месяца).
Используя те или иные препараты, нужно учитывать индивидуальную переносимость пациента отдельных компонентов лекарственных средств, поэтому лечение патологий мочеполовых органов должно осуществляться только под наблюдением специалиста.
После окончания терапии патологии, вызванной инфекционным возбудителем, следует сдать бактериологический анализ мочи для подтверждения результата.
В некоторых случаях после курса лечения врач назначает общеукрепляющие препараты, которые позволяют восстановить защитные силы организма и избежать рецидива.
Мочеполовая система выполняет жизненно важные функции, поэтому нарушения в ее работе негативно отражаются на общем состоянии всего организма и требуют незамедлительного устранения.
Риск возникновения заболеваний выделительных и половых органов возрастает в преклонном возрасте. Чтобы избежать появления подобных патологий рекомендуется регулярно следить за состоянием здоровья и ежегодно проходить профилактический осмотр у врача.
Источник: https://my-urolog.ru/mochepolovaya-sistema-muzhchin.html