Врожденные заболевания почек у детей
Содержание
Болезни почек у детей: виды, признаки и методы лечения

Почки – невероятно важный орган, отвечающий за очистку и фильтрацию крови, поддержание баланса солей и жидкости в организме.
Болезни почек у детей могут привести к серьезным последствиям для всего организма, поэтому крайне важно уметь вовремя их распознавать.
Немного о строении почек
Каждая почка представляет собой полый орган, разделенный на «секции» (чашечки; малые чашечки, соединяясь по две-три, образуют большие чашечки, а те, в свою очередь, формируют полость так называемой лоханки). Именно в этих полостях в результате фильтрации крови и извлечения из нее лишних веществ, таких как мочевина и креатин, образуется моча.
Фильтрация осуществляется особыми образованиями – нефронами. Каждая почка содержит их более миллиона.
Именно нефроны составляют ткань почки. Они «обрабатывают» кровь при помощи так называемого клубочкового аппарата. К каждой почке идет вена и артерия, которые снабжают их кровью.
Нарушения в работе почек могут быть вызваны разными причинами: врожденными патологиями, механическими повреждениями или воспалительными процессами. Они, в свою очередь, также могут иметь различные истоки: переохлаждение, инфекция или реакция на изменение состава крови.Подобные нарушения могут сигнализировать даже о начале онкологического заболевания. Поэтому крайне важно внимательно отслеживать любые подозрительные симптомы у детей.
Почки и мочевыводящая система полностью формируются у ребенка примерно к полутора годам. Именно в период до полутора лет родителям нужно быть особенно внимательными.
Также необходимо отслеживать состояние ребенка в период от пяти до семи лет, когда в детском организме происходят специфические изменения, и в подростковый период, в котором организм перестраивается под воздействием гормонов. В эти периоды все системы в организме ребенка, включая мочевыводящую, крайне уязвимы и подвержены различным заболеваниям.
Разновидности болезней почек
У детей чаще всего встречаются следующие болезни почек и мочевыводящих путей:
- Различные виды нефритов – воспалений разного характера: пиелонефрит (острый и неострый), гломерулонефрит (острый, подострый и хронический), цистит и уретрит.
- Нефритический синдром – поражение клубочкового аппарата почек, отвечающего за фильтрацию крови. Как правило, это состояние сопровождает другие заболевания: туберкулез, различные болезни печени, сахарный диабет, аллергические реакции. Нефротический синдром может быть и врожденным, как результат генетических сбоев, а также развиться из запущенного гломерулонефрита или пиелонефрита. По своему характеру нефротический синдром представляет собой воспаление и проявляется схожим образом.
- Почечная недостаточность – почки по тем или иным причинам не могут выполнять свои функции.
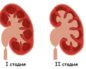
- Нефроптоз – смещение почки относительно ее нормального положения, как правило, опущение. Это нарушение также известно под названием «блуждающая почка». Чаще всего нефроптоз – врожденное явление. Оно чревато тем, что почка может, провернувшись вокруг своей оси, растянуть и пережать кровеносные сосуды.
- Иногда в почках встречаются и кисты – особые неклеточные образования. Чаще всего они сами по себе безвредны, но есть немалый риск перерождения кисты в злокачественную опухоль.
- При несбалансированном рационе ребенка в его моче может повыситься содержание солей (оксолатов, уратов или фосфатов). Такие изменения обычно временны, но игнорирование их может привести к серьезным последствиям – образованию в почках песка и камней. По счастью, мочекаменная болезнь у детей – не слишком распространенное явление.
Как распознать начало заболевания почек у ребенка
Ребенок далеко не всегда может объяснить, что именно его беспокоит. Но признаки нарушений в работе почек достаточно хорошо заметны, и родителю не составит труда их распознать.
Симптомы заболевания почек у детей практически во всех случаях схожи. Они включают в себя:
- Боли в пояснице – тянущие или острые.
- Отечность лица и конечностей, особенно по утрам, появление «мешков» под глазами – проявление застоя в организме жидкости, которую почки не в состоянии вовремя вывести.
- Сухость слизистой оболочки рта.
- Изменение цвета, запаха и консистенции мочи: она может стать интенсивно-желтого цвета с сильным резким запахом (при переизбытке солей), мутной, розового или красного цвета с примесью крови (так называемая гематурия; наблюдается при воспалениях) или содержать какие-либо включения.
- Повышенное артериальное давление.
- Повышенная температура – с большой вероятностью указывает на воспаление.
- Слабость и повышенная утомляемость ребенка.
- Жалобы ребенка на затруднения и неприятные ощущение при мочеиспускании; маленькие дети могут отказываться идти на горшок.
Родителям детей до года следует обратить особое внимание на следующие специфические симптомы воспаления почек у детей грудного возраста:
- моча резко меняет запах и цвет;
- животик ребенка увеличивается в размерах;
- частота мочеиспусканий меняется – увеличивается или уменьшается.
На все эти явления следует обращать пристальное внимание, особенно если подозрительных симптомов наблюдается сразу несколько.
Медлить в таких случаях опасно – у детей заболевание почек в запущенной стадии может привести к очень серьезным последствиям — от перетекания заболевания в хроническую фазу до отказа почек.
Виды воспаления почек
Особые приметы имеет и воспаление почек у детей, точнее, несколько видов, характеризующихся схожими симптомами.
Гломерулонефрит
Это поражение самой ткани органа, которое, как правило, вызывается стрептококковыми инфекциями. Для острого гломерулонефрита характерны головные боли, высокая температура тела, повышение артериального давления, моча выраженного красного цвета с кровяными включениями, тошнота и рвота.
Для подострой формы – отечность лица, красная моча. При этом количество выделяемой мочи уменьшается.
Для хронической формы – бледность и сухость кожи, постоянное чувство жажды, кашель, одышка; повышенное количество белка в моче с одновременным понижением его в крови, увеличенная печень, учащенный пульс. Давление при этом не повышается.
Пиелонефрит
Воспаление, поражающее полости почек – чашечки и лоханку. Острая форма пиелонефрита чаще всего вызывается кишечной палочкой или стафилококками. Тяжелее всего болезнь протекает у новорожденных детей, выражаясь такими симптомами, как резкое повышение температуры тела (до сорока градусов), рвота (вызванная интоксикацией организма).
Кроме того могут возникать так называемые менингеальные симптомы – запрокидывание головы, сгибание ног в коленях, иногда пожелтение кожи. У детей более старшего возраста болезнь развивается не так резко и протекает сравнительно легко. Обычно такое воспаление почек у ребенка, как пиелонефрит, является следствием болезней мочевого пузыря.
Для него характерна вся симптоматика подобных воспалений: боли в пояснице, которые резко усиливаются при надавливании или постукивании, отеки, «мешки» под глазами, затруднение при мочеиспускании (боли, жжение), необычный цвет и запах мочи.
Хронический пиелонефрит чаще всего развивается из недолеченного острого.
Для его симптоматики характерны: бледность кожи, головные боли, боли в области поясницы, частое мочеиспускание.
Нефритический синдром
Воспаление, сопутствующее другим инфекционным заболеваниям. Может быть и врожденным – как результат асфиксии при родах или генетических нарушений. Поражает клубочковый аппарат почек.
Его симптомами являются отеки не только лица и конечностей, но и всего тела, скопление жидкостей в полостях организма – брюшной (асцит), плевральной (гидроторакс), в сердечной сумке (гидроперикард), сухая и шелушащаяся кожа, трещины на коже.
Какие меры принимать при обнаружении болезни
Что делать, если у ребенка болят почки? Прежде всего, необходимо определить характер нарушения. Для этого нужно сделать общий анализ мочи, который покажет общее состояние мочевыделительной системы (это определяется по количеству и соотношению белков и солей), и общий анализ крови – для выявления в организме воспалений (на них указывает повышенный уровень лейкоцитов).
Возможные аномалии в строении почек, а также наличие или отсутствие камней покажет ультразвуковое исследование.
Чем лечить ребенка
Лучшее лечение при таких заболеваниях – стационарное. Врач должен произвести осмотр и назначить порядок терапии. Но можно принять необходимые меры по облегчению состояния ребенка и в домашних условиях.
- Главным условием успешного лечения является соблюдение соответствующей диеты. Прежде всего, при любом заболевании почек необходимо исключить из рациона ребенка соль. Так как плохо работающие почки не справляются с фильтрацией солей, есть риск того, что они накопятся и превратятся в песок. Чтобы облегчить больным органам работу, нужно исключить все вещества, с которыми они не смогут справиться.
- Также нужно уменьшить количество питья, которое вы даете ребенку.
- Восполнять количество жидкости до необходимого можно с помощью овощей и фруктов. Регулярно устраивайте ребенку фруктово-овощные дни.
- Мучные и зерновые продукты не возбраняются – они не создают для почек опасной нагрузки.
- Количество потребляемых животных белков следует сократить до минимума – белки тоже являются «тяжелыми» веществами для почек.
- Лечащий врач может назначить ребенку прием комплекса витаминов.
- При остром воспалении врачи прописывают интенсивную антибактериальную терапию. Давайте своему ребенку лишь те антибиотики, которые назначены врачом и строго в предписанном количестве! Самолечение антибиотиками недопустимо ни в коем случае!
- При остром нефротическом синдроме ребенку показан постельный режим и прием препаратов глюкокортикоидной группы.
- Примерно в половине случаев нефротический синдром лечится при помощи гормональных препаратов. Но лечение должно быть строго индивидуальным и проводиться исключительно под наблюдением врача!
Профилактика
Избежать многих заболеваний у детей, связанных с почками, можно, соблюдая простые правила.
Такие как:
- не допускать переохлаждения ребенка;
- тщательно пролечивать инфекционные заболевания, не пускать их на самотек;
- следить за рационом питания малыша, не допускать злоупотребления солью, следить за количеством потребляемого животного белка.
Внимательность и соблюдение несложных профилактических рекомендаций поможет вашему ребенку сохранить здоровье!
Источник: https://DeteyLechenie.ru/mochevydelitelnaya-sistema/bolezni-pochek-u-detej.html
Детская нефрология: симптомы и методы лечения болезней почек у детей, диагностика, особенности наследственных заболеваний

Ребёнок — не просто уменьшенная копия взрослого человека. В его организме многие процессы протекают по-другому, каждый орган имеет свои особенности анатомического строения.
Эти обстоятельства обусловливают тот факт, что течение большинства заболеваний у детей отличается от таковых у взрослых. Патологии почек — не исключение.
Основную массу болезней составляют наследственные недуги и врождённые анатомические аномалии.
Предпосылки развития почечных болезней у детей
Почки у человека независимо от возраста состоят из следующих важных частей:
- сосудистых клубочков, в которых расположен фильтр для очистки крови;
- извитых канальцев, в которых происходит окончательное образование мочи;
- собирательных трубок и чашек, с которых начинается путешествие мочи наружу;
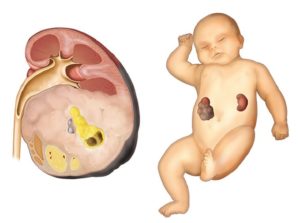
- лоханки, которая служит временным резервуаром для хранения небольшого объёма мочи.Почка ребёнка состоит из нескольких функциональных частей
Почки начинают формироваться у плода в самом начале внутриутробного существования — на пятой неделе беременности. Орган проходит три последовательные стадии развития: пронефрос, мезонефрос и метанефрос. Первые два прототипа почки просуществуют недолго. Последний анатомических вариант будет обеспечивать благополучную жизнь сначала ребёнка, а затем и взрослого.
Почка проходит три стадии развития
Почка ребёнка обладает следующими особенностями:
- скорость очистки крови в нефронах новорождённого составляет только пятую часть от таковой взрослого человека;
- в первые месяцы жизни почка хуже выводит шлаки и токсины;
- у новорождённого наблюдаются нестабильные показатели минерального обмена, в том числе количества натрия в крови;
- почки ребёнка прилагают больше усилий к поддержанию постоянного состава крови;
- органы ребёнка гораздо меньше подвержены влиянию гормонов и других биологически активных веществ;
- почкам детей гораздо труднее приспособиться к изменившимся потребностям организма.
Все перечисленные особенности приводят к тому, что у детей в зависимости от возраста чаще встречаются определённые виды почечных заболеваний. Причины могут быть разнообразными: воспаление, агрессия иммунитета, наследственные генетические дефекты и анатомические аномалии.
Виды почечных болезней у детей
Детство — довольно протяжённый период в жизни любого человека. Однако рост и развитие органов, в частности почек, не происходит равномерно. Существуют определённые сроки, в которые наступают те или иные кардинальные изменения. В это время ребёнок особенно подвержен определённым почечным заболеваниям.
Болезни почек у детей — фотогалерея
Гломерулонефрит — иммунное воспаление почечных клубочков Гидронефроз часто возникает на фоне пузырно-мочеточникового рефлюкса Опухоль Вильмса — злокачественная нефробластома Подковообразная почка — результат сращения двух органов Отёки — типичное проявление нефротического синдрома Поликистоз — наследственное заболевание почек При синдроме Де Тони-Дебре-Фанкони изменяется форма костей
Причины и факторы развития
Почечные заболевания у детей вызываются несколько иными причинами, чем у взрослых. Если у последних преобладают приобретённые системные болезни, то у детей на первом месте стоят неблагоприятные факторы, действовавшие на этапе формирования мочевыделительной системы, а также в момент родов и периоде новорождённости:
- аномальные гены, полученные по наследству от родителей и более дальних предков;
- аномальное число хромосом. Типичный пример — синдром Дауна: наличие трёх тринадцатых хромосом вместо необходимых двух;Синдром Дауна — хромосомное заболевание
- перенесённые внутриутробные инфекции — токсоплазмоз, цитомегаловирус, сифилис, ВИЧ-инфекция;
- хронический внутриутробный дефицит кислорода у плода — гипоксия;
- родовая травма;
- проведение в первые минуты жизни реанимационных мероприятий;
- интенсивная терапия в первые месяцы жизни с применением множества лекарственных препаратов;
- недоношенность;
- болезни почек у матери.
Симптомы и признаки
Симптомы заболеваний почек у взрослых и детей во многом схожи. Однако в силу возраста, несовершенства функционирования иммунитета и мочевыделительной системы они имеют некоторые особенности.
Способы распознавания диагноза
Диагностикой болезней почек у ребёнка занимаются педиатр совместно с детским нефрологом и урологом. Используются как стандартные методы, проверенные временем, так и новейшими медицинские технологии:
- любой диагностический поиск начинается с внешнего осмотра ребёнка. При прощупывании почек можно определить только их чрезмерное увеличение или необычное расположение (дистопию). В обязательном порядке измеряется кровяное давление;Дистопия — аномально высокое или низкое положение почек
- общий анализ крови помогает выявить два типичных симптома почечных заболеваний: недостаток эритроцитов (анемию) и избыток лейкоцитов (лейкоцитоз);
- анализ мочи по стандартной методике позволяет выявить множество изменений, характерных для болезней почек: лейкоциты говорят о воспалении, эритроциты и белок — о повреждения почечного фильтра, соли — о дисметаболической нефропатии;Оксалаты в моче — признак дисметаболической нефропатии
- модифицированные анализы мочи по методу Нечипоренко, Амбурже, Аддис-Каковского помогают более точно посчитать число эритроцитов и лейкоцитов. Для этих проб собирается материал из утренней порции, за три часа или в течение суток;
- анализ мочи по методу Зимницкого — косвенный способ выяснить работоспособность почек. Моча собирается в течение суток в восемь ёмкостей. В каждой определяется относительная плотность. Низкие показатели — повод усомниться в способности почек ребёнка очищать кровь;Проба Зимницкого позволяет распознать почечную недостаточность
- посев мочи используется для диагностики инфекционного поражения почек и мочевыводящих путей. Колонии бактерий выращиваются в условиях лаборатории на специальной питательной среде. По их внешнему облику и ряду других признаков специалист определит конкретный вид микроба и его чувствительность к антибиотикам;
- ультразвук — безопасный метод диагностики почечных заболеваний у детей всех возрастов. Безвредный способ увидеть внутреннее строение органа можно использовать многократно для оценки эффективности лечения;Ультразвук — безопасный способ диагностики почечных болезней у детей
- рентгеновское исследование часто применяется для диагностики заболеваний почек и аномалий их анатомического строения. Важную роль играет экскреторная урография. Снимки, выполненные с предварительным введением в вену специального контрастного препарата, позволяют получить информацию о внутреннем строении почки и мочевыводящих путей;Урография — способ диганостики почечных болезней у детей, в том числе гидронефроза
- сцинтиграфии и ренография — два похожих метода диагностики работоспособности почек у детей. С помощью радиоактивного фармпрепарата можно в форме цветной картины или графика в реальном времени отследить все этапы очистки и выведения;
- томография — самый современный метод диагностики почечных заболеваний у детей. С помощью рентгеновского излучения или явления ядерно-магнитного резонанса специалисты получают подробные анатомические снимки не только почек и мочевыводящих путей, но и соседних органов.Опухоль Вильмса — самый распространённый вид опухоли почки у детей
Методы лечения
Лечение почечных заболеваний у детей — задача для опытного специалиста. Цель терапии зависит от конкретной природы болезни: инфекционной, иммунной, наследственной. Повлиять на поражённую почку можно с помощью медикаментов, физиотерапевтических методов, оперативных вмешательств, коррекции рациона.
Медикаментозное лечение
Лекарственное лечение назначается с учётом природы болезни, возраста ребёнка, а также выраженности симптомов. Во многих случаях терапия продолжается в течение долгих лет. Препараты подбираются врачом в каждой ситуации индивидуально.
Препараты для лечения почечных недугов у детей — фотогалерея
Аскорутин — комплексный витаминный препарат Фуросемид — мочегонный препарат Димефосфон применяется при дисметаболической нефропатии Эндоксан содержит циклофосфамид Нурофен — популярный препарат для снятия жара и боли у детей Преднизолон — стероидный гормональный препарат Фортум — антибиотик широкого спектра действия Курантил — препарат для улучшения кровотока в почках
Физиолечение
Физиотерапия часто применяется для лечения болезней почек у детей. Благоприятное влияние физических факторов помогает организму справиться с заболеванием. В индивидуальном порядке врач может назначить следующие процедуры:
- постоянный электрический ток — отличный способ доставить необходимые лекарства в очаг воспаления;Электрофорез позволяет доставить необходимые лекарства к месту воспаления
- магнитное поле помогает снять отёк и боль — основные симптомы воспаления;
- ультразвуковая терапия ускоряет кровоток по сосудам, улучшает обмен веществ в почках;
- лазерное излучение препятствует образованию рубцов на месте бывших очагов воспаления.
Операции
При некоторых почечных патологиях ребёнку требуется помощь хирурга-уролога:
- при сращении почек используется их оперативное разделение;
- при аномальном отхождении мочеточника от лоханки используется пластика лоханочно-мочеточникового сегмента по методу Кульп-де-Веерд;Пластика лоханочно-мочеточникового сегмента применяется при гидронефрозе
- при наличии пузырно-мочеточникового рефлюкса используются антирефлюксные операции;
- при опухолях используется частичное (резекция) или полное иссечение почки (нефрэктомия);
- для удаления мочевых камней используются методы контактного или дистанционного дробления (литотрипсии).
Диета
Диета — важная часть лечения почечного заболевания у ребёнка. Для малышей первых четырёх месяцев жизни предусмотрено либо грудное, либо искусственное вскармливание. С пяти месяцев ребёнок постепенно получает разные виды прикорма. В более старшем возрасте набор продуктов и блюд обусловлен заболеванием почек:
- при нефрите необходимо исключение острых и раздражающих продуктов;
- при дисметаболической нефропатии рацион зависит от состава солей в моче;
- при хронической почечной недостаточности ограничиваются продукты, содержащие калий.
Осложнения и прогноз
Прогноз лечения почечной патологии у ребёнка крайне индивидуален. Воспалительные заболевания спустя несколько недель интенсивного лечения заканчиваются выздоровлением.
Иммунные болезни приобретают затяжное рецидивирующее течение. Наиболее опасным осложнением является хроническая почечная недостаточность.
На конечных стадиях её развития может потребоваться пересадка почки.
Хроническая почечная недостаточность затрагивает весь организм
Причины возникновения заболеваний почек у детей: диагностика и лечение

При появлении нарушения мочеиспускания у ребенка, а также при возникновении боли в пояснице и повышении температуры необходимо проверить работу почек.
Особенно часто это встречается у новорожденных детей и младенцев, внутренние органы и иммунная система которых сформирована плохо.
Они намного чаще подвластны инфекционным болезням и даже осложнениям.
Нужно внимательно относиться к здоровью ребенка, не допускать переохлаждений. В случае возникновения нарушений в функционировании почек следует принять необходимые меры.
Виды и классификация заболеваний
Болезни почек у детей делятся на два основных вида: врожденные и приобретенные.
В большинстве случаев появление заболеваний мочевыделительной системы связано с врожденными отклонениями.
Например, когда женщина при беременности имела вредные привычки, часто переохлаждалась или заболела инфекционными заболеваниями, то возможно, что ребенок будет страдать от нарушения функционирования почек.
Также эти нарушения передаются по наследству. Приобретенные — в большинстве случаев возникают из-за переохлаждения и ослабленного иммунитета.К врожденным относятся такие болезни, как гломерулонефрит, почечная недостаточность, онкология, нефролитиез, а также поликистоз почек.
Поликистоз почек
При нарушении кровообращения в этом органе возникают кисты. Это соединение Кальция и жидкости.
Термин «поли» указывает на то, что количество кист стало большим. Это наследственное заболевание.
Проходит оно в большинстве случаев бессимптомно. Но в подростковом возрасте поликистоз перерастет в хроническую недостаточность.
В таком случае существует два решения вопроса: это прочищение органа при помощи диализа или пересадка донорского органа.
С поликистозом можно жить, но нужно вести правильный образ жизни. Уменьшить употребление соленых, острых и копченых продуктов.
Аномалия строения
Почки развиваются у ребенка в то время, когда он находится у мамы в животе. Если органы развиваются неправильно, то это станет понятно уже при рождении. Например, это может быть удвоение почек или когда одна из них развита не полностью.
В таких случаях врачи рекомендуют сделать операцию. Выполнить ее желательно в течение первого года.
Почечная недостаточность
При этом заболевании почки работают не в полную силу. Все зависит от того, насколько орган работает. Чем меньше процент функционирования, тем опасней это для ребенка. Происходит накопление мочевой кислоты в крови. В особенно тяжелых случаях это может привести к летальному исходу.
Причинами развития могут быть разные причины. Например, при аномалии самого органа, а также при сахарном диабете или пиелонефрите.
Оно может быть двух форм: острой или хронической. Иногда недостаточность появляется как последствие употребление медикаментов. В любом случае при выявлении данного нарушения необходимо срочно обратиться к врачу.
Приобретенные патологии
К ним относятся нарушения в работе почек, которые возникают из-за инфекций, травм или переохлаждений.
Нефроптоз
Нефроптоз не относится к врожденным болезням. Для его возникновения необходимы определенные причины.
Например, травма органа, резкое изменение веса в большую или меньшую сторону, а также при сильной физической нагрузке.
При этом заболевании появляются такие симптомы, как боли в поясничном отделе позвоночника. Постепенно болезненные ощущения становятся все интенсивнее и переходят в постоянные.Дополнительно появляется тошнота, рвота. Если своевременно не пройти курс лечения, то со временем возникнет необходимость операции.
Онкологические образования
Постепенно могут образовываться доброкачественные или злокачественные уплотнения. Здоровые ткани перерастают в соединительные, так формируется онкология. Дополнительно возникают следующие симптомы:
- резкая потеря аппетита, иногда это состояние доходит до анорексии;
- боли в животе и пояснице;
- сухость в ротовой полости;
- появляется слабость и быстрая утомляемость.
В большинстве случаев возникает именно злокачественная форма новообразований. На более поздних стадиях метастазы отдают на внутренние органы. Происходит нарушение не только почек, но и других внутренних органов.
Симптомы и появление у новорожденных
Очень многое зависит от степени и вида нарушений. Симптомы могут появиться с первых дней жизни малыша, если это врожденное заболевание.
Могут возникнуть такие симптомы, как увеличение в размерах живота, плохое мочеиспускание, а также изменение цвета мочи.
Дополнительно может измениться даже цвет кожи. Он может становиться более желтым. Это связано с нарушением обменных процессов в организме.
Чтобы избежать наличия заболеваний необходимо следить за малышом с первых дней.
Клиническая картина у детей старшего возраста
Боли при мочеиспускании являются показателем воспалительного процесса. Конечно, определить его у маленького ребенка достаточно тяжело. Особенно это связано с тем, что большое количество заболеваний на ранних стадиях проходит в скрытой форме.
Главные симптомы:
- Высокая температура. Этот симптом возникает при наличии воспалительного процесса в организме. Но о наличии именно заболеваний почек можно узнать только по сопутствующим признакам.
- Повышение давления. Если ребенок жалуется на головную боль, можно допустить артериальную недостаточность.
- Отечность. У ребенка может отекать лицо, в основном появляются мешки под глазами. Иногда могут отекать руки и ноги.
- Цвет мочи становится красным или розовым. Это может быть показателем таких заболеваний как мочекаменная болезнь, хронический или острый пиелонефрит, а также воспалительный процесс в почках.
Но иногда причина может быть абсолютно безопасной – это употребление свеклы. В любом случае лучше себя перестраховать и обратиться к врачу:
- Ухудшение общего состояния. У ребенка появляется апатия, плохой аппетит. Дополнительно возникает сухость в ротовой полости, тупая боль в пояснице, а также головная боль.
- Уменьшается количество мочи. Резкое увеличение количества мочи может указывать на наличие сахарного диабета или хроническом заболевании почек. Тогда, когда недостаточное количество мочи может указывать на острую почечную недостаточность или почечную колику.
При возникновении этих симптомов необходимо срочно вызывать Скорую помощь.
Диагностические и кому обратится
При появлении симптомов необходимо срочно обратиться за помощью к специалисту.
Современная медицина имеет большое количество вариантов для диагностики организма. Особенно важно применить сразу несколько методов лечения для более быстрого результата:
- ультразвуковое обследование;
- биопсия;
- магнитно-резонансная томограмма;
- лабораторные анализы.
Приступать к лечению можно только после того, как были сданы анализы и установлен диагноз.
При заболевании следует обратиться к урологу или педиатру. В зависимости от заболевания и степени его развития, прописывают лечение.
Установить какое лечение применить для ребенка можно только при помощи специалиста. Существует несколько вариантов решения данного вопроса.
Традиционные меры
Лечение медикаментами может быть только комплексное. Многое зависит от тяжести развития, насколько оно давно протекает и осложнения, которые за это время успели возникнуть.
Существуют основные меры лечебной терапии:
- гемодиализ;
- операция;
- прием лекарственных препаратов;
Если появляется воспалительный процесс в почках, то необходимо применять медикаменты для очищения организма от мочи и токсинов.
Врачи назначают препараты, которые помогают устранить боли. Например, это может быть «Папаверин», «Цистон» и «Но-шпа».
Если устранить боли не удается при помощи лекарственных препаратов, то понадобится операция. Хирургическое вмешательство назначают для устранения камней в почках, осложнениях заболеваний или доброкачественных опухолях.
После проведения операции рекомендовано применять диету или лекарственные препараты.
Гемодиализ используют при наличии почечной недостаточности. Его проводят при помощи аппарата под названием «искусственная почка», который очищает организм от токсинов и шлаков.
Народная медицина
Народные методы лечебной терапии помогают для устранения воспалительного процесса, особенно на начальной стадии. Также их используют как дополнительное средство при лечении лекарственными препаратами.
Особенно часто используют перечную мяту, полевой хвощ, шиповник, зверобой, ромашка, бессмертник. Применяют их в виде отваров, настоев или чая.
Возможные осложнения
Если своевременно ни обратить внимание на здоровье ребенка, то возможно, что заболевания осложнятся. Например, может развиваться почечная недостаточность, гнойные очаги и мочекаменная болезнь.
Профилактические меры
Профилактика заболеваний у детей включает в себя большое количество простых правил. Например, для здоровья ребенка очень важно, чтобы мама берегла свое здоровье во время беременности. После рождения нужно следить за питанием, а также температурой тела.
Развитие заболеваний почек может передаваться по наследству, а также быть приобретенным. При возникновении первых симптомов рекомендовано обратиться к врачу. Только специалист может назначить лечение.
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/pochki/obshee/bolezni-u-detej.html
Наследственные и врожденные болезни почек – педиатры ро
Дудникова Элеонора Васильевна, Профессор, Доктор медицинских наук, Заведующая кафедрой детских болезней №1
Прочитать о докторе подробнее
Симованьян Эмма Никитична, Профессор, Доктор медицинских наук, Заведующая кафедрой детских инфекционных болезней РостГМУ
Прочитать о докторе подробнее
Чепурная Мария Михайловна, Профессор, Доктор Медицинских наук, Заслуженный врач РФ, Заведующая пульмонологическим отделением
Прочитать о докторе подробнее
Карпов Владимир Владимирович, Профессор, врач — педиатр
Прочитать о докторе подробнее
Андриященко Ирина Ивановна, Врач-педиатр высшей квалификационной категории
Прочитать о докторе подробнее
Редактор страницы: Крючкова Оксана Александровна
Различают: а) анатомические аномалии мочевой системы; б) нефритоподобные заболевания; в) почечные тубулопатии.
К анатомическим дефектам мочевой системы относятся аномалии почек (агенезия, аплазия, гипоплазия, кистоз и др.), мочеточников (сужения, изменение числа и формы), мочевого пузыря, уретры, сосудов почек и др. Возникновение заболеваний этой группы чаще связано с эмбриопатиями, реже — с генными мутациями.
Из врожденных аномалий почек хорошо изучены олигонефрония и поликистозная болезнь. Олигонефрония двусторонняя гипоплазия почек, проявляющаяся полиурией и гипостенурией. При этой патологии отмечается меньшее число нефронов.В развитии заболевания придается значение тубуло-интерстициальному воспалению, ведущему к деструкции клубочков и канальцев, и хронической почечной недостаточности.
По мере прогрессирования процесса у больного отмечаются явления диспепсии, симптомы дегидратации, лихорадка, задержка в физическом развитии, протеинурия, ограничения функции концентрирования почек с последующим развитием хронической почечной недостаточности.
Поликистозная болезнь является следствием нарушения развития почек в эмбриональный период: в результате неправильного и неполного соединения собирательных трубок с нефронами изменяется пассаж мочи и образуются кисты.
Некоторые авторы связывают развитие поликистозной болезни с поражением плода цигомегальной инфекцией и вирусами. Кисты образуются из канальцев или собирательных трубок и содержат прозрачное содержимое. Последнее при инфицировании может иметь мутную или темную окраску.
В паренхиме почек на фоне недоразвитой клубочково-канальцевой системы обнаруживается соединительная ткань.
Ведущие симптомы: у новорожденных—опухолевидные образования в области почек; у детей трудного возраста — признаки нарастающей хронической почечной недостаточности, лейкоцитурия, гематурия, протеинурия, пониженные функции гомеостазиса, концентрации и фильтрации с частым наслоением пиелонефрита.
Наследственные и врожденные болезни почек
Все дефекты мочевой системы могут служить благоприятной почвой для развития воспалительных процессов (пиелонефрит и др.) и приводить к почечной недостаточности, что важно учитывать при назначении лечения.
Терапия указанных аномалий сводится к назначению антибактериальных препаратов и средств, устраняющих расстройства гомеостатических функций почек. В последние годы практикуется раннее применение гемодиализа и пересадки почек.
Из группы нефритоподобных заболеваний лучше других изучены гематурический и нефротический варианты наследственного нефрита. Механизм развития этой патологии выяснен недостаточно. Придается значение накоплению в почках продуктов метаболизма и их токсическому воздействию, а также ферментативным дефектам в биосинтезе коллагена.
Доказательством служит наличие антигенного и структурного сходства базальной мембраны гломерул, канальцев и капсулы хрусталика. Некоторые ученые указывают на роль инфекции в патогенезе данного почечного процесса на том основании, что патоморфология оказалась сходной при наследственном нефрите и пиелонефрите. По S.Goldbloom и соавторов (1957), генетическое повреждение иногда возникает в период эмбрионального формирования почек, органов слуха и зрения. Поражение почек при этом может носить очаговый характер и проявляться признаками недоразвития их.
Наследственный нефрит может быть следствием врожденных дефектов энзимных систем почек, накопления в них токсических продуктов с последующим развитием пиелонефрита. Роли энзимопатий в развитии наследственного нефрита придают значение М. С. Игнатова и Ю. Е. Вельтищев (1973).
Одним из аргументов такого предположения авторы считают пониженную активность подоцитов или их отсутствие, наряду с наличием атрофических процессов в канальцах, а также нередкое сочетание поражения почек, органов слуха и зрения.
Исследования биоптата показали, что морфология наследственного нефрита напоминает в одних случаях пиелонефритические изменения, в других — она соответствует приобретенному гломерулонефриту. При данной патологии в процесс иногда вовлекаются органы слуха (синдром Альпорта), зрения и скелет. Наследование заболевания происходит по аутосомно-доминантному типу.
Нефронофтиз — врожденная семейная патология почек, в патогенезе которой придается значение ферментативным нарушениям эпителия дистальных канальцев с последующим повреждением базальной мембраны проксимальных канальцев интерстиция и клубочков.
По мере развития заболевания нарушаются функции нефронов, что клинически проявляется полиурией, полидипсией, никтурией, гипоизостенуриеи, отставанием в физическом развитии, анемией, пониженной клубочковой фильтрацией, симптомами ацидоза, гипокалиемиеи, небольшими изменениями в осадке мочи.
В дальнейшем наслаиваются признаки хронической почечной недостаточности.
Лечение наследственного нефрита и нефритоподобных заболеваний сводится к организации режима с использованием лечебной физкультуры, назначению рационального питания с исключением из пищи экстрактивных и острых блюд, широкому использованию витаминов группы В и средств, стимулирующих ферментативную активность и внутриклеточный обмен (АТФ, кокарбоксилаза, липотропные препараты и др.). При нарушении тубулярных функций можно периодически назначать картофельную диету, нитратные смеси (при снижении аммонио- и ацидогенеза). Торможение процессов нефросклероза достигается препаратами 4-аминохинолинового ряда. Антибактериальная терапия назначается при инфицировании мочи и наличии вторичных воспалительных очагов. Иммуносупрессивные препараты оказались неэффективными. В случаях развития хронической почечной недостаточности показаны гемодиализ и трансплантация почек.
Тубулопатии, или почечные канальцевые энзимопатии, — заболевания, в основе которых лежат энзиматические дефекты. Повреждения ферментативных систем проявляются нарушением гомеостатических функций почечных канальцев.По мнению ряда исследователей, причинами первичных канальцевых энзимопатий могут быть генные мутации, вторичных — гломеруло- и пиелонефрит, токсические и воспалительные повреждения почек, наследственные аномалии обмена и др.
Из этой группы заболеваний выделяют тубулопатии с преимущественным поражением проксимальных канальцев — почечную глюкозурию, фосфат-диабет, почечный тубулярный ацидоз и др.
Поражение дистальной части канальцев наблюдается при нефрогенном несахарном диабете, неполном ренальном тубулярном ацидозе, нефрите с соль- и калийтеряющим синдромами.
Встречаются и смешанные формы тубулопатии, когда повреждаются проксимальные и дистальные канальцы (синдром Де Тони-Дебре-Фанкони).
Почечная глюкозурия — семейное идиопатическое заболевание, в основе которого лежит снижение почечного порога для глюкозы, обусловленного наследственным дефектом ферментативных систем канальцев.
Клинически это проявляется выделением с мочой до 12—20 г и более в день глюкозы при нормальном содержании сахара в крови, чувством голода, полиурией, симптомами дегидратации, гипокалиемией, повышенной утомляемостью и возбудимостью.
Лечение почечной глюкозурии сводится в основном к обеспечению рационального питания, исключающего перегрузку организма углеводами, и проведению коррекции водно-электролитного баланса (не допускать развития гипергликемии, вести борьбу с дегидратацией, гипокалиемией и т. д.).
Фосфат-диабет, или гипофосфатический эргокальциферол — резистентный рахит, — наследственная патология, при которой отмечается пониженная реабсорбция фосфатов в почечных канальцах в связи с дефектом энзимных систем.
Развитию заболевания способствуют нарушения всасывания кальция в кишечнике и гиперплазия паращитовидных желез. В какой последовательности развиваются эти изменения, неизвестно. Не установлено также, почему больные фосфат-диабетом мало чувствительны к лечебным дозам эргокальциферола.Обычно такие дозы препарата не способствуют реабсорбций кальция в кишечнике и не влияют на транспорт фосфатов в почках.
Ниже приведена схема патогенеза фосфат-диабета по Албрагту.
Уменьшение всасывания кальция в кишечнике
|
Снижение уровня кальция в плазме
/ \
Восстановление уровня Активация функций
кальция в плазме паращитовидных желез
| / \
Мобилизация кальция из костной ткани Влияние паратгормона на почки
| \
Снижение содержания фосфора Гиперфосфатурия
в плазме
Важнейшим проявлением заболевания является искривление нижних конечностей. Несмотря на своевременно проведенную профилактику, симптомы рахита отмечаются уже в раннем возрасте. Уровень фосфата в сыворотке крови снижен, щелочной фосфатазы повышен. Иногда наблюдаются алопеция, врожденный нистагм, альбинизм. Дети отстают и физическом развитии.
Лечение проводится эргокальциферолом в больших дозах (от 25 000 до 400 000 ИЕ в день) продолжительными курсами под контролем уровня кальция в сыворотке крови и состояния костной системы (рентгенологически). Эргокальциферол способствует усилению минерализации костей.
Об интоксикации препаратом можно думать в том случае, когда у ребенка снижается аппетит, отмечаются жажда, полиурия, потеря кальция с мочой, превышающая 5 мг/кг за сутки, гиперкальциемия более 10 мг%. Появление этих симптомов требует уменьшения дозы или отмены препарата.
Эффективность лечения эргокальциферолом в меньших дозах достигается одновременным назначением внутрь натриевой соли фосфорной кислоты (до 1,7 г в сутки).
Введение препаратов кальция с целью подавления повышенной активности паращитовидных желез не рекомендуется из-за угрозы раннего развития интоксикации (М. Г. Игнатова, 1973). По мере необходимости применяются ортопедические методы лечения.
Почечный тубулярный ацидоз — нарушение реабсорбции бикарбонатов, экскреции водородных ионов или сочетание этих нарушений.
Заболевание может протекать в двух вариантах: проксимальном — отмечается дефект тубулярной реабсорбции гидрокарбонатов; дистальном — проявляется неспособностью создания нормального градиента концентрации ионов водорода между кровью и тубулярной жидкостью. Механизм развития почечного тубулярного ацидоза неизвестен.Основные симптомы: анорексия, тошнота, рвота, полиурия, полидипсия, гипокалиемия, гипокальциемия, гипонатриемия, отставание в росте, гипотония, запор, щелочность мочи, нефрокальциноз, нефролитиаз.
При ренальном тубулярном ацидозе необходимо восполнить потерю бикарбонатов. С этой целью назначают натрия гидрокарбонат или цитрат до 10 мэкв/кг массы тела в день. Результате этого поддерживается нормальный уровень pH и гидрокарбонатов крови.
Коррекция гипокалиемии проводится калия гидрокарбонатом или цитратом (по 1—3 мэкв/кг в день). Практически с этой целью пользуются раствором Дбрайта (натрия цитрата 98 г, кислоты лимонной 140 г, воды до 1 л) под контролем уровня бикарбонатов и pH сыворотки крови.
Эффективно сочетать указанные препараты с назначением эргокальциферола в больших дозах.
Почечный несахарный диабет — отсутствие способности почечных канальцев концентрировать мочу, что обусловлено их пониженной чувствительностью к антидиурическому гормону и нарушенной функцией противоточно-обменного аппарата.
Заболевание сопровождается расстройством водно-солевого равновесия (повышается уровень натрия до 194 мэкв/л и хлора до 170 мэкв/л в плазме), проявляется симптомами дегидратации, жаждой, рвотой, запорами, интермиттирующей лихорадкой.
В период дегидратации отмечаются гиперкалиемия и гиперазотемия.
Лечение — достаточное внутривенное капельное введение жидкости, диета с ограничением белка и соли. Оптимальном пищей для детей 1-го года жизни является грудное молоко. Для покрытия потребности в жидкости можно вводить изотонические растворы глюкозы.
Положительный эффект оказывают салуретические препараты (гипотиазид—50—100 мг в день). При этом наблюдается улучшение почечного транспорта воды, однако убедительного объяснения такому парадоксальному действию препарата нет. Салуретические препараты следует применять короткими курсами под контролем электролитов сыворотки крови.
С целью предупреждения гипокалиемии необходимо одновременно назначать альдактон.
Синдром де Тони—Дебре—Фанкони — наследственная полисимптомная тубулопатия, при которой нарушаются функции почечных канальцев. В основе заболевания лежит недостаточность энзимных систем, обеспечивающих процессы транспорта аминокислот, глюкозы и фосфата.Основные симптомы: рахитоподобные повреждения скелета, глюкозурия, высокий уровень аминокислот и фосфатов в моче. Реже отмечаются признаки почечного ацидоза и почечного несахарного диабета, гипокалиемия, гипофосфатемия, гипокальциемия.
У детей раннего возраста нередко наблюдаются анорексия, рвота, отставание в психофизическом развитии. Методом микродиссекции выявлено сужение и укорочение проксимального канальца; световой микроскопией — атрофия и дегенерация эпителия канальцев.
Бывают вторичные приобретенные формы синдрома при цистинозе, галактоземии, гликогенозах, порфирии, нефрозе, циррозе печени, отравлении солями тяжелых металлов.
С лечебной целью применяются эргокальциферол в больших дозах, цитратные смеси и щелочные растворы при наличии ацидоза, кальция глицерофосфат, препараты калия, анаболитические гормоны и другие средства, способствующие восстановлению обменных нарушений. Диета должна быть полноценной с нормальным содержанием белка.
Источник: http://pediatry-ro.ru/nashi-koordinatyi/biblioteka/farmakoterapiya-v-pediatrii-pod-redaktsiey-chl-kor-amnsssr-prof-e-m-lukyanovoy-i-prof-m-l-tarahovskogo-kiev-zdorove-1981-god/nasledstvennyie-i-vrozhdennyie-bolezni-pochek/