Врожденный гидронефроз операции
Содержание
Операция при гидронефрозе почек: пиелопластика при гидронефрозе и последствия после операции
Гидронефроз — заболевание почек, при котором происходит расширение почечных лоханок или чашечек.
Это возникает из-за сдавливания мочеточников и постепенно приводит к гибели пораженных органов. Встречается в основном у детей. Как правило, пагубному воздействию подвергается только одна почка, обе страдают очень редко.
Операция при гидронефрозе нормализует работу мочевыделительной системы, и орган постепенно начинает восстанавливаться.
В зависимости от причин возникновения гидронефроз бывает:
- врожденный,
- приобретенный.
В зависимости от локализации:
Стадии:
- 1 стадия — увеличена только лоханка, все остальное в пределах нормы. Как правило, протекает бессимптомно. Если причиной появления стала мочекаменная болезнь, то могут быть почечные колики.
- 2 стадия — наблюдается заметное увеличение почек, их стенки становятся тоньше.
- 3 стадия — терминальная. Почка увеличена почти вдвое, внутри имеются полые камеры. Большая часть органа уже погибла.
Симптомы:
- Тянущая боль в боку. Нередко спазм сопровождается увеличением температуры.
- Затрудненное мочеиспускание. В урине может присутствовать кровь.
- Слабость, сонливость.
- Тошнота, рвота.
- Повышенное артериальное давление.
- Различные воспалительные заболевания почек и мочевыводящих путей.
Показания к хирургическому вмешательству
Операция может быть рекомендована, только если польза от нее больше, чем риск от самого хирургического вмешательства:
Предоперационная подготовка
Период подготовки зависит от состояния больного и от того, как протекало заболевание. Если в крови было обнаружено большое количество азотистых оснований, то сначала врач назначает диету, медикаментозное лечение и только после нормализации состояния можно проводить операцию.
Но, в первую очередь докторам нужно оценить работоспособность почек и мочеточников. Необходимо сдать мочу на бактериальный посев.
Если в урине обнаружат бактерии, то при легких формах гидронефроза противомикробные препараты вполне могут справиться с проблемой, и хирургическое вмешательство не понадобится.
Также нужно сделать рентгенографию почек, ЭКГ и некоторые другие анализы, в зависимости от общего состояния здоровья пациента. За день до операции можно есть только жидкую пищу. Вечером больному дают слабительные средства или ставится клизма.Далее проводится дренирование почки. Это манипуляция, при которой производят вывод мочи из почек в мочеприемник с помощью резиновых трубок. В хирургии существует два метода проведения этой процедуры: открытая нефростомия и чрескожная пункционная нефростомия.
В первом случае врач делает разрез в области поясницы, затем в почке, и через него вставляет катетер в лоханку. Потом его пришивают к коже, а после того как ушьют рану, прикрепляют к мочеприемнику.
Во втором случае необходим ультразвуковой аппарат. Пациенту ставят местную анестезию, затем делается прокол в области почек, и когда игла доходит до лоханки, ее заполняют контрастным веществом.
Далее в иглу вставляют специальный проводник, иглу вынимают, а по проводнику пропускают трубку, по которой и будет оттекать моча. Ее прикрепляют к коже.
Все это занимает у опытного врача не более получаса.
Установка дренажа необходима, если:
- У больного хроническая почечная недостаточность.
- Имеется сильное воспаление почек.
- Гидронефроз 3 степени.
- Пациент находится в тяжелом состоянии.
- Помимо дренирования, нужно также очистить кровь. Это можно сделать следующими способами:
- Гемодиализ — процедура, при которой кровь выводят из организма, очищают, а затем возвращают обратно.
- Перитонеальный диализ — это очищение крови внутри организма.
Разновидности оперативного вмешательства
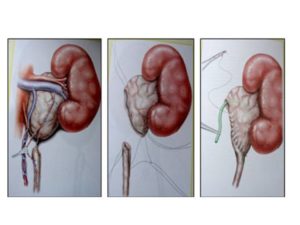
Пиелопластика при гидронефрозе — предпочтительный вид операции, так как при ее проведении почку не удаляют, а просто изменяют структуру поврежденных лоханок. Она бывает следующих видов:
Открытая операция
Данный вид пластики выполняют под общим наркозом. Проводится она подреберно. Больного укладывают на спину либо на здоровый бок, если это возможно.
Далее доктор делает небольшой разрез в области пострадавшей почки, вскрывает ее нижнюю часть и удаляет поврежденные участки вместе с больными лоханками. Затем рана зашивается.
Нужно убедиться, что после окончания операции нет протеканий, иначе могут возникнуть осложнения.
Если лоханки располагаются внутри почки, то после удаления участков здоровый конец мочеточника нужно ввести и вшить прямо в почку.
Эндоскопические методы
Весь процесс происходит через уретру. Изначально туда вводится камера, с помощью которой и контролируется вся дальнейшая процедура удаления поврежденных областей. В ходе операции целостность кожи и мягких тканей не нарушается, поэтому пациенты быстро приходят в норму. Их два:
- Бужирование. Через уретру в мочеточник вводят стержень (буж) с увеличенным диаметром. За счет его действия просвет мочеточника становится больше и нормализуется отток мочи.
- Баллонная дилатация. Для того чтобы убрать сужение через уретру, вводят камеру и осветительный прибор, а также катетер с баллончиком. Когда баллончик попадает в больную область, он раздувается и остается там на две минуты, благодаря этому мочеточник расширяется.
Лапароскопия
Проводится под анестезией. Больной лежит на боку, его фиксируют с помощью эластичных бинтов и валиков. В процессе оперативного вмешательства поза пациента может меняться.
На животе, боку или спине больного (смотря где находится пораженный участок) делают пару надрезов длиной около 1 см. В первый надрез вводят камеру и фонарик, через остальные необходимые для операции инструменты.
Чтобы рабочее пространство стало больше брюшную полость наполняют газом. Далее хирург удаляет увеличенные лоханки и вшивает мочеточники в почки.Послеоперационные разрезы кожи и мягких тканей очень мелкие, поэтому наложение швов не требуется, а используют только повязки.
Нефрэктомия
Нефрэктомия — операция, при проведении которой, орган удаляют.
Этот вид хирургического вмешательства проводится при условии, что пострадала только одна почка. Проводят ее при последней стадии гидронефроза, если почка почти полностью атрофирована и правильно функционировать не может. Ее опасно оставлять из-за возможности скопления в ней инфекций.
Оперативное лечение гидронефроза у детей отличается от операций, которые проводят взрослым.
Если данное заболевание у ребенка было выявлено еще в период внутриутробного развития, и оно быстро прогрессирует, то провести операцию возможно еще до рождения малыша.
Пластика мочеточника при гидронефрозе, как правило, нужна, если он был поврежден во время операции. Она бывает:
- Кишечная. Мочеточник формируют из части тонкой кишки.
- Мочеточник формируется из ткани стебля мочевого пузыря.
Если после рождения выявлена первая степень заболевания, то вполне можно обойтись без операции и справиться с болезнью с помощью лекарств.
При второй стадии используют один из следующих типов оперативного вмешательства:
- Стентирование мочеточника – в место выхода мочеточника через почки вводят трубку необходимого диаметра, которая препятствует его спадению.
- Пиелопластика.
- Нефростомия — в данный орган вставляют катетер, через который в мочеприемник будет выводиться моча.
- При третьей степени заболевания у детей также выполняются два последних вида операций.
Послеоперационный период
Послеоперационный период проходит, как правило, без осложнений, если пациент соблюдает рекомендации врачей.
Если метод операции был выбран верно, то восстановление происходит довольно быстро, но, естественно, это также зависит и от того, на какой стадии было заболевание. Очень важно соблюдать все рекомендации врача.
Реабилитация проходит в стационаре еще две недели, пациенту регулярно обрабатывают швы и меняют повязки.Также у больного по новой возьмут все необходимые анализы. Плохие анализы мочи после операции еще не означают, что что-то было сделано не так. Ведь в течение нескольких дней прооперированный человек продолжает получать медикаментозное лечение. Бактерии в моче после операции хорошо уничтожаются с помощью антибиотиков, также пациенту дают противовирусные препараты.
Послеоперационные осложнения
Последствия после операции могут быть весьма неприятные:
- Повторное появление гидронефроза. Происходит в 10–20% случаев после открытых вмешательств. В этом случае процедуру нужно провести снова.
- Выделение мочи из места разреза. Со временем прекращается самостоятельно либо может потребоваться повторное наложение шва.
- Рецидив сужения мочеточника. В этом случае целесообразно стентирование.
Прогноз
Если заболевание поразило только одну почку, то итог положительный, хотя многое зависит от того, насколько сильно она была поражена. Но, как правило, если операция проведена хорошо, и в дальнейшем пациент соблюдал все предписания доктора, то выздоровление наступает в 90% случаев.
При двухстороннем гидронефрозе сделать точный прогноз невозможно, так как ткани почек воспалены и атрофированы, а значит здесь имеет место серьезная почечная недостаточность.
Лечить болезнь намного легче, если она была обнаружена на ранней стадии и необратимых изменений еще не произошло. Поэтому, как только появятся признаки данного заболевания необходимо безотлагательно обратиться к врачу.
Источник: https://mfarma.ru/mochepolovaya-sistema/anomalii-pochek/operatsiya-pri-gidronefroze-pochek
Гидронефроз и операция: пиелопластика у детей и прогноз
Гидронефрозом называют заболевание, при котором вследствие нарушения нормального выведения мочи по мочеточникам внутри почки скапливается жидкость под давлением и растягивает оболочку лоханки.
В результате внутрипочечная полость увеличивается в размерах и оказывает давление на функциональную ткань (паренхиму) органа выделения, приводя к ее постепенной атрофии. Часто водянка почки возникает у детей, причем вследствие врожденных аномалий развития.
Выходом из ситуации в большинстве случаев бывает операция при гидронефрозе, цель которой – восстановление проходимости мочеточника и придание почечной лоханке нормальных анатомических размеров.
В некоторых ситуациях, когда болезнь запущена, и функциональная активность органа утеряна, производится его удаление. В статье рассмотрим виды применяемых операций, подготовку к ним и реабилитационные мероприятия, в том числе у детей.
Факторы, являющиеся показаниями к оперативному лечению
Полностью решить проблему и вернуть здоровье может только оперативное лечение
Консервативное лечение при таком заболевании, как гидронефроз, применяется. Но медикаменты призваны лишь купировать симптомы, сопровождающие патологию. Полностью решить проблему и вернуть здоровье может только оперативное лечение.
Гидронефроз протекает длительно, проходя несколько стадий развития патологического процесса. Операция проводится, когда появляются веские причины для хирургического вмешательства (обычно вторая или третья степень развития болезни).
Прямыми показаниями для оперативного лечения являются такие объективные факторы:
- полное отсутствие оттока урины по одному из мочеточников;
- развитие почечной недостаточности (вследствие растяжения лоханки страдает функция органа);
- в растянутой лоханке часто возникают воспаления (пиелонефриты);
- выраженный болевой синдром, сопровождающий патологию;
- пораженная почка перестала выполнять функцию.
Иногда операции проводятся превентивно, то есть для предупреждения развития более тяжелых нарушений. Однако на ранних этапах развития патологического процесса симптоматика отсутствует, что становится причиной поздней диагностики заболевания на тех стадиях, когда оперативные мероприятия уже жизненно необходимы.
Виды оперативных вмешательств при гидронефрозах
Последнее время такие операции делаются по малоинвазивным методикам, таким как эндоскопия или лапараскопия
В зависимости от тяжести состояния, степени развития водянки почки и причины нарушения оттока мочи по мочевыводящему каналу, избирается способ хирургического лечения. Это может быть открытая операция с оперативным доступом через разрез брюшины и тканей, лежащих выше нее (обычное классическое хирургическое вмешательство).
Последнее время такие операции делаются все реже, уступая место малоинвазивным методикам, таким как эндоскопия или лапараскопия.
Такие оперативные вмешательства делаются через введенные через уретру или небольшие разрезы в брюшной стенке зонды. Восстановление после малоинвазивных вмешательств происходят намного быстрее.
Недостатком таких оперативных методов в том, что их не всегда удается применить у детей ввиду небольшого оперативного простора в брюшной полости ребенка.
Большая (открытая) операция
Получив оперативный доступ к органу, хирург вскрывает пораженную почку и отсекает часть растянутой оболочки лоханки
Пациента укладывают на здоровый бок и дают наркоз. На боку, где расположена пораженная недугом почка, послойно рассекают ткани, делая разрез длиной до 15 см.
Получив оперативный доступ к органу, хирург вскрывает пораженную почку и отсекает часть растянутой оболочки лоханки, уменьшая размеры полости. Эта манипуляция называется пиелопластика при гидронефрозе.
Почка герметично ушивается, чтобы предотвратить просачивание мочи через рану, что может стать причиной образования свища.
Мочеточник исследуется на проходимость. Если сужение протока или его обтурации (закупорки) расположены при выходе из почечной лоханки, этот участок иссекается. Конец проходимого для мочи протока заводится в почку и вшивается в орган.
Также проводится ревизия почечных сосудов, при необходимости производится их пластика. В рану устанавливается дренаж для отведения экссудата и оперативный разрез ушивается.
Для предупреждения рецидива сужения мочеточника, в проток вводится стабилизирующий зонд, который вынимают через две-три недели после проведения вмешательства.
Открытые операции очень травматичны, но в некоторых ситуациях малоинвазивные методики не позволяют полноценно провести все необходимые манипуляции.Приоритетным является открытый доступ при удалении почки. Восстановление после большого хирургического вмешательства может длиться до месяца.
В течение трех лет после этого пациент находится на учете уролога, периодически проходя необходимые обследования.
Важно! В 12-15% случаев гидронефроз может рецидивировать, поэтому послеоперационное наблюдение обязательно для возможности своевременного предупреждения возврата патологического процесса.
Эндоскопические способы хирургического лечения гидронефроза
Эндоскопические способы хирургического лечения гидронефроза предполагают введение зонда энодоскопа через мочеиспускательный канал
Такие вмешательства предполагают введение зонда энодоскопа через мочеиспускательный канал.
Во введенном зонде установлена миникамера, благодаря которой ведется обзор (изображение выводится на большой экран) и набор специальных инструментов. С помощью такой методики проводятся операции в полостях самой почки и расширяются суженные участки мочеточников.
При гидронефрозе эндоскопически проводятся такие манипуляции:
- баллонная дилятация (расширение) мочеточников;
- эндотомия почечных лоханок;
- бужирование мочевых каналов;
- стентирование мочеточников.
Суть первой операции во введении в уретру специального зонда, оснащенного баллоном – расширяющимся при необходимости устройством.
Когда вводимый баллон достигает места патологического сужения протока, его расширяют, раздвигая тем самым стенки мочевого канала.
В расширенном состоянии баллон оставляют всего на несколько минут, после чего извлекают наружу. Этого хватает, чтобы восстановить нормальный отток мочи из лоханки.
- Эндотомия предполагает пластику лоханки. Инструментом для проведения пиелопластики бывают лазерный скальпель или электрический ток при определенной частоте. Базовым устройством также является зонд эндоскопа, введенный через уретру.
- Бужирование мочевого протока преследует ту же цель, что и баллонная дилятация. В мочевыводящий канал вводится буж – специальный стержень, который расширяет суженые участки, восстанавливая проходимость протоков.
- Стентирование предполагает введение в мочевыводящий канал специальной трубки, сообщающей лоханку с мочевым пузырем. Установка стента происходит после проведения пиелопластики. Трубка оставляется на определенный период, чтобы одновременно расширить проток и предотвратить образование послеоперационных стриктур (патологических сужений) мочеточника.
Лапароскопические операции при почечной патологии
Это наиболее эффективные и наименее травматичные способы проведения операции с целью пластики растянутой лоханки.
Производятся те же действия, что при открытом вмешательстве (иссечение растянутой оболочки лоханки, вшивание мочеточника в почку), но при этом используются специальные инструменты, вводимые через зонд. Оперативный доступ осуществляется через два небольших разреза (до 2 см).
В один вводится зонд с камерой и освещением, в другой – специальная трубка с инструментами. Методом лапароскопии сейчас возможно даже производить нефрэктомию (удаление органа).
Операции у детей при гидронефрозе
Прогноз при операциях по поводу гидронефроза у детей менее благоприятный, нежели у взрослых
Это заболевание у детей диагностируется чаще, чем у взрослых.
Причинами скопления жидкости в лоханках почек обычно являются врожденные патологии, поэтому операции проводятся в основном в младшем детском возрасте.
Особенностью является предпочтение открытых доступов для оперирования детей, так как лапараскопические зонды часто повреждает нежную ткань соседних органов.
Прогноз при операциях по поводу гидронефроза у детей менее благоприятный, нежели у взрослых, хотя ситуация (по данным медстатистики) последние годы улучшается. Если раньше около 30% вмешательств заканчивались осложнениями, то сейчас процент неблагоприятных исходов не превышает 10%.
Это объясняется применением более совершенных диагностических методик, использования современных антибактериальных средств в послеоперационный период. Нефрэктомия у детей проводится крайне редко. Почку оставляют, если сохранено более 10 % функциональной ткани.
В детском возрасте органы выделения имеют уникальную способность к самовосстановлению.
Реабилитация
Послеоперационное нахождение в стационаре, если нет осложнений, занимает 5-10 дней
Послеоперационное нахождение в стационаре, если нет осложнений, занимает 5-10 дней, после чего пациента выписывают на амбулаторную реабилитацию. Послеоперационное врачебное наблюдение производится до 3 лет.
Все это время положено соблюдать ограничения в плане физических нагрузок и соблюдения специальной диеты. Запрещается в течение суток выпивать более 2 литров жидкости (чтобы уменьшить объем образования мочи), есть жирную, соленую и острую пищу.
Рекомендуется санаторно-курортное лечение в профильных медучреждениях.
Источник: https://LecheniePochki.ru/zabolevaniya/gidronefroz/gidronefroz-operaciya.html
Гидронефроз у детей
Рассказывает Зухра Сабирзянова,
детский уролог-андролог, к.м.н.
При гидронефрозе у детей неправильно формируется мочеточник. Это врожденное состояние, которое может проявляться на разных стадиях внутриутробного развития, начиная с первого триместра.
Виды гидронефроза у детей
Гидронефроз может быть необструктивным и не требовать хирургического лечения.
Так же часто встречается коррегированный гидронефроз. Это когда после пластики лоханочно-мочеточникового сегмента почка всё равно не сокращается, расширенные чашечки остаются достаточно широкими, но при этом отток мочи восстанавливается.
Часто это случается, когда оперируют почку с очень плохой функцией. Главное, за что мы боремся, – это не сужение лоханки, а восстановление оттока из почки. В таких случаях иногда необходимо бывает проведение повторной операции, когда ребенок вырастет.
Есть международная классификация по степеням гидронефроза – SFU (Society of fetal urology, Международное общество пренатальной урологии). Согласно этой классификации, существует 5 степеней гидронефроза (от 0 до 4).
Степени гидронефроза 2 и 3 по SFU у большинства детей самостоятельно разрешаются на первом году жизни в процессе роста. Это происходит, потому что грудной ребенок преимущественно лежит, у него слабая и неразвитая мышца лоханки. С ростом ребенка мочевые пути начинают «созревать».
Созревают гладкие мышцы кишечника, созревает скелет, мускулатура, то же самое происходит и с гладкими мышцами верхних мочевых путей. В вертикальном положении мочевым путям работать гораздо легче.
Именно поэтому гидронефроз у маленьких детей рекомендуется наблюдать в течение первого года (если сохранна функция почки, если нет воспалительного процесса, если это односторонний процесс).
Причины гидронефроза у детей
Причиной развития гидронефроза может стать внутриутробный порок: стриктура, стеноз лоханочно-мочеточного сегмента, добавочный сосуд, высокое отхождение мочеточника, камень, опухоль, наружная спайка.
Симптомы заболевания
Если гидронефроз не диагностировали внутриутробно, то он может не проявляться в течение длительного времени (если гидронефротическая трансформация не связана с острой обструкцией почек).
Именно поэтому в рамках диспансеризации детей первого года жизни обязательно выполняют УЗИ органов брюшной полости, включая органы мочевыделительной системы.
Это скрининговое УЗИ, которое позволит заподозрить порок развития мочевыделительной системы и выявить его до присоединения осложнений, например, острого воспалительного процесса из-за нарушения оттока мочи из почки.
Если это гидронефротическая трансформация без нарушения функции почки, заподозрить её практически невозможно. Поэтому мы настраиваем родителей на то, чтобы они не пренебрегали диспансеризацией детей и проводили ее в полном объеме. Т.е. сдавали анализы мочи и проводили ультразвуковые исследования.
Диагностические методы
С учетом возможностей пренатальной диагностики часто УЗИ плода позволяет установить диагноз еще до рождения.
Однако не всегда врачи выявляют эту патологию у плода при ультразвуковых исследованиях во время плановых скринингов на 20–22 и 31–33 неделях беременности. Но если нарушение выявляется, то называют его, как правило, не гидронефрозом, а внутриутробной пиелоэктазией – расширением лоханки.
Достаточно часто мы сталкиваемся с тем, что специалисты внутриутробной диагностики, видя односторонний процесс, небольшое расширение лоханки, говорят мамам, что ребенок родится, «прописается», и все пройдет. Возможно, это правильно с точки зрения сохранения спокойствия беременной.
Но любая мама, которой во время беременности сообщили о неправильном формировании почки и мочевых путей плода, должна понимать, что на 5 – 7 сутки после рождения малыша необходимо провести ультразвуковой скрининг.Именно в 5-7 сутки, а не раньше, потому что в первые дни после родов через мочеточник ребенка ещё не проходит достаточного количества жидкости, почки выделяют мало мочи и ультразвуковая диагностика не будет столь информативной. Именно на 5 – 7 сутки после рождения у ребенка формируется диурез.
Поэтому если речь не идет о критическом состоянии ребенка, двустороннем процессе или плохих показателях биохимического анализа крови, ультразвуковой скрининг целесообразно проводить на 5 -7 сутки жизни ребенка.
УЗИ – это скрининговый метод, который позволяет заподозрить аномалию развития (неправильно развитую почку, расширенную лоханку, расширенные чашечки и т.д.). Но чтобы установить диагноз гидронефроз, этого исследования не достаточно.
Самое важное в диагностике гидронефротической трансформации — это определить функциональное состояние почки и верхних мочевых путей.
То есть важна сохранность функции почки (секреторной, отвечающей за формирование и накопление мочи и выделительной) и уродинамика верхних мочевых путей (показатель того, как быстро моча по верхним мочевым путям поступает в мочевой пузырь).
Экскреторная урография, принятая в нашей стране в большинстве клиник, даже выполненная на самом современном цифровом оборудовании, по своей методологии не позволит диагностировать гидронефроз, это исследование дает представление только об анатомическом состоянии почки.
Динамическая сцинтиграфия– это единственный метод, который позволяет оценить картину заболевания, понять, носит ли заболевание обструктивный характер и требует ли хирургической коррекции. В некоторых случаях помимо УЗИ и динамической сцинтиграфии мы проводим компьютерную томографию (КТ) для определения причины гидронефроза, анатомии почки и планирования хирургического вмешательства.
Лечение гидронефроза у детей
Медикаментозной терапии гидронефроза не существует. Но важно проводить профилактику воспалительных осложнений. Если к расширенной лоханке присоединяется инфекция, будет нарушен отток мочи из нее, может сформироваться воспалительный процесс – пиелонефрит.
После того, как диагноз установлен, когда врач увидел, что гидронефроз обструктивный, что действительно нарушен отток мочи из почки, он приступает к формированию плана лечения. Хирургическое лечение направлено на то, чтобы устранить зону сужения в мочеточнике и выполнить пластику между ним и лоханкой. Существуют различные виды вмешательств:
- классическая операция через «разрез» (люмботомия),
- лапароскопическая (операция через «проколы» в брюшной стенке),
- ретроперитонеоскопическая операция,
- робот-ассистированная пластика.
Мы оперируем не лоханку мочеточника, а ребенка. Поэтому метод хирургического лечения подбирается индивидуально. Хороший хирург-уролог должен владеть всеми техниками проведения операций, а клиника обладать всем необходимым оборудованием и инструментарием.
Безусловно, перед открытыми операциями лапароскопические методики имеют ряд преимуществ: более точный результат, сокращенный восстановительный период, отсутствие шрамов, меньшие риски послеоперационных осложнений.
Роботическая консоль позволяет хирургам с ювелирной точностью и минимальной травматизацией тканей создать анастомоз. Ширина анастомоза у ребенка составляет 1,5 – 2 см, а накладывается на эту область около 15 – 20 швов.
Но может получиться так, что робот-ассистированная технология не подходит для конкретного ребенка. Всё зависит от возраста, общего соматического состояния, антропометрических показателей, которые могут не позволить установить роботическую консоль. При планировании лапароскопического вмешательства важно, можно ли провести адекватную анестезию, потому что здесь тоже есть свои особенности.
Таким образом, вид операции определяется не индивидуально хирургом, а командой, которая включает в себя анестезиолога, педиатра, хирурга с позиции того, что будет максимально эффективно и безопасно для конкретного ребенка.
Но не нужно бояться шрамов. Вопрос не в величине разреза, а в том, чтобы хирургическое лечение было произведено максимально эффективно и безопасно для конкретного пациента.
Особенности лечения двухстороннего гидронефроза
Двусторонний процесс – это более серьезная ситуация. Уже с выписки из роддома таких детишек берут под наблюдение детские урологи и планируют проведение оперативного вмешательства. Редко проводят операции сразу с двух сторон. Иногда ставится дренаж с одной стороны, а с другой производится пластика. Но это очень индивидуально.
Прогноз и возможные осложнения
Если говорить о классическом одностороннем гидронефрозе с сохранной функцией почки, прогноз очень хороший, и большинство наших пациентов к подростковому возрасту не имеют никаких ограничений.
Если гидронефроз не лечить, почка потеряет свои функции, и её придётся удалить.
Восстановление после операции
В течение 3-7 дней после любого реконструктивно-пластического вмешательства у пациента стоят дренажи, нефростома, стент. В это время пациента наблюдает уролог в условиях стационара полного дня, либо дневного стационара в зависимости от состояния пациента.
Когда ребенку не требуется инфузионная терапия, обезболивание и непрерывное наблюдение, мы выписываем его из стационара. Конечно, мы остаемся на связи с нашими пациентами и готовы круглосуточно проконсультировать и оказать помощь.
После применения робот-ассистированной техники у ребенка восстановительный период составляет всего 3 дня вместо 6-7 дней после лапароскопической операции.
В дальнейшем ребенку обязательно нужно проходить регулярные обследования, позволяющие оценить, как работает созданный анастомоз, почка, как растет мочеточник и т.д. Мы наблюдаем детей до 18-20 лет, чтобы быть уверенными в том, что прооперированный орган успевает расти вместе с ребенком.
Питание
По питанию нет ограничений. Но мы рекомендуем соблюдать питьевой режим для формирования правильной функции почки.
Физические нагрузки
Если ребенок занимается в спортивных секциях, ограничения по физическим нагрузкам после операции нужно соблюдать около 1 месяца. Если же оперировали маленького ребенка, то речи об ограничениях не идёт. Малыши уже на вторые сутки после операции ходят, бегают, прыгают и ведут себя как обычно.
Преимущества лечения в ЕМС
- ЕМС – единственная клиника в России, где хирурги-урологи проводят роботические операции при пороках верхних мочевых путей у детей, то есть для лечения гидронефроза и уретерогидронефроза, удвоения почек и любых аномалиях мочеточников и верхних мочевых путей.
Первую такую операцию по пластике мочеточника выполнил специалисты ЕМС двухлетнему ребенку в 2017 году. В настоящее время робот-ассистированные вмешательства детям выполняются в нашей клинике в плановом режиме.
- Мы проводим любые реконструктивно-пластические и робот-ассистированные операции детям всех возрастов.
- Детские урологи ЕМС прошли стажировки в лучших клиниках Европы и США.
- В ЕМС пациенты могут пройти диагностику и лечение в минимальные сроки.
- Мы используем только современные международные протоколы диагностики и лечения.
Источник: https://www.emcmos.ru/articles/gidronefroz-u-detey
Врожденный гидронефроз
Врожденный гидронефроз – расширение почек или чашечно-лоханочной системы плода, диагностируемое во время пренатального (дородовый период) ультразвукового исследования ребенка в утробе.
Пренатальное УЗИ плода – метод, диагностирующий различные аномалии плода у 1% беременных женщин, из которых 20-30% аномалии мочеполовой системы, 50% из которых проявляются гидронефрозом.
При отсутствии данного метода исследования аномалии мочеполовой системы могут вовремя не диагностироваться, и затем после рождения и в более позднем возрасте манифестируются, как пиелонефрит (воспаление почки), мочекаменная болезнь, гипертоническая болезнь, или даже терминальная стадия почечной недостаточности.
Формирование и степень гидронефроза зависит от стадии беременности и причин, его вызвавших. При ультразвуковом исследовании мочевой пузырь и почки плода можно обнаружить на 15 неделе гестационного срока, более детально рассмотреть почки и их структуру (почечные синусы) на 18-20 неделе гестационного срока.
В 20 недель беременности плод больше, и аномалии легче обнаружить. Врожденный гидронефроз получил значимое внимание после появления пренатального УЗИ, основного метода для скрининга, однако, ведение и лечение пациентов остается спорным.
Известен тот факт, что ранняя диагностика гидронефроза может привести к значительной тревоге родителей во время последующих беременностей.
Патофизиология (развитие мочеполовой системы у плода)
Мочеточниковый росток развивается из мезонефрического (Вольфова) протока, начиная с пятой недели беременности. Большинство нефронов (функциональные единицы почек) развиваются уже к середине второго триместра, и полная их дифференцировка происходит к 36 неделе гестационного срока.
Эмбриологически, мочеточник начинает развитие в качестве твердого шнура, который затем удлиняется и канализируется.
Дистальнее (ниже) мочеточника, урогенитальный синус дифференцируется в развитие мочевого пузыря и мочеиспускательного канала от 10 недели до 12 недели беременности, соответственно.
Современные технологии не позволяют визуализировать почечную паренхиму до завершения нефрогенеза (развития почек).Плацента, не почки плода, функционирует для плода как гемодиализ, поддерживающий гомеостаз (постоянство) соли и воды; однако, между пятой и девятой неделями беременности почки плода начинают производить гипотоническую мочу, увеличивая количество мочи с увеличением срока беременности, достигая 50 мл/час.
Недоразвитие практически любого участка мочеполовых путей может способствовать развитию транзиторной (временной) или постоянной частичной или полной обструкции мочевых путей, ведущих к расширению проксимальной (вышележащей) собирательной системы, что, в конечном счете, проявляется антенатальным гидронефрозом.
Данный обструктивный процесс может являться не патологией, а результатом нормального развития. Однако если присутствует значительная и постоянная обструкция мочевых путей, может повреждаться почечная ткань, что проявляется различной степенью кистозной дисплазии почек или нарушением почечной функции.
Большинство аномалий мочевыделительной системы, диагностируемые в пренатальном периоде, представляются гидронефрозом или дилатацией верхних мочевых путей.
Как правило, считается, что врожденный гидронефроз является результатом обструкции мочевых путей, однако, расширение чашечно-лоханочной системы почек может быть результатом необструктивного процесса, таких как, мочеточниково-мочепузырный рефлюкс, нонрефлюксный нонобструктивный мегауретер, синдром сливового живота (триада: врожденное недоразвитие или отсутствие мышц брюшной стенки; аномалии мочевого тракта – расширение мочеточников, мегацистис; двусторонний крипторхизм). Обструктивный процесс, особенно двусторонний, наносит большой вред развитию почек, и моча, продуцируемая почками, является основным компонентом амниотической жидкости, необходимой для нормального развития легочной системы плода и жизнедеятельности плода в целом. Таким образом, дифференциация обструктивного или необструктивного поражения почек является чрезвычайно важным в определении исхода для плода. Однако это не всегда возможно до рождения ребенка.
Существует множество причин, которые могут привести к врожденному гидронефрозу.
Врожденный гидронефроз без сопутствующей аномалии мочевыводящих путей в подавляющем большинстве случаев (в 79-84%) является изолированным врожденным гидронефрозом.
Как полагают исследователи, изолированный врожденный гидронефроз является причиной физиологической дилатации мочеточников на каком-либо этапе развития.
Как было рассмотрено в патофизиологии, мочеточники начинают развитие, представляя собой твердые шнуры, которые затем постепенно канализируются, позволяя моче беспрепятственно оттекать из почек в мочевой пузырь. Производство мочи начинается приблизительно на 8 неделе беременности, еще до завершения канализации мочеточников.
Данное обстоятельство приводит к временной обструкции с гидронефрозом. К тому времени, когда происходит полная канализация мочеточников, устраняется обструкция, и гидронефроз должен разрешиться.
В данный момент факторы, нарушающий процесс канализации, могут привести к постоянному гидронефрозу.Поэтому, очень важно дифференцировать доброкачественную физиологическую дилатацию мочеточников от значимой обструктивной болезни или пузырно-мочеточникового рефлюкса.
Распространенность антенатального гидронефроза
Врожденный гидронефроз является наиболее распространенной врожденной аномалией мочевых путей, диагностируемой при пренатальном УЗИ плода в утробе матери, на долю которой приходится 50% всех аномалий мочеполовой системы.
Частота встречаемости гидронефроза колеблется и зависит от ряда причин: степени дилатации чашечно-лоханочной системы почек плода и срока беременности, на котором выполняется УЗИ.
Как правило, частота значимых уропатий, связанных с гидронефрозом, составляет 0.2%.
Развитие гидронефроза в зависимости от расы, пола, возраста
На настоящее время не существует клинических исследований, доказывающих связь развития врожденного гидронефроза с расовой и половой принадлежностью. Однако относительно возраста, многочисленные исследования показали, что срок беременности, на котором развился гидронефроз, очень важен. Прогноз развития плода напрямую зависит от сроков развития гидронефроза.
Лечение врожденного гидронефроза
Лечение зависит от тяжести врожденного гидронефроза. В тяжелых случаях требуется хирургическое лечение гидронефроза. Тяжелым считается гидронефроз, при котором почечная лоханка расширена до 15 мм и более.
Большинству пациентов со среднетяжелым врожденным гидронефрозом требуется повторное обследование в возрасте 18 месяцев для повторной оценки состояния.
При врожденном гидронефрозе легкой степени пациент находится под динамическим врачебным наблюдением без какого-либо лечения.
Хирургическое лечение врожденного гидронефроза
Хирургическая тактика лечения при врожденном гидронефрозе является спорной в силу разных причин. Во-первых, трудность точной диагностики, во-вторых, причина врожденного гидронефроза в некоторых случаях остается до конца неуточненной, наконец, оперативное вмешательство не всегда успешно и осложнения оперативного вмешательства могут повлиять на эффективность лечения.
Как и при всех операциях на плоде, существует риск возникновения кровотечений, инфекций или преждевременных родов, и их необходимо обсудить с вашим врачом.
Не у всех детей с тяжелой степенью обструкции происходит улучшение, даже при успешном оперативном вмешательстве.
Это потому, что иногда очень трудно определить степень повреждения почек и легких плода перед хирургическим лечением.
Таким образом, почти во всех случаях вам потребуется дальнейшее хирургическое лечение после рождения ребенка для восстановления дренирующей функции мочевого пузыря и защиты функционального состояния почек.
После рождения новорожденному с врожденным гидронефрозом рекомендуется выполнение ультразвукового исследования почек каждые 1-4 недели, а также наблюдение неонатолога (врач новорожденных) и детского уролога.
Прогноз врожденного гидронефроза напрямую зависит от причин, вызвавших расширение собирательной системы почек.
Многие новорожденные с врожденным гидронефрозом имеют благоприятный прогноз.
Однако нужно помнить, что тяжелая степень двустороннего гидронефроза в сочетании с обструкцией мочевых путей и маловодием, диагностируемые на ранних сроках беременности, является предшественником неблагоприятного исхода.
Источник: https://03uro.ru/hydronephrosis/congenital_hydronephrosis