Абсцесс мочевого пузыря
Содержание
ПАРАЦИСТИТ
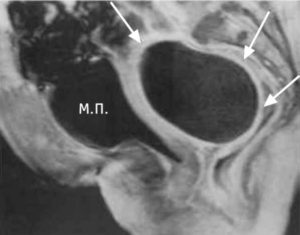
ПАРАЦИСТИТ (paracystitis; греч. para около + kystis пузырь + -itis) — воспаление клетчатки, окружающей мочевой пузырь. Иногда П. называют перициститом, что не совсем правильно, т. к. при перицистите в воспалительный процесс вовлекается только серозный покров мочевого пузыря (брюшина). Правильно считать воспаление околопузырной клетчатки парациститом.
П. встречается относительно редко. Различают воспалительный процесс в предпузырной и позадипу-зырной клетчатке.
Этиология
Большое значение в развитии П. придают инфекции, проникающей в околопузырную клетчатку гематогенным или лимфогенным путем или из близлежащих органов, а также при повреждениях мочевого пузыря.
Патологическая анатомия
Н. А. Лопаткин (1977) различает следующие формы П.: острый инфильтративный, острый гнойный, хрон. гнойный, хрон, фиброзно-липоматозный.
При остром инфильтративном и остром гнойном П. процесс протекает в виде флегмоны околопузырной клетчатки. Иногда она может распространиться в забрюшинное пространство.
Хрон. гнойный (осумкованный гнойник) и фиброзно-липоматозный П. чаще всего являются исходом острого. При хрон, фиброзно-липоматозном П. околопузырная клетчатка отечна, в толщину может достигать нескольких сантиметров.
Клиническая картина
Острый П. начинается с повышения температуры, общей разбитости, дизурии, боли над лобком, где при пальпации определяют напряжение мышц и резкую болезненность. При нагноении воспалительного инфильтрата и образовании абсцесса появляется флюктуация. Позадипузырный абсцесс можно обнаружить при ректальном или влагалищном исследовании. Для гнойного П.
характерны высокая температура, озноб, слабость, потеря аппетита, сухой язык, резкие боли в надлобковой области, иррадиирующие в область прямой кишки. Акт дефекации становится болезненным, развивается парез кишечника. Мочеиспускание учащено, болезненно, в моче, в случае прорыва гнойника в пузырь, появляется гной.
Иногда заболевание по клин, картине напоминает сепсис.
Хрон. П. чаще всего является следствием острого П., нередко не распознанного. В этом случае воспалительный инфильтрат превращается в осумкованный гнойник или фиб-розно-липоматозный процесс. Характерны тупая ноющая боль над лобком, субфебрильная температура.
При пальпации можно обнаружить малоболезненное уплотнение над лобком. Развитие склеротически-фиброматозного (липоматозного) процесса в околопузырной клетчатке ведет к фиброзным изменениям и деформации мочевого пузыря, уменьшению его емкости.Клинически это проявляется учащенным мочеиспусканием, болью внизу живота.
Течение П. зависит от вирулентности и характера возбудителя инфекции, общей реактивности организма. П. может излечиться спонтанно, после прорыва абсцесса наружу или в полость мочевого пузыря, в кишку или влагалище, но возможен прорыв и в полость брюшины с развитием перитонита.
Диагноз
Диагноз основывается на жалобах больного, клин, проявлениях болезни, а также на данных специальных методов исследования. Особое значение в диагностике придают цистоскопическому исследованию: часто определяется понижение емкости мочевого пузыря, деформация и выбухание внутрь стенки мочевого пузыря (см. Цистоскопия). Более отчетливые данные получают при цистографии (см.
), пери- и полицистографии (см. Мочевой пузырь, методы исследования). В случае прорыва паравезикального абсцесса в полость мочевого пузыря при цистоскопии определяется зона отека и гиперемии на слизистой оболочке с кратерообразным изъязвлением, свищом, по к-рому отделяется гной. Стенка мочевого пузыря остается малоподвижной.
Дифференциальную диагностику проводят с жировым некрозом околопузырной клетчатки.
Лечение
Лечение острого П. в ранней, экссудативной стадии консервативное; назначают покой, местно холод, обильное питье, антибиотики широкого спектра действия в сочетании с химиопрепаратами (5-НОК, нитроксолин, невиграмон, бисептол, фурагин и др.).
Все это способствует купированию воспалительного процесса и рассасыванию инфильтрата. В случае образования абсцесса показано его опорожнение и дренирование.
Передний паравезикальный абсцесс вскрывают надлобковым доступом, задний — промежностным доступом или по Буяльскому—МакУортеру через запирательное отверстие (см. Мочевой пузырь).
Лечение хрон. П. заключается в антибактериальной терапии, вскрытии и дренировании гнойника, а также в применении препаратов рассасывающего действия (алоэ, лидаза), кортикостероидов, физиотерапевтических процедур.
Прогноз
Прогноз при своевременном и достаточно энергичном лечении в случае острого и осумкованного хрон, (гнойного) П., как правило, благоприятный. Хрон, фибрознолипоматозный П. ведет к деформации и уменьшению емкости мочевого пузыря. При хроническом течении П. возможен рецидив.
Библиография: Беккерман А. Г. О парациститах, Урология, № 4, с. 29, 1958; Войн о-Я сене н кий В. Ф. Очерки гнойной хирургии, Л., 1956; Д оброхото-в а Г. П. О парациститах, Нов. хир. арх., №2, с. 76, 1958;Лаптев П.Н. иГинзбург Я. 3. К вопросу о клинике и лечении больных парациститами, Хирургия, № 9, с.
23, 1953; Л и с о в с к а я С. И. О прорывах тазовых гнойников в мочевые пути, Вестн, хир. и погран. обл., т. 11, кн. 32, с. 9, 1927; Перельман В. М. О клинико-рентгенологическом распознавании парациститов, Врач, дело, № 2, с. 130, 1967; Полонский Б. Л. Парациститы, Труды 1-го Украинск. съезда урол., с.
145, Киев, 1939; П ы т e л ь А. Я. и др. Избранные главы нефрологии и урологии, ч. 3, с. 192, Л., 1973; Ушакова H. Т. К вопросу о парацистите, Хирургия, № И, с. 141, 1960; CorbusB.C. Pericystitis, J. Urol. (Baltimore), v. 69, p. 374, 1953; Henning D. C. a. R a t-ledge H. W.
Perivesical fat necrosis simulating neoplasm, ibid., v. 104, p. 102, 1970.
А. М. Мухтаров.
Источник: https://xn--90aw5c.xn--c1avg/index.php/%D0%9F%D0%90%D0%A0%D0%90%D0%A6%D0%98%D0%A1%D0%A2%D0%98%D0%A2
Из-за чего появляется гнойная форма цистита?
Заболевание является вторичным и развивается на фоне инфекций мочеполовой сферы. Гнойный цистит преимущественно возникает в результате раздражения и постоянного засорения аорты продуктами жизнедеятельности патогенных бактерий и микроорганизмов.
У женщин
Гнойный цистит у женщин бывает чаще, чем у мужчин. Причины этого заключаются в анатомических особенностях строения уретры. У женщин она короткая и расширенная. Составляет примерно 4 см в длину. Кроме того мочеточник располагается совсем близко от ануса и влагалища.
Поэтому у женщин причины гнойного воспаления мочевыводящего канала — бурное размножение на внешних половых органах кишечной палочки, хламидий, трихомонеллы, бледной трипомены или туберкулезной палочки при туберкулезе почек.
При заражении половыми инфекциями, попадании кишечной палочки во влагалище при вагинозе у женщин мочевой пузырь страдает в первую очередь.
Первичными признаками при гнойном цистите являются:
- жжение во время мочеиспускания;
- рези внизу живота;
- частые позывы в туалет;
- неприятно пахнущие слизистые выделения грязно-желтого или зеленоватого оттенка.
Мочеиспускания крайне болезненные, и сопровождаются резями, жжением. Особенно после выхода мочи. Причиной мучений является нарастающий отек слизистой мочевого пузыря, в результате чего происходит передавливание нервных окончаний.
После опорожнения стенки мочевого пузыря соприкасаются, вызывая неприятные ощущения. Постепенно рези и жжение приобретают постоянный характер.
Явными признаками того, что при гнойном цистите протекает в мочевом пузыре скрытый гнойный процесс, является развитие на фоне прочих симптомов:
- Дизурии.
- Пиурии.
- Терминальной гематурии.
При дизурии возникает постоянное желание помочиться. При этом количество мочи уменьшается. Позывы в туалет оказываются ложными. Одновременно развивается недержание мочи. Она понемногу бесконтрольно выделяется из мочевого пузыря, создавая дискомфорт.
Признаки пиурии — постепенное помутнение, появление вкраплений гноя в моче. Она становится гуще, повышается плотность жидкости. По мере возрастания процента частиц гноя у свежей мочи появляется резкий неприятный запах.
О терминальной гематурии свидетельствует появление в моче крови. Постепенно примешиваются небольшие сгустки. Моча приобретает красно-бурый оттенок сырого мяса.
У мужчин
У мужчин гнойный цистит возникает как вторичное заболевание в случаях развития аденомы простаты, реже – при несоблюдении гигиены тела. Причиной развития гнойного воспаления в мочевом пузыре может быть туберкулез почки, иного органа.
Проявляется цистит у мужчин так же, как у женщин. Только последствия развития гнойного катара крайне опасны. Больные жалуются на рези в уретре, частые позывы в туалет. Присутствуют кровь и гной в моче.
На фоне быстропротекающего воспалительного процесса начинает прошибать озноб, повышается резко температура тела. Эти признаки нередко свидетельствуют о развитии пиелонефрита, эмпиемы, оофорита. При их наличии требуется срочная госпитализация.
Диагностика
Диагностирование гнойного цистита осуществляется на основании жалоб больного, осмотре и пальпации на приеме у врача-уролога. Для лабораторных исследований, которые позволяют вынести окончательный вердикт, больной сдает следующие анализы:
- забор мочи;
- забор крови:
- проведение цистографии (рентгеноскопии);
- проведение цистоскопии.
Анализы помогают определить, насколько мочевой пузырь пациента поражен воспалением, как протекает заболевание, не затронуты ли близлежащие ткани и органы.
При туберкулезном цистите удается определить, какие именно патологические изменения происходят со слизистой мочевого пузыря, присутствуют ли атрофические процессы в тканях.
Для лечащего специалиста решающее значение имеет заключение гинеколога или андролога. В ходе осмотра эти специалисты выявляют, какие половые инфекции и микроорганизмы вызвали гнойный цистит у женщин и мужчин.
Большое значение имеет, какая инфекция развивается. Если причиной болезни стало заражение хламидиозом, стафилококком, трихоманады, вагиноза влагалища течение всех процессов замедленное.Если причиной воспаления мочевого пузыря является бледная трипомена или туберкулезная палочка, развитие гнойного раздражения, переход из одной стадии в другую происходят очень быстро. Важно своевременно назначить необходимую терапию, чтобы болезнь не подошла к самой страшной стадии.
На начальной стадии
В случаях, когда пациенты обращаются при первых неприятных симптомах, на начальной стадии серозного катара, болезнь легко поддается лечению; рецидивы исключаются. Госпитализация не требуется.
Для избавления от болей применяются спазмолитики, иногда — болеутоляющие. Назначаются иммуномодуляторы. В стенах медицинского учреждения и домашних условиях осуществляются антимикробные мероприятия. Антибиотики при этом назначаются для лечения основного заболевания.
Врачи положительно относятся к параллельной растительной терапии. На организм исцеляюще воздействуют растения:
- укропная вода;
- настой цветов ромашки;
- настои из семян петрушки;
- настои ягод и листьев клюквы;
- отвар сушеной травы зверобоя.
Перечисленные лекарства домашнего приготовления следует принимать перорально, а также – делать сидячие ванночки и подмывания.
Больным показан активный образ жизни, чтобы венозная кровь не застаивалась в малом тазу. Необходимо соблюдать специальную диету.
На поздних стадиях
На последней стадии серозного, следующих этапах развивающегося катара лечение проводится более серьезное. В сложных случаях, когда у пациента держится высокая температура, резко сократилось количество выводимой мочи, требуется срочная госпитализация.
Прием антибиотиков при этом является основой всего лечения. Лекарства препятствуют дальнейшему развитию патологических процессов.
На стадиях гнойного катара, распространения воспаления на близлежащие ткани и органы, заболевание трудно поддается лечению. Нередко удается только залечить болезнь. Патологические процессы приобретают скрытый хронический характер. Через 4 – 5 месяцев после терапии возникает яркий рецидив.
Больным назначаются:
- антибиотики из нитрофурановой, цефалоспориновой или фторхинолоновой группы;
- обезболивающие препараты;
- спазмолитики.
Одновременно с лечением цистита проводится лечение первичного заболевания. Для общего укрепления иммунитета назначаются витаминные комплексы. Больным показано больше двигаться, делать физические упражнения для нормализации кровообращения в малом тазу. Необходимо соблюдать специальную диету.
Если гнойный цистит диагностируется на последних стадиях, когда ткани мочевого пузыря начали атрофироваться, происходят некрозные изменения, осуществляется хирургическое лечение.
Диета
Больным на всех стадиях лечения заболевания показано соблюдать специальную диету. Запрещается употреблять в пищу:
- Жирные блюда.
- Сладкое.
- Острые и пряные приправы.
- Консервацию.
- Копчености.
- Консервированные продукты.
- Газированные напитки.
- Алкоголь.
- Квас.
- Кофе.
Повседневное меню должно быть богатым на овощные блюда, свежие соки, свежие салаты. Мясо, рыбу разрешается приготовленные на пару или запеченные.
Показано обильное питье. Желательно, чтобы это был не только чай. А также – освежающие компоты, соки, морсы домашнего приготовления из свежих ягод и фруктов.
Большой упор следует делать на зелень. Особенно много употреблять в пищу свежей огородной петрушки. Все части растения благотворно воздействуют на почки и мочевыводящие органы, способствуют увеличению количества мочи.
Источник: http://vashcistit.ru/klassifikacija/gnojnyj-cistit.html
Что такое абсцесс простаты и чем опасен
В некоторых случаях острый простатит развивается стремительно, и, если мужчина не предпринимает адекватных мер по лечению, оборачивается различными осложнениями. Наиболее вероятное из них – абсцесс простаты. Рассмотрим, какими симптомами проявляется патология и дадим общую информацию по ее лечению.
Что такое абсцесс простаты
Формирование полостей в тканях предстательной железы, наполненных гноем, называют абсцессом. Чаще всего патологи развивается, как осложнение острого простатита, реже – является самостоятельным заболеванием. Диагноз ставится только после инструментального обследования, а лечение операционное.
Заболевание имеет достаточно высокую смертность – по данным медицинской статистики около 16 % больных мужчин умирают. Даже в случае благополучного лечения могут быть неприятные последствия – вплоть до бесплодия.
Поэтому при болях в промежности нельзя надеяться на народные методы или принимать дома лекарства, не назначенные врачом. Чем раньше мужчина обратится к урологу – тем больше шансов избежать неприятностей со здоровьем.
Причины абсцесса
Установлено, что у 5 % пациентов, игнорировавших симптомы острого простатита, формируется абсцесс предстательной железы.
Чаще всего провоцирующим фактором становится неправильный прием препаратов или самолечение, но возможно развитие заболевания и после неграмотной медицинской помощи или как осложнения трансуретральной резекции.
Иногда гнойные очаги формируются при калькулезном простатите или в случае закупорки просвета уретры, например, при доброкачественной гиперплазии предстательной железы.
Также абсцесс может быть вторичным – не являться осложнением воспаления в простате. В этом случае причинами патологии могут быть:
- фурункулез разной локализации;
- ангина;
- тонзиллит в хронической форме;
- остеомиелит;
- гидраденит.
Если у мужчины есть одно из этих заболеваний, а иммунная система ослаблена курением, переохлаждением или беспорядочными интимными связями – риск формирования гнойных очагов в дольках предстательной железы повышается в несколько раз.
Признаки абсцесса простаты
Абсцесс имеет две стадии формирования – инфильтративную и деструктивную. Разнообразная симптоматика проявляется наиболее ярко в первом случае.
Мужчина будет обращаться к врачу со следующими жалобами:
- повышение температуры до 400;
- лихорадка и озноб;
- бессонница;
- болезненные ощущения в области промежности, ануса, усиливающиеся при мочеиспускании или во время акта дефекации;
- задержка мочи, прерывистая струя;
- повышенная потливость, тахикардия;
- общее угнетение, потеря аппетита, раздражительность.
Некоторые симптомы будут указывать на сильную интоксикацию и септические процессы, например, гипергидроз, высокая температура и спутанность сознания.
Боль имеет пульсирующий характер, достаточно сильная, терпеть ее невозможно. Чаще всего отдает в правую или левую сторону таза, это зависит от того, какая доля предстательной железы поражена. Из-за болезненности может нарушаться отхождение газов, что при неправильном питании приводит к вздутию живота.
Если мужчина не обращался к врачу, пытался лечиться различными методиками – патологический процесс переходит в гнойно-деструктивную стадию. Начинается мнимое выздоровление – боли стихают, температура постепенно снижается.
Однако в простате в этот момент ткани разрушаются (гниют), стенки полости, наполненной гноем истончаются и могут прорваться. Если содержимое попадает в уретру – моча приобретает резкий запах, в ней видны примеси гноя.
Если формируется прямокишечный свищ – содержимое смешивается с каловыми массами, что обнаруживается по анализам.
Может быть вскрытие абсцесса в сторону брюшной или тазовой полости – в этом случае, если не обратиться к врачу, развивается перитонит, сепсис, затем наступает смерть.
Методы диагностики
При появлении перечисленных выше признаков нужно обращаться к урологу или андрологу.
Врач подробно расспросит о симптомах, образе жизни, по возможности проведет ректальную пальпацию простаты пальцем.
В случае с абсцессом в зоне расположения предстательной железы будет отчетливо ощущаться флюктуирующее образование, простата будет увеличена в объеме, а прикосновение к ней вызовет у пациента боль.Признаки воспалительно-гнойного процесса заметны в анализах крови и мочи, на сдачу которых направят мужчину:
- увеличение СОЭ;
- повышение числа лейкоцитов;
- протеинурия;
- наличие бактерий;
- лейкоцитурия.
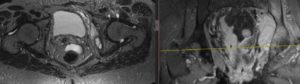
Более полное представление о происходящих в простате патологических процессах дает ТРУЗИ. На снимках будут хорошо заметны гнойные очаги, имеющие круглую или овальную форму. Врач сможет оценить их размеры и расположение. Если необходимо – под контролем ТРУЗИ можно провести биопсию простаты.
Если у врачей в ходе обследования появляются предположения о формировании свищей, а также для исключения других патологий, могут назначаться и дополнительные методы диагностики:
- аноскопия;
- абдоминальное УЗИ мочевого пузыря;
- цитоскопия.
При выявлении свищей в области прямой кишки больного направляют к проктологу. Если есть подозрения на рак простаты – к онкологу.
Как лечат абсцесс предстательной железы
Вылечить заболевание можно только хирургическим путем. Если размеры гнойных очагов небольшие – возможно проведение пункции, однако чаще пациента готовят к операции через промежностный доступ. Ход хирургического вмешательства зависит от многих факторов, расскажем, как делают операцию по Вильмсу.
- Больной лежит на спине, ноги согнуты в коленях и прижаты к животу.
- В уретру вводят мочевой катетер.
- Как только достигнута анестезия, хирург делает надрез на коже поперек промежности.
- Врач делает доступ к луковичному отделу уретры, пальцем захватывает и оттягивает ее.
- Пересекает прямую кишку и сфинктер, обнажая задний отдел простаты.
- Обнаруженный абсцесс прокалывается иглой, затем вскрывается
- На заключительном этапе ставят дренаж, накладывают швы.
Больного переводят в общую палату или отделение интенсивной терапии, в зависимости от того, как прошла операция. В течение первых 14 дней пациент находится в стационаре, затем может быть перееден на амбулаторное лечение.
Восстановление после операции
Любое хирургическое вмешательство сопряжено с риском развития осложнений. Неосторожность и небрежность медперсонала или самого пациента могут привести к инфицированию тканей, развитию внутренних кровотечений. Чтобы этого не допустить, врачами разработаны программы восстановления после операций.
В реабилитационном периоде проводят следующие мероприятия:
- меняют повязки, сначала ежедневно, затем раз в два дня;
- назначают антибиотики в виде внутримышечных инъекций или внутрь;
- через дренажную трубку промывают полость абсцесса антисептическими препаратами;
- делают теплые клизмы;
- следят за общим самочувствием.
Первые дни нужен полный покой, затем мужчине разрешают вставать, но постельный режим должен преобладать.
Особое внимание уделяют питанию – в первые недели нужно снизить нагрузку на кишечник и не допустить повышения перистальтики. Из рациона с этой целью исключают сдобную выпечку, бобовые и капусту, газированные напитки, крепкий чай и кофе, жареные блюда. Хорошо, если мужчина будет кушать свежие фрукты, зерновые в виде каш, супы на бульоне из мяса нежирных сортов.
Алкогольные напитки любой крепости на время реабилитационного периода строго запрещены!
При повышении температуры, болях в промежности, задержке мочи или примесях в ней крови нужно незамедлительно обращаться к врачу. Чаще всего эти проблемы сигнализируют о развитии осложнений.
Прогноз и возможные осложнения
При своевременном обращении к врачу и грамотной тактике лечения прогноз благоприятный, в случае самолечения – неблагоприятный. Если мужчина не будет обращаться к врачу – абсцесс может самопроизвольно вскрыться, что приведет к следующим осложнениям:
- При вскрытии в уретру – к хроническому простатиту и дивертикулиту;
- Нарыв в сторону прямой кишки – к формированию свищей, трудно поддающихся лечению.
- При прорыве в клетчатку – к парапростатической флегмоне, которая может стать причиной летального исхода.
Если гнойные массы попадут в клетчатку таза – может начаться острый тромбофлебит либо тромбоз вен. В этом случае мужчина будет страдать от отеков на ногах, болей животе и прямой кишке, тахикардии.
При самопроизвольном вскрытии абсцесса может развиться и хронический простатит. Самостоятельное излечение при этом заболевании невозможно.
Меры профилактики
Чтобы не допустить развития абсцесса предстательной железы нужно принять меры по своевременному лечению различных инфекционных и гнойных заболеваний. Особое значение имеет предупреждение острой формы воспаления простаты.
Мужчина должен:
- заниматься спортом, вести здоровый образ жизни;
- избегать беспорядочных половых связей;
- защищать себя от переохлаждения;
- не заниматься самолечением;
- вовремя идти к врачу.
Абсцесс простаты может ставить причиной хронического простатита, бесплодия, а в тяжелых случаях – летального исхода. Поэтому нельзя игнорировать описанные в статье симптомы и надеяться на сомнительные и непроверенные методики терапии.
Возможно вас заинтересует
Источник: https://prostatits.ru/oslozhneniya/abstsess-prostaty.html
Абсцесс предстательной железы
Абсцесс предстательной железы – ограниченное скопление гноя в тканях простаты, развивающееся на фоне простатита или инфекционно-гнойного процесса экстрагенитальной локализации. Проявляется резкой пульсирующей болью в промежности и прямой кишке, интоксикацией, ознобами, лихорадкой, затрудненными мочеиспусканием и дефекацией.
Диагностика абсцесса предстательной железы включает пальцевое исследование простаты per rectum, ТРУЗИ, пункцию гнойника. При абсцессе предстательной железы производят его вскрытие через промежность или прямую кишку, назначают противомикробную и дезинтоксикационную терапию.
Своевременное лечение абсцесса позволяет избежать развития бесплодия.
Абсцесс предстательной железы может развиваться первично (как самостоятельная патология) или вторично (как исход острого простатита). Абсцесс простаты – серьезное инфекционно-воспалительное заболевание, которое характеризуется гнойным расплавлением тканей железы с формированием замкнутого гнойника.
При неблагоприятном течении абсцесс предстательной железы может осложниться прорывом гноя в мошонку, промежность, уретру, клетчатку малого таза, на переднюю брюшную стенку или в брюшную полость. Опасность несвоевременного распознавания абсцесса предстательной железы заключается в вероятности развития перитонита или сепсиса.
Летальность при абсцессе простаты регистрируется в 3-16% случаев.
Причины абсцесса предстательной железы
Формирование абсцесса предстательной железы происходит у 5% пациентов с острым простатитом. Этому способствует неадекватная терапия простатита или неосторожное выполнение трансуретральных инструментальных вмешательств.
В ряде случаев абсцесс простаты осложняет проведение операций на предстательной железе и мочевом пузыре (трансуретральной резекции простаты, ТУР мочевого пузыря и др.).
Причиной абсцесса простаты может служить обструкция выводных протоков железы образовавшимися камнями, что нередко встречается при хроническом простатите, аденоме простаты, уретрите и пр.
Вторичный абсцесс предстательной железы возникает вследствие гематогенного переноса инфекции из очагов экстрагенитальной локализации, например, при гидрадените, фурункулезе, остеомиелите, ангине, хроническом тонзиллите и др. Этиологическими агентами в этом случае выступают грамположительные микроорганизмы.
К формированию абсцесса предстательной железы предрасполагает ослабление местного и общего иммунитета, вызванное переохлаждением, венозным застоем в тазу, интеркуррентными заболеваниями, курением, нарушением регулярности половой жизни.
Симптомы абсцесса предстательной железы
В развитии абсцесса предстательной железы выделяют инфильтративную и гнойно-деструктивную стадии. Клинические проявления наиболее выражены в инфильтративной стадии.
Абсцесс предстательной железы характеризуется симптомами тяжелого септического заболевания: выраженной интоксикацией, высокой температурой гектического типа с ознобами, потливостью, тахикардией, иногданарушением сознания и бредом.
Боли при абсцессе предстательной железы, как правило, имеют одностороннюю локализацию, соответствующую пораженной доле простаты. Отмечается иррадиация боли в промежность и прямую кишку; характер боли – резкий, пульсирующий. Дефекация и мочеиспускание затруднены и крайне болезненны; иногда развивается острая задержка мочи и стула, неотхождение газов.
Во второй стадии вследствие отграничения гнойной полости наступает улучшение состояния: утихают боли, спадает температура. Однако это не означает, что болезнь миновала – в этот период сформировавшийся абсцесс предстательной железы может прорваться в парауретральную клетчатку или околопузырное пространство с развитием флегмоны.При вскрытии гнойника в уретру появляется пиурия, моча становится мутной, с примесью гноя, неприятным резким запахом. В случае вскрытия абсцесса простаты в прямую кишку формируется прямокишечный свищ, о чем свидетельствует примесь слизи и гноя в кале.
Тем не менее, полного опорожнения гнойной полости при прорыве абсцесса не наступает, а это означает, что возможен рецидив нагноения простаты.
Наиболее грозными осложнениями абсцесса предстательной железы служат перитонит и сепсис.
Диагностика абсцесса предстательной железы
В урологии и андрологии диагноз абсцесса предстательной железы устанавливается на основе совокупности клинических проявлений, лабораторных и инструментальных исследований, диагностических операций (биопсии абсцесса простаты).
В крови определяются типичные признаки острого воспаления: увеличение количества лейкоцитов и скорости осаждения эритроцитов; в общем анализе мочи – лейкоцитурия, протеинурия. При бактериологическом исследовании мочи или мазка из уретры выявляется патогенная микрофлора.
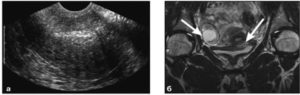
В процессе пальпаторного обследования простаты через прямую кишку определяется округлое выступающее образование, ощущается флюктуация за счет жидкого содержимого абсцесса; предстательная железа увеличена, напряжена и чрезвычайно болезненна. Пальцевое ректальное исследование при абсцессе предстательной железы выполняется крайне осторожно из-за опасности развития бактериотоксического шока.
ТРУЗИ предстательной железы выявляет на фоне увеличенной и отечной простаты гипоэхогенный очаг округлой или овальной формы. УЗИ помогает не только выявить гнойник, но и определить его размеры, локализацию, проконтролировать выполнение пункции абсцесса предстательной железы и забор содержимого для идентификации возбудителя.
При подозрении на развитие свищей проводится уретроскопия, цистоскопия, УЗИ мочевого пузыря, аноскопия, консультация проктолога.
Абсцесс предстательной железы дифференцируют с острым простатитом, пиелонефритом, эпидидимитом.
Лечение абсцесса предстательной железы
Тактика в отношении абсцесса предстательной железы зависит от его стадии. В инфильтративной стадии применяется антибиотикотерапия цефалоспоринами, фторхинолонами, аминогликозидами; внутривенные инфузии растворов с целью дезинтоксикации, иммуностимулирующая терапия. С целью купирования острого болевого синдрома производятся пресакральные и парапростатические блокады.
Если по данным пальпации и УЗИ определяется сформировавшийся абсцесс предстательной железы, производится его промежностное или трансректальное вскрытие и дренирование. Для профилактики повреждения мочеиспускательного канала в него вводится металлический буж, т. е.
производится предварительное бужирование уретры. В большинстве случаев предпочтение отдается промежностному доступу, позволяющему широко вскрыть абсцесс, избежав при этом вторичного инфицирования и образования прямокишечно-уретральных свищей.
В постоперационном периоде назначается противомикробная и дезинтоксикационная терапия.
Прогноз и профилактика абсцесса предстательной железы
Своевременное лечение абсцесса предстательной железы способствует благоприятному прогнозу для жизни и сохранения репродуктивной функции. Трудоспособность утрачивается только на время болезни.
Нераспознанный абсцесс простаты, как правило, приводит к генерализации инфекции и уросепсису.
Профилактика абсцесса предстательной железы – это, прежде всего, профилактика острого простатита. Она включает в себя физическую активность, исключение переохлаждений, нормализацию ритма половой жизни, лечение хронических очагов инфекции и урологических заболеваний. При начальных симптомах абсцесса предстательной железы необходима незамедлительная консультация уролога-андролога.
Источник: https://urologia.msk.ru/main/medicina/urologiya/abscess-predstatelnoj-zhelezy
Парацистит
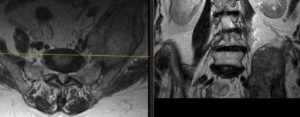
27-01-2016
Парацистит (paracystitis) — воспаление околопузырной жировой клетчатки. Инфекция может проникнуть в околопузырную клетчатку из мочевого пузыря, расположенных рядом с ним органов, а также гематогенным путем из отдаленного гнойного очага или лимфогенным — из кишечника.
Виды парацистита
Различают первичный и вторичный парацистит. Первичный парацистит бывает очень редко. В зависимости от локализации воспалительного процесса (перед мочевым пузырем или с ним) парацистит разделяют на передне- и заднепузырный. При гнойном расплавлении всей околопузырной клетчатки развивается тотальный парацистит.
По характеру патологоанатомических изменений парацистит разделяют на:
- острый гнойный
- хронический гнойный
- острый инфильтративный
- хронический фиброзно-липоматозный
Симптомы острого парацистита
Острый парацистит проявляется лихорадкой, болью в области мочевого пузыря, дизурическими расстройствами. При заднем парацистите становится болезненным акт дефекации. У больных со сниженным питанием над лобком можно пальпировать болезненный инфильтрат овальной или треугольной формы. У полных больных четко определяется только локальная болезненность.
Локализованный гнойник может прорвать фасции и распространиться на клетчатку по всей окружности мочевого пузыря и дальше. Прорыв гноя может происходить и в область мочевого пузыря. При этом при мочеиспускании отмечается значительное выделение гноя и улучшается общее состояние больного.
Острый парацистит распознают на основании клинических симптомов, данных цистоскопии и цистографии. При цистоскопии обнаруживают гиперемию, булезный отек слизистой оболочки, вдавления стенки мочевого пузыря в его просвет.
При прорывании абсцесса в мочевой пузырь в зоне отека и гиперемии слизистой оболочки можно обнаружить ход свища, из которого выделяется гной. На цистограмах опеделяется деформация мочевого пузыря из-за сдавления его воспалительным инфильтратом. При ультразвуковом сканировании обнаруживают очаг гнойного расплавления вокруг пузырной жировой основы.
При локализации процесса по бокам и сзади можно определить гнойный инфильтрат путем вагинального или ректального исследования. Сначала отмечается уплотнение, а при паравезикальном абсцессе ощущается флюктуация.Вторичный парацистит развивается после острого цистита, гнойного простатита, параметрита. При нагноении в околопузырной клетчатке усиливается боль, проявляются симптомы интоксикации (повышение температуры тела до 39°С, озноб, изменения в крови и др.).
При нерациональной терапии отдельные гнойные полости могут сливаться, образуя паравезикальную флегмону. Ретровезикальний парацистит часто осложняется тазовым или разлитыми перитонитами или межпетлевым абсцессом.
Симптомы хронического парацистита
Хронический парацистит встречается в двух формах: гнойно-восполительный и склерозно-фиброматозный. Процесс развивается вследствие больших мочевых затеканий и травм тазовых костей, осложненных остеомиелитом.
Склерозно-фиброматозный парацистит ведет к склерозированию клетчатки, сдавливанию пузыря в виде панциря, что приводит к резкому уменьшению емкости и ведет к возникновению фиброзных изменений. Это клинически проявляется учащенным мочеиспусканием, болями внизу живота. На цистограме определяется неровность его контуров мочевого пузыря и уменьшением объема.
При хроническом парацистите ультразвуковое сканирование обнаруживает неоднородную эхоструктуру жировой основы околопузырного пространства. Более достоверные данные можно получить при компьютерной томографии.
Дифференциальную диагностику при флегмонозной форме парацистита проводят с острым апендицитом, аднекситом, параметритом, острой кишечной непроходимостью.
При инфильтративной стадии острого парацистита целесообразным является консервативное лечение: постельный режим, холод на область инфильтрата, антибиотики широкого спектра действия в сочетании с антибактериальными химиопрепаратами. В случае образования околопузырного абсцесса необходимо оперативное лечение.
При предстательном расположении абсцесс вскрывают надлобковым доступом и широко дренируют. Внепузырный абсцесс дренируют через запирательное отверстие.
При хроническом парацистите вскрывают и дренируют абсцесс, при склерозно-фиброматозных – проводят антибактериальную терапию, применяют физиотерапевтические методы. Для обезболивания выполняют инстилляцию в мочевой пузырь рыбьего жира, масла облепихи и шиповника.
Лечение парацистита народными средствами
Для очистки лимфатической системы мы рекомендуем пропить в течении месяца следующие препараты:
- Асцилин
- ЛГТ
- Мезоадан
- Токсигаст
Если Вам нужна бесплатная индивидуальная консультация, можете написать нам письмо. Для этого кликните здесь.
Если у Вас есть вопросы или Вы хотите заказать обратный звонок, заполните форму.
Источник: https://www.treatment-online.com.ua/andrologiya/paritsistit
Парацистит у мужчин: причины, симптомы, лечение
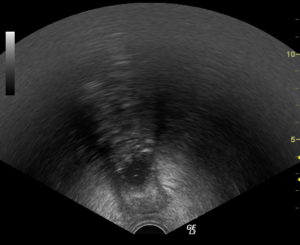
Современные мужчины сталкиваются с заболеваниями мочеполовой системы достаточно часто.
Такие болезни могут протекать в тяжелой форме, приводить к развитию всевозможных осложнений.
Одним из заболеваний мочеполовой системы является парацистит – следствие воспалительных заболеваний и повреждений мочевого пузыря, параметрита, простатовезикулита, аднексита.
При появлении первых признаков парацистита следует обратиться к врачу.
Специалист осмотрит пациента, поставит диагноз, выберет подходящий способ лечения.
Что это такое
Под парациститом понимается воспаление околопузырной клетчатки мочевого пузыря, протекающее в хронической или острой форме. В зависимости от локализации воспалительного процесса, парацистит может быть заднепузырным и переднепузырным.
В том случае, если воспаление охватывает паравезикулярную клетчатку целиком, говорят о тотальном парацистите.
Краткая история протекания болезни
Парацистит начинается с попадания в околопузырную клетчатку инфекционного возбудителя. Обычно – из расположенных по соседству органов (например, из гнойных очагов в мочевом пузыре, кишечнике, почках и т.д.), реже – при дефектах и травмах мочевого пузыря (например, в ходе проведения хирургических операций).
Отсутствие своевременного лечения при парацистите чревато переходом заболевания в хроническую форму. В таком случае образуется оболочка вокруг зоны воспаления, происходит осумкование воспалительного процесса либо в месте хронически протекающего воспаления происходит склерозирование и уплотнение жировой ткани.
Классификация
Специалисты выделяют два вида парацистита – первичный и вторичный (первый встречается крайне редко). Вторичный парацистит, в зависимости от места расположения, делится на два типа – заднепузырный и переднепузырный.
В зависимости от типа изменений в клетчатке, выделяют несколько форм парацистита:
- острую;
- гнойно-воспалительную;
- склерозно-фиброматозную;
- хроническую.
Склерозно-фиброматозная форма характеризуется склерозированием клетчатки, сдавливанием мочевого пузыря. В результате емкость мочевого пузыря уменьшается, создается благоприятная почва для последующего развития фиброзных изменений.
Распространенность и значимость
В последнее время парацистит считается очень редким заболеванием, так как современная медицина располагает технологиями предотвращения, лечения и профилактики данной урологической болезни.
Факторы риска
Самые высокие шансы заболеть парациститом – у мужчин, страдающих заболеваниями мочеполовой системы. Так, например, чаще всего микроорганизмы проникают в жировую клетчатку при тяжелом, длительно протекающем цистите.
Реже источником инфекции становятся соседние органы (при аппендиците, простатите, воспалительных болезнях половых органов). Также инфекцию можно занести из отдаленных воспалительных очагов гематогенным путем (через кровь), например, при операциях на мочевом пузыре или травмах тазовых костей.
Чаще всего хронический парацистит возникает у пациентов, которые пренебрежительно относятся к лечению острого парацистита.
Причины и последствия
Инфекция попадает в паравезикальную клетчатку:
- при осложненных остеомиелитом травмах тазовых костей;
- при тяжелых гнойно-воспалительных процессах (в т.ч. туберкулезном) в мочевом пузыре;
- при переходе воспалительного процесса из органов, расположенных по соседству (при везикулите, аднексите, гнойном простатите, аппендиците, параметрите и т.д.);
- при повреждениях пузыря мочевого в ходе грыжесечения;
- через кровь при наличии в организме отдаленного гнойного очага;
- лимфогенно из кишечника и мочевого пузыря.
Своевременное и эффективное лечение заболеваний мочеполовой системы сводит вероятность появления парацистита к нулю.
Течение парацистита определяется общей реактивностью организма, вирулентностью и характером возбудителя инфекции. Если абсцесс прорвется наружу, в кишку либо полость мочевого пузыря, парацистит излечится спонтанно, сам по себе.
Прорыв абсцесса в брюшную полость чреват развитием перитонита. Если откладывать лечение острого парацистита на потом, он может перетечь в хроническую форму, сложно поддающуюся лечению.
: “Что такое цистит?”
Симптомы и методы диагностики
При остром парацистите сильно повышается температура тела (до 39 или 40 градусов). Острая форма заболевания характеризуется обильной потливостью, ознобом, общей слабостью организма. При актах дефекации и при пальпации может ощущаться боль, а в нижней части живота – возникать некоторая припухлость.
Процесс мочеиспускания становится болезненным, позывы значительно учащаются. Моча может содержать примеси гнойных выделений.
Нередко при остром парацистите в околопузырной жировой клетчатке появляется абсцесс, прорыв которого в область брюшины чреват развитием перитонита – воспаления висцерального и париетального листков брюшины. Как правило, при перитоните наблюдается очень тяжелое общее состояние организма.
Важно понимать, что иногда острый парацистит проходит почти бессимптомно, что делает данное заболевание абсолютно незаметным.
Общее состояние больного с хроническим парациститом, как правило, удовлетворительное. Чаще всего хронический парацистит является следствием острой формы заболевания, нередко не распознанной. В таком случае воспалительный инфильтрат трансформируется в осумкованный гнойник либо фиброзно-липоматозный процесс.
Для хронического парацистита характерна субфебрильная температура и тупые ноющие боли над лобком. При пальпации обнаруживаются малоболезненные уплотнения, которые исчезают, как только пациент опустошит мочевой пузырь.
Развитие липоматозного (склеротически-фиброматозного) процесса в околопузырной клетчатке приводит к уменьшению емкости, деформации и фиброзным изменениям мочевого пузыря. Клинически это проявляется болью в нижней части живота и учащенным мочеиспусканием.Опытными специалистами парацистит подтверждают путем ректальной пальпации, физиологического осмотра больного. Наиболее важны для врача два критерия – жалобы пациента на самочувствие, а также лабораторные исследования анализов больного.
Установить наличие парацистита можно с помощью:
- Цистоскопии. Позволяет обнаружить вдавление стенки пузыря мочевого в его просвет, вызванное воспалительным инфильтратом либо абсцессом в паравезикальной клетчатке. При вскрывшемся в мочевой пузырь паравезикальном абсцессе позволяет выявить свищевой ход – источник выделяющегося гноя. В области абсцессов со стороны мочевого пузыря определяется буллезный отек и гиперемия слизистой оболочки.
- Цистографии. Позволяет выявить деформацию мочевого пузыря, сдавливание и уменьшение его емкости.
- Перицистографии. Применяется для определения резкого ограничения подвижности стенки мочевого пузыря.
Также для постановки диагноза применяется ультразвуковое исследование паравезикальной клетчатки и самого мочевого пузыря.
Препараты
Обычно для лечения острого парацистита используют антибиотики широкого спектра действия, такие как цефамизин, ампициллин, клафоран, гентамицин.
Из химических лекарственных средств, обладающих антибактериальным действием, можно выделить нитроксолин, невиграмон, бисептол, фурагин и другие. В лечении острой формы заболевания активно применяют СВЧ (сверхвысокочастотную) терапию, индуктотермию, а в качестве рассасывающей терапии – кортикостероиды.
Хирургическое лечение
Если при парацистите развивается абсцесс околопузырной жировой ткани (или имеются гнойные выделения), пациенту показано хирургическое вмешательство. Суть операции заключается во вскрытии гнойников и проведении дренажа окружающих тканей.
Лечение в домашних условиях или народными средствами
Лечение парацистита в домашних условиях не проводится. Заболевание требует медикаментозной, физиотерапевтической терапии либо хирургического вмешательства. Использование любых народных средств, способных уменьшить симптомы воспаления, должно быть согласовано с лечащим врачом.
Так, например, остановить активное размножение микроорганизмов (бактериостатический эффект) можно с помощью напитков из клюквы и брусники – ягод, богатых гиппуровой и бензойной кислотами.
: “Домашние рецепты по лечению цистита”
Профилактика
Профилактика парацистита основывается на своевременном предупреждении причин, способных вызвать воспаление околопузырной жировой клетчатки мочевого пузыря. В этом направлении существует не так-то много советов.
Главное – следует помнить о том, что вероятность инфицирования мочевого пузыря и мочеиспускательного канала при проведении хирургических манипуляция достаточно высока, несмотря на соблюдение мер безопасности.
Поэтому при отсутствии однозначного и обоснованного диагноза допускать катетеризации либо хирургического вмешательства в мочевой пузырь нельзя.
Заключение
Чтобы избежать парацистита, мужчине следует придерживаться некоторых правил. Несмотря на то, что данное урологическое заболевание не так распространено, как другие, оно все-таки существует. Поэтому при любой, даже незначительной боли в области лобка или в нижней части живота, следует обратиться к врачу.
Подобная симптоматика может сопровождать парацистит и другие неприятные заболевания, которые лучше лечить немедленно, пока они не развились, не приобрели хронический характер, не поразили соседние органы.
Лечение парацистита у представителей сильного пола осуществляется разными способами, обычно с использованием антибиотиков либо других лекарственных препаратов на основе химических веществ. Если обратиться к врачу при появлении первых симптомов парацистита, можно рассчитывать на безболезненное лечение и быстрое выздоровление.
Источник: https://kakbyk.com/bolezni/invektsionnye-i-vospalitelnye-zabolevaniya/paratsistit-u-muzhchin-prichiny-simptomy-lechenie.html


