Анализ мочи при нефротическом синдроме
Содержание
Нефротический синдром

Нефротический синдром не является болезнью сам по себе; скорее это группа симптомов, которые:
- указывают на повреждение почек — особенно повреждение клубочков, крошечных единиц в почке, где фильтруется кровь;
- приводят к выделению слишком большого количества белка из организма в мочу.
Когда почки повреждены, белок альбумин, обычно содержащийся в крови, попадет в мочу. Белки — это большие, сложные молекулы, которые выполняют ряд важных функций в организме.
Есть 2 типа нефротического синдрома:
- первичный — наиболее распространенный тип нефротического синдрома, который начинается в почках и поражает только почки;
- вторичный — синдром вызван другими заболеваниями, поражающий и др. органы.
Нефротический синдром может развиваться постепенно или может возникнуть внезапно. Состояние может возникнуть в любом возрасте. У детей он наиболее часто встречается в возрасте от 18 месяцев до 4 лет, чаще у мальчиков, чем у девочек. У взрослых и пожилых людей оба пола страдают в равной степени.
Что такое почки и чем они занимаются?
В почках два бобовидные органов, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одному на каждой стороне позвоночника. Каждый день почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости.
Дети производят меньше мочи, чем взрослые, и количество вырабатываемой пищи зависит от их возраста. Моча течет из почек в мочевой пузырь через трубки, называемые мочеточниками. Мочевой пузырь хранит мочу. Когда мочевой пузырь опорожняется, моча вытекает из организма через трубку, называемую уретрой, расположенную на дне мочевого пузыря.
Моча течет из почек в мочевой пузырь через трубки, называемые мочеточниками.
Почки работают на микроскопическом уровне. Почка не один большой фильтр. Каждая почка состоит из около миллиона фильтрующих единиц, называемых нефронами. Каждый нефрон фильтрует небольшое количество крови.
Нефрон включает в себя фильтр, называемый клубочком, и трубочку. Нефроны работают в два этапа. Клубочек позволяет жидкости и отходам проходить через него; однако, он предотвращает прохождение клеток крови и крупных молекул, в основном белков. Отфильтрованная жидкость затем проходит через трубочку, которая отправляет необходимые минералы обратно в кровоток и удаляет отходы.
Каждая почка состоит из около миллиона фильтрующих единиц, называемых нефронами. Каждый нефрон фильтрует небольшое количество крови. Нефрон включает в себя фильтр, называемый клубочком, и трубочку.
Что вызывает нефротический синдром?
Хотя идиопатические или неизвестные заболевания являются наиболее частой причиной первичного нефротического синдрома у пациентов, исследователи связывают определенные заболевания и некоторые специфические генетические изменения, которые повреждают почки с первичным нефротическим синдромом.
Причиной вторичного нефротического синдрома является основное заболевание или инфекция. Именно основное заболевание или инфекция вызывает изменения в функции почек, которые могут привести к вторичной форме состояния.
Врожденные заболевания — заболевания, которые присутствуют при рождении — также могут вызывать нефротический синдром.
Первичный нефротический синдром
Следующие заболевания представляют собой разные типы идиопатического нефротического синдрома:
- Болезнь минимальных изменений включает повреждение клубочков, которое можно обнаружить только с помощью электронного микроскопа. Микроскоп этого типа показывает мельчайшие детали лучше, чем любой другой микроскоп. Ученые не знают точной причины болезни минимальных изменений. Заболевание с минимальными изменениями является наиболее распространенной причиной идиопатического нефротического синдрома.
- Очаговый сегментарный гломерулосклероз представляет собой образование рубцов в рассеянных областях почки:
- «Фокальный» означает, что только некоторые клубочки становятся рубцовыми.
- «Сегментарный» означает, что повреждение затрагивает только часть отдельного клубочка.
- Мембранопролиферативный гломерулонефрит представляет собой группу нарушений, включающих отложения антител, которые накапливаются в клубочках, вызывая утолщение и повреждение. Антитела — это белки, вырабатываемые иммунной системой для защиты организма от посторонних веществ, таких как бактерии или вирусы.
Источник: https://tvojajbolit.ru/nefrologiya/nefroticheskiy_sindrom/
Анализ мочи при нефротическом синдроме

Нефротический синдром – специфическое заболевание, которое опасно своими осложнениями. Оно вызывает отёчность конечностей и всего тела. Что является причиной нефротического синдрома, и насколько заболевание опасно для человека, рассмотрим в статье.
История болезни – что такое нефротический синдром
Если обращаться к медицинской терминологии, то можно болезнь охарактеризовать следующим образом: болезнь поражает почки, в результате чего происходит постоянное потеря белка (протеинурия), с повышением эритроцитов в моче (макро и микрогематурия).
Синдром страшен своим осложнением, в результате чего снижается иммунитет организма, появляется отечность, и человек уязвим для следующих заболеваний:
- Поражение организма инфекциями.
- Дефицит белка.
- Тромбозы.
- Хроническая почечная недостаточность.
Дети подвержены этому заболеванию в 15 раз чаще, чем взрослые. Чаще всего заболевание встречается у детишек до пяти лет, и взрослых старше 30 годов. Страшная болезнь развивается из-за того, что в организме нарушается жировой и белковой обмена.
В этот момент в урине обнаруживается много белка, он просачивается через клубочки почек, и вызывает нарушение эпителий, в результате чего происходит разрушение клеток, кроме этого происходит нарушение аутоиммунной системы.
Причины нефротического синдрома
По своему происхождению синдром имеет первичную и вторичную фазу. Первичная сопряжена с самостоятельными осложнениями и заболеваниями почек. Которая неминуемо перетекает во вторичную фазу заболевания.
- Первичная стадия заболевания вызвана – пиелонефритом, опухолями почек, нефропатии при беременности, гломерулонефрите.
- Вторичная стадия обусловлена – абсцессом легких, заболеваниями лимфатической системы, гнойными процессами, заболеванием туберкулезом, сифилисом.
Ученым удалось доказать, что нефротический синдром, как правило, развивается от того, как ведет себя иммунная система и как она изменяется. Делающие циркуляцию в крови антигены, стараются вызвать отклик иммунитета, и из-за этого стояния в организме вырабатываются антитела, которые устраняют чужие частицы. Антигенны, как правило, определены в 2 – х разных признаках:
- Экзогенные – вирусные, бактериальные.
- Эндогенные – ДНК человека, нуклеопротеиды.
В зависимости от иммунных комплексов и их воздействие на организм, и определяется поражение почки. Воспаления в организме начинают активизироваться, из-за иммунных реакций, что и приводит к многочленны воспалениям. А также плохо сказывается в следствии всех этих процессов, на проницаемость почечных клубочков, поэтому и наблюдается протеинурия.
Сдавая анализ урины на обследования, можно обнаружить большое количество белка. Несмотря на развитую современную медицину, процесс развития нефротического синдрома без аутоиммунных процессов, еще не изучен.
Как проявляется болезнь
В зависимости от самого заболевания, которое вызвало нефротический синдром, могут отличаться и сами симптомы болезни.
- В моче появляется белок, а в крови его содержание снижается.
- Появляются отёки, выраженная анемия, сонливость.
- Расстройство пищеварения (диарея).
- Онемение конечностей.
- Увеличение массы тела на 10 – 15 кг.
- Бледная, сухая кожа.
Глюкоза в моче: Норма и отклонения. О чем говорит содержание глюкозы в моче
Особенность течения болезни отличается еще и тем, что больной теряет большое количество белка при мочеиспускании. Здоровый человек практически не теряет белок, в то время, как у больного нефротическим синдромом количество белка в урине составляет около 20 г. в течение дня.
Ускоренный процесс распада белка очень часто приводит к атрофированным мышечным системам. Снижается артериальное давление. Многочисленный распад, и так называемый дефицит белка, это постоянный признак, сопровождающий нефротический синдром.
Резко снижается количество альбуминов в крови, глобулины остаются практически в норме. Количество белка в моче зависит, как и от скорости его распада, так и от разведения в отечной жидкости.При синдроме кровяная жидкость приобретает молочный оттенок, это связано с повышением липидов в крови. Исследуя анализ мочи больного можно заметить высокую плотность жидкости. Кроме этого в осадке урины образуются:
- Петельные и восковые цилиндры.
- Повышение лейкоцитов.
- Обнаружение липидов и клеток эпителия.
Очень часто в биоматериале обнаруживаются эритроциты, это у тех больных, стадия болезни которых, уже перешла в хроническую.
Осложнения заболевания
Осложнения заболевания может быть связано как с самим синдромом, так и лекарственными препаратами, которые назначаются во время лечения. Осложнения заболевания могут выражаться в следующем:
- Развитие инфекционных заболеваний – пневмония, плеврит, рожа, пневмококковый перитонит. Не вовремя оказанная медицинская помощь может привести к смерти больного.
- Криз – очень редкое, и тяжелое осложнение заболевания. Как правило, сопровождается повышением температуры тела, резями в животе, рвотой, тошнотой, снижением аппетита.
- Патология почечных артерий – тромбоз, который приводит к инфаркту почки.
- Тромбоэмболия артерии легкого.
- Поражение головного мозга инсультом.
Лекарственные препараты, при лечении заболевания, также могут быть причиной осложнения. Чаще всего они выражаются в аллергических реакциях, может образоваться язва желудка или кишечника, кроме этого возможно заболевание сахарным диабетом. Все перечисленные возникшие осложнения являются для больного очень опасными, и угрожают его жизни.
Лечение нефротического синдрома
Лечение проводится только в условиях медицинского учреждения, и строго под наблюдением врача. Указание лечащего нефролога сводятся к общему правилу лечения болезни:
- Строгое питание с ограничением соли, минимальное количество воды, и в зависимости от возраста назначается определённое количество белка.
- Прием лекарств – цистостатиков, диуретиков.
- Применяется лечение антибактериальными препаратами.
- Лечение, связанное на подавление иммунных реакций.
Кроме этого основным пунктом лечения, остаются мочегонные препараты, но их прием также строго должен контролироваться врачом. Передозировка мочегонными препаратами может вызвать шок организма, который впоследствии трудно снять. И постоянно больной сдаёт анализ, чтобы доктор мог видеть всю картину прогрессирования болезни.
Для снятия отёчности и их предотвращению, часто доктора рекомендуют «Фурамесид», он вводится как внутривенно, так и перорально. Кроме этого в борьбу с отеками больного, пускаются диуретики. Они позволяют организму сохранять калий, который так необходим больному человеку.
Общий анализ мочи – как собирать мочу правильно
Болезнь настолько сложная и трудноизлечимая, что доктору приходится с осторожностью назначать препараты. Любое лекарственное средство может вызвать побочный эффект – бессонницу, ожирение, миопатию. Доктор в этом случае отменяет препараты постепенно, так как есть риск развития надпочечной недостаточности.
Кроме лекарственных препаратов, нефрологами рекомендуют таким больным, посещать курорты и санатории. Лечение в таких местах позволяет не только сменить климат, но и значительно улучшить состояние здоровья. Хорошо сказывается на самочувствие Южный берег Крыма. Особенный воздух и море делают своё лечебное дело.
Источник: https://testanaliz.ru/nefroticheskiy-sindrom
Нефритический синдром анализ мочи

Медицина насчитывает свыше ста различных заболеваний почек. Все они проявляются по-разному, но каждое связано с преобладанием какого-либо синдрома. Часто встречаются нефротический и нефритический синдромы, которые имеют существенные клинические различия.
Стоит отметить, что эти синдромы часто ассоциируют с гломерулонефритом – заболеванием, при котором происходит изолированное воспаление клубочкового аппарата, приводящее к грубому нарушению функций почек и развитию почечной недостаточности. Это не совсем верно, так как нефротический и нефритический синдромы встречаются не только при гломерулонефрите, но и при многих других заболеваниях почек.
Нефритический синдром
Нефритический синдром – это симптомокомплекс, вызванный обширным воспалительным процессом, затрагивающим почки, и проявляющийся гематурией, протеинурией, повышением артериального давления и периферическими отёками.
В основе этого синдрома всегда лежит нефрит, который может быть вызван:
- гломерулонефритом стрептококковой этиологии;
- бактериальной инфекцией, которая с током крови распространяется на почки (менингит, пневмония, эндокардит, брюшной тиф, сепсис);
- вирусными инфекциями: герпес, вирус ECHO, инфекционный мононуклеоз, гепатиты, вирус Корсаки и др.;
- первичным поражением почек при болезни Берже;
- аутоиммунными заболеваниями – системной красной волчанкой (СКВ), болезнью Шенлайна-Геноха, системными васкулитами;
- реакцией гиперчувствительности на введение вакцин, облучение и пр.
Нефритический синдром развивается спустя 8–16 суток после воздействия причинного фактора. Как правило, он имеет медленно прогрессирующее течение. К симптомам заболевания относятся:
- микро- и макрогематурия (выделение крови с мочой вследствие воспалительного повреждения сосудистый стенок) – иногда гематурия настолько массивная, что моча приобретает цвет «мясных помоев»;
- отеки – для «почечных» отёков характерна их локализация в верхней половине тела и лице, к вечеру могут отекать ноги;
- артериальная гипертензия, вызванная нарушением выделительной функции и увеличением объёма циркулирующей крови; в поздних стадиях нефритического синдрома может развиться острая сердечная недостаточность;
- олигоанурия – снижение объёма выделяемой мочи до 1/3 от ложного;
- гипокомплементемия – нарушение иммунной защиты, выражающееся снижением белковых фракций системы комплемента;
- головные боли;
- слабость, утомляемость;
- тошнота и рвота;
- боли при пальпации живота и в поясничной области.
Нефротический синдром
Нефротический синдром – симптомокомплекс, сочетающий в себе массивную протеинурию и онкотические отеки.
Его причины:
- острый и хронический гломерулонефрит, гломерулосклероз;
- системные и аутоиммунные заболевания – СКВ, узелковый периартериит, системная склеродермия;
- амилоидоз;
- некоторые злокачественные новообразования (рак молочной железы, рак желудка и толстой кишки, бронхогенный рак);
- длительный приём препаратов висмута, золота, ртути, антибактериальных средств и цитостатиков;
- инфекционные заболевания (эндокардиты, ВИЧ, вирусные гепатиты, опоясывающий лишай).
В последние годы большой отклик в научном мире получила иммунологическая концепция заболевания.
Согласно ей, нарушается адекватный иммунный ответ организма, и происходит повреждение клубочков почки циркулирующими в крови собственными антителами.
Происходит увеличение проницаемости клубочковых фильтров, что приводит к выделению с мочой большого количества белка, гипопротеинемии, снижению онкотического давления и развитию отёков.
В отличие от нефритического синдрома, нефротический развивается быстро, сопровождает течение всей болезни и может привести к почечному кризу, который проявляется рожеподобной эритемой, резким падением артериального давления и абдоминальными болями.
К клиническим симптомам состояния относят:
- отеки различной выраженности – от незначительной припухлости лица до выпота жидкости в полости организма — анасарки и асцита;
- одутловатость век;
- слабость, недомогание;
- боли в животе;
- олигоурия;
- острая почечная недостаточность, связанная со снижением перфузии и гиповолемией;
- снижение иммунитета, вызванное потерей альбуминов, и развитие инфекционных осложнений.
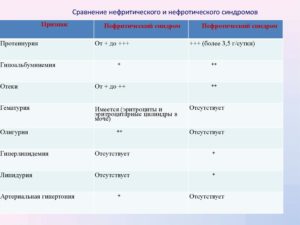
Диагностика нефритического и нефротического синдромов
Важно различать эти два симтомокомплекса, так как они имеют разные причины и механизмы развития. Дифференциальная диагностика важна и для определения тактики лечения. В качестве основных методов диагностики выступают правильный сбор жалоб и анамнеза, а также общий анализ мочи.
|
|
|
|
|
|
|
|
|
|
|
|
Таким образом, ключевые отличия нефротического синдрома – отсутствие воспалительных изменений клубочков почек и гематурии, протеинурия свыше 3 г/л. Дополнительная диагностика проводится при смазанной клинической картине и включает:
- углублённые иммунологические исследования, определяющие степень выраженности аутоиммунного процесса;
- ангиографические исследования;
- биопсия почки с дальнейшим микроскопическим исследованием биоптата.
Эти диагностические тесты помогут определить характер поражения клубочкового аппарата (воспалительный и не воспалительный), оценить степень вовлечения тканей почки в патологический процесс.
Лечение нефритического и нефритического синдромов желательно проводить в стационаре под наблюдением врача-нефролога. В обоих случаях назначается диета с ограничением соли и жидкости (стол № 7), полупостельный режим. В зависимости от причины, вызвавшей заболевание, проводится этиотропная терапия с применением антибиотиков, иммунномоделирующих и иных средств.
При нефротическом синдроме назначают внутривенные вливания альбуминов, назначают диуретики, препараты калия, гепарин, сердечные средства и витамины.
Нефритический синдром требует назначения мочегонных, гипотензивных средств (предпочтение отдаётся ингибиторам АПФ). В некоторых случаях рекомендовано ограничение белковой пищи. При развитии почечной недостаточности – регулярный гемодиализ и трансплантация почки.
Прогноз зависит от активности патологического лечения, адекватности терапевтических мер и степени поражения почечной ткани. У 1% детей и у 10% взрослых пациентов нефритический и нефротический синдромы переходят в хроническую форму, развивается быстро прогрессирующий гломерулонефрит и хроническая почечная недостаточность.
Source: PochkiZdrav.ru
Источник: http://xn----8sbarpmqd5ah2ag.xn--p1ai/ostalnoe/nefriticheskij-sindrom-analiz-mochi/
Нефротический синдром – Семейный доктор
Нефротический синдром – понятие, являющееся не диагнозом, а обозначающее характерный комплекс клинических и лабораторных симптомов: массивную протеинурию (белок в моче), гипопротеинемию (снижение содержания белка в плазме крови), гиперлипидемию (увеличение содержания жиров в крови) в сочетании с выраженными отеками.
Частота возникновения нефротического синдрома у детей невысока: он регистрируется примерно в 14-16 случаях на 100 000 детей. В раннем возрасте мальчики болеют в 2 раза чаще девочек, но в подростковом периоде нефротический синдром одинаково распространен среди детей обоего пола.
В большинстве случаев у детей нефротический синдром относится к первичным формам и хорошо поддается лечению. Тяжелые заболевания почек и резистенстный к лечению нефротический синдром в педиатрической практике встречаются относительно редко.
Все случаи нефротического синдрома у детей являются показанием для госпитализации в стационар, желательно в специализированное нефрологическое отделение для лечения, проведения подробного обследования, выяснения причин развития заболевания и изучения состояния почек.
Причины
Нефротический синдром может быть первичным и вторичным. К первичному относятся:
- врожденный – возникает у детей в возрасте до 3 месяцев;
- инфантильный – у малышей до года;
- идиопатический – возникает у детей старше года по невыясненным причинам.
Вторичный нефротический синдром развивается на фоне другой патологии: системных заболеваний, сахарного диабета, амилоидоза, болезней почек, инфекций и т.д.
Кроме того, нефротический синдром подразделяется в зависимости от клинических форм и может быть:
- чистым (только с характерными симптомами) и смешанным (присоединение симптомов, несвойственных нефротическому синдрому – гематурии, артериальной гипертензии);
- полным (с полным симптомокомплексом) и неполным (например, протеинурия без отеков).
Что происходит при нефротическом синдроме
Основная причина формирования типичных симптомов нефротического синдрома – массивная протеинурия. Механизмы развития протеинурии до сих пор точно не выяснены, но большинство ученых придерживаются теории «болезни ножек подоцитов».
«Ножки» подоцитов – это отростки клеток почечного эпителия, соединяющиеся между собой и препятствующие выходу крупных молекул (в том числе белковых) в мочу в процессе клубочковой фильтрации. При нефротическом синдроме «ножки» подоцитов теряются (сглаживаются), в результате чего образуются своего рода «щели», через которые белок свободно проникает в мочу.
В развитии нефротического синдрома у детей значение придается также циркулирующему фактору проницаемости (особому фактору в крови, способному повышать проницаемость клубочкового фильтра), наличие и роль которого подтверждаются возникновением нефротического синдрома у новорожденных, матери которых больны этим же синдромом, и возникновением нефротического синдрома в трансплантированной почке у больных пациентов, которых пытались лечить пересадкой почки.
Симптомы
У таких детей имеются характерные изменения в анализе мочи.
Клиническая картина чистого полного нефротического синдрома весьма типична и характеризуется развитием выраженных отеков и симптомами интоксикации. Отеки развиваются из-за массивной потери белка.
Белки крови позволяют поддерживать онкотическое давление плазмы и удерживают жидкость в сосудистом русле. В случае выхода белков с мочой онкотическое давление снижается, а жидкая часть плазмы перестает удерживаться внутри кровеносных сосудов, проникая в ткани.
Отеки при нефротическом синдроме очень сильные, распространенные, быстро нарастающие, в течение нескольких дней или даже часов распространяющиеся от лодыжек и век на голени, лицо, туловище, руки.
Распространенность отека, быстрота его возникновения и выраженность на лице, руках иногда приводят к ошибкам в диагностике на догоспитальном этапе, когда причиной отеков у ребенка считают аллергическую реакцию в виде отека Квинке.Помимо отеков, у детей, больных нефротическим синдромом, отмечаются следующие симптомы:
- общая слабость;
- тошнота и рвота;
- олигоурия (снижение количества выделяемой мочи);
- жажда и сухость во рту;
- при скоплении больших количеств жидкости в брюшной полости появляются боли в животе, учащенное и затрудненное дыхание, сердцебиение.
На фоне длительно существующих отеков нарушается трофика (питание) кожи и возникает сухость, шелушение и трещины.
При проведении клинических и биохимических анализов крови и мочи у детей с нефротическим синдромом выявляется:
- массивная протеинурия – белок в моче более 2,5 г в сутки;
- гипопротеинемия и гипоальбуминемия (в крови альбуминов менее 40 г/л) и диспротеинемия (повышение количества глобулинов);
- гиперлипидемия;
- в общем анализе крови – умеренная анемия, значительное ускорение СОЭ, повышение количества тромбоцитов.
При смешанной форме нефротического синдрома обнаруживается микрогематурия (кровь в моче, заметная только при лабораторном исследовании) и повышение артериального давления.
Осложнения
Осложнения нефротического синдрома обусловлены, в первую очередь, массивной потерей белков, которая приводит к гиповолемии, снижению иммунитета и т.д. При скоплениях жидкости в грудной полости могут возникать отек легкого или гидроторакс, что сопровождается развитием клиники дыхательной недостаточности – одышкой, синевой губ, вынужденным положением (невозможность лежать).
Помимо осложнений собственно нефротического синдрома, при лечении ребенка неизбежно возникают осложнения от проводимой терапии: иммунодепрессия, синдром Кушинга, проблемы с ЖКТ, задержка роста, перепады настроения, хрупкость костей и др.
Лечение
Лечение нефротического синдрома проводится в стационаре.
Лечение дебюта нефротического синдрома у ребенка проводится только в условиях стационара, в специализированном нефрологическом отделении, где есть все возможности для полноценного обследования с определением функции почек и контроля над эффективностью терапии.
Начинают с назначения глюкокортикоидов (преднизолона), который в большинстве случаев дает положительный эффект.
Лечение в начальных дозах (2 мг/кг/сут) продолжают в течение 6-8 недель, при адекватном эффекте на гормональную терапию дозу преднизолона снижают постепенно, на 0,5 мг/кг каждые 4 недели, с последующей отменой препарата.
Поддерживающая терапия с постепенным снижением дозы гормона начинается в стационаре, а продолжается обычно в амбулаторных условиях (на дому), но при периодических осмотрах нефролога. Для поддерживающей терапии возможно назначение альтернирующего способа приема преднизолона (через день, 1 раз в 3–4 дня).
Общая длительность лечения стероидами составляет 6 месяцев.
Такое длительное применение глюкокортикоидов в достаточно высоких дозировках приводит к развитию нежелательных побочных эффектов, что нередко вызывает у родителей (а также у самих детей, особенно у подростков) желание отказаться от продолжения лечения, особенно если состояние ребенка улучшилось и отеки спали. Однако делать этого ни в коем случае нельзя: преждевременное прекращение терапии стероидами может спровоцировать рецидив нефротического синдрома, причем в более тяжелой форме, и привести к осложнениям.
Родители совместно с врачом должны объяснить ребенку необходимость такого лечения, риски при несоблюдении рекомендаций.
Следует рассказать, что полный курс повышает возможность выздоровления, а после его завершения нежелательного действия препарата не будет и большинство побочных эффектов постепенно исчезнут.
В частности, приходит в норму вес, восстанавливается способность к росту, укрепляются кости, нормализуется настроение, проходят головные боли и т.д.
При рецидивах гормоночувствительного нефротического синдрома лечение проводится по той же схеме, но продолжительность терапии стероидами меньше (не более 3-4 месяцев).В случае если при лечении преднизолоном дебюта болезни в течение 6 недель отсутствует положительная динамика, продолжают введение стероидов еще до 8 недель или назначают пульс-терапию метилпреднизолоном (пульсы – большие дозы гормона через определенный интервал).
Если и это лечение не дает положительного результата, нефротический синдром считается стероидрезистентным, и ребенка направляют на биопсию почки для определения формы нефрита и выбора тактики лечения (применяют цитостатики и селективные иммуносупрессоры – циклофосфамид, циклоспорин А, такролимус и др.).
Немедикаментозное лечение в стационаре
Во время дебюта и при рецидивах нефротического синдрома назначается специальное питание:
- исключение соли;
- ограничение жидкости – объем питья рассчитывают в соответствии с суточным диурезом (количеством мочи, выделенной за сутки) – разрешается столько жидкости, сколько ребенок выделил в предыдущий день +15 мл/кг веса на потери с дыханием, потом и др.;
- ограничение жиров;
- исключение экстрактивных веществ (пряности, приправы, копчености, бульоны).
После исчезновения отеков ребенку разрешается небольшое количество соли и прием жидкости в количестве, адекватном возрасту и массе пациента. Длительное ограничение жидкости не рекомендуется из-за риска развития гиповолемии, тромбозов, деминерализации костей.
В активную фазу болезни показан постельный режим с последующим переходом к палатному и общему. Уже во время постельного режима начинают проводить ЛФК (для сохранения активности мышц и предотвращения переломов, профилактики запоров и т.д.).
Наблюдение
После достижения ремиссии нефротического синдрома ребенок берется на диспансерный учет, которому подлежит до перевода во взрослую поликлинику. Наблюдение показано даже при отсутствии рецидивов.
После выписки из стационара первые 3 месяца каждые 2 недели проводится общий анализ мочи, затем в течение первого года наблюдения – 1 раз в месяц, в последующие годы – 1 раз в 3 месяца (при условии отсутствия рецидивов). ОАМ выполняется также на фоне любых обострения хронических (бронхит, гастрит) или острых интеркуррентных заболеваний (ОРВИ и др.
) – в начале заболевания и спустя 10–14 дней после выздоровления. Все приемы у нефролога и педиатра должны проходить с обязательным измерением артериального давления ребенку любого возраста.
Дважды в год осуществляется санация хронических очагов инфекции и профилактические осмотры у стоматолога, ЛОР-врача. Через год после перехода в стадию ремиссии возможно санаторно-курортное лечение в специализированных санаториях.
Школьникам, длительное время получавшим терапию стероидами, в течение года может быть рекомендовано обучение на дому для предотвращения контакта со сверстниками и снижения риска заражения инфекциями на фоне подавленного лекарствами иммунитета. Домашнее обучение может быть показано также детям со стероидзависимыми формами болезни (при которых рецидив возникает сразу после отмены гормона).
В течение первого года рекомендуется специальное питание:
- обогащенное легкоусвояемыми белками (животного происхождения – из мяса, птицы, рыбы, кисломолочных продуктов, морепродуктов);
- обогащенное витаминами (из фруктов, фруктово-ягодных соков и морсов, свежих овощей);
- со снижением в рационе жиров (сливочного масла, сметаны, яичного желтка);
- с включением в меню серых каш (овсяной, гречневой) – для профилактики запоров и дисбактериоза кишечника.
Затем переходят на обычное питание, соответствующее возрасту ребенка.
Первые 5 лет ремиссии проведение всех профилактических прививок детям, перенесшим нефротический синдром, категорически противопоказано. В дальнейшем вопрос о прививках решается индивидуально, обычно разрешаются только прививки по эпидемиологическим показаниям.
Прогноз
При стероидчувствительных формах нефротического синдрома прогноз, как правило, благоприятный: ремиссии удается добиться достаточно легко, и в большинстве случаев она стойкая (рецидивов не возникает), выздоравливает более 90% детей. Стероидзависимые формы более сложны в плане лечения и требуют подробнейшего обследования и длительного подбора терапии.
Прогноз стероидрезистентного нефротического синдрома зависит от формы и тяжести выявленного заболевания почек.
Профилактика
Специфической профилактики нефротического синдрома не существует. Следует придерживаться общих мер профилактики заболеваний почек и мочевыводящих путей (избегать переохлаждения, своевременно пролечивать ОРВИ и др.).
К какому врачу обратиться
При быстром развитии отеков у ребенка необходимо срочно обратиться к педиатру. Первоначальный диагноз обычно не вызывает затруднений, поскольку нефротический синдром сопровождается значительными изменениями общего анализа мочи. В дальнейшем лечение и наблюдение за пациентом проводит нефролог.
о нефротическом синдроме
Источник: https://semejnijdoktor.ru/nefroticheskij-sindrom.html
Нефротический синдром – как спасти почки?
Нефротический синдром – патологическое состояние организма, связанное с поражением почек и характеризуемое определенными клиническими и лабораторными признаками. Зачастую данный комплекс нарушений диагностируется у взрослых, не достигших 35-летнего возраста.
Нефротический синдром при гломерулонефрите
Нередко встречается острый гломерулонефрит с нефротическим синдромом, при котором почечные клубочки подвергаются инфекционному воспалению, вызываемому зачастую стрептококками или другими патогенами. Вследствие этого иммунная система вырабатывает антитела, которые при связывании с антигенами оседают на клубочковой мембране и поражают ее.
Нефротический синдром при амилоидозе
Первичный (идиопатический) нефротический синдром, связанный с амилоидозом, обуславливается тем, что в почечных тканях происходит отложение белково-полисахаридных соединений, вызывающих нарушение функционирования органа. Наблюдается постепенное отмирание глубоко локализующихся нефронов, дистрофия эпителия канальцев, почки увеличиваются в размерах.
Нефротический синдром при пиелонефрите
Инфекционно-воспалительное поражение почечных лоханок, чашечек и паренхимы почек, провоцируемое в большинстве случаев кишечной палочкой, при отсутствии адекватного лечения может быстро привести к нарушению выделительной и фильтрующей функции органа. В таком случае нередко развивается хронический нефротический синдром с периодическими обострениями.
Нефротический синдром – симптомы
Отеки при нефротическом синдроме являются основным клиническим проявлением. Вначале отечность наблюдается в области лица (зачастую под глазами), на руках и ногах, в поясничной области. В дальнейшем жидкость скапливается в подкожной клетчатке всего тела. Прочими симптомами могут являться:
- бледность и сухость кожи;
- жажда;
- боль в голове;
- плохой аппетит;
- вздутие живота;
- нарушения стула;
- тянущий дискомфорт в поясничной зоне;
- мышечные боли;
- уменьшенное выделение мочи;
- судороги;
- ломкость волос и ногтей;
- одышка и пр.
Основные лабораторные признаки нефротического синдрома проявляются при анализах мочи и крови следующими показателями:
- количество белка в моче – более 3 г/сут;
- количество альбумина сыворотки крови – меньше 27 г/л;
- уровень белка в жидкой части крови – ниже 60-50 г/л;
- содержание холестерина в крови – более 6,5 ммоль/л.
Для выяснения тяжести поражения органов, выявления провоцирующих причин, помимо общего осмотра нефролога и сбора анамнеза, диагностика нефротического синдрома включает ряд инструментальных и лабораторных исследований:
- общий анализ крови и мочи;
- анализ мочи по Зимницкому;
- бактериологический анализ мочи;
- биохимический анализ крови и мочи;
- анализ крови на свертываемость;
- электрокардиография;
- УЗИ почек с допплерографией;
- нефросцинтиграфия;
- биопсия почек с проведением микроскопического исследования.
Нефротический синдром – анализ мочи
Когда есть подозрение на нефротический синдром, анализы дают возможность не только подтвердить диагноз, но и определиться с тактикой лечения. Одним из самых показательных является исследование мочи, при котором, помимо наличия повышенного уровня белка, при данной патологии выявляются следующие параметры:
- помутнение мочи;
- повышенная плотность;
- щелочная реакция;
- наличие лейкоцитов и эритроцитов;
- наличие петельных и восковых цилиндров;
- присутствие кристаллов холестерина;
- большое количество микробных тел.
Цитостатики при нефротическом синдроме
Терапия нефротического синдрома препаратами-цитостатиками зачастую требуется в случаях неприменимости глюкокортикостероидной терапии или отсутствии эффекта от нее.
Иногда их применяют параллельно с гормональными медикаментами, что позволяет снизить дозировки и выраженность побочных явлений. Данные препараты действуют на делящиеся клетки, препятствуя их делению.
Нельзя принимать цитостатики при беременности, цитопении, нефропатии без признаков активности процесса, наличии очаговой инфекции.
Диета при нефротическом синдроме
Диагноз «нефротический синдром» – показание для назначения диеты номер семь, нацеленной на нормализацию обменных процессов и выделения мочи, уменьшение отечности. Основные рекомендации к приемам пищи следующие:
- 5-6 приемов пищи в сутки;
- исключение употребления соли или ограничение до 2-4 г в сутки;
- употребление блюд, приготовленных на пару, отварных, тушеных;
- белковая пища употребляется в количестве 1-2 г на килограмм веса;
- увеличение приема пищи, богатой калием (миндаль, курага, соя);
- сокращение употребления продуктов, включающих простые углеводы (белый хлеб, картофель, белый рис);
- сокращение приема животных жиров (мясо, жирная рыба, яйца);
- ограничение употребления жидкости (с учетом суточного выделения мочи).
Осложнения нефротического синдрома
Осложняться проявления нефротического синдрома могут не только по причине запущенности патологического процесса, неадекватного лечения, но и из-за применения некоторых лекарственных средств. Самыми распространенными осложнениями нефротического синдрома являются:
- флеботромбоз;
- пневмококковый перитонит;
- пневмония;
- плеврит;
- тромбоэмболия легочной артерии;
- инфаркт почки;
- инсульт головного мозга;
- нефротический криз;
- язвенная болезнь;
- аллергические проявления;
- сахарный диабет и др.
| Мочекаменная болезнь – каким бывает уролитиаз и как можно вылечить недуг? Мочекаменная болезнь может длительно протекать бессимптомно или же с невыраженной игнорируемой симптоматикой. Итогом этого нередко становится прогрессирование патологии, при которой консервативная терапия окажется бессильной, и потребуется операция. | Нефритический синдром – что сделать, чтобы избежать осложнений? Нефритический синдром – это комплекс признаков, которые указывают на воспаление почек. Данная статья знакомит с патогенезом основных проявлений этого недуга, а также с его медикаментозной и немедикаментозной терапией. |
| Цистит у женщин – симптомы и лечение лучшими методами Цистит у женщин, симптомы и лечение которого обусловлены стадией заболевания, стоит на первом месте среди нарушений мочеполовой системы. Патология имеет острое, внезапное начало. Читайте про основные признаки болезни, проявления, методы терапии. | Гидронефроз правой почки – как вовремя заметить и лечить недуг? Гидронефроз правой почки является опасным заболеванием, которое тяжело обнаружить на ранних стадиях. Прочитайте, почему развивается данная патология, и какими симптомами она сопровождается. Узнайте об эффективных способах лечения болезни. |
Источник: https://womanadvice.ru/nefroticheskiy-sindrom-kak-spasti-pochki
Нефротический и нефритический синдром

Нельзя путать понятия нефротический и нефритический синдром, дифференциальная диагностика необходима в выборе верной тактики терапии. Важно разделять данные симтомокомплексы, потому что у них различные механизмы, клиника и патогенез.
| Показатели нефритического синдрома | Показатели нефротического синдрома |
|
|
| Биохимический анализ | |
| Снижение белка крови; |
|
| ОАМ | |
|
|
| Тест на стрептококковые антитела | |
| Титр антител увеличен (АГУ, антистрептокиназа, анти-стрептолизин О); | Титр антител увеличен (антигиалуронидаза, антистрептокиназа, АСЛО); |
| Иммунологическое исследование | |
| Снижение активности системы комплемента (СН50, С3, С4); | Белковые фракции иммунной защиты снижены; |
| УЗИ почек | |
| Скорость клубочковой фильтрации снижена. |
Существуют еще вспомогательные методы исследования, они проводятся для верификации диагноза, такие методы как ангиография, биопсия с взятием биоматериала, иммунологические методы.
Если есть подозрения на нефротический синдром, анализ мочи может служить определяющим в диагностике данного заболевания. Так как основным показателем в данной патологии является протеинурия, иногда она достигает до 50 г/л в сутки. По составу белок мочи похож на сывороточный белок (преобладает альбумин и глобулин).
Также отмечается ферментемия мочи, выводится пептидаза, фосфатаза, аланинаминотрансфераза, аспартатаминотрансфераза, лактатдегидрогеназа и альдолаза, что подтверждает изменения в канальцах нефронов и увеличение проницаемости базальной мембраны клетки.
На вид моча мутная, что объясняет присутствие осадка. Уменьшается количество выделенной мочи (олигурия), но при этом плотность высокая до 1,05. Нарушен электролитный баланс, так как реакция мочи щелочная. Лейкоцитурии и гематурии обычно немного.
На ранних этапах заболевания нужна правильная диагностика. Нефротический синдром определяют с помощью лабораторных данных мочи и крови (ОАМ, ОАК, биохимический анализ). Визуализацию почечной системы осуществляют с помощью УЗИ почек и мочевыводящих путей. Специфическими исследованиями являются иммунограмма и анализ крови на стрептококковые антитела.
- 1 Показатели
- 2 Заболевания
- 3 Редактор
Показатели
Диагностика нефротического синдрома начинается с опроса анамнестических данных пациента.
Затем приступают к клиническим исследованиям крови, в результатах которой, снижение гемоглобина и числа эритроцитов, повышение СОЭ. Клубочковая фильтрация при этом нормальная, а может быть чуть повышена.
Биохимический анализ подтверждает гипоальбуминемию и гипопротеинемию. В ОАМ повышена плотность мочи, появление большого количества белка.
Диагностика лабораторных данных не составляет особых трудностей для врача, а вот выявление причины вызывают затруднения. Тогда прибегают к дополнительным методам, таким как иммунологический скрининг, ангиография сосудов почечной системы, взятие биоптата почки.Общий анализ мочи при нефротическом синдроме входит в перечень основных исследований данной патологии. На основании клинического анализа мочи можно быстро оценить функционирование почечной системы, и установить нарушения мочевыделительной системы.
Заболевания
Гипоальбуминемия, протеинурия и выраженные отеки, основные критерии, которые сопровождают нефротический синдром. Дифференциальная диагностика проводится с такими заболеваниями как:
- амилоидоз;
- диабетическая и паранеопластическая нефропатия;
- хронический гломерулонефрит;
- инфекционные заболевания;
- тромбоз нижней полой вены и почечной вены;
- укусы змей и насекомых.
Источник: https://uran.help/surveys/nefroticheskij-i-nefriticheskij-sindrom.html


