При гломерулонефрите поражается
Содержание
Гломерулонефрит почек
Гломерулонефрит – это болезнь почек, при которой происходит поражение органа мочевыделительной системы и развитие воспалительных процессов в его сосудистой системе, в меньшей степени тканях и канальцах. Развивается самостоятельно или в результате аутоиммунных патологий. Заболевание почки гломерулонефрит характеризуется нарушением диуреза и работы сердечно-сосудистой системы.
Причины
Прежде чем определить причины развития патологического состояния необходимо определить понятие гломерулонефрит и что это такое? Гломерулонефрит почек – это воспалительная патология поражающая клубочки органа, на которые возложена ответственность за переработку и очищение плазмы крови и формированию первичной урины. При гломерулонефрите преимущественно поражаются почечные клубочки, однако в ходе развития воспалительный процесс распространяется на канальцы и ткани органа.
Болезнь носит затяжной характер и при отсутствии своевременной терапии может стать причиной серьезных осложнений и последствий.
Гломерулонефрит причины:
- Наследственная предрасположенность или аномальное строение клубочковой системы почек.
- Инфекционное поражение бактерией стрептококка, как последствие ангины, пневмонии, прочих инфекционных заболеваний.
- Вирусное воздействие на мочевыделительные органы после перенесенных гепатита, ветряной оспы, краснухи, ОРВИ, кори.
- Отравление токсическими, наркотическими веществами, радиационное воздействие, злоупотребление этанол содержащими продуктами, некоторые виды вакцин.
- Заболевания, поражающие работу иммунной системы организма: красная волчанка, периартрит и пр.
- Патологии эндокринной системы: сахарный диабет, заболевания щитовидной железы и пр.
- Опухолевые новообразования в почках.
- «Окопный» нефрит, который развивается после длительного воздействия на организм низких температур, при этом отмечается нарушение кровообращения в области малого таза.
Причины гломерулонефрита приводят к тому, что первые признаки гломерулонефрита появляются только спустя 7 и более дней. В некоторых случаях симптоматическая картина развивается спустя месяц после начала развития воспалительного процесса.
Классификация согласно формам протекания
Классификация клубочкового нефрита осуществляется согласно форме его протекания и морфологии. В зависимости от формы поражения гломерул выделяют следующие виды гломерулонефрита: острый или диффузный и хронический.
Диффузный
Диффузный гломерулонефрит или острый имеет три подвида.
- Диффузный гломерулонефрит циклического характера возникает и развивается стремительно, при этом выздоровление наступает также быстро.
- Диффузный гломерулонефрит без выраженной клиники или латентный гломерулонефрит протекает без выраженной симптоматики.
- Диффузный гломерулонефрит с поражением мезангиальных тканей или мазангиокапиллярный гломерулонефрит. Данный вид патологии характеризуется уплотнением и увеличением плотности слоя, который способствует разграничению соединительной ткани и эпителия органа.
Диффузный гломерулонефрит развивается в результате реакции на препараты, с помощью которых проводится вакцинация относительно стрептококковых инфекций, пневмонии и прочих патологий. Является сложным относительно диагностических мероприятий, так как сложно определим в ходе лабораторных исследований.
Хронический
Хронический вид воспалительной патологии клубочков почек подразделяется на несколько подвидов.
- Нефротический — характеризуется нарушением процесса мочеиспускания на фоне, которого возникает сильная отечность тканей, снижается скорость клубочковой фильтрации, застой мочи, в которой происходит скопление значительного количества белка и крови.
- Гипертонический — приводит к преобладанию нарушений функционирования сердечно-сосудистой системы. Характеризуется повышенным ростом артериального давления, ростом количества холестерина в крови и повышенной нагрузкой на артерии и желудочки сердца.
- Смешанный — характеризуется объединением вышеуказанных видов и одновременным протеканием с нарушением нефротического и гипертонического характера.
- Латентный или без клинический относится к наиболее опасному виду хронического заболевания, так как нарушения отмечаются только относительно объема диуреза, в остальном клинические симптомы гломерулонефрита отсутствуют. Последняя разновидность — быстропрогрессирующий гломерулонефрит.
Быстропрогрессирующий гломерулонефрит имеет несколько тяжелых форм. Экстракапиллярный гломерулонефрит – патологическое состояние, при котором происходит поражение капсул гломерул. Экстракапиллярный продуктивный гломерулонефрит характеризуется разрастанием тканей капсулы гломерул путем размножения и деления их клеток.
Интракапиллярный гломерулонефрит — вид заболевания, при котором происходит поражение сосудов гломерул. В зависимости от характера воспалительных процессов может быть:
- экссудативным может быть при значительном скоплении лейкоцитов в среднем сосуде паренхимы и капилляров гломерул;
- продуктивным – диагностируется стремительное размножение внутренних тканей сосудов, в том числе и паренхим почек, что приводит к увеличению гломерул;
- смешанным.
Источник: https://TvoyaPochka.ru/bolezni/glomerulonefrit
Гломерулонефрит: симптомы и лечение заболевания с диагностикой
Гломерулонефритом называют целую группу заболеваний, связанных с патологическими процессами в почечных клубочках. Симптомы гломерулонефрита каждого вида могут немного отличаться в зависимости от морфологии заболевания.
Однако при различиях клинических проявлений итогом нелеченого гломерулонефрита будет почечная недостаточность в острой форме, которая может закончиться уремической комой. Суть лечения, состоит в скорейшей нормализации функции почек.
Для этого необходимо устранить причину болезни, проводить длительную симптоматическую терапию, а также соблюдать диету и строгий режим. Самой радикальной мерой в лечении этого заболевания является трансплантация почки.
Особенности болезни
Гломерулонефрит – это болезнь почек, которая носит иммуновоспалительный характер
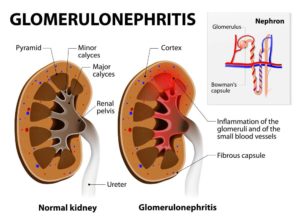
Гломерулонефрит – это болезнь почек, которая носит иммуновоспалительный характер. При гломерулонефрите преимущественно поражаются почечные клубочки.
Однако в некоторой степени в этот процесс вовлекаются почечные канальцы и ткани органа.
Эта болезнь может протекать в качестве самостоятельного заболевания или развиваться на фоне некоторых системных проблем (васкулита, инфекционного эндокардита, красной волчанки).
Гломерулонефрит почек чаще всего развивается на фоне чрезмерного иммунного ответа организма на антигены инфекционного происхождения. Но кроме этого, существует и аутоиммунная форма этой болезни, при которой поражение органа формируется в результате деструктивного воздействия аутоантител, то есть антител, которые вырабатываются к клеткам своего организма.При гломерулонефрите циркулирующий иммунный комплекс (антитело-антиген) поражает капилляры почечных клубочков, откладываясь на их стенках и ухудшая кровоснабжение органа.
В результате этого нарушается процесс выработки организмом первичной мочи, что вызывает задержку жидкости в теле больного, повышение АД, накопление в организме продуктов обмена и солей.
В дальнейшем это может привести к почечной недостаточности.
Эта болезнь почек находится на 2-ом месте по частоте приобретённых заболеваний среди детей (на первом месте находятся инфекции мочевыводящих путей). Согласно статистике, гломерулонефрит – это наиболее частая причина ранней инвалидности, которая развивается на фоне хронической почечной недостаточности.
Важно: болезнь может появиться в любом возрасте, но обычно она диагностируется у пациентов до 40 лет. Также стоит знать, что это заболевание почек чаще встречается у мужчин, чем у женщин.
Симптомы
Признаки гломерулонефрита могут появляться спустя пару тройку недель после перенесённой инфекционной болезни
Признаки гломерулонефрита могут появляться спустя пару тройку недель после перенесённой инфекционной болезни. Чаще всего он появляется после болезней, вызванных стрептококковыми инфекциями (тонзиллит, ангина, пиодермия). Основные проявления острого гломерулонефрита можно разделить на три группы симптомов:
- Отёчные – чаще возникает отёчность лица, реже ног и рук.
- Гипертонические – повышение давления, которое плохо лечится лекарственными препаратами.
- Мочевые – гематурия (в моче присутствует кровь), протеинурия (белок в урине), олигурия (малое количество мочи).
- Церебральные – симптомы крайней формы токсического поражения тканей мозга выражаются в эклампсии – судорогах, похожих на эпилептический припадок.
Симптомы и лечение диффузного острого гломерулонефрита у детей немного отличаются от этого заболевания у взрослых. В детском возрасте болезнь бурно развивается, протекает циклически и чаще всего заканчивается полным выздоровлением.
Однако если говорить про гломерулонефрит, симптомы и лечение у взрослых, то здесь клиническая картина обычно стёртая.
Для неё характерно присутствие изменений в моче, отсутствие общей симптоматики и склонность к переходу в хроническую форму.
Как правило, заболевание начинается с:
- повышения температуры (иногда до высоких показателей);
- озноба;
- тошноты;
- общей слабости;
- снижения аппетита;
- болевых ощущений в области поясницы и головной боли.
У больного бледнеют кожные покровы, отекают веки. При остром течении болезни в первые 3-5 дней наблюдается уменьшение мочеиспускания. После этого количество урины снова увеличивается, но уменьшается относительная плотность мочи.
Важно: главный признак гломерулонефрита – кровь в моче (гематурия). Причём в 85 % развивается микрогематурия и только 15 % приходится на долю макрогематурии (урина приобретает оттенок мясных помоев, иногда чернеет или становится тёмно-коричневая).
Самым специфичным симптомом этого заболевания считается отёчность лица, которая больше выражена с утра и спадает в течение дня. Однако стоит знать, что пара тройка литров жидкости может задерживаться в подкожной клетчатке и мышцах без формирования видимых отёков. У полного ребёнка часто единственным признаком отёчности может быть уплотнение клетчатки под кожей.Гипертония развивается в 60 % случаев. При тяжёлом течении заболевания она может сохраняться до нескольких недель. В 80 % случаев среди детей гломерулонефрит вызывает повреждение сердечно-сосудистой системы. Также может происходить поражение ЦНС. Иногда увеличивается печень.
Течение болезни
Существует две формы протекания острого гломерулонефрита
Что такое гломерулонефрит, мы разобрались, но нужно также понимать особенности течения болезни. Существует две формы протекания острого гломерулонефрита:
- Циклическая (типичная). Для этой формы характерно бурное начало заболевания и видимая выраженность клинической симптоматики.
- Ациклическая (латентная). Это стёртая форма болезни. Для неё характерно постепенное начало и слабая выраженность симптомов. Эта разновидность наиболее опасна из-за позднего диагностирования и большой вероятности перехода в хроническую форму.
При благоприятном протекании болезни, если диагностика гломерулонефрита проведена своевременно, а лечение правильно подобрано, исчезновение симптомов отмечается через три недели, а полное выздоровление наступает через два месяца.
Течение хронического гломерулонефрита может приобретать одну из следующих форм:
- Нефротическая форма характеризуется преобладанием мочевых симптомов.
- Гипертоническое течение болезни отмечается повышением АД и неярко выраженным мочевым синдромом.
- Смешанная форма сочетает в себе нефротический и гипертонический синдром.
- Латентная разновидность течения ХГ считается довольно распространённой и характеризуется отсутствием гипертензии и отёков на фоне слабо выраженного нефротического синдрома.
- Гематурическая форма отличается присутствием эритроцитов в моче. При этом остальные симптомы могут отсутствовать либо быть слабо выраженными.
Всем формам гломерулонефрита свойственно рецидивирующее течение.
При этом клинические симптомы болезни в стадии обострения полностью повторяют или частично напоминают симптоматику первого эпизода острой стадии заболевания.
Риск рецидива обычно повышается в осенне-весенний период. Обычно это происходит через пару дней после воздействия на организм раздражителя (в большинстве случаев стрептококковой инфекции).
Причины заболевания
Причиной возникновения гломерулонефрита могут быть вирусные инфекции
Причины гломерулонефрита следующие:
- Патологии строения почечных клубочков, которые передаются по наследству.
- Бактериальные инфекции – скарлатина, ангина, пневмония, бактериальный эндокардит.
- Вирусные инфекции – ветрянка, инфекционный мононуклеоз, гепатит, эпидемический паротит.
- Воздействие токсинов – алкоголь, наркотики, вакцинация, радиационное облучение.
- Аутоиммунные заболевания – среди них можно назвать красную волчанку, васкулит, периартрит.
- Эндокринные заболевания. Например, при сахарном диабете происходит диабетическое поражение стенок сосудов, распространяющееся и на почки.
- Различные опухоли.
- Токсоплазмоз.
- Регулярное переохлаждение вызывает нарушение кровотока в органе из-за длительного воздействия холодом.
Чаще всего диагностируется острый гломерулонефрит, причины которого кроются в стрептококковой инфекции. Также велика вероятность появления заболевания при длительном пребывании в условиях холода и повышенной влажности («нефрит окопный»).
Важно: исследования показали, что в большинстве случаев гломерулонефрит вызван штаммами стрептококка группы А (b-гемолитическим «нефритогенным»).
При появлении этого стрептококка в детском коллективе заболевание диагностируется у 3-15 % детей, а характерные изменения в моче отмечаются у 50 % взрослых и детей, контактировавших с заболевшими.
Диагностика
Диагноз гломерулонефрит можно поставить на основании исследований крови и мочи
Диагноз гломерулонефрит можно поставить на основании следующих исследований:
- Анализ мочи. При выявлении в них белка и эритроцитов можно сделать выводы о поражении нефронов. Лейкоцитоз в общем анализе подтвердит воспалительный процесс. Обязательно делается проба по Зимницкому, чтобы оценить удельный вес. Низкий удельный вес и отсутствие его изменения в процессе лечения указывает на хроническую форму почечной недостаточности.
- Анализ крови. Обязательно делается ОАК. Он может показать анемию, высокое СОЭ, а также лейкоцитоз. Проводится биохимический анализ. На наличие заболевания указывают высокие показатели креатинина и мочевины, а также гиперлипидемия и диспротеинемия. Для заболевания характерно повышение количества остаточного азота (азотемия острая).
Гломерулонефрит, диагностика которого проводится на основе клинических симптомов, а также по анализу мочи и крови, можно подтвердить с помощью дополнительных исследований:
- УЗИ органа;
- экскреторная урография (только в острой фазе заболевания);
- КТ;
- биопсия проводится для выяснения причин заболевания;
- нефросцинтиграфия.
О том, что у пациента гломерулонефрит, можно догадаться по следующим изменениям в результатах анализов:
- В первые дни болезни в моче обнаруживаются свежие эритроциты, в дальнейшем появляются выщелоченные эритроциты. При микрогематурии цвет мочи не меняется, а при макрогематурии наблюдаются характерные изменения цвета урины.
- В анализах первые три недели заболевания обнаруживается умеренная альбуминурия (3-6 %).
- Также при микрогематурии в микроскопическом мочевом осадке присутствуют гиалиновые и зернистые цилиндры, а при макрогематурии – эритроцитарные.
- При проведении пробы по Зимницкому определяется снижение диуреза и никтурия.
- По клиренсу эндогенного креатинина можно судить о снижении фильтрационной способности почек.
- Высокая плотность мочи указывает на сохранение концентрационной способности органа.
Осложнения
В результате острого гломерулонефрита может возникнуть сердечная недостаточность
В результате острого гломерулонефрита могут возникнуть следующие осложнения:
- Почечная недостаточность в острой форме наблюдается у 1 % заболевших.
- Сердечная недостаточность в острой форме фиксируется у 3 % больных.
- Эклампсия (гипертензивная почечная энцефалопатия) и преэклампсия.
- Развиваются нарушения зрения.
- Внутримозговое кровоизлияние.
- Хронический гломерулонефрит.
Источник: https://LecheniePochki.ru/zabolevaniya/glomerulonefrit/glomerulonefrit-eto.html
Гломерулонефрит: причины, симптомы, диагностика, лечение
Гломерулонефрит — одно из самых опасных заболеваний почек, вызываемое воспалением сосудов почечных клубочков (гломерул).
- Определение
- Патогенез
- Симптомы
- Диагностика
- Лечение
По механизму развития данное заболевание относится к инфекционноаллергическим. Однако встречаются и аутоиммунные варианты болезни, вызванные повреждением ткани почек собственными антителами. Такое возможно при системных аутоиммунных процессах — системная красная волчанка, гемморагический вакулит и т. д.
Чаще всего гломерулонефрит возникает на фоне стрептококковой инфекции как осложнение ангины (тонзиллита), скарлатины, стрептодермии и пневмонии.
К сведению
Еще в 1898 году Р. Тигерстед и П. Бергман проделали эксперимент, который убедительно продемонстрировал, что почка — это не только выделительный орган, а нечто большее.
Введя экстракт (вытяжку) из почек кролика другому экспериментальному животному, ученые обнаружили, что артериальное давление у того немедленно подскочило.
Когда позже почечным экстрактом занялись более детально, то оказалось, что он в избытке содержит ранее неизвестное вещество — фермент ренин, способный повышать артериальное давление.
В организме в ответ на проникновение в него антигена (любого чужеродного белка) образуются антитела. Вместе антигены и антитела составляют так называемые иммунные комплексы, которые, попадая на мембрану почечных клубочков, и вызывают их воспаление с соответствующими последствиями.
Причинами поражения почечных клубочков могут также стать вирусы кори, ветряной оспы и возбудители других острых респираторновирусных инфекций (ОРВИ).
В последние годы четко установлена связь заболевания с определенным фенотипом HLA-системы. Это свидетельствует о генетической природе гломерулярного поражения.
Течение гломерулонефрита
Гломерулонефрит, как и пиелонефрит, может быть как острым, так и хроническим.
Об остром гломерулонефрите говорят в том случае, когда воспаление в почках возникло быстро, после какой-либо инфекции (например, ангины).
Симптомы гломерулонефрите
Важно!
При гломерулонефрите меняется цвет мочи от розоватого до насыщенного — цвета «мясных помоев», что объясняется попаданием в мочу эритроцитов (красных кровяных клеток).
Наиболее ранние проявления гломерулонефрита
- отечность лица по утрам
- изменение цвета мочи (от розоватого до темнокрасного)
- уменьшение количества мочи (олигурия)
- артериальная гипертензия
- повышение температуры тела, которая может быть как субфебрильной, так и подниматься до высоких цифр
Хронический гломерулонефрит
Хронический гломерулонефрит обычно является следствием острого в случае неадекватного лечения. Он развивается в течение длительного времени, обычно нескольких лет. При этом в воспалительный процесс вовлекаются не только клубочки почек, но и другие почечные структуры — канальцы, соединительная ткань, сосуды.
Клинические синдромы хронического гломерулонефрита
- мочевой синдром: гематурия, протенурия (эритроциты и белок в моче)
- нефротический синдром: массивная про тенурия, гипоальбунемия (снижение уровня альбуминов крови), гиперхолестерине мия (повышенный уровень холестерина крови) и отеки
- гипертензивный синдром ― длительная стойкая артериальная гипертензия, сопровождающаяся изменением глазного дна и признаками гипертрофии левого желудочка
К сведению!
Хронический гломерулонефрит имеет тенденцию к неуклонному прогрессированию, которое в конечном счете завершается возникновением хронической почечной недостаточности.
При хроническом гломерулонефрите (в отличие от острой формы болезни) редко отмечается связь с острым воспалительным процессом. Заболевание характеризуется постепенным снижением функции почки и повышением артериального давления.
Выделяется несколько форм хронического гломерулонефрита, для которых характерны схожие симптомы, проявляющиеся, однако, в разной степени.
Латентная форма. Изза своей малосимптомности трудна в диагностике. Период скрытого течения болезни может затягиваться на несколько лет. Отмечаются небольшое повышение артериального давления крови и незначительные изменения в моче.
Гипертоническая форма, основным симптомом которой является повышение артериального давления.
Нефротическая форма, для которой наиболее характерны отеки, протеинурия (белок в моче).
Важно!
Отеки являются ранним признаком гломерулонефрита у 70–90 % больных.
Отеки. Отеки почечного происхождения в большинстве случаев очень характерны и легко отличимы от отеков другой природы, например сердечных. Почечные отеки прежде всего появляются на лице.
Это и утренняя одутловатость лица, и мешки под глазами, и припухлость век (характерное «лицо нефритика»).Почечные отеки могут быстро возникать и увеличиваться и так же быстро исчезать; в выраженных случаях они обычно более равномерно распространены по туловищу и конечностям.
Артериальная гипертензия при заболеваниях почек (и, в частности, при гломерулонефрите) часто носит злокачественный характер. Цифры АД бывают очень высокими, плохо поддающимися коррекции.
При этом пациент не всегда испытывает головную боль и другие симптомы, свойственные первичной артериальной гипертензии. У больных с гломерулонефритом артериальное давление достигает 170/100 мм рт. ст. и выше.
На фоне артериальной гипертонии при гломерулонефрите существует вероятность развития отека легких, острой сердечной недостаточности.
Диагностика гломерулонефрита
Подробнее…
Диагностика заболевания проводится на основании характерных клинических синдромов, анамнеза (предшествующей инфекционной патологии), данных лабораторных и инструментальных методов обследования .
Общий анализ крови позволяет выявить признаки воспаления: лейкоцитоз (увеличение количества лейкоцитов), повышение скорости оседания эритроцитов (СОЭ).
Биохимический анализ крови. Повышается содержание остаточного азота (азотемия): содержание мочевины, креатинина, холестерина увеличено, при исследовании равновесия кислот и оснований в крови обнаруживается ацидоз.
Имеются нарушения белкового обмена: исследование белковых фракций выявляет снижение альбуминов, повышение альфа и бетаглобулина.
Анализ мочи. Определяет повышенное содержание белка в моче (в норме белок в моче отсутствует) и наличие большого количества эритроцитов (гематурия).
Обязательным является мониторирование артериального давления с целью его последующей коррекции, так как артериальная гипертензия способна привести к развитию и прогрессированию нефросклероза.
Проводятся УЗИ, рентгенография и сцинтиграфия почек. С целью уточнения морфологической формы хронического гломерулонефрита необходима биопсия почек, которая позволяет уточнить активность процесса, а также исключить заболевания почек со сходной симптоматикой.
Лечение гломерулонефрита
Подробнее…
Соответствующий режим, диета, применение медикаментозных средств должно быть строго индивидуальным в зависимости от формы, стадии и фазы, частоты обострений, наличия сопутствующих заболеваний.
Больным следует избегать переутомления и переохлаждения.
Им противопоказан тяжелый физический труд, работа в ночную смену, на открытом воздухе в холодное время года, в горячих цехах, в душных помещениях.
Лечение гломерулонефрита проводят только в стационарных условиях. Назначают строгий постельный режим, диету с ограничением жидкости и соли.
Подробнее…
При выраженных отеках и повышении АД применяют мочегонные препараты и гипотензивные средства.
При наличии очага инфекции проводят антибактериальную терапию с учетом вида возбудителя и его чувствительности к препаратам.
Для ликвидации иммунного воспаления применяют гормональные препараты (глюкокорти коиды), цитостатики.
Поскольку при гломерулонефрите в ответ на внедрение чужеродного белка антигена образуются особые белковые структуры — антитела, а также иммунные комплексы (антиген + антитело), которые повреждают почечную ткань, необходимо назначение препаратов, подавляющих ненужные реакции.
Эти препараты обладают также противовоспалительным действием, ликвидируют аллергическую реакцию, возникающую в результате заболевания. Под влиянием данных препаратов увеличивается суточное выделение мочи, исчезают отеки, уменьшается или полностью исчезает выделение с мочой белка, эритроцитов и лейкоцитов, улучшается белковый состав крови.
Назначение таких лекарственных веществ тормозит прогрессирование гломерулонефрита.
При быстропрогрессирующем (подостром) гломерулонефрите и выраженном обострении хронического гломерулонефрита препараты могут на значаться по методике пульстерапии.
Это означает, что в течение нескольких дней больному вводятся внутривенно капельно большие дозы препаратов, а потом снова возвращаются к дозировке, которая была до пульстерапии.
Такой метод позволяет быстрее ликвидировать воспалительный процесс.
При гломерулонефрите возникает «склеивание» тромбоцитов, отвечающих за свертываемость крови, а также их прилипание к стенкам сосудов, что ведет к образованию множества тромбов, в том числе в сосудах клубочков, что ведет к их кислородному голоданию.Препараты, которые восстанавливают нормальную свертываемость крови, обладают еще и противовоспалительным действием. Помимо этого, они увеличивают количество выделяемой мочи, уменьшая в ней содержание белка.
Некоторые из препаратов также снижают артериальное давление и улучшают функции почек.
Проводится и другое симптоматическое лечение: назначаются спазмолические средства, гиполипидемические препараты, антиоксидантная терапия (витамин Е).
Эфферентная терапия при гломерулонефрите
Эфферентная терапия подразумевает прямое выведение токсических веществ из организма. При быстропрогрессирующем гломерулонефрите и тяжелом обострении хронического гломерулонефрита применяются плазмаферез и гемосорбция.
Плазмаферез — это удаление ядовитых веществ вместе с жидкой частью крови — плазмой. Он проводится 1–2 раза в неделю с изъятием за один раз 1,5–2 л плазмы. Такая процедура способствует значительному снижению содержания в организме иммунных комплексов, антител и веществ, активирующих воспалительные реакции.
Гемосорбция — это пропускание крови через специальный фильтр, на котором оседают токсины, а очищенная кровь возвращается в организм. Этот метод способствует дезинтоксикации организма и в определенной степени подавляет реакции со стороны иммунной системы, оказывая лечебное действие. Гемосорбция также проводится 1–2 раза в неделю.
В случае выраженного нарушения функции почек при подостром гломерулонефрите может применяться гемодиализ — очищение крови через аппарат «искусственная почка».
Гломерулонефрит хронический: водолечение
Гломерулонефрит хронический представляет собой аутоиммунное воспалительное заболевание почек. Прогрессирующее течение гломерулонефрита приводит к гибели почечных клубочков.
Заболевание принимает разные формы в зависимости от преобладания какого-либо синдрома. Наиболее выраженные клинические признаки: повышение артериального давления, отеки, кровь в моче, белок в моче и др.
Лечение болезни длительное, комплексное, назначает его и контролирует врач.
Из методов гидротерапии активно используются: влажные укутывания, влажные обтирания (методику см. выше), теплый душ (дождевой), обливание бедер холодной водой. Все перечисленные процедуры проводятся непременно в теплом помещении с полным исключением сквозняков. После водолечебной процедуры 40-60 мин необходимо провести под теплым одеялом.
Нефриты диффузный и очаговый: водолечение
Нефрит — это воспаление почек, а точнее — почечных клубочков. Если воспалительный процесс охватывает все почечные клубочки и страдают обе почки, то речь идет о диффузном нефрите; если же воспалены лишь отдельные клубочки, мы говорим об очаговом нефрите.
Диффузный нефрит различают острый и хронический. Диффузный нефрит отличается от очагового наиболее тяжелым течением, проявляется выраженной отечностью тела, повышением артериального давления, характерными изменениями со стороны мочи и т.д. При очаговом нефрите отеков нет.
Кроме тех методов и средств, что используются в официальной медицине, могут быть полезны некоторые методы гидротерапии. А именно: полное обтирание, обливание бедер.
Начинать следует с полного обтирания — делать его ежедневно в течение 8-10 дней, далее — через день, чередуя с обливанием бедер. Процедуры выполняются в теплой ванной комнате с полным исключением сквозняков.
После процедуры всякий раз нужно провести около часа под теплым одеялом в заранее прогретой постели.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Источник: http://doclvs.ru/medpop3/glomerulonefrit.php
Гломерулонефрит острый
Острый гломерулонефрит – это воспалительное заболевание, поражающее почечные клубочки.
Острый гломерулонефрит начинается с появления отеков. Причем отечность появляется с утра и спадает к вечеру.
Пациент также может заметить, что количество мочи у него уменьшилось, а сама моча становится мутной, возможна гематурия (кровь в моче). Отеки сопровождаются слабостью, головной болью, снижением аппетита, тошнотой и болью в пояснице.
Температура тела повышается, это повышение сопровождается ознобом. Повышается и артериальное давление. Возможны боли в области сердца.
Описание
Почки человека – это парные органы бобовидной формы, располагающиеся в поясничной области по обе стороны позвоночника, причем правая почка находится чуть ниже левой. Длина одной почки около 12 см, ширина – 5-6 см, толщина – 3-4 см, масса – 120-200 граммов.
Основная функция этих органов – фильтрация крови и выведение продуктов жизнедеятельности из организма. В почках регулируется содержание различных минералов в организме. Кроме того, в почке вырабатываются некоторые гормоны и биологически-активные вещества. Состоит почка из мозгового и коркового веществ.
Корковое вещество расположено прямо под оболочкой почки, его толщина всего 0,7 см. Под ним находится мозговое вещество, образованное 10-15 пирамидами, верхушки которых направлены в сторону почечной пазухи, там находятся полости – почечные чашечки. Основная структурная единица почки – это нефрон. В нем происходит фильтрация крови.Нефрон состоит из клубочка (гломерулы), в котором образуется первичная моча, и канальца, по которому она проходит. Клубочки образуют корковое вещество почки, а канальцы – мозговое.
За сутки в почке образуется примерно 170 литров первичной мочи (весь объем крови проходит через почки около 300 раз), состоящей из воды, аминокислот, солей, глюкозы и витаминов.
Белка первичная моча в норме не содержит, и его появление в первичной моче говорит о серьезных нарушениях работы почечного клубочка.
В канальцах происходит реабсорбция, моча становится более концентрированной, из нее уходят питательные вещества.
При остром гломерулонефрите повреждаются почечные клубочки. Правда, в запущенных случаях патологический процесс может распространиться и на канальцы. Острый гломерулонефрит может развиться из-за:
- перенесенных ранее инфекционных заболеваний (тонзиллит, фарингит, пневмония, брюшной тиф, дифтерия, бруцеллез, малярия);
- после вакцинаций, приема некоторых лекарственных препаратов;
- аллергических заболеваний;
- приема токсических веществ – алкоголя, ацетона, соединений ртути или свинца;
- переохлаждения;
- системных заболеваний (системная красная волчанка, синдром Гудпасчера, узелковый периартериит).
Острый гломерулонефрит как правило возникает через 1-2 недели после пускового процесса (инфекционного заболевания, вакцинации, переохлаждения и др.). Известны две формы этого заболевания – циклическая и латентная.
Для циклической формы характерно бурное начало, повышение артериального давления, сильное изменение лабораторных показаний.
Эта форма вылечивается через 2-3 недели, однако после излечения у пациентов может наблюдаться протеинурия (белок в моче) и гематурия.
Латентная форма острого гломерулонефрита развивается постепенно, медленно, симптомы ее выражены слабо, пациентов обычно беспокоят лишь одышка да отеки. Такую болезнь довольно трудно диагностировать, она часто приводит к развитию хронического гломерулонефрита. Длится латентная форма от 2 до 6 месяцев.Острый гломерулонефрит опасен не только возможностью хронизации патологического процесса, но и другими осложнениями – острой почечной недостаточностью, острой сердечной недостаточностью, острой почечной гипертензивной энцефалопатией и кровоизлиянием в головной мозг.
Лечение
Лечение острого гломерулонефрита проходит в стационаре. При остром гломерулонефрите назначают постельный режим и строгую диету. Страдающего гломерулонефритом ограничивают в потреблении белка, соли, жидкости.
Заболевание лечат кортикостероидами, нестероидными противовоспалительными препаратами. В некоторых случаях назначают цитостатики для подавления иммунитета.
При сильных отеках назначают мочегонные препараты.
При наличии инфекции назначают антибактериальную терапию с учетом возбудителя.
Если заболевание аллергической природы, назначают антигистаминные препараты.
Пациент, перенесший острый гломерулонефрит, должен наблюдаться у нефролога еще 2 года после выздоровления. Причем первые полгода врач осматривает пациента раз в месяц, а следующие полтора года – раз в три месяца.
Перенесшим острый гломерулонефрит рекомендуется реабилитация в профильных санаториях.
Профилактика
Профилактика острого гломерулонефрита заключается в своевременном и правильном лечении инфекционных заболеваний, укреплении иммунитета.
Важно не злоупотреблять алкоголем.
Работающим на химических предприятиях нужно соблюдать правила безопасности и избегать попадания в организм солей тяжелых металлов.
© Доктор Питер
Источник: https://doctorpiter.ru/diseases/158/
Гломерулонефриты. Симптомы, формы и лечение гломерулонефрита

Гломерулонефриты – это группа заболеваний аутоиммунного генеза с преимущественным диффузным поражением клубочков почек, со вторичным вовлечением в патологический процесс канальцевого аппарата и интерстиций.
В результате поражения клубочков (гломерула) почек происходит нарушение процессов фильтрации.
При хроническом гломерулонефрите, в результате воспалительного процесса в клубочках, а также канальцах почек, происходит постепенный некроз (отмирание) почечной ткани и замещение их рубцовой соединительной тканью.
Хронические гломерулонефриты часто приводят к Хронической почечной недостаточности.
Клиника.
Гематурия, нефротический синдром, гипертензивный синдром, и при хроническом течении снижение концентрации и азотвыделительной функции.
Различают.
- Первичные Гломерулонефриты и Вторичные Гломерулонефриты(нефропатии).
- Быстро-прогрессирующий гломерулонефрит.
Классификация гломерулонефритов.
По морфологии, на основании биоптата 2 группы:
1-ая группа. Пролиферативные гломерулонефриты.
2-ая группа. Непролиферативные гломерулонефриты.
1-ая группа:
- Пролиферативный острый гломерулонефритт.
- Экстра-капиллярный гломерулонефритт (быстро-прогрессирующее течение).
- Мезангио-пролиферативный гломерулонефритт.
- Мезангио-капиллярно-пролиферативный гломерулонефрит.
2-ая группа:
- Минимальные изменения (Нефротический синдром, поддается поддается терапии преднизолоном).
- Мембранозный гломерулонефрит (Нефротический синдром, поддается терапии преднизолоном).
- Фокально-сегментарный гломерулосклероз (Нефротический синдром, не поддается терапии).
По клиникe:
Острый гломерулонефрит.Быстро-прогрессирующий гломерулонефритт.
Хронический гломерулонефрит.
По типу:
Нефротическая форма.
Гипертоническая форма (10-15 лет).
Смешанная форма (гипертонический синдром с нефротическим с-м, длится 2-3 года).
Этиология Гломерулонефрита.
- Стрептококковая инфекция,
- Вирусы, также СПИД, цитомегаловирусы, герпес-2,
- Лекарства,
- Малярия, тиф,
- Болезни соединительной ткани (СКВ–системная красная волчанка),
- Нефропатия беременных (если через 1,5 месяца после родов, значит хронический гломерулонефрит),
- Вакцинация,
- Аллергические заболевания (бронхиальная астма).
Патогенез. Иммунные и Неиммунные.
Иммунные – агент попадает как антиген, появляются антитела. Образуются крупные иммунные комплексы: антиген—антитело—белковый компонент, накапливаются внутри клубочка, сильно активизируются, увеличиваются, осаждаются на эндотелиальном слое, базальной мембране, затем в эпителиальном слое.
Развивается местная реакция, затем начинаются общие процессы во всем организме. В результате воспалительной реакции накапливаются лейкоциты, лимфоциты. Лимфоциты разрушаются, высвобождая различные вещества, которые проникают в кровь.На месте также накапливаются тромбоциты, которые также разрушаются, высвобождают тромбоксан А2, повышается проницаемость сосудов, в результате это приводит к спазму периферических сосудов. Повышение уровня эндотелина (сосудосуживающего гормона) приводит к повышению АД. Эндотелин поддерживает нормальный тонус всех капилляров и нормального АД.Считают, что кроме эндотелина вырабатываются медиаторы воспаления цитокины, усиливается синтез ангиотензина-2 (белок).
Активируется также свертывающая система. Раньше всего увеличивается гликозированный Нв, развивается гемоцистеинемия.
ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ.
Острый Пострептококковый Гломерулонефрит.
После ангины, фарингита протекает более доброкачественно, чем после стрептодермии.Если после ангины появляются отеки через 2 дня, то это признак гломерулонефрита.
Чем больше латентный период, тем тяжелее идет хронизация процесса.
Гипертензионный синдром. Развивается гиперволемия, развивается гипертензия. Несоответствие протеинурии и отеков.
Повышается общая проницаемость сосудов всего организма.
Гематурия (кровь в моче). Олигурия (уменьшение количества отделяемой мочи почками). Длится 5-6 дней.
Общий анализ мочи.
Удельный вес нормальный ( канальцевый аппарат не поражен), высокий уд. вес, 1015 —- уже патология.Протеинурия — 0,33% – 70,14%. Лейкоциты — не обязательны (если есть лимфоциты – воспалительный, иммунный процесс, а если нейтрофилы – бактериальный процесс).
Снижение Нв — за счет гиперуремии. Ускорение СОЭ — до 20. Повышается уровень креатинина.Повышается С-реактивный белок (хронизация процесса, но при многих патологиях).Липиды – не повышены. Фибриноген – не повышен. Повышены гамма-глобулины, антистрептокиназа.
Сонография.
Увеличение размеров почек, отечность коркового слоя.Рентген контраст нельзя делать.Острый нефрит продолжается почти 1 месяц. Чем бурно начинается клиника, тем лучше результат. 1 неделя — осложнения про остром нефротическом сидроме.
Осложнения гломерулонефрита.
Это сердечная астма с переходом в отек легких, энцефалопатия с развитием эклампсии, острая почечная недостаточность.
ЛЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА.
Постельный режим.
Диета 1-2-3 недели. В первые 2 дня желательно назначить почти полное голодание.
Затем можно есть до 2 кг яблок в день в течение 2-3 дней, затем можно тыкву, картошку, можно сухари, лаваш.Безсолевая диета до отрегулирования АД. Уменьшение количества жидкости (от 800мл до 1л в сутки).
Позже, через 1 месяц можно начать есть мясо – 0,6 г на 1 кг (1-2 года), соль можно до 4 г в день (1 год).
Симптоматическое лечение.
- Диуретики (Фуросемид),
- Са-блокаторы или ингибиторы АПФ.
- Антибиотики — Пенициллин, Ампициллин, Эритромицин (при наличии очагов стрептококка). Другие антибиотики нельзя.
- Через 2-3 недели назначать Преднизолон, по схеме.
- Назначить Гепарин 20 000 ед через 6 часов п/к, 4-6 недель. Наполовину уменьшают дозу на 1 иньекцию через 3-4 дня.
При Гематурии без отеков.
- Цитостатики —- Циклофосфамид, 4 таб. до обеда, 3 месяца. Через 1 месяц снижаем дозу. Пить от 6 месяцев до 2 лет.
- Антиагреганты —- Тиглит 200 мг, 1таб 2 раза. Пить от 6 месяцев до 2 лет.
- Курантил —- 75-150 мг, от 6 месяцев до 2 лет.
- Вобензим —- при гематурическом варианте, 9 таб в день, 2-3 месяца, иммуномодулятор.
- Если в горле стрептококковая инфекция, нужно сделать тонзилэктомию (если уже не проведена).
Нельзя ! Фуродонин, Сульфаниламиды, Аминогликозиды, Нестероиды, Пиперидиновая кислота, Неграм, Палин, Фторхинолины.
ПРИ ОСЛОЖНЕНИЯХ.
При Значительных Отеках — Срочно!
- Фуросемид — в/в стр. 40 -1000 мг.
- Морфий — 5-10 мл. в/в стр.однократно
- Кровопускание — не менее 400 мл
Нельзя! Сердечные гликозиды (может быть брадикардия)
При Энцефалопатии с Эклампсией – сильная головная боль, тошнота, рвота.
- Магний сульфат в/в
- Фуросемид в/в
- Диазепам в/в, друг за другом.
БЫСТРО – ПРОГРЕССИРУЮЩИЙ
АГРЕССИВНЫЙ ГЛОМЕРУЛОНЕФРИТ.
Начинается как острое нефротическое заболевание. Несмотря на лечение, идет прогрессирование симптомов: нарастают отеки, протеинурия, гематурия, олигурия, повышается креатинин, анемия, СОЭ, фибриноген, липиды низкой плотности, очаги кровоизлияния на дне глаза, злокачественная гипертония. Но размеры почек нормальны, не успевают сморщиваться.
ЛЕЧЕНИЕ СРОЧНО!
- Преднизолон — 3 дня,
- Продолжить Циклофосфан с Преднизолоном, таблетки.
- Плазмоферез — 10–15 сеансов,
- Гепарин — 10-15000 ЕД в день,
- Диуретики,
- Гипотензивные.
Источник: https://www.medglav.com/bolezni-pochek/glomerulonefriti.html


