Отказали почки и печень сколько осталось жить
Содержание
Сколько осталось жить, если отказали почки: симптомы, прогноз, последствия
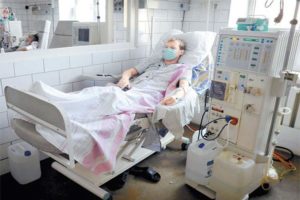
Почки — это жизненно важный орган. Если под действием определенных причин они утрачивают свои функции, затрудняется вывод мочи из организма, что может привести к летальному исходу. Какие симптомы сигнализируют об этой патологии, и сколько остается жить, когда отказывают почки?
- 1 Причины
- 2 Симптомы
- 3 Последствия отказа почек
- 4 Прогноз
Причины
Отказ почек обычно происходит во взрослом возрасте, а у ребенка — крайне редко. Однако такие случаи в медицинской практике известны. У детей к почечной недостаточности приводит врожденная аномалия в строении органа.
В таких случаях практически невозможно предсказать, как долго патология будет прогрессировать и какие будут последствия.
Однако при поддерживающей терапии и соблюдении специальной диеты ребенок зачастую может жить нормальной жизнью.
Утрата почками их функций происходит постепенно и обычно занимает длительное время. Причины этой патологии человека могут быть разными, но механизм ее формирования универсальный. Все начинается с разрушения нефронов. В результате функция фильтрации компенсируется за счет ее перехода с погибших клеток на здоровые.Вот почему какое-то время больной не испытывает симптомов интоксикации и даже не догадывается об этом процессе в своем организме. Однако все это время здоровые клетки испытывают повышенные нагрузки.
Если добавляется воздействие негативных факторов — например, алкоголя или токсических веществ определенных лекарственных препаратов, то и оставшиеся клетки начинают отмирать.
Если отказывают почки, это может объясняться влиянием самых разных факторов. Есть распространенная классификация, согласно которой выделяются 3 группы причин данной патологии: преренальные, ренальные и постренальные.
К преренальным относятся те факторы, которые оказывают то или иное воздействие на циркуляцию крови в почках.
Почечная фильтрация начинается с притока крови к органу. Нефроны — клетки, отвечающие за очищение — удаляют из нее продукты окисления, которые затем предполагается вывести из организма.
Формирование мочи зачастую прекращается, когда развивается гипотония. В результате уменьшается приток крови к почкам.
Давление понижается до критической отметки под действием ряда факторов, среди которых:
- Травмы с обильной кровопотерей.
- Сепсис.
- Анафилактический шок.
- Сильные ожоги.
- Нарушение сердечных функций.
Среди ренальных факторов, которые провоцируют отказ почек, выделяют приводящие к повреждению почечной паренхимы:
- Тромбоз сосудов.
- Острый гломерулонефрит.
- Инфаркт почки.
- Отравление.
- Сильные травмы.
Постренальные факторы, которые провоцируют отказ почки, приводят к обструкции всех мочеточников сразу. Это опухоли, гематомы, почечные камни.
Симптомы
Первые признаки отказа почек:
- нарушения ночного сна;
- сильная утомляемость;
- головные боли;
- жажда;
- отеки.
Дальнейшие симптомы, если отказали почки, не заставляют себя долго ждать. Больной начинает жаловаться на различного рода недомогания, а именно:
- Частичное или полное прекращение выделения мочи.
- Отеки лица, лодыжек.
- Набор веса.
- Тошноту со рвотой.
- Кожный зуд.
- Кровь в моче.
- Зловонный запах изо рта.
Если пропустить тревожные симптомы и ничего не делать, вследствие скопления жидкости в легких разовьются одышка, сонливость, сознание станет спутанным. На теле начнут появляться гематомы, может открыться кровотечение, и все это завершится комой.
Последствия отказа почек
Если происходит приступ острой почечной недостаточности, последствия для человека могут быть очень серьезными. Сколько он сможет жить, зависит от оперативности лечения.
Осложнениями острой недостаточности почек становятся:
- некроз почечной коры;
- отеки легких;
- пиелонефрит.
Более тяжкие последствия для человека провоцирует хроническая недостаточность почек. В результате скопления токсинов из мочи в организме основное поражение наносится по центральной нервной системе, которая реагирует следующими осложнениями:
- тремор (непроизвольные колебания какой-либо части тела);
- судороги;
- ухудшение мыслительной функции.
Страдает иммунная система, повышая риск заражения инфекциями. В то же время при ХПН снижается синтез эритропоэтина, в результате чего может развиться анемия. Со стороны сердца и сосудов появляется осложнение в виде гипертензии, нередко у больных возникают инсульты и инфаркты миокарда.
Вследствие продолжительного нарушения всасывания кальция начинают дегенерировать кости, а это приводит к частым переломам. Страдает также желудок с кишечником. Человек худеет, что становится причиной анорексии, у него появляются кровотечения в ЖКТ. Из-за ухудшения метаболизма уменьшается синтез половых гормонов. У женщин это приводит к снижению фертильности.
Прогноз
Сколько больной может жить при почечной недостаточности, зависит от своевременного и качественного лечения. Зачастую этой патологии предшествует появление других тяжелых заболеваний: инфарктов, сахарного диабета, поражений сосудов, сердца. Бывают случаи, что человек после отказа почек умирает, но по причине приступа другого заболевания.
Точных данных о том, какое количество лет живут пациенты на искусственном очищении крови на сегодняшний день нет. Однако, по примерным подсчетам, гемодиализ в среднем удлиняет жизнь больных на 23 года.
При недостаточности почки вернуть ее функции консервативными методами нельзя, но есть возможность пересадки. После успешного проведения такой операции можно прожить больше 20 лет.
Однако найти донорский орган очень сложно, а сама трансплантация стоит дорого.
Статистики о том, сколько осталось жить, когда отказывают почки, не ведется, но современная медицина уверяет: шанс выжить и вернуться к полноценной жизни есть. Для этого необходимо проводить симптоматическое лечение, искусственно очищать кровь с помощью гемодиализа. При появлении такой возможности больные проходят через трансплантацию органа и живут десятилетиями.Источник: https://PochkiMed.ru/pochechnaya-nedostatochnost/esli-otkazali-pochki.html
Можно ли жить без печени: прогноз жизни, если отказал орган

Печень – крупнейшая железа позвоночных. Орган отвечает за функциональность кроветворной, пищеварительной и даже сердечно-сосудистой систем. Печень состоит из двух долей, одна из которых подразделяется еще на две доли.
У гепатологов и на различных форумах спрашивают, можно ли жить без печени? По словам специалистов, это невозможно. Человек вполне может прожить без одной почки, простаты и некоторых других внутренних органов, но печень – это важнейшая железа внешней секреции, без которой организм попросту не выживет.
Привести к отказу печени могут различные заболевания, в числе которых цирроз, жировой гепатоз, алкоголизм, гепатит, острый холецистит и пр. Рассмотрим подробнее функции, причины и симптомы отказа органа, а также выясним, в каких случаях показана трансплантации органа.
Может ли человек прожить без печени?
Прежде, чем мы рассмотрим, сколько может прожить человек без печени и ЖП, выясним, какие функции выполняет железа, каково ее строение. Как уже отмечалось выше, печень состоит из двух долей – правой и левой. В правой существуют две вторичные доли, а именно квадратная и хвостатая.
Еще в 1957 году доктор Куино предложил разделить орган на восемь сегментов. Сегмент представляет собой участок пирамидальной формы. Если рассматривать гистологию, то железа состоит из пластинок, гемокапилляров, желчных капилляров, центральной вены и так называемого перисинусоидного пространства Диссе.
Печень выполняет следующие функции:
- Обезвреживание токсических веществ различной природы. Речь идет об аллергенах, ядах, лекарственных метаболитах, продуктах распада алкоголя, гормонах, медиаторах воспаления, кетоновых телах, ацетоне, феноле, аммиаке, кетоновых кислотах.
- Насыщение организма энергией. В печени скапливается гликоген, который образовывается из глюкозы. Кроме того, печень снабжает организм другими питательными веществами, в числе которых аминокислоты, свободные жирные кислоты, молочная кислота и пр.
- Хранение запасов витаминов.
- Выработка различных фракций холестерина.
- Секреция желчи и желчных кислот, которые нужны для переваривания пищи.
- Синтез гормонов и печеночных ферментов.
- Обезвреживание непрямого билирубина, который весьма токсичен.
- Выработка белков и других элементов, необходимых для поддержания нормальной работы кроветворной и сердечно-сосудистой системы.
Как видно, печень выполняет очень много жизненно важных функций, соответственно, выжить без этого органа невозможно.
Еще в 1942-1944 годах нацисты, в том числе «доктор смерть» Йозеф Менгеле, проводили исследования на людях, в ходе которых изучали, может ли человеческий организм функционировать без железы и сколько он проживет. Если верить запискам и мемуарам Менгеле, то после полного удаления печени человек живет максимум 1-2 дня.
Причем практически сразу же после резекции (в течение нескольких часов) пациент впадает в кому.
Причины отказа печени
С тем, что будет, если откажет и печень, и желчный пузырь все предельно ясно – человек попросту не выживет. Рассмотрим теперь подробнее причины и симптоматику отказа печени. Врачи называют отказ органа декомпенсированной печеночной недостаточностью.
Развивается патология вследствие длительных нарушений в работе органа, либо же из-за различных шоков и интоксикаций. Уже на ранних этапах распознать декомпенсированную печеночную недостаточность не очень тяжело.
Спровоцировать отказ могут:
- Вирусные гепатиты. Наиболее опасными считаются гепатиты Б и Ц. Гепатит B сопровождается острым воспалительным процессом, и при несвоевременной помощи происходит разрушение гепатоцитов, развивается фиброз и цирроз. Гепатит Ц протекает менее ярко выраженно, однако, патология гораздо сложнее лечится и при несвоевременном лечении с вероятностью в 93% вызывает цирроз, онкологию и декомпенсированную печеночную недостаточность.
- Хронический алкоголизм. Если человек в день потребляет свыше 40-50 граммов спирта, и так продолжается свыше 5 лет, то вероятность отказа печени очень высока. И не стоит думать, что декомпенсированная недостаточность развивается только от водки. Даже пивной алкоголизм может привести к циррозу и печеночной коме.
- Радиационное излучение. У многих ликвидаторов ЧАЭС в течение нескольких недель или даже дней развивалась печеночная недостаточность с дальнейшим летальным исходом. Врачи это объясняют тем, что орган принимает на себя «основной удар» от радиации, ведь именно он фильтрует кровь. При радиоактивном излучении массово гибнут гепатоциты, и у человека стремительно развивается острая печеночная недостаточность.
- Острые интоксикации. Привести к гибели человека может отравление ядом бледной поганки, различными химическими соединениями и солями тяжелых металлов. Интоксикация с дальнейшим отказом печени может развиться даже от приема гепатотоксичных препаратов. Особенно опасны в этом плане цитостатики – лекарства, которые используют в ходе химиотерапии. Не менее вредны противотуберкулезные ЛС, антибиотики, психотропные вещества.
- Декомпенсированный цирроз печени.
- Остро текущие аутоиммунные заболевания, сопровождающиеся декомпенсированным аутоиммунным гепатитом.
- Наличие метастазов в печени. Такое явление называют еще вторичным раком.
- Запущенные заболевания гепатобилиарной системы. Опасны жировой гепатоз, острая форма холецистита, гнойные абсцессы печени и желчного пузыря, холангит склерозирующий и т.д.
Признаки отказа печени и способы лечения
Термин печеночная недостаточность появился еще в 19 веке. Под данным термином врачи подразумевают патологический процесс, развивающийся вследствие массивных дистрофических, фиброзных и некротических изменений паренхимы.
Существует несколько форм болезни, самой опасной из которых является декомпенсированная печеночная недостаточность, или как ее называют в простонародье «отказ печени». Распознать данное заболевание относительно несложно.
Терминальной стадией недостаточности является кома. Перед тем, как человек впадает в кому, у него наблюдаются спутанность сознания, мышечные подергивания, сильные судороги, тремор конечностей.
Также характерными признаками являются ригидность скелетной мускулатуры, носовые кровотечения, повышенная кровоточивость десен, неконтролируемое мочеиспускание, рвота с желчью. Кожа, глазные белки и слизистые оболочки приобретают желтый цвет.
Наблюдаются сильнейшие боли в области правого подреберья и диспепсия.
Лечение печеночной комы предусматривает:
- Введение Преднизолона.
- Борьбу с гипоксией. Для этого применяются кислородные ингаляции и гипербарическая оксигенация.
- Применение методов для борьбы с интоксикацией, а также нормализация электролитного и кислотно-щелочного баланса. Могут применяться гемосорбция, плазмаферез, гемодиализ, УФО крови.
Прогноз при данном заболевании неблагоприятный. Если у человека глубокая кома, то летальный исход наступает примерно в 80% случаев.
Показания и противопоказания к проведению
Трансплантация печени относительно молодой метод оперативного вмешательства. В основном хирургическую манипуляцию назначают людям с декомпенсированным циррозом печени, так как данное заболевание практически невозможно вылечить.
Помимо цирроза, показаниями к проведению являются острая печеночная недостаточность, онкологические заболевания гепатобилиарной системы, различные анатомические деформации железы, кистозный фиброз, запущенная форма вирусного гепатита Ц, гемохроматоз. Также пересадка является эффективнейшим методом лечения гепатоцеребральной дистрофии – болезни, при которой нарушается обмен меди, что ведет к поражению ЦНС и печени.
Пересадка органа может производиться, безусловно, не во всех случаях. По словам медиков, противопоказаниями к оперативному вмешательству являются:
- Пожилой возраст (старше 55-60 лет). Дело в том, что трансплантаты у пожилых людей приживаются намного хуже, нежели у молодых. Также медики выявили, что хуже переносят оперативные вмешательства мужчины, выживаемость среди женщин по неясным причинам несколько выше.
- Декомпенсированные заболевания сердца. Если серьезно нарушена функциональность ССС, то проводить трансплантацию смертельно опасно.
- Наличие метастазов в печени и других внутренних органах. Пересадка может спасти при раке, если пациент обратится на ранних стадиях онкологии, а при наличии обширного метастазирование хирургическое вмешательство не проводится.
- Почечная или легочная недостаточность.
- Отсутствие селезенки.
- Тромбоз воротной вены.
- Алкогольная энцефалопатия.
- Ожирение, которое сопровождается сахарным диабетом первого или второго типа.
- Хронические заболевания инфекционной природы, при которых наблюдается длительное персистирование инфекции в организме. Таковыми являются ВИЧ, туберкулез, СПИД, хронический хламидиоз и пр.
Перед проведением операции пациенту нужно пройти комплексную диагностику, чтобы врачи убедились, что у него отсутствуют какие-либо противопоказания к операции.
Виды трансплантации и подбор доноров
Пересаживать печень можно по-разному. Существует две основные техники – ортотопическая и гетеротопическая. В первом случае орган пересаживается в место, где он должен быть, то есть под диафрагму в область правого подреберья. Сначала удаляется больная печень и нижняя полая вена, и только потом на ее место устанавливается донорская железа.
Гетеротопическая техника предусматривает, что донорская печень пересаживается на место почки или селезенки. Данный тип оперативного вмешательства проводится гораздо реже. К тому же, гетеротопическая техника несколько хуже переносится пациентами.
При выборе донора врачи обращают внимание на несколько факторов. У пациента и донора должна совпадать группа крови и размер железы. Донорами могут быть:
- Труп со здоровой печенью. Как правило, выбираются люди, у которых зафиксирована смерть мозга.
- Родственник. Донором становится только кровный родственник, то есть мать, отец, дети, братья, сестры. Родственная трансплантация выбирается чаще. Для операции у донора не изымается орган целиком. Печень обладает способностью к регенерации, поэтому достаточно провести забор небольшого участка.
Осложнения трансплантации и прогноз
Самое опасное последствие оперативного вмешательства – это отторжение имплантата. Оно может произойти сразу, или же через определенное время (несколько суток или недель). Отторжение происходит примерно в 25-30% случаев.
Осложнение развивается из-за того, что иммунная система человека воспринимает имплантат как чужеродное тело, и вырабатывает к нему антитела. Если эту реакцию не подавить, то донорская печень попросту погибнет.
Помимо отторжения, операция может вызывать:
- Первичную недостаточность. Бывает, что пересаженная железа не справляется со своими функциями. Тогда у человека развивается общая интоксикация и некроз. Если не провести повторную трансплантацию, человек впадает в кому и умирает.
- Внутренние кровотечения.
- Аутоиммунный гепатит.
- Желчный перитонит.
- Тромбоз воротной вены. Также не исключена закупорка печеночной артерии.
- Инфекционные воспалительные процессы. После пересадки возможны перитонит, инфекционная пневмония, грибковые заболевания, туберкулез и даже вирусный гепатит. Чтобы предотвратить данные осложнения, после операции больному нужно пропить антибиотики и противовирусные ЛС.
- Острый холецистит.
Прогноз при трансплантации печени зависит от того, как человек перенес оперативное вмешательство, и развились ли у него вышеперечисленные осложнения. Если произошло отторжение имплантата, то наступает кома и смерть в 80-90% случаев.
В случае, когда операция прошла нормально и донорский орган полноценно выполняет все свои функции, пациент может проживать даже несколько десятков лет и при этом оставаться трудоспособным.
Источник: https://blotos.ru/mozhno-li-zhit-bez-pecheni
Сколько осталось жить, если отказали почки

Отказ почек — опасное состояние, при котором функции органов угасают и велика вероятность летального исхода. Организм не в силах избавиться от вредных продуктов метаболизма, вследствие чего они накапливаются в тканях и крови.
Многих волнует вопрос, если отказали почки, сколько осталось жить. Развивается острая почечная недостаточность стремительно. Смерть может наступить уже через 3-7 дней.
Если течение болезни хроническое, можно прожить более 30 лет благодаря регулярному диализу — внепочечной очистке крови от токсинов.
Механизм возникновения почечной недостаточности
Чаще отказ почек случается у взрослых. Однако хроническое либо острое течение болезни бывает и у детей. В случае с детьми причиной такого состояния становятся аномалии строения органа. Отказать могут сразу обе почки.
Развивается патология по следующему сценарию:
- Кровь перестает фильтроваться.
- В крови скапливаются конечные продукты метаболизма, отравляющие организм.
- Вследствие интоксикации нарушается функционирование внутренних органов.
- Происходит сбой водно-электролитного баланса.
- Появляется острая сердечная и дыхательная недостаточность, отказывает нервная система.
- Наступает почечная кома, а вскоре смерть.
Эти события развиваются буквально за 6-8 часов. Важно вовремя обратиться за врачебной помощью, чтобы начать мероприятия по очищению крови.
Разновидности и симптомы ПН
Симптомы заболевания зависят от факторов и особенностей почечной недостаточности. Некоторые проявляются сразу, а другие – спустя продолжительное время. Однако клиническая картина всегда сопровождается сбоями процесса мочевыделения и последующей интоксикацией организма.
Острая
Это патологическое состояние, которое развивается на протяжении нескольких часов или суток. Чаще всего случается вследствие токсического или ишемического (нарушение кровообращения) повреждения ткани почек. В результате сбоев кровоснабжения вредные вещества задерживаются в организме. При адекватной и своевременной терапии печеночная недостаточность обратима.
Главный признак острой формы заболевания — задержка или полное отсутствие мочеиспускания.
Моча постепенно накапливается, из-за интоксикации ткани почек перестают работать, а их клетки отмирают. Симптомы острой недостаточности почек следующие:
- Стремительное понижение количества выделяемой мочи в сутки (олигурия) либо полное прекращение мочеиспускания (анурия).
- Наличие в урине примесей крови.
- Сильная отечность лица и рук.
- Нестерпимый зуд кожи.
- Очень высокое давление, которое не снимается лекарствами.
- Тянущие боли в пояснице (односторонние и двусторонние).
- Ухудшение аппетита, постоянная слабость, сонливость, частая тошнота с последующей рвотой.
- Сильный запах аммиака изо рта.
При острой почечной недостаточности симптоматика отказа почек с каждым часом становится ярче. На последнем этапе наступает уремическая кома, которая приводит к летальному исходу. При стремительном развитии патологии смерть может наступить в ближайшие 6-8 часов.
Хроническая
Если развивается хроническая форма почечной недостаточности, начальная симптоматика практически не заметна. Это связано с тем, что органы и ткани повреждаются постепенно. Обычно отказ начинается с одной почки, а другая вместо нее выполняет все функции. Человек просто живет дальше, не зная о том, что организм уже работает с нарушениями.
Здоровая почка работает в удвоенном темпе и может не выдержать такой нагрузки.
При хронической форме заболевания заметны следующие симптомы:
- Кожа становится коричневатого или желтоватого оттенка.
- Появляются учащенные позывы к мочеиспусканию, но количество мочи заметно снижается.
- На коже появляются небольшие белые кристаллы, которые состоят из мочевины (так называемый уремический иней).
- Образуются отеки без видимой причины.
- У женщин на протяжении нескольких месяцев может отсутствовать менструация.
- Повышается кровоточивость десен. Особенно это заметно во время чистки зубов, потребления твердой пищи. У человека начинает плохо пахнуть изо рта.
- Появляется ломота в суставах, регулярные головные боли, слабость.
Если пропустить тревожные признаки и не начать лечение, скопление жидкости может привести к сбоям в нервной системе. На теле начинают появляться гематомы, повышается вероятность внутреннего кровотечения и в итоге — комы.
Что происходит при отказе почек
Самые опасные последствия, если почки отказали:
- легкие отекают;
- почечные клетки и ткани стремительно отмирают;
- развивается пиелонефрит;
- наступает смерть человека.
Вследствие скопления токсинов страдает пищеварительная система, могут появиться внутренние кровотечения, а из-за постоянного высокого давления возможен инфаркт либо инсульт.
Также от отказа почек резко снижается вес, половое влечение, нарушается гормональный баланс и страдает центральная нервная система.
Проявляется тремором, приступами эпилепсии, снижением внимания и мыслительной деятельности. В итоге человек может стать инвалидом.
Как лечат почечную недостаточность
От правильно подобранной терапии зависит, сколько проживет человек в случае отказа почек. Ее подбирает врач в соответствии с тяжестью патологии и общим состоянием пациента. Вначале необходимо пройти обследование, чтобы поставить точный диагноз: сдать мочу, кровь, сделать УЗИ, КТ, МРТ.
Если заболевание приобрело хроническую форму, лечиться придется долго. Если почечная недостаточность обнаружена на начальной стадии, возможно полностью избавиться от патологии. Прописываются следующие лекарства:
- диуретики — Фуросемид, Урегит, Гипотиазид;
- антибиотики пенициллинового ряда и цефалоспорины (Цефазолин, Цефтриаксон);
- уросептики — Уролесан, Канефрон, Фитолизин;
- сорбенты — Фильтрум-СТИ, Энтеродез, Энтеросгель.
Также проводят лечение осложнений (заболеваний сердечно-сосудистой системы, повышенного давления, сбоев мозгового кровообращения). Если наблюдается острая печеночная недостаточность, человека госпитализируют реанимацию.
Чтобы предотвратить полную гибель почек, назначают диализ. При гемодиализе кровь очищается вне организма, при перитонеальном диализе в брюшную полость вводят сорбирующий раствор, который затем сливают. Так прекращается интоксикация организма, и человек продолжает жить.
Если болезнь угрожает жизни, назначается трансплантация почки. Этот метод врачи оставляют на крайний случай, когда орган полностью перестает справляться со своими функциями.
При любой стадии отказа органа важно соблюдать диету, исключить мучную, соленую, острую, жареную еду. Ввести в меню больше фруктов и овощей, клетчатки.
Есть ли шанс выжить, если отказали почки
Главный вопрос всех, у кого наблюдается симптоматика отказа почек, – сколько человек может прожить с таким диагнозом.
Выживаемость зависит от того, как именно протекает заболевание, а также от правильно подобранного своевременного лечения. Точного прогноза при почечной недостаточности никто не даст.
Многие возвращаются после болезни к полноценной жизни, но как быстро это произойдет, зависит от самого человека.
После отказа почек можно прожить до 30 лет и больше, если придерживаться правильного питания, соблюдать врачебные рекомендации.
При острой почечной недостаточности живут более 5 лет благодаря гемодиализу, который проводится регулярно. Если вовремя не провести эту процедуру, обычно человеку остается жить недолго — максимум 7 суток, после чего он погибает от отравления организма.
Если возможна пересадка органа, и она прошла успешно, жизнь продлевается на 20-30 лет. Консервативные методы лечения лишь ненадолго замедляют течение заболевания, но не устраняют его полностью.
Пожилой человек тяжелее переживает любую болезнь. При почечной недостаточности с большой вероятностью может возникнуть инфаркт, инсульт. Обостряются также другие патологии. В результате наступает смерть именно из-за этих осложнений. Однако отказ почек не является приговором. Это состояние, которое необходимо лечить.
Источник: https://tden.ru/health/otkazali-pochki-skolko-ostalos-zhit
Отказ печени
Отказом печени еще называют печеночную недостаточность в стадии декомпенсации. Это тяжелая патология, которая характеризуется нарушением всех функций органа, возникших на фоне ряда заболеваний.
Состояние проявляется нарастанием интоксикации организма больного, расстройствами всех обменных процессов и дисфункцией центральной нервной системы (ЦНС).
Яркость клинической картины зависит от того, какое заболевание стало причиной отказа работы железы.
Как работает печень
Печень считается самой большой железой организма человека. Она находится в брюшной полости под диафрагмой справа, имеет две доли – левую и правую. Последняя имеет еще две вторичные доли.
Сегментарная схема железы говорит о том, что она состоит из восьми сегментов, каждый из которых представлен участком печеночной паренхимы (ткани).
Сегменты имеют обособленное кровоснабжение, иннервацию и отток желчи.
Без печени организм человека работать не может. Почему так происходит?
Функции железы связаны со следующими процессами:
- обезвреживание токсических веществ путем их инактивации или переведения в менее агрессивные формы;
- выведение из организма избытка медиаторов, гормональных веществ, витаминов и других химических соединений;
- участие во всех обменных процессах;
- депонирование энергетических запасов в виде гликогена;
- хранение некоторых витаминов и микроэлементов;
- участие в процессах кроветворения, благодаря выработке ряда белковых фракций;
- регуляция пищеварения за счет синтеза желчи;
- выработка инсулиноподобных факторов роста.
Печень славится своей способностью к быстрому восстановлению. Даже при наличии четверти нормальной ткани железа способна полностью вернуть свой первоначальный вид.
Но, к сожалению, этот процесс происходит очень медленно.
Если учитывать, как живут современные люди и то, что ежедневно большое количество внешних факторов негативно влияет на работу железы, можно сделать вывод, что она попросту не успевает регенерировать.
Причины отказа
Уточнение провоцирующего фактора отказа печени – важный диагностический момент, на основании которого врач выбирает схему лечения. Одна из главных причин – инфекционные заболевания. В их группу входят гепатиты В и С, реже гепатит А.
Печеночная недостаточность может быть также результатом влияния цитомегаловируса, вирусов герпеса и Эпштейна-Барр. На фоне патологических процессов развиваются фиброзные изменения, то есть здоровая паренхима железы замещается соединительной тканью, которая не может выполнять функции органа.
Постепенно количество правильно функционирующих гепатоцитов уменьшается.
Отказ печени возникает и на фоне влияния гепатотоксических, ядовитых веществ. Сюда относят длительное лечение антибактериальными средствами, анальгетическими и седативными препаратами.
Пагубно действуют соли тяжелых металлов и канцерогенные соединения, с которыми люди контактируют на масштабных производствах.
Гибель клеток печени провоцирует и злоупотребление спиртными напитками, особенно на фоне сопутствующих заболеваний железы.Следующий фактор-провокатор – заражение глистными инвазиями. Речь идет о попадании в организм альвеококка, эхинококка, аскарид и лептоспиры. Отказать орган может и на фоне врожденных дефектов строения или ферментопатии. Другими причинами считаются:
- механические повреждения брюшной полости в результате травм с дальнейшим присоединением инфекции;
- процессы, на фоне которых развивается тромбоз воротной вены (например, синдром Бадда-Киари);
- первичная онкология;
- рак поджелудочной железы или легких с отдаленными метастазами в печень;
- массивные кровотечения.
Отказ печени характеризуется разнообразными проявлениями, поскольку поражение железы затрагивает работу и других жизненно важных органов и систем организма (почек и центральной нервной системы, сердца и сосудов, кроветворной системы).
Симптомы отказа печени у человека могут развиваться внезапно или постепенно. Молниеносная форма характеризуется ранним появлением желтухи. Ее выраженность может колебаться от интенсивной до практически незаметной.
Второй вариант считается более опасным для человека.
Повышается температура тела, появляется тошнота и рвота, изменяется цвет мочи и каловых масс. Урина становится более темной, а кал, наоборот, обесцвечивается. В выдыхаемом воздухе у пациента слышится «печеночный» запах. На ногах и под глазами заметны отеки, в брюшной полости скапливается жидкость.
Осложнения
Осложнения при циррозе печени
Если отказала печень, в первую очередь страдает ЦНС. В результате нарушения обменных процессов и нарастания интоксикации организма появляется печеночная энцефалопатия. Это обратимое состояние, признаками которого являются:
- нарушение сознания;
- изменение поведенческих реакций;
- расстройство речи;
- снижение интеллекта;
- резкое снижение остроты зрения;
- тремор конечностей.
Отек головного мозга
На фоне отказа железы возникает внутричерепная гипертензия, которая является причиной летального исхода в 80% клинических случаев. Механизм ее развития имеет два основных звена: сосудистый и цитотоксический.
Специалист задумается о патологическом состоянии при повышении мышечного тонуса с внезапными спазмами мышц, например, при поднятии и сгибании рук.
Нарушаются координированные движения глазных яблок, в тяжелых стадиях возможна потеря зрачковых рефлексов.
Если отказывает печень, возникает не только дефицит факторов свертывания, но и повышение фибринолитической активности. Симптомы патологии – внезапные желудочно-кишечные и носовые кровотечения, инсульт.
Кровотечение, диагностируемое при помощи фиброгастроскопии
Нарушение обменных процессов
На фоне печеночной недостаточности наблюдается стойкое снижение уровня сахара в крови у половины пациентов.
Объясняется это повышенным уровнем гормона инсулина из-за замедления глюконеогенеза и нарушения захвата гормонально активного вещества печенью.
Также наблюдается снижение калия, фосфора, кальция и магния в плазме крови. Уровень рН изменяется в сторону закисления, что говорит о необходимости трансплантации печени.
Присоединение инфекций
Каждый второй пациент на фоне отказа работы железы сталкивается с бактериальными осложнениями. Патологии вызваны стафилококками, стрептококками, грамотрицательными бактериями. Присоединяются грибковые инфекции.
Патологии почек, легких и поджелудочной железы
Признаки отказа печени сопровождаются изменениями со стороны других важных органов. У половины больных развивается гепаторенальный синдром с дальнейшим появлением острого канальцевого некроза. Со стороны легких наблюдается отек, аспирационная пневмония, появление ателектазов, респираторный дистресс-синдром. У трети больных возникает кровоизлияние в поджелудочную железу, дуоденит.
В первую очередь врач собирает анамнез жизни и заболеваний пациента, далее проводится визуальный осмотр, который включает оценивание цвета кожных покровов и склер, проверку наличия отечности ног, лица и передней брюшной стенки, пальпацию живота.
У больного или его родственников врач уточняет наличие хронических патологий печени и других органов, аллергических реакций, необходимость длительного приема лекарственных средств, наличие алкогольной зависимости, контакты с потенциально опасными химическими веществами на производстве.
Важно! От того, насколько верно специалист определит причину патологии, зависит половина успеха выздоровления.Проводятся лабораторные методы диагностики: общий анализ крови и мочи, биохимия крови, коагулограмма. При необходимости используются инструментальные методики (УЗИ, биопсия печени, КТ и МРТ, элактография и т.д.). Для дифференциации печеночной энцефалопатии назначается электроэнцефалография.
Лечение
Важно не только провести коррекцию состояния организма больного, но и предотвратить развитие тяжелых осложнений. Постоянно проводится мониторинг:
- артериального давления;
- пульса;
- сатурации кислорода;
- диуреза;
- водного баланса;
- температуры тела.
Некоторые клинические случаи требуют проведения искусственной вентиляции легких
Показатели фиксируются с интервалами в час. Пациенту устанавливают мочевой и венозный катетеры, назогастральный зонд. Ежедневно определяются размеры железы (пальпаторно и при помощи ультразвукового исследования). Принципы лечения отказа печени основываются на следующих моментах:
- применение препаратов, влияющих на возбудителей инфекции, глистных инвазий (этиотропная терапия);
- мероприятия, направленные на предотвращение развития осложнений и отягощающих факторов;
- высококалорийная диета.
Ко второму пункту относят коррекцию обменных процессов, устранение ацидоза, снижение выраженности интоксикации, профилактику развития желудочно-кишечных кровотечений, предотвращение гипоксии и критического снижения артериального давления.
Коррекция питания подразумевает ограничение поступления белка с пищей, включение в рацион продуктов, богатых грубой клетчаткой.
Из белков предпочтительней употреблять вещества растительного происхождения, его также можно вводить в виде парентеральных растворов.
Следующая цель терапии – предупреждение образования токсинов в организме пациента. Для этого назначают антибактериальное лечение (фторхинолоны), а также санируют кишечный тракт при помощи лактулозы, магния сульфата и маннита. В обязательном порядке применяются гепатопротекторы.
Это лекарственные препараты растительного, животного и синтетического происхождения, которые оберегают клетки печени от негативного влияния внешних и внутренних факторов, а также способствуют восстановлению мембран гепатоцитов.
Далее в таблице представлена одна из предложенных классификаций гепатопротекторов.
| Подгруппы гепатопротекторов | Наиболее часто используемые препараты |
| Средства на основе расторопши | Карсил, Левасил, Гпебана, экстракт расторопши с прополисом |
| Средства на основе артишока | Хофитол, Рафахолин |
| Комплексные препараты растительного происхождения | Лив-52 |
| Средства ЭФЛ | Эссенциале Н, Эссенциале Форте Н, Фосфолип |
| Животного происхождения | Липин |
| На основе лецитина | Эсавит, Фосфолип |
| Аминокислоты | Аргинин, глутаргин, Гепасол А |
| Препараты желчных кислот | Урсохол, Урсофальк, Урсосан |
| Синтетические медикаменты | Антраль, Бициклоп |
| Гомеопатические средства | Галстена, Хепель |
| Разные группы | Эрбисол, Берлитион, витамины |
| Обладающие опосредованным гепатопротекторным действием | Дуфалак, Нормазе, Лактувит |
С целью детоксикации используются следующие методы:
- биопечень;
- введение стволовых клеток;
- гемодиализ;
- устройства для временного замещения функций железы. Это дает шанс дождаться процесса трансплантации.
Важно своевременно диагностировать необходимость проведения пересадки донорского органа. Трансплантация может быть показана как при острой недостаточности, так и на фоне хронической. Операция необходима при нехолестатическом циррозе, первичном билиарном циррозе, атрезии желчных протоков и врожденных нарушениях обменных процессов.
Пересадку органа важно делать в тех клиниках, где подобные операции проводятся в большом количестве
Прогноз и профилактика
Сколько может прожить пациент с патологией, зависит от причины, которая вызвала развитие состояния.
Если изменения со стороны железы спровоцированы гепатитами, включая лекарственные формы, и циррозными изменениями, прогноз менее благоприятный.
Сколько осталось жить больному, если отказ печени сопровождается печеночной энцефалопатией? К сожалению, летальный исход возникает в 85–90% случаев.
Прогноз при проведении трансплантации пораженного органа выглядит следующим образом. На 3 и 4 стадии энцефалопатии выживаемость не более 12–15%, если пациент старше 40 лет – 15%, младше 30 лет – 40%. На фоне раннего развития энцефалопатии прогноз лучше, чем при ее позднем появлении.
Профилактика недостаточности железы заключается в проведении следующих мероприятий:
- соблюдение правил здорового образа жизни;
- правильное питание;
- отказ от злоупотребления спиртным;
- своевременное лечение воспалительных процессов, инфекций, заражения гельминтами и т.д.;
- проведение ежегодной диспансеризации населения;
- отказ от работы с канцерогенными химическими веществами.
Лучше предотвратить развитие патологии, чем восстанавливать здоровье на протяжении длительного периода времени.
Источник: https://albur.ru/bolezni/otkaz-pecheni
Отказ почек: симптомы и последствия

Любое хроническое заболевание рано или поздно приводит к функциональной недостаточности пораженного органа: он больше не может справляться с возложенной на него работой и начинает «барахлить». Не является исключением и система мочевыделения. Что делать, если отказали почки: почему это происходит, сколько осталось жить больному, и есть ли шанс на выздоровление?
Причины и механизм развития почечной недостаточности
Почка – жизненно важный для человека орган, в котором происходят процессы фильтрации и реабсорбции крови, образования, первичного накопления и выведения мочи. Утрата им способности выполнять возложенные природой функции вызывает грубые нарушения работы организма и при отсутствии своевременной медицинской помощи может привести к летальному исходу.
Отказ почек может быть следствием острой и хронической патологии.
Заболевания, приводящие к острой почечной недостаточности
- резкое снижение объема циркулирующей крови, вызванное травмами, массивной кровопотерей, ожогами и др.
;
- септицемия;
- острая задержка мочи, вызванная опухолью, закупоркой мочеточника камнем, аденомой простаты у мужчин;
- острое ишемическое поражение канальцев почек;
- отравление ядами или токсинами;
- краш-синдром;
- острый тубулярный нефрит/гломерулонефрит;
- ДВС-синдром;
- внезапная обструкция (закупорка) сосудов, питающих почку.
Патологии, вызывающие хроническую почечную недостаточность
- хронические воспалительные заболевания почки (пиелонефрит, гломерулонефрит);
- мочекаменная болезнь;
- гидронефроз;
- опухоли органов мочевыводящей системы.
Более чем в 90% случаев болезнь развивается у взрослых людей. Однако медицине известны случаи острой или хронической почечной недостаточности у детей и подростков. Провоцирующие факторы могут воздействовать как на один орган, так и на оба. Двусторонний отказ почек имеет крайне неблагоприятный прогноз.
В патогенезе заболевания выделяют несколько ключевых моментов:
- Нарушение фильтрации крови нефронами.
- Скопление в организме токсинов и конечных продуктов метаболизма (мочевины, аммиака, уробилиногенов).
- Отравление внутренних органов, стойкое нарушение их работы.
- Нарушение водно-электролитного баланса.
- Острая дыхательная, сердечно-сосудистая недостаточность, отказ центральной и периферической нервной системы.
- Развитие почечной комы.
- Летальный исход.
Клинические признаки отказа почек
В зависимости от провоцирующего фактора и особенностей течения заболевания симптомы отказа почек у человека несколько различаются. Но в клинической картине патологии всегда присутствуют следующие патогенетические признаки – нарушение процессов выделения мочи и интоксикации организма.
Острая почечная недостаточность проявляется:
- резким снижением количества выделяемой мочи в течение суток (или полным прекращением диуреза) – олигоурией/анурией;
- появлением крови в выделяемой урине (при микроскопии мочевого осадка определяется большое количество выщелоченных эритроцитов);
- заметной отечностью лица и верхних конечностей;
- стойким повышением артериального давления;
- одно- или двухсторонними ноющими, тянущими болями в пояснице;
- признаками интоксикации – слабостью, сонливостью, ухудшением аппетита, тошнотой, рвотой, нестерпимым кожным зудом, характерным аммиачным запахом изо рта;
- симптомами застоя жидкости в организме: отёком легких, асцитом.
При ОПН признаки отказа почек быстро прогрессируют: при отсутствии своевременного лечения больные живут не более 3-7 дней.
Хроническая форма отказа почек имеет следующие симптомы:
- на начальной стадии – увеличение объема суточного диуреза (полиурия), затем олигоурия и анурия;
- частые позывы к мочеиспусканию в вечернее и ночное время (никтурия);
- отечность;
- признаки общей интоксикации: головокружение и частые головные боли, ломота в крупных суставах; расстройство желудка, зловонное дыхание, желтоватый оттенок кожи.
Часто больному сложно заметить ухудшение своего состояния, так как отказывают почки при ХПН постепенно. Поэтому все пациенты с хронической патологией органов мочевыделения после проведенного лечения должны остаться на диспансерном учете и регулярно проходить обследование. Малейшие признаки прогрессирования заболевания не должны остаться без внимания врача.
Методы диагностики
Диагностика пациентов с подозрением на острую или хроническую недостаточность органов мочевыделения основывается на:
- данных анамнеза и типичной клинической картины;
- клинических анализах крови и мочи;
- данных пробы Реберга, исследования мочи по Зимницкому;
- биохимическом анализе крови (особое внимание – на уровень креатинина и мочевины, отражающих степень нарушения работы органов мочевыделения);
- УЗИ почек (позволяет выяснить, как развивался отказ почек, а также вероятные причины состояния);
- прочих методах визуальной диагностики (рентгенографии, экскреторной урографии, МРТ и КТ).
Лечение: каковы шансы пациента
Что делать, если у пациента отказали почки? Актуальными методами терапии состояния на сегодняшний день являются:
- Устранение причин заболевания. В зависимости от провоцирующего фактора пациенту назначают курс антибиотиков, уросептиков, цитостатиков и др.
- Коррекция основных признаков патологии требует использования мочегонных, гипотензивных препаратов, средств для профилактики печеночной недостаточности (Хофитол, Леспенефрил).
- Симптоматическое лечение возможных осложнений (анемии, сердечно-сосудистой недостаточности, нарушений мозгового кровообращения).
- Заместительная почечная терапия, включающая очищение крови с помощью аппарата «искусственная почка».
То, сколько лет жизни остается у пациента, зависит от многих факторов. Согласно статистике, гемодиализ может эффективно очищать кровь на протяжении 20-25 и более лет.
Чтобы больной с почечной недостаточностью жил долго, важно регулярно проходить диспансерные осмотры и следовать рекомендациям врача.
Отказ почки сегодня – это не приговор, а болезнь, которую можно и нужно лечить.
- от 0,5 до 1 литра 37%, 1778 1778 – 37% из всех
- от 1,5 до 2 литров 35%, 1656 1656 – 35% из всех
- от 2 до 3 литров 14%, 652 голоса652 голоса – 14% из всех
- от 1 до 1,5 литров 9%, 440 440 – 9% из всех
- 3 литра и больше 5%, 261 голос261 голос – 5% из всех
Калькулятор нормы потребления воды Тест на заболевания почек
Источник: https://PochkiZdrav.ru/pochechnaya-nedostatochnost/otkazali-pochki-simptomyi-i-posledstviya.html


