Кортико медуллярная дифференциация
Содержание
Кортико-медуллярная дифференциация — что это такое
Современные методы исследования помогают неинвазивным способом определить наличие заболеваний почек и других внутренних органов. Особенно достоверным и безвредным является метод УЗИ-диагностики, который помогает выявить любые патологические процессы.
В ходе инструментального исследования оценивается кортико-медуллярная дифференциация. Она представляет собой рисунок коркового и мозгового слоев почки. В эту зону входит две трети почечного рисунка.
Правильное обследование почек пациента
Для проведения обследования при подозрении на наличие патологии мочеполовой системы, необходимо выбрать оптимальное положение тела. Из-за сложности размещения органов, специалист вынужден искать удобное место для сканирования. Это происходит путем перемещения пациента в разные позиции.
С целью получения правильного результата проекции внутреннего органа рекомендована поза на боку. Именно в таком положении отчетливо видны сосуды и все части почек.
Норма исследований почек
У взрослого пациента почки имеют строгие размеры. Обычно длина органа составляет 10-12 см, ширина — 5-7 см, а толщина — 4-5см. Иногда имеются незначительные отклонения в пределах 1-1,5 см для каждого параметра, и это является нормой, если иных патологий не обнаруживается.
В пределах допустимого паренхима органа у взрослого человека достигает в толщину не более 2,5 см. С возрастом этот показатель снижается из-за старения органов. У пациентов после 60 лет толщина оболочки может составлять 1 см.
Как располагается почка: что видно на мониторе?
Во время проведения ультразвуковой диагностики на экране компьютера орган отображаются в виде достаточно плотной линии, которая пересекает корковое вещество. Если орган здоров —отмечается его волнообразная структура.
По медицинским данным плотность коркового и мозгового вещества в мочевыделительных органах выше, чем у селезенки и печени, соответственно, в результате исследования может быть прописано, что кортико-медуллярная дифференциация в норме. Также при обследовании отчетливо видны пирамидки почек, плотность которых ниже плотности коркового вещества у пациента молодого возраста.
Традиционно первая почка располагается в районе 2-12 поясничных позвонков, а левая — 1-11 позвонков. Встречаются и показатели, сильно отклоняющиеся от нормы. Возможно повышение локализации органа или его опущение в малый таз.
В УЗИ-обследование обязательно включают осмотр почечных сосудов, если они визуализируются нормально, имеют четкие границы, это говорит об отсутствии отклонений в работе органа.Оценивание структуры органа проводят путем сравнения параметров центральной уплотненности и паренхимы. С медицинской точки зрения норма показателей должна быть 1:2.
О чем говорят возрастные изменения?
Известно, что с возрастом органы меняют свою структуру. Так, паренхима истончается под воздействием хронических и воспалительных заболеваний. Также негативно влияющим фактором является наличие холестерина в крови, который способствует истончению почечной паренхимы.
Для более точного диагноза людям в возрасте рекомендована УЗИ диагностика на полный мочевой пузырь. Это поможет более точно определить границы паренхимы и корково-медуллярной дифференциации.
Заболевания, при которых КМД не изменяется
Существуют патологии почек и мочевыводящей системы, когда границы кортико-медуллярной дифференциации не изменяются. Сюда относят:
- Нефрит (поражение тканей почек)
- Васкулиты аллергического характера (проявляющиеся на фоне инфекционного поражения, интоксикации организма, приема лекарственных препаратов с выраженным побочным действием)
- Лейкемия.
- Острый тубулярный некроз.
- Хронический гломерунефрит.
- Тромбоз почечных вен (односторонний и двухсторонний)
- Закупорка почечных канальцев и почечная недостаточность.
- Поражение почек после красной волчанки.
Причины потери КМД почек
При УЗИ-диагностике встречается отсутствие визуализации кортико-медуллярной дифференциации, это вызвано:
- Образованием кисты неправильной формы.
- Появлением округлой кисты.
- Утолщением стенок кисты почек.
- Наличием внутренних перегородок в кистах.
- Присутствием эхо-позитивных включений в существующую кисту.
- Доброкачественными и злокачественными опухолями почек.
Кортико-медуллярная дифференциация сглажена: что это значит?
После проведения ультразвукового обследования почек в результатах можно обнаружить описание, что КМД сглажена. Это может происходить по различным причинам, в том числе из-за развития поликистоза. В любом случае неблагоприятные результаты анализов требуют дополнительного обследования: МРТ, компьютерной томографии, рентгенографии.
Когда КМД сохраняется?
При сохранении кортико-медуллярной дифференциации можно говорить о неровностях контуров почечной оболочки. Это вызывается прогрессирующим нефросклерозом, одновременно может наблюдаться паранефральное скопление жидкости.
Обратите внимание! Снижение КМД может визуализироваться на УЗИ в случае подростковых изменений органов мочеполовой системы, при отсутствии других патологий такой показатель является допустимым.
Источник: https://pochkizdorov.ru/kortiko-medullyarnaya-differenciaciya-chto-eto-takoe/
Лимфоузлы на УЗИ (лекция на Диагностере) – Диагностер
Чаще всего лимфоузлы увеличиваются при воспалении, но также могут быть проявлением рака. Распространенные причины лимфаденопатии: бактериальные, вирусные, паразитарные и грибковые инфекции, системная красная волчанка, болезнь Розаи-Дорфман, болезнь Кавасаки, рак.
Нажимайте на картинки, чтобы увеличить.
Рисунок. Снаружи лимфоузел покрыт фиброзной капсулой, от которой отходят трабекулы. Приносящие лимфатические сосуды подходят с выпуклой стороны. Выносящий лимфатический сосуд, вены и артерия проходят в воротах лимфоузла.
По периферии расположены лимфатические узелки коркового слоя, а в центре — трабекулы, сосудистые шнуры и синусы мозгового слоя. В промежуточной зоне лимфоциты крови переходят в строму через стенки специальных венул.
Зоны лимфоузла заселяют строго определенные клетки.
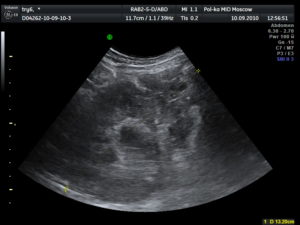
Лимфоузлы на УЗИ
Лимфоузлы исследуют линейным датчиком 7,5-12 МГц. Для осмотра больших конгломератов может пригодиться конвексный датчик 3-5 МГц. Брыжеечные лимфоузлы смотри Мезаденит на УЗИ (лекция на Диагностере).
У трети здоровых людей встречаются небольшие лимфоузлы, а длина отдельных экземпляров достигает 3,5 см. Размеры и форма лимфатических узлов зависят от расположения, а так же возраста и конституции пациента.
Нормальный лимфоузел на УЗИ — небольшое (менее 1 см) гипоэхогенное образование с гиперэхогенным рубчиком в центре; бобовидной или овальной формы; контур четкий, ровный или волнистый.
Гипоэхогенная зона по периферии — корковое вещество, гиперэхогенная линейная структура — сосуды, трабекулы, жировые включения, частично мозговое вещество.
В воротах гиперэхогенный треугольник «врезается» в паренхиму, здесь при ЦДК бывает видно сосуды.
Рисунок. На УЗИ нормальные лимфоузлы в заднем треугольнике шеи у девочки 9-ти лет (1), лимфоузел яремной цепи у пожилой женщины (2), подмышечный лимфоузел (3). На участках ограниченных фасциями лимфоузлы более вытянуты в длину, чем которые располагаются в рыхлой клетчатке.
Поперечный срез мышцы или сосуда можно ошибочно принять за лимфоузел. В режиме ЦДК легко отличить лимфоузел от сосуда. Если датчик развернуть на 90°, то сосуды и мышцы представляют собой трубчатую структуру, а лимфоузел имеет овальную форму независимо от среза.
Рисунок. На УЗИ гипоэхогенные округлые образования похожие на лимфоузлы (1). Датчик развернули на 90°, слева видно гипоэхогенный овальный лимфоузел (красная стрелка), а в справа — продольный срез мышы (желтые стрелки).
Рисунок. На УЗИ видно гипоэхогенный лимфоузел в окружении трех анэхогенных сосудов. Режим ЦДК подтверждает нашу догадку.
У пожилых часто встречается склероз лимфоузлов — округлые или овальные образования с выраженной гиперэхогенной неоднородной центральной частью и тонким гипоэхогенным ободком, капсула узла может быть видна фрагментарно. Некоторые лимфоузлы срастаются между собой, образуя крупные лентовидные образования.
Рисунок. Женщина 65-ти лет с безболезненной «опухолью» в подмышке. На УЗИ определяется округлое образование с четким и ровным контуром, размер 20х10х15 мм; гипоэхогенный ободок по периферии и расширенная гиперэхогенная центральная часть; при ЦДК кровоток в гиперэхогенной зоне. Заключение: Подмышечный лимфоузел с жировой инфильтрацией мозгового вещества и переходной зоны.
Ангиоархитектоника нормального лимфоузла — различают воротную артерию, которая переходит в линейно расположенный сосуд в центральной части. Если сосудистое русло можно проследить до капсулы, а PSV на воротной вене выше 5 см/сек, говорят о высокой степени активности лимфоузла.
Лимфаденопатия на УЗИ
Лимфаденопатия — это увеличение размеров, а также изменение формы одного или группы лимфатических узлов. Это симптом самых разных вирусных и бактериальных инфекций, но также могут быть признаком злокачественного процесса.
Вступая в борьбу с инфекцией лимфоузлы воспаляются. Воспалённые лимфоузлы стремительно «растут» в начале болезни и быстро «сдуваются» при выздоровлении.
На УЗИ лимфоузел увеличен за счет корковой и околокорковой зоны, гипоэхогенный по периферии и гиперэхогенный в центре, форма овальная, контур четкий, кровоток только в воротах или отсутствует.
Если воспаление переходит в окружающую клетчатку (периаденит), то может сформироваться абсцесс.Рисунок. У детей с ОРВИ на УЗИ увеличенные шейные лимфоузлы с сохранной архитектурой — овальной формы, контур четкий и ровный, гипоэхогенные по периферии с гиперэхогенным центром. Заключение: Лимфаденопатия шейных лимфоузлов.
Рисунок. Мальчик 6-ти месяцев с выраженным дерматитом. На УЗИ шейные (1) и подчелюстные (2) лимфоузлы увеличены, вытянутой формы, гипоэхогенные по периферии с гиперэхогенной линейной структурой в центре. Обратите внимание подчелюстной лимфоузел с волнистым контуром. Заключение: Лимфаденопатия шейных и подчелюстных лимфоузлов.
Рисунок. На УЗИ лимфоузлы увеличены, овальной формы, четкий и ровный контур, эхогенность пониженная, корковая зона несколько расширена, центральный рубчик видно отчетливо; кровоток в воротах усилен, сосуды расположены правильно — расходятся радиально, подкапсульный кровоток не определяется. Заключение: Лимфаденопатия с признаками высокой степени активности.
Рисунок. Ребенок с высокой температурой, ангиной и двусторонней «опухолью» на шее, в общем анализе крови атипичные мононуклеары 25%. На УЗИ передне- и заднешейные лимфоузлы увеличены (максимальный размер 30х15 мм), округлой формы, неоднородные.
Обратите внимание, центральный рубчик отлично видно, а кровоток на уровне ворот усилен. Заключение: Лимфаденопатия с признаками высокой степени активности. Большие группы увеличенных лимфоузлов на шее характерны для инфекционного мононуклеоза.
Учитывая течение болезни и наличие атипичных мононуклеаров, вероятно, у ребенка инфекционный мононуклеоз.
Рисунок. Женщина жалуется на «опухоль» в подмышке и на локте. Неделю назад повздорила с соседской кошкой. На УЗИ подмышечный (сверху) и локтевые (снизу) лимфоузлы увеличены, округлой формы, выраженная гиперплазия корковой и околокорковой зоны, гиперэхогенный центральный рубчик сохранен; кровоток заметно усилен, сосуды расположены правильно — радиально.
Заключение: Лимфаденопатия с признаками высокой степени активности. При болезни кошачьей царапины на месте укуса или царапины образуются небольшие гнойнички и одновременно воспаляются близкие лимфоузлы. Один или группа лимфоузлов увеличиваются в размерах до 5-10 см, становятся болезненными, уплотняются. Через 2-4 недели происходит самоизлечение.
Иногда образуются абсцессы и свищи.
Туберкулез лимфоузлов на УЗИ
Туберкулез чаще поражает лимфоузлы шеи, подмышечной и паховой области. Обычно туберкулезный лимфаденит развивается медленно, лимфоузлы безболезненные, средний размер 3 см, но иногда могут достигать 10 см.
На УЗИ пораженные лимфоузлы увеличены, гипоэхогенные, с нечетким контуром, часто можно увидеть выраженный периаденит и спаянные пакеты лимфоузлов. Для туберкулезного лимфаденита характерна неоднородная эхоструктура — анэхогенные кистозные полости и кальцинаты.
При прогрессировании заболевания может образоваться абсцесс и свищи.
Рисунок. На УЗИ на шее определяется группа увеличенных лимфоузлов, неправильной формы; эхогенность понижена, центральный рубчик отсутствует; неоднородные за счет анэхогенных аваскулярных зон — очаги некроза; кровоток усилен, ход сосудов неправильный, выраженный подкапсульный кровоток. Заключение по результатам биопсии: Туберкулез лимфоузлов.
Рисунок. На УЗИ увеличенные лимфоузлы, неправильной формы с размытыми границами; эхогенность пониженная, центральный рубчик отсутствует; неоднородные за счет мелких кистозных полостей и гиперэхогенных включений с акустической тенью позади (кальцинаты).
Заключение по результатам биопсии: Поражение лимфоузлов атипичными микобактериями. Гистологически очаги инфекции М. tuberculosis и атипичных микобактерий часто неразличимы. Классическим морфологическим проявлением в обоих случаях служит гранулема с казеозным некрозом.
«Бог в мелочах»
Кальцификаты в лимфоузлах характерны не только для туберкулеза, но и для метастазов папиллярной карциномы щитовидной железы.
10 признаков злокачественного лимфоузла на УЗИ
- Большие размеры, более 10 мм;
- Округлая форма, соотношение длинного и короткого размера (Д/К) 0,8) и пульсации (PI >1,5).
Кортико медуллярная дифференциация – Все про почки

Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
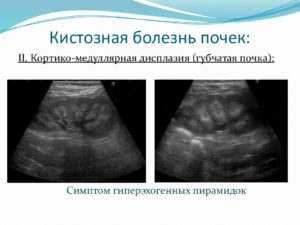
Дисплазия почек — это целая группа заболеваний, характеризующихся наличием врожденных аномалий строения органа на макро- или микроскопическом уровне.
При этом, как правило, происходит нарушение дифференцировки почечной ткани, что влечет за собой появление примитивных протоков, канальцев, а также изменение ее отдельных элементов.
Среди урологических аномалий строения и пороков развития, встречается достаточно часто.
Причины развития
В настоящее время причины возникновения дисплазии до конца не выяснены. Считается, что они формируются в результате действия внешних и внутренних факторов во время внутриутробного развития ребенка. К ним можно отнести:
- курение, злоупотребление алкоголем, прием наркотических веществ матерью;
- воздействие ионизирующего излучения;
- краснуха, токсоплазмоз и другие перенесенные инфекции во время беременности;
- наследственность.
Однако в 30% случаев дисплазия почек у детей развивается спонтанно, без видимых на то причин.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Классификация заболевания
Дисплазия почек бывает:
- по форме — простой и кистозной;
- по локализации — кортикальной, медуллярной, кортико-медуллярной;
- по распространенности патологических изменений — тотальной, очаговой, сегментарной.
Простая дисплазия
Очаговая простая дисплазия почки часто протекает абсолютно бессимптомно и выявляется лишь во время профилактического осмотра, если ребенку делаются УЗИ.
Сегментарная дисплазия зачастую встречается у девочек и характеризуется стойким повышением артериального давления, сильными головными болями, изменениями на глазном дне и периодическими судорогами. Такое состояние может сопровождаться болью в животе или в области поясницы.
Тотальная дисплазия встречается достаточно редко, при этом наблюдаются отеки, а также развивается хроническая почечная недостаточность (ХПН). Как правило, помимо основного заболевания у ребенка наблюдается гипотония, и происходит снижение иммунитета.
Все виды простой дисплазии могут сопровождаться возникновением рефлюкса, забрасывающего мочу из мочевого пузыря обратно в мочеточники.
Диагностические признаки на УЗИ:
- уменьшение размера почки;
- нет четкой разницы между корковым и мозговым веществом органа.
При гистологическом исследовании материала, полученного в результате биопсии, обнаруживаются примитивные элементы.
Лечение преимущественно консервативное. В случае возникновения декомпенсированной ХПН возможны гемодиализ и пересадка донорской почки.
У новорожденных сегментарная и тотальная формы заболевания могут вызвать резкое нарастание признаков интоксикации, потерю массы тела, периодическую рвоту, изменение цвета кожи, одутловатость лица.
Кистозная форма
Медуллярная кистозная дисплазия. У ребенка поражается преимущественно мозговое вещество почек. Основные симптомы — обильное мочеиспускание, сопровождаемое сильной жаждой. Со временем при данной форме заболевания развивается хронический пиелонефрит.
Апластическая кистозная дисплазия.
В этом случае почка ребенка имеет очень малые размеры, в ней обнаруживаются многочисленные кисты, практически полностью отсутствует корковый слой, а чашечно-лоханочная система имеет аномалии строения.
Если подобные изменения выражены с обеих сторон, то без своевременной трансплантации наступает смерть от ХПН. В случае одностороннего поражения почки часто присоединяется инфекция, и развивается пиелонефрит.
Гипопластическая кистозная дисплазия. Общая масса почки уменьшается, наблюдается множество кист, но имеется четкая разница между мозговым и корковым слоем. С течением времени часто формируется вторичный пиелонефрит и прогрессирует ХПН.Дисплазия со множественными кистами (мультикистозная). Характеризуется развитием ренальной гипертензии, хронической почечной недостаточности. Обычно наблюдается с одной стороны и сопровождается возникновением хронического пиелонефрита. В таком случае возможно перерождение в рак (малигнизация).
Для простой кистозной дисплазии характерно образование кисты в корковом или мозговом веществе почки. Может достигать 10 и более см в диаметре. Стандартное содержимое кисты — серозная или геморрагическая жидкость.
Лоханочная и окололоханочная кистозная дисплазия. Наблюдаются множественные образования у ворот почек, которые не сообщаются с лоханкой. Осложнения — развитие вторичного хронического пиелонефрита.
При лоханочной форме кистозной дисплазии растяжение кист мочой может приводить к возникновению стойкого болевого синдрома, так как в данном случае полость сообщается через узкие ходы непосредственно с одной из чашечек.
Способы диагностики
При осмотре новорожденного ребенка врач обращает внимание на общее состояние, симптомы интоксикации организма, патологическое снижение массы тела и обезвоживание, или частое мочеиспускание малыша.
В качестве дополнительной диагностики, позволяющей уточнить детали патологии, врач более старшим детям может назначить следующее:
- общий анализ мочи;
- биохимические исследования («почечные пробы»);
- УЗИ, магнитно-резонансную или компьютерную томографию почек;
- сцинтиграфию;
- ангиографию;
- контрастную пиелографию.
Лечение патологии
Если заболевание протекает бессимптомно, то активное лечение не проводится. Ежегодные профилактические осмотры включают прохождение углубленного обследования, в которые входят УЗИ, измерение артериального давления, сдачу общего анализа мочи и проведение биохимических исследований крови («почечных проб»). В случае обострения пиелонефрита назначаются антибиотики.
В случае развития хронической почечной недостаточности и перехода ее в стадию декомпенсации специалисты могут предложить операцию по пересадке почки или гемодиализ. После трансплантации соответствующей донорского органа необходимо регулярно принимать иммуносупрессоры, позволяющие почки прижиться и не быть отторгнутой собственной иммунной системой.
Кроме этого, уролог назначит соответствующее диетическое питание, которое направлено на разгрузку почек человека. Среди физических упражнений не рекомендованы конные виды спорта, игры на батутах и все то, что связано с прыжками. Возможные ограничения обсуждаются непосредственно с лечащим врачом.
Профилактика болезни
Во время беременности стоит полностью отказаться от приема алкоголя, курения, употребления лекарственных средств, которые могут вызвать нарушение эмбрионального развития у плода.
Дети и взрослые с дисплазией должны регулярно наблюдаться у уролога, проходить соответствующие медицинские осмотры для выявления новых изменений в анатомической структуре и функционировании почек.
В случае возникновения пиелонефрита или других воспалительных заболеваний мочевыводящих путей — своевременное лечение.
Источник: https://1pochki-med.ru/pochki/kortiko-medullyarnaya-differentsiatsiya/


