Мазок из уретры у женщин расшифровка
Содержание
Микроскопическое исследование уретры у женщин

Урологический анализ необходим для выявления женских заболеваний, мазок из уретры у женщин является частью клинического исследования.
Для полного исследования и постановления точного диагноза, врач берет соскоб из цервикального канала и мазок из влагалища. Расположен цервикальный канал в шейке матки и соединяет матку с влагалищем.
Это простая и быстрая процедура, иногда болезненного характера. Изучение мазка представляет собой бактериологическое исследование собранного материала.
Для чего проводится исследование?
Для диагностики заболеваний мочеполовой сферы необходимо общеклиническое исследование отделяемого из уретры. Благодаря проведенному анализу на флору можно обнаружить у женщины инфекционное или венерическое заболевание.
Необходимо сдать анализ выделений из мочеполовых органов, дискомфорте при мочеиспускании, боле в уретре и влагалище. Нередко микроскопия отделяемого уретры проводится в качестве предупреждения заболевания. Результаты анализа помогают подобрать наиболее подходящее лечение.
Анализ важен при планировании зачатия ребенка, в таком случае взятие материала из уретры является необходимостью для женщины и для мужчины.
Почему больно при взятии мазка из уретры у женщин?
Болевые ощущения во время процедуры вызваны воспалительными процессами в органе.
Процесс взятия мазка краткосрочен, но чаще всего болезненный. Происходит это из-за того, что орган при наличии заболевания воспален и поврежден. Любое механическое вмешательство доставляет дискомфорт.
Кто сдавал такой анализ, отмечает, что после взятия мазка им больно писать, увеличивается количество выделения из уретры. Это неопасно, но свидетельствует о патологических процессах, которые требуют немедленного вмешательства специалиста.
Если после мазка из уретры ощущается боль после мочеиспускания необходимо больше пить воды, чтобы увеличить позывы к мочеиспусканию. Если чаще ходить в туалет, боль после анализа проходят быстрее. После того как взяли соскоб из шейки матки, болит низ живота и выделяется кровь.
У здоровых людей процедура безболезненная и после процедуры им не больно мочиться.
Подготовка
Чтобы анализ мазка был достоверен, процедура требует определенной подготовки. За 7 дней до анализа закончить прием наружных и внутренних лекарственных препаратов. После менструации должна пройти неделя, чтобы взять материал из уретры.
Сексуальные контакты, алкогольные напитки за 24 часа до анализа запрещены. Мыть половые органы необходимо за 3 часа до посещения врача, чтобы не изменить микрофлору. Перед взятием материала необходимо воздержаться от посещения туалета.
Сдавать бак посев лучше всего в утреннее время.
Как сдавать мазок, какова техника?
Суть процедуры состоит в сборе эпителиальных клеток для исследования.
Осуществляется взятие мазка из уретры у женщин 2 методами. Первый способ может оказаться болезненным, его процесс заключается в сборе эпителиальных клеток, которые будут отправлены на анализ. Для этого используют специальный инструмент. Его вводят в уретру на несколько сантиметров.
Аппликатор чуть-чуть прижимают к стенке канала уретры, вынимают медленно вращая. Второй способ не доставляет сильного дискомфорта и может быть применим только при явных выделениях из мочеиспускательного канала. Для этого женщине вводят палец в вагину, затем надавливают на ее переднюю стенку.
Специальным инструментом собирают отделяемое из уретры для исследования мазка.
Результаты анализа, расшифровка
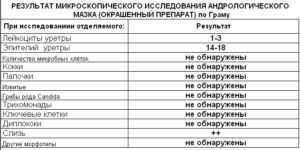
Показать микроскопическое исследование мазка может численность лейкоцитов, эритроцитов и плоского эпителия. Также наличие гноя, бактерий, слизи и патогенных микроорганизмов, в каком состоянии находится микрофлора уретры.
Расшифровка мазка проводится лечащим доктором. После лечения мазок сдается повторно. Повторное исследование должно проводиться в той же лаборатории, что и при первом анализе.
Так как результаты мазка могут отличаться в различных лабораториях.
Норма мазка
Нормы показателей анализа мазка из уретры.
- Эпителиальные клетки — до 10.
- В мочевом канале лейкоциты — до 5, во влагалище — до 10, в шейке матки — до 15.
- Эритроциты — до 2 единиц.
- Дрожжи в уретре и шейке матки отсутствуют, во влагалище небольшое количество.
- Слизь шейке матки и влагалище умерена, в мочеиспускательном канале отсутствует.
Отклонения от нормы
Если анализ мазка показал отклонение от нормы, врач назначит дополнительное исследование.
Эпителий увеличивается, если болезнь протекает или была перенесена. Поэтому опираться только на эти показатели неправильно. Количество лейкоцитов, эритроцитов возрастает, когда заболевание приобретает более тяжелую форму.
Дрожжи в мочеиспускательном канале свидетельствуют о дисбактериозе. Наличие слизи в уретре, а избыток на стенках влагалища и шейке матки говорит о наличии инфекционного заболевания. Для выявления возбудителя необходимо провести дополнительные анализы, в том числе бактериальный посев из уретры у женщин.
Для более точной диагностики патогенного микроорганизма необходимо сдать кровь на диагностирование и ПЦР мазок.
Норма и патология при беременности
Беременной необходимо регулярно проверяться на инфекции. Инфекционные заболевания требует своевременного лечения, чтобы ребенок родился здоров, а беременность протекала комфортно.
Нормальная микрофлора при беременности такая же, как и других женщин. Если клинический анализ показывает превышение лейкоцитов, эпителиальных клеток, эритроцитов, слизи это свидетельствует о наличии патогенных микроорганизмов.
Чтобы подтвердить результат, необходимо сдать дополнительные анализы.
Каково лечение при плохих анализах?
Если микроскопическое исследование отделяемого мочеполовых органов выявило наличие инфекционного заболевания, необходимо начать курацию. Задержка лечения приводит к осложнениям и переходом болезни в хроническую форму.
Острая фаза воспаления мочеполовой сферы имеет кратковременный период. Затем болезнь переходит в стадию мнимого облегчения. Ощущение боли может на некоторое время вовсе исчезнуть.
Однако процесс развития болезнетворных бактерий увеличивается и еще больше поражает мочеполовую систему. Лечение назначает врач исходя из результатов анализа.
Источник: https://etopochki.ru/mocheispuskaniye/drugie/mazok-iz-uretry-u-zhenshhin.html
Мазок на флору у женщин: таблица норм, расшифровка результатов, степени чистоты
15.03.2017
41.5 тыс.
27.8 тыс.
7 мин.
Время чтения: 7 мин.
Лабораторные методы диагностики в акушерстве и гинекологии – важный компонент оценки состояния здоровья женского организма.
Среди их разнообразия особняком уже многие десятки лет стоит простой мазок на флору.
Другие его названия: мазок на степень чистоты, мазок на GN, гинекологический мазок, бактериоскопия отделяемого мочеполовых органов, микроскопия отделяемого из уретры, влагалища и шейки матки.
Это исследование позволяет оценить состав микрофлоры, подсчитать количество лейкоцитов и клеток эпителия, а также диагностировать некоторые ЗППП (гонорею, трихомониаз).Это рутинный, неинвазивный, экономичный и достаточно информативный метод, широко распространенный в работе врача-гинеколога.
Основываясь на его результатах, врач имеет возможность определить дальнейшую тактику ведения пациента и назначить соответствующее лечение.
Как правило, мазок на флору берется при любом первичном обращении женщины к гинекологу.
Также показаниями к забору мазка и его последующей микроскопии являются:
- 1Плановые профилактические осмотры и диспансеризация.
- 2Патологические бели (отделяемое влагалища, шейки матки, уретры), неприятный их запах, обильный характер, изменение цвета.
- 3Предгравидарная подготовка в рамках планирования естественной и ЭКО-индуцированной беременности.
- 4Скрининг в период беременности.
- 5Неприятные, болезненные ощущения в нижней части живота, которые женщина не связывает с менструальным циклом.
- 6Болезненное мочеиспускание, дизурия, в том числе и симптомы уретрита, цистита. Урологическая патология у женщин, как правило, требует консультации и осмотра гинеколога.
- 7Окончание приема курса антибиотиков с целью определения характера флоры и возможностей ее восстановления.
2. Забор материала для исследования
Взятие гинекологического мазка возможно из трех точек: уретры (при необходимости), заднебокового свода влагалища и влагалищной части шейки матки.
Материалом для анализа служат влагалищные выделения, выделения из цервикального канала, отделяемое из уретры (по показаниям).
Вагинальные выделения многокомпонентны, в их состав входят:
- 1Слизь цервикального канала – нужна для проникновения сперматозоидов в полость матки и выше для оплодотворения. Ее густота зависит от уровня эстрогенов в организме женщины, по ее тягучести можно судить о фазе менструального цикла.
- 2Секрет желез наружных половых органов.
- 3Слущенный эпителий влагалища.
- 4Бактерии (влагалищная флора). В норме микрофлора в мазке представлена большим количеством молочнокислых бактерий (грамположительные палочки Додерляйна) и незначительным количеством условно-патогенной флоры (чаще всего кокковой).
2.1. Подготовка к забору мазка
Перед забором материала женщине необходимо соблюсти некоторые условия:
- 1Анализ лучше сдавать на 5-7 день менструального цикла. Во время менструации забор отделяемого не осуществляется.
- 2Исключить применение влагалищных свечей, лубрикантов, спринцеваний и половые контакты за 24 часа до исследования.
- 3Перед сдачей мазка не нужно использовать ароматизированные средства для интимной гигиены, туалет наружных половых органов лучше выполнить проточной водой.
- 4Нежелательно принимать горячую ванну в день сдачи анализа.
2.2. Техника получения материала
- Мазок на флору берется строго до бимануального исследования, женщина находится на гинекологическом кресле.
- Во влагалище вводится двустворчатое зеркало типа Куско, обнажается (выводится) влагалищная часть шейки матки.
- Ориентируясь на нее, врач специальным шпателем проводит забор материала из заднебокового свода влагалища и переносит его на предметное стекло, которое после заполнения направления доставляется в лабораторию для микроскопического исследования.
- Анализ из наружного отверстия уретры берется бактериологической петлей или ложкой Фолькмана. При наличии гноевидных выделений желательно взять именно их, слегка надавливая на наружное отверстие с внешней стороны.
- Анализ с поверхности влагалищной части шейки матки берут шпателем Эрба.
3.1. Нормальная флора
В последнее время нормальному составу влагалищной микрофлоры стали уделять особое внимание, так как было доказано, что именно этот фактор обусловливает репродуктивное здоровье женщины, обеспечивает местный иммунитет, защиту от патогенных бактерий, нормальное наступление и течение беременности.
В норме 95% флоры у женщины составляют молочнокислые бактерии (иначе палочки Додерляйна, лактобациллы, лактобактерии).
В процессе своей жизнедеятельности лактобактерии перерабатывают гликоген, высвобождающийся из клеток эпителия, с образованием молочной кислоты. Именно она обеспечивает кислую среду влагалищного содержимого, которая мешает размножению факультативной и патогенной флоры.
У каждой женщины во влагалище обитает 1-4 вида лактобактерий, причем их сочетание сугубо индивидуально.
При расшифровке результатов анализа невозможно провести детальный анализ микрофлоры влагалища, лаборантом оценивается только соотношение палочек и кокков.
Отсутствие кокков и большое количество грамположительной палочковой флоры (++++) приравниваются к 1 степени чистоты влагалища. Это наблюдается достаточно редко, такая ситуация более характерна для контрольных мазков после санации влагалища или приема антибиотиков.
Незначительное количество кокков (+, ++) считается нормой и свидетельствует о 2 степени чистоты, но лишь в том случае, если обнаружена и палочковая флора (++, +++). Это хороший мазок.
Патологическим считается увеличение количества кокков (+++, ++++) на фоне снижения количества палочек (+, ++). Такой результат называется 3 степень чистоты влагалища. Эта ситуация требует детального обследования.
Большое количество кокков (++++) и полное отсутствие грамположительных палочек (Грам + палочек) в мазке свидетельствуют о 4 степени чистоты. В этом случае женщине требуется обязательное лечение.
Подробнее о степенях чистоты влагалища можно читать здесь (перейдите по внутренней ссылке).Таблица 1 – Нормальные показатели, оцениваемые при расшифровке результатов микроскопии мазка на флору и GN. Для просмотра кликните по таблице
3.2. Гонококки и трихомонады (Gn, Tr)
Гонококки –это микроорганизмы бобовидной формы, которые являются возбудителями гонореи. Они неустойчивы во внешней среде, но при попадании в человеческий организм окружаются специальной капсулой.
Главной причиной обращаемости пациентов при гонорее являются гнойные, обильные выделения из половых путей. Болезненность при мочеиспускании, неприятные ощущения в гениталиях возникают только у 50% женщин. Часто наблюдается латентное течение инфекции с тенденцией к хронизации и развитию вторичного бесплодия.
В норме в мазке на микрофлору и GN гонококки отсутствуют. Их выявляют при 100% -м наличии гонореи, что требует немедленного назначения терапии не только женщине, но и всем ее половым партнерам.
Также необходимо дополнительно обследовать всех членов семьи, в особенности детей, так как возможна передача инфекции через общие полотенца, ванную комнату, предметы личного пользования.
Влагалищные трихомонады – одноклеточные (простейшие) микроорганизмы, способные к движению за счет жгутиков и самостоятельной жизнедеятельности вне макроорганизма.
Во влагалищном содержимом возможно обнаружение Trichomonas vaginalis, которые являются причиной урогенитального трихомониаза. Преимущественный способ передачи урогенитального трихомониаза половой.
Попав на слизистую оболочку влагалища, трихомонады прочно закрепляются на поверхности эпителия и вызывают гибель клеток.
В ответ на влияние патогенов на слизистой оболочке развивается воспаление: появляются гиперемия (покраснение) и отек, петехии (мелкоточечные кровоизлияния), местная гипертермия (повышение температуры).В норме трихомонад во влагалищном мазке на степень чистоты быть не должно. При их обнаружении необходимо специфическое лечение женщины и ее партнера, а также дополнительное обследование членов семьи, проживающих на одной территории (не исключается контактно-бытовой путь передачи инфекции).
3.3. Лейкоциты
Лейкоциты – это клетки крови, так называемые белые кровяные тельца, основной функцией которых является специфическая и неспецифическая защита организма. Лейкоциты делятся на несколько видов в зависимости от осуществляемой ими функции по отношению к чужеродным агентам: одни их распознают, другие доставляют, третьи уничтожают.
При микроскопии влагалищного мазка учитывается не вид лейкоцитов, а их общее количество. Повышение числа лейкоцитов в мазке показывает наличие воспалительного процесса.
Нормой лейкоцитов считают их обнаружение в количестве до 10 в поле зрения у небеременной женщины для влагалищного отделяемого.
При беременности за норму принимают до 20 лейкоцитов в поле зрения, что связано с физиологическим состоянием иммуносупрессии и повышенной нагрузкой на выделительную систему.
В отделяемом, взятом с влагалищной части шейки матки, допустим более высокий уровень лейкоцитов – до 30 в поле зрения. В нормальном мазке из уретры количество лейкоцитов не превышает 0-5 в поле зрения.
Превышение нормальных значений (“плохой мазок”) может быть признаком:
3.4. Эпителиальные клетки
В репродуктивном периоде женщины при условии сохранения нормального гормонального фона поверхностные клетки слизистой оболочки влагалища регулярно слущиваются, отторгаются, благодаря чему поддерживается здоровое состояние не только самой слизистой, но и постоянство влагалищной среды.
Вместе с тем, при микроскопии гинекологического мазка всегда оценивают количество эпителиальных клеток в поле зрения. В норме их количество не превышает 10 в поле зрения лаборанта.
Уменьшение их количества может свидетельствовать:
- 1О гормональном дисбалансе: снижении эстрогенной насыщенности организма (гипоэстрогении), повышении уровня андрогенов.
- 2Атрофическом кольпите.
Превышение нормы является признаком:
3.5. Слизь
Слизь также является нормальной составляющей влагалищных выделений, входящей в состав секрета желез.
Если слизь в анализируемом мазке выявляется в небольшом (+) или умеренном (++) количестве, то это интерпретируют как норму.
В обязательном порядке слизь должна отсутствовать в материале, взятом из уретры. Если же ее объем значителен, следует подозревать наличие воспалительного процесса (чаще кольпита или цервицита), гормонального дисбаланса.
3.6. Ключевые клетки
Ключевыми называются клетки слущенного эпителия влагалища, по краю которого закреплены множество грамвариабельных бактерий, тонких палочек и кокков. При микроскопии они придают клетке неровный, зернистый вид.
В норме во влагалищном отделяемом женщины их быть не должно. Их наличие является специфическим маркером дисбиоза влагалища – бактериального вагиноза.
3.7. Дрожжеподобные грибы
Грибки рода Candida – одноклеточные микроорганизмы округлой формы. Влагалищная среда идеальна для их роста и развития за счет высокого содержания гликогена.
Но за счет конкурирующей лактобациллярной флоры при нормальном уровне иммунитета их активного роста не наблюдается. Для приобретения патогенных свойств грибкам рода Candida необходимы некоторые условия:
- 1Состояние иммуносупрессии,
- 2Наличие эндокринной патологии,
- 3Злокачественные новообразования,
- 4Период беременности, детский и пожилой возраст,
- 5Терапия глюкокортикостероидами.
В норме грибков в мазке на флору обнаружено быть не должно. В исключительных случаях допускается их единичное обнаружение в материале, взятом из заднебокового свода влагалища, как составляющей части факультативной флоры. При этом важно учесть наличие/отсутствие жалоб и клинических проявлений.
Обнаружение же спор и мицелия гриба в мазке свидетельствует о вагинальном кандидозе и требует соответствующего специфического лечения.
Хотя мазок на степень чистоты и является достаточно информативным диагностическим методом, он актуален только при сопоставлении результата микроскопии с жалобами и клиническими проявлениями.
Главным недостатком этого метода исследования является невозможность идентифицирования конкретного возбудителя заболевания. По результатам анализа мазка невозможно оценить уровень и глубину поражения тканей.Поэтому при выявлении воспалительного процесса в мазке врач может назначить дополнительные методы диагностики, направленные на идентификацию возбудителя (ПЦР, «Фемофлор», бактериологическое исследование отделяемого мочеполовых органов и определение чувствительности к антибиотикам).
- 1Гинекология. Национальное руководство под ред. В. И. Кулакова, 2009 г.
- 2Медицинская микробиология, вирусология и иммунология: учебник для студентов медицинских вузов/ под ред. А. А. Воробьева. – 2-е изд. испр и доп.
– М.: “Медицинское информационное агенство”, 2012 – 704 стр, ил., табл.
- 3О.А.Пустотина. Вагиниты, вызванные условно-патогенной микрофлорой: анализ международных и отечественных протоколов. Гинекология.
2014; 5: 27-30
Источник: https://sterilno.net/gynecology/gynecological-diagnostics/mazok-na-floru-v-ginekologii.html
Мазок у женщин на флору: норма (таблица), расшифровка, что значит

Несмотря на то, что лейкоциты в организме выполняют защитную функцию (их наличие в норме и активность определяют способность организма к сопротивляемости попавшим бактериям), обнаружение их большого количества в гинекологическом мазке на флору может свидетельствовать о наличии проблем.
Каждое посещение гинеколога в женской консультации должно предполагать обязательный забор материала из урогенитального тракта для проведения анализа (мазок на флору). Мазок у женщин берут при периодических осмотрах для профилактики, в период планирования и течения беременности, а также после родов, для контроля состояния женского организма.
Гинекологический мазок на флору необходим для определения количества лейкоцитов в мазке, а также наличия полезных и патогенных бактерий.
Повышенные лейкоциты в мазке на флору свидетельствуют о наличии воспалительного или инфекционного процесса, протекающего в организме.
Подготовка к сдаче мазка
Для максимальной достоверности результатов мазка на флору женщине необходимо подготовиться.
- Как подготовиться к мазку на флору:
- за 2 суток исключить половые контакты
- за 2 суток не делать спринцевание
- за 1 сутки исключить использование вагинальных свечей и кремов, а также прием таблеток
- за 2 часа до сдачи анализа исключить мочеиспускание
- подмываться можно только накануне вечером до анализа, теплой водой без мыла
- запрещается сдача мазка во время месячных
Накануне до проведения мазка на флору нельзя использовать спермицидные препараты и средства интимной гигиены с антибактериальным действием.
Помните, что нарушение этих правил, может привести к получению таких ложных результатов мазка на флору, как повышенные лейкоцитов при их норме, а также нормальное количество при их большом количестве.
Это затруднит диагностику протекающих в организме воспалительных процессов и может привести к неверному установлению диагноза и некорректному лечению.
Забор материалов для мазка на флору
При взятии материала для анализа на флору производится взятие мазка содержимого влагалища, шейки матки и мочеиспускательного канала. Сам забор выполняется строго одноразовыми стерильными инструментами:
- Инструменты для взятия мазка на флору:
- из уретры – цитощетка, ложка Фолькмана или бактериальная петля
- из влагалища – стерильный марлевый тампон
- из шейки матки – шпатель Эйра
Во время забора материала на мазок женщина размещается в гинекологическом кресле, а сам забор материала занимает пару минут и как правило безболезненный. Забранный материал размещают на предметные стекла, условно обозначенные символами: U – мазок из уретры, С – мазок шейки матки, V – мазок влагалища.
Далее предметные стекла отправляют в лабораторию, где их окрашивают и исследуют под микроскопом. В процессе анализа подсчитывается количество лейкоцитов, условно-патогенных и патогенных бактерий.
Расшифровка мазка на флору
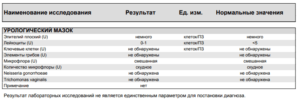
| Лейкоциты (L) | 0-15 |
| Эпителий (Эп) | менее 10 |
| Слизь | нет либо умеренно |
| Ключевые клетки | нет |
| Гонококки | нет |
| Трихомонады | нет |
| Кандиды | нет или единицы |
| Прочие | Грамположительные палочки, лактобациллы |
Лейкоциты в мазке у женщин в норме составляют 15 единиц в поле зрения. Однако для получения более детальной картины определяется число лейкоцитов из проб, взятых из влагалища, мочеиспускательного канала (уретры) и шейки матки.
Норма лейкоцитов в мочеиспускательном канале (уретре) – до 10 в поле зрения, во влагалище до 20 единиц, в шейке матки до 10 лейкоцитов.
Лейкоцитозом считается состояние, при котором лейкоциты в мазке повышены. Его который принято разделять на незначительный, умеренный и выраженный. Незначительный лейкоцитов в мазке это определение до 20 лейкоцитов.
При отсутствии сопутствующих симптомов и показателей данный вид лейкоцитоза не считается опасным. Кстати физиологическое повышение лейкоцитов происходит во время беременности, при восстановлении организма после родов, а также непосредственно до наступления менструации.
При более значительном повышении лейкоцитов в мазке, а также при наличии таких сопутствующих симптомов как, воспаление органов мочеполовой системы, зуд и жжение, отек половых органов, болезненное и частое мочеиспускание, творожные, кровянистые, гнойные выделения, неприятный запах выделений, нарушения менструального цикла, болезненные ощущения при половом акте требуется проведение ряда дополнительных анализов для назначения адекватного лечения.
Также могут наблюдаться температура тела, апатичность и утомляемость.
- Мазок на флору показывает:
- малое количество лактобацилл — дисбактериоз (дисбиоз) влагалища
- обнаружены грибки кандиды – кандидоз
- обнаружены трихомонады – трихомониаз
- выявлены гонококки – гонорея
Если обнаружено повышенное количество лейкоцитов (показатель в мазке повышен), врач назначает дополнительные анализы крови и выделений влагалища, шейки матки методами ПЦР-диагностики и ИФА (иммуноферментный анализ) чтобы обнаружить другие инфекции, передающиеся половым путем, а также бакпосев для определения чувствительности бактерий к видам антибиотиков при их обнаружении. Помимо этого назначают УЗИ органов малого таза. После получения результатов всех исследований назначается лечение.
Почему повышены лейкоциты в мазке
Основной причиной обнаружения большого количества лейкоцитов в мазке считается наличие инфекций.
Плохие (патогенные) бактерии могут попасть в женский организм как половым путем, при незащищенном половом акте, а также при бытовых контактах с переносчиком инфекций (ИППП – инфекций, передающихся половым путем).
Также причина повышенных лейкоцитов может состоять в наличии вирусов герпеса, папилломы, цитомегаловируса, ВИЧ.Большое количество лейкоцитов в мазке не всегда означает наличие половой инфекции, это может быть следствием травмы половых органов при половом акте, после родов, при хронических и острых форм заболеваний почек, при сахарном диабете, а также при опухолях. В любом случае, при обнаружении повышенных лейкоцитов в мазке требуется дальнейшее обследование у лечащего врача.
- Инфекции, вызывающие повышение лейкоцитов при мазке:
- Гонококки – приводят к заболеванию гонорея
- Бледная спирохета (сифилис)
- Клебсиеллы (паховая гранулема)
- Хламидии (хламидиоз)
- Гарднереллы (гардереллез или бактериальный вагиноз)
- Палочка Коха (туберкулез)
- Грибы Candida albicans (молочница или кандидоз)
- Протозойная инфекция (трихомониаз)
- Микоплазмы и уреаплазмы (микоплазмоз и уреаплазмоз)
- Причины повышения лейкоцитов в мазке:
- Кольпит (воспаление во влагалище)
- Цервинит (воспаление шейки матки)
- Эндометрит (воспалены слизистые матки)
- Уретрит (воспаление мочеиспускательного канала)
- Цистит (заболевание почек)
- Андексит (воспалены придатки)
Отдельно стоит поговорить о таком понятии как дисбактериоз влагалища (гарднереллез). В норме во влагалище женщины 98% всех бактерий выступают полезные лактобациллы. И лишь 5% составляют другие микроорганизма, которые называются условно-патогенными.
Иммунитет и полезные бактерии контролируют и сдерживают рост количества условно-патогенных бактерий.
Однако на фоне протекающих заболеваний или при воспалении происходит нарушение этого соотношения полезных и вредных бактерий, количество вредных бактерий возрастает и возникает дисбактериоз.
- Причины дисбактериоза влагалища:
- Гормональные нарушения, прием гормонов
- Прием антибиотиков
- Заболевания почек
- Беременность и роды
- Снижение иммунитета
- Применение спермицидных препаратов
- Прием цитостатиков
- Плохая интимная гигиена
- Аллергические реакции на средства интимной гигиены
- Стрессы
- Анальный, оральный и вагинальный секс при одном половом акте
При устранении этих причин дисбактериоз влагалища довольно быстро проходит, а флора влагалища приходит в норму.
| 1 — полное отсутствие проблем (встречается редко) | Кислая среда Патогенных микробов нет Клеток крови нетПрисутствуют лактобактерии и палочки Дедерлайна |
| 2 — умеренные отклонения, у большинства % женщин | Кислая среда кокки — единицы лейкоциты – до 10эпителий – до 5 |
| 3 — воспаление, выделение, зуд | Щелочная среда Присутствуют бактерии кокки и грибки Лактобациллы пониженыЛейкоциты умеренно повышены |
| 4 — инфекционное заболевание | Щелочная среда Обильное количество патогенных бактерий Лактобактерии отсутствуютЛейкоциты сильно превышены |
Мазок при беременности
При нормальном течении беременности для контроля за состоянием организма будущей мамы мазок на флору берут минимум 3 раза:
- при постановке беременной женщины на учет
- на 30 неделе перед уходом в декретный отпуск
- на 36 неделе
Норма лейкоцитов в мазке при беременности вырастает до 20 единиц в поле зрения.
Это повышение связано с преобразованиями в женском организме.
Важно помнить, что ни в коем случае нельзя игнорировать повышенные лейкоциты в мазке у беременной, так как это может привести к осложнениям течения беременности, заражению плода и преждевременному прерыванию беременности.
Мазок после родов
При сдаче мазка на флору после родов также могут быть обнаружены повышенный уровень лейкоцитов, вплоть до 45 единиц. Это считает нормой при данном состоянии, так как организм перенес стресс и происходит восстановление тканей.
При отсутствии жалоб мазок на флору после родов назначается примерно на 40 день (до этой даты результаты могут быть недостоверными).
Исключение из этого правила делается если во время беременности происходило лечение заболевания, передающегося половым путем (ЗППП).
Лечение
Важно понимать, что при лечении ненормальных показателей мазка необходима направленная борьба с причиной повышенных лейкоцитов, а не только с приведением их количества к норме.
Свечи
Свечи (суппозитории) применяются в ходе лечения нарушений в женских половых органов.
| Противогрибковые (против молочницы) | Пимафуцин | 1 свеча на ночь, 6‒10 дней |
| Ливарол | 1 свеча на ночь, 6‒12 дней | |
| Противовоспалительные | Ревмоксикам | 1 свеча 2 раза в сутки, ректально, 5 дней |
| Диклоберл | 1 свеча 1 раз в сутки, ректально, 5 дней | |
| Антибактериальные | Гексикон | По 1-2 свече в сутки, 14 дней |
| Бетадин | По 1 свече в сутки, 7 дней | |
| Заживляющие | масло облепихи | по 1 свече в сутки, 7 дней |
| Вагикаль | по 1 свече в сутки, 8 дней | |
| Комплексные | Тержинан | 1 капсула интравагинально, 10 дней |
| Полижинакс | 1 капсула интравагинально, 10 дней | |
| Противомикробные | Флагил | 1 свеча в день, 10 дней |
| Трихопол | 1 таблетка в день, 10 дней |
Спринцевание
Для промывания и очищения половых областей назначается спринцевание с мирамистином, хлоргексидином, йоддицерином и растворов перманганата калия. Данная процедура предназначена для очищения и дезинфекции слизистых влагалища. Спринцевание выполняют 1-2 раза в сутки на протяжении 7 дней.
Спринцевание противопоказано для беременных женщин.
Обработка внешних половых органов
Для беременных женщин допускается обработка внешних половых органов антисептическими средствами (фурацилин, цитеал, хлоргексидин, бетадин) после душа.
Помимо этого существуют кремы, наносимые наружно (Макмирор, Колпотрофин, Ломексин).
Антибиотики
Для лечения инфекций, передаваемых половым путем применяют антибиотики.
| Рокситромицин | 150 мг 2 раза в день, 7 дней |
| Доксициклин | 100 мг 2 раза в день, 7 дней |
| Левофлоксацин | 500 мг 1 раз в день, 10 дней |
| Джозамицин | 500 мг 3 раза в день, 10 дней |
Иммуномодуляторы
Для укрепления иммунитета организма назначают также иммуномодуляторы.
Иммуномодуляторы при гинекологических заболеваниях:
| Циклоферон | 3‒4 таблетки в день |
| Виферон | 1 свеча 2 раза в день, 10 суток |
| Тималин (инъекции) | 1 укол 1 раз в день, 10 суток |
Народные средства
Гинекологические воспаления лежат также народными средствами. Среди них можно отметить такие как спринцевание растворами:
- с травами шалфея
- с йодом
- с солью и содой
- с чесноком
- с молочной сывороткой
Также существуют тампоны, содержащие смеси алоэ и меда. Однако применять данный вид средств нужно строго по рекомендации лечащего врача, чтобы не допустить осложнений.
При обнаружении инфекций, передающихся половым путем, лечение должно назначаться обоим партнерам, иначе возможно повторное инфицирование.
по теме
Источник: https://infolibrum.ru/analysis/gynecology/mazok-na-floru.html
Гинекологический мазок — Расшифровка и таблица нормы, мнение врачей
Обязательной процедурой при посещении гинеколога является взятие биологического материала для оценки состояния микрофлоры и клеток эпителия влагалища, внутренней слизистой оболочки тела матки, эндометрия, цервикального канала.
Гинекологический мазок, исследование и расшифровка которого проводится в лабораторных условиях, обладает высокой информативностью.
Анализ позволяет определить гормональный уровень репродуктивной системы, количество и состав влагалищных выделений, бактериальное содержание микрофлоры у женщин, предупредить воспалительные процессы, выявить патологии развития, наличие новообразований и инфекции, которые передаются половым путем.
Какие мазки можно сдавать
Заболеваниями женской половой системы занимается специализированное направление в медицине — гинекология.
Причин для обращения пациенток достаточно много: прохождение медкомиссии для приема на работу, беременность, болевые или неприятные схваткообразные ощущения в области нижней части живота, зуд или жжение, молочница, обильные менструации или выделения неизвестного происхождения.
Общий мазок или микроскопия проводится во время профилактического осмотра или в период планирования беременности. Результатом является изучение цервикального и мочеиспускательного канала, влагалища, у девственниц — прямой кишки.
Анализ Папаниколау на цитологию дает возможность вовремя обнаружить вирус папилломы, предраковые состояния эпителия, шейки матки. Рекомендуется проходить ПАП-тест всем представительницам женского пола, имеющим наследственные онкологические заболевания, лицам старше 21 года.
Бактериологический метод исследования, бакпосев у женщин, рекомендуется при подозрении на течение воспалительного процесса, нарушение микрофлоры, которое было вызвано условно-патогенными и патогенными микроорганизмами.
ПЦР проводится в виде анализа на инфекции, передающиеся, в основном, половым контактным путем. Дает полную информацию о бактериальном составе внутренней микрофлоры.
Эффективность и достоверность метода составляет 98%.
Как берут мазок у женщин
Техника проведения забора материала проводится обычно в утренние часы в отделении гинекологии или непосредственно в самой лаборатории.
Взятие влагалищных выделений и участков на исследование назначается только для женщин, которые живут половой жизнью.
У девочек его берут более аккуратно с бокового свода влагалища, чтобы исключить повреждение девственной плевы, и из кишечника, выделения секрета.
Все манипуляции происходят на гинекологическом кресле. В это время специалист вводит специальное зеркало в зависимости от возраста и физиологических особенностей пациентки. Если органы еще не сформированы, используется размер XS, девушкам потребуется зеркало S. После родовой деятельность применяются инструменты для осмотра с диаметром 25-30 мм, размером M, L.Сбор материала проводится шпателем или лопаточкой, щеточкой, наносится на предметное стекло или помещается в пробирку для дальнейшей передачи полученных результатов в лабораторию.
Мазок на микрофлору: расшифровка
Самостоятельно сделать вывод о том, насколько хороший или плохой мазок получился, невозможно без соответствующих знаний. С помощью специальных обозначений расшифровать микроскопическое исследование мазка очень просто. В зависимости от локализации взятого биологического материала различают: влагалище — «V», шейка матки — «C» и уретра — «U».
Грамположительные палочки, «Гр.+» и отсутствие кокковой флоры. Результат — «++++». Наблюдается достаточно редко, чаще всего является последствием интенсивной антибактериальной терапии. Норма: «++», «+++» палочки, количество кокков не превышает «++».
Грамотрицательные бактерии гонококки — «Gn», влагалищные трихомонады — «Trich», дрожжи рода «Candida». Соответствуют заболеваниям, как гонорея, трихомониаз и кандидоз.
Наличие ключевых клеток и кишечной палочки, если они указаны в составе микрофлоры, говорит о том, что у пациентки присутствует бактериальный вагиноз.
Мазок на флору: норма у женщин
Всем без исключения пациенткам, начиная с 14 лет и до наступления менопаузы, соответствует одна и та же норма, полученная в результате лабораторного микроскопического исследования.
Лейкоциты. Обеспечивая защиту организма от проникающих вирусов, бактерий и инфекций, могут быть в поле зрения, но не должны превышать показателя во влагалище — 10, в шейке матки — 30, уретре — 5.
Эпителий. Умеренное количество эпителиальной ткани — норма. Большое количество указывает на возможное воспаление, а слишком низкое — на недостаточную выработку гормона эстрогена.
Слизь. Допускается незначительное количество или ее отсутствие. Максимальная суточная норма выделений секрета желез канала шейки матки — 5 мл.
Грамположительные палочки, «Гр.+». Обязательно должны присутствовать лактобациллы и палочки Додерлейна в большом количестве. Они отвечают за иммунный ответ организма на чужеродные тела. В шейке матки и уретре их быть не должно.
«Гр.-», грамотрицательные, анаэробные палочки не определяются.
Гонококки с условным обозначением «gn», трихомонады, хламидии, ключевые и атипичные клетки, грибы, дрожжи, Candida отсутствуют. Если они обнаруживаются в результатах, пациентке назначается дополнительное обследование на гонорею, трихомониаз, хламидиоз, бактериальный вагиноз, молочницу.
Мазок на степень чистоты
Чтобы избежать осложнений в период вынашивания плода, беременным рекомендуется определять степень чистоты гинекологического мазка. В норме у здоровой женщины микрофлору влагалища на 95-98% составляют Bacillus vaginalis или лактобактерии палочки Додерлейна. Они вырабатывают молочную кислоту, которая способствует сохранению уровня кислотности.
Патогенные и условно-патогенные микроорганизмы не способны выживать в таких условиях. Но под действием различных факторов, как половая активность, менопауза, менструальный цикл и снижение иммунитета, показатели микрофлоры могут меняться.
- 1 степень чистоты влагалища в норме составляет рН 3,8-4,5. Среда — кислая. Лейкоциты и эпителиальные клетки — не более 10.
- 2 степень. Слабокислая среда: рН=4,5-5. Наблюдается незначительное увеличение грамположительных кокков, грибов Кандида.
- 3 степень. Активизируются патогенные микроорганизмы, появляется слизь, показатели эпителия превышают норму. Нейтральный уровень кислотности, рН=5-7. Лейкоцитов свыше 10. Слизь, ключевые клетки присутствуют, грамотрицательные и грамположительные микроорганизмы размножаются в благоприятных условиях микрофлоры.
- На последней, 4 степени, чистота низкая. Показатели рН достигают 7,5. Палочки Додерлейна или вообще отсутствуют, или находятся в единичном количестве. Влагалище заполнено болезнетворными микроорганизмами.
Бактериологическое исследование
Разнообразие состава, помимо лактобактерии палочки Додерлейна, который являются неотъемлемой частью микрофлоры влагалища обследуемой женщины, начинают изучать не сразу. Посев на специально созданную благоприятную среду собранного биологического материала для его последующего роста, развития и размножения занимает время.
Оценить бактериологический посев на флору можно через микроскоп при условии увеличения численности представителей микроорганизмов.
- 0 класс. Наблюдается при лечении антибиотиками. Возбудитель отсутствует.
- I класс. Количество бактерий не увеличивается или умеренный рост.
- II класс. Смешанный характер микрофлоры. Определяется до 10 колоний бактерий Gardnerella vaginalis или Mobiluncus, возбудителей гарднереллёза.
- III класс. Колоний насчитывается около 100. Преимущественно в микрофлоре обитают Gardnerella и Mobiluncus. Проявляются симптомы бактериального вагиноза.
- IV класс. Лактобактерии отсутствуют, иммунитет ослаблен. Диагноз приобретенного инфекционного заболевания — аэробного вагинит.
Цитологическое исследование
Вероятность обнаружить участки измененного эпителия, вируса папилломы и онкологических новообразований достаточно велика после 30 лет, начала половой жизни.
Поэтому гинекологи рекомендуют сдавать мазок на цитологию или ПАП-тест. Исходным материалом для цитологического исследования является: цервикальный канал, влагалищная часть шейки матки.
Правильная расшифровка ПАП-теста зависит от наличия или отсутствия раковых, нетипичных клеток.
- NILМ. Клиническая картина без особенностей, ЦБО. Лейкоциты и бактерии выделяются в небольшом количестве. Возможен первичный кандидоз или бактериальный вагиноз. Эпителиальный слой в норме.
- ASC-US. Обнаружены атипичные участки в эпителиальной ткани неизвестного происхождения. Повторный анализ проводится через 6 месяцев на поиск хламидиоза, дисплазии, вируса папилломы человека.
- LSIL. Для подтверждения предракового состояния, вызванного атипичными клетками, назначают биопсию, кольпоскопию. Слабо выраженные признаки изменения эпителия.
- ASC-H. Ярко выраженное поражение плоского эпителия. У 1% пациенток диагностируют начальную стадию рака шейки матки, остальные 98-99% имеют дисплазию 2-3 степени.
- HSIL. Сопутствующие симптомы, предшествующие раку плоского эпителия, шейки матки, выявлены у более чем у 7% обследуемых женщин. У 2% — рак.
- AGC. Атипичное состояние железистого эпителия. Диагноз: рак шейки матки или эндометрия, запущенная форма дисплазии.
- AIS. Плоскоклеточная карцинома, рак шейки матки.
Пцр анализ
Высокой чувствительностью и достоверностью полученных данных отличается молекулярно-биологический метод ПЦР диагностики. Благодаря созданию более ранних образцов выделенного и скопированного участка ДНК происходит сравнение с полученным биологическим материалом.
Анализ на инфекции с помощью ПЦР дает возможность за короткий срок найти возбудителя заболевания женских половых органов с помощью получения положительного или отрицательного результата.
Полимеразная цепная реакция облегчает определение хламидиоза, уреаплазмоза, молочницы, трихомониаза, ВПЧ, ВИЧ, поиск причин течения тяжелой беременности и гормональных нарушений.
Недостатками ПЦР являются случаи ложных данных при неправильно проведенных тестах, возможной мутации ДНК возбудителя.
(1 5,00 из 5)
Загрузка…
Источник: https://GemoParazit.ru/raznoe/ginekologicheskij-mazok