Пиелонефрит у детей 2 года
Содержание
Пиелонефрит у детей
Пиелонефрит у детей диагностируется часто: при наличии этого недуга поражается паренхима почки, чашечки, канальцы и лоханки этого органа. Пиелонефрит сопровождается тяжелым микробным воспалением: оно имеет неспецифический характер.
Недуг, преимущественно, настигает девочек; по распространенности он занимает второе место после гриппа. Стоит отметить, что пиелонефрит тесно связан с вирусными инфекциями.
Специалисты утверждают: каждая четвертая девочка с пиелонефритом перед этим перенесла ОРВИ (пиелонефрит в этом случае является осложнением).
Причины заболевания
Недуг появляется из-за того, что в организме прогрессирует кишечная палочка. Воспаление может быть спровоцировано не только кишечной палочкой, но также стафилококками и хламидиями. Бактерии проникают в организм через толстую кишку или влагалище.
Есть три способа заражения:
- Гематогенный имеет место тогда, когда инфекция распространяется по кровяному руслу. Такое заражение диагностируется у очень маленьких детей, преимущественно, до 2-х лет. Если новорождённый перенес ангину, пневмонию или омфалит, риск развития пиелонефрита меньше.
- Еще один путь заражения — лимфогенный. В данном случае инфекция распространяется по лимфатическим путям.
- В иных ситуациях происходит восходящий занос микробов.
Риск пиелонефрита увеличивается у детей, перенесших кишечную инфекцию, дисбактериоз, цистит.
К прочим причинам недуга относятся:
- Аномалии мочеполовой системы.
- Наличие мочекаменной болезни.
- Избыточное количество витаминов в организме.
- Гипотрофия в раннем детском возрасте и заболевание «Рахит» — также являются причинами этой болезни.
- Пиелонефрит может возникнуть при отсутствии необходимых организму ферментов, при заболеваниях, связанных с глистами, инфекционных недугах, таких как ветрянка и ОРВИ.
- Не стоит забывать о том что пиелонефрит может развиться вследствие ослабления иммунитета. Чтобы организм ребенка получал достаточно питательных веществ, необходимо разнообразное полноценное питание.
Статистика показывает: пиелонефритом заболевают дети раннего школьного возраста, а также дети в возрасте 3-5 лет. Девочки чаще болеют, потому что имеют особую мочеполовую систему: их уретра короче, мочеиспускательный канал уже.
Типы
Болезнь бывает:
- серозной и гнойной (по форме);
- острой и хронической (по характеру и длительности процесса);
- обструктивной и необструктивной (по внешнему виду и состоянию мочевых путей).
Также пиелонефрит делится на два типа:
Первичное заражение развивается без определенных сопутствующих факторов: это значит что воспаление локализуется в здоровых почках. Первичный пиелонефрит диагностируется в 9% случаев: в остальных случаях недуг является вторичным.
Вторичный тип заболевания возникает вследствие разных причин. Пиелонефрит также делится на обструктивный и необструктивный. Первый может возникнуть из-за камней, располагающихся в мочевыводящих каналах. Иногда болезнь возникает на фоне функционального нарушения.
Отметим, что у ребенка может быть острый или хронический пиелонефрит. Важность своевременного лечения не поддается сомнениям: без своевременной терапии пиелонефрит переходит в хроническую форму.
Читайте о пиелонефрите подробнее в этой статье.
Признаки у детей
Рассмотрим, как проявляется этот недуг.
- Начало характеризуются ремиттирующей лихорадкой. В данном случае происходит повышение температуры выше отметки 37. Преимущественно, температура повышается утром.
- Второй признак болезни — потливость в сочетании с ознобом.
- При наличии пиелонефрита у ребенка может болеть голова.
- У грудничка происходит интенсивное срыгивание, опорожнения становятся жидкими; вдобавок к этим симптомам, может присутствовать рвота; также, наблюдается потеря в весе.
- Если воспаление затронуло нижние отделы мочеполовой системы, возникают дизурические нарушения. Ребенку часто хочется мочиться, но процесс доставляет сильный дискомфорт, проявляющийся жжением.
- Многие дети испытывают недержание мочи.
- Ещё один симптом недуга — боли в животе и пояснице: в основном, они возникают после физического напряжения.
- Если недуг стал хроническим, симптомы чуть-чуть стихают. При хроническом пиелонефрите ребенок быстро утомляется, его кожа периодически бледнеет.
Бывает так, что пиелонефрит имеет скрытый характер. В этом случае болезнь выявляется на основании комплексных анализов.
Диагностика
Пиелонефрит у детей выявляется на основании лабораторных исследований. В большинстве случаев дети не жалуются на тревожные симптомы. Проявления недуга могут отсутствовать по причине того, что он имеет скрытый характер.
Для постановки диагноза врачу нужно:
- Собрать анамнез и выяснить жалобы ребенка.
- Обязательно уточняются такие признаки, как увеличение температуры, затруднение мочеиспускания, наличие болей (их точная локализация).
- Даже, если жалобы ребенка будут указывать на пиелонефрит, врачу нужно провести лабораторные исследования: они позволяют подтвердить предполагаемый диагноз. Для выявления болезни ребенку надо сдать клинический и биохимический анализ крови; потребуется сдача общего и биохимического анализа мочи.
- Постановка диагноза не обходится без УЗИ, при котором исследуются почки и мочевой пузырь.
- В дополнении к такому исследованию, может потребоваться экскреторная урография или компьютерная томография почек.
Лечение
Напомним, что перед тем как приступать к лечению, надо сделать посев мочи. На основании анализа доктор получит соответствующие результаты и, при необходимости, откорректирует лечение. Важно устранить все факторы, провоцирующие пиелонефрит у ребенка, таким образом, удастся помочь в лечении болезни.
Рассмотрим некоторые рекомендации по лечению пиелонефрита:
- Врач рекомендует комплекс антибактериальных средств: они в обязательном порядке сочетаются с симптоматической терапией.
- Отметим, что ребенок должен правильно питаться: при обострении недуга показана диета «Стол 5». Диета позволяет восстановить работу внутренних органов, также она благоприятно воздействует на функционирование мочеполовой системы. Нужно чередовать белковую пищу с растительной. Категорически запрещены жирные, жареные, маринованные блюда.
- Решение о госпитализации ребенка принимает врач, при этом, он учитывает общее состояние больного и риск возможных осложнений.
- При пиелонефрите ребёнку нужно соблюдать постельный режим (не менее 7-ми дней).
- Если часто возникает лихорадка, а боли в животе и спине ярко выражены, постельный режим продлевается на 4 дня.
- При пиелонефрите надо потреблять большое количество чистой воды. Ребёнок должен мочиться, вне зависимости от болей при мочеиспускании.
Если у ребёнка улучшилось самочувствие, это не указывает на то, что бактериурия отступила. Эффективность лечения определяется по бактериурии. Если кроха заболел первичным пиелонефритом и недуг затронул только нижние отделы мочеполовой системы, врач назначает антибиотики.
Если в патологический процесс вовлечены верхние отделы мочеполовой системы, терапия предполагает антибиотики в сочетании с другими средствами: в данном случае лечение продлится долго.
Если болезнь рецидивирует по истечении 2-х недель, это указывает на неэффективность бактериального лечения. Бывает так, что недуг возникает сразу после лечения: в такой ситуации возможно повторное заражение. Лечение предполагает применение средств для подавления активности бактерий.
Патогенетическая терапия нужна для восстановления иммунитета.
Очень важно придерживаться профилактики: она поможет избежать рецидивов. Антибактериальная терапия предполагает применение Амоксиклава, Цефобида, Амицина, Ликацина.Чтобы полностью подавить возбудителя, надо лечиться антибиотиками: длительность курса — месяц. Для подавления инфекции препараты вводятся внутримышечно и внутривенно. По завершении антибактериальной терапии нефролог назначает Фурадонин, Неграм, Невиграмон.
Для преодоления аллергических реакций может быть назначен Тавегил.
Подробнее об особенностях лечения в этом видео.
Диета
Диета «Стол 5» относится к категории «Щадящие»: она необходима для того чтобы обеспечить профилактику пиелонефрита и ускорить процесс выздоровления.
Щадящий режим питания показан не только при пиелонефрите, он рекомендуется при наличии любого заболевания, которое затрагивает почки и мочевыделительную систему.
Продукты, входящие в ее состав, не раздражают внутренние органы: они благоприятно влияют на почки и печень.
Диета предполагает:
- Полноценное белковое питание.
- Что касается жиров, то их потребление ограничивается.
- Ребенок не должен употреблять продукты с большим содержанием пуринов, эфирных масел, холестерина, а также веществ, которые выделяются при жарке.
- Продукты должны содержать достаточно клетчатки, пектинов, витаминов.
- Диета включает в себя блюда, которые приготовлены на пару (в основном, на пару готовятся котлеты из рыбы и нежирных сортов мяса).
- При диете показан творог, яйца (не более 2 шт. в день), крупы.
- Из фруктов самыми полезными являются яблоки.
- Важно подчеркнуть, что блюда всегда должны быть разогретыми: холодные могут приводить к спазмам кишечника.
Разрешенные продукты:
- нежирное мясо;
- гречка;
- картофельное пюре или отварной картофель;
- рыба и рыбные котлеты;
- творог;
- яйца;
- умеренные, нежирные супы;
- качественный натуральный джем;
- чай, кофе с молоком и соки.
Профилактика
Ее соблюдать несложно: она необходима в период лечение и после него.
- В первую очередь, ребенок должен своевременно мочиться: урина не должна задерживаться в мочевом пузыре (в особо тяжелых случаях это приводит к заражению крови).
- Также необходимо своевременное освобождение кишечника. Если стул ребенка будет нерегулярным, боли при пиелонефрите усилятся.
- Очень важно соблюдать назначенный питьевой режим: ребенок должен пить воду в тех количествах, которые назначил врач.
- Правильная гигиена половых органов обеспечит профилактику пиелонефрита и других болезней, затрагивающих мочеполовую систему.
- Периодически делать УЗИ: процедура поможет выявить возможные нарушения в почках и органах мочеполовой системы.
Нужно вовремя лечить любые инфекционные заболевания, в противном случае, они приведут к развитию пиелонефрита у ребенка.
В заключение отметим, что ребенок, перенесший пиелонефрит, находится на диспансерном учете: за его состоянием следит врач-нефролог.
Если болезнь не рецидивирует в течение 3-х лет, ребенок снимается с диспансерного учета. Прогноз пиелонефрита хороший, но только при условии своевременного, грамотного лечения.
Медикаменты и народные средства назначаются врачом, а самолечение в случае с пиелонефритом недопустимо.
Источник: https://bolyatpochki.ru/bolezni/pielonefrit/pielonefrit-u-detej.html
Острый пиелонефрит у детей: что необходимо знать родителям?

› Почки › Пиелонефрит ›
05.01.2017
Острый пиелонефрит у детей – это патология почек воспалительного характера, охватывающая паренхиму почек, лоханки и чашки органов мочевыделения. Данная болезнь занимает первое место среди урологических патологий у детей.
По статистическим данным пиелонефритом болеет каждый 5 ребенок. Это объясняется низким иммунитетом, частыми воспалительно-инфекционными и остро респираторными заболеваниями вирусной этиологии.
В детском возрасте данное заболевание проходит те же стадии, что и у взрослых, но переход в хроническую стадию с почечной недостаточностью наблюдается редко.
Локализация болезни
Воспалительный процесс в почках может развиваться по-разному, все зависит от локализации, патогенного фактора, общего иммунологического состояния и сопутствующих заболеваний.
Детский пиелонефрит делится на:
- односторонний;
- двусторонний;
- гнойный тип;
- серозный тип.
Пиелонефритом болеют дети грудного возраста и старше. Клиническая картина у данной патологии разнообразная, во-первых, часто начинается бессимптомно, а во-вторых, протекает волнообразно с пиками и спадами. Маленькие пациенты жалуются на боль в животе, повышенную температуру и усталость.
Причины пиелонефрита
При определенных условиях и наличии воспалительно-инфекционного агента развитие острого процесса неминуемо.
Острую форму пиелонефрита могут вызвать стафилококки, стрептококки, синегнойная палочка, эшерихия колли, микоплазмы, гонококки и некоторые виды условно патогенных микробов, а также грибковая инфекция (кандидоз).
Плюс к этому причины пиелонефрита у детей, посредством которых патология берет свое начало, это уже существующие очаги инфекции типа абсцессов, флюсов, гнойного холецистита и гнойных ран. Больные зубы и постоянно больные миндалины – также являются источником инфекции для почек.
Есть множество случаев возникновения пиелонефрита после перенесенных остро-вирусных инфекций или хронических заболеваний. К данным патологиям относятся:
- ОРЗ;
- грипп;
- ларинготрахеит;
- хронический бронхит;
- пневмония;
- скарлатина;
- тонзиллит;
- остеомиелит.
Существуют два варианта попадания инфекции в почках:
- Через кровь или лимфу.
- Из мочевого пузыря по восходящим путям (мочеточников) в почки.
У детей часто бывает воспаление мочевого пузыря, которое развивается в результате попадания инфекции посредством туалетной бумаги, грязных рук или использования чужих гигиенических принадлежностей.
Важно! Для предотвращения данной патологии у детей нужно постоянно за ними наблюдать и научить их пользоваться только своими предметами гигиены. Постоянно менять детям нижнее белье. Проверять руки на чистоту, использовать только гипоаллергенные моющие средства для ванной и кухни.
Кроме инфекционно-воспалительного или вирусного фактора существует еще один – врожденные дефекты мочеполовой системы, которые ведут к стазу мочи и развитию патогенной флоры.
Частыми дефектами или аномалиями у детей являются опущение почки (или почек), неправильное расположение мочеточников, узкий просвет мочеточников и его устий, а также отсутствие одной почки и неправильный изгиб мочеточников.
Стаз мочи является подталкивающим фактором для мочекаменной болезни.
Список предрасполагающих факторов, способствующих развитию острого пиелонефрита:
- аллергия на разнообразные продукты, материалы и препараты;
- отравление ядохимикатами, продуктами питания и бытовой химией;
- слабый иммунитет;
- частые вирусные инфекции;
- резкое переохлаждение организма;
- авитаминоз;
- анемия;
- кишечные инфекции;
- эндокринные заболевания.
Виды болезни
Существуют два вида воспаления почек, вернее паренхимы, почечных чашек и лоханок, а именно:
- Первичный пиелонефрит. Вызван кокковой инфекцией или кишечной палочкой, а также условно-патогенными микробами. Для начала заболевания нужен только один из предрасполагающих факторов (чаще всего это переохлаждение и ОРВИ). Данный вид начинается с цистита, инфекция из мочевого пузыря, двигаясь по мочеточникам, поступает в почки.
- Вторичный пиелонефрит у детей. Причиной возникновения являются врожденные аномалии мочеполовой системы – опущение почек, обтюрация одного мочеточника, изгиб мочеточников и патологические аномалии пузыря, которые приводят к нарушению циркуляции мочи. Стаз вызывает микробную инфекцию, после которой начинается воспаление почек.
Симптоматика
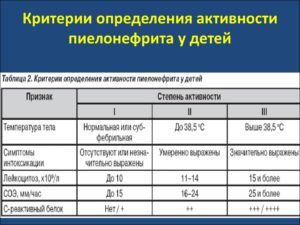
Признаки или симптомы болезни проявляются совершенно по-разному, они зависят от типа патологии: первичная, вторичная, серозная или гнойная, а также от формы клинического течения: легкой, средней и тяжелой.
Симптомы пиелонефрита у детей в острой фазе:
- Повышение температуры в пределах 38-39°С, при этом кашель, ринит и покраснение горла не наблюдаются.
- Выраженная общая слабость, волнообразные головные боли и отсутствие аппетита.
- Нарушение мочевыделения: задержка или наоборот – недержание, плюс к этому частое и скудное мочеиспускание. От маленького пациента исходит резкий запах мочевины.
- Если процесс сопровождается циститом, пациент держится ручками за живот и плачет во время мочеиспускания.
- Нарушена консистенция каловых масс, наблюдается постоянная диарея. В стуле остатки непереваренной пищи. Больного часто тошнит и появляется непроизвольная рвота. Такие симптомы характерны и для грудничков, плюс к этому добавляется частое срыгивание, кишечные инфекции, потеря веса и постоянный плач.
- Моча меняет свой цвет: при легкой форме она становится темно-желтоватой, при средней тяжести болезни – розоватой из-за наличия эритроцитов и при тяжелой форме – красновато-коричневой с прожилками гноя. Мочеиспускание скудное и частое.
Внимание! Первичный пиелонефрит может протекать бессимптомно, поэтому патологию невозможно диагностировать на ранней стадии. Но все-таки есть за что «зацепиться»: быстрая усталость и повышенная потливость, особенно в ночное время суток, плюс частое мочеиспускание.
Пиелонефрит у детей: диагностика
- Общий анализ крови: множество лейкоцитов, цилиндров, эритроцитов, соли, белка, гноя, микробов, бактерий и эпителия.
- Анализ мочи по Нечипоренко и Зимницкому.
Пробу мочи по Зимницкому делают в случае подозрения почечной недостаточности.
В 8 баночках в определенный промежуток времени собирается моча. Детей не нужно заставлять пить много жидкости, они должны сами просить воду или сок. Анализы суточной мочи исследуются лабораторно за двое суток.
По результатам можно составить полную картину поражения почек и начинать комплексное медикаментозное лечение.
При сомнительных симптомах и расхождении мнений в правильном постановлении диагноза, назначаются следующие инструментальные исследования:
- ультразвуковое исследование;
- МРТ и компьютерная томография;
- радиоизотопная рентгенография;
- экскреторная ренография.
После проведения данных исследований слаживается точная картина степени тяжести и зон поражения паренхимы, лоханок и чашек мочевыделительного органа.
Эти методы могут обнаруживать врожденные пороки и точное место обтюрации в зоне мочеточников или чашечно-лоханочном пространстве.
Мочекаменную болезнь компьютерная томография обнаруживает в стадии песочных отложений. Результаты данного метода исключают опухоли и абсцессы.
Профилактические мероприятия детского пиелонефрита
Мероприятия, направленные в сторону борьбы с почечной инфекцией и почечными коликами у детей состоят из ряда правил, а именно:
- Маленьким грудным детям рекомендуется своевременное пеленание новыми гипоаллергенными подгузниками, нужно стараться, чтобы половые органы не соприкасались с экскрементами и мочой.
- После каждого пеленания тщательно промывать ягодичную зону и промежность теплой водой.
- Детей старше года приучать к самостоятельному мочеиспусканию на горшке.
- Старшим детям рекомендуется регулярно опорожнять мочевой пузырь для исключения стаза мочи и предотвращения развития вторичной инфекции в мочеполовой системе. Постоянно напоминать детям о том, что в туалет надо ходить вовремя, а не терпеть.
- Менять нижнее белье каждый день, плюс к этому ночью дети должны спать в одних трусиках, а утром в садик ходить в других трусиках. Использованное белье сразу отправлять в стирку.
- Питание детей должно быть дробным и сбалансированным. Исключить из рациона перченое, жареное, соленое и жирное, а также консервированные продукты и газированные напитки.
- Рекомендуются блюда домашнего приготовления: отварное нежирное мясо или рыба и парные говяжьи или куриные котлеты, много овощей и фруктов.
Детский пиелонефрит: лечебная тактика
Лечить детей с острой воспалительной патологией почек нужно начинать с диетического питания.
А дальше врач-уролог после изучения лабораторных или инструментальных исследований и общего осмотра ребенка назначит соответствующее лечение острого пиелонефрита.
На первом месте среди препаратов – это антибиотики (например, Палин), на втором и третьем уросептики (Уролесан, Уросепт, Нитроксолин), фитонциды и витаминотерапия (витамины группы В, С, А, Д и РР).
А также народная медицина в виде отваров из ромашки, шалфея, зверобоя и мяты, которые смогут внести свою лепту параллельно с консервативным методом лечения в устранении воспаления почек.
Во время лечения рекомендуется употреблять побольше жидкости, в виде минеральных напитков: Ессентуки, Моршинская, Нафта или Березовская.
После курса антибиотикотерапии рекомендуются пробиотики для восстановления кишечной флоры.
После фазы обострения прописывается физиопроцедуры, массаж и ЛФК. Курс лечения назначается индивидуально по медицинским показаниям. Постоянные лабораторные анализы и УЗИ покажут результаты лечения.
О течении болезни будет видно по поведению грудничков и детей старшего возраста: они становятся спокойными, не плачут во время мочеиспускания и не потеют без причины.
Через две недели анализы крови и мочи начинают нормализоваться.
Маленькие пациенты после выписки из стационара должны постоянно наблюдаться у врача-уролога или нефролога. Своевременная профилактика навсегда устранит ремиссии с соответствующей картиной острых симптомов.
: Пиелонефрит у детей
Острый пиелонефрит у детей: что необходимо знать родителям? Ссылка на основную публикацию
Источник: https://boleznipochek.ru/pochki/pielonefrit/ostryj-pielonefrit-u-detej-chto-neobxodimo-znat-roditelyam.html
Причины пиелонефрита у детей
Пиелонефрит у детей, как и любое воспалительное заболевание, вызывают микроорганизмы (бактерии), которые различными путями попадают в почку и начинают активно размножаться.
Согласно этиологии и патогенезу пиелонефрита, в подавляющем большинстве случаев болезнь вызвана кишечной палочкой, которая заносится в почку с током крови из очага хронической инфекции, роль которого чаще всего играют кариозные зубы, хронический тонзиллит (ангина) и отит (воспаление уха).
В более редких случаях инфекция попадает из мочевого пузыря или наружных половых органов. Именно этим обусловлен тот факт, что девочки, ввиду короткого мочеиспускательного канала, болеют пиелонефритом и циститом в 3 раза чаще, нежели мальчики.
Однако в нормальных условиях организм ребенка в состоянии справиться с микроорганизмами. Главной причиной развития воспаления считается снижение иммунитета, когда защитные силы организма не в состоянии бороться с инфекцией.Существует множество причин, ведущих к снижению иммунитета, основные из которых:
- Осложнения во время беременности и родов
- Непродолжительное грудное вскармливание, раннее введение прикорма
- Недостаток витаминов
- Хронические воспалительные заболевания дыхательных путей и ЛОР-органов
- Наследственная предрасположенность
Существуют так называемые критические периоды развития ребенка, когда организм наиболее уязвим к воздействию инфекционных агентов:
- От рождения до 2 лет
- От 4-5 до 7 лет
- Подростковый период
Формы пиелонефрита у детей
В педиатрии выделяют 2 основные формы пиелонефрита у детей
- первичный (микробно-воспалительный процесс изначально развивается в почках)
- вторичный (обусловлен другими факторами).
Вторичный пиелонефрит у детей, в свою очередь, может быть обструктивным и необструктивным (дисметаболическим).
В зависимости от давности и особенностей проявлений патологического процесса выделяют так же острый и хронический пиелонефрит у детей.
Признаком хронического пиелонефрита у детей служит сохранение симптомов инфекции мочевыводящих путей более 6 месяцев либо возникновением за этот период не менее 2-х обострений.
Характер течения хронический пиелонефрита у детей бывает рецидивирующим (с периодами обострений и ремиссий) и латентным (только с мочевым синдромом).
- в течении острого пиелонефрита у детей выделяют активный период, период обратного развития симптомов и полную клинико-лабораторную ремиссию;
- в течении хронического пиелонефрита – активный период, частичную и полную клинико-лабораторную ремиссию. Пиелонефритический процесс имеет две стадии – инфильтративную и склеротическую.
Симптомы пиелонефрита у детей
Особенность пиелонефрита у детей заключается в том, что в каждой возрастной категории симптомы болезни проявляются по-разному. Признаки пиелонефрита у ребенка заподозрить не трудно, обычно болезнь протекает с характерными проявлениями, исключение лишь составляют дети младшего возраста.
Симптомы пиелонефрита у детей до 1 года
Пиелонефрит у детей до года обычно имеет следующие симптомы:
- Повышение температуры до 39-40 без признаков воспаления дыхательных путей
- Беспокойство и нарушение сна
- Снижение аппетита
Повышение температуры до высоких цифр без каких-либо на то причин должно сразу насторожить как родителей, так и врача на наличие у ребенка пиелонефрита. Температура при пиелонефрите плохо поддается лечению жаропонижающими препаратами и способна несколько дней держаться на высоких цифрах.
Ещё одна проблема диагностирования пиелонефрита в том, что подобное проявление высокой температуры в последнее время встречается и при прорезывании у ребенка нескольких зубов одновременно.
Об этом мы уже писали в одной из предыдущих наших статей — Температура 39,6° или как режутся зубы.
Симптомы пиелонефрита у детей от 1 года до 5 лет
У детей до 5 лет наряду с высокой температурой появляется боль в животе без определенной локализации, тошнота, иногда рвота. Ребенок беспокойный, не может четко указать место, где болит.
Симптомы у детей от 5 лет
Типичные симптомы со стороны органов мочевыделительной системы появляются лишь после 5-6 летнего возраста, когда ребенка начинают беспокоить ноющая боль в поясничной и надлобковой области и боль при мочеиспускании.
Таким образом, «типичный» комплекс симптомов острого пиелонефрита у детей старше 5 лет включает следующее:
Острое повышение температуры тела до 39-40С. Важно помнить, что отличительной чертой воспаления почек от простудных заболеваний считается отсутствие воспаления дыхательных путей (насморка, кашля, першения и боли в горле, боли в ухе). Температура поднимается на фоне полного здоровья сразу до высоких показателей.
Симптомы общей интоксикации – ребенок становится вялым, капризным, отказывается от пищи. Приступы озноба сменяются приступами жара. Нередко на фоне температуры появляется головная боль.
Симптомы со стороны мочевыделительной системы – как правило, на второй день после повышения температуры появляется постоянная ноющая боль в поясничной области (чаще все с одной стороны), боль в надлобковой области, болезненность при мочеиспускании. При сопутствующем цистите позывы к мочеиспусканию становятся частыми до 20 и более раз в день.Моча при пиелонефрите у ребенка визуально темная, мутная, пенистая, иногда с красноватым оттенком (обусловлено наличием в ней крови).
Не смотря на тяжелое течение острого пиелонефрита, при своевременном обращении за медицинской помощью и правильном лечении заболевание имеет благоприятный исход. Однако часто острая форма переходит в хроническую.
Диагностика пиелонефрита у детей
В случае, если у ребенка педиатром диагностирован пиелонефрит, нужно обязательно попасть на прием к детскому нефрологу или урологу.
Диагностика при пиелонефрите у детей включает в себя исследование анализа крови, биохимического анализа крови (мочевины, общего белка, белковых фракций, фибриногена, СРБ), общего анализа мочи, рН мочи, количественных проб (по Нечипоренко, Аддис–Каковскому, Амбурже, Зимницкому), посева мочи на флору с антибиотикограммой, биохимического анализа мочи. При необходимости для выявления возбудителей инфекции проводятся исследования методами ПЦР, ИФА. Важное значение при пиелонефрите у детей имеет оценка ритма и объема спонтанных мочеиспусканий, контроль диуреза.
Обязательное инструментальное обследование детей, больных пиелонефритом, предусматривает проведение УЗИ почек (при необходимости УЗИ мочевого пузыря), УЗДГ почечного кровотока.
Для исключения обструктивных уропатий, часто выступающих причиной пиелонефрита у детей, может потребоваться выполнение экскреторной урографии, уродинамических исследований, динамической сцинтиграфии почек, почечной ангиографии, КТ почек и других дополнительных исследований.
Дифференциальную диагностику пиелонефрита у детей необходимо проводить с гломерулонефритом, аппендицитом, циститом, аднекситом, в связи с чем дети могут нуждаться в консультации детского хирурга, детского гинеколога; проведении ректального обследования, УЗИ органов малого таза.
Лечение пиелонефрита у детей
Комплексная терапия пиелонефрита предусматривает проведение медикаментозной терапии, организацию правильного питьевого режима и питания детей.
Цели лечения пиелонефрита у детей – следующие:
- уничтожение вызвавшего пиелонефрит микроорганизма;
- улучшение кровоснабжения почек;
- увеличение объема выделяемой мочи.
Госпитализировать ребенка придется, если:
- ребенку 1 год или менее;
- значительная интоксикация;
- у него высокая температура тела;
- уменьшилось количество мочи;
- сильная боль в области живота или поясницы;
- повышено артериальное давление;
- домашнее лечение не оказало эффекта.
В любом случае, останется ребенок дома или поедет в больницу, 3-5 дней ему нужно будет соблюдать постельный режим. Особенно при повышенной температуре, ознобе, наличии болевого синдрома или симптомов интоксикации.
Как только симптомы начинают уменьшаться, двигательный режим расширяется.
Очень важно заставлять ребенка мочиться каждые 2-3 часа: так будет и профилактика застоя в мочевыводящих путях, и суточное количество мочи подсчитать можно (если мочиться в утку или бутылочку).
Диета Диета при пиелонефрите – следующая:
- ограничение белка до 1,5 г/кг/сутки;
- соли – не более 2-3 г/сутки.
Для этого блюда солить не нужно, лишь немного досаливать уже в тарелке, исходя из суточной нормы; исключить колбасы, острые блюда, жареные продукты, маринады, консервы, соусы, любые бульоны (супы – овощные, без грибов и мяса); ограничить масло и молочные продукты.
Питьевой режим
Нужно дополнительно принимать жидкость в виде клюквенного или брусничного морса, отвара из сушеных яблок, минеральных вод. Расчет дополнительного употребления жидкости – такой:
- детям до 7 лет – выпивать 500-700 мл/день;
- в 7-10 лет – 700-1000 мл; старше 10 лет – 1000-1500 мл.
Курс приема жидкости – 20 дней.
Из лекарственных препаратов назначаются
- антибиотики, эффективность которых оценивается каждые 3 дня. Обычно это аугментин, цефуроксим, цефотаксим, цефтриаксон. После 14 лет врачи выписывают ципрофлоксацин, норфлоксацин или левофлоксацин. Длительность лечения до 4 недель, каждые 10-14 дней возможна смена антибиотика;
- уроантисептики: фурагин, фурадонин, налидиксовая кислота, 5-нитроксолин, палин. Это препараты, способные останавливать рост бактерий. Назначаются после антибактериальной терапии, курс лечения 1-2 недели;
- противовоспалительные препараты: это НПВС (диклофенак, ортофен, вольтарен) глюкоза 5%, реже солевые растворы (натрия хлорид, раствор Рингера) в виде капельниц;
- препараты для улучшения почечного кровотока: эуфиллин, циннаризин;
- кроворазжижающие препараты: трентал и его аналоги пентоксифиллин и курантил;
- иммуномодуляторы и антиоксиданты – по мере стихания воспаления. Это витамин E, бета-каротин;
- отвары трав – после окончания курса антибиотиков и уроантисептиков: противовоспалительные ромашка, шалфей, зверобой; мочегонные полевой хвощ, листья брусники, шиповник, толокнянка; улучшающие регенерацию птичий горец, мята, корень солодки.
Завариваются травы по инструкции к каждой из них. В среднем, это 2 ст.л., которые нужно залить 250 мл горячей воды и держать на водяной бане 15 минут, после чего еще полчаса настаивать.
Пьют стакан отвара за сутки, разделив его на 3-4 приема. Травы, имеющие разное действие, можно комбинировать. Курс фитотерапии – 20 дней. Пить травы нужно 3-4 раза в год.
Отвары трав можно заменить фитопрепаратами, например, канефроном, уролесаном или цистоном.
Физиопроцедуры
В активную стадию назначается также СВЧ-процедура, в периоде стихания заболевания – курс ЭВТ-процедур.
Когда же ребенок себя хорошо чувствует, а изменения в моче исчезли, для профилактики хронизации процесса назначают: аппликации парафина на область почек; аппликации грязи на область почек; лечебные (минеральные, термальные, натриево-хлоридные) ванны; питье гидрокарбонатно-кальциево-магниевых минеральных вод.
Лечение в стационаре обычно в течение месяца, далее ребенок наблюдается у участкового педиатра и нефролога. После выписки 1 р/месяц контроль анализов мочи, крови, каждые 6 месяцев УЗИ. После острого пиелонефрита, если в течение 5 лет не было рецидива, анализы крови и мочи в норме, тогда ребенка снимают с учета.
Прогноз и профилактика пиелонефрита у детей
Острый пиелонефрит у детей заканчивается полным выздоровлением в 80% случаев. Осложнения и летальные исходы возможны в редких случаях, главным образом, у ослабленных детей с сопутствующей патологией.
Исходом хронического пиелонефрита у 67-75% детей служит прогрессирование патологического процесса в почках, нарастание нефросклеротических изменений, развитие ХПН. Дети, перенесшие острый пиелонефрит, наблюдаются нефрологом в течение 3-х лет с ежемесячным контролем общего анализа мочи.
Осмотры детского отоларинголога и стоматолога обязательны 1 раз в 6 месяцев.
Предупреждение пиелонефрита у детей связано с соблюдением мер гигиены, профилактикой дисбактериоза и ОКИ, ликвидацией хронических воспалительных очагов и укреплением сопротивляемости организма.
Сроки проведения профилактической вакцинации устанавливаются в индивидуальном порядке. После любой перенесенной инфекции у детей необходимо исследовать анализ мочи.Для профилактики развития хронического пиелонефрита у детей следует адекватно лечить острые мочевые инфекции.
Источник: https://parent-portal.ru/2018/10/28/pielonefrit-u-detej/


