Симптомы пиелонефрита у детей 1 года
Содержание
Симптомы и лечение пиелонефрита у детей
Такое заболевание почек как пиелонефрит, симптомы и лечение у ребенка будут по некоторым аспектам отличаться от таковых у взрослых людей.
Особенность патологии заключается в том, у пациентов младшей возрастной категории оно развивается достаточно часто. Признаками выступает изменение частоты позывов к испражнению, цвета урины.
Ребенок страдает от болей внизу живота, он слабнет, его мучает повышенная температура тела.
Пиелонефрит, симптомы и лечение у ребенка разбирает нефролог или уролог. Это заболевание обязательно требует медицинского вмешательства. К сожалению, иногда врачи допускают ошибку, выявляя у пациента иные инфекционные заболевания, например, цистит или уретрит. Рассмотрим более детально патологию, ее причины и методы лечения.
Общие сведения
Пиелонефрит – это заболевание, при котором на фоне проникновения в организм инфекционных агентов происходит поражение почек, лоханок и чашечек, их канальцев и клеток тканей, ввиду активно развивающегося воспалительного процесса. Главный орган фильтрации перерабатывает урину, после чего она через специальные ходы поступает в мочевой пузырь.
Поражение почек инфекцией при пиелонефрите. Источник: etopochki.ru
Главным возбудителем пиелонефрита у пациентов детского возраста выступает кишечная палочка, а также протей, золотистый стафилококк, аденовирус, вирус гриппа и Коксаки. После первого года жизни патология выявляется чаще у девочек, что связано с анатомическими особенностями организма. В период с рождения и до 12 месяцев частотность диагностирования у обоих полов одинаковая.
Инфицирование
Лечение у детей пиелонефрита напрямую связано с тем, что стало причиной развития заболевания. Поэтому на данную тему необходимо осветить максимально детально. Инфекция в организме возникает при проникновении в него болезнетворных бактерий, вирусов, грибов и простейших. Если заболевание носит хронический характер, тогда возможно наличие сочетанности возбудителей.
Существует всего три пути проникновения патогенных агентов в почки.
Гематогенный. Определяется при перенесении возбудителя в процессе кровообращения из иных очагов инфекции, например, из костей или легких. Чаще всего данным путем инфицируются груднички или новорожденные, поскольку у них нередко бывает пневмония и отит. У взрослых детей это происходит при тяжелом инфицировании, когда имеет место сепсис либо бактериальный эндокардит.
Принцип распространения инфекции в организме. Источник: uromir.ru
Лимфогенный. Характеризуется распространением инфекции по системе лимфотока, которая налажена между органами мочевыведения и образования. В нормальном состоянии жидкость течет по направлению от почек к кишечнику. Но если происходят нарушения, например, застой или изменение состава микрофлоры кишечника, развивается болезнь.Восходящий. Имеет место в той ситуации, когда болезнетворные микроорганизмы проникают к почкам непосредственно из половых органов, то есть, поднимаются из нижних отделов, к верхним отделам мочевыводящей системы. Зачастую данный путь актуален для девочек, в возрасте после года.
Причины
Если рассматривать норму, то анатомически некоторые части органов мочевыводящей систему напрямую контактируют с окружающей средой, поэтому они не являются стерильными. Соответственно, у патогенных бактерий всегда имеется возможность проникнуть в организм. Если иммунитет у ребенка хороший, и он соблюдает интимную гигиену, то патология не развивается.
Специалисты выделяют ряд предрасполагающих факторов, при наличии которых возникает пиелонефрит (как лечить у детей должен определять врач):
- Проблемы с выведением мочи из организма;
- Аномалии строения органов уринообразования и выведения;
- Наличие конкрементов;
- Нейрогенный мочевой пузырь;
- Пузырно-мочеточниковый рефлюкс;
- Несоблюдение правил интимной гигиены;
- Наличие сопутствующих воспалительных заболеваний;
- Патологии, протекающие в острой или хронической форме;
- Сахарный диабет;
- Тонзиллит и синусит;
- Длительное пребывание на холоде;
- Инвазия глистами.
Пиелонефрит, клиника у детей которого достаточно выражена, если они находятся в возрасте до одного года, также может развиваться, если мать переводит малыша с грудного вскармливания на искусственные смеси, введение новых продуктов в рацион, начало прорезывания зубов, значительное снижение иммунитета.
Классификация
В медицинской классификации, в частности это касается российской урологии и нефрологии, выделено несколько типов заболевания. В зависимости от этого также определяет и то, как лечат пиелонефрит у ребенка. Первичная форма развивается тогда, когда отсутствуют выраженные провоцирующие факторы для этого со стороны органов мочевыводящей системы.
В случае вторичного вида предусматривается, что патология начала свое развитие в результате имеющихся у ребенка аномалий развития. Обструктивный пиелонефрит возникает как следствие нарушений мочеиспускания функционального типа. Также есть необструктивная форма, которой предшествуют дизметаболические расстройства.
Деформация почки при остром пиелонефрите. Источник: uromir.ru
По характеру течения пиелонефрит бывает острым. В случае качественно проведенной терапии полное выздоровление наблюдается уже через 1-2 месяца, если показатели лабораторных исследований соответствуют норме. При хронической разновидности симптоматика присутствует в пределах полугода и более, либо же в течение этого времени заболевание рецидивирует.
Также существует и латентная форма, при которой патология протекает скрыто. В этом случае какая-либо симптоматика отсутствует, однако иногда исследования урины и крови показывают отклонения от нормы. Эта разновидность встречается очень редко, поскольку зачастую присутствует фактор гипердиагностики.
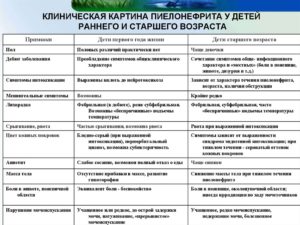
Симптоматика
Пиелонефрит у детей протокол имеет достаточно обширный. В этом медицинском документе представлено множество характеристик патологии, в том числе и явная симптоматика. Учитывая возраст пациента, предрасполагающие факторы, уровень защитных способностей организма, признаки будут отличаться.
Основными сопутствующими состояниями считаются:
- Высокие показатели температуры тела. Часто именно это является единственным симптомом болезни. При лихорадке показатель термометра держится на отметке 38 градусов.
- Интоксикация организма. Из-за выделения токсинов у ребенка присутствует ощущение тошноты, он страдает от рвотных позывов, аппетит или минимальный, или полностью отсутствует. Чем младше возраста пациента и запущеннее степень болезни, тем более выраженные симптомы.
- Чувство боли в области живота и поясницы. Обязательно нужно обращать внимание на жалобы ребенка. До четырехлетнего возраста им сложно объяснять, что именно беспокоит. В последующем пациенты могут описать характер боли, который чаще ноющего или тянущего типа.
Стоит отметить, что в отличие от взрослых, малыши редко страдают при пиелонефрите различными нарушениями в процессе мочеиспускания. Чаще их беспокоит недержание урины. Также родители могут заметить появление отеков на лице, больше выраженное после ночного сна. Биологическая жидкость (моча) при этом становится мутной и темной, имеет неприятный запах.
Если у пациента детского возраста имеется пиелонефрит хронического типа, который с определенной периодичностью рецидивирует, то в скором времени у ребенка появится симптоматика инфекционной астении. Он становится раздражительным, быстро устает, в школе понижается успеваемость.
При развитии патологии в раннем возрасте не исключена в последующем задержка развития, в том числе и психомоторного. Поэтому очень важно каждый месяц ходить на прием к врачу, сдавать анализы мочи и крови на исследование, вести динамический контроль их показателей. И при наличии тревожных изменений заниматься лечением патологии.
У грудничков
Чем лечить пиелонефрит у детей должен определять ведущий специалист. Самостоятельная терапия может быть достаточно опасной и выступить в качестве развития осложнений. Особое внимание стоит уделять детям грудного периода и новорожденным, поскольку они еще толком не могут рассказывать, и даже показывать, в чем проблема.
Зачастую сопутствующими признаками являются:
- Температура в пределах 39-40 градусов;
- Возможны периодические фебрильные судороги;
- Отрыжка и рвота;
- Отказ малыша от кормления;
- Побледнение кожных покровов;
- Вокруг рта и над верхней губой имеется синева;
- Сухость кожи и ее дряблость, говорящая об обезвоживании.
Родители должны насторожиться уже тогда, когда ребенок станет себя вести беспокойно. Поскольку груднички часто кричат и плачут во время испражнения, а также дефекации, стоит обратить внимание на косвенные признаки пиелонефрита, которые были описаны выше. Лучше всего в данной ситуации обращаться за скорой медицинской помощью.
Диагностика
Изначально врач должен уверенно диагностировать пиелонефрит у ребенка. Чем лечить пациента может определяться только после этого этапа. Для вынесения вердикта в медицине предусмотрены различные инструментальные, а также лабораторные методики, которые стоит рассмотреть более детально.
Когда родители ребенка приходят с жалобой на повышение температуры тела, в первую очередь педиатр выписывает направление для сдачи мочи на общий анализ. В особенности, если перед этим не было перенесено вирусное заболевание. В случае с пиелонефритом отмечается большое количество лейкоцитов, возможно присутствие гноя.
Также незначительно превышена норма цилиндров и белка, есть единичные эритроциты. Для точного определения лейкоцитурии дополнительно показано исследование по Ничепоренко. Определяется уровень чувствительности возбудителя к антибиотикам посредством посева урины на питательную среду.
Кровь также отправляют на лабораторную диагностику. При изучении ее состава отмечается увеличение СОЭ, большое содержание лейкоцитов, что не соответствует возрастной норме, снижается количество эритроцитов, падает гемоглобин. Важно также изучить количество белка, наличие фракций мочевины, креатинина и фибриногена в крови.
Симптоматика патологии разных форм и ее частотность. Источник: vpochke.ru
Если прогрессирует острая форма патологии, то в течение первых семи дней заболевания также повышается количество С-реактивного белка. Если имеет место хронический пиелонефрит, развившийся в результате почечной недостаточности, отмечается увеличение мочевины, креатинина, общий уровень белка понижен.
Далее стоит необходимость в оценке функций почек. Для этого выполняется проба Зимницкого. Если имеется острая форма, тогда работоспособность органа не нарушается, а при хроническом типе заболевания будут присутствовать некоторые отклонения. Каждый день маленьким пациентам родители должны измерять давление, чтобы можно было вовремя распознать почечную недостаточность.
Врач также выдает направление на ультразвуковой скрининг органов мочеполовой системы. Если симптоматика угасает, имеется возможность проведения рентгеноконтрастного исследования.
Например, особенно информативной является экскреторная урография и микционная цистоуретрография.Благодаря им можно выявить сопутствующие патологии (пузырно-мочеточниковый рефлюкс, отклонения в анатомическом строении).
Терапия
При диагностировании такой патологии в детском возрасте, лечение может проводиться исключительно в условиях больничного стационара. В идеале пациент должен находиться в специализированном учреждении, например урологическое или нефрологическое направление терапии. Так меди смогут полноценно выполнять динамический контроль состояния ребенка.
Острая форма
Пациенты, у которых имеются жалобы на наличие болезненного синдрома, а также отмечается повышенная температура тела, должны строго соблюдать постельный режим на протяжении семи дней от поступления в стационар. Когда состояние станет относительно стабильным, ребенку можно передвигаться по отделению. После этого каждый день стоит гулять на свежем воздухе.
Особенна важная диета при пиелонефрите у детей. Рацион разрабатывается таким образом, что максимально разгрузить почки. Лучше всего придерживаться питания согласно столу №5.
Соль ограничивать не нужно, а питье должно быть обильным. Если присутствует обструкция, тогда соль полностью исключают. В меню должны быть белковые и растительные продукты.
Исключению подлежат маринады, острые, жареные, жирные блюда.
Палин используется в комплексе медикаментозной терапии. Источник: 6030000.ru
Что касается лекарств, то проводится антибактериальная терапия. До определения возбудителя назначают антибиотики широкого спектра действия, а после этого показан прием узконаправленных медикаментов. В среднем продолжительность такого лечения составляет один месяц, при этом лекарство меняют каждую неделю.
Важным является назначение уросептиков с целью обеззараживания мочевыводящих путей. Поэтому в составе комплекса находится Палин, Невиграмон, Нитроксолин. Их следует пить 7-14 суток. При необходимости могут давать обезболивающие, противовоспалительные и жаропонижающие медикаменты, а также витамины для повышения иммунитета.
Дети находятся в стационаре примерно один месяц, иногда и дольше. Далее пациент передается под наблюдение участковому педиатру и нефрологу, если такой врач есть в поликлинике. Каждый месяц необходимо сдавать кровь и мочу на исследование. Раз в полгода показано прохождение ультразвукового скрининга почек.
Хроническая форма
Пациентов с данной разновидностью патологии направляют также на стационарное лечение. В период ремиссии ребенок может быть госпитализирован планово. Это необходимо для проведения детального обследования и подбора наиболее подходящей тактики лечения в будущем.
Очень важно установить истинную причину развития патологии. Если этого не сделать, то будут случать регулярные рецидивы. Не исключено, что для решения проблемы ребенку может быть показано проведение хирургического вмешательства, соблюдение строгой диеты, консультация у психолога.
При отсутствии своевременной терапии не исключено развитие серьезных осложнений. Острая форма патологии грозит распространением инфекции по всему организму. В последующем это становится причиной абсцесса, паранефрита, уросепсиа. В случае с хроническим заболеванием нарушается функционирование почек, развивается недостаточность.
О патологии (видео)
Источник: https://uran.help/diseases/pielonefrit-simptomy-i-lechenie-u-detej.html
Пиелонефрит у детей: симптомы, диагностика, лечение
Пиелонефрит у детей может возникнуть в любом возрасте. На воспаление почек указывает несколько характерных симптомов. Вовремя заметив их и начав лечение, вы убережете ребенка от серьезного недуга.
Консультация и помощь специалиста в этом случае жизненно необходима. Перед любой мамой стоят очень серьезные и ответственные задачи – ухаживать за малышом, следить за его здоровьем, помогать ему всесторонне развиваться. Чем реже ребенок будет кашлять и чихать, тем выше вероятность, что у него не возникнет проблем с почками.
Не удивляйтесь, ведь в организме все взаимосвязано. Врачи утверждают: постоянное наличие так называемых, хронических очагов инфекции (тонзиллита, кариеса, аденоидов) отрицательно влияет на состояние почек.
А заболевания органов мочевой системы у детей не только распространены, но и имеют тенденцию к росту, причем нередко у новорожденных и детей раннего возраста.
Пиелонефрит у детей: причины
Начнем с анатомии. Согласитесь: чтобы разобраться в причинах пиелонефрита и суметь его предотвратить, надо знать, каково строение и функции органа, попадающего под удар.
Почки располагаются в забрюшинном пространстве по обе стороны от позвоночника.
Размеры варьируются соответственно возрасту ребенка (так, у новорожденного их длина 4 см, а к 12 годам каждая почка имеет длину 10-12 см, ширину 5-6 см и толщину 4 см). Этот парный орган называют основным фильтром организма.
Именно почки с двойной силой удаляют продукты обмена (ненужные нам вещества) и выводят их наружу в виде мочи, регулируют водно-солевой баланс, то есть выполняют основную функцию организма – поддержание гомеостаза.
Еще одна важная функция почек заключается в выработке жизненно важных биологически активных веществ, отвечающих за регуляцию артериального давления, за поддержание нужного уровня гемоглобина.Полноценная работа почек – необходимое условие для нормальной деятельности сердца, мозга, легких…
Почки также отвечают за выработку витамина D, за фосфорно-кальциевый обмен, которые влияют на правильное формирование костного скелета.
Виды пиелонефрита у детей
По своей природе и особенностям терапии пиелонефрит подразделяется на два вида.
Первичный пиелонефрит
Чаще всего возникает из-за изменения флоры, которая находится у ребенка в кишечнике и считается условно-патогенной. При неблагоприятных условиях (частых ОРВИ, кишечных инфекциях) возникает дисбактериоз – одна из причин пиелонефрита.
Также причинами возникновения первичного воспаления почек урологи считают осложнения кокковых инфекций, будь то кожное заболевание или (гораздо чаще) ангина, грипп. Цистит тоже нередко становится виновником пиелонефрита. В мочевыводящую систему микробы проникают через мочеиспускательный канал.
Затем они оказываются в мочевом пузыре, далее – в мочеточниках, лоханках и, наконец, в почках.
Вторичный пиелонефрит
У вторичного пиелонефрита причина природа. Возникновение недуга нередко обусловлено врожденными аномалиями мочевыводящей системы.
У ребенка могут быть нарушения в строении или расположении почек, мочеточников, мочевого пузыря. Из-за этого происходит нарушение оттока мочи, либо она забрасывается обратно в почку из нижних путей.
Вместе со струей туда попадают бактерии, которые и вызывают воспалительный процесс.
Бывают случаи недоразвития почек. Из-за слишком маленького размера в организме функционирует меньшее количество почечной ткани, чем ему требуется. Поначалу это незаметно. Но ребенок растет, нагрузка на почечную ткань увеличивается, и тогда орган не справляется со своей функцией.
Подобные анатомические особенности выявляются уже в первые недели жизни ребенка. В связи с чем многие врачи рекомендуют как можно раньше провести ультразвуковое исследование, чтобы убедиться: с почками все в порядке. А если будет обнаружена патология, начать незамедлительное лечение.
Симптомы пиелонефрита у детей
Обратите внимание на признаки пиелонефрита, которые вас обязательно должны насторожить.
Повышение температуры
- У ребенка появляется лихорадка, градусник показывает 38-39 °С. Кашля и насморка при этом нет. Горло не красное и не болит. У малыша слабость, головная боль, снижен аппетит.
- Ребенок пьет, как обычно, но при этом подозрительно долго не мочится или наоборот – слишком часто просится в туалет. Особенно беспокойными становятся ночи. Малыш плохо спит из-за того, что постоянно хочет на горшок. Появляется резкий запах мочи.
- Ребенок сначала кряхтит, хнычет, даже кричит, и только потом делает «по-маленькому». 2-3-летний малыш жалуется на боль внизу живота и мочится с усилием.
- В норме он должен быть соломенно-желтым. Вы видите, что моча темная? Значит, не исключены проблемы. Имейте в виду, что розовато-красный оттенок моче придают некоторые лекарства, а еще ягоды и овощи: клубника, морковь, свекла. Если же ребенок ничего подобного накануне не ел, изменение цвета говорит о присутствии эритроцитов (клеток крови), что бывает при многих заболеваниях почек и мочевого пузыря, в том числе, и при пиелонефрите у детей.
- Симптомы пиелонефрита у грудничков зачастую напоминают проявления кишечных заболеваний. Кроме того, кроха плохо прибавляет в весе.
- Не упускайте из виду такой тревожный сигнал, немедленно идите к врачу. После тщательного обследования он сможет поставить точный диагноз и назначить эффективное лечение.
Пиелонефрит у детей также может протекать скрыто, бессимптомно.
Но если вы внимательно понаблюдаете за малышом, то заметите, что он быстрее устает, а его настроение постоянно меняется.
Диагностика пиелонефрита у детей
Прежде всего уролог даст направления на анализы.
Малышу нужно будет сдать общий анализ мочи.
Чтобы правильно собрать общий (или клинический) анализ, соблюдайте следующие рекомендации специалиста.
- Накануне не давайте ребенку никакой минеральной воды. Она наверняка изменит реакцию мочи.
- Приготовьте небольшую стеклянную баночку: тщательно вымойте ее и обдайте кипятком (чтобы потом в содержимом не обнаружились лишние бактерии и грибы).
- Утром обязательно тщательно подмойте малыша, иначе анализ окажется неточным.
- Подставляйте емкость не сразу. Первые капли могут быть не совсем чистыми, что повлияет на результат исследования.
Если общий анализ лечащему доктору не понравился, он назначит исследование мочи по Нечипоренко. Подготовить к нему малыша необходимо так же, как и в предыдущем случае. Возьмите часть мочи из «середины» струи.
Третий, наиболее частый вид анализа, – по Зимницкому. К нему прибегают, когда подозревают у ребенка почечную недостаточность или воспаление. Для процедуры потребуются целые сутки и восемь баночек. Малыш должен мочиться в подготовленные емкости. Заставлять и специально поить его не следует. Нет и особых ограничений в питании.
Все анализы мочи исследуют в лаборатории в течение 1-2 дней. В каждом случае применяют разные методы.
Как прочитать результаты анализа
Научитесь «читать» анализы – вам это пригодится. Кроме цвета, существует целый ряд других показателей.
- Прозрачность должна быть идеальной. Мутная на вид моча и хлопья в ней свидетельствуют о наличии солей или воспалении почек и мочевыводящих путей.
- Желательно, чтобы реакция была слабокислая. Нейтральная или щелочная зависит от питания ребенка.
- Плотность мочи у малышей снижена за счет незрелости клеток почки и колеблется в пределах 1005-1020.
- Белок в хорошем анализе отсутствует, но допускается фильтрация белка до 0,033г/л.
- Бактерии и грибы в анализе обозначаются определенным количеством знака +. Чем его больше, тем хуже, и тогда необходимо провести посев мочи для выявления микроба.
- Лейкоциты у мальчиков допустимы в количестве 0-3-5, у девочек – 0-5-7, по Нечипоренко – не более 2000 .
- Эритроциты должны быть единичными или отсутствовать в общем анализе мочи, по Нечипоренко – не более 1000.
- Цилиндры в общем анализе свидетельствуют о тяжелом заболевании почек, в исследовании по Нечипоренко норма – не более 20.
Конечно, уролог прояснит картину состояния здоровья ребенка, изучив анализ мочи. Но это не конец обследования. Наверняка он еще назначит УЗИ почек и мочевого пузыря.
Профилактика пиелонефрита у детей
Уберечь малыша от воспаления поможет профилактика. Причем никаких сложных действий от вас не потребуется.
- Используйте одноразовые подгузники. Желательно надевать их перед прогулкой и сном. Половые органы крохи должны как можно меньше времени соприкасаться с выделениями – это уменьшает риск возникновения инфекций.
- Следите за регулярным опорожнением мочевого пузыря ребенка. Чем дольше в нем находится жидкость, тем больше бактерий скапливается. Необходимо приучить ребенка к горшку до 2 лет. Во время домашних игр или на прогулке напоминайте малышу о том, что нужно сесть на горшок или сходить в туалет. Терпеть нельзя!
- Девочку подмывайте только спереди назад. Трусики меняйте ей ежедневно. Заметив покраснение наружных половых органов либо выделения, сделайте ванночку с отваром ромашки или календулы.
- Давайте малышу только очищенную воду. Газировкой не увлекайтесь. А если покупаете минеральную воду, отдавайте предпочтение столовой.
- Позаботьтесь о здоровом питании малыша: не давайте ему ничего жирного, острого, соленого! Пищу солите умеренно, мясо готовьте на пару, от крепких бульонов откажитесь.
Ребенку, переболевшему пиелонефритом, врач назначит особую диету.
Мочеиспускание: суточная норма
Здоровые дети опорожняют мочевой пузырь довольно часто и большими порциями. Мы даем примерную таблицу.
- до 6 месяцев: 20 раз в день
- до 1 года: 15 раз
- к 3 годам: 7-10 раз
Даже если малыша ничего не беспокоит, понаблюдайте несколько дней за тем, как он «ходит по-маленькому». Естественно, это можно сделать при условии, что ребенок не будет находиться в подгузнике несколько часов подряд. Так не только нельзя отследить ритм мочеиспускания, но и увидеть струю, которая в идеале должна быть светлой, хорошего наполнения и непрерывной.
Пиелонефрит: чем лечить
В случае с пиелонефритом у детей без антибактериальной терапии не обойтись. Также широко применяют различные уросептические препараты, фитотерапию и гомеопатию.
Только уролог или нефролог может сказать, какое именно лекарство потребуется и как долго будет длиться лечение. Обычно на это уходит несколько месяцев с перерывами. Пусть вас это не пугает! После того как вы справитесь с воспалением, за здоровье малыша можно будет не волноваться.
Закончив прием антибиотиков, малыш должен будет принимать пробиотики, препараты на основе живых организмов, восстанавливающие флору кишечника. Подобных средств очень много, и каждое имеет свою особенность. Поэтому только специалист может назначить то, что подходит именно вашему малышу.
Не забывайте, что каждые полгода-год ребенку нужно делать ультразвуковое исследование. Также регулярно посещайте с ним педиатра, уролога и сдавайте в поликлинике анализы мочи чаще, чем это делается при диспансеризации.
Пусть ваш ребенок будет здоров!
Материалы по теме:
Вам также может быть интересно «Что делать, если у ребенка высокая температура» на сайте samaya.ru
Вам также может быть интересно«Стафилококк у детей»на сайте samaya.ru
Источник: https://mamaexpert.ru/article/pielonefrit-u-detey-simptomy-diagnostika-lechenie
Пиелонефрит у детей: причины, симптомы, диагностика и лечение заболевания
Пиелонефрит — воспаление почек, которое сопровождается высокой температурой и болью в области поясницы и живота. Болезнь требует немедленного лечения в условиях стационара. Несвоевременная или неэффективная терапия может привести к переходу в хроническую форму.
Каковы причины развития болезни у детей разных возрастов — новорожденных, годовалых и старших малышей? Сколько держится температура при воспалении почек? Какие осложнения могут возникнуть у детей раннего возраста после перенесенного пиелонефрита? Какое лечение пиелонефрита у детей считается наиболее эффективным?
Причины пиелонефрита у ребенка
Пиелонефрит у детей, как и у взрослых, возникает вследствие попадания патогенных микроорганизмов в почки малыша. Основным возбудителем этого заболевания является кишечная палочка. Воспаление также могут спровоцировать протей, золотистый стафилококк, вирус гриппа и аденовирус. Инфицирование почки происходит несколькими путями:
- Через кровь из очагов хронической инфекции в других органах. Инфекция попадает в почку с потоком крови.
- Через систему лимфообращения между органами мочевыводящей системы и кишечником. В большинстве случаев инфекция попадает из мочевого пузыря или кишечника. Заражение, к примеру, может произойти на фоне нарушения микрофлоры кишечника.
- Через половые органы. Инфицирование происходит вследствие несоблюдение правил гигиены (регулярного и правильного подмывания). Инфекция от половых органов поднимается вверх — сначала к мочевому пузырю, а потом — к почкам.
При нормальной работе мочевыделительной системы и хорошем состоянии иммунной системы организм малыша справляется с патогенными микроорганизмами. В противном случае у маленького пациента возникает воспаление. К числу предрасполагающих факторов можно отнести:
- Несоблюдение гигиены половых органов мальчика и девочки. В основном риск попадания инфекции от наружных половых органов связан с неправильным подмыванием, особенно у девочек, которых нужно подмывать снизу вверх.
- Неправильное строение органов мочевыделительной системы. На фоне анатомической патологии происходит нарушение оттока мочи, что может спровоцировать инфицирование.
- Заболевания в острой форме. Они существенно понижают детский иммунитет.
- Очаги хронической инфекции. Их возникновение связано с перенесенными заболеваниями бактериального происхождения (отитом, синуситом, тонзиллитом).
- Раннее введение прикорма и отлучение от груди у детей до года. Оба фактора отрицательно сказываются на состоянии иммунной системы малыша. Кроме того, в этот период у большинства малышей начинают прорезываться зубы, что значительно ухудшает защитные силы организма.
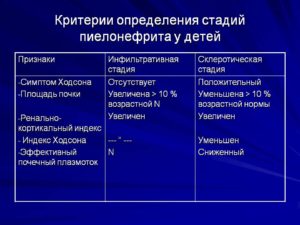
Классификация пиелонефрита
Современные детские нефрологи выделяют два критерия для классификации заболевания. Исходя из причины возникновения пиелонефрита, врачи различат следующие разновидности воспаления:
- Первичное. В таком случае воспаление возникает без явных предрасполагающих факторов (у ребенка типичное строение мочевыводящих путей и органов мочевыделительной системы).
- Вторичное. Развитие пиелонефрита происходит на фоне неправильного строения органов мочевыделительной системы. Например, неправильный отток мочи провоцирует активное размножение бактерий в почках.
Второй критерий для классификации — форма протекания болезни. Согласно ему, врачи выделяют также 2 вида пиелонефрита:
- Острый. Он характеризуется более острыми проявлениями заболевания — внезапно возникшей высокой температурой до 39,5-40 градусов, сильной тянущей болью в почках. Протекание острого пиелонефрита можно условно разделить на 3 периода — активный, обратного возврата и полной ремиссии. При правильном и своевременном лечении болезнь проходит спустя месяц.
- Хронический. В этом случае пациент продолжает болеть пиелонефритом около 6 месяцев.
Симптомы острого пиелонефрита
Проявления заболевания зависят от возраста пациента. Острый пиелонефрит у детей обычно протекает с четко выраженной симптоматикой — температурой и болью в животе или пояснице. Старшие дети могут рассказать родителям о локализации боли, малышам до полутора лет намного труднее указать на область болезненных ощущений.
У детей до года
малыши подвергаются заболеванию в первый год жизни по причине низкой сопротивляемости иммунных сил. в этом возрасте дети еще не могут объяснить маме, что у них конкретно болит, поэтому определить воспаление почек у грудного ребенка непросто. к числу основных проявлений заболевания у малышей до года относятся:
- повышение температуры. любое повышение температуры у грудничков должно быть поводом для обращения к врачу. с 6 месяцев у малышей начинается прорезывание зубов, которое часто сопровождается гипертермией, поэтому родители не всегда могут самостоятельно определить наличие или присутствие заболевания у ребенка. если у ребенка при такой температуре отсутствуют внешние проявления орви и врач исключает наличие хрипов в дыхательных путях, существует высокая вероятность того, что у малыша воспалились почки.
- беспокойный сон. высокая температура, сопровождающаяся болью, не позволяет ребенку нормально выспаться. из-за недосыпа малыш при этом может сильно капризничать.
- ухудшение аппетита. это еще один тревожный звоночек, который может свидетельствовать о развитии воспаления в детском организме. впрочем, плохой аппетит не всегда сигнализирует о какой-либо патологии. в этот период у ребенка начинается активное прорезывание зубов, на которое все дети реагируют абсолютно по-разному — одни малыши отказываются от еды, у других внезапно повышается температура, третьи — ограничиваются сменой настроения.
у детей от 1 до 5 лет
дети до 3-х летнего возраста стараются объяснить свою боль с помощью жестов и первых слов. малышам очень сложно не только рассказать о своих ощущениях, но и точно определить локализацию боли. с трехлетнего возраста ребенок уже сумеет рассказать о боли в области живота или вокруг пупка. к числу других симптомов пиелонефрита у детей от 1 до 5 лет можно отнести:
- повышение температуры. температурные показатели при пиелонефрите могут достигать 38-39 градусов, при этом у большинства детей появляется лихорадка.
- интоксикационные проявления. тошнота, вялость, потеря аппетита, синие круги под глазами — типичные симптомы заболевания у маленьких пациентов. чем младше ребенок, тем более интенсивно у него они будут проявляться.
- нарушение мочеиспускания. беспокойство перед мочеиспусканием — один из основных признаков воспаления в пятилетнем возрасте.
- изменение цвета мочи. внешний вид мочи, а именно ее цвет и запах, при пиеленофрите может несколько измениться.
у детей старше 5 лет
проявления пиелонефрита со стороны мочевыделительной системы возникают только после 5-6 лет. дети в этом возрасте начинают жаловаться на боли при мочеиспускании, таким образом, к числу основных симптомов воспаления почек можно отнести:
- повышение температуры. если показатели температурного режима достигают 39-40 градусов без внешних симптомов орви, это может свидетельствовать о развитии пиелонефрита. при воспалении почек температура держится до момента полного выздоровления.
- интоксикационные признаки. изменение аппетита и сна, а также вялость, слабость, тошнота — основные сопровождающие симптомы пиелонефрита.
- проявления со стороны мочевыделительной системы. боль, рези, учащенные позывы к мочеиспусканию — наиболее неприятные проявления пиелонефрита у детей.
хронический пиелонефрит: симптомы
Во время рецидива у ребенка наблюдаются следующие проявления:
- температурные показатели в пределах 39-40 градусов;
- интоксикация организма;
- боли и рези во время похода в туалет.
Обострения обычно возникают в весенне-осенний период, когда иммунитет ребенка особенно ослабевает. В период ремиссии острые проявления заболевания отсутствуют.
Показатели клинических анализов крови и мочи при этом также остаются в норме.
Хронический пиелонефрит — результат несвоевременного и неэффективного лечения воспаления почек. Заболевание в этой форме крайне опасно для маленьких пациентов, поскольку оно может привести к развитию серьезных осложнений, одним из которых является почечная недостаточность.
Диагностические мероприятия
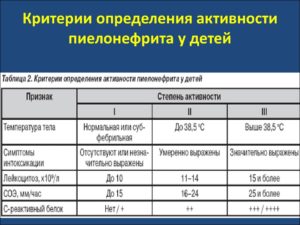
Своевременное выявление заболевания позволяет сократить период терапии, а также избежать осложнений. Исследование пиелонефрита осуществляется посредством комплекса современных диагностических мероприятий. К их числу можно отнести:
- Клиническое исследование мочи. Врачи, в первую очередь, отправляют пациента с высокой температурой без признаков простуды на сдачу общего анализа мочи. У малыша с пиелонефритом в моче могут обнаружить повышенное количество лейкоцитов, бактерий, единичные эритроциты, белок и даже гной (рекомендуем прочитать: почему могут быть повышены эритроциты в моче у ребенка и что это значит?).
- Общий анализ крови. Его также назначают детям с беспричинно высокой температурой. При пиелонефрите в анализе малыша будет завышенный уровень СОЭ и повышенное количество лейкоцитов. Лаборант может также обнаружить в крови незрелые лейкоцитные клетки.
- Бакпосев. С помощью бакпосева на чувствительность к антибиотикам врачам удается определить возбудителя пиелонефрита и подобрать эффективную терапию.
- Накопительные пробы. Речь идет о пробе по Нечипоренко. Показателем пиелонефрита является лейкоцитоз.
- Биохимический анализ крови. Это исследование необходимо для того, чтобы определить общий белок и белковые фракции. Повышение уровня С-реактивного белка — основной симптом воспаления у маленького пациента.
- Проба Зимницкого. Этот метод исследования позволяет определить форму пиелонефрита. При хронической форме у ребенка в анализе будут обнаружены определенные отклонения.
- УЗИ. Этот метод диагностики является одним из основных при подозрении на воспаление. УЗИ позволяет врачу выявить расширение лоханок, мочекаменную болезнь.
- Контроль за динамикой артериального давления. Пациенту, пребывающему в стационаре с диагнозом пиелонефрит, необходимо регулярно измерять давление вне зависимости от возраста.
Лечение острого пиелонефрита
Терапия острого воспаления почек должна осуществляться в стационаре, особенно, если речь идет о грудном или годовалом ребенке.
Малышей с подозрением на пиелонефрит обычно госпитализируют в нефрологическое или урологическое отделение.
Многие родители отказываются от пребывания в больнице, однако это действительно необходимо для контроля за динамикой результатов клинических и инструментальных методов диагностики.Терапия пиелонефрита в педиатрии требует комплексности. Составляющими лечения воспаления почек у детей являются следующие компоненты.
Медикаментозная терапия
Лечение пиелонефрита, в первую очередь, требует приема антибактериальных препаратов, таких как:
- Аугментин,
- Амоксиклав,
- Цефтриаксон,
- Сумамед.
Длительность антибактериальной терапии может составлять 2-4 недели. Кроме антибиотиков малышей следует лечить уроантисептиками, которые подавляют рост бактерий. К их числу можно отнести:
- Невиграмон,
- Нитроксолин,
- Палин.
Курс терапии уросептиками — 1-2 недели. Врачи также дополнительно назначают жаропонижающие средства и спазмолитики. По окончании лечения уросептиками пациенту назначают фитопрепараты — брусничные и клюквенные чаи.
Диетическое питание
При остром пиелонефрите врачи советуют придерживаться двух диет — белково-растительной и №5 по Певзнеру, которые позволяют сократить нагрузку на почки. Основой диеты №5 является обильное питье.
При нарушении функции почек от чрезмерного употребления жидкости и соли лучше отказаться.
Белково-растительная диета подразумевает исключение всех раздражающих почки продуктов — жирных, копченных, острых блюд, а также пряностей.
Режим
В первые дни болезни врачи прописывают пациентам постельный режим. После снижения температуры малышу разрешается вставать и передвигаться по палате. В начале второй недели врачи рекомендуют выходить на улицу на 30-40 минут, однако в холодную и дождливую погоду от прогулок лучше отказаться до момента полного выздоровления.
Лечение хронического пиелонефрита
Лечение пиелонефрита в хронической форме в период рецидива также должно проводиться в стационаре. Методы терапии аналогичны лечению заболевания в острой форме.
Маленькому пациенту назначается медикаментозная терапия, которая состоит из антибиотиков и уросептиков, а также диетическое питание и режим.
С целью скорейшего устранения рецидива врачи рекомендуют родителям как можно чаще предлагать ребенку теплое питье.
Меры профилактики и прогноз
В педиатрии различают первичную и вторичную профилактику пиелонефрита. Соблюдение первичных мер профилактики позволяет предотвратить возникновение болезни. К их числу можно отнести своевременное лечение зубов, укрепление иммунных сил организма, правильную и регулярную гигиену половых органов (особенно у девочек).
Вторичная профилактика подразумевает предупреждение повторных рецидивов после перенесенного заболевания. Она включает соблюдение диеты, прохождение противорецидивного курса, наблюдение у лечащего врача и регулярную сдачу всех необходимых анализов.
Пиелонефрит в острой форме заканчивается полным выздоровлением без обострений у 80-90% маленьких пациентов. После выписки ребенка ставят на учет к нефрологу или урологу.
Пиелонефрит — это очень коварное заболевание, поэтому малышу, перенесшему воспаление, необходимо ежемесячно сдавать общий анализ мочи.
Снятие с учета происходит спустя 3 года при условии отсутствия рецидивов, а также изменений в анализе мочи ребенка.
Источник: https://www.deti34.ru/bolezni/urologiya-ginekologiya/pielonefrit-simptomy-u-detej.html


