Системные заболевания с поражением почек
Содержание
Патология почек при системных заболеваниях соединительной ткани
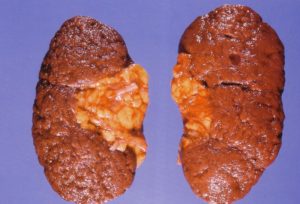
Чаще системные поражения почек прогрессируют при:
- системной красной волчанке,
- гранулематозе Вегенера,
- системных васкулитах,
- ревматизме,
- синдроме Гудспатчера,
- ревматоидном артрите,
- узелковом периартериите,
- системной склеродермии,
- иных болезнях соединительной ткани.
Несмотря на вариативность нозологических форм, патологии почек при системных заболеваниях преимущественно характеризуются развитием разных типов гломерулонефрита, амилоидозом и интерстициальным нефритом.
Патологические изменения в почечных структурах видоизменяются- от изолированных изменений состава мочевого осадка до выраженного нефротического или нефритического синдрома, или хронической почечной недостаточности.
Причины
Нефрологические патологии, возникающие на фоне системных заболеваний, являются результатом сложнейших метаболических изменений. Вследствие чего в почечных тканях развивается прогрессирующий иммуновоспалительный процесс, сопровождающийся мочевым синдромом, к которому нередко подключается артериальная гипертензия.
Течение системных поражений почек имеет несколько стадий развития:
- бессимптомное (латентное),
- выраженные клинические проявления,
- терминальная стадия.
Также протекание данных патологий характеризуется определенной фазовостью:
- протеинурия,
- развитие нефротического синдрома,
- отечно-протеинурическая фаза,
- развитие артериальной гипертензии,
- ярко выраженная уремия (терминальная фаза).
Частые стрессы, плохая экология, сидячая работа, гиподинамия, несбалансированное питание – совокупность этих факторов является пусковым механизмом для развития вторичных нефропатий.
В последнее время специалисты сталкиваются с тем, что процент поражений почек при системных заболеваниях соединительной ткани значительно вырос.
Чтобы своевременно диагностировать патологию и минимизировать возможный ущерб, очень важно систематически проходить осмотры у нефролога.
Симптомы
Поражения почек при системных заболеваниях соединительной ткани долгое время ничем себя не проявляют. Как правило, пациент предъявляет жалобы только на симптоматику основного заболевания, ставшего причиной почечных нарушений. Но при лабораторных исследованиях отмечается протеинурия, указывающая на поражение почек.
С развитием патологического процесса симптоматика нарастает, возникают такие клинические проявления:
- головная боль;
- стойкие отеки;
- артериальная гипертензия;
- боль в почках;
- расстройство аппетита, тошнота, рвота;
- одышка;
- аритмия.
Последняя стадия поражения почек при системных заболеваниях характеризуется появлением всех клинических признаков хронической почечной недостаточности.
Диагностика заболевания
Критериями диагностики поражений почек при системных заболеваниях соединительной ткани служат признаки поражения не одних лишь почек, но и иных органов – нервной системы, суставов, сосудов, сердца, органов пищеварения и т. д., то есть системность поражения. Обычно диагностирование вторичных нефропатий затруднений не вызывает и особо не отличается от диагностики интерстициального нефрита, гломерулонефрита или амилоидоза.
Дифференциальная диагностика может представлять трудности, если изменения в лабораторных анализах выражены мало. В таких случаях для постановки правильного диагноза проводится комплексное лабораторно-инструментальное исследование с применением широкого спектра методик, включая биопсию почек.
Многолетний опыт нефрологов Клиники Современной Медицины позволяет безошибочно диагностировать и успешно лечить любые почечные патологии. А передовое диагностическое оборудование дает возможность обнаружить системное поражение почек на начальной стадии, когда еще нет выраженных клинических симптомов.
Лечение поражений почек при системных заболеваниях соединительной ткани
Лечение почечных поражений при системных патологиях соединительных тканей – задача очень сложная и длительная. Почечные патологии при таких заболеваниях характеризуются вариативностью клинических и морфологических проявлений и зачастую непредсказуемостью течения.
К выбору терапевтической тактики нефролог подходит строго индивидуально. Медикаментозная терапия в основном направлена на лечение основного заболевания, устранение симптомов поражения почечных структур и нормализацию функции почек. Диетический режим и рациональная терапия подбираются в зависимости от клинического варианта нефропатии.
Возможности современной нефрологии позволяют справляться практически с любой патологией почек, независимо от характера поражения почечных структур, а своевременное обращение к специалисту значительно сократит процесс лечения и позволит взять болезнь под контроль на раннем этапе развития.
Наличие любого системного заболевания соединительной ткани – это прямое показание для прохождения регулярных осмотров у нефролога. Помните, своевременное выявление патологии – это возможность успешно и быстро восстановить функциональность почек и предотвратить необратимые поражения почечных структур.
Источник: https://www.ksmed.ru/uslugi/nefrologiya/zabolevaniya/porazhenie-pochek-pri-sistemnyh-zabolevaniyah/
Поражение почек при системных заболеваниях соединительной ткани

Системные заболевания почек встречаются у 3-4% пациентов, страдающих почечными патологиями.
Болезни осложняются вовлечением в процесс всех органов жизнедеятельности, что часто обуславливает инвалидизацию взрослого населения и грозит летальным исходом.
Данным фактором объясняется важность своевременного обращения к доктору для постановки диагноза и начала терапевтического лечения. Рациональность подбора лекарственных средств гарантирует эффективность лечения поражения почек при СЗСТ.
Системные заболевания соединительных тканей: общие представления и типы
Системные заболевания — группа нозологических самостоятельных болезней, имеющая сходство этиологии
Системные заболевания — группа нозологических самостоятельных болезней, имеющая сходство этиологии, патогенеза и клинических проявлений.
Лечение часто проводится схожими препаратами. Общий момент всех СЗСТ – латентное вирусное инфицирование.
Зависимость развития заболеваний объясняется тканевой тропностью вирусов, генетической предрасположенностью пациента, которая выражается в ношении определенных антигенов гистосовместимости.
Пусковые механизмы включения не являются специфическими, чаще всего поражения возникают на фоне переохлаждения, из-за вибрации, вирусной инфекции и нарушения технологии вакцинации.Всплеск иммуннореактивности в организме пациента, предрасположенного к болезни, не способен угаснуть самостоятельно, вследствие чего пораженные клетки формируют самоподдерживающийся воспалительный процесс, приводящий к деградации системы специализированных почечных структур до уровня обогащенной коллагеном фиброзной ткани.
Важно! Для всех СЗСТ характерно поражение эпителиальных соединений: кожи, слизистых, желез внешней секреции. Также вовлекаются мышечные структуры, синовинальные, серозные оболочки. Кроме того, поражение почек при системных заболеваниях соединительной ткани сопровождается вторичным иммунокомплексным васкулитом средних, мелких сосудов
Тесная связь всех заболеваний подтверждается проявлением признаков сразу нескольких патологий из данной группы. Например, у пациента может проявиться симптоматика красной волчанки, склеродермии, смешанных диффузных патологиях соединительной ткани. А теперь немного подробнее о том, какие существуют патологические заболевания почек системного типа.
Системная красная волчанка
Это диффузная патология соединительных тканей с образованием аутоантител к структурным элементам тканей и компонентам клеточных ядер
Это диффузная патология соединительных тканей с образованием аутоантител к структурным элементам тканей и компонентам клеточных ядер. Чаще всего встречается у пациентов, наследующих дефицит комплимента, кроме того, причинами выступают:
- неспецифические воздействия;
- беременность;
- отравление лекарственными средствами, токсинами, ядами.
Особенно часто патология почек встречается у женщин в возрасте 15-35 лет. Клиническая картина различается на:
- Острую, характерными симптомами которой выступают: внезапное повышение температуры тела, боль в суставах, изменения кожного покрова. Динамическое течение не позволяет затягивать с лечением, через 1-2 года пациенты без оказания терапии умирают.
- Подострую – наиболее распространенную и проявляющуюся постепенным ухудшением состояния больного. Снижение трудоспособности, боли в суставах протекают волнообразо, без особых обострений. Полиорганные изменения, несовместимые с жизнью возникают через 2-4 года.
- Хроническую, при которой момент начала патологии установить сложно. Длительное время болезнь остается нераспознаваемой, симптоматика неявная и часто маскируется под полиартрит, полисерозит. Клиническая картина становится яркой через 5-10 лет.
Прогноз благоприятный только при своевременном начале лечения.
Системная склеродермия
Это заболевание соединительной ткани, отягощенное фиброзно-склеротическими изменениями кожного покрова
Это заболевание соединительной ткани, отягощенное фиброзно-склеротическими изменениями кожного покрова, внутренних органов.
Болезнь поражает пациентов с антигенами и хромосомными аберрациями.
Диффузная форма патологии поражает поверхность кожных покровов, однако поражения внутренних органов обнаруживаются раньше и при этом в процесс вовлекается вся система жизнедеятельности, особенно тяжело поражаются почки, легкие.
https://www.youtube.com/watch?v=VxNixII24Qw
Заболевание имеет острую, подострую, хроническую форму:
- Острая – динамика в течение года, поражение кожи, органов жизнедеятельности, характерно отклонение показателей лабораторных анализов.
- Подострое протекает немного медленнее, при этом также наблюдаются поражения кожи, вазомоторные расстройства и дисфункции внутренних органов.
- Хроническое имеет вялое постепенное начало, прогрессирует очень долго и чаще всего формируется ограниченный тип патологии. С течением времени у пациентов обнаруживаются признаки гипертензии, фиброз легких. Типичное начало – изменение кожных покровов. Больной видит утолщения на пальцах, кистях рук, затем области уплотняются и дальнейший склероз вызывает истончение кожных покровов – это атрофическая фаза, при которой кожа становится гладкой, натянутой и очень сухой.
Патология дополняется болевыми ощущениями, усталостью, снижением мышечной, двигательной активности. Прогнозы зависят от патоморфологического варианта заболевания. Если это лимитированная форма, то прогноз благоприятный, диффузная требует как можно более быстрого лечения внутренних органов: почек, сердца, легких.
Узелковый периартериит
Системное заболевание, поражающее мужчин в пожилом возрасте
Системное заболевание, поражающее мужчин в пожилом возрасте.
Клиническая картина отличается полиморфностью, при которой наблюдается лихорадочность состояния, потеря массы тела, поражаются суставы, кожные покровы, сердце, легкие ЦНС, периферическая нервная система и другие жизненно важные структуры организма.
Патология почек наблюдается у 80% пациентов, симптоматика при этом зависит от гистологических изменений структурных почечных соединений.
При инфаркте почек прогноз для пациентов неблагоприятный, патология кроме того приводит к гипертензии, почечной недостаточности.
Геморрагический васкулит
Патология поражает микроциркуляцию крови и вовлекает в процесс мелкие сосуды кожи, суставы, почки, пищеварительный тракт. Признаками заболевания являются: слабость, нарушение аппетита, снижение веса, изменение цвета кожных покровов.
Дисфункции других органов наблюдаются значительно реже. ГВ может спровоцировать развитие артериальной гипертензии, почечную недостаточность. Прогнозы неблагоприятны для увеличенной протеинурии и при раннем развитии артериальной гипертензии. Во всех остальных случаях, пациенту при наличии своевременного лечения обеспечено полное выздоровление.
Гранулематоз
Характерные проявления: некротизирующие изменения небольших артерий, вен верхних дыхательных путей, легочных сосудов
Чаще всего случаи почечного заболевания встречаются у мужчин 15-40 лет.
Характерные проявления: некротизирующие изменения небольших артерий, вен верхних дыхательных путей, легочных сосудов, которые поражаются очагами инфильтрации с образованием полостей.
Признаки: лихорадка, резкая потеря веса, миалгии, нефриты.
Клинические признаки проявляются через несколько месяцев, выражаются протеинурией, эритроцитурией. Заболевание имеет динамическое развитие и характерно почечной недостаточностью уже на первой ступени проявления патологии.
Методы лечения?
Лечение поражения почек при системных заболеваниях является сложной задачей из-за разнообразных клинических и морфологических проявлений и непредсказуемых последствий. Эффективность терапии требует индивидуального подхода к каждому заболеванию, выяснению основополагающих причин и наличия отягчающих факторов.
После обследования и выяснения характера почечного поражения, пациентов помещают в стационар. Условие постоянного наблюдения обязательное, как и контроль терапевтических мер.
Требуется поддержание диеты, изменение медикаментозного лечения при появлении побочных эффектов: риск развития дополнительных патологий часто перевешивает применение особенно сильных лекарственных препаратов, что объясняет длительность лечения больных.
Источник: https://LecheniePochki.ru/zabolevaniya/sistemnye-zabolevaniya-pochek.html
Аутоиммунное заболевание почек: диагностика, прогноз и лечение
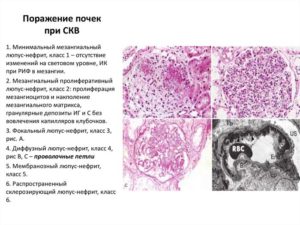
Среди аутоиммунных заболеваний почек чаще встречаются патологии, ставшие последствием других болезней. И лишь аутоиммунный гломерулонефрит может развиваться как самостоятельная болезнь. Частой причиной аутоиммунного поражения органов становятся системные васкулиты и синдром Гудпасчера.
Общим почти для всех типов, будь то самостоятельное заболевание или последствие другой аутоиммунной реакции, становится следующее. При отсутствии должного лечения болезнь прогрессирует, развивается нефрит, в результате может возникнуть почечная недостаточность в острой форме, что часто приводит к летальному исходу.
Васкулиты и поражение почек
К системным васкулитам относится большая группа болезней, для которых характерное воспаление и некроз сосудистой стенки. Почки как раз поэтому и поражаются, что содержат огромное количество сосудов паренхимы. При васкулитах почки вовлекаются в процесс поражения капилляров. Развиваются такие болезни, как гранулематоз Вегенера, пурпура Шенлейна-Геноха и некоторые другие патологии.
При поражении мелких сосудов появляются воспаленные клубочки, что и ведет к нефриту и недостаточности. Другие болезни приводят к инфаркту почек, а также развитию гломерулонефрита. При системных васкулитах процесс поражения почек идет очень быстро, сопровождаясь резкими изменениями в иммуногистохимической грамме.
Лечение васкулита подразумевает ряд клинических вмешательств, терапию. Болезни почек, возникшие на его фоне, устраняются симптоматически противовоспалительными препаратами.
Синдром Гудпасчера и поражение почек
При синдроме Гудпасчера поражаются капилляры почек из-за аутоиммунных реакций. Также патология распространяется на легкие, что приводит к гломерулонефриту и геморрагическому пневмониту. Иногда синдром относят к системным васкулитам.
Чаще всего синдром развивается в возрасте от 20 до 30 лет, а второй пик приходится на 50-60 лет. Страдает 1 человек из 1 млн. Смертность при отсутствии актуальной терапии составляет минимум 75%.
Причины патологии до сих пор не определены, но считается, что синдром развивается после вирусной инфекции типа гриппа или гепатита А.
При злокачественном течении болезни развивается геморрагическая пневмония и резко прогрессирующий гломерулонефрит. При умеренном течении появляется легочно-почечный синдром, развивается он медленно и умеренно. При третьем типе течения болезни – медленном – легочные проявления появляются поздно, гломерулонефрит протекает медленно.
При злокачественном варианте часто развивается кровотечение из легких, появляется острая почечная недостаточность. Осложняется патология отеком легких и сердечной астмой.
Лечение синдрома
Если Гудпасчер развивается остро, то назначают следующие процедуры:
- пульс-терапию метилпреднизолоном;
- после достижения ремиссии переводят на поддерживающую терапию;
- плазмаферез;
- симптоматическая терапия для повышения уровня железа;
- при почечной недостаточности проводят гемодиализ;
- иногда требуется нефрэктомия и пересадка почки.
Течение Гудпасчера почти всегда прогрессирует. Гибель пациентов случается из-за сильных легочных кровотечений или почечной, дыхательной недостаточности. Во всех случаях продолжительность жизни не превышает 1-3 лет, при злокачественном течении – несколько недель. Лишь в единичных случаях происходит ремиссия, объяснить которую врачи не могут.
Для Вас: Инкубационный период вируса – время скрытого течения болезни
Гломерулонефрит почек
Заболевание гломерулонефрит – поражение капиллярной сетки почек. При аутоиммунном течении развивается воспаление из-за неадекватной активности иммунитета. Чаще всего поражаются обе почки. Среди причин выделяют:
- перенесенные стрептококковые инфекции – тонзиллит, ангина, скарлатина;
- аутоиммунные болезни, описанные в первых пунктах;
- некоторые сыворотки и вакцины;
- природные аллергены – шерсть, пыльца, пищевые продукты.
Чрезмерное увлечение алкоголем, переохлаждения и травмы спины могут «сыграть на руку» заболеванию.
Развитие болезни
У гломерулонефрита есть особый механизм течения. Сначала возбудитель проникает в человеческое тело, это может быть и грипп, и ОРЗ и любой тип герпеса. Затем иммунитет его запоминает и вырабатывает антитела. Когда же вирус повторно проникает в организм, антитела могут оседать в почках и воспринимаются, как патологические клетки.
В результате иммунитет начинает вырабатывать антигены, которые атакуют не только вирус, но и здоровые ткани почек. Кровь в этот момент вырабатывает антипочечные антитела, которые только ухудшают ситуацию, и организм совсем перестает отличать собственные клетки от чужеродных.
В результате поражения нарушается всасывание натрия и воды в тканях и крови, начинают возникать отеки, ухудшается кровоснабжение почек. Развивается ишемия, выделяется ренин, который регулирует давление. Чем меньше в крови концентрация солей натрия, тем сильнее выделяется ренин, который приводит к тяжелой гипертонии.Проявляется заболевание через 1-3 недели после инфекционного поражения: начинает болеть голова, повышается температура и давление. Это намекает на развитие острого гломерулонефрита. Жидкость из организма выводится хуже и реже. В результате начинают появляться отеки, а в моче – примесь крови. В пояснице и животе развиваются болезненные ощущения, появляется рвота.
Симптомы хронической формы характеризуются высоким артериальным давлением и сильными утренними отеками, а в моче при анализе обнаруживается белок. Резко снижается суточное количество мочи. Боли становятся тянущими, а иногда совсем отсутствуют. Не всегда по симптомам можно выделить патологию, так как она иногда развивается и скрыто.
Лечение и диагностика заболевания
Постепенно ухудшающееся самочувствие рано или поздно приведет пациента к нефрологу. Сдают кровь, мочу на анализы и делают УЗИ. По симптомам и на основе клинической картины ставят диагноз, а затем назначают лечение. Наиболее точные результаты анализов дает биопсия почки, но ее назначают в редких неопределенных случаях.
Лечение патологии сводится к комплексной терапии с обязательным включением:
- Наблюдение у врача.
- Постельный режим, а при обострениях – помещение в стационар.
- Диета без соли, с минимумом белка и жидкости.
- Противовоспалительные и мочегонные препараты, против гипертонии, вещества от высокой активности иммунитета. Могут назначаться антибактериальные медикаменты.
- Очищение крови при выраженной почечной недостаточности.
- Трансплантация почки при очень тяжелых формах болезни.
Лечение должно защитить функционирование почки, остановить развитие болезни и осложнений. Обязательно использование препаратов, подавляющих патологическую работу иммунитета.
Источник: https://immunoprofi.ru/zabolevaniya/autoimmunnoe/autoimmunnye-zabolevaniya-pochek.html
Все о поражении почек

Поражение почек может быть обусловлено крайне широким спектром факторов и процессов. Причина этого – в большом количестве функций, которые эти органы выполняют в нашем теле.
Почки — главный фильтр организма
Известно, что почки участвуют в регуляции кроветворения, артериального давления, некоторых эндокринных функций организма, а также контролируют водно-солевой обмен.
Естественно, что такой контроль обладает некоторой «обратной связью» — поражение контролируемой системе неизменно отражается на работе почек.
Поэтому важно иметь хотя бы приблизительное представление о типах поражений почек, чтобы понимать, как диагностировать и лечить данные состояния.
На данный момент исследование работы почек, в том числе и в периоды их заболеваний, все еще продолжается. И признанной системы классификации, которая бы учитывала любое поражение этих органов, сейчас пока не существует.
Больная почка
Но можно приблизительно создать перечень основных типов поражений и соответствующих им заболеваний. Первый тип классификации основан на происхождении, или, как говорят врачи, на этиологии той или иной патологии.
Итак, абсолютно все поражения почечной ткани по этому принципу можно разделить на две группы – первичные и вторичные.
Первичные обусловлены врожденными и наследственными факторами – например, аномалии развития почек, дефект каких-либо белков, которые нарушают работу почечного фильтра и многие другие.
Особенностью этих состояний является их тяжесть и сложность лечения, так как на современном этапе развития науки мы пока не можем лечить гены.
Кроме того, такого рода поражения часто сочетаются с нарушениями других органов, помимо почек. Так некоторые типы наследственной нефропатии могут сопровождаться глухотой, сахарным диабетом и другими эндокринными патологиями.
Довольно часто такие поражения почек можно обнаружить еще в раннем детстве или даже еще раньше – на этапе диагностических ультразвуковых исследований будущей мамы.
Во многих случаях лечение таких состояний является только поддерживающим – щадящие диеты, строгий водный режим, при недостаточности –регулярный гемодиализ.Иногда значительное улучшение можно добиться при помощи трансплантации почки.
Вторичные поражения – это те патологии, которые возникли в процессе жизни человека.
Они могут быть обусловлены как прямым негативным воздействием на почки (например, инфекцией), так и заболеванием других органов и систем, которые затем опосредованно влияют на мочевыделительную систему.
Характерной особенностью таких состояний является тот факт, что в большинстве достаточно легко вычислить причину патологического процесса.
А между тем, знание причины позволяет в более короткие сроки разработать лечение и последующее восстановление работы мочевыделительной системы.
Первичные заболевания
Врожденные и наследственные типы заболеваний мочевыделительной системы также имеют достаточно сложную структуру и разновидности.
Здоровая почка — залог крепкого здоровья
Поэтому стоит более подробно остановиться на этом моменте. Так, все первичные поражения почек делятся на следующие подтипы:
- аномалии развития почек – сюда относят срастание и раздвоение почек, добавочную почечную артерию и ряд других структурных нарушений, обусловленных неправильным развитием почек во время внутриутробного этапа жизни. Именно такие аномалии можно обнаружить при УЗИ беременных женщин;
- нефропатии или системные поражения почечной ткани. Это достаточно редкие состояния, которые имеют ярко выраженный наследственный характер – например, семейная почечная дистрофия. Эти болезни обусловлены генными нарушениями, при которых нормальная работа почек становиться невозможной;
- тубулопатии («заболевания канальцев») – это также врожденные состояния, при которых нарушена работа клеток эпителия нефронов, а точнее их канальцев. Такое поражение может вызывать проникновение некоторых веществ из крови в мочу, ослаблять способность почек к удержанию воды. Одним из распространенных состояний такого рода является почечный несахарный диабет;
- энзимопатии – также поражения эпителия канальцев, однако совсем иного рода. При этом происходит нарушение в работе некоторых ферментных систем клеток канальцев. Это также влияет на проницаемость нефронов – примером подобного состояния может быть цистинурия или выделение с мочой аминокислоты цистина.
Первичные поражения, как уже было сказано, обусловлены генетическими и наследственными факторами. Однако не только «плохие гены» родителей могут стать причиной появления многих из этих заболеваний почек и всего организма в целом.
Не меньшую роль играет и нормальное протекание беременности – ведь именно в этот период и происходит формирование почек, так же как и всех других органов.
Некоторые факторы (которые специалисты называют «тератогенными») способны вмешиваться в процесс формирования плода, приводя к самым разнообразным нарушениям и поражениям.
Вредные привычки
К тератогенным факторам, помимо всего прочего, относятся алкоголь, компоненты табачного дыма, некоторые лекарственные вещества.Многие ученые склоняются к тому, чтобы признать эмоциональный стресс и переживания беременных девушек своеобразным тератогенным фактором.
Кроме того, некоторые вирусы (особенно вирусы краснухи, кори) способны также приводить к тяжелым аномалиям развития почек и других органов.
По этой причине здоровое и правильное протекание беременности является эффективной профилактикой первичных поражений почек.
Вторичные патологии
Вторичное поражение почек, обусловленное больше факторами внешней, чем внутренней среды, составляет примерно 70-80% от всех заболеваний мочевыделительной системы.
Патологии почек
Такая широкая распространенность обусловлена не только более высокой частотой данных заболеваний, но и их значительным разнообразием.
По этой причине весьма логичным выглядит разделение вторичных поражений на подгруппы:
- инфекционные патологии – одно из самых распространенных патологических состояний мочеполовой системы. Инфекции в почки могут проникнуть несколькими путями и там, в зависимости от типа болезнетворного агента и локализации поражения может вызвать различные заболевания (гломерулонефрит, пиелонефрит);Нефроптоз
- иммуноаллергическое поражение – группа заболеваний почек, которая характеризуется аутоиммунным течением. Проще говоря, иммунитет начинает атаковать собственные ткани. Очень часто такие патологии сочетаются с различными инфекциями;
- посттравматические патологии – поражения, возникшие после физического или химического повреждения почечной ткани. Самым наглядным примером физического повреждения будет травма почки при ударах, а химического – следствие отравления некоторыми химическими веществами и лекарственными препаратами;
- сопутствующее поражение почек – заболевание почек, которое обусловлено патологиями других органов и систем. Например, почки сильно страдают при гипертонии, сахарном диабете, амилоидозе, некоторых формах атеросклероза. Мочекаменная болезнь является следствием нарушения обмена веществ, поэтому поражение почек при ней – также сопутствующее состояние;
- онкологические патологии – разрушение тканей почек в результате появления злокачественных опухолей или попадания в орган их метастазов.
Большинство вторичных поражений относительно легко лечатся при своевременном обращении человека к врачу. Тяжесть состояния при этом обусловлена тем, что почки выполняют огромное количество функций в человеческом организме.
Поэтому любое нарушение их работы неизменно коснется многих систем органов.
Но в случае приобретенных заболеваний проще найти причину и следствие, что несколько облегчает процесс лечения – например, взятие под контроль сахарного диабета значительно улучшает состояние почек.
Другие классификации
Существуют и другие методы разделения заболеваний органов мочевыделительной системы.
Болевые симптомы
Так, на втором месте по распространенности является классификация по основным синдромам, которые сопровождают течение патологии. Такого рода разделение особенно высоко цениться у врачей-клиницистов:
- нефриты – синдром, протекающий с поражением практически всех тканей почек (нефронов, соединительной ткани, кровеносных сосудов). Такими проявлениями характеризуются некоторые формы гломерулонефрита и токсического повреждения органов;
- пиелонефриты – группа патологий, основной чертой которых является воспаление почечных лоханок. Они могут быть обусловлены некоторыми аномалиями развития органов, инфекцией, мочекаменной болезнью;
- нефротический синдром – группа проявлений, при которых происходит нарушение работы почечного фильтра. В результате организм теряет большое количество белка с мочой (протеинурия), в крови возникает недостаток протеинов (гипопротеинурия). Как компенсаторное явление, в плазме крови увеличивается концентрация жиров (гиперлипидемия), развиваются отеки. Этот синдром появляется в результате химического повреждения органов мочевыделения или после сильных гломерулонефритов;
- почечная недостаточность – может возникать в острой или хронической форме. Острая является результатом тяжелого повреждения почек или их инфицирования – такое состояние угрожает жизни человека, ведь токсические продукты обмена веществ не могут покинуть организм. Хроническая почечная недостаточность постепенно нарастает на фоне различных вялотекущих поражений мочевыделительной системы и со временем также требует экстренных мер лечения (вплоть до имплантации донорского органа);
- нефролитиаз, самым распространенным и известным проявлением которого является мочекаменная болезнь. Такой синдром возникает по причине нарушения обмена веществ, поэтому через почки начинают выделяться вещества, выпадающие в осадок. Образующиеся конкременты способный травмировать мочевыделительные пути, перекрывать ток мочи и приводить к тяжелым последствиям (пиелонефрит, почечная колика, гидронефроз).
Существуют и другие классификации поражений почек (по методу лечения, по клинической картине), однако они являются более узкоспециализированными, чем представленные выше.
С учетом столь широкого спектра различных нарушений при заболевании этих органов мочевыделительной системы становиться понятна их крайне важная роль в работе организма.
И она не ограничивается простой фильтрацией крови и образовании мочи.
Источник: https://promoipochki.ru/diagnostika/porazhenie-pochek.html
Аутоиммунные заболевания
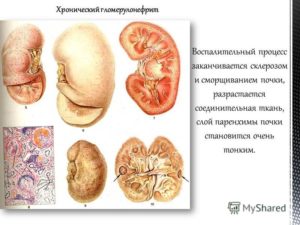
Аутоиммунные заболевания — это большая группа болезней, которые можно объединить на основании того, что в их развитии принимает участие агрессивно настроенная против своего же организма иммунная система.
Причины развития почти всех аутоиммунных заболеваний до сих пор неизвестны.
С учетом огромного разнообразия аутоиммунных заболеваний, а также их проявлений и характера течения, изучают и лечат эти болезни самые разные специалисты. Какие именно, зависит от симптомов болезни.
Так, например, если страдает только кожа (пемфигоид, псориаз) нужен дерматолог, если легкие (фиброзирующий альвеолит, саркоидоз) – пульмонолог, суставы (ревматоидный артрит, анкилозирующий спондилоартрит) – ревматолог и т.д.
Однако существуют системные аутоиммунные заболевания, когда поражаются разные органы и ткани, например, системные васкулиты, склеродермия,системная красная волчанкаили же заболевание «выходит» за рамки одного органа: так, например, при ревматоидном артрите могут поражаться не только суставы, но и кожа, почки, легкие. В таких ситуациях чаще всего заболевание лечит врач, специализация которого связана с самыми яркими проявлениями болезни, или несколько разных специалистов.
Прогноз болезни зависит от множества причин и сильно разнится в зависимости от разновидности болезни, ее течения и адекватности проводимой терапии.
Лечение аутоиммунных заболеваний направлено на подавление агрессивности иммунной системы, которая уже не различает «свое и чужое». Лекарственные средства, направленные на снижение активности иммунного воспаления, называются иммуносупрессантами.
Основными иммуносупрессантами являются «Преднизолон» (или его аналоги), цитостатики («Циклофосфамид», «Метотрексат», «Азатиоприн» и др.) и моноклональные антитела, которые действуют максимально целенаправленно на отдельные звенья воспаления.
Многие больные часто задают вопросы, как можно подавлять свою же иммунную систему, как я буду жить с «плохим» иммунитетом? Подавлять иммунную систему при аутоиммунных болезнях не можно, а нужно.
Врач всегда взвешивает, что опаснее: болезнь или лечение, и только потом принимает решение.
Так, например, при аутоиммунном тиреоидите подавлять иммунную систему не нужно, а при системном васкулите (например, микроскопическом полиангините) просто жизненно необходимо.
Люди живут с подавленным иммунитетом долгие годы. При этом возрастает частота инфекционных заболеваний, но это своего рода «плата» за лечение болезни.Часто пациентов интересует, можно ли принимать иммуномодуляторы. Иммуномодуляторы бывают разные, большинство из них противопоказано лицам, страдающими аутоиммунными болезнями, однако, некоторые препараты при определенных ситуациях могут быть полезны, например, внутривенные иммуноглобулины.
Системные аутоиммунные заболевания
Аутоиммунные заболевания нередко представляют диагностическую сложность, требуют особого внимания врачей и пациентов, очень разные по своим проявлениям и прогнозу, и, тем не менее, большинство из них успешно лечится.
К данной группе относятся болезни аутоиммунного происхождения, которые поражают две и более системы органов и тканей, например, мышцы и суставы, кожу, почки, легкие и т.д.
Некоторые формы заболевания приобретают системность только при прогрессировании болезни, например, ревматоидный артрит, другие сразу поражают много органов и тканей.
Как правило, системные аутоиммунные болезни лечат ревматологи, однако нередко таких больных можно обнаружить и в отделениях нефрологии, пульмонологии.
Основные системные аутоиммунные болезни:
- Системная красная волчанка;
- системный склероз (склеродермия);
- полимиозит и дермаполимиозит;
- антифосфолипидный синдром;
- ревматоидный артрит (не всегда имеет системные проявления);
- синдром Шегрена;
- болезнь Бехчета;
- системные васкулиты (это группа разных отдельных болезней, объединенных на основании такого симптома, как воспаление сосудов).
Аутоиммунные заболевания с преимущественным поражением суставов
Данные болезни лечат ревматологи. Иногда эти болезни могут поражать сразу несколько различных органов и тканей:
- Ревматоидный артрит;
- спондилоартропатии (группа различных заболеваний, объединенных на основании ряда общих признаков).
Аутоиммунные заболевания органов эндокринной системы
К данной группе болезней относят аутоиммунный тиреоидит (тиреоидит Хашимото), болезнь Грейвса (диффузный токсический зоб),сахарный диабет 1-го типа и др.
В отличие от многих аутоиммунных заболеваний именно этой группе болезней не требуется проведение иммуносупрессивной терапии. Большинство пациентов наблюдаются эндокринологами или семейными врачами (терапевтами).
Аутоиммунные заболевания крови
Данной группой болезней специализированно занимаются гематологи. Наиболее известными заболеваниями являются:
- Аутоиммунная гемолитическая анемия;
- тромбоцитопеническая пурпура;
- аутоиммунная нейтропения.
Аутоиммунные заболевания нервной системы
Очень обширная группа. Лечение данных заболеваний – прерогатива неврологов. Наиболее известными аутоиммунными болезнями нервной системы являются:
- Множественный (рассеянный) склероз;
- синдром Гиена-Баре;
- миастения Гравис.
Аутоиммунные заболевания печени и желудочно-кишечного тракта
Данные заболевания лечат, как правило, гастроэнтерологи, реже – врачи общетерапевтического направления.
- Аутоиммунный гепатит;
- первичный билиарный цирроз;
- первичный склерозирующий холангит;
- болезнь Крона;
- язвенный колит;
- целиакия;
- Аутоиммунный панкреатит.
Аутоиммунные заболевания кожи
Аутоиммунные заболевания кожи
Лечение аутоиммунных заболеваний кожи – прерогатива дерматологов. Наиболее известными заболеваниями являются:
- Пемфингоид;
- псориаз;
- дискоидная красная волчанка;
- изолированные кожные васкулиты;
- хроническая крапивница (уртикарный васкулит);
- некоторые формы алопеции;
- витилиго.
Аутоиммунные заболевания почек
Данная группа разнообразных и нередко тяжелых болезней изучается и лечится как нефрологами, так и ревматологами.
- Первичные гломеролунефриты и гломеролупатии (большая группа болезней);
- синдром Гудпасчера;
- системные васкулиты с поражением почек, а также другие системные аутоиммунные заболевания с поражением почек.
Аутоиммунные заболевания сердца
Данные болезни лежат в сфере деятельности как кардиологов, так и ревматологов. Некоторые болезни лечат преимущественно кардиологи, например, миокардиты; другие заболевания – почти всегда ревматологи (васкулиты с поражением сердца).
- Ревматическая лихорадка;
- системные васкулиты с поражением сердца;
- миокардиты (некоторые формы).
Аутоиммунные заболевания легких
Данная группа болезней очень обширна. Болезни, поражающие только легкие и верхние дыхательные пути лечат в большинстве случаев пульмонологи, болезни системного характера с поражением легких – ревматологи.
- Идиопатические интерстициальные болезни легких (фиброзирующие альвеолиты);
- саркоидоз легких;
- системные васкулиты с поражением легких и другие системные аутоиммунные болезни с поражением легких (дерма- и полимиозит, склеродермия).
Источник: http://meditsina.online/autoimmunnye-zabolevaniya/


