Вызывать ли скорую при пиелонефрите
Содержание
Первая помощь при пиелонефрите: симптомы и диагностика

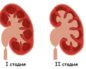
Каждый больной пиелонефритом в обязательном порядке подлежит госпитализации в урологическое отделение. В амбулаторных и стационарных условиях достаточно сложно выявить место серозного воспаления в почечной паренхиме или гнойную форму.
Стадия воспалительного процесса в органе устанавливается при помощи ультразвукового, рентгенологического или других современных методик исследования. Выявленный гнойный пиелонефрит острой формы требует незамедлительного госпитализирования и оперативного вмешательства.
В этой статье мы расскажем, какая необходима первая помощь при пиелонефрите, а также разберем риски несвоевременной госпитализации больного.
Причины образования пиелонефрита
Острый пиелонефрит — является заболеванием почек, носящий воспалительный характер и поражающий паренхимы, лоханку и чашечку органа
Острый пиелонефрит — является заболеванием почек, носящий воспалительный характер и поражающий паренхимы, лоханку и чашечку органа. Чаще всего данным заболеванием болеют женщины и дети. Основными признаками образования острого пиелонефрита являются:
- стрептококк;
- кишечная палочка;
- стафилококк;
- синегнойная палочка;
- протей.
Воспаление почек острой формы протекает достаточно сложно с ярко выраженными симптомами. Существует ряд благоприятных факторов, способствующих вредным бактериям попасть в орган и поразить его. Существует три основных способа передвижения микробов в почки:
- через кровоток, при условии наличия в организме очага инфекции, например, тонзиллит, кариес или другие инфекционные заболевания;
- через лимфоток, при условии наличия в организме инфекционных заболеваний;
- через мочеточник, при условии наличия воспалительного процесса в мочевом пузыре, например, уретрит или цистит.
Для информации! Воспалительный процесс в почках развивается исключительно за счет попадания вредных бактерий в орган, самостоятельное развитие патологии исключено.
Симптомы пиелонефрита
Из наиболее распространённых симптомов острого пиелонефрита можно отметить резкое повышение температуры тела до 40С градусов
В период воспаления почек острой формы общее состояние больного значительно ухудшается. Больного начинают беспокоить сильные боли в области поясницы, химический состав мочи изменяется и появляются приступы лихорадки. Из наиболее распространённых симптомов острого пиелонефрита можно отметить:
- резкое повышение температуры тела до 40С градусов;
- приступы тошноты и сильной рвоты;
- сильное потоотделение и озноб;
- болевые ощущения в области темени;
- дискомфорт и ощущение тянущей боли в суставах и мышцах;
- слабость, недомогание, быстрая утомляемость.
Для информации! Температура тела может все время меняться, т.е. резко понижаться или резко повышаться. В период скачков температуры важно немедленно оказать неотложную помощь, иначе последствия для больного могут быть печальными.
Острый пиелонефрит необструктивного типа может образоваться вследствие дизурии. Основные симптомы необструктивного воспаления:
- высокая температура тела;
- озноб и высокое потоотделение;
- приступы боли в области поясницы.
Острый пиелонефрит обструктивного типа начинается вследствие нарастающих болевых приступах в области поясницы, повышением температуры тела и озноба. Если своевременно не оказать помощь больному, могут возникнуть осложнения:
- образование гнойных процессов;
- гепатит токсический;
- уросепсис;
- бактеритоксический шок;
- паранефрит;
- выраженное изменение в функциональности почек.
Диагностика заболевания
После сбора информации для анамнеза выполняют лабораторное исследование мочи и крови
Для представления полной картины образования воспалительного процесса в почках обращают внимание:
- на возможные недавние переохлаждения организма;
- пиелонефрит хронической формы;
- мочекаменное заболевание;
- патологии женских гениталий, воспаление предстательной железы;
- пост операционный период после лечения почек и мочевыводящей системы.
После сбора информации для анамнеза выполняют лабораторное исследование мочи и крови. Клиническое исследование позволяет определить изменение химического состава крови и мочи, а также выявить бактерии и микроорганизмы, возбудившие воспаление органа. Для подтверждения диагноза дополнительно назначается:
- ультразвуковое исследование;
- рентгенологическое исследование;
- компьютерная томография;
- магниторезонансная томография.
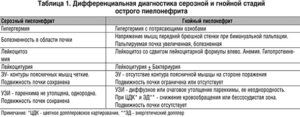
При острой форме воспаления почек его состояние дифференцируют по следующим признакам:
- инфекционное заболевание, проходящее с ознобом, лихорадкой и высокой температурой;
- локализованный болевой синдром в области поясницы;
- хирургическая патология органов брюшной полости, где наблюдаются частые болевые ощущения, но при этом дизурия и высокая температура тела отмечается редко.
Первая помощь при воспалении
Любая форма пиелонефрита и первая помощь заключаются в обеспечении постельного режима больного до приезда скорой медицинской помощи
Любая форма пиелонефрита и первая помощь заключаются в обеспечении постельного режима больного до приезда скорой медицинской помощи. При высоком температурном режиме тела необходимо нормализовать его при помощи жаропонижающих средств.
Важно! Для снижения температуры тела необходимо использовать лекарственные препараты на основе парацетамола и ацетилсалициловой кислоты. Шипучие таблетки не желательно применять, т.к. газированная жидкость может усугубить воспалительный процесс.
В период сильно выраженных болевых приступах рекомендуется принимать Но-шпу, в дозировке 1 таблетка каждые 3 часа. Если возникают проблемы с задержкой мочи, следует принять ванну, теплая вода облегчит дискомфорт и болевые ощущения. Помимо ванны специалисты рекомендуют прогревать место грелкой, где сосредоточен очаг боли.
Помните, пока окончательно не проведена полная комплексная диагностика и не поставлен правильный диагноз, необходимо исключить обильное питье и прием диуретиков, т.к. при обструктивной форме пиелонефрита могут возникнуть осложнения и наступить летальный исход.
Оцените публикацию:
Загрузка…
Источник: https://LecheniePochki.ru/zabolevaniya/pielonefrit/pielonefrit-pervaya-pomoshh.html
Обострение хронического пиелонефрита: симптомы и признаки приступа, первая помощь, профилактика и предотвращение дома
Для любого хронического заболевания характерны смены стадий ремиссии, когда больной чувствует себя относительно хорошо, и обострения – в этот период симптомы настолько ярко выражены, что требуют немедленного вмешательства. Воспалительные заболевания почек – не исключение.
Обострение пиелонефрита может быть первичным – когда больной впервые столкнулся с его симптомами, обычно у 1/3 всех заболевших оно переходит в хроническую форму.
Описание проблемы
Хронический неосложненный пиелонефрит не вызывает беспокойств. Его симптомы невнятны: заболевание часто путают с панкреатитом, холециститом.
Заподозрить хроническую форму можно из-за цистита (нередкий спутник пиелонефрита), гипертонии (наблюдается у 50% больных).
При отсутствии лечения за 10 лет даже вялотекущее заболевание, без ярко выраженных симптомов, приводит к хронической почечной недостаточности. Не говоря уже о вероятности обострений.
Каждая фаза усугубляет состояние пораженной почки, воспаление затрагивает новые области, часть тканей подвергается некрозу, заменяется рубцовой.Чем больше «приступов», тем быстрее почка теряет способность качественно выполнять свои функции.
Следует стараться не допустить обострения пиелонефрита, необходимо принимать предупредительные меры и грамотно выстраивать лечение, если острый период все же наступил.
Причины
Хронический пиелонефрит может обостриться вследствие самых разных причин. Любая нагрузка на уже пораженные почки становится пусковым фактором:
- Камни в почках.
- Беременность.
- Опущение почки.
- Переохлаждение.
- Снижение иммунитета.
- Стресс.
- Цистоскопия.
- Недостаток витаминов.
- Аномалии развития и строения почек и мочеточников.
- Другие недуги: инфекционные, сахарный диабет, заболевания печени, аденома предстательной железы.
- Уретроренальный рефлюкс.
- Неправильное использование или выбор антибиотиков.
- Прием других препаратов, например, гормональных.
Любая из этих причин может активизировать микроорганизмы, которые в фазе ремиссии находятся в спящем состоянии.
Спящее состояние — при неблагоприятных условиях возбудители переходят в так называемую L-форму. Это бактерии, утратившие клеточные стенки.
Их особенности: могут продуцировать исходные клетки, сохраняют способность вызывать воспаление и обострение заболевания, преодолевают плацентарный барьер (вот почему любое инфекционное хроническое заболевание у беременных может иметь последствия). Воспалительный процесс, вызванный такими формами, трудно поддается медикаментозному воздействию.
Симптоматика
При обострении пиелонефрита могут присутствовать все или несколько из следующих признаков:
- Повышение температуры.
- Слабость.
- Головные боли.
- Сухость языка, резкое снижение аппетита, тошнота, рвота.
- Слишком частые болезненные мочеиспускания.
- Почечная колика. Боли в поясничной области, вызванные задержкой оттока урины. Со временем они иррадиируют в пах, зону половых органов и бедра.
- В анализе мочи при обострении пиелонефрита повышено содержание лейкоцитов, более 25*103 на 1 мл, активных – больше 30%. В анализе по Нечипоренко лейкоциты выше эритроцитов, наличие бактерий больше 105, в осадке порции, собранной с утра, находятся клетки Штернгеймера-Мальбина (живые лейкоциты, попавшие в мочу из воспаленной почки).
Обострение пиелонефрита протекает по-разному, признаки заболевания могут быть переносимыми, либо бурными. Зависит от возраста и индивидуальных особенностей пациента. В сложных случаях – острые боли, отдающие в пах, судороги, тошнота, резкие скачки температуры. У детей клиника более ярко выражена, чем у взрослых.
Первый приступ острого пиелонефрита часто сложно диагностировать, поскольку симптомы могут быть похожи на другие заболевания. Повторные случаи острого пиелонефрита более характерны: режущие боли в области почек и в пояснице, затруднения при мочеиспускании.
Первая помощь
При обострении пиелонефрита следует немедленно обратиться к врачу. Если симптомы выражены ярко (сильный скачок температуры, лихорадка, рвота, боли в суставах, резкая слабость) необходимо вызывать скорую помощь.
Можно принять жаропонижающее, чтобы сбить чрезмерно высокую температуру, но подобрать адекватное антибактериальное средство дома самостоятельно невозможно.
Может показаться, что при относительно хорошо переносимом обострении пиелонефрита допустим прием обезболивающих: Анальгина, Парацетамола, Пенталгина, Цитрамона, Аспирина. Это только по рекомендации врача. Причины заболевания они не устраняют, при этом большинство из них нефротоксичны, усугубляют поражение почек, задерживают соли и воду.
Больному острым пиелонефритом могут быть показаны инъекции препаратов для вывода токсинов. Помимо антибиотиков и НПВС, снимающих воспаление, могут быть назначены медикаменты, улучшающие кровообращение в пострадавшем органе и нормализующие АД. При нарушении оттока мочи устанавливают мочевой катетер. Все это удобнее делать в стационарных условиях.
К лечению острого пиелонефрита у детей стоит подойти еще более серьезно. Принципы терапии пиелонефрита те же, что и у взрослых. Но, вследствие более тяжелой переносимости и высокой вероятности осложнений, обострение у детей лечат только в условиях стационара.
Лечение
В общем виде последовательность терапии острого пиелонефрита выглядит следующим образом:
- Основная роль отводится противомикробным препаратам/антибиотикам. Курс лечения 4—8 недель, в зависимости от течения заболевания. В отдельных случаях терапия антибиотиками проводится не меньше 2 месяцев, с чередованием различных препаратов, чтобы исключить выработку у микроорганизмов иммунитета к ним.
- При изменениях в анализах (снижение лейкоцитурии и бактериурии в моче, свидетельствующее о купировании воспалительного процесса), назначают химиопрепараты – чаще всего Фурагин. Курс – 1 месяц. Возможно продолжение до 3 месяцев.
- Ограничиваются физические нагрузки, показаны частые опорожнения мочевого пузыря, не меньше 40 минут лежачего отдыха в день, нахождение в тепле.
Общий срок терапии острого пиелонефрита – не меньше 6—8 недель.
Лечение не будет эффективным без здорового питания. Диета при обострении пиелонефрита:
- Исключаются острые и жирные блюда, специи.
- Минимизируется количество соли в пище: школьникам до 2—3 г/сутки.
- Ограничиваются белки.
- Значительное употребление жидкости: детям школьного возраста – 1,5—2 л в день, взрослым – до 2—3 л.
- Необходимо делать упор на молочные, кисломолочные продукты, овощи, фрукты, углеводы.
- Достаточное количество витамина С.
- При заболевании полезны морсы, отвары трав, соки из брусники и клюквы – по 2—4 стакана в день.
Внимание: лечение острого пиелонефрита и диета – индивидуальны. Например, противопоказано обильное питье при нарушении оттока мочи из почек и при сердечной недостаточности.
Медикаментозные препараты
Начинают с выбора одного из антибактериальных средств. Перечень основных лекарственных средств в таблице:
| Группа препаратов | Название | Особенности |
| Пенициллины | Амоксициллин (известный представитель — Флемоксин Солютаб) | Все антибиотики группы пенициллинов хорошо переносятся, могут применяться даже беременными женщинами |
| Тикарциллин | Препарат обычно комбинируют с другими антибиотиками, поскольку к нему быстро вырабатывается устойчивость | |
| Аминогликозиды | Трамин, Гентамицин, Амикацин | Эффективные антибиотики, но устарели. Обладают высокой нефротоксичностью. Ухудшают слух. Используются только при осложненных формах заболевания |
| Тетрациклины | Доксибене, Доксициклин | Уступают по эффективности макролидам |
| Фторхинолоны | Норфлоксацин, Левофлоксацин, Офлоксацин, Пефлоксацин, Ципрофлоксацин | Антибиотики этой группы считаются наиболее результативными. Запрещены для беременных и кормящих. Детям до 16 лет только в исключительных случаях |
| Цефалоспорины | Цефуроксим, Цефаклор, Цефиксим, Цефтибутен, Цефалексин | Обладают малой токсичностью. При правильном применении побочные эффекты крайне редки. Плюс антибиотиков этой группы – возможность приема непрерывным двухнедельным курсом |
| Макролиды | Эритромицин, Рокситромицин, Кларитромицин, Азитромицин, Мидекамицин, Спирамицин, Джозамицин | Относятся к числу наименее токсичных антибиотиков |
| Карбапенемы | Меропенем, Имипенем | Применяются только в крайне тяжелых случаях, в условиях стационара. Антибиотики этой группы крайне эффективные, дорогостоящие, выпускаются только за рубежом, в России найти сложно |
| Хинолоны | Невиграмон, Неграм, Грамурин, Палин, Нитроксолин | Детям – только по жизненным показаниям |
| Сульфаниламиды | Бисептол, Потесептил, Сульфадиметоксин, Этазол, Уросульфан, Гросептол | Используются, когда терапия антибиотиками по каким-то причинам невозможна |
| Нитрофураны | Фурагин, Фурадонин | Данные препараты могут назначаться детям |
Внимание: хинолоны, сульфаниламиды и нитрофураны – это не антибиотики. Относятся к группе синтетических препаратов.
Курс антибактериального лечения острого пиелонефрита – 4—8 недель.
Внимание: каждый из антибиотиков эффективен только от определенного спектра микроорганизмов.
Дополнительно при обострении пиелонефрита могут быть назначены:
- Противовоспалительные препараты.
- Мочегонные средства.
- Разжижающие кровь.
- Препараты для расширения сосудов.
- Для выведения токсинов.
- Иммуномодуляторы: Декарис, Продигиозан, Т-активин. Детям – Виферон.
- Ингибиторы АПФ или бета-блокаторов – при артериальной гипертензии.
- После приема антибиотиков перорально проходят курс восстановления микрофлоры ЖКТ.
При выраженной почечной недостаточности назначается гемодиализ — фильтрация крови при помощи специального аппарата (искусственная почка).
Своевременно проведенная процедура позволяет сохранить остаточные функции органа.
В то же время задержка и отказ от гемодиализа могут привести к тому, что уже потребуется хирургическое лечение острого пиелонефрита, вплоть до полного удаления почки (нефрэктомия).
Операция
При затруднении оттока мочи и невозможности восстановить его консервативными (позиция на «здоровом» боку) или инструментальными средствами (катетеризация, пункционная нефропиелостомия) проводится хирургическое лечение. Целями операции при обострении пиелонефрита могут быть:
- Устранение причины, вызывающей затруднение оттока мочи (камня).
- Дренирование почки (нефростомия, то есть отведение урины при помощи катетера, стента, дренажа).
- Декапсуляция почки — удаление фиброзной капсулы, что позволяет освободить отток для скопившейся жидкости, улучшить кровообращение в органе.
- Вскрытие гнойника.
- Удаление пораженной почки.
Внимание: хирургические методы начинают рассматриваться, если острый пиелонефрит не меняет динамики в течение 3 и более суток, и консервативные способы лечения обострения оказываются безуспешными. Показанием к операции является высокая вероятность бактериемического шока.
При своевременном вмешательстве при пиелонефрите результаты оперативного лечения благоприятные.
Растительные средства
Травы при терапии острого пиелонефрита играют вспомогательную роль. Назначаются после купирования обострения. Показаны отвары и настои следующих трав:
Противомикробные: Ромашка, Тысячелистник, Таволга, Будра, Зверобой.
Противовоспалительные травы: листья Брусники, Толокнянки, цветки Василька, плоды Шиповника, почки березы, Шалфей, Можжевельник, Медвежьи ушки.
Мочегонные и желчегонные: листья березы, трава Петрушки, Сельдерей, Можжевельник, Бессмертник, Репешок обыкновенный.
Снимающие раздражение слизистых: Алтей, Мать-и-мачеха.
Обладающие вяжущим, кровоостанавливающим и растворяющим камни действиями: Спорыш.
Действие многих трав является комбинированным.
Рецепт сбора при обострении пиелонефрита: Таволга, Будра, Тысячелистник (по 3 части), Бессмертник, Репешок, листья Петрушки, Алтей, Мать-и-мачеха (по 2 части каждой травы). Все ингредиенты смешать, залить кипятком, настаивать 60 минут, процедить. Для лечения обострения заболевания пить первые сутки ежечасно, затем 3—4 раза в день по половине стакана.
Профилактические меры
Правила предотвращения повторных приступов пиелонефрита:
- Питьевой режим: 1,2—1,5 л жидкости в сутки.
- Прием фитопрепаратов, отваров и настоев трав.
- Избегать переохлаждений, грамотно чередовать периоды работы и отдыха, не допускать нервных перегрузок, управлять стрессом.
Предупреждение обострения заболевания травами имеет несомненные плюсы. Растительные средства действуют мягко и постепенно, обладают системным эффектом, повышая качество здоровья в целом, прямых противопоказаний мало.
Травы для профилактики обострения пиелонефрита используются те же, что и на завершающих этапах лечения острого.
Фитосборы и промышленные препараты на основе трав для почек:
Канефрон Н: Розмарин, Любисток, Золототысячник.
Фитолизин: трава и плоды Петрушки, Горца птичьего, листья березы, семена Пажитника, Золотарника, Грыжника, корни Любистка и Пырея, шелуха лука и эфирные масла.
К спорным мерам профилактики относятся курсы противомикробных препаратов. Вне острого приступа заболевания польза от медикаментов с антибактериальным действием должна быть тщательно оценена специалистом.
Острый пиелонефрит – это не то заболевание, которое можно качественно излечить в домашних условиях. Не стоит рассчитывать на отвары трав – они полезны, но их роль исключительно вспомогательная.
Основной упор делается на антибактериальную терапию, а подобрать препарат при пиелонефрите с учетом его действия и противопоказаний в каждом отдельном случае способны только опытный терапевт, уролог и нефролог.
Обострение пиелонефрита Ссылка на основную публикацию
Источник: https://dostami.ru/bolezni/pielonefrit/obostrenie/
Можно ли греть почки при болях и пиелонефрите
Боль в нижней части спины заставляет людей искать средства, чтобы облегчить состояние. Многие считают, что необходимо прикладывать тепло к пояснице.
Но о том, можно ли греть почки при болях и к чему такая процедура способна привести, догадываются не все. Для применения тепловых процедур существуют противопоказания, которые игнорировать нельзя.
Но при ряде патологий греть действительно необходимо.
Когда прогревание почек разрешено
С вопросом о том, можно ли греть почки, если они болят, лучше обратиться к врачу. Но случается, что терпеть неприятные ощущения тяжело, а пообщаться с доктором нет возможности. Тогда необходимо внимательно ознакомиться с информацией о том, когда можно использовать тепловые процедуры.
Боли, которые беспокоят время от времени, должны заставить обратиться за консультацией к нефрологу или урологу. После обследования доктор поставит диагноз и назначит лечение.
Если анализы, рентген, ультразвуковое исследование не выявили признаков воспаления или злокачественных новообразований, то разрешается прогревание области, на которую проецируются почки.
Специалист может рекомендовать прикладывание тепла к почкам, когда они болят из-за песка или камней. Движение конкрементов раздражает стенки почек, вызывает спазм мочеточников.
В результате этого человек испытывает тупую тянущую или резкую невыносимую боль.При заболеваниях, не связанных с проблемами мочевыделительной системы, боли тоже могут беспокоить достаточно часто. Женщины испытывают ломоту, тянущую боль в пояснице накануне и в первые дни менструации. Застуженный седалищный нерв тоже дает о себе знать болью в спине. Чтобы ослабить неприятные ощущения, разрешается греть проблемную область.
Случаи, когда тепло категорически запрещено
На вопрос о том, можно ли греть почки при пиелонефрите, все врачи дают однозначный ответ – нельзя. Любое заболевание инфекционной природы является запретом для прогревания. При пиелонефрите патогенные микроорганизмы под влиянием тепла могут активизироваться, а состояние больного – ухудшиться. Запрет при воспалении касается как острой фазы, так и вялотекущего процесса.
Нельзя греть почки больным гломерулонефритом. Это заболевание может быть спровоцировано перенесенной ранее инфекцией либо аутоиммунным сбоем. Но в обоих случаях прогревание негативно отразится на работе почек – размножение патогенной микрофлоры создаст дополнительную нагрузку на орган.
Врачи рекомендуют не только отказаться от грелки на поясницу при воспалениях. Нельзя также принимать ванну при пиелонефрите и гломерулонефрите. Позволить себе такое удовольствие можно будет только после курса лечения и контрольных анализов (если они покажут, что признаков патологического процесса нет).
Категорически запрещается греть спину при добро- и злокачественных опухолях. Этот запрет касается рака или кист не только в почках, но и в других органах. Тепло способно активизировать рост новообразования.
Разрешенные способы прогревания
Греть почки можно несколькими способами. Удобно пользоваться специальным эластичным поясом из натуральной шерсти, когда начинает болеть спина.
Можно воспользоваться и другими способами прогревания – приложить теплую грелку с водой, нагретым песком или солью. При колике хорошо помогают водные процедуры.
Самый простой метод
Пояс из верблюжьей, овечьей или собачьей шерсти – самое простое средство для снятия тянущих болей. Он не только аккумулирует тепло, но и оказывает раздражающее действие, стимулирует прилив крови к нездоровой области тела. Кроме того, больные с поясом могут передвигаться и продолжать заниматься своими делами. Вместо пояса можно взять шерстяной плед.
Грелка
Можно использовать и другой очень доступный метод прогревания. Резиновую грелку наполняют горячей водой (температура 40-50°С), оборачивают сложенной в 4 слоя фланелевой пеленкой и кладут на спину.
Сверху больного накрывают одеялом. Если дома есть электрическая грелка, ее тоже можно использовать для тепловой процедуры. Необходимо выставить регулятор на умеренную температуру.
После процедуры поясница будет меньше болеть.
Очень удобное приспособление, которым можно воспользоваться дома, – солевая грелка. Она хорошо прилегает к телу, а раствор внутри емкости долго сохраняет тепло.
Водные процедуры
Теплая ванна спасает от приступа мочекаменной болезни, когда камень продвигается внутри почки, а затем направляется по мочеточнику к мочевому пузырю. Врачи на вопрос о том, можно ли прогревать почки при колике, дают утвердительный ответ с одной оговоркой – если температура тела не повышена.
Вода в ванне должна быть приятно теплой (38-39°С), чтобы тело прогрелось, гладкая мускулатура мочеточников расслабилась, и камешек легче спустился вниз.
Баня и сауна подходят при болезнях почек только в период ремиссии. При болях и других симптомах лучше не посещать места со слишком высокой температурой.
Разогревающие мази
При болях в почках пользоваться мазью с согревающим эффектом врачи не рекомендуют. При бактериальном поражении (пиелонефрите) прогревания вообще запрещены, а если растирать область поясницы при колике, возможно ухудшение состояния.
Только по разрешению уролога применяются такие мази:
- Апизартрон;
- Финалгон;
- Меновазин;
- Капсикам.
Симптомы, которые требуют прекратить тепловые процедуры
Признаки ухудшения состояния:
- повышение температуры тела;
- приступ тошноты;
- бледность и головокружение;
- резкое повышение или снижение артериального давления;
- кровь в моче;
- сильная боль (колика);
- отсутствие позывов к мочеиспусканию дольше 8 часов.
Если они появились, необходимо немедленно прекратить прогревание и вызвать скорую помощь.
Источник: https://tden.ru/health/mozhno-li-gret-pochki-pri-bolyah
Острый пиелонефрит: симптомы и лечение

Острый пиелонефрит – это патология, которая характеризуется гнойным воспалительным процессом в почках. При данном заболевании дегенеративный процесс распространяется не только на чашечно-лоханочную часть, но и на почечную ткань.
Для уточнения диагноза «острый пиелонефрит», врач-уролог должен тщательно ознакомиться с симптоматикой и неприятными ощущениями, которые присущи больному. Важно вовремя обратиться за медицинской помощью, дабы острая форма пиелонефрита не переросла в хроническую.
В большинстве случае такая патология несет за собой тяжелые последствия.
Основные симптомы острого пиелонефрита
Первыми признаками острого пиелонефрита являются следующие симптомы: озноб, резкое повышение температуры тела до 40 градусов по Цельсию. После, человека начинает беспокоить тупая, ноющая, интенсивная поясничная боль. Если же к патологическому течению острого пиелонефрита присоединяется уретрит или цистит, то больного начинает мучить частое мочеиспускание.
Чтобы поставить диагноз «острый пиелонефрит», необходимо учесть абсолютно все симптомы, которые свойственны течению данного заболевания. Не стоит удивляться, если врач-уролог детально уточняет у больного о наличии заболеваний, которые связаны были бы с нарушением функционирования мочеполовой системы и половыми органами.
Симптомы острого пиелонефрита классифицируются на общие и местные. К общим внешним признакам можно отнести:
- Лихорадочное состояние;
- Повышенную потливость;
- Озноб;
- Обезвоживание организма;
- Сильнейшую головную боль;
- Повышенную слабость и утомляемость;
- Общую интоксикацию организма;
- Диспепсическое расстройство, выраженное в виде диареи, снижении аппетита, а также сильной боли в животе;
- Рвоту и тошноту.
К местным симптомам острого пиелонефрита относятся:
- Поясничная боль, локализованная в области поражения. Причем, боль в данном случае может быть как постоянной, так и периодической. Неприятные ощущения могут нарастать, когда человек прикасается к воспаленному участку или же во время движения.
- Симптом Пастернацкого, то есть болевые ощущения возникают в результате постукивания по пояснице.
- Повышенное напряжение в мышцах брюшной области.
Формы острого пиелонефрита
- Тяжелая форма острого пиелонефрита является одной из наиболее опасных. Данное состояние характеризуется высокой температурой тела и возникновением озноба, то есть симптоматика схожа с состоянием сепсиса. Важно помнить, что в данной патологии нельзя допускать промедления – необходимо в срочном порядке вызывать скорую помощь.
- Острая форма пиелонефрита характеризуется возникновением озноба, интоксикацией организма, а также полным или частичным обезвоживанием.
- Подострая форма не имеет общих характерных симптомов. Течение данной патологии можно охарактеризовать исключительно местными признаками.
- Латентная форма пиелонефрита протекает абсолютно бессимптомно.
Больному не стоит переживать, так как такой патологический процесс не угрожает жизни и здоровью человека. Риск того, что латентная форма пиелонефрита перейдет в хроническую – минимален.
Если вы наблюдаете у себя хоть один из вышеперечисленных симптомов, не стоит сидеть сложа руки! Срочно обращайтесь к специалисту-урологу.
Осложнениями острого пиелонефрита являются: сепсис, острая почечная недостаточность, а также другие патологические процессы.
Диагностика острого пиелонефрита
В диагностику острого пиелонефрита входит:
- Общий анализ мочи, который вероятнее всего покажет повышение уровня лейкоцитов в крови. Если у больного, помимо признаков острого пиелонефрита, наблюдается почечная колика, то отражается это на повышении уровня эритроцитов в крови.
- Анализ мочи по Нечипоренко, Аддису-Каковскому. Если в моче заметен осадок, это указывает на повышение уровня нейтрофилов, лейкоцитов и бактерий.
- Общий анализ крови должен подтвердить или опровергнуть повышение уровня лейкоцитов и СОЭ.
Обязательно необходимо уточнить цитологическое происхождение бактерии, которые насыщают мочу больного человека. В данном случае необходимо сдать анализ на чувствительность к антибактериальным препаратам.
Дополнительно необходимо сделать УЗИ почек.
Благодаря исследованию можно определить – имеют ли место быть расширение почечных лоханок, а также есть ли неоднородные почечные ткани? На УЗИ почек может быть заметно уплотнение тканей, что прямым образом указывает на патологию.
Также необходимо будет провести дифференциальную диагностику, в частности – компьютерную томографию. С помощью данного исследования можно отличить острый пиелонефрит от злокачественной опухоли, что очень важно на первоначальной стадии течения патологии.
Для определения почечной функциональности в медицинском учреждении используют сцинтиграфию или же урографию. Если у больного имеется подозрение на злокачественную опухоль, ему будет дано направление на гистологическое исследование, а также проводят биопсию почечной ткани.
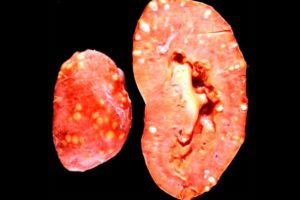
Патологические изменения в почках при остром пиелонефрите
Если при остром пиелонефрите наблюдаются патологические изменения в тканях, то это проявляется в виде образования большого количества гнойных очагов. В большинстве случаев пораженные очаги сливаются между собой, и в результате образуется карбункул.
В случае, если мелкий гнойник вскрывается и проникает в почечную лоханку, то больной может обнаружить гной в моче. Ели гной проникает в паранефральную клетчатку, то может развиться паранефрит. На этапе выздоровления соединительная ткань почек замещает гнойные очаги.
Если же острый пиелонефрит переходит в хроническую форму, то постоянное образование рубцов на почках ведет к их патологическому сморщиванию.
Методы лечения острого пиелонефрита
Заболевание почек под диагнозом «острый пиелонефрит» проводится только в стационарных условиях. Если вовремя не обратиться в медицинское учреждение, то это грозит возникновением большим количеством осложнений.
Больной должен придерживаться постельного режима до тех пор, пока у него не закончится течение лихорадки. Обязательно необходимо соблюдать специальную диету, которая поможет скорейшему выздоровлению.
Обратите внимание! В вашем рационе не должно быть острых, соленых, а также жирных блюд. Также необходимо исключить из рациона питания лук, укроп, чеснок. За день нужно обязательно нужно выпивать не менее трех литров жидкости.
Лечащий доктор в зависимости от симптоматики больного назначает ему курс медикаментозной терапии.
При остром пиелонефрите необходимо будет пропить курс антибиотиков. Предварительно больной обязательно должен сдать специальный анализ на чувствительность к бактериям, которые могли вызвать такое патологическое течение, как пиелонефрит. Для эффективности лечения рекомендуется комбинировать уросептики и антибиотики.Если у человека диагностирован острый пиелонефрит, то с этого момента необходимо начать прием витаминов, а также иммунокоррегирующих средств. Если же состояние больного очень тяжелое, то в таком случае обязательно проводится дезинтоксикация, то есть внутривенно вводят диуретики и полионный раствор.
Если у больного в почках обнаружили большое количество гнойных очагов, и в результате этого затруднен отток мочи, то в данном случае показана срочная операция. После хирургического вмешательства применяют фитотерапевтические методы лечения, а именно антимикробные препараты, мочегонные средства, а также противовоспалительные отвары и настои.
Таким образом, можно сделать вывод, что самолечение острого пиелонефрита запрещено. Данное заболевание может стать причиной серьезного патологического процесса в организме человека.
При своевременном лечении, признаки острого пиелонефрита купируются в течение недели. После, в течение последующего месяца, необходима реабилитация в виде 4-недельного курса антибиотиков.
Благоприятные прогнозы при остром пиелонефрите будут только в том случае, если лечение окажется эффективным и своевременным.
Источник: https://medportal.su/ostryj-pielonefrit-simptomy-i-lechenie/
Пиелонефрит – симптомы, лечение, причины

Пиелонефрит – это воспалительное заболевание почек, вызванное инфекцией, которая в большинстве случаев попадает в орган вместе с мочой или кровью. Если у вас есть подозрение на пиелонефрит, мы рекомендуем обратиться к врачам нашей клиники.
Они проведут обследование, поставят точный диагноз и назначат наиболее эффективное в вашем случае лечение.
Пиелонефрит чреват серьезными осложнениями и без врачебной помощи может привести к сепсису и даже к смерти, поэтому посетить опытного уролога или нефролога необходимо как можно скорее.
Какие симптомы говорят о пиелонефрите?
- Резко повышается температура, вас знобит.
- Вас сильно тошнит, началась рвота.
- Вы мочитесь чаще обычного.
- Вы чувствуете слабость, быстро устаете.
- В боку или пояснице вы чувствуете тупую ноющую боль.
- Сердцебиение учащается.
- Обезвоживание.
- Вы заметили у себя небольшую отечность.
- В моче появились примеси гноя. При анализе мочи обычно выявляется высокое количество лейкоцитов и болезнетворных микроорганизмов.
Это признаки острой формы пиелонефрита. Если лечение так и не было начато или не было завершено, заболевание становится хроническим.
Боли приобретают приступообразный характер, а воспаление поражает все больше тканей почки. Начинается нагноение – карбункул, апостематозный пиелонефрит (в органе появляется множество мелких гнойников), абсцесс почки.
Иногда хронический пиелонефрит протекает бессимптомно и его случайно обнаруживают на УЗИ или во время планового обследования по результатам анализов крови и мочи.
Почему возникает пиелонефрит?
- Вы перенесли простудное заболевание на ногах.
- Вы переутомлены, и ваш иммунитет ослаблен.
- У вас уже был пиелонефрит, цистит или другие воспалительные заболевания мочеполовой системы, но вы не до конца прошли лечение или не обращались к врачу вовсе.
- Мочекаменная болезнь.
- Переохлаждение: вы сильно замерзли на улице или слишком долго сидели на холодных камнях, сырой траве.
- Вы получили травму мочевого пузыря и почек в результате падения или удара.
- Произошел застой мочи в мочевыводящих путях.
- Осложнения сахарного диабета, ВИЧ, инфекционных болезней.
- Так называемая катетерная инфекция из-за установленных мочеприемников или катетеров.
- Врожденные или приобретенные аномалии мочевыводящих путей.
- У вас нарушен гормональный фон.
- Кисты и другие новообразования в почках.
- Последствия лучевой и химиотерапии.
- Во время хирургического вмешательства мочеточники были повреждены.
Кто наиболее подвержен заболеванию?
Согласно наблюдениям наших врачей, в группе риска находятся:
- маленькие дети в возрасте до 7 лет из-за физиологических особенностей строения мочеполовой системы;
- молодые женщины 18 – 30 лет. Основные причины: начало активной сексуальной жизни, вынашивание ребенка и роды;
- мужчины пожилого возраста, у которых выявлена аденома простаты;
- люди с ослабленным иммунитетом, а также те, у которых диагностированы сахарный диабет, ВИЧ, мочекаменная болезнь.
Пиелонефрит может появиться в любом возрасте, особенно если человек небрежно относится к своему здоровью и предпочитает заниматься самолечением, нежели обратиться за помощью к врачу.
Как происходит лечение пиелонефрита в нашей клинике?
В большинстве случаев врач назначает консервативное лечение антибиотиками, чтобы как можно скорее устранить воспалительный процесс, пока в почке не начались гнойно-деструктивные изменения.
Кроме того, он подберет вам препараты для повышения общего и местного иммунитета. Будьте готовы к тому, что вам, возможно, придется лечь в стационар. Полное выздоровление при острой форме пиелонефрита может занять до нескольких недель.
Если болезнь запущена и перешла в хроническую форму, лечение потребует нескольких месяцев, а иногда и лет.
УСЛУГА ДНЕВНОГО СТАЦИОНАРАПри нарушенном оттоке мочи может потребоваться хирургическое вмешательство. Только после устранения причины, например, аденомы или камней – можно добиться положительной динамики.
Хороший эффект в обязательном сочетании с лекарствами дает фитотерапия. Почечные травы – это толокнянка, медвежье ушко, подорожник, крапива, тысячелистник, березовый лист, можжевельник и ряд других растений.
При лечении травами очень важно неукоснительно соблюдать рекомендации врачи. Пейте только те сборы, которые вам прописал доктор, иначе вы нанесете себе непоправимый вред.
Травяные настои рекомендуется принимать перед едой в течение всего курса лечения.
Ни в коем случаем не занимайтесь самолечением! От последствий запущенного пиелонефрита действительно можно стать инвалидом. Лечение этого заболевания должно проходить под постоянным контролем врача!
Какие анализы нужно сдать?
- Анализ крови – общий и биохимический.
- Анализ мочи – общий, бакпосев, суточный по Нечипоренко.
- УЗИ почек.
- Серологические анализы.
Популярные вопросы наших пациентов о пиелонефрите
Какие инфекции могут стать провокатором пиелонефрита?
Ответ: Основная причина пиелонефрита – болезнетворные микроорганизмы, которые попадают в почку в результате заброса мочи или вместе с кровью:
- кишечная палочка,
- золотистый стафилококк,
- грибок,
- сальмонелла,
- хламидии,
- микоплазма,
- синегнойная палочка,
- энтерококки,
- вульгарный протей, клебсиелла и др.
Может ли пиелонефрит развиться от удара по почкам?
Ответ: Да, может. В результате травмы нарушается отток мочи из почки и начинается воспалительный процесс. Почки – очень нежный орган, и для их повреждения достаточно небольшого удара. Если вы чувствуете сильную боль в пояснице после падения или ушиба, а в моче появилась кровь, немедленно обратитесь к врачу.
Может ли переохлаждение вызвать пиелонефрит?
Ответ: Да, это одна из самых распространенных причин заболевания. Переохлаждение вызывает ослабление местного и общего иммунитета, и если в организме есть инфекция, то она вместе с мочой или кровью беспрепятственно попадает в почки.
Как защитить себя от пиелонефрита?
Ответ: Вы сможете избежать этого неприятного и опасного заболевания, если будете придерживаться рекомендаций наших врачей.
- Старайтесь вести здоровый образ жизни. Следите за весом, занимайтесь спортом, правильно питайтесь. Вы укрепите свой иммунитет, и он сможет успешно бороться с инфекцией сам.
- Всегда одевайтесь тепло и по погоде. Ни в коем случае не сидите на сырой траве, холодной земле, камнях, скамейках.
- Соблюдайте правила личной гигиены. Регулярно принимайте душ.
- Среди возбудителей пиелонефрита есть инфекции, передающиеся половым путем. Избегайте случайных сексуальных связей и всегда пользуйтесь презервативом.
- Пейте больше воды. Она поможет «вымыть» микробы из почек и предотвратить мочекаменную болезнь.
- Обязательно долечивайте до конца все заболевания. Продолжать героически ходить на работу даже с обыкновенной простудой очень опасно.
- Если у вас болезнь хроническая, например, сахарный диабет, регулярно посещайте своего врача и соблюдайте все его рекомендации.
Всегда ли пиелонефрит лечат антибиотиками?
Ответ: Да, так как основной возбудитель болезни – инфекция. Обычно для лечения пиелонефрита применяются следующие препараты:
- антибиотики,
- сульфаниламиды,
- нитрофураны,
- препараты налидиксовой кислоты,
- нитроксолин.
Перед назначением курса того или иного препарата проводится посев мочи на чувствительность флоры. Врач подбирает лекарство так, чтобы оно обладало максимальной эффективностью по отношению к тем микроорганизмам, которые вызвали пиелонефрит, и было безопасно для здоровых клеток почки.
Как следует питаться при пиелонефрите?
- Нельзя есть сильносоленую, копченую, жирную и острую пищу, она задерживает жидкость в организме.
- Не злоупотребляйте продуктами, способными повысить уровень мочевой кислоты. Это фасоль, рыба, мясо, цветная капуста, шпинат, морепродукты.
- Можно кушать любые каши, всевозможные блюда из овощей и фруктов. Особенно рекомендуются арбузы, дыни, кабачки, гречка, овсянка, яблоки, гранаты, клубника.
- Пейте мочегонные травяные чаи (строго по рекомендации врача), ягодные морсы. От кофе и алкоголя лучше всего отказаться.
Что делать, если пиелонефрит возник при беременности?
Ответ: Если вы находитесь в интересном положении, регулярно сдавайте мочу на бакпосев. Этот анализ поможет вовремя выявить воспалительный процесс в почках. При малейших подозрениях на пиелонефрит сразу же обратитесь к своему врачу. Он подберет наиболее эффективное и безопасное для вас и вашего малыша лечение.
Источник: https://sunmedexpert.ru/napravleniya/urologiya/lechenie-zabolevanij-pochek/lechenie-pielonefrita/