Жировой гепатоз почек что это
Содержание
Гепатоз печени: причины, симптомы, диагностика и лечение
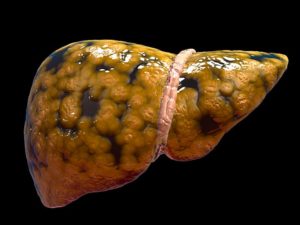
Гепатоз печени – это общее наименование ряда заболеваний, которые нарушают печеночный обмен веществ. Следствие метаболических нарушений – печеночная дисфункция (повреждение гепатоцитов, нарушение обмена веществ между клетками и межклеточным веществом, дистрофия).
Обращались ли Вы когда-нибудь к гепатологу?
Гепатоз печени – что это такое?
Гепатоз – это группа невоспалительных печеночных заболеваний. Характерная общая черта – нарушение трофики гепатоцитов. Повреждение структуры клеток и межклеточного пространства (на фоне нарушения метаболизма), а также нарушение вещественного обмена в клетках печени – главные “спутники” гепатоза. Различают острую и хроническую форму.
Здоровая печень человека
Симптоматика включает в себя:
- недостаточность функции печени;
- нарушения в работе ЖКТ (тошнота, рвота, диарея, метеоризм);
- желтушность.
Чаще всего встречается жировое поражение (избыточное накопление липидов в печени).
Причины заболевания
Острая форма гепатоза, как правило, вызывается различными интоксикациями. К провоцирующим факторам могут относиться:
- интоксикации ядовитыми химикатами (мышьяк);
- отравления большим количеством этилового спирта;
- интоксикации грибами ядовитых видов;
- прием гепатотоксичных лекарственных препаратов (тетрациклины, цитостатические препараты, некоторые гормональные лекарства);
- вирусный гепатит может быть причиной острого гапатоза.
Хроническая форма заболевания – частое следствие алкоголизма.
Развитие неалкогольной формы может быть спровоцировано рядом причин, среди которых:
- дефицит белка;
- авитаминозы;
- отравления ядами (соединения органического фосфора);
- синдром гиперкортицизма – избыточное количество в организме гормонов коры надпочечников;
- сахарный диабет;
- поражения щитовидной железы;
- беременность (с выраженным холестазом);
- избыточный вес;
- несбалансированные диеты (чрезмерное употребление жирной пищи, длительные голодания и тд);
- хирургические манипуляции на уровне ЖКТ (резекции желудка, холецистэктомия);
- травмирование печени (может приводить к кистозным образованиям в органе);
- паразиты – могут быть причиной застоя желчи, образования кист, воспаления железы (эхинококки, аскариды).
Наследственный тип провоцируется генетическими нарушениями. Причинами в этом случае могут быть:
- синдром Жильбера – повышенный уровень свободного билирубина, который оказывает токсическое действие на гепатоциты;
- энзимопатическая желтуха – дефект, при котором не происходит нормального выделения связанного билирубина из клеток печени;
- Ротор–синдром – нарушение в экскреции билирубина, наблюдается прямая гипербилирубинемия, но активность ферментов печени остается в норме.
Типы гепатоза печени
В зависимости от момента возникновения можно выделить 2 типа гепатоза:
- Приобретенный.
- Наследственный.
Возникающие на протяжении жизни, приобретенные типы можно разделить на:
- токсический – результат токсического воздействия на печень отравляющих веществ;
- жировой гепатоз (стеатоз) – избыточное отложения жиров в печени, сопровождающееся липидной дистрофией гепатоцитов.
Причина наследственных гепатозных поражений – генетические нарушения:
- синдром Жильбера;
- болезнь Ротора;
- синдром Дабина-Джонсона.
Различают также типы жирового гепатоза в зависимости от зональности поражения органа:
- Диссеминированный очаговый – небольшие объемы липидов сконцентрированы в различных зонах печени. Протекает бессимптомно.
- Выраженный диссеминированный тип – объемные скопления жира в разных участках железы. Появляются симптомы.
- Зональный – липидное поражение различных участков долек железы.
- Диффузный тип – липиды равномерно скапливаются по всей площади печеночной дольки.
В зависимости от микроскопической картины стеатогепатоза выделяют:
- Мелкокапельный тип – не происходит повреждения структуры гепатоцитов.
- Крупнокапельный тип – структура печеночных клеток нарушена, наблюдается некроз.
Стадии гепатоза
Можно выделить 3 стадии жирового печеночного гепатоза:
| Стадия | Характеристика |
| 1 стадия | Скопление небольшого объема липидов в органе. Структура клеток органа не нарушена. |
| 2 стадия | Жировая инфильтрация средней тяжести. Структура гепатоцитов нарушена, происходят некротические изменения. Появляются кистозные образования. |
| 3 стадия | Крупные зоны жирового поражения. Состояние железы, граничащее с циррозом. |
Стадийность необходима для характеристики степени и распространенности печеночного поражения при заболевании.
Симптомы гепатоза печени
Боли в животе при гепатозе
Признаки гепатоза зачастую могут не появляться достаточно длительный промежуток времени. В это время состояние больного может ухудшиться. Нарушение часто выявляется случайно, в ходе профилактических проверок или при диагностировании других патологий. Важно, что 1 стадия – бессимптомная.
Симптомы гепатоза печени на 2 и 3 стадии включают:
- тяжесть в области правого подреберья, чувство сдавливания в брюшной полости, боль при надавливании в проекции печени;
- хроническая усталость;
- ощущение тошноты (избыточное выделение слюны, восприимчивость к запаху пищи);
- метеоризм и диспепсия;
- частичное или полное отсутствие аппетита;
- желтоватый цвет слизистых и кожных покровов – следствие гипербилирубинемии;
- кожный зуд;
- кожные проявления – небольшого размера пятна кровоизлияний;
- ксантомы – новообразования на кожных покровах, содержащие жировые включения (следствие нарушения липидного метаболизма).
Гепатоз включает симптомы, связанные с органическими изменениями в печени: увеличение размеров органа (при пальпации) и ярко выраженная эхогенность (при диагностике ультразвуком). Надо сказать, что симптомы и лечение нарушения взаимосвязаны: чем более выражена симптоматика, тем тяжелее стадия и сложнее лечение.
: Очаги жирового гепатоза печени: что это такое и чем лечить?
Диагностика
Диагноз гепатоз печени может быть поставлен гепатологом и врачом-гастроэнтерологом. Человек с нарушенными функциями печени должен постоянно консультироваться у этих специалистов.
Определение формы, стадии и типовой принадлежности гепатозного нарушения подразумевает ряд диагностических методов:
- анамнез (опрос) пациента – уточняется информация о жалобах, симптоматике, диете, сопутствующих заболеваниях у больного;
- осмотр пациента – включает изучение кожных покровов и слизистых оболочек, а также пальпацию зоны поражения;
- лабораторные анализы – общий и биохимический анализ крови, печеночные пробы;
- инструментальная диагностика – УЗИ, МРТ, компьютерная томография, печеночная биопсия и эластографическая диагностика.
Для точной диагностики и правильной постановки диагноза необходимо применение нескольких диагностических методов.
Лечение гепатоза печени
Гепатоз печени: лечение токсического типа подразумевает госпитализацию. В случае токсического поражения необходимо срочное устранение причины интоксикации и предотвращение поступления токсина в организм. Направление лечения включают: антигеморрагическую терапию, лечение общей интоксикации и гипокалиемии.
Лечение жирового гепатоза народными средствами.
Гепатоз печени, его симптомы и лечение требуют соблюдение предписаний врача:
- Исключить употребление алкоголя.
- Соблюдение диеты (с повышенным содержанием белка и пониженным содержанием жиров).
- Наблюдение в диспансере.
- Лечение сопутствующих заболеваний ЖКТ.
Лечить гепатоз печени необходимо также при помощи фармакотерапии.
Медикаментозное лечение направлено на защиту гепатоцитов, снижение липидемии, антиоксидантную защиту клеток, борьбу с гипоксией.
Чем лечить гепатозные нарушения и ассоциированные дисфункции? Препараты для лечения гепатоза включают:
- Гепатопротекторы – защищают и восстанавливают структуру гепатоцитов.
- Эссенциальные фосфолипиды – входят в состав мембран гепатоцитов и противодействуют замещению печеночной паренхимы соединительной тканью (Эссенциале, Фосфоглив, Резалют).
- Фитопрепараты – комплексы лекарственных растений с разнообразными эффектами: антиоксидантный, желчегонный, гепатопротекторный (Аллохол, Силимарин, ЛИВ-52).
- Урсодезоксихолевая кислота – естественный компонент желчи. Активное вещество улучшает показатели желчи, препятствует образованию желчных камней, имеет гиполипидемическое действие и иммуностимулирующее. Препараты: Урсосан, Урсофальк и другие.
- Аминокислотные производные – Гептрал, Гепа-мерц, Лецитин.
- Гипогликемические препараты. Лечебные проявления этих препаратов заключаются в: нормализации массы тела, снижении уровня “плохого” холестерина, улучшении метаболизма инсулина и глюкозы (Метформин).
- Гиполипидемические препараты – понижают уровень холестерина и липопротеинов низкой плотности (препятствуют отложению холестерина на интиме сосудов). К препаратам данной группы относятся: статины (Аторвастатин, Симвастатин) и фибраты (Клофибрат, Фенофибрат).
- Антиоксиданты. Как избавиться от повреждающего действия окислителей на гепатоциты? Необходим прием антиоксидантных препаратов: Мексидол, витамины группы А, Е и С. Эти вещества способствуют улучшению микроциркуляции, снижению уровня холестерола и укреплению сосудистых стенок (препятствуя геморрагическим гепатозным проявлениям).
- Препараты против гипоксии – Карнитин, Триметазидин, Актовегин. Улучшают окислительно-восстановительные процессы в клетках и метаболизм глюкозы.
: Что такое жировой гепатоз 1, 2 и 3 степени
Для достижения нужного терапевтического эффекта необходимо комбинирование разных лекарственных средств.
Рекомендовано:
О том, излечим ли полностью жировой гепатоз, читайте в статье: Можно ли вылечить жировой гепатоз печени полностью?
Диета при гепатозе
Лечение и профилактика заболевания требует соблюдения диеты. Контроль уровня поступающего белка, жиров и углеводов позволяет избежать ожирения и повышения уровня холестерина. Рекомендовано придерживаться стола N 5.
Базовые принципы диеты при печеночном гепатозе:
- минимальное потребление жирной пищи и жареных продуктов;
- обязательное наличие в рационе овощей, способствующих выводу желчи (кабачки, морковь, тыква);
- увеличение количества потребляемого белка. Лучшие источники – нежирное мясо и рыба, приготовленные на пару, сваренные или тушенные;
- потребление чистой воды (минимум 2 литра в сутки);
- потреблять молочные продукты с низким процентом жирности: кефир, ряженка, йогурты;
- снизить потребление глюкозы (в особенности при сахарном диабете);
- полностью исключить из рациона: алкоголь, майонез, сладости, газированную воду, сдобу, белый хлеб и колбасы.
Подробнее о диете при жировом гепатозе читайте тут.
Профилактика и прогноз
Приобретенный гепатоз печени имеет благоприятный прогноз при условии, что пациент получает качественное лечение и соблюдает все предписания врача.
То же относится и к наследственным гепатозам. Исключение составляет синдром Криглера–Найяра – злокачественная несвязанная гипербилирубинемия. Данный синдром часто летален в детском возрасте, ввиду токсического поражения головного мозга под воздействием избытка билирубина.
Профилактика гепатоза включает в себя:
- соблюдение правильной диеты;
- отказ от приема алкоголя и курения;
- достаточную физическую нагрузку;
- правильный прием лекарственных препаратов;
- своевременное лечение заболеваний органов ЖКТ и метаболических нарушений (сахарный диабет);
- ограничение психологических нагрузок;
- периодические консультации и осмотры у профильных специалистов.
Источник: https://progepatity.ru/gepatoz/gepatoz-pecheni
Гепатозы
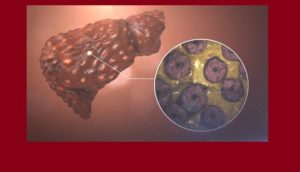
Гепатозы – это невоспалительные заболевания печени, вызванные экзогенными или наследственными факторами, сопровождающиеся нарушением обменных процессов в печени, дистрофией гепатоцитов. Проявления зависят от этиологического фактора, вызвавшего заболевание.
Едиными для всех типов патологии являются желтуха, недостаточность функции печени, диспепсические явления. Диагностика включает УЗИ гепатобилиарной системы, МРТ печени или МСКТ брюшной полости, пункционную биопсию с исследованием биоптатов печеночных тканей.
Специфическое лечение экзогенных гепатозов заключается в устранении причины заболевания, для наследственных гепатозов специфического лечения не существует.
Гепатозы – группа самостоятельных заболеваний, объединенных явлениями дистрофии и некроза печеночных клеток вследствие воздействия различных токсических факторов или наследственных дефектов обмена билирубина. Отличительной чертой гепатозов служит отсутствие явных проявлений воспалительного процесса.
Наиболее частой формой гепатоза является стеатоз, или жировая дистрофия печени – он встречается в 25% всех диагностических пункций печени.
У людей с индексом массы тела более 30, у пациентов с хроническим алкоголизмом жировой гепатоз регистрируется в 95% случаев патоморфологических исследований.
Наименее встречаемой формой гепатоза являются наследственные заболевания обмена билирубина, однако протекают они иногда тяжелее, а специфического лечения наследственных пигментных гепатозов не существует.
Гепатозы
Известно множество причин развития заболевания, все они делятся на две группы: экзогенные факторы и наследственные патологии. К внешним причинам относят токсические влияния, болезни других органов и систем.При избыточном употреблении алкоголя, заболеваниях щитовидной железы, сахарном диабете, ожирении развивается жировой гепатоз печени.
Отравление токсичными веществами (в основном фосфорорганическими соединениями), лекарственными препаратами (чаще всего это антибиотики тетрациклинового ряда), ядовитыми грибами и растениями приводит к развитию токсического гепатоза.
Неалкогольный гепатоз
В патогенезе неалкогольного жирового гепатоза ведущую роль играет некроз гепатоцитов с последующим избыточным откладыванием жира как внутри клеток печени, так и за их пределами.
Критерием жирового гепатоза является содержание триглицеридов в ткани печени более 10% от сухой массы. Согласно исследованиям, наличие жировых включений в большей части гепатоцитов говорит о не менее чем 25% содержании жира в печени.
Неалкогольный жировой гепатоз имеет большую распространенность среди населения.
Считается, что основной причиной поражения печени при неалкогольном стеатозе является превышение определенного уровня триглицеридов крови.
В основном эта патология протекает бессимптомно, но изредка может приводить к циррозу печени, недостаточности печеночных функций, портальной гипертензии. Около 9% всех биопсий печени выявляют данную патологию.
Общая доля неалкогольного жирового гепатоза среди всех хронических заболеваний печени составляет около 10% (для населения европейских стран).
Алкогольный гепатоз
Алкогольный жировой гепатоз является вторым по распространенности и актуальности заболеванием печени после вирусных гепатитов. Тяжесть проявлений данного заболевания имеет прямую зависимость от дозы и длительности употребления спиртного.
Качество алкоголя на степень поражения печени не влияет. Известно, что полный отказ от спиртного даже на развернутой стадии заболевания может привести к регрессу морфологических изменений и клиники гепатоза.
Эффективное лечение невозможно без отказа от спиртного.
Токсический гепатоз
Токсический гепатоз может развиться при воздействии на организм химически активных соединений искусственного происхождения (органические растворители, фосфорорганические яды, соединения металлов, используемые в производстве и быту) и природных токсинов (чаще всего это отравление строчками и бледной поганкой). Имеет широкий спектр морфологических изменений в тканях печени (от белкового до жирового), а также различные варианты течения.
Механизмы действия гепатотропных ядов многообразны, но все они связаны с нарушением дезинтоксикационной функции печени. Токсины попадают с током крови в гепатоциты и вызывают их гибель путем нарушения различных обменных процессов в клетках. Алкоголизм, вирусные гепатиты, белковое голодание и тяжелые общие заболевания усиливают гепатотоксичное действие ядов.
Наследственные гепатозы
Наследственные гепатозы возникают на фоне нарушения обмена желчных кислот и билирубина в печени. К ним относят болезнь Жильбера, синдромы Криглера-Найяра, Люси-Дрисколла, Дубина-Джонсона, Ротора.
В патогенезе пигментных гепатозов главную роль играет наследственный дефект выработки ферментов, принимающих участие в конъюгации, последующей транспортировке и выделении билирубина (в большинстве случаев – его неконъюгированной фракции).
Распространенность этих наследственных синдромов среди населения составляет от 2% до 5%.
Протекают пигментные гепатозы доброкачественно, при соблюдении правильного образа жизни и питания выраженных структурных изменений в печени не наступает.Наиболее распространенным наследственным гепатозом является болезнь Жильбера, остальные синдромы встречаются достаточно редко (соотношение случаев всех наследственных синдромов к болезни Жильбера 3:1000).
Болезнь Жильбера или наследственная негемолитическая неконъюгированная гипербилирубинемия поражает преимущественно молодых мужчин. Основные клинические проявления этого заболевания возникают при воздействии провоцирующих факторов, погрешностей диеты.
К кризам при наследственных гепатозах приводят:
- голодание
- низкокалорийная диета
- травмирующие операции
- прием некоторых антибиотиков
- тяжелые инфекции
- избыточная физическая нагрузка
- стрессы
- прием спиртного
- использование анаболических стероидов.
Для улучшения состояния больного достаточно исключить данные факторы, наладить режим дня, отдыха и питания.
Симптомы зависят от причины патологии. Наиболее выраженная симптоматика у токсического гепатоза: пациента беспокоит явная желтушность кожи и слизистых, высокая температура, диспепсия.
Чаще всего отмечаются сильные боли в правой половине живота. Моча приобретает цвет темного пива.
Жировой гепатоз имеет похожую симптоматику, но выражена она намного слабее: периодические тянущие боли в подреберье справа, редкие приступы тошноты, диареи, эпизодическая желтуха.
Болезнь Жильбера характеризуется умеренным увеличением печени, тупыми болями в животе справа, которые встречаются в межприступный период у двух третей пациентов.
При кризе данная симптоматика регистрируется практически у всех больных, присоединяется желтуха. Подтвердить данный диагноз позволяют провокационные пробы.
Проба с ограничением калорийности рациона заключается в значительном снижении общей энергетической ценности пищи в течение двух суток, исследовании уровня билирубина до и после голодания.
Повышение уровня общего билирубина после проведенной пробы более чем на 50% считается положительным результатом. Проба с никотиновой кислотой проводится после исследования исходного уровня билирубина, внутривенно вводится 5мл никотиновой кислоты. Повышение уровня общего билирубина более чем на 25% через пять часов после пробы подтверждает диагноз.Синдром Криглера-Найяра – редкое заболевание, проявляющееся обычно уже в периоде новорожденности. Первый тип заболевания протекает тяжело, с высокой гипербилирубинемией и токсическим поражением центральной нервной системы. Обычно такие больные погибают в младенческом возрасте. Второй тип протекает благоприятно, в клинике нет иной симптоматики, кроме умеренной желтухи.
Самые редкие формы пигментных гепатозов:
- синдром Люси-Дрисколла (желтуха грудного молока, исчезает после перевода на искусственное вскармливание)
- синдром Дубина-Джонсона (характеризуется нарушением секреции желчи, проявляется желтушностью склер, усиливающейся при приеме пероральных контрацептивов, беременности)
- синдром Ротора (схож с предыдущим заболеванием, но секреция желчи не нарушена).
Консультация гастроэнтеролога обязательна для определения причины гепатоза, так как от этого будет зависеть тактика лечения. Диагностика гепатозов начинается с исключения других заболеваний печени.
Для этого производится забор крови для определения антигенов или антител к вирусным гепатитам, биохимических проб печени, анализов кала и мочи на желчные пигменты, коагулограммы.
После исключения другой патологии печени повторная консультация гастроэнтеролога позволит направить диагностический поиск в нужное русло.
УЗИ печени и желчного пузыря является достаточно информативным методом на первом этапе, позволяющим выявить морфологические и структурные перестройки печеночной ткани. Более подробные сведения о состоянии гепатоцитов можно получить с помощью магнитно-резонансной томографии – МРТ печени и желчевыводящих путей, мультисрезовой спиральной компьютерной томографии – МСКТ органов брюшной полости.
Наличие жировых отложений, структурных невоспалительных изменений в печени является поводом к проведению пункционной биопсии печени, морфологического анализа биоптатов. Данное исследование позволит установить точный диагноз.
КТ ОБП (без контраста). Выраженный жировой гепатоз. Плотность паренхимы печени (синий круг) ниже, чем плотность вен (красные стрелки).
Обычно пациенты с гепатозами нуждаются в амбулаторной терапии, при тяжёлой сопутствующей патологии может потребоваться госпитализация в отделение гастроэнтерологии. Тактика лечения каждого из видов гепатоза определяется его этиологией.
В лечении неалкогольного жирового гепатоза ведущее значение имеют соблюдение диеты и умеренные физические нагрузки. Снижение общего количества жира и углеводов в рационе, наряду с повышением доз белка, приводит к снижению общего количества жира во всем организме, в том числе и в печени.
Также при неалкогольном гепатозе показано назначение мембраностабилизаторов и гепатопротекторов.
Лечебные мероприятия при алкогольной болезни печени также включают соблюдение диеты и умеренные физические нагрузки. Но основным терапевтическим фактором при алкогольном гепатозе является полный отказ от спиртного – значительное улучшение наступает уже через 1-1,5 месяца воздержания. Если пациент не откажется от употребления алкоголя, все лечебные мероприятия будут неэффективными.
Наследственные пигментные гепатозы требуют бережного отношения к своему здоровью. Таким пациентам следует выбирать работу, исключающую тяжелые физические и психические нагрузки.Питание должно быть здоровым и разнообразным, включать в себя все необходимые витамины и минеральные вещества. Дважды в год нужно назначать курс лечения витаминами группы В.
Физиотерапия и санаторно-курортное лечение при наследственных гепатозах не показаны.
Болезнь Жильбера не требует проведения особых лечебных мероприятий – даже при полном отсутствии лечения уровень билирубина обычно спонтанно нормализуется к 50 годам. Среди некоторых специалистов бытует мнение, что гипербилирубинемия при болезни Жильбера требует постоянного применения средств, временно снижающих уровень билирубина.
Клинические исследования доказывают, что подобная тактика не улучшает состояния больного, но приводит к депрессивным расстройствам.
У пациента формируется мнение, что он страдает тяжелым неизлечимым заболеванием, требующим постоянного лечения. Все это зачастую заканчивается выраженными расстройствами психологического характера.
В то же время, отсутствие необходимости лечения болезни Жильбера формирует у пациентов положительный взгляд на свою патологию и состояние.
В лечении синдрома Криглера-Найяра 1 типа эффективны только фототерапия и процедура заменного переливания крови.
В терапии второго типа заболевания с успехом применяются индукторы ферментов (фенобарбитал), умеренная фототерапия.Отличный лечебный эффект при желтухе грудного молока имеет перевод на искусственное вскармливание. Остальные наследственные пигментные гепатозы в проведении лечебных мероприятий не нуждаются.
При полном устранении причинного агента прогноз жирового неалкогольного гепатоза благоприятный. Факторами риска, приводящими к формированию фиброза при этой разновидности гепатоза, являются: возраст более 50 лет, высокий индекс массы тела, повышение в крови уровней глюкозы, триглицеридов, АЛТ.
Трансформация в цирроз происходит крайне редко. При алкогольном гепатозе без морфологических признаков фиброза печеночной ткани прогноз благоприятный, но только при условии полного отказа от спиртного. Наличие даже начальных признаков фиброзирования значительно повышает риск цирроза печени.
Среди пигментных гепатозов наиболее неблагоприятный прогноз у первого типа синдрома Криглера-Найяра. Большинство пациентов с этой патологией погибают в раннем возрасте в связи с токсическим действием билирубина на головной мозг либо из-за присоединения тяжелой инфекции. Остальные типы пигментных гепатозов имеют благоприятный прогноз.
Профилактических мероприятий для предупреждения наследственных гепатозов не существует. Профилактикой приобретенных гепатозов является здоровый образ жизни и питания, исключение неконтролируемого приема лекарств. Следует избегать случайного контакта с ядами, отказаться от употребления спиртного.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/hepatosis
Гепатозы. Жировой гепатоз или жировая дистрофия. Пигментные гепатозы
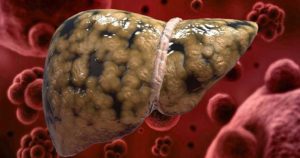
Гепатозы – это группа заболеваний печени, в основе которого лежат дистрофические процессы, которые обусловлены обменными нарушениями всего организма.
Гепатозы отличаются от гепатитов следующим: при гепатите воспалительный процесс в печени преобладает над дистрофическим, а при гепатозе преобладают дистрофические процессы печени.
А воспалительные процессы могут быть незначительными или отсутствовать вообще.
1. Жировой гепатоз.
Очень распространенный и может протекать тяжело при запущении процесса..
2. Пигментный гепатоз или функциональные синдромы гипербилирубинемии.
3. Амилоидоз печени.
ЖИРОВОЙ ГЕПАТОЗ (Жировая дистрофия).
Жировая дистрофия, жировой гепатоз, стеатоз — это обратимое заболевание печени, при котором происходит избыточное поступление и накопление нейттральных жиров (триглицеридов) в печеночные клетки — гепатоциты. Постепенно происходит перерождение клеток печени в жировую ткань.
Если содержание жира в печени более 60%, то это является гепатозом.
Этиология.
Причиной жирового гепатоза часто является неправильное питание, злоупотребление алкоголем и общие нарушения обмена веществ.
- Липогенные факторы пищи, способствующие развитию гепатоза — повышенное количество жиров, углеводов, особенно сахара, ограничение белков;
- Алкоголизм;
- Интоксикация (лекарства, токсические вещества и др.);
- Различные заболевания (сахарный диабет, нагноительные процессы, остеомиелит, абсцесс легкого, послеоперационные состояния и т.д.).
Когда повышается поступление жирных кислот в печень или нарушается метаболизм жира в печени, нарушаются обменные процессы, жиры в виде триглицеридов накапливаются в клетках печени.
По морфологическим признакам различают 4 степени жирового гепатоза.
- Жировой гепатоз 0 степени — мелкие капли жира накапливаются в отдельных редких группах гепатоцитов
- Жировой гепатоз I степени — умеренное очаговое поражение гепатоцитов средними и крупными каплями жира
- Жировой гепатоз II степени — умеренное диффузное поражение гепатоцитов крупными каплями жира без внеклеточного ожирения
- Жировой гепатоз III степени — выраженное диффузное поражение гепатоцитов крупными каплями жира, перерождение печеночных клеток в множественные жировые кисты, внеклеточное ожирение
Клинические симптомы.
Жировой гепатоз может протекать бессимптомно и выявиться только при УЗИ-исследовании и биохимическом анализе крови. Проявление симптомов зависит от стадии развития жирового гепатоза.
Жалобы напоминают гепатит. Появляется общая слабость, желудочно-кишечная диспепсия (отрыжка, тошнота, снижение аппетита, урчание, распирание в животе, чередование запоров и поносов), незначительные болевые ощущения и тяжесть в правом подреберье.
При пальпации печень увеличена, плотновата, чувствительна, с закругленными краями. Характерны для жирового гепатоза выпадение волос, атрофия скелетной мускулатуры, глосситы, периферические невриты.
Внешне больные выглядят старше своего возраста, кожа сухая, алебастровая.
Диагностика.
- УЗИ-исследование. Сонография паказывает увеличение печени и диффузные изменения паренхимы.
- Лабораторные исследования. Биохимический анализ крови выявляет гиперхолестеринемию, иногда незначительное отклонение от нормы аминотрансфераз и ГГТП. АЛТ и АСТ (печеночные пробы) могут быть повышены в 50% случаев.
Прогноз.
Жировой гепатоз имеет прогрессирующее течение и теденцию к переходу в цирроз (особенно при алкогольной этиологии), также может привести к жировой эмболии. Но при своевременном лечении, соблюдении режима питания, отказа от алкоголя (см. алкоголь и печень) жировой гепатоз имеет благоприятный прогноз.
ЛЕЧЕНИЕ ЖИРОВОГО ГЕПАТОЗА.
- Диета с ограничением жирных продуктов, достаточным количеством белков. Пищу рекомендуется принимать не реже 4, лучше 5 раз в день.
- Исключаются: жареные блюда, жирные продукты (сыры, сметана, сливки, жирные сорта мяса), алкоголь, сало, маргарин, мучные и макаронные изделия, выпечка, майонез .
- Рекомендуется в рацион включать продукты, способствующие выведению жира из печени (треска, нежирные молочные продукты, особенно творог), а также овощи, фрукты, каши — гречневая, овсяная, кукурузная, а также растительное масло.
- Ограничивают яйца, мясные, рыбные и грибные бульоны, подливки и супы, животные жиры, кроме небольшого количества сливочного масла. Пищу приготовляют в отваренном виде или запеченном виде; мясо и рыбу можно запекать после предварительного отваривания.
- При обострении заболеваний печени и желчного пузыря, сопровождающихся гастритом, блюда диеты №5 приготовляются в протертом виде, из диеты исключают сырые овощи и фрукты,черный хлеб; все блюда варят на пару или в воде (не запекают).
- Гепатопротекторы.
- Эссенциальные фосфолипиды оказывают мембраностабилизирующее, регенеративное действие, снижают уровень холестерина низкой плотности (ЛНП) — эссенциале, эссливер форте, фосфоглив. Можно начать лечение с иньекций эссенциале + глюкоза 5% + витамин С в/вструйно или капельно в течение 5-15 дней, в зависимости от тяжести болезни, а в дальнейшем нужно продолжить прием эссенциале внутрь в таблетках.
- Аминокислоты имеют антиоксидантное действие, улучшают обмен веществ, кровообращение, способствуют выведению жира — гептрал, метионин, орнитин, таурин;
- Препараты растительного происхождения положительно действуют на мембрану клеток, обмен веществ, улучшают кровообращение в печени, оказывают желчегонное действие — карсил, лив-52, хофитол;
- Витамины —витамины группы В, фолиевая кислота (при алкогольном гепатозе до 2,0 г в день), липоевая кислота;
- Ферменты — мезим-форте, креон-10, панкреатин, панзинорм, фестал и др.
- Физическая активность. Полезны длительные прогулки, особенно при сопутствующем ожирении с гиперхолестеринемией, гимнастика.
ПИГМЕНТНЫЕ ГЕПАТОЗЫ ИЛИ
СИНДРОМ ЖИЛЬБЕРА.
Это очень редко встречающийся синдром, бывает только у мужчин.
Это наследственная патология, которая заключается в нарушении обмена билирубина на уровне коньюгации.
Нехватка фермента трансглюкуронилтрансферазы. Этот фермент связывает билирубин в печени, превращая в коньюгированный, связанный.
Из-за нехватки фермента идет избыток свободного билирубина, идет в кровь, начинается желтуха.Этот процесс может проявиться при физической, эмоциональной нагрузке. В остальное время это здоровый человек.Даже все печеночные пробы нормальны, только повышен билирубин.
Жильбер назвал этот синдром простой семейной холемией, эти люди более желтушны, чем больные.
Хотя это наследственная патология, но начинается после 17 лет, в 20-30 лет, у детей не бывает. Этот синдром Жильбера очень похож на остаточный постгепатитный синдром, который не наследственный. Этот синдром часто бывает после острых вирусных гепатитов, когда все функции печени восстановлены, только билирубин не связывается с глюкуроновой кислотой, идет в кровь, появляется желтушность.
СИНДРОМ ДАБИНА-ДЖОНСОНА (ФУНКЦИОНАЛЬНАЯ ГИПЕРБИЛИРУБИНЕМИЯ, НО КОНЬЮГИРОВАННАЯ (СВЯЗАННАЯ)).
Встречается и у мужчин, и у женщин.
Здесь коньюгация не нарушена, а нарушен транспорт коньюгированного билирубина в кровь, накапливается в клетках и во время перегрузки, перенапряжения сразу в большом количестве выходит в кровь, появляется желтушность. Это тоже наследственное заболевание.
Этот синдром более серьезная патология, чем синдром Жильбера, но все равно не переходит в гепатиты, в цирроз.
АМИЛОИДОЗ ПЕЧЕНИ.
Амилоидоз печени выявляется у 50% больных с системным амилоидозом.
Амилоиднакапливается не в клетках, а в межклеточной области, всоединительной ткани вокруг сосудов, но не в гепатоцитах.
Очень редко переходит в цирроз, так как нужно очень долгое время, чтобы накопилось столько амилоида.
Печень бывает увеличена, безболезненна , в отличие от жирового гепатоза, значительное увеличение щелочной фосфатазы, пробы печени в пределах нормы.
Лечение симптоматическое.
СИНДРОМ КРИГЛЕРА – НАДЖАРА (НАЙЯРА).
Это врожденная негемолитическая неконьюгированная билирубинемия, (ядерная желтуха). Если проявляется после 5 лет, то прогноз благоприятный, если с самого рождения — прогноз неблагоприятный. Поражается головной мозг.
СИМПТОМ РОТОРА.
Увеличивается связанный билирубин, но без отложения меланина. Лечения нет. Прогноз благоприятный.
БОЛЕЗНЬ КОНОВАЛОВА – ВИЛЬСОНА.
Является следствием генетического дефекта метаболизма меди.
Медь накапливается в печени и мозгу (Гепатолентикулярная дегенерация или дистрофия), причина которой неизвестна. Медь также накапливается в почках и роговице (кольца Кайзера-Фляйшера). Очень редкая болезнь. Прогноз неблагоприятный.
Диагностические признаки.
Нервно-психические расстройства (снижение интеллекта, затрудненная монотонная речь, «порхающий» тремор пальцев вытянутых рук, ригидность и др.). Чаще эти симптомы начинаются в детском, реже в юношеском возрасте.
Симптомы хронического активного гепатита с желтухой или цирроза печени с асцитом, недостаточность печени могут возникнуть неожиданно, повышение АЛТ, АСТ, гипергаммаглобулин.Важное диагностическое значение имеет коричневато-зеленая пигментация, появляющаяся на периферии роговицы. Она может быть обнаружена только при исследовании щелевой лампой, а иногда она отсутствует.Лабороторно обнаруживается снижение сывороточного церрулоплазмина и уровня меди, увеличение экскреции меди с мочой, избыточное накопление меди в печени, определяемое в биоптатах.
Лечение.
Диета – повышение белков питания. Ограничить баранину, птицу, орехи, чернослив, шоколад, какао, мед, перец, бобовые.
БАЛ – британский антимиозит в/м до 2,5 мг/кг 2 раза в день, от 10-20 дней. Унитиол 20 % 5-10 мл в/м до 1 месяца.
Пеницилламин назначется пожизненно с постоянным приемом препарата от 300 до 600 мг/сут. Нельзя внезапно прекращать лекарство. Члены семьи должны быть обследованы.
ГЕМОХРОМАТОЗ («БРОНЗОВЫЙ ДИАБЕТ», ПИГМЕНТНЫЙ ЦИРРОЗ).
Это генетически обусловленное заболевание, вызванное увеличением всасывания железа в тонкой кишке.
Железо накапливатся в печени, поджелудочной железе, сердца, во всех эндокринных железах, коже, слизистой оболочке.
Болеют мужчины от 40 до 60 лет.
Морфологически накапливается гемосидерин.
Клиника.
Утомляемость, похудение, признаки цирроза печени.
Кожа имеет бронзовый или дымчатый оттенок, который больше заметен на лице, руках, других частях тела, Печень увеличена, обычно плотновата, поверхность глздкая, край заострен, может появиться асцит.
Часто наблюдается жажда, чувство голода, полиурия, глюкозурия, гипергликемия, другие симптомы сахарного диабета. Эндокринные растройства — гипофиз, надпочечники, гипо и гиперфункции щитовидной железы, остеопороз, остеомаляция, психические расстройства. Прогноз неблагоприятный.
Лечение.
Диета — нельзя принимать пищу, содержащую железо. Десферол 10,0 в/в кап. от 20-40 дней. Кровопускания.
ПОСТГЕПАТИТНЫЕ ОСТАТОЧНЫЕ СИНДРОМЫ (ОСТАТОЧНЫЙ ДЕФЕКТ).
Остаточная гепатомегалия – это когда больной выздоровел, все инструментальные и лабораторные данные нормальны, только может быть увеличение печени и фиброзно- измененные участки. Это бывает когда гепатит протекает с некрозом и после выздоровления остаются очаги фиброза в отдельных участках.
Болезни желудочно-кишечного тракта
Источник: https://www.medglav.com/bolezni-jeludochno-kishechnogo-trakta/gepatozi.html
Гепатоз жировой – истинный и ложный

Если на УЗИ вам определили жировой гепатоз (стеатоз) — это может быть ошибкой. Сегодня часто встречается ложный гепатоз, вызванный паразитарным заражением печени. Бывает и сочетание обоих видов. Разберем по порядку.
Истинный жировой гепатоз
Это состояние ожирения печени, возникающее при длительном действии одного из факторов, или их сочетания:
- ожирении организма при неправильном питании, или гормональных нарушениях — сначала жир откладывается под кожей, затем в печени;
- длительной токсической нагрузки — лекарственная нагрузка, алкоголь, вредная профессия;
- нарушения углеводного обмена (вегетарианство, веганство)
Каждый из этих факторов может привести к истинному жировому гепатозу, как результат накопленных изменений в печени.
Ложный гепатоз
Уплотненная печень на УЗИ — гепатоз, или поликистоз
Сегодня частая ошибка, когда на УЗИ видно уплотнение печени и вам объявляют гепатоз. Но похожая картина бывает и при паразитарном заражении — когда печень заражена мелкими паразитами и они заключены в плотную оболочку. Т.е. это доброкачественный поликистоз — естественный способ защиты организма.
Ложный гепатоз на биорезонансной диагностике
Но это выявляется только на биорезонансной диагностике. Характерные симптомы — первичное выявление гепатоза при нормальном весе.
Такой ложный гепатоз устраняется за 1-1,5 мес специальной программой Cleans complex>>. Заражен конечно весь организм, но обычными методами, заключенных в кисты паразитов выявить сложно.Поэтому врачи ставят «жировой гепатоз» и начинают лечить печень, как отдельный орган, что конечно не дает результата.
Смешанный гепатоз
Во многих случаях на истинный жировой гепатоз накладывается паразитарный поликистоз печени. Это обычное явление — к такому состоянию печени приводят лишний вес, или интоксикация организма. При этом происходит падение иммунитета и других защитных функций организма — создаются условия для развития патогенной флоры.
Поэтому лечить сразу гепатоз без очищения организма от паразитов бессмысленно. Более того, заражение печени вызывает местное отравление, и жировые клетки насыщаются токсинами — продуктами жизнедеятельности паразитов. Тогда жир трансформируется в гель, что совсем необратимо.
Но врачи-гепатологи начинают сразу лечить гепатоз и назначают препараты из ряда: карсил, фосфоглив, эссенциале и т.п. Это дает лишь временное облегчение и препараты придется принимать постоянно.
Чтобы вы смогли оценить методы и средства лечения, рекомендую познакомиться с физиологией жирового гепатоза:
Если у вас нет времени на изучение подробностей, то можете заполнить тест на состояние организма, я проанализирую, сообщу, что происходит и подберу индивидуальный курс. ТЕСТ>>
Симптомы жирового гепатоза
Жировая печень под микроскопом
Первичные симптомы:
- тошнота;
- тупые ноющие боли или тяжесть в правом подреберье и эпигастрии (под ложечкой);
- явления метеоризма.
Вторичные симптомы:
- аллергия и высыпания на коже;
- выпадение волос и ранняя седина;
- повышенная утомляемость, вялость, апатия;
- ухудшение памяти и зрения.
Процесс жировой трансформации клеток печени
Много зависит от питания. В клетки печени поступают продукты — производные от того, что мы едим. Именно этим определяются процессы в ее клетках — гепатоцитах , а значит ими можно управлять.
Жировое перерождение клеток проходит три этапа.
- При неправильном питании в гепатоцитах образуются липиды — жирные кислоты . Большей частью это триглицериды — смесь из жирных кислот и глицерина. При концентрации липидов 30-50%, размер печени значительно увеличивается.
- Преобразование жировых клеток в соединительную фиброзную ткань.
- Перерождение клеток в соединительную ткань — цирроз печени.
Надежда больным гепатозом от рептилий
Печень — единственный орган, способный увеличивать объем при поражении ее части, аналогично хвосту ящерицы. При утрате части клеток своих функций, образуются новые. Но этот процесс необходимо активировать специальными биоактивными веществами. Так возможно остановить деградацию печени и при ее ожирении, и при вирусном гапатите.
Избыточный вес. Это уже глобальная пандемия. Однако в официальной медицине долгое время жировой гепатоз не считался серьезной патологией. Один пациент из С-Петербурга передал мне слова врача по поводу его печени: «Для себя вы уже больной, но пациентом для меня вы пока не являетесь». Сегодня ситуация меняется и некоторые врачи понимают опасность.
Алкоголь — одна из причин гепатоза. Чистый спирт печень преобразует в ацетат — относительно безопасное вещество. Если в напитке чистый спирт, то при умеренном потреблении опасность минимальна.
Но модные импортные напитки — виски, бренди, коктейлях — содержат токсичные соединения, которые печень переработать не может.
Если возникает необходимость — то водку.
А лучше качественное красное сухое — в нем биофлавоноиды полезные для сосудов.
Фастфуд нагружает организм рафинированными углеводами и технологическими добавками. Такое частое питание ведет к повышению веса далее к ожирению печени и сахарному диабету.
Длительный прием лекарственных препаратов вызывает лекарственный гепатоз. В большинстве случаев лекарствам можно найти растительный аналог (растительные заменители лекарств см. здесь).
Малоподвижный образ жизни вызывает застой в жидких средах организма: желчи, желудочного сока, крови и лимфы. Это создает условия для развития патогенной флоры. Выделяемые ей токсоиды отравляют организм, перегружают печень и являются возбудителями ряда заболеваний. Посмотрите — Проблемы лишнего веса>>
Если для вас актуальны 2-3 из этих факторов, то к 40 годам вам грозит жировой гепатоз. Но на большинство этих факторов мы можем влиять. Проблема в том, что печень не болит, а бездействие, или ошибочное лечение ведут к циррозу печени.Жировая печень производит меньше желчи и низкой концентрации. Это способствует развитию в ней патогенной флоры и вызывает воспаление в желчном пузыре — холецистит.
Защищаясь от инфекции, организм заключает ее в плотную оболочку — так образуются камни. Удаление желчного не исключает образование камней — они могут появиться и в желчных протоках.
Недостаточно концентрированная и загущенная желчь ведет к нарушению переваривания пищи в желудке. Это перегружает поджелудочную железу и провоцирует развитие панкреатита. Так нарушается весь процесс пищеварения, что способствует размножению инфекции. Некоторые виды паразитов обитают прямо в поджелудочной железе и нарушают ее работу.
Паразитарная флора дополнительно нарушает пищеварение и сама усваивает витамины из пищи. В результате в кровь попадают токсоиды паразитов и отравляется печень и весь организм. Это вызывает симптомы: быстрая утомляемость и апатия, высыпания на коже, истончаются волосы и ногти, варикоз вен и т. д.
Инфекция в ЖКТ подавляет здоровую кишечную микрофлору, что приводит к снижению иммунитета, который на 80% формируется именно в кишечнике за счет двух факторов:
- В тонком кишечнике всасываются в кровь полезные вещества необходимые для поддержания иммунной системы, но паразиты блокируют этот процесс.
- Паразиты выделяют вещества, подавляющие иммунные антитела.
Ухудшение работы печени влияет на состав крови — повышается содержание «плохого» холестерина, который, налипает на стенки сосудов, капилляров. Их сужение и закупорка вызывает головные боли, ухудшение памяти, повышение артериального давления и нарушает работу сердца.
>)
Паразитарная и грибковая флора усиливает эти явления. При устранении инфекции и восстановлении функций печени эти образования обычно устраняются в течение 3-6 мес.
► От работы печени зависит состояние иммунитета
- Снижение выработки желчи жировой печенью приводит к нарушению пищеварения и микрофлоры кишечника, где вырабатывается 80% иммунитета.
- Ухудшение усвоения витаминов и других питательных веществ угнетает работу всех систем, включая и иммунную.
Исходя из сказанного, я рекомендую обследование из трех этапов:
1. На УЗИ определяется только степень уплотнения печени по ее эхогенности. И при определенных параметрах сигнала ставят диагноз — жировой гепатоз.
Но таким же параметрам может соответствовать паразитарный поликистоз печени. А так как официальная медицина явление массового паразитоза, отвергает, поэтому и ставят ошибочный диагноз.
2. Биохимический анализ крови — определяет такие показатели функции печени, как: АЛТ, АСТ, билирубин и еще ряд показателей. Это необходимо для контроля эффективности лечения.
3. Эластометрия на аппарате Фиброскан
Это также ультразвуковой метод определения степени фиброза печени. В нем используется новый волновой принцип, разработанный во Франции. Считается, что метод обладает высокой достоверностью.
4. Биорезонансная диагностика>> определяет ряд важных параметров:
- уровень иммунитета;
- состояние системы пищеварения;
- наличие вирусов, бактерий, грибков и гельминтов в организме и в печени.
< Черные значки могут говорить о лямблиозных, или описторхозных кистах.
Но прежде чем направить на диагностику я советую пройти тест, по которому, при ряде признаков, можно уже увидеть причину состояния — testcleaner>>
Традиционные препараты при жировом гепатозе
Здесь представлены характеристики препаратов, рекомендуемые врачами — гепатологами.
| Препарат | Состав | Действие |
| Карсил | расторопша | нейтрализует токсины, восстанавливает клетки печени, стимулирует желчеобразование, улучшает пищеварение, антиоксидантная защиита. |
| Хофитол | артишок | восстанавливает гепатоциты , выводит токсины, нормализует пищеварение и обмен веществ, обладает мочегонным действием. |
| Эссенциале форте и фосфоглиф | фосфолипиды из соевых бобов | способствует восстановлению клеточных мембран, нормализует холестериновый обмен, защищает от свободных радикалов. |
| Гептрал | адеметионина 1,4-бутандисульфонат (аминокислота) | Устраняет недостаток в организме адеметионина, стимулиует желчеотделение, очищает от токсинов, способствует восстановлению гепатоцитов, антиоксидантная защита. |
| Урсосан | урсодезоксихолевая кислота | стимулирует желчевыделение, холелитолитическое, гиполипидемическое, гипохолестеринемическое действия. |
Как видим все препараты вроде бы полезны. Тогда почему ко мне и моим врачам — диагностам постоянно приходят с жалобами на отсутствие эффекта, или его недостаточности. Дело в том, что все препараты содержат один компонент и действуют узко направленно.
Именно отсутствие комплексного подхода к лечению печени, как органа, входящего в общую систему организма и не дает искомого результата. Это издержки нашей медицины, обусловленные двумя факторами:
- узкая специализация врачей;
- отсутствие обучения фитотерапии.
Второй современная медицина фактически отрицает весь предыдущий опыт человечества, накопленный тысячелетиями и пользуется наработками только последних 150 лет.
Большинство врачей даже не предполагают, что организм может быть заражен паразитами и предлагаемое ими лечение бесполезно. На биорезонансной диагностике таких пациентов до 80%.
Но у вас есть возможность посмотреть программы интенсивной фитотерапии, позволяющих помогать больным гепатозом комплексно и поэтому эффективно. Познакомьтесь с ними и оцените прямо сейчас:
Комплексное лечение жирового гепатоза>>
Многие врачи этого не знают, или не желают знать. Некоторые догадываются, но молчат, боясь нарушить инструкции минздрава и быть уволенным. И только единицы это знают, этому следуют и лечат в соответствие со своей клятвой Гиппократу. Об этом в следующих письмах:
1) От чего нужно очищать организм, чтобы избавиться от заболеваний печени и ряда других органов.2) Обратная сторона известных методов очищения
3) причина опухолей, о которой не знают врачи и как от них избавиться
4) Причины, способствующие заражению паразитами и роль лишнего веса
5) Как восстановить саморегуляцию организма, чтобы он самоизлечивался без лекарств
(Ваши данные не будут доступны третьим лицам, или использованы для рекламы)
Неразглашение ваших данных гарантируется Политикой конфиденциальности в соответствии с законодательством РФ.
ОБРАТНАЯ СВЯЗЬ>>
Если вы считаете эту статью ценной для ваших друзей, сообщите им в вашей социальной сети:
(Visited 4 368 times, 1 visits today)
Источник: https://bioterapy.ru/gepatoz-zhirovoj


